Какие инфекции могут вызывать покраснения глаз
В общей структуре инфекционно-воспалительных заболеваний переднего отрезка глаза лидирующую позицию занимают:
1) конъюнктивиты (66,7%),
2) на втором месте – блефариты (22,3%).
3) кератиты встречаются не более чем в 5% случаев.
Однако следует помнить, что именно эта патология наиболее опасна в отношении риска снижения остроты зрения и развития слепоты.
– Наиболее частыми возбудителями являются:
1) пневмококк (23,6%)
2) стафилококк (22,6%).
3) достаточно часто выделяется синегнойная палочка (17,6%)
4) несколько реже – гонококк (6%).
Нередко инфекционно-воспалительные заболевания переднего отрезка глаза вызываются атипичными микроорганизмами, в частности хламидиями (10-30% от всех случаев конъюнктивитов, по данным разных авторов). Причиной этих заболеваний могут быть также вирусы (аденовирус, вирус герпеса и др.) и грибы.
– Эти заболевания могут возникать у относительно здоровых лиц, особенно при травмах глаза и в случае попадания инородного тела. Часто инфекционно-воспалительные заболевания переднего отрезка глаза развиваются как осложнение острых респираторных вирусных инфекций или выступают их проявлением, например, в случае аденовирусной инфекции. Однако более высокая частота развития этой патологии отмечается при наличии определенных факторов риска: нарушения общего и местного иммунитета, алкоголизма, неправильного питания, соматических заболеваний, эндокринной патологии (прежде всего, сахарного диабета), аномалий рефракции, синдрома сухого глаза, перенесенных офтальмологических операций и т. д.
– Конъюнктивит – это воспаление конъюнктивы (наружной слизистой прозрачной оболочки, покрывающей внутреннюю поверхность век и переднюю поверхность глаза, кроме роговицы).
В зависимости от этиологических факторов и особенностей клинической картины можно выделить следующие основные группы:
Бактериальные: стафилококковый, пневмококковый, стрептококковый, гонококковый, Коха-Уикса, дифтерийный;
Вирусные: герпетический, аденовирусный, эпидемический кератоконъюнктивит, эпидемический геморрагический;
Хламидийные: трахома, конъюнктивит с включениями (паратрахома).
Аллергические и аутоиммунные: лекарственный, поллинозный, весенний катар, туберкулезно – аллергический; пемфигус.
Острый бактериальный конъюнктивит развивается, как правило, остро: инкубационный период может составлять от нескольких часов до нескольких суток. Основными симптомами являются выраженные гиперемия и отек конъюнктивы, дискомфорт, ощущение инородного тела, обильное слизисто-гнойное отделяемое из глаз, склеивание краев век и ресниц, особенно после сна. Кроме того, может наблюдаться отек век.
Пневмококковый конъюнктивит отличается выраженным, но мягким отеком век. На отечной гиперемированной конъюнктиве образуется обильное гнойное отделяемое, иногда в виде тонких серых пленок, легко снимающихся ватным тампоном. Чаще болеют дети в возрасте 1 – 3 лет, но встречается пневмококковый конъюнктивит и у новорожденных.
Хламидийный конъюнктивит – это в большинстве случаев проявление генерализованного хламидиоза. Он характеризуется менее выраженной клинической картиной по сравнению с острыми бактериальными конъюнктивитами (умеренно выраженная гиперемия конъюнктивы, скудное слизистое отделяемое, образование фолликулов на гиперемированной конъюнктиве). Достоверно выявить хламидийный конъюнктивит помогает серологическая диагностика.
Аллергический конъюнктивит – аллергические конъюнктивиты многообразны и число их с каждым годом увеличивается. Это алиментарный, атопический конъюнктивит, сезонные, инфекционные, гельминтозные, медикаментозные аллергические конъюнктивиты, весенний катар. Все они имеют ряд общих клинических черт, отличающих их от конъюнктивитов бактериальной и вирусной этиологии. Заболевание обычно двустороннее, с длительным (более месяца) хроническим течением, с периодами обострений и ремиссий. При обострениях преобладающим симптомом является зуд, при улучшениях остаются неопределенные жалобы на ощущение инородного тела, покалывание в глазах, чувство дискомфорта.
Вирусный конъюнктивит - В последние десятилетия благодаря успешному лечению микробных заболеваний резко возрос удельный вес вирусных инфекций, в том числе и вирусных конъюнктивитов. Некоторые из них обладают высокой контагиозностью и принимают характер эпидемий.
Герпетический конъюнктивит - вызывается вирусом простого герпеса (herpes simplex). Конъюнктивит чаще возникает у детей и характеризуется односторонностью процесса, длительным вялым течением, высыпанием пузырьков на коже век. Протекает в виде трех клинических форм: катаральной, фолликулярной и везикулярно-язвенной.
Аденовирусный конъюнктивит (АВК) (фарингоконъюнктивальная лихорадка) - заболевание, характеризующееся триадой проявлений: лихорадка, фарингит и негнойный фолликулярный конъюнктивит с образованием, обычно у детей, легко снимающихся пленок. Иногда обнаруживаются точечные кровоизлияния. Основными возбудителями АВК являются аденовирусы. Инфекция передается воздушно-капельным и контактным путем. Инкубационный период 7-8 дней. Заболевание начинается с повышения температуры тела и выраженного назофарингита. Температурная кривая обычно имеет "двугорбый вид" и вторая волна сочетается с появлением конъюнктивита. Отмечается увеличение подчелюстных лимфатических узлов. Конъюнктивит обычно начинается сначала на одном, а через 2-3 дня на другом глазу. Конъюнктивит может проявляться в виде катаральной, пленчатой и фолликулярной форм.
Эпидемический кератоконъюнктивит (ЭКК) также вызывается вирусами.
ЭКК характеризуется очень высокой контагиозностью. Поражаются главным образом взрослые. Заражения происходят в семьях, организованных коллективах. Инфекция передается контактным путем через предметы общего пользования. Инкубационный период 4-8 дней. Заболевание начинается остро сначала на одном, а затем и на другом глазу. Часто отмечаются увеличение и болезненность предушных и подчелюстных лимфатических узлов. Глазным проявлениям могут предшествовать недомогание, головная боль, плохой сон. Примерно через неделю явления конъюнктивита стихают, а через несколько дней усиливается слезотечение, ощущение засоренности глаз песком, появляется светобоязнь - признаки закономерного поражения роговицы. Заболевание продолжается от 2 недель до 2 месяцев и более. В отдельных случаях помутнения роговицы регрессируют в течение 1-2 лет. После перенесенного ЭКК остается иммунитет.
Эпидемический геморрагический конъюнктивит. Возбудителем этого заболевания является энтеровирус. Заболевание отличается исключительно высокой контагиозностью. Инфекция передается контактным путем, при переносе отделяемого руками из больного глаза в здоровый, через предметы общего пользования полотенца, подушки и др. Инкубационный период 12-48 часов. Клиника характерна. Заболевание развивается остро с покраснения, резкой боли в глазу, чувства инородного тела в глазу, светобоязни, слезотечения. Наблюдаются отек век, инфильтрация конъюнктивы, фолликулез век, умеренное отделяемое. На 2-й день появляется самый характерный признак данного конъюнктивита - геморрагии (кровоизлияния) - от мелких петехий до обширных кровоизлияний, захватывающих почти всю конъюнктиву. Часто их ошибочно принимают за травматические кровоизлияния. Закономерно снижение чувствительности роговицы. Обычно заболевают оба глаза. На втором глазу процесс развивается через 1-2 дня и протекает легче. Часто ЭГК дополняется аденопатией предушных лимфатических желез.
ЭГК в быту - болезнь грязных рук, поэтому соблюдение правил личной гигиены - основная мера профилактики вспышек заболевания.
Грибковые конъюнктивиты также характеризуются скудной клинической картиной и незначительным количеством отделяемого из глаз. Для них свойственно длительное течение (более 7-10 дней), неэффективность антибактериальной терапии. Риск развития грибковых конъюнктивитов выше на фоне длительной антибиотикотерапии, а также у лиц с нарушениями клеточного иммунитета.
– Лечение неосложненного конъюнктивита практически во всех случаях базируется на применении антибактериальных препаратов широкого спектра действия. При диагностированной вирусной этиологии заболевания рекомендуется противовирусные средства. Не следует в остром периоде применять кортикостероиды, так как кортикостероиды нарушают местный иммунитет и тем самым способствуют затяжному течению бактериальных инфекций глаз. Противопоказаны кортикостероиды при вовлечении в патологический процесс роговицы (при кератоконъюнктивите, язвенных кератитах).
Часто после исчезновения основных симптомов конъюнктивита у пациента могут сохраняться жалобы на дискомфорт (сухость, ощущение песка или инородного тела). Раньше в таких случаях врачи говорили о переходе острого конъюнктивита в хронический. В настоящее время известно, что причиной таких проявлений чаще всего выступает синдром сухого глаза после перенесенных инфекционно-воспалительных заболеваний переднего отрезка глаза. Объясняется это тем, что в патологический процесс вовлекаются структуры, секретирующие слезу (слезные железы, выделяющие водный компонент, бокаловидные клетки конъюнктивы – слизистый компонент, мейбомиевые железы – жировой компонент и т. д.), в результате чего нарушается образование слезной пленки. Хотя синдром сухого глаза преходящий и после полного восстановления эпителия исчезает, пациента в течение длительного периода времени беспокоят описанные неприятные ощущения, следовательно, нарушается качество жизни. Поэтому в период реконвалесценции после перенесенного острого конъюнктивита с целью устранения дискомфорта применяют препараты искусственной слезы: Офтолик, Систеин-ультра, Натуральная слеза в течение месяца.
– Следует помнить, что у больных с конъюнктивитом при неадекватном или несвоевременном лечении могут развиваться серьезные осложнения, в частности кератиты и язва роговицы. На их развитие указывает появление так называемого роговичного синдрома (светобоязнь, слезотечение, блефароспазм). В таких случаях обязательна консультация офтальмолога, поскольку для определения степени и глубины поражения необходимо инструментальное обследование.
– Пациентам с инфекционно-воспалительными заболеваниями переднего отрезка глаза необходимо обязательно придерживаться определенных гигиенических рекомендаций. В случае эпидемического конъюнктивита больного следует изолировать. Дети с конъюнктивитом не должны допускаться к посещению детских коллективов. До и после закапывания глаз обязательно мыть руки. Нельзя повторно использовать ватные тампоны для протирания глаз. При обильном отделяемом из глаз рекомендуется перед применением антибиотиков промывание антисептическими растворами. Нельзя применять раствор марганца, поскольку его нерастворенные частицы вызывают сильные ожоги.
– Во время конъюнктивита ношение контактных линз запрещено. При их подборе врач предупреждает пациента, что при первых признаках острых респираторных инфекций линзы желательно снимать. Ношение контактных линз при конъюнктивите приводит к дополнительной травматизации роговицы и способствует проникновению инфекции внутрь роговицы, а иногда даже внутрь глаза. Кроме того, нарушается структура самой линзы; даже при тщательной обработке в ней накапливаются продукты жизнедеятельности бактерий, токсины – так называемые белковые отложения. Они снижают прозрачность самой контактной линзы, а в дальнейшем могут стать причиной формирования аллергических состояний, таких как гигантский папиллярный конъюнктивит. Вернуться к ношению контактных линз можно после исчезновения всех симптомов заболевания. Таким пациентам рекомендуется длительное использование препаратов искусственной слезы по схеме: утром перед использованием контактных линз, а вечером после их снятия.
Блефариты - воспаления краев век. Встречаются довольно часто. Больных беспокоят зуд и покраснение краев век, ощущение засоренности в глазах. Причинами блефаритов являются заболевания желудочно-кишечного тракта, диатез, сахарный диабет, витаминная недостаточность, неправильно подобранные очки. Правильное лечение блефаритов может назначить только офтальмолог.
Склериты и эписклериты – это воспаление склеры и эписклеральной оболочки глаза.
Они носят преимущественно локальный характер, так как основной их причиной являются:
- общие заболевания, такие как туберкулез, системная красная волчанка, ревматизм, саркоидоз, сифилис, а также опухоли, т. е. болезни, специфические элементы которых (туберкуломы, гранулемы) локализуются преимущественно в переднем отделе глаза;
- вследствие аллергических и токсико-аллергических процессов;
- вторичные поражения, вследствие перехода процесса на склеру с конъюнктивы, роговицы, сосудистой оболочки глаза.
- ограниченное болезненное покраснение и припухлость на склере;
- могут быть слабо выражены слезотечение и светобоязнь.
Лечение воспалительных процессов в эписклере и склере этиологическое (по причине возникновения заболевания) и симптоматическое (противовоспалительное лечение, антиаллергическое и т.д.)


Наверное, многие из вас хотя бы один раз в жизни жаловались на покраснение глаз. Причины могут быть самые разнообразные. "Комсомолка" рассказывает о причинах и способах лечения этой проблемы
Особенно неприятно, когда об этом вам сообщают окружающие, например, коллеги или члены семьи. Действительно, покраснение глаз может испортить ваш внешний вид перед походом на важную встречу или мероприятие.
Давайте разберемся в причинах развития этого симптома, а также возможностях его лечения и профилактики.
Причины покраснения глаз
Покраснение глаз обычно вызвано расширением мелких сосудов склеры (белковой оболочки глаз). Расширяясь, сосуды придают глазу красный цвет, а иногда образуют красные пятна. Причины покраснения глаз могут быть различными, и в ряде случаев в его основе могут лежать серьезные заболевания. И если не обратиться к врачу вовремя, эти заболевания могут привести к осложнениям. Причины покраснения глаз у взрослых и детей не различаются.
К симптомам, сопровождающим покраснение глаз, относят:
- Зуд глаз;
- Ощущение инородного тела;
- Выделения из глаза;
- Боли;
- Светобоязнь.
Очень часто покраснение глаз может сопровождаться зудом, ощущением инородного тела. В этот момент очень хочется потереть глаз, однако делать это настоятельно не рекомендуется, поскольку это может способствовать занесению инфекции или инородных частиц, что только ухудшит ситуацию.
Попадание инородного тела также может быть причиной покраснения и зуда глаз. Если такое случилось, глаза необходимо промыть водой, после чего аккуратно сместить соринку в угол глаза и попытаться ее извлечь.
Покраснение и сухость глаз возникают из-за быстрого испарения слезной жидкости с поверхности роговицы и конъюнктивы или недостаточной выработки слезы. В таких случаях обычно рекомендуют слезозаменители, но они лишены полезных веществ, которые содержат натуральные слезы. Поэтому в приоритете - восстановить естественную слезопродукцию. Помочь в этом может средство Дельфанто ® . Его компоненты действуют на клетки слезных желез, восстанавливая их работу и естественное увлажнение поверхности глаза.
БАД. НЕ ЯВЛЯЕТСЯ ЛЕКАРСТВЕННЫМ СРЕДСТВОМ.


Следует выделить следующие основные причины покраснения глаз:
БАД. НЕ ЯВЛЯЕТСЯ ЛЕКАРСТВЕННЫМ СРЕДСТВОМ.


Способы лечения покраснения глаз
В первую очередь необходимо установить фактор, явившийся причиной развития покраснения глаз. Для этого необходимо обратиться к врачу-офтальмологу. Помочь себе самим можно, только если покраснение глаз не вызвано серьезным заболеванием.
Если покраснение вызвано длительной работой за компьютером, чтением, необходимо дать глазам отдохнуть и выполнить специальную гимнастику. При недосыпании необходимо отрегулировать режим сна и бодрствования. Нормальная длительность сна взрослого человека должна составлять не менее 8 часов в сутки.
Купить его можно в аптеках, на маркетплейсах или оплатить прямую доставку.
Воспалительные заболевания – это самая частая патология глаз. Воспаление может быть вызвано попаданием в глаз инфекции, аллергией, травмой глаза, чрезмерным воздействием ультрафиолетового излучения, системными заболеваниями, авитаминозами и т.д.
Лечение должно проводиться врачом-офтальмологом. Назначаются лекарственные препараты различных групп, осуществляется подбор адекватной дозировки и способа введения лекарственных средств – в соответствии с причиной заболевания и степенью выраженности симптомов воспаления.
Самые распространенные виды воспалительных заболеваний:
- Блефарит
- Ячмень и халязион века
- Конъюнктивит
- Кератит
- Иридоциклит
Блефарит - воспаление краев век.

Заболевание характеризуется появлением зуда, отечности и покраснения краев век. Между ресницами можно обнаружить серовато-желтоватые корочки-чешуйки.
Причинами блефаритов являются заболевания желудочно-кишечного тракта, аллергические состояния, сахарный диабет, витаминная недостаточность, неправильно подобранные очки.
Лечение проводится комплексное – назначается местное лечение, осуществляется подбор адекватной коррекции зрения, производится нормализация функционирования желудочно-кишечного тракта, оценивается степень компенсации сахарного диабета. Соответственно обследование и лечение проводится не только врачом – офтальмологом, но и по показаниям – гастроэнтерологом, аллергологом-иммунологом, эндокринологом, инфекционистом и терапевтом.
Ячмень – это воспаление волосяной луковицы, находящейся на краю века.

Заболевание характеризуется появлением болезненного инфильтрата на ресничном крае века, покраснением и отечностью века в области воспаления.
Халязион – это глубокий воспалительный процесс века - воспаление хряща века вокруг мейбомиевой (сальной) железы. Мейбомиевы железы вырабатывают жировой секрет, который способствует сохранению слезной пленки на поверхности глаза.
Из-за закупорки канала мейбомиевой железы выделяемый железой секрет накапливается и при попадании в просвет железы инфекционного агента развивается воспалительный процесс.

Симптомами халязиона являются появление на веке болезненного уплотнения (размером от 2 мм и более), отек и покраснение века в области воспаления.
Лечение:
- Консервативное лечение – антибактериальное и противовоспалительное (в зависимости от течения воспалительного процесса местное лечение может назначаться с системной антибактериальной терапией);
- Кортикостероидная терапия;
- Хирургическое вмешательство.
Консервативное лечение эффективнее на начальных стадиях заболевания. Хирургическое вмешательство показано в случае безуспешной консервативной терапии.
Конъюнктивит – воспаление слизистой оболочки глаза. Слизистая оболочка является второй (после век) линией защиты от вредного воздействия окружающей среды, инфекций и других повреждающих факторов.

Симптомы:
Причины конъюнктивита:
- инфекции (бактериальные, вирусные, грибковые, хламидийные, паразитарные)
- аллергия (пыльца, домашняя пыль, косметика, лекарства)
- воздействие химических веществ, вредных факторов окружающей среды, бытовая химия
Все конъюнктивиты требуют обращения за консультацией к врачу-офтальмологу, который назначит необходимое в каждом конкретном случае лечение. Самолечение может вызвать различные осложнения: переход острого конъюнктивита в хронический, снижение зрения за счет распространения воспалительного процесса на роговицу.
Кератит – воспаления роговой оболочки.
Среди вирусных кератитов наиболее распространенными являются герпетический и аденовирусный. Герпетический кератит часто сопровождается высыпанием пузырьков герпеса на губах или на коже носа и век. Аденовирусный может возникнуть после перенесенного простудного заболевания.


Симптомы:
- Боль в глазу;
- Светобоязнь (при бактериальной или грибковой инфекции), при вирусном кератите отмечается наоборот – снижение чувствительности роговицы;
- слезотечение;
- ощущение инородного тела;
- снижается острота зрения;
- При бактериальных кератитах отмечается гнойное отделяемое из глаза.
Категорически запрещается заниматься самолечением. Следует немедленно обращаться к офтальмологу, который назначит правильное лечение. При необходимости проводится госпитализация в глазное отделение. Неправильно леченый кератит может привести к проникновению инфекции внутрь глаза и к частичной или полной потере зрения.
Иридоциклит – это воспаление радужки (цветной оболочки глаза) и цилиарного тела (патологический процесс захватывает весь передний отдел сосудистого тракта).

Заболевание начинается остро. В глазу возникают ломящие боли, появляются светобоязнь, слезотечение, глаз краснеет, резко снижается зрение.
При симптомах иридоциклита необходимо срочное обращение к офтальмологу, который назначит необходимое лечение. Как правило, требуется лечение и обследование в условиях стационара.
Неправильное лечение иридоциклита может привести к серьезным осложнениям (развитие осложненной катаракты, повышение внутриглазного давления и т.д.). При своевременно начатом лечении исход иридоциклита благоприятный.
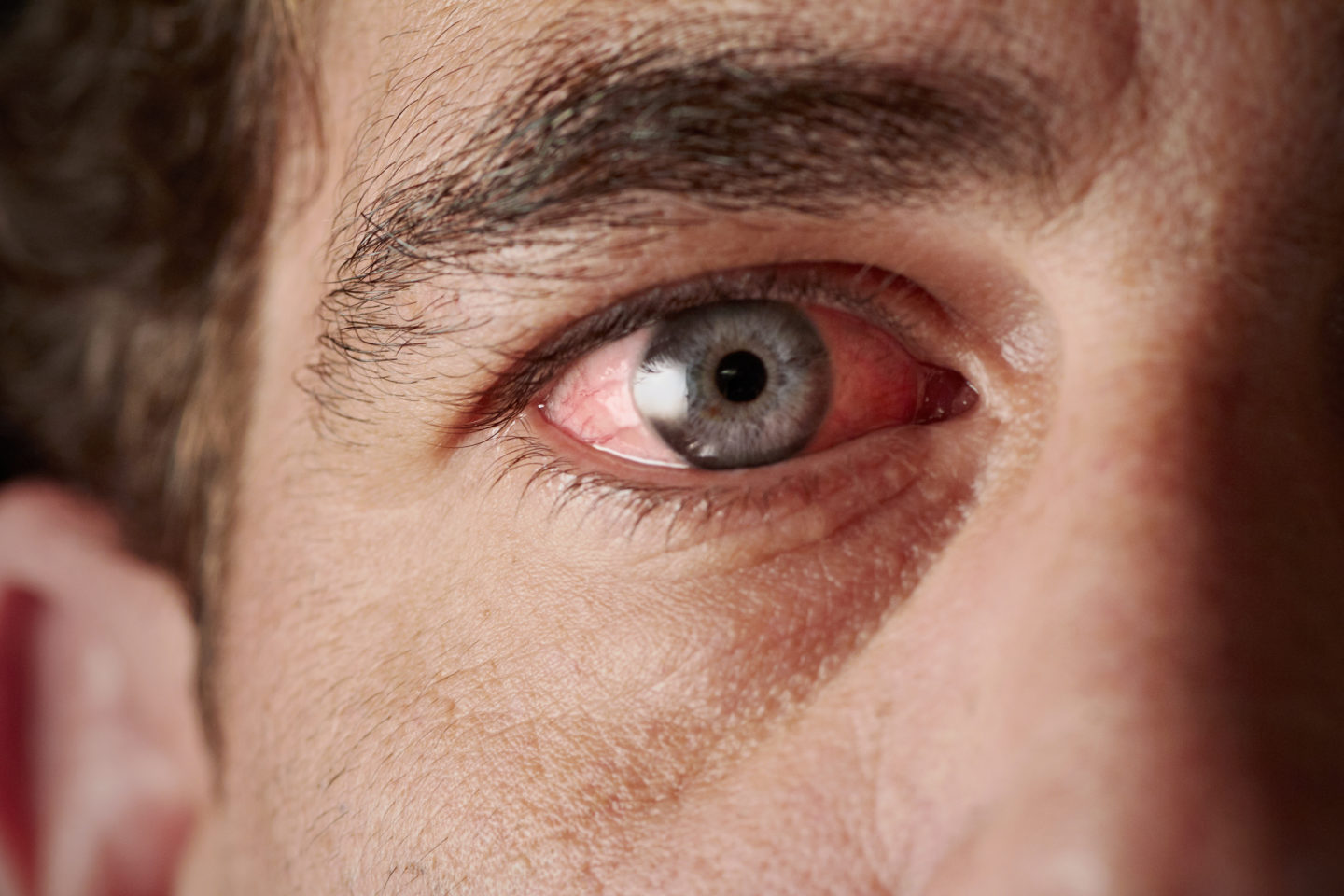





Глазные инфекции делятся на четыре вида: микробные, вирусные, грибковые и инфекции, вызванные простейшими (самые редкие).
Микробные вирусы
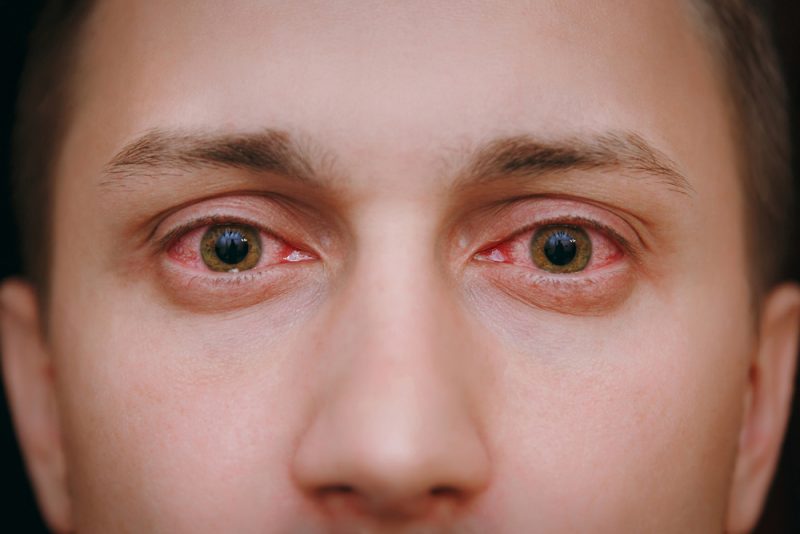
Самый распространённый тип вирусного конъюнктивита — аденовирусный. Регистрируется он в осенне-весенний период и вместе с перечисленными выше симптомами может вызвать повышение температуры тела.

Ни в коем случае при обнаружении симптомов микробных инфекций нельзя заниматься самолечением. Лучше в этот же или на следующий день обратиться к офтальмологу. Во-первых, только он сможет определить тип заболевания и назначить подходящее лечение. Во-вторых, своевременное обращение к специалисту предотвратит возможность поражения роговицы глаза при неправильном лечении.
Лечат аденовирус противовирусными средствами в течение двух недель, в том числе мазями и каплями. К этому могут добавиться антигистаминные препараты.
Чтобы снова не подхватить аденовирус, нужно чаще проветривать помещение, делать влажную уборку и соблюдать правила личной гигиены, особенно в период обострения простудных заболеваний.
Грибковые инфекции
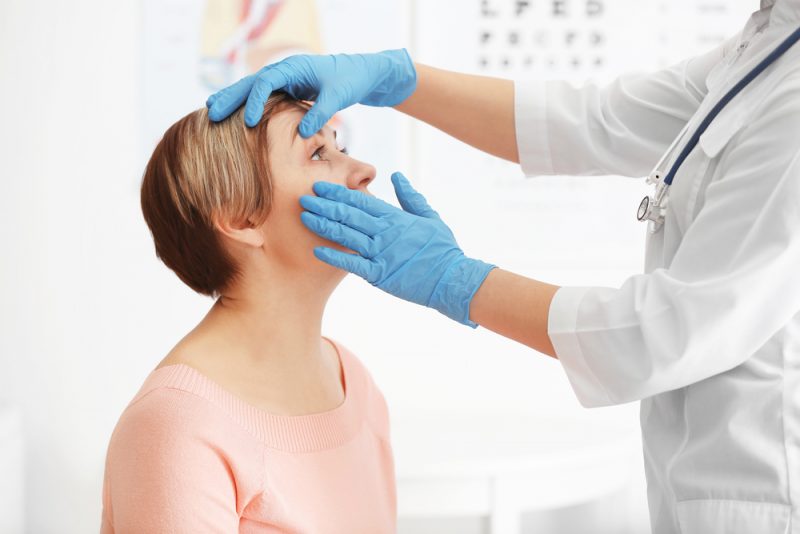
Важно вовремя выявить грибковое заболевание и не перепутать его с другими, например с бактериальной язвой. Диагностика грибковой инфекции может занимать неделю, поскольку офтальмолог должен проанализировать культуру, находящуюся на роговице.
Медлить с лечением не стоит, чтобы не вызвать язву роговицы и впоследствии слепоту. Растворы суспензии и даже капли (в крайнем случае, если остальные препараты не помогают) можно применять только после окончательного диагноза офтальмолога.
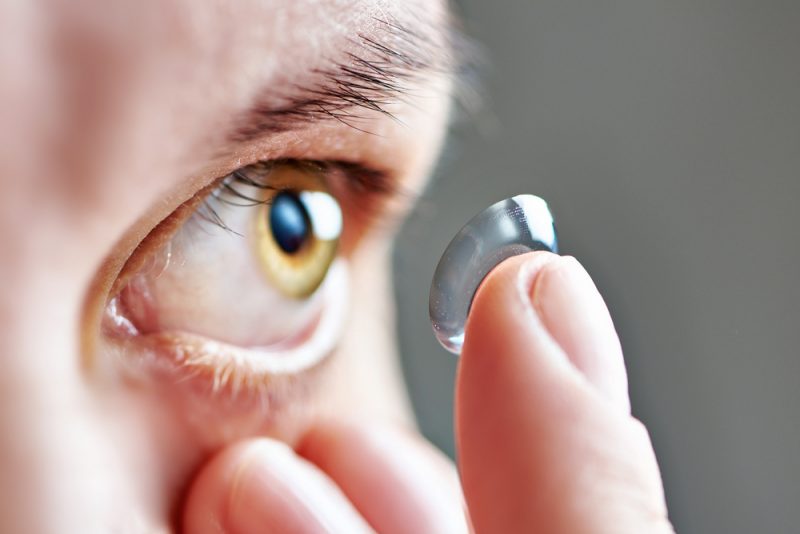
Сильная боль в области глаз, снижение зрения, светочувствительность — всё это признаки развития кератита. Но понять это точно можно только у врача, после проведения биомикроскопии глаза. А уже потом лечиться самым обычным способом — каплями, но длиться это будет долго, не менее шести недель. При этом параллельно можно использовать антисептики, антибактериальные капли. В некоторых запущенных случаях — при возникновении язвы роговицы — пациенту может понадобиться и хирургическое вмешательство.
К сожалению, нередко болезни, вызванные простейшими, не сразу идентифицируются врачом и лечатся обычными антибиотиками. Из-за этого процесс поражения продолжается: роговице начинает не хватать кислорода — и в неё могут начать врастать сосуды. Если запустить лечение, можно буквально ослепнуть — произойдёт поражение роговицы.
Хламидийные инфекции
Приобретённая хламидийная инфекция маскируется под обычный конъюнктивит: покраснение, боль, слезотечение. Если пациент не уделяет этому внимания, он может получить хроническую форму заболевания. То есть 4—6 раз в месяц (!) у него помимо обычных симптомов болезни будет появляться небольшая боль и синдром сухого глаза.
Они постоянно подвергаются атакам всевозможных микроорганизмов, поэтому количество глазных болезней весьма велико, но уже некоторое время распространенным стало именно вирусное заболевание глаз. Насчитывается порядка 150 вирусов, способных заражать слизистые органов зрения, но наиболее часто встречается несколько диагнозов.
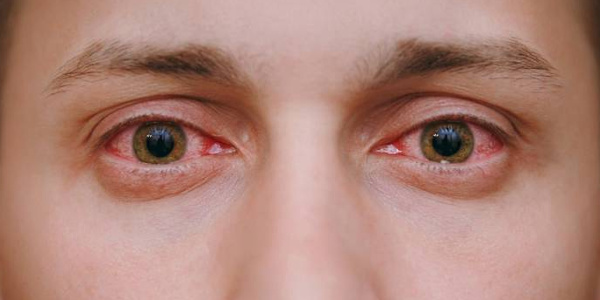
Крайне заразное заболевание, которое, в свою очередь, разделяется на следующие типы:
- Аденовирусный конъюнктивит – отличается краснотой оболочек глаз, отеком век, прозрачными отделениями из глаз и повышением общей температуры тела. В случае катарального вида внешние признаки недуга выражены несущественно, в случае пленчатого вида на слизистой образуется тонкая пленка, а фолликулярный вид конъюнктивита характерен появлением на слизистой глаз мелких пузырей.
- Герпетический конъюнктивит – как правило, вирусом поражается лишь один глаз. Течение заболевания вялое и длительное, при катаральное форме покраснения не слишком выражены, а при фолликулярной также появляются пузырьки на глазах.
- Эпидемический кератоконъюнктивит – поражает сразу большое количество людей, сначала задевая один глаз, а потом вовлекая в болезнь и второй. Отмечается как краснота оболочек глаз, так и обильное слезотечение. Плюс есть ощущение, словно глаза засорены, явная светобоязнь и стойкое повышение температуры тела.
Конъюнктивиты таких типов одинаково встречаются как у взрослых людей, так и у детей.
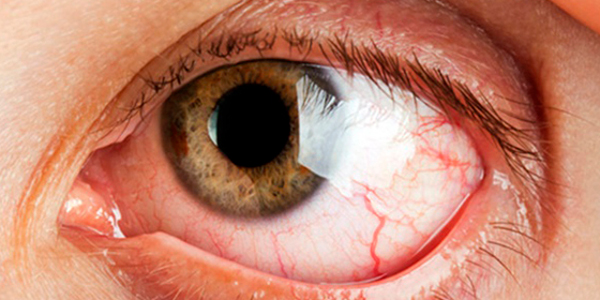
Представляет из себя воспаление роговицы, которому больше всего подвержены пожилые люди и самые маленькие дети. Оно может быть и поверхностным и глубоким, а вызвать его могут аденовирусы, герпетическая инфекция, вирусы оспы, корь и др. Спровоцировать вирусный кератит может сильное переохлаждение, слабый иммунитет и частые стрессы.
Основными симптомами данной патологии является краснота и отечность глаз, а также речь идет о высыпаниях пузырьков на их слизистых оболочках и замутнении роговицы. Дополнительно отмечается понижение остроты зрения и боли невралгического характера. Вместе с антивирусными препаратами в этом случае выписывают также антибиотики.
Под этим понятием скрывается воспаление разных участков сосудистой оболочки глаз. В почти половине случаев воспалительных заболеваний глаз ставится именно этот диагноз, потому что привести к болезни может очень много факторов. Чаще всего ее поводом становится вирус обычного герпеса, но иногда это может быть и лишай (опоясывающий).
При вирусном увеите глаза краснеют, становятся болезненными, появляется слезотечение и светочувствительность, а зрение теряет свою четкость. Зачастую, для лечения данной патологии достаточно противовоспалительных и некоторых симптоматических средств.
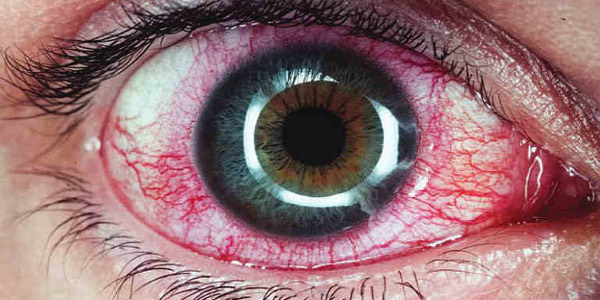
В некоторых случаях заражение глаз вирусом герпеса приводит именно к этой болезни, и крайне важно, чтобы первые же симптомы заболевания глаз стали поводом обратиться к врачу, потому что этот диагноз может привести даже к полной утрате зрения. В основном офтальмогерпес вызывается вирусом простого герпеса 1 типа или вирусом ветряной оспы, но в последние дни стали все чаще встречаться случаи заражения герпесом уже 2 типа.
Заподозрить вирусное заболевание можно по покраснению не только самих глаз, но и век, а также по боли при движении глазным яблоком и ощущению постороннего тела внутри. Также отмечается снижение остроты зрения и его затуманенность, могут быть двоение и искры перед глазами и в целом искаженность восприятия предметов. Более того, при офтальмогермесе ухудшается общее самочувствие: поднятие температуры, тошнота и др.
Как правило, терапия в данном случае не ограничивается антивирусными препаратами и подразумевает неспецифическую и специфическую иммунотерапию. Это связано с тем, что самой встречающейся причиной офтальмогерпеса является понижение иммунитета.
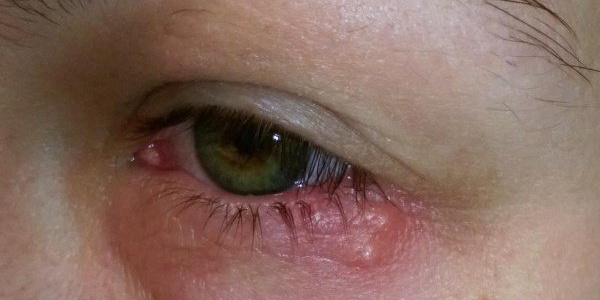
Это заболевание глаз характеризуется ощущением попавшей внутрь песчинки, от которой очень хочется избавиться, в результате чего человек начинает часто моргать и тереть свои глаза. Параллельно развивается воспаление краев век и отмечается быстрая утомляемость глаз. При тяжелых формах блефарита, которые часто поражают детей и молодых людей, зуд очень выраженный, а работа при искусственном свете становится почти невозможной.
Лечение вирусного блефарита начинается с назначения антивирусных препаратов, и далее подключается специальная диета, направленная на поднятие иммунитета. Назначаются и специальные витаминно-минеральные комплексы и курсы из необходимых аминокислот.
Любые инфекционные и вирусные заболевания глаз можно предотвратить. В большинстве своем для этого достаточно соблюдать правила личной гигиены. В частности, речь идет о:
- Периодическом обследовании у офтальмолога (минимум 2 раза в год);
- Использовании только чистых и проглаженных носовых платков (либо разовых);
- Умывании теплой водой перед сном и тщательном смывании косметики;
- Отказе от использования чужих средств гигиены;
- Аккуратном ношении, снятии и надевании контактных линз.
Большое внимание профилактике должны уделять люди, которые уже носят очки и линзы, а также перенесли хирургическое вмешательство на глаза, потому что они входят в зону повышенного риска. Но эти меры способны сохранить здоровье глаз в течение долгих лет.
Если становится ясно, что глаза поражены вирусной инфекцией (краснота и какие-то неприятные ощущения), самолечение недопустимо. В процессе диагностики офтальмолог определит тип вируса путем взятия мазка, проведет внешний осмотр, назначит анализы и только после этого определит схему необходимой именно в конкретной ситуации терапии. В противном случае болезнь может перейти в тяжелую форму и привести к осложнениям.
Читайте также:


