Инфекция в слезных железах
Заболевание слезных органов
Дакриоаденит - воспалительное заболевание слезной железы.
Дакриоаденит может быть острым и хроническим.
Острое воспаление слезной железы встречается обычно у детей. Как правило вторичный (осложнение гриппа, ангины, различных кишечных инфекций). Однако чаще дакриоаденит возникает на фоне эпидемического паротита (свинки). А иногда у вакцинированных детей дакриоаденит бывает единственным проявлением эпидемического паротита или сочетаться с орхитом.
У пациента возникает припухлость верхнего века, которая быстро или постепенно увеличивается в размерах. Веко гиперемировано, отечно, болезненно. За счет отека край века приобретает S-образную форму. В течение нескольких дней процесс быстро прогрессирует: припухлость, и отек века увеличиваются, в результате чего глаз может быть закрыт отекшим веком. Боли усиливаются. Под давлением плотной отечной слезной железы глазное яблоко смещается вниз и кнутри, вследствие чего появляются жалобы на двоение в глазах. Боли в области железы очень сильные, пациент не дает притронуться к железе. Общие жалобы: головная боль, слабость, разбитость, повышается температура тела. Увеличиваются регионарные лимфатические узлы, отек распространяется на височную область. У пациентов со сниженным иммунитетом дакриоаденит может осложниться абсцессом слезной железы или флегмоной, которая распространяется и на жировую клетчатку в орбите. Прогноз чаще всего благоприятный и пациент выздоравливает в течение двух недель.
Хронический дакриоаденит возникает при различных заболеваниях крови, при сифилисе, туберкулезе. Клиника таких дакриоаденитов стерта. Лечение заключается в терапии основного заболевания.
Дакриоканаликулит – это воспалительное заболевание слезного канальца. Встречается довольно редко, чаще вторично на фоне воспалительных заболеваний глаз, конъюнктивы. Наиболее характернохроническое течение. Воспалительный процесс в слезных канальцах возникает при попадании в них пыли, соринок. Во многих случаях каналикулит вызывают грибки.
Клиника: слезотечение, гнойное отделяемое из медиального угла глаза, иногда припухлость и покраснение в уголке глаза. При надавливании на область слезного канальца, происходит выделение гнойного содержимого из слезных точек.
Лечение : Проводится хирургическое лечение. Осложнением каналикулита может быть его сужение стриктура или облитерация.
Дакриоцистит
Дакриоцистит это гнойное воспаление слезного мешка и окружающей его клетчатки. Слезная жидкость застаивается в слезном мешке, и создаются условия для развития инфекции в слезном мешке, однако дакриоцистит может развиться и без предшествующей инфекции. Поскольку нарушение оттока слезы бывает постоянным, дакриоцистит приобретает хроническое течение.
Клиника: слезотечение, слизисто-гнойное отделяемое из глаза. Пациент не может открыть глаз. Температура тела повышается до высоких цифр. Появляются головная боль, слабость, разбитость. В области слезного мешка может возникнуть болезненное выпячивание. Иногда это выпячивание достигает значительных размеров. При попытке промывания слезных путей промывающая жидкость в носовой ход не проходит.
При длительном течении дакриоцистита может развиться гнойная язва роговицы, которая образуется при незначительном механическом повреждении роговицы. При этом в условиях постоянного существования инфекции в слезном мешке, язва роговицы принимает упорное течение и плохо поддается лечению. Возникновение язвы роговицы – это показание для срочного проведения хирургического лечения дакриоцистита.
Лечение хронического дакриоцистита .. Хирургическим путем слезный мешок рассекают и создают соустье между ним и полостью носа. Эта операция восстанавливает отток слезы.
Дакриоцистит новорожденных
дакриоцистит возникает по причине того, что к моменту рождения не открывается (вследствие аномалии развития) носовое устье носолезного протока и создается препятствие оттоку слезы. Слезная жидкость застаивается в слезном мешке. Создается благоприятная среда для развития микрофлоры. Чаще всего затруднение оттока слезы проявляется, когда ребенок начинает плакать слезами. Но иногда уже в первые недели жизни появляется слезотечение и слизисто-гнойное отделяемое из глаз. При надавливании на область слезного мешка появляются гнойные выделения из слезных точек. В области слезного мешка имеется небольшая припухлость. Иногда появляется покраснение конъюнктивы. При проведении промывания слезных путей промывающая жидкость не проходит в носовой ход. Лечение необходимо начинать в ранние сроки, иначе заболевание приобретает хроническое течение.
Аномалии развития слезной железы.
Гипоплазия слезной железы - наследственная аномалия, характеризующаяся недорзвитием железы. Крайняя степень – аплазия. Клиническая картина зависит от степени сохранности функции слезных желез. При недостаточной выработке слезной жидкости или ее отсутствии уже в детском возрасте возникают сухие воспалительные процессы в переднем отделе глаза. Лечение заключается в пересадке в конъюнктивальную полость протока (стенонов проток) околоушной слюнной железы. При этом слюнная железа выделяет в полость конъюнктивы слюну, состав которой отдаленно похож на состав слезной жидкости. Результаты операции обычно удовлетворительные, зрение удается сохранить.
Гипертрофия слезной железы – увеличение размера железы, сопровождающееся ее гиперфункцией, при этом пациента беспокоит постоянное слезотечение, кроме этого возникает мацерация кожи в местах слезотечения и присоединяются различные инфекции. Лечение заключается в снижении продукции слезной жидкости. Для этого часть слезной железы резецируют. Возможно проведение диатермокоагуляции или склерозирования части железы в.
Аномалии развития слезоотводящих путей.
* Патологии слезных канальцев (отсутствие, узкое устье, узкая шейка). При всех этих аномалиях развития возникает слезостояние и слезотечение. Лечение оперативное. Пластические операции, выполняющиеся не ранее, чем пациенту исполнится 14 лет. Часто сужения и закрытия просвета слезных путей возникают после воспалительных заболеваний глаз. Иногда патологические изменения в слезоотводящих путях развиваются вследствие ятрогенного воздействия. Лечение этих состояний оперативное.
* Стеноз носослезного канала бывает врожденным, но значительно чаще возникает, как осложнение длительного воспалительного процесса в слезоотводящих путях. Лечение консервативное. Проводят промывание слезоотводящих путей растворами новокаина, дикаина, гидрокортизона. Затем носослезный канал бужируют, и снова промывают. Курс лечения 5-7 процедур. В случае неэффективности показано хирургическое лечение
* Патологии слезных точек (отсутствие, недоразвитие, сужение, дислокация) . Диагноз аномалии слезных путей можно поставить с двухмесячного возраста ребенка, так как у новорожденного слеза выделяется незначительно. Когда функция слезной железы становится более активной, при аномалиях развития слезных путей происходит стояние слезы и слезотечение. Недоразвитой или отсутствующей может быть одна из двух слезных точек в глазу, тогда аномалия развития может остаться незамеченной, поскольку затруднения оттока слезной жидкости не происходит. Лечение хирургическое. После восстановления проходимости слезной точки в течение 2-3 дней проводят бужирование слезной точки. При отсутствии слезной точки выполняют пластическую операцию по формированию слезной точки и соединению ее со слезным канальцем.
Консультация офтальмолога БЕСПЛАТНО при удалении халязиона, новообразований (папиллом) век, инородных тел роговиц и конъюнктивы! (цена .
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники.
Врач-офтальмолог, лазерный хирург
Кандидат медицинских наук
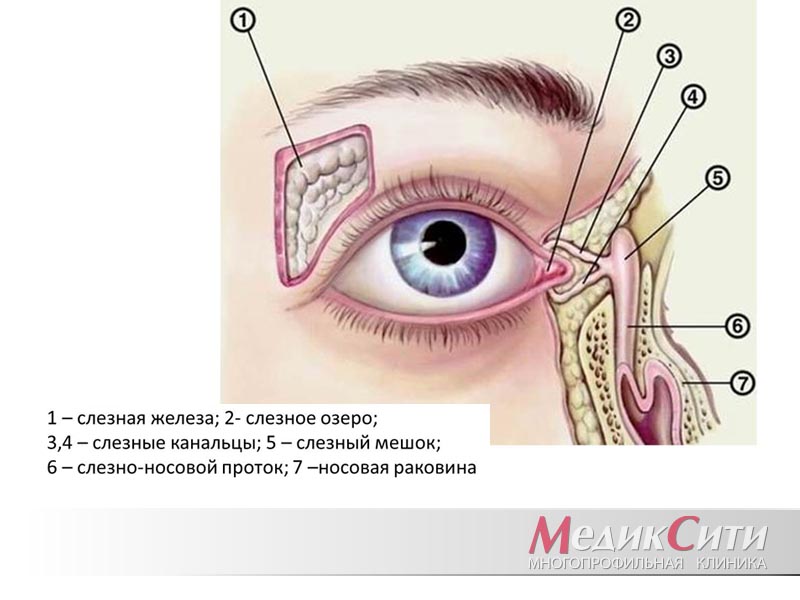
Слезные органы - система придаточного аппарата глаза, которая предохраняет глаза от высыхания, производит слезную жидкость и отводит ее в полость носа.
Слезные органы делятся на слезопроизводящие (слезосекреторные) и слезоотводящие.
Слезопроизводящий канал состоит из основной слезной железы и нескольких дополнительных, находящихся в конъюнктивальном мешке.
В слезотоводящие пути входят: слезные точки, слезное озеро, слезный ручей и другие образования, по которым движется слеза, прежде чем попасть в носовую полость.
Заболевания слезных органов. Диагностика и лечение

Заболевания слезных органов. Диагностика и лечение

Заболевания слезных органов. Диагностика и лечение
Для чего нужны слезы?
С помощью слез можно не только выразить свое эмоциональное состояние, в первую очередь, они нужны нам для защиты глаз. Тонкий слой слезной пленки покрывает поверхность роговицы и делает ее идеально прозрачной и гладкой, предохраняя глаза от высыхания.
В основе слезы находится антибактериальный фермент - лизоцим, помогающий очищению конъюнктивального мешка от мелких инородных тел и микроорганизмов.
В обычном состоянии для увлажнения глаза требуется маленькое количество слезы - 0,4-1 мл в сутки, ее производят дополнительные конъюнктивальные железы. Крупные слезные железы начинают работать при появлении дополнительных раздражителей: при сильной боли, эмоциональном напряжении, попадании инородного тела на конъюнктиву или роговицу. А также при слишком ярком свете, воздействии дыма и отравляющих веществ.
Расстройства слезных желез
Расстройства слезной железы проявляются в повышенном слезоотделении (гиперфункции) или в недостаточной выработке слезной жидкости (гипофункции).
Усиленное слезоотделение может появиться из-за яркого света, сильного ветра, холода и других внешних раздражителей или в результате нарушений иннервации глаза. Характерный признак патологии слезоотводящих путей - усиленное слезотечение (эпифора).
Заболевания слезных органов
Воспаление слезного мешка (дакриоцистит) - заболевание, которое появляется при непроходимости носослезных канальцев, что приводит к скапливанию и размножению патогенных организмов и появлению воспалительных реакций.
Воспаление слезного мешка может быть острым и хроническим.
В связи с особенностями строения слезных протоков, данная патология чаще всего встречается у новорожденных. У взрослых заболевание появляется намного реже, причем у женщин чаще, чем у мужчин.
Основные причины воспаления слезного мешка:
- сахарный диабет;
- бактериальные и вирусные инфекции;
- врожденное сужение слезных протоков.
- травмы глаза или носовой пазухи
- перегрев организма или его переохлаждение;
- инородное тело в глазу;
- воспалительные заболевания, сопровождающиеся отеком носа;
- длительное пребывание в пыльном помещении;
- снижение иммунитета.
Заболевания слезных органов. Диагностика и лечение
Заболевания слезных органов. Диагностика и лечение

Заболевания слезных органов. Диагностика и лечение
Об остром дактриоцистите говорят следующие признаки:
- отечность век, сужение щели глаза, из-за чего человеку сложно видеть;
- покраснение в зоне слезного мешка;
- повышение температуры тела;
- быстрая утомляемость, слабость, интоксикация организма;
- болезненность тканей вокруг глаза, острая боль при касании.
В начале заболевания в области слезного мешка образуется плотная, красного цвета, болезненная припухлость. Затем она размягчается, и на ее месте появляется гнойник.
В запущенных случаях может образоваться флегмона слезного мешка. Ее главный признак - сильный отек в районе слезного мешка и окружающих тканей. Флегмона очень опасна, поскольку существует вероятность распространения инфекции на соседние области и мозг!
Иногда дакриоцистит может осложниться формированием свища, патология становится хронической.
Хронический дактриоцистит проявляется следующими симптомами:
- постоянное слезотечение с присутствием гноя;
- набухшие веки, переполненные кровью,
- при надавливании на область слезного мешка выделение гноя увеличивается;
- при внешнем осмотре можно увидеть продолговатую припухлость у внутреннего угла глаза.
В запущенной форме воспаления слезного канала кожа на веках становится тонкой, дряблой, легко растягивается. Частые воспалительные процессы в области век, слезоотводящих путей приводят к формированию стеноза и заращению слезных протоков.
После визуального осмотра, врач-офтальмолог может назначить пациенту следующие исследования:
Лечение слезного канала зависит от степени выраженности воспалительной реакции. Назначается местная и, по необходимости, общая антибактериальная терапия.
Воспаленный слезный канал промывают специальным раствором с дезинфицирующими свойствами.
Дальнейшее лечение будет зависеть от формы заболевания, причины патологии и возраста пациента.
При запущенном воспалении слезного канала могут потребоваться следующие методы оперативного вмешательства:
- Бужирование - расширение слезных каналов с помощью специального инструмента. Данный метод применяется при частых рецидивах заболевания, а также с диагностической целью, для выявления места обтурации или сужения носолезных путей.
- Дакриоцистомия - формирование дополнительного сообщения между слезным каналом и слизистой оболочкой носа. Благодаря этому улучшается отток слезы и уменьшается воспаление.

Заболевания слезных органов. Диагностика и лечение

Заболевания слезных органов. Диагностика и лечение

Заболевания слезных органов. Диагностика и лечение
Дакриоаденит - это острое или хроническое воспаление слезной железы. Визуально отмечается припухлость верхнего века. У детей-дошкольников отмечается острая форма заболевания, появляющаяся в результате детских инфекций (скарлатина, корь, паротит).
У взрослых людей дакриоаденит встречается редко, в основном на фоне гриппа, ангины, ревматизма, брюшного тифа. Обычно протекает в хронической или подострой форме.
- гиперемия, утолщение, болезненность верхней части верхнего века;
- отечность в области слезной железы;
- головная боль, повышение температуры тела;
- возможное появление лимфаденита или флегмоны.
Острый дакриоаденит возникает в виде осложнений после общих заболеваний: гриппа, пневмонии, ангины, кори, скарлатины, и т.д. Заболевание бывает односторонним и двусторонним.
Болезнь начинается с сильного покраснения и припухлости в верхней, наружной части века. Характерны сухость в глазу, боль, повышенная температура тела, птоз, опущение глазного яблока вследствие отека. Если поднять верхнее веко, можно увидеть значительный отек слезной железы. Как правило, острая форма заболевания длится 10-15 дней.
При хронической форме дакриоаденита слезная железа несколько отечна и увеличена в размере, при пальпации безболезненна. Также может наблюдаться небольшой птоз глаза, легкая гиперемия конъюнктивной оболочки, слезопродукция в норме, движения глаза не нарушены. Болезнь может развиваться в течение нескольких месяцев.
Исследование данной патологии глаз начинается с внешнего осмотра в кабинете офтальмолога.
При острой форме заболевания возможны следующие методы диагностики:
Для изучения хронической формы добавляются следующие исследования:
- МРТ или КТ (чтобы выяснить природу опухоли века или слезной железы);
- УЗИ глаза.
В некоторых случаях возможно назначение таких дополнительных методов, как проба Манту, рентген грудной клетки, биопсия слюнной железы или легочной ткани.
При образовании абсцесса слезной железы применяются хирургические вмешательства, подразумевающие вскрытие абсцесса и дезинфицирование раны.
Терапия хронической формы дакриоаденита направлена на борьбу с основным заболеваниям. Внутрь или внутримышечно назначаются антибиотики и другие препараты.
Лечение воспалений слезных путей и слезной железы следует доверять лишь опытным специалистам. Только они могут выявить причины патологии и назначить адекватную терапию.


При заболеваниях слезной системы могут поражаться любые компоненты слезного аппарата: слезная железа, выводные протоки железы и слезоотводящие пути.
- дакриоаденит — воспаление слезной железы;
- эпифора — обильное выделение слезной жидкости из глаз, выходящее за границы нормального, и дефицит слезной жидкости (персистенция врожденной гиполакримии, синдром Шегрена);
- дакриостеноз (сужение) и воспаление слезоотводящих путей. К воспалительным заболеваниям слезоотводящих путей относятся: каналикулит – воспалительное заболевание слезного канальца и дакриоцистит — воспаление слезного мешка, встречающееся как у новорожденных, так и у взрослых людей;
- врожденные аномалии слезоотводящих путей (аплазия, фистулы, дивертикулы и т.д.)
- новообразования (опухоли) слезных путей
Причины
Заболевания слезной железы могут быть врожденными и приобретенными, возникшими в результате каких-либо воспалительных заболеваний, опухолей или травм:
Заболевания слезоотводящих путей могут быть врожденными (аномалии развития) и приобретенными, связанными с поражением нервов, инфекционными заболеваниями, опухолями, воспалительными заболеваниями глаз (конъюнктивит и др.) и носа; аутоиммунным поражением (синдром Шегрена). Также причиной нарушения оттока слезы могут стать инородные тела (например, ресницы).
Каналикулит (воспаление слезного канальца) чаще всего имеет грибковый характер, но иногда развивается вследствие внедрения инородного тела. Также он может осложнять течение хронического конъюнктивита.
Дакриоцистит (воспаление слезного мешка) обычно возникает при нарушениях оттока слезы, причиной которого бывают сужения и заращения носослезного канала (врожденные или приобретенные, например, в результате воспаления). При этом слезная жидкость застаивается в слезном мешке, и создаются условия для развития инфекции в слезном мешке. Поскольку нарушение оттока слезы бывает постоянным, дакриоцистит часто приобретает хроническое течение.
Дакриоцистит (воспаление слезного мешка) могут спровоцировать: травмы, заболевания носа и околоносовых пазух, снижение иммунитета, сахарный диабет, профессиональные вредности, резкие колебания температуры окружающего воздуха и т.д. Важной причиной развития дакриоцистита служат патологические процессы в полости носа и околоносовых пазухах. Иногда причиной нарушения проходимости носослезного протока бывает повреждение его при травме, нередко хирургической (при пункции верхнечелюстной пазухи, гайморотомии).
Как проявляются?
Если у ребенка практически с самого рождения набухшее верхнее веко, постоянное слезотечение или, напротив, полное отсутствие слез, повышена температура — вероятнее всего у него какая-либо врожденная аномалия развития слезного аппарата.
Острое воспаление слезной железы (острый дакриоаденит) может быть как одно, так и двусторонним. Болезнь чаще всего возникает у детей на фоне инфекционного паротита (свинки). При этом у ребенка возникает припухлость верхнего века, которая быстро или постепенно увеличивается в размерах. Веко краснеет, отекает. Все это сопровождается болями в области наружного угла глаза.
Затем возникает головная боль, слабость, разбитость, повышается температура тела. За счет отека край века приобретает S-образную форму. В течение нескольких дней процесс быстро прогрессирует: припухлость, и отек века увеличиваются, в результате чего глаз может быть закрыт отекшим веком. Боли усиливаются. Под давлением плотной отечной слезной железы глазное яблоко смещается вниз и кнутри, вследствие чего появляются жалобы на двоение в глазах. Боли в области железы становятся очень сильными. Увеличиваются лимфатические узлы в заушной области, отек распространяется на виски.
При каналикулите (воспалении слезного канальца) пациента беспокоит слезотечение, гнойное отделяемое из внутреннего угла глаза, иногда припухлость и покраснение у внутреннего угла глаза. При надавливании на область слезного канальца, можно увидеть выделение гноя из слезных точек.Каналикулит встречается достаточно редко и, как правило, имеет хроническое течение.
Для дакриоцистита характерно слезотечение, выделение гноя из глаза. Вследствии этого у больных часто возникает воспаление конъюнктивы и краев век. При длительном сужении носослезного протока слезный мешок расширяется — возникает фасолевидное выпячивание кожи у внутреннего угла глазной щели, которое иногда достигает больших размеров (водянка слезного мешка). Если надавить на эту припухлость из слезных точек выделяется слизь или гной; реже содержимое слезного мешка опорожняется в нос по протоку.
Дакриоциститом чаще заболевают люди среднего возраста — от 30 до 60 лет, встречается также дакриоцистит новорожденных. У женщин дакриоцистит встречается в 7-8 раз чаще, чем у мужчин. Болезнь, как правило, имеет длительное течение. Хронический дакриоцистит может осложниться флегмоной слезного мешка или гнойной язвой роговицы.
Дакриоаденит – это воспалительное поражение слезной железы.
Причины
Когда развивается дакриоаденит, причины этого состояния разнообразны. Условно офтальмологи делят их на 2 группы:
Инфекционный дакриоаденит у детей и взрослых вызывают следующие группы возбудителей:
- Вирусы:
- Герпеса;
- Инфекционного мононуклеоза;
- Кори;
- Гриппа и т.д.
- Бактерии:
- Стафилококки;
- Пневмококки;
- Стрептококки;
- Микобактерии лепры и туберкулеза;
- Гонококки.
- Грибы.
- Паразиты.
Неинфекционный дакриоаденит у детей и взрослых причинно связан с 2 факторами:
- Системные патологии (саркоидоз, заболевания крови и лимфы);
- Псевдоопухоли слезной железы, которые имеют аутоиммунную природу (железистая ткань повреждается собственными иммунными клетками).

Офтальмолог (взрослый), Офтальмолог (детский)
Приём по адресу:

г. Рязань, ул. Праволыбедская, д. 40

Приём по адресу:

Москва, ул.Шипиловская, д.1

Офтальмолог (взрослый), Офтальмолог (детский), Диспансеризация
Приём по адресу:

г. Москва, ул.Маросейка, д.6-8, стр. 4

Офтальмолог (взрослый), Офтальмолог (детский), Диспансеризация
Приём по адресу:

г. Москва, Проспект Маршала Жукова, д.38 к.1, г. Москва, ул.Маросейка, д.6-8, стр. 4

Офтальмолог (взрослый), Офтальмолог (детский)
Приём по адресу:

г. Москва, 2-й Боткинский проезд, д. 8
![]()
Приём по адресу:

г. Москва, 2-й Боткинский проезд, д. 8

Офтальмолог (взрослый), Офтальмолог (детский), Диспансеризация
Приём по адресу:

г. Москва, Проспект Маршала Жукова, д.38 к.1

Офтальмолог (взрослый), Офтальмолог (детский)
Приём по адресу:

г. Москва, ул.Маросейка, д.6-8, стр. 4

Приём по адресу:

Москва, ул.Шипиловская, д.1

Приём по адресу:

г. Москва, ул. Гамалеи, д.18
![]()
Офтальмолог (взрослый), Офтальмолог (детский)
Приём по адресу:

г. Москва, ул.Маросейка, д.6-8, стр. 4

Приём по адресу:

г. Москва, ул.Маросейка, д.6-8, стр. 4
![]()
Офтальмолог (взрослый), Офтальмолог (детский)
Приём по адресу:

г. Рязань, ул. Праволыбедская, д. 40

Офтальмолог (взрослый), Офтальмолог (детский)
Приём по адресу:

г. Москва, Проспект Маршала Жукова, д.38 к.1, г. Москва, ул.Маросейка, д.6-8, стр. 4
Виды дакриоаденита
Это воспалительное заболевание по течению бывает двух видов:
- Острый дакриоаденит – симптоматика появляется внезапно и при отсутствии лечения быстро прогрессирует;
- Хронический дакриоаденит – развивается постепенно, симптомы неярко выражены в период ремиссии и обостряются при рецидиве.
Симптомы дакриоаденита
Острый дакриоаденит проявляется следующими признаками:
- Болезненность и покраснение кожи над слезной железой. Она располагается над верхним веком у наружного угла глаза.
- Отечность и нависание верхнего века, которое происходит в результате увеличения железы в размерах.
Хронический дакриоаденит имеет несколько другую симптоматику:
- Двоение в глазах;
- Смещение глаза в сторону;
- Припухлость над верхним веком (покраснение, как правило, отсутствует, может появляться только в период обострения).
Длительно существующий хронический дакриоденит симптомы воспаления изменяет на симптомы кисты слезной железы, которая постепенно формируется:
- Дискомфорт и чувство давления;
- Нарушенное образование слезы.
Осложнения
Если лечение не проводится, то повышается риск инфекционных осложнений:
- Абсцесса верхнего века;
- Орбитальной флегмоны.
Симптомы абсцесса следующие:
- Сильная боль распирающего характера;
- Головная боль;
- Резко выраженная отечность и покраснение века, что вызывает его смыкание (узкий глаз);
- Напряжение кожи и ее покраснение, но в некоторых случаях он может приобрести желтушное окрашивание;
- Зона флюктуации (размягчения) в области верхнего века (ее появление связано с гнойным расплавлением подкожно-жировой клетчатки);
- Подъем температуры тела, но при этом зрительные функции не снижаются.
Орбитальная флегмона является более опасным осложнением и проявляется другими признаками:
- Быстрое развитие за пару часов;
- Интенсивная боль в глазе;
- Красно-фиолетовая распространенная отечность век;
- Выраженное сужение век;
- Ущемление конъюнктивальной оболочки в резко суженной глазной щели;
- Двоение в глазах и сильное снижение зрения (человек может ослепнуть);
- Практически полная неподвижность глазного яблока;
- Интенсивная головная боль;
- Лихорадка и озноб.
Мы разработали для Вас специальные годовые программы наблюдения за здоровьем.
Услуги каждого пакета ориентированы на поддержание здоровья и профилактику болезней.
Годовые медицинские программы для детей
Детские годовые программы НИАРМЕДИК созданы для того, чтобы помочь родителям вырастить здорового ребенка! Программы разработаны для детей разного возраста и гарантируют качественную медицинскую помощь без очереди.
Годовые медицинские программы для взрослых
Взрослые годовые программы "С заботой о себе" разработаны для тех, кто ответственно подходит к своему здоровью. Программы включают: консультации терапевта, а также самых востребованных врачей-специалистов.
Программа ведения беременности
Сеть клиник НИАРМЕДИК предлагает будущей маме программу ведения беременности "Жду тебя, малыш!". Программа разработана с учетом передовых международных стандартов здравоохранения.
Современная диагностика в НИАРМЕДИК
Острый или хронический дакриоаденит – это показание для проведения дополнительной диагностики. Она позволяет уточнить причину заболевания, наличие осложнений и запущенность процесса. Все эти данные необходимы для проведения адекватного и успешного лечения. Именно поэтому вопросу качественной диагностики в центре НИАРМЕДИК уделяется особое внимание. Наши специалисты:
- Работают на современном диагностическом оборудовании, которое позволяет выявлять даже минимальные отклонения в анатомии глазного яблока;
- Постоянно усовершенствуют свои знания на международных симпозиумах и конгрессах, поэтому в курсе последних достижений офтальмологии;
- Отвечают на все вопросы пациентов, чтобы человек понимал, зачем проводится то или иное обследование, и как оно поможет решить проблему со здоровьем.
Основными диагностическими процедурами, которые офтальмологи НИАРМЕДИК рекомендуют при подозрении на дакриоаденит, являются:
- Визометрия – определение остроты зрения. Иногда выявляется его снижение и факт двоения при рассмотрении букв;
- Биомикроскопическое обследование – осмотр под увеличение конъюнктивы и других поверхностно расположенных структур глаза. При воспалении слезной железы врачи видят покраснение и расширение сосудов, увеличение части слезной железы;
- Рефрактометрия – изучение преломляющих способностей глаза;
- Периметрия – определение полей зрения;
- Офтальмоскопия – исследование глазного дна;
- Тонометрия – измерения давления внутри глаза, которое часто повышено;
- Промывание слезоотводящих путей для оценки их проходимости;
- УЗ-сканирование глазного яблока, дополненное допплерографией (оценкой кровотока). Оно выявляет точную локализацию воспалительного процесса.
Для уточнения природы заболевания показаны следующие диагностические тесты:
- Бактериальный посев конъюнктивального содержимого для определения причинных бактерий и степени их чувствительности к современным антибиотикам;
- С-реактивный белок, ревматоидный фактор, которые изменяются при аутоиммунной патологии;
- Выявление хламидийных антител;
- Компьютерная или магнитно-резонансная томография орбитальной области.
В НИАРМЕДИК врачи индивидуально подходят к каждому клиническому случаю, поэтому не назначают неинформативные исследования – только то, что нужно вам, чтобы оказать эффективную помощь.
Иногда может потребоваться консультация смежных специалистов (ЛОРа, кардиолога, стоматолога и т.д.). Только в нашем многопрофильном центре вы ее пройдете быстро и качественно, не выходя за пределы учреждения. Мы экономим ваше время!
Лечение
Когда диагностирован дакриоаденит, лечение должно не запаздывать, при этом врач центра НИАРМЕДИК определяет, где его проводить – в амбулаторных условиях или в стационаре. Показания для экстренного стационарного лечения следующие:
- Наличие гнойного отделяемого из конъюнктивальной полости;
- Болезненность, отечность и покраснение железы, вырабатывающей слезную жидкость.
Пребывание в стационаре по поводу дакриоцистита может потребоваться и в плановом порядке, если пациент заметил:
- Двоение в глазах при рассматривании предметов;
- Смещение глаза в сторону из-за значительного увеличения железы в размерах;
- Припухлость в проекции слезной железы.
Основная цель амбулаторного или стационарного лечения дакриоаденита – это устранение воспалительного процесса в железе. Для этого врачи НИАРМЕДИК проводят либо консервативную терапию, либо хирургическое вмешательство. Последнее показано при наличии кисты, которую надо удалить. Во всех остальных случаях проводится лекарственная и физиотерапия.
Фармакологическое лечение дакриоаденита предполагает применение препаратов следующих групп:
- Антибиотики в форме глазных капель или иногда в виде внутримышечных инъекций. Если причинная роль бактерий не доказана, то используют противогрибковые или противовирусные препараты в зависимости от выявленного возбудителя.
- Нестероидные средства для купирования воспалительной реакции. При сильном воспалении показано применение кортикостероидных препаратов (они активнее и быстрее действуют).
- Слезозаменители (до восстановления продукции слезной жидкости).
Заботьтесь о здоровье глаз своевременно! Офтальмологи НИАРМЕДИК всегда готов прийти на помощь.
Читайте также:


