Инфекция предстательной железы или придатка яичка
Клиника мужского и женского здоровья
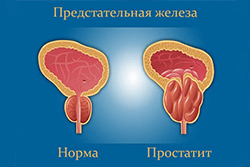
Простатит — воспаление предстательной железы (простаты), органа, который вырабатывает жидкий секрет, входящий в состав спермы. Патология иногда вызывает сильные боли и проблемы с потенцией. Лечение простатита разумно начать сразу после его диагностирования.
Симптомы
Простатит обычно поражает мужчин, которым от 25 до 50. Патология очень распространена. От нее страдает от трети до половины всех мужчин планеты. У проблемы много симптомов:
- мужчина испытывает дискомфорт, боль, когда мочится;
- моча идет медленно, тоненькой струйкой, ее приходиться выдавливать;
- ночью и в другое время суток часто возникает желание справить малую нужду. Не покидает ощущение, что не вся урина покинула мочевой пузырь;
- моча идет мутная, с примесью крови;
- донимают боли в нижней части брюшной полости, спины, паховой области, в промежности (между мошонкой и анусом);
- также не дает покоя болезненность, дискомфортные ощущения в районе яичек, полового члена;
- эякуляция происходит с болью;
Нередко возникают симптомы простатита, которые похожи на простуду (небольшая температура, жар). Они свойственны бактериальной разновидности патологии (о ней ниже).
Записаться на прием
к врачу урологу
можно по телефону
Причины
Простатит чаще возникает у мужчин, ранее перенесших это заболевание. Проблему порождает:
- инфекция в мочевом пузыре и мочеиспускательном канале;
- ВИЧ и другие болезни, которыми мужчина заражается во время секса;
- травма в районе таза — падение с велосипеда, лошади;
Вызывает простатит у мужчин катетер в уретре для вывода мочи с мочевого пузыря.
Патология иногда появляется после биопсии предстательной железы, когда для анализа берется образец ее ткани. После подобной процедуры симптомы простатита у мужчин наблюдаются редко.
Осложнения
простатита может:
- воспалиться придаток яичек (эпидидимит);
- сильно снизиться содержание сперматозоидов, наступить бесплодие;
- появиться абсцесс (полость с гноем).
Многочисленные исследования ученых не обнаруживают прямой связи между простатитом и раком предстательной железы.

Читайте также: Половые инфекции у мужчин: список ИППП у мужчин
Виды простатита
У простатита 5 основных видов: хронический и острый небактериальный, хронический и острый бактериальный, бессимптомный.

- Хронический небактериальный (он же синдром хронической боли в области таза). Самый распространенный (более 90% всех пациентов болеет именно им). Признаки простатита нестабильны, приходят и уходят. Патогенов в организме не обнаруживается. Диагноз ставится, если в течение хотя бы месяцев, мужчина страдает от болей в районе таза, неприятных ощущений во время мочеиспускания и других вышеназванных симптомов. Точная причина развития недуга неизвестна, однако вероятно его вызывают:
- неврологические проблемы (нейропатии);
- раздражение простаты, которое порождает плохой отток мочи из мочевого пузыря;
- проблемы с мышцами тазового дна (диссинергии);
- атипичные, пока неизвестные науке, вирусы, бактерии.
- Острый небактериальный. Сопровождается хроническим болевым синдромом в области таза, постоянными проблемами с мочеиспусканием.
- Острый инфекционный. Самый серьезный вид заболевания. Встречается нечасто. Порожден:
- кишечной палочкой, стафилококками и другими бактериями;
- венерическими патологиями (хламидиоз, гонорея);
- грибком Candida.
Симптомы нарастают быстро. К дискомфорту в районе таза присовокупляется болезненность гениталий, лихорадка, тошнота, жгучая боль при мочеиспускании. Острая форма бактериального простатита может вызвать тяжелые, опасные для жизни осложнения — абсцессы, невозможность помочиться, низкое кровяное давление.
- Хронический инфекционный. Патология может не давать о себе знать несколько лет. Симптомы схожи с острым бактериальным типом, но проявляются не столь сильно.
- Бессимптомный. Обнаруживается случайно. Симптомы отсутствуют. УЗИ показывает признаки воспаления, а анализ крови — повышенное содержание простатоспецифического антигена.
Диагностирование
Диагноз ставится при помощи:
- пальцевого ректального исследования;
- анализа мочи. Необходим, чтобы определить, нет ли в предстательной железе инфекции;
- анализа крови. Проверяется уровень простатоспецифического антигена. Тест выявляет признаки воспаления;
- УЗИ органов мочеполовой системы. Назначается, когда вышеназванных анализов для постановки точного диагноза недостаточно. УЗИ простаты предпочтительнее делать через анус (транректальный способ).
Также иногда врач анализирует секрет простаты. Чтобы его получить, производится массаж железы.
Могут назначаться анализы на различные венерологические инфекции, которые бывают причиной воспаления простаты.
Профессиональное диагностирование позволит прописать правильное лечение простатита у мужчин.

Читайте также: Везикулит у мужчин
Лечение
Если простатит бактериальный, доктор назначает:
- Антибиотики. Их вид зависит от выявленной бактерии. Нередко назначаются Азитромицин, Ципрофлоксацин. Принимать лекарство придется . Если симптомы очень тяжелые, антибиотики срочно вводятся внутривенно.
- (Тамсулозин, Силодозин). Средства расслабляют мускулатуру мочевого пузыря в месте, где с ним соединяется простата. Убирают болезненность во время мочеиспускания.
- Анальгетики — нестероидные противовоспалительные средства (ибупрофен), парацетамол.
Нельзя прописывать препараты самостоятельно. Только врач определяет как лечить простатит.
Профилактика
Чтобы не допустить простатита:
- принимаем теплую сидячую ванну;
- прикладываем к нижней части живота или спины ;
- прекращаем употреблять спиртное, кофеин, пищу, повышающую кислотность (острую, соленую);
- употребляем много жидкости (несладкой). Так будем промывать мочеполовую систему, бактерии не успеют расплодиться;
- постараемся подолгу не ездить на велосипеде, долго не сидеть;
- не забываем о гигиене полового члена, промежности;
- пользуемся контрацептивами;
- занимаемся спортом. Простых кардио упражнений будет вполне достаточно — начинаем бегать трусцой, плавать в бассейне, делать легкую разминку.
Профилактика простатита должна стать частью образа жизни. Нехитрые способы защитят организм.
Помните, что поставить точный диагноз, определить причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач. Записаться на прием к нашим специалистам или вызвать врача на дом Вы можете по телефону
Будьте здоровыми и счастливыми!

Акутин
Роман Михайлович
Уролог

Евдокимов
Александр Владимирович
Уролог,

Крупянко
Игорь Дмитриевич
Уролог

Филиппов
Дмитрий Борисович
Уролог
Аденома простаты у мужчин: лечение, симптомы, причины возникновения, удаление

Аденома простаты – это нераковая опухоль, развитие которой сопровождается симптомами нарушения мочеиспускания. Согласно статистике, она является частой причиной обращения пациентов к урологу. В нашей клинике мы предлагаем полный комплекс диагностики и лечения этой болезни.
Азооспермия у мужчин: виды, причины, лечение
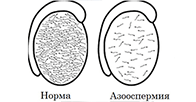
Часто к мужскому бесплодию приводит азооспермия – патологическое состояние, при котором в сперме не обнаруживают сперматозоидов. Диагностируют его при проведении спермограммы. Наша клиника предлагает полноценное обследование этого состояния и дальнейшее ведение пациента.
Варикоцеле у мужчин: причины, симптомы, диагностика, лечение в Твери

Варикоцеле – это заболевание, при котором расширяются вены семенного канатика. Преимущественно его диагностируют у пациентов молодого возраста (15-30 лет), чаще у спортсменов и работников, которые имеют значительные физические нагрузки. Наша клиника предлагает диагностику варикоцеле, лечение этой патологии.
Лицензия №ЛО-69-01-001044 от 23.05.2013
г. Тверь, ул. Желябова, 75 Смотреть на карте
Эпидидимит и орхит
Проявляется болью и отёком, практически всегда односторонними, развивающимися остро. Нередко в воспалительный процесс вовлекаются яички (орхоэпидидимит). С другой стороны, воспаление из яичка (особенно вирусный орхит) часто распространяется на придаток. Орхит и эпидидимит, в зависимости от скорости развития и клинического течения, классифицируют как острый и хронический.
Чаще всего эпидидимит развивается в результате проникновения инфекции в придаток гематогенным путём как осложнение инфекционных заболевании (грипп, ангина, пневмония и др.).
При эпидидимите, вызванном возбудителями, передающимися половым путем, инфекция распространяется из мочеиспускательного канала и мочевого пузыря.
Предполагают, что при неспецифическом гранулематозном орхите хроническое воспаление вызвано аутоиммунными реакциями. Орхит у детей и паротитный орхит имеют гематогенное происхождение. Орхоэпидидимит также наблюдается при некоторых системных инфекциях, таких, как туберкулёз,бруцеллез и криптококкоз.
Нередко инфекция попадает в придаток яичка по семявыносящему протоку вследствие его антиперистальтических сокращений, при воспалительном процессе в мочеиспускательном канале, а также при бужировании последнего или повреждении его во время инструментального исследования. Такие же условия создаются во время длительного пребывания в мочеиспускательном канале катетера.
Придаток яичка уплотнён, увеличен, по размерам превышает яичко из-за воспалительной инфильтрации и отёка от сдавления кровеносных и лимфатических сосудов, на разрезе тёмно-красного цвета со слизистым или слизисто-гнойным экссудатом. Канальцы придатка расширены, в них находится слизисто-гнойное содержимое. Семявыносящий проток утолщён, инфильтрирован (деферентит), просвет его сужен и содержит тот же воспалительный экссудат, что и в канальцах придатка. Нередко в воспалительный процесс вовлекаются и оболочки семенного канатика (фуникулит). Установить этиологию эпидидимита непросто. У 15% пациентов с острым эпидидимитом развивается хроническое воспаление с уплотнением. При поражении яичка хроническое воспаление может привести к его атрофии и нарушению сперматогенеза. Новые данные по частоте встречаемости и распространённости эпидидимита отсутствуют. Острый эпидидимит у молодых мужчин связан с сексуальной активностью и инфекцией у партнёрши.
Самый распространённый тип орхита, паротитный орхит, развивается у 20-30% пациентов в постпубертатном периоде, перенёсших эпидемический паротит. В10% наблюдений воспалению придатка яичка способствует его травма.
Симптомы эпидидимита, орхита, орхоэпидидимита
При остром эпидидимите воспаление и отёк начинаются с хвоста придатка и могут распространяться на остальные части придатка и ткань яичка. Семенной канатик отёчный и болезненный. У всех мужчин с эпидидимитом, вызванным передающимися половым путём возбудителями, в анамнезе имеется половой контакт, который мог быть совершён за несколько месяцев до появления симптомов заболевания. При обследовании пациента сразу после получения образца мочи для анализа можно не увидеть признаки уретрита или выделений из мочеиспускательного канала, потому что лейкоциты и бактерии вымываются из мочеиспускательного канала во время мочеиспускания.
Острый эпидидимит начинается внезапно с быстро нарастающего увеличения придатка яичка, резких болей в нём, повышения температуры тела до 38-40 °С и озноба. Воспаление и отёк распространяются на оболочки яичка и мошонку, в результате чего кожа мошонки растягивается, теряя кладки, становится гиперемированной, может появиться реактивная водянка оболочек яичка. Боли иррадиируют в паховую, иногда в поясничную область и крестец, резко усиливаются при движении, вынуждая больных находиться в постели.
Неспецифический эпидидимит по клинической картине заболевания и данным объективного исследования иногда трудно отличить от туберкулеза придатка яичка. Увеличение органа, очаговые уплотнения, его бугристость могут наблюдать при обоих видах эпидидимита. Чёткообразные изменения семявыносящего протока возникновение гнойных свищей мошонки с одновременным присутствием другого туберкулёзного очага в организме, обнаружение микобактерий туберкулеза в моче или гнойном отделяемом из свищей мошонки при стойкой кислой реакции мочи свидетельствуют в пользу туберкулёзного характера поражения. Решающее значение для дифференциальной диагностики имеет выявление микобактерий туберкулёза в пунктате придатка или данные биопсии.
При незначительных тянущих болях и субфебрильной температуре появляется уплотнение на ограниченном участке придатка, чаще в области хвоста. Затем процecc распространяется на весь придаток. При воспалении придатка часто поражается и семявыносящий проток. При пальпации определяют гладкий плотный проток, который тянется к наружному отверстию пахового канала. Иногда его можно прощупать при ректальном исследовании вблизи простаты. При воспалении семенного протока может развиться фуникулит.
Острый период заболевания продолжается 5-7 дней, по истечении которых уменьшается боль, снижается температура тела, уменьшается отёчность мошонки и воспалительного инфильтрата. Однако придаток остаётся увеличенным, плотным и болезненным при пальпации в течение ещё нескольких недель.
Бактериальную этиологию эпидидимита диагностируют при микроскопии окрашенных по Граму мазков из мочеиспускательного канала. Наличие в мазке грамотрицательных диплококков, расположенных внутриклеточно, характерно для инфекции, вызванной N. gonorrhoeae. Обнаружение в мазке только лейкоцитов указывает на негонококковый уретрит. При подозрении на паротитный орхит подтверждением диагноза будет эпидемический паротит в анамнезе и обнаружение специфических IgM в сыворотке крови.
Заболевание необходимо дифференцировать с орхитом, эпидидимитом, нагноившейся кистой семенного канатика, ущемлённой паховой грыжей. Обязательно проведение дифференциальной диагностики между эпидидимитом и перекрутом семенного канатика с использованием всей доступной информации, включая возраст пациента, уретрит в анамнезе, данные клинической оценки и допплеровского исследования сосудов яичка. Приподнятое положение мошонки при перекруте семенного канатика не уменьшает боли, как при эпидидимите, а наоборот, усиливает (симптом Прена).
Изолированное увеличение яичка возникает при опухолях, а также при бруцеллёзном поражении, при котором очень часто отмечают сопутствующую водянку оболочек яичка.
Иногда дифференциальная диагностика с опухолью возможна только во время операции с использованием метода срочной биопсии и гистологического исследования.
Лечение эпидидимита, орхита, орхоэпидидимита
Проведено всего несколько исследований по изучению степени проникновения противомикробных препаратов в ткань яичек и придатка у человека. Из всех исследованных препаратов наиболее подходящие свойства были обнаружены у фторхинолонов, макролидов и цефаллоспоринов.
Антибиотик следует выбирать исходя из эмпирического представления о том. что у молодых сексуально активных мужчин причиной заболевания обычно становятся С. trachomatis. а у пожилых мужчин с аденомой простаты или другими нарушениями мочеиспускания чаще всего традиционные уропатогены. Исследования, в которых сравнивали результаты микробиологической оценки материала, полученного путём пункции придатка мазков из мочеиспускательного канала и мочи, показали очень хорошую корреляцию. Таким образом, до начала антибиотикотерапии следует взять мазок из мочеиспускательного канала или получить спермограмму для культурального исследования.
Эпидидимит – это воспалительное заболевание мужской половой сферы, затрагивающее придатки яичек. Вызывает яркий болевой синдром, отечность мошонки. Заболевание характеризуется тяжелым течением, может вызывать осложнения, среди которых бесплодие и потери придатков или яичек.
Причины воспаления
Все причины можно разделить на 4 группы:
Инфекционный фактор. Делится на специфическую и неспецифическую инфекцию:
- Неспецифическая инфекция – бактерии (стафилококк), вирусы (грипп, паротит, герпес), микоплазмы, хламидии, грибы (кандида);
- Специфическая инфекция - гонорея, туберкулез, сифилис;
Инфекция проникает в орган разными путями: гематогенным (через кровь), секреторым (зчастую это путь специфических инфекций), через лимфоузлы и через каналы (семявыводящий проток, уретру).
Через кровь поражение возникает из-за наличия инфицированных очагов как в малом тазу, предстательной железе, уретре, так и при ангине, синусите и др.
- Гранулематозный эпидимит развивается из-за попадания сперматозоидов за пределы канальцев яичка, травматического воздействия или других факторов. Появление сперматозоидов в клетчатке яичка вызывает сильную аутоиммунную реакцию организма, из-за которой происходит полное уничтожение яичка и придатка, с замещением последних гранулематозной тканью.
Общие и местные предрасполагающие факторы:
- Сниженный иммунитет (из-за наличия разных заболеваний – СПИДа, сахарного диабета, рака и др.), после хирургического вмешательства;
- Проблемы с мочеиспуканием (инфравезикальная обструкция, хроническая задержка мочи, передерживание мочи);
- Переохлаждение, перегревание.
Симптомы эпидидимита
Симптомы делятся на три категории: местные, общие и дополнительные симптомы.
Группа местных симптомов
- Болезненные ощущения. Боли при эпидидимите присутствует всегда – в паховой области, яичках, может отдавать в живот и поясницу. Зачастую болевой синдром очень яркий, тянущего характера.
- Увеличение объема придатка. Он становится увеличенным в размере, уплотненным, напряженным, хорошо прощупывается. Если при эпидидимите яичко не меняет своих физиологических качеств, то при присоединенном орхите оно увеличивается, становится напряженным, мошонка отекает.
Группа общих симптомов
- Лихорадка. При эпидидимите повышается температура, часто до 40°C и выше;
- Интоксикация;
- Боли при мочеиспускании;
- Боли при половом акте и эякуляции;
- Выделения из уретры (слизисто-гнойные);
- Кровь в сперме.
Острый эпидидимит
Продолжительность менее 6 недель. Отмечаются острые боли, отдающие в паховую область и живот, при которых очень тяжело двигаться. Присутствуют симптомы интоксикации – с высокой температурой и слабостью. Сам придаток увеличен, напряжен и болезнен. Обычно при остром эпидидимите есть риск развития орхита (воспаления яичек). В дальнейшем может развиться такое осложнение, как нагноение придатка. Это часто приводит к гнойному абсцессу и появлению свищей в мошонке.
Без лечения могут развиться следующие осложнения:
- Абсцесс яичка (гнойное воспаление тканей);
- Спайки между мошонкой и яичком;
- Тяжелый инфекционный процесс;
- Нарушение кровоснабжения яичек с некрозом ткани;
- Свищ в мошонке;
- Двусторонний эпидидимит.
Одним из самых тяжелых осложнений является бесплодие, которое вызванно функциональной гибелью придатков и яичек. Это связано с воздействием инфекции на сперматозоидов, нарушением работы половых желез, поражением канальца, нарушением иммунных механизмов.
Хронический эпидидимит
Болезнь в хронической стадии протекает вяло, но длительно и с периодическими всплесками обострения симптомов. Боли слабые, ноющего характера, усиливаются во время физической активности. Интоксикации нет, изредка повышается температура, но не выше 38°C. Придаток имеет небольшое увеличение, немного болезнен. Поскольку хронический эпидидимит развивается после специфического инфекционного процесса, существует риск дальнейшего бесплодия.
Диагностика эпидидимита
Обычно диагностировать эпидидимит можно при визуальном осмотре и выяснении имеющихся жалоб у пациента. Но существует вероятность того, что возникнет ошибка из-за характерной иррадиации болей в поясницу - в таком случае может быть поставлен диагноз острый пиелонефрит или почечная колика. Именно поэтому нужно использовать все диагностические методы, направленные на установление точного диагноза. Для этого необходимо провести ряд лабораторных и инструментальных исследований.
- Обязательное ректальный осмотр простаты, семенных пузырьков и куперовых желез. Этот метод позволяет определить наличие инфекции и выявить простатит или аденому простаты, которые могут быть причиной заболевания.
- Исследования, направленные на диагностику ЗППП.
- Общий анализ крови позволит определить инфекцию, степень и интенсивность воспалительного процесса;
- Биохимия крови показывает воспалительный процесс и сопутствующие патологии;
- Общий анализ мочи и анализ семенной жидкости;
- Бактериологическое исследование и прямая микроскопия.
- УЗИ. Основной метод диагностики, позволяет установить характер поражения органов (но нет возможности выявить стадию заболевания и увидеть гнойные очаги).
- МРТ. (магнитно-резонансная томография). Высокоинформативный метод, дающий возможность максимально точно оценить состояние тканей яичка и придатка.
Лечение эпидидимита
Для проведения консервативного лечения необходимы определенные врачебные показания. Обычно это легкая и средняя степень течения болезни, острый эпидидимит в затихающей стадии, посттравматический эпидидимит (без гематомы). Консервативное лечение показано мужчинам пожилого и старческого возраста (если отсутствуют признаки нагноения).
- Противомикробная терапия;
- Новокаиновая блокада, анальгетики, спазмолитики;
- Фиксация мошонки (стационарное или домашнее лечение);
- Фиксация мошонки позволяет снизить механическое раздражение придатков, это дает уменьшение воспаления и дает возможность восстановиться поврежденным тканям.
Если у больного возникает лихорадка (с температурой больше 39°C), появляются симптомы интоксикации, наблюдается увеличение придатка – требуется срочная госпитализация и хирургическое лечение.
Как и консервативное, хирургическое лечение показано по определенным показаниям:
- Нагноение воспаленного придатка, микроабсцесс, абсцесс;
- Посттравматический острый эпидидимоорхит;
- Перекрут яичка или перекрут привеска придатка яичка;
- Тяжелая степень протекания острого эпидидимита;
- Хронический эпидидимит с постоянными обострениями;
- Туберкулезный эпидидимит;
- Неэффективность консервативного лечения.
- Эпидидимэктомия (удаление придатка). Радикальный метод лечения, выполняется под местной анестезией (удаляется придаток и семявыносящий проток). Позволяет не допустить развитие осложнений, но является причиной потери репродуктивных функций яичка.
- Эпидидимотомия - рассечение придатка яичка.
Удаление части придатка (резекция). Во время операции удаляется пораженный участок, что дает возможность устранить гнойный процесс, без повреждения здоровых тканей.
- Орхиэктомия (удаление яичка и придатка). Проводится только в случае тяжелого течения заболевания и осложнений.
Профилактика эпидидимита
Основной профилактикой является гигиена половых отношений (недопущение развития ЗППП), соблюдение правил личной гигиены, соблюдение защитных мер (недопущение травм яичек). В обязательном порядке необходимо своевременно лечить заболевания мочеполовой системы (уретрит, пиелонефрит, простатит) и заболеваний малого таза (геморрой, проктит и др.).
И помните, что при первых симптомах нужно обращаться к врачу, поскольку только своевременная терапия поможет избежать трудного и сложного лечения, а также развития серьезных осложнений.
Эпидидимит — это воспаление придатка яичка, возникающее вследствие проникновения в него специфической и неспецифической инфекции.
Что вызывает эпидидимит
Главные причины эпидидимита — попадание инфекции в придаток яичка из мочеиспускательного канала, мочевого пузыря, предстательной железы. У мужчин репродуктивного возраста это связано в основном с сексуальной активностью и случайными контактами с половыми партнершами-носительницами венерических болезней (гонореи, трихомониаза, хламидиоза и др.). У детей инфекция попадает в придаток в основном гематогенным путем из различных органов.
К факторам, которые могут повлечь развитие недуга, относятся:
- аномалии развития органов мочеполовой системы;
- травмы (в том числе вызванные инструментальными манипуляциями);
- хронический бактериальный простатит;
- уретрит;
- туберкулез;
- сифилис;
- геморрой;
- переохлаждение.
Симптомы и клиническая картина при эпидидимите
Первичным признаком эпидидимита чаще всего является появление односторонней боли в пораженной половине мошонки, распространяющейся на область паха. Позднее, когда в патологический процесс вовлекаются оболочки яичка, кожа пораженной части органа уплотняется, становится отечной, покрасневшей.
При остром течении к этим симптомам эпидидимита присоединяется повышение температуры тела, озноб. Воспалительный процесс в придатке продолжается около 5-7 дней и при отсутствии своевременной медицинской помощи нередко охватывает яичко, приводит к некротическим и гнойным изменениям.
Какой врач лечит эпидидимит
Как правило, пациентов, у которых обнаруживают эпидидимит, лечит врач уролог-андролог. При необходимости выполнения операции привлекаются хирурги, специализирующиеся на оперативной урологии. Для определения роли провоцирующих факторов в развитии болезни и оценки общего состояния больного проводятся консультации дерматовенеролога, терапевта, онколога.
Диагностика эпидидимита
На начальном этапе диагностики эпидидимита после ознакомления с жалобами больного врач проводит сбор анамнестических сведений. При сборе анамнеза он обращает особое внимание на бурное начало заболевания и присутствие характерной симптоматики.
В процессе общения с пациентом уточняется информация о ранее перенесенных инфекционно-воспалительных заболеваниях, операциях и лечебно-диагностических манипуляциях на мочеполовом тракте, незащищенных половых контактах. Для подтверждения диагноза проводится клинический осмотр, назначаются анализы на эпидидимит, инструментальные исследования.
Обычно распознавание заболевания ведется с использованием следующих методов:
- физикального обследования — выполняется осмотр наружных половых органов, при пальпации мошонки прощупывается утолщенный и болезненный придаток, при переходе воспаления в стадию абсцедирования выявляют флюктуацию;
- УЗИ органов мошонки — показывает неоднородность эхоструктуры придатка, наличие свободной жидкости или гноя в оболочках яичка;
- диафаноскопии — определяет наличие жидкости или мутного содержимого в зоне интереса;
- аспирационной биопсии и мазка из уретры — отбирается материал для культуральных исследований и установления возбудителя;
- бактериологического исследования мочи — необходимо для идентификации возбудителя;
- серологических тестов (ИФА) — проводятся при подозрении на наличие инфекций, передающихся половым путем;
- биохимического анализа крови (на альфафетопротеин) — для исключения опухолей.
Схема лечения
Терапевтическая тактика при лечении эпидидимита направлена на устранение причин недуга, воспалительного процесса, патологической симптоматики и предупреждение осложнений. Врач решает, как лечить эпидидимит у больного, после тщательного изучения результатов диагностического обследования.
Для лечения эпидидимита используются следующие методы.
Немедикаментозное лечение. Пациенту рекомендуется полный покой, отказ от физических нагрузок, фиксация яичка в приподнятом положении. Возможно местное применение холодных компрессов и УВЧ.
Медикаментозная терапия. С первых дней заболевания используются антибиотики широкого спектра действия. Их подбирают с учетом индивидуальных противопоказаний и чувствительности микрофлоры по результатам культуральных тестов. Возможны местные аппликации противовоспалительных средств, ферментных и рассасывающих препаратов.
Хирургическое вмешательство. Показано при безуспешности применения консервативных методик, обнаружении гнойных очагов. Выполняется вскрытие и дренирование, при необходимости — эпидидимотомия, эпидидимэктомия.
Возможные осложнения
Наиболее характерные осложнения при эпидидимите — эпидидимоорхит, абсцесс и атрофия придатка, нарушение проходимости его протоков, нарушение сперматогенеза. Для их предупреждения важна раннее определение причин патологии и проведение адекватного лечения на ее начальных стадиях.
Хронический эпидидимит. Причины, симптомы, лечение
Хронический эпидидимит развивается после перенесения острого эпидидимита вследствие нарушения оттока содержимого придатка по его протоку или неизлечения сопутствующих болезней мочеполового тракта. Хронический эпидидимит сопровождается непостоянными ноющими болями, усиливающимися при ходьбе и физических нагрузках. Лечится он с помощью антибиотикотерапии, физиотерапии, а при их неэффективности — оперативным путем.
Профилактика эпидидимита состоит в своевременном лечении воспалительных заболеваний уретры, предстательной железы, семенных пузырьков, корректном выполнении инструментальных манипуляций.
Читайте также:


