Инфекционный период кори у детей
Характерными свойствами вируса кори являются его высокая контагиозность даже при мимолетном контакте с источником инфекции и летучесть - способность переноситься с потоком воздуха на большие расстояния, в том числе по системам вентиляции, что способствует его попаданию в другие помещения на различные этажи зданий. Вирус кори погибает при 60*С мгновенно. Во внешней среде вирус хорошо сохраняется при низких температурах.
Источник коревой инфекции - больной человек с конца инкубации до периода высыпаний. Механизм передачи аэрогенный, путь инфицирования - воздушно-капельный. Контагиозность - почти 100%.
Течение кори имеет несколько периодов. Инкубационный период продолжается 9-21(в среднем 14) день. Продромальный период длится 3-5 дней и характеризуется высокой лихорадкой, выраженной интоксикацией гиперемией зева, конъюнктивитом, отечностью век, ринитом, одутловатостью лица за счет увеличения передне - и заднешейных лимфоузлов, сухим кашлем. Обязательный симптом кори - серо-белые пятна (Бельского- Коплика- Филатова) на слизистой оболочке полости рта
Период высыпаний при кори длится 3 суток и характеризуется этапностью: в 1-е сутки поражается лицо, шея, верхняя часть туловища; на 2-е сутки-нижняя часть туловища; на 3-и сутки-конечности, включая ладони и стопы. Период пигментации начинается на 4-5 день после появления сыпи.
Корь у привитых протекает типично, преобладают легкие и среднетяжелые формы, осложнения развиваются редко, летальные случаи отсутствуют.
Наиболее частыми осложнениями кори являются ларинготрахеит, отит, пневмония, стоматит, импетиго, фурункулез, кератоконъюнктивит, который может привести к слепоте. При пневмонии может развиться абсцесс легкого. Осложнением кори является также энцефалит, менингоэнцефалит, коревое поражение слухового и зрительного нервов.
Этиотропное лечение кори до настоящего времени не разработано.
Лечение больных корью может проводиться в домашних условиях при нетяжелом течении заболевания. Показаниями к госпитализации при кори являются: тяжелое или осложненное течение; заболевание корью детей до года, из закрытых коллективов, асоциальных семей, проживающих в неблагоприятных материально-бытовых условиях. Госпитализированные лица должны находиться в стационаре не менее 5 дней с момента появления сыпи. Допуск в коллектив после клинического выздоровления
При выявлении очага инфекции в детских садах, школах, а также в организациях с круглосуточным пребыванием детей и взрослых с момента выявления первого больного до 21 дня с момента выявления последнего заболевшего в коллектив не принимаются лица, не болевшие корью и не привитые против нее. За лицами, общавшимися с больным корью, устанавливается медицинское наблюдение 21 день с момента последнего случая заболевания в очаге.
Методом специфической профилактики и защиты населения от кори является вакцинопрофилактика. Иммунизация населения против кори проводится в рамках Национального календаря профилактических прививок и Календаря профилактических прививок по эпидемическим показаниям. Для иммунизации применяются медицинские иммунобиологические препараты, зарегистрированные и разрешенные к применению на территории Российской федерации согласно инструкциям по их применению. Планово вакцинацию против кори проводят детям в возрасте 1года и 6 лет. При нарушении графика вакцинации иммунизация против кори может быть проведена одновременно с любыми другими прививками, кроме БЦЖ. Дети, привитые любой противокоревой моновакциной, могут быть иммунизированы повторно другой моновакциной, а также ди- или любой тривакциной и наоборот. Все противокоревые вакцины, в том числе комбинированные, взаимозаменяемы. Дети, не привитые в декретированные возраста, могут быть привиты до 18лет (включительно).
Защитный титр противокоревых антител у привитых определяется уже на второй неделе после иммунизации. Длительность поствакцинального иммунитета составляет 25 лет.
На коревые моновакцины у 5-15 % привитых на 5-15-е сутки после введения первой дозы вакцины возможно развитие специфической реакции, заключающейся в появлении субфебрильной лихорадки, легких катаральных явлений со стороны верхних дыхательных путей, необильной бледно-розовой сыпи. Медикаментозной коррекции такая реакция не требует. На вторую дозу вакцины подобные реакции наблюдаются крайне редко.
Многие женщины к моменту беременности, будучи вакцинированы в детском возрасте, утратили свой поствакцинальный иммунитет. Родившиеся от них дети неимунны в отношении кори и при контакте с взрослыми больными могут заболеть этой инфекцией. Привитым женщинам следует избегать беременности в течение 3 месяцев после прививки. Лактация не является противопоказанием для прививки.
Таким образом, вакцинация против кори безопасна. Вакцинация против кори эффективна. Вакцинация против кори спасает жизнь.
Вызов врача на дом
Горячая линия (для обращений)
Подчищающая (дополнительная) иммунизации против кори на территории г. Москвы
Самое главное
С 1 апреля по 1 октября 2019 года в Москве проходит масштабная кампания по дополнительной вакцинации граждан против кори. Прививки могут сделать все, кто ранее не был привит от кори или не получил полный курс вакцинации.
Прививки взрослым и детям проводятся в медицинских организациях по месту прикрепления, а также в детских садах и школах.
Почему важно пройти вакцинацию против кори?
Корь – острое вирусное инфекционное заболевание, сопровождающееся лихорадкой, общей интоксикацией, сыпью, поражением конъюнктив и верхних отделов респираторного тракта. Человеческий организм чрезвычайно чувствителен к вирусу кори: при контакте с больными люди, не привитые и ранее не болевшие корью, заболевают в 100% случаев.
Распространение. Источником инфекции является больной человек, который выделяет вирус во внешнюю среду. Вирус кори распространяется воздушно-капельным путем. Может распространяться на значительные расстояния с током воздуха.
Осложнения. Самым тяжелым осложнением при кори является энцефалит, который в 10% случаев становится причиной летальных исходов.
Профилактика. Единственное эффективное средство профилактики кори – вакцинация, как среди детей, так и среди взрослых. Вакцинация создаёт надежный, длительный иммунитет.
Плановая иммунизация против кори проводится в рамках регионального календаря профилактических прививок:
- Детям – в возрасте 12 месяцев; ревакцинация – в возрасте 6 лет.
- Взрослым, не привитым и не болевшим ранее, - в возрасте до 35 лет.
- Лицам из групп риска (работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сферы, лица, работающие вахтовым методом, сотрудники государственных контрольных органов в пунктах пропуска через гос. границу) – до 55 лет.
Дополнительная иммунизация 2019 года
Что нужно сделать, чтобы защититься от кори?
В настоящее время в Москве организована работа по проведению подчищающей иммунизации населения против кори. Цель прививочной кампании – скорейшая вакцинация лиц, не привитых ранее или не получивших полный курс вакцинации.
Чтобы защитить себя и своих детей от опасного инфекционного заболевания, обратитесь в медицинскую организацию по месту прикрепления. Прививки проводятся после обязательного осмотра врача.
Процедура по вакцинации займет у вас совсем немного времени и позволит защитить от кори.
Памятка для населения (приложение 9 к приказу ДЗМ № 218 от 30.03.2018)
Корь -вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью.
Период от контакта с больным корью и до проявления первых признаков болезни (инкубационный период) длится от 7 до 21 дней. В этот период больной становится источником заражения для окружающих.
Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 °С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита. Очень характерно для кори появление конъюнктивита, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, а в последующем - появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней.
На 4-й день заболевания появляется сыпь, которая выглядит как мелкие красные пятнышки различных размеров со склонностью к слиянию. Сыпь возникает на лице и голове (особенно характерно ее появление за ушами) и распространяется по всему телу на протяжении 3-4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся несколько дней), которая исчезает в той же последовательности, как появлялась сыпь.
При заболевании корью могут возникать довольно серьезные осложнения: воспаление легких (пневмония), воспаление среднего уха (отит), энцефалит (воспаление мозга).
Единственной надежной защитой от этого заболевания является вакцинация против кори, которая включена в Национальный календарь профилактических прививок.
Лица (дети и взрослые) не привитые от кори, не болевшие и не имеющие сведений о прививках, в случаи возникновения заболевания в коллективе, (ДДУ, школа, ВУЗ и т.д.) в него не допускаются.
Сведения о вакцинации вносятся в сертификат профилактических прививок, который выдается пациенту.
Корь — типичная вирусная инфекция, вызванная вирусом кори. Имеет специфические симптомы (сыпь), по которым заболевание легко выявить. Корь очень заразна, передаётся по воздуху. Инкубационный период длится до нескольких недель.
Как можно заразиться?
Инфекция передается воздушно-капельным путем. При контакте с больным (при разговоре, чихании, кашле) не привитый и не болевший ранее корью человек почти со 100%-ной вероятностью заразится.
Вирус кори чрезвычайно летуч: корью можно заразиться непосредственно не контактируя с больным, а просто находясь с ним в одном доме. К счастью, вирус быстро погибает, поэтому заразиться через бытовые предметы, игрушки, одежду практически невозможно.
Симптомы кори у детей
Инкубационный период (от заражения до первых проявлений болезни) длится от 7 до 17 дней. Ребенок заразен для окружающих в последние два дня инкубационного периода, катаральный период (3-4дня) и до четвертого дня высыпаний, т.е. в течение 9 дней. Важно знать, что в первом, катаральном, периоде (1-3 дня) корь проявляется в виде респираторной инфекции: подъем температуры, головная боль, кашель, насморк, боль в горле.
После того, как закончится инкубационный период, проявляются первые симптомы кори у детей:
- слабость;
- бессонница;
- общее недомогание;
- снижение аппетита;
- головная боль;
- возможна высокая температура.
Через некоторое время возникают специфические симптомы, присущие кори:
У детей по мере развития болезни возникают типичные симптомы кори в виде энентемы – пятна Филатова-Коплика, обычно они похожи на рассыпанную манную крупу, белые с красной каймой, которые расположены по зоне слизистых щек в зоне жевательных зубов. Также пятна могут возникать в области слизистых на губах и деснах. Они возникают на вторые-третьи сутки от момента начала соплей и кашля, за двое-трое суток до возникновения высыпаний на коже. По мере развития болезни эти высыпания быстро исчезают.
Заболевание включает в себя три этапа: катаральный, период высыпаний и период пигментации.
Латентный (инкубационный) период. Его продолжительность 17-21 день, минимальный – 9 дней. Это период от момента попадания вируса в организм ребенка, до момента появления клинических признаков. Этот период протекает бессимптомно, нет никаких проявлений. Вирус, попав в организм ребенка через дыхательные пути (нос, рот) или глаза, начинает размножаться в клетках слизистой этих органов. После того, как накопится достаточное количество вирусов в этих тканях, они попадают в кровь, и начинается второй период заболевания. Ребенок с корью становится заразным в последние 5 дней инкубационного периода.
2. Период высыпаний сменяет катаральный. Коревая сыпь на коже – характерный признак этого периода. Она изначально появляется за ушами и на коже головы в районе роста волос, распространяясь на лицо, область шеи и грудь. На второй день сыпью покрывается кожа плеч, рук, спины, живота, на третий – нижних конечностей, включая пальцы, а на лице бледнеет. Такая последовательность распространения сыпи, характерная для кори, является значимым критерием для дифференциальной диагностики. Пятнисто-папулезная экзантема более выражена у взрослых, чем у детей. Имеет склонность к сливанию и приобретению геморрагического характера при тяжелом течении болезни. Период высыпаний считается разгаром кори. На фоне появления кожной сыпи лихорадка становится максимально выраженной, симптомы интоксикации усугубляются, катаральная симптоматика усиливается. При обследовании больного обнаруживается артериальная гипотензия, тахикардия, признаки бронхита и/или трахеобронхита.
3. Период пигментации. На 3-4 день с момента высыпания состояние улучшается. Нормализуется температура, сыпь угасает, оставляя пигментацию (она со временем исчезнет). Во время выздоровления остаются сонливость, раздражительность и повышенная утомляемость.
При атипичной кори симптомы проявляются стерто, а некоторые могут не проявляться. Длительность периодов заболевания может варьироваться. Период высыпания может укоротиться, катаральный период может отсутствовать, этапность высыпания может быть нарушена.
Врач ставит диагноз по клиническим проявлениям и жалобам маленького пациента.
Дополнительно могут быть назначены:
- общий анализ крови и мочи;
- серологическое исследование (выявление к вирусу кори антител в сыворотке крови ребёнка);
- выделение из крови вируса;
- рентгенография грудной клетки (делается лишь в исключительных случаях);
- электроэнцефалография (проводится только при наличии осложнений на нервную систему).
В большинстве случаев диагностика не вызывает трудностей у специалиста.
В большинстве случаев корь протекает доброкачественно, но в некоторых случаях способна вызвать целый ряд осложнений.
После перенесенного заболевания может развиться круп, бронхит , бронхиолит, в редких случаях – пневмония .
Самыми сложными и тяжелыми осложнениями является поражение нервной системы – особенно опасно развитие коревого менингита и коревого энцефалита. При этом происходит нарушение сознания, и дети могут после перенесенной кори стать инвалидами.Специфического лечения от кори нет, препараты назначаются исходя из симптомов, нет никаких специальных антибиотиков или противовирусных средств, которые бы убивали вирусы кори. Детей лечат по общим правилам для простуд, а если возникают осложнения, госпитализируют. Поэтому придуманы методы профилактики кори в виде пассивной и активной иммунизации.
Лечение кори у детей
В случае диагностированной кори у детей лечение проходит в домашних условиях в большинстве случаев. Если течение тяжелое – больного госпитализируют. Также госпитализации подлежат дети с осложнениями кори или те, домашние условия которых не позволяют организовать соответствующий уход. Обязательная госпитализация используется для детей до 1 года и детей из закрытых детских учреждений.
В специфическом лечении ребенок больной корью не нуждается. Но следует соблюдать постельный режим и следить за гигиеной. Так же больному поможет обильное питье (это предотвратит обезвоживание) и легкоусвояемая, богатая витаминами пища. Сыпь смазывать ничем не нужно. Достаточно умывать ребенка водой комнатной температуры. Купать можно будет только после того, как спадет температура.
Лечение кори симптоматическое. При насморке — капли в нос, при кашле — противокашлевые лекарства, при температуре — жаропонижающие и т. д.
Для снятия общих симптомов (кашель, температура) применяют различные отхаркивающие и жаропонижающие препараты. Для профилактики конъюнктивит глаза промывают ватным тампоном, смоченным в теплой чайной заварке. К антибиотикам, как правило, не прибегают. Их назначают при подозрении на осложнение.
Помните, давать ребенку можно лишь те лекарства, которые назначил ваш лечащий врач.
Профилактика кори у детей
Профилактика кори у детей – одна из важных составляющих его здоровья и полноценного развития. Поэтому прививка против кори входит в календарь профилактических прививок. Первая вакцинация проводится здоровым детям в возрасте 12-15 месяцев. Повторное введение вакцины (ревакцинация) осуществляется в возрасте 6 лет, перед школой. Вакцина содержит живые ослабленные вирусы кори, на которые у ребенка вырабатывается иммунитет.
Реакция на прививку от кори может быть разной. Иногда у детей наблюдается небольшое повышение температуры до 37,5-38С. Это может произойти на 5-8 день после вакцинации и продержаться от одного до трех дней. Кроме того, у малыша может развиться аллергическая реакция или легкие судороги на фоне повышенной температуры тела. Реакции после прививки очень сходи с симптомами кори, но протекают они в облегченной форме и краткие сроки.
Не вакцинируют детей, страдающих первичным или вторичным иммунодефицитом и онкологическими заболеваниями. Нельзя делать прививку и в том случае, если малыш перенес заболевание, значительно снижающее иммунитет, или принимает препараты, подавляющие защитные функции организма.
Уважаемые посетители!
В связи с эпидемиологической ситуацией по коронавирусу
Вы можете перевести денежные средства для закупки оборудования,
диагностических наборов, защитных средств и лекарств по следующим реквизитам:
Главный врач Соколова Марина
Валерьевна +375 17 206-79-39
Приемная главного врача
+375 17 365-57-13
Телефон доверия Комитета
здравоохранения Мингорисполкома
(круглосуточно)
+375 17 396-45-65
Стол справок
+375 17 380-06-35
КОРЬ - острое высококонтагиозное заболевание, проявляющееся синдромом интоксикации, катаральным синдромом и специфической экзантемой. Несмотря на низкий уровень заболеваемости корью в нашей стране (0-2 случаев в год), нельзя забывать, что при нарушении плана проведения вакцинации заболеваемость корью может резко возрасти.

Корь вызывается парамиксовирусом, представленным одним серотипом. Инкубационный период составляет 9-12 (до 17) дней, а при пассивной иммунизации и у вакцинированных – до 21 дня. Больной является источником инфекции с последних двух дней инкубации и до 4 дня с момента появления сыпи и наиболее заразен в продромальном периоде. При наличии пневмонии заразность больных может увеличиваться до 10 дней от момента появления сыпи.
Продромальный (катаральный) период при кори продолжается 2-4 дня. Для клинической картины кори в этом периоде характерно острое начало заболевания, выраженная интоксикация и лихорадка, коньюнктивит, проявления катарального синдрома. Необходимо обратить внимание на тщательный осмотр слизистой оболочки щек для постановки диагноза кори до появления сыпи по наличию энантемы и пятен Бельского-Филатого-Коплика. Классическим считается наличие пятен Бельского-Филатова-Коплика на уровне малых коренных зубов. Однако в продромальном периоде они часто обнаруживаются в виде обильных мелких (1-2 мм) элементов сыпи белого цвета (обычно сравнивают с манной крупой) на всей слизистой щек, десен, губах. Они не снимаются шпателем. После их исчезновения в периоде высыпаний (погибший эпителий отторгается) остается неблестящая, с мелкими поверхностными эрозиями, слизистая.

Период разгара заболевания (период высыпаний) характеризуется наличием второй волны лихорадки с интоксикацией, часто развивается анорексия, сохраняется катаральный синдром (конъюктивит даже может усилиться), к которым присоединятся специфическая коревая экзантема. Катаральный синдром исчезает к 7-9 дню болезни.
Сыпь при кори не зудит, мелко- и крупнопятнистопапулезная, сливная, на неизмененном фоне кожных покровов. В тяжелых случаях или при сопутствующем нарушении первичного гемостаза (тромбоцитопения, тромбоцитопатия, некоторые варианты дисплазии соединительной ткани и др.) экзантема может носить геморрагический характер. Патогномоничным для кори является этапность высыпаний: на 1-й день сыпь появляется на лице и шее, на 2-й - на туловище и плечах, на 3-й - на предплечьях и ногах. Угасание сыпи происходит в той же последовательности, причем, когда высыпания появляются на ногах, на лице они начинают угасать. После сыпи остается пигментация (на 7-10 дней) и отрубевидное или мелкопластинчатое шелушение.
К легким атипичным формам кори относятся абортивная, митигированная, стертая и субклиническая. Эти варианты инфекции развиваются у пациентов, которые имеют какой-то специфичный иммунитет.
Стертая форма кори напоминает легкую, 3-4-х дневную ОРИ. Сыпь при ней отсутствует. Субклиническая форма диагностируется только лабораторно. Заподозрить атипичное течение кори можно только с учетом эпидемиологических данных.
К атипичным вариантам с агравированным (утяжеленным) течением относятся гипертоксическая и геморрагическая формы. Для первой характерно развитие на фоне тяжелой кори нейротоксикоза с соответствующей симптоматикой (неглубокие и кратковременные нарушения сознания, признаки внутричерепной гипертензии со рвотой и возможными генерализованными судорогами, явления менингизма при исследовании ликвора и т.д.). Геморрагическая форма кори, в отличие от тяжелой кори с элементами геморрагической сыпи, характеризуется выраженным ССВО, развитием ДВС-синдрома и синдрома полиорганной недостаточности (СПОН), что может привести больного к летальному исходу.
Особые случаи течения кори.
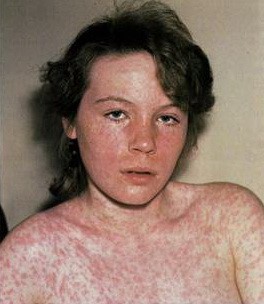
Вакцин-ассоциированная корь обычно протекает как митигированная или легкая типичная корь. Инкубационный период сокращается до 6-10 дней.
Введение глюкортикоидов коревым больным (например, с аутоиммунными или аллергическими заболеваниями) приводит к облегчению течения кори: меньше температура, интоксикация, катаральные симптомы, сыпь слабо выражена. Однако в этом случае повышается вероятность развития бактериальных осложнений.
Корь у больных со СПИД-ом протекает тяжело, но без сыпи. Эти больные умирают обычно от первичных коревых гигантоклеточных пневмоний.
Корь у взрослых протекает типично, но обычно тяжело, с выраженным катаральным синдромом и синдромом интоксикации. Бактериальные осложнения развиваются реже, чем у детей, а менингоэнцефалит - чаще.
Осложнения кори можно разделить на первичные (связанные с действием самого вируса или с реакцией иммунной системы человека на вирус кори) и вторичные (связанные с суперинфицированием).
К первичным осложнениям относятся гигантоклеточная коревая пневмония, ложный круп, энцефалит.
Вторичные осложнения кори чаще всего представлены в виде бактериальных отитов, синуситов, трахеобронхитов, пневмоний, энтеритов и энтероколитов, стоматитов.
Корь не требует специфической терапии. В выхаживании коревых больных требуется тщательный уход, гигиеническое содержание больного (полоскание рта после еды, промывание глаз водой или физиологическим раствором и т.д.), полноценная диета.
При наличии бактериальных осложнений и при кори у детей до года показано применение антибиотиков, симптоматической и патогенетической целенаправленной терапии. Нет оснований для применения (и не доказана их эффективность) аскорбиновой кислоты, Н1-блокаторов, глазных капель с антимикробными препаратами.
Больных корью изолируют в течение 4 дней, а при развитии пневмонии - до 10-го дня с момента появления сыпи. Основным средством профилактики кори является вакцинация, которая проводится в 1 год и ревакцинация – в 6 лет. Предупредить развитие кори у контактных (или ослабить ее течение) можно введением нормального человеческого иммуноглобулина (0,15-0,2 мл/кг) в периоде инкубации. Кроме того, если точно известно время инфицирования, то введение коревой вакцины в первые 72 часа от момента заражения также способно предотвратить заболевание у непривитых или у людей с доказанным отсутствием противокоревых антител.
Корь у детей занимает особое место среди заразных инфекционных болезней. Симптомы этой острой инфекционной патологии у детей – высокая температура, характерная коревая сыпь, боль в горле, кашель, выраженная интоксикация организма. Заболеть корью может любой ребенок или даже взрослый, причем корь может протекать с серьезными осложнениями и иногда приводить к летальному исходу. Известно, что корь ежегодно уносит во всем мире жизни 150 тысяч людей, преимущественно детей до 10 лет. Поэтому любой человек, в особенности, родители маленьких детей, должен хорошо знать, что такое корь.




Причины заболевания
Источник инфекции при кори – больной человек. Вирус передается воздушно-капельным путем и отличается крайне высокой контагиозностью. Профилактика кори у детей проводится в виде плановой вакцинации в два этапа. Сформированный иммунитет защищает от кори или, в случае заражения, помогает перенести болезнь в легкой форме и без осложнений.
Возбудитель кори относится к парамиксовирусам. Сам парамиксовирус неустойчив вне организма, быстро разрушается под воздействием ультрафиолетовых лучей, пониженной влажности, однако сохраняется при низких (до -70°С) температурах.
Как передаётся корь
Сезонность заболеваемости корью – с октября по апрель – связана со скоплением людей в помещениях. Заражение корью детей часто происходит в детских дошкольных учреждениях. Случаи инфицирования через третьих лиц крайне редки ввиду быстрого разрушения вируса во внешней среде.
Возбудитель инфекции переносится воздушно-капельным путем от больного человека к здоровому. Особую опасность представляет выделение активного вируса больным в инкубационный период, когда до начала высыпаний остается 3-4 дня и точная диагностика по клинической картине болезни не представляется возможной.
Больной корью человек опасен для окружающих в течение 7-10 дней. Вирус кори высококонтагиозен, процент передачи инфекции при тесном контакте составляет почти 100% случаев при отсутствии вакцинации. Возбудитель также может перемещаться воздушным путем, например, через лестничные клетки, вентиляционные шахты в многоквартирных домах.
В последние десятилетия благодаря введению вакцинации в плановые прививки заболеваемость детей значительно снизилась, однако среди взрослой популяции сохраняется достаточно высокое количество людей, не имеющих иммунитета к парамиксовирусу, что обуславливает повышенное количество взрослых больных, а также появление случаев внутриутробного инфицирования плода от больной корью матери.
Если человек переболел корью, то у него на всю жизнь остается стойкий иммунитет, и при повторном заражении заболевание маловероятно. Случаи повторного заболевания корью, как правило, связаны с состояниями иммунной недостаточности.
Коревая инфекция у детей до двух лет чаще всего встречается при отсутствии у матери иммунитета к парамиксовирусу, естественного или выработанного после вакцинации. Учитывая опасность кори для грудных детей, прививка от парамиксовируса входит в рекомендованный список вакцин для женщин, планирующих беременность и не имеющих специфического иммунитета.
Инкубационный период кори
Возбудитель кори проникает в тело человека сквозь слизистые дыхательных путей и органов зрения.
Через три дня после проникновения парамиксовирус попадает в кровоток, разносится по лимфатическим узлам, оседает в селезенке, где активно размножается в кровотоке в течение инкубационного периода (от 7 до 17 дней).
По окончании инкубационного периода кори новое поколение парамиковируса распространяется по всему организму, поражая кожу, конъюнктиву, органы желудочно-кишечного тракта, дыхательную и нервную системы.
Как проявляется корь
Клинические симптомы кори у ребенка и у взрослого различны в виду отличия физиологических процессов, зрелости организма и сформированности иммунитета. Довольно часто у взрослых заболевание протекает тяжелее, чем в детском возрасте.
Корь у детей проявляется по-разному в зависимости от периода заболевания. Начальный период, характеризующийся катаральными симптомами и признаками общей интоксикации, длится от 3 до 5 дней.
Катаральный период кори сменяется периодом характерных коревых высыпаний на кожных покровах. Сыпь появляется на 3-4 сутки после манифестации заболевания, в первую очередь на лицевой части головы. Далее сыпь распространяется на шею, верхнюю часть туловища и постепенно покрывает все тело, включая конечности.
Коревые высыпания носят название пятнисто-папулезной экзантемы, проявляясь в виде возвышающихся над кожей розовых узелков неправильной формы. Папулы окружены красными пятнами, увеличивающимися в размерах, склонных к слиянию между собой. В этот период общая интоксикация проявляется головной болью и повышением температуры. Также при экзантеме наблюдается усиление кашля и насморка. Длительность данного периода – 4-5 дней, после чего сыпь бледнеет, изменяет цвет, сокращается в размерах. Состояние больного улучшается, снижается контагиозность вируса.
Следующий период кори сопровождается процессом реконвалесценцией (кожной пигментацией).
Данный период длится от 7 до 10 дней и, при отсутствии осложнений, заканчивается выздоровлением.
Клиническая картина кори у взрослых имеет те же периоды, что и при болезни в детском возрасте. Однако симптоматика более выраженная, болезнь протекает тяжелее, выше вероятность осложнений. К симптомам присоединяются тахикардия (более 100 ударов в минуту), понижение артериального давления, сыпь сопровождается подкожными кровоизлияниями, вызванными повреждением капилляров.
Выделяют типичную клиническую картину кори с сохранением всех симптомов и соблюдением периодичности развития, и атипичные формы:
- митигированная,
- абортивная ,
- стертая ,
- бессимптомная,
- форма с аггравированными симптомами.
Митигированная или ослабленная форма кори характерна для пациентов, прошедших профилактические процедуры в инкубационном периоде (введение иммуноглобулина, стероидных гормонов, переливание крови, плазмы от доноров с иммунитетом и т. п.). В таком случае инкубационный период может удлиняться до 21 дня. Признаки митигированной кори четко не выражены или же стерты. Температура тела может оставаться в пределах нормы или повышаться до субфебрильных показателей, период высыпаний сокращен, экзантема бледная, необильная, высыпания на слизистых отсутствуют. Болезнь протекает быстро, без осложнений.
Абортивная форма кори начинается так же, как и типичная коревая инфекция, однако на 2-3 сутки клинические признаки заболевания исчезают. Гипертермия отмечается в первый день, после чего температура возвращается к норме. Сыпь присутствует преимущественно на лицевой части и туловище.
Стертая форма характерна для больных, имеющих иммунную защиту от парамиксовируса инъекции коревой вакцины. Симптомы кори не выражены, течение быстрое, без осложнений, состояние больного удовлетворительное.
Бессимптомная форма характеризуется отсутствием специфической симптоматики, определяясь только при лабораторном анализе крови на иммуноглобулины.
Форма с аггравированными симптомами встречается редко. Сопровождается выраженной интоксикацией организма, геморрагическим синдромом, чаще характерна для взрослых.




|
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу. Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции
|

