Инфекционный дерматит на ногах причины и лечение
Что такое атопический дерматит?
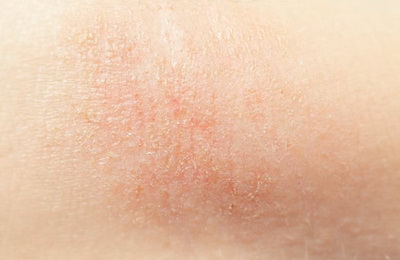
Чаще всего это заболевание впервые проявляется в детском возрасте. У большинства больных к пяти годам атопический дерматит уходит в стойкую ремиссию, но нередко болезнь может продолжаться и у взрослых. Точные причины заболевания не установлены, однако современная медицина считает, что атопический дерматит – мультифакториальное заболевание, в основе которого лежит генетическая предрасположенность к атопическим заболеваниям.
Склонность к атопическом дерматиту может реализоваться, когда в вашей жизни есть провоцирующие факторы:
- психоэмоциональные нагрузки;
- нарушение в работе внутренних органов;
- неблагоприятная окружающая среда.
Замечено, что атопический дерматит чаще обостряется в холодное время года, поэтому, если с наступлением холодов возникают проблемы с кожей, есть повод задуматься о посещении дерматолога.
Основным симптомом атопического дерматита является зуд разной степени интенсивности. Иногда настолько сильный, что может нарушать сон больного. Воспаление и сухость кожи, разнообразные высыпания, часто сопровождающие болезнь, доставляют очень неприятные ощущения.
Различают несколько стадий заболевания:
- Младенческая (возраст до двух лет).
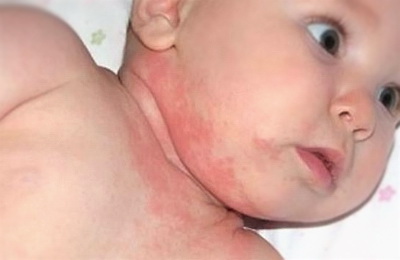
В этот период высыпания, как правило, представляют собой отечные покраснения, шелушение на коже лица, на разгибательных поверхностях рук и ног. При более тяжёлом течении могут появляться пузырьки, мокнутие и корки. В эту стадию, как правило, прослеживается четкая связь с пищевыми раздражителями.
- Детская (от двух до 12 лет).
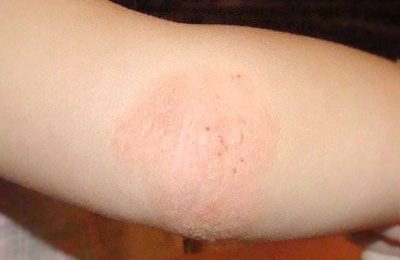
В возрасте от двух лет атопический дерматит проявляется в виде высыпаний на коже локтевых сгибов, подколенных ямок, задней поверхности шеи. Склонность к мокнутию уменьшается, чаще присутствуют узелковые воспалительные элементы, сохраняется повышенная сухость кожи, ее шелушение и раздражение.
- Взрослый (старше 12 лет).
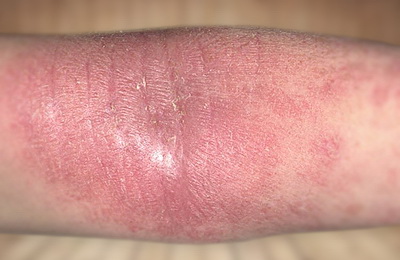
У большинства пациентов к этому возрасту заболевание уходит в стойкую ремиссию (отсутствие проявлений заболевания). При продолжении заболевания во взрослом возрасте на первое место выходит интенсивный кожный зуд. Сохраняется выраженная сухость кожи, шелушение. Высыпания на коже могут быть разнообразными (пузырьки, узелки, очаги покраснения). У большинства пациентов имеется четкая связь обострений с психоэмоциональными факторами.
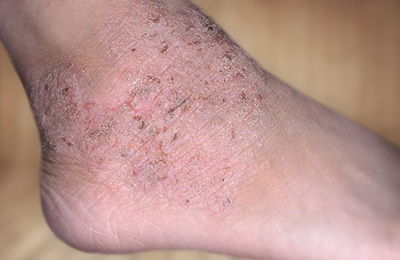
Рекомендации людям, страдающим атопическим дерматитом
- У тех, кто страдает от атопического дерматита, кожа очень чувствительна к внешним воздействиям. Таким людям не желательны частые водные процедуры, а мыться нужно с применением специальных смягчающих и увлажняющих средств, не пользоваться мочалкой. После мытья воду с поверхности кожи лучше убирать промакивающими движениями, а не привычным вытиранием.
- Смягчающий и увлажняющий крем при атопическом дерматите необходимо использовать ежедневно. В одежде нужно отдавать предпочтение хлопку и избегать контакта кожи с шерстью, синтетическими и грубыми тканями.
- Тем, кто страдает от атопического дерматита, лучше не иметь в доме ковров, а также предметов и мебели, способствующих накоплению пыли. Книги и одежду лучше хранить в закрывающихся шкафах, и регулярно пылесосить. Подушки и одеяла лучше использовать не пуховые, а из синтетических материалов.
- Это заболевание накладывает некоторые ограничения на питание. Особенно в младенчестве. Очень важно, чтобы родители вели пищевой дневник малыша. Он поможет четко проследить связь употребления того или иного продукта с обострением атопического дерматита.
- У многих детей есть повышенная чувствительность к молочному и яичному белку, которая с возрастом исчезает. В дальнейшем значимость пищевой аллергии снижается. У взрослых истинная пищевая аллергия встречается крайне редко.
Однако и взрослые люди с атопическим дерматитом должны избегать продуктов, богатых гистамином или усиливающим его высвобождение в организме:
- ферментированные сыры
- квашеная капуста
- копченые колбасы
- томаты
- сыры
- маринады
- пивные дрожжи
- алкоголь и др.
Кроме того, если пациент замечает ухудшение состояния кожи после употребления какого-то конкретного продукта, то этот продукт также следует исключить из рациона. Во время обострения заболевания требуется более жесткая диета, исключающая всю раздражающую пищу: острое, копченое, пряное, маринады, жирное, сладкое, сдоба, жареное, цитрусовые, мед, орехи, шоколад, алкоголь. Солнце – сильный фактор, влияющий на состояние кожи.

Euromed Clinic – многопрофильная семейная клиника в центре Петербурга.
- Вызов врача на дом
- Круглосуточный прием терапевта
- Анализы, УЗИ, рентген
- Диагностика всего организма
- Стационар и хирургия
- Вакцинация
Можно ли при атопическом дерматите загорать?
Как лечить атопический дерматит?
- Первый шаг при лечении атопического дерматита – выявление и устранение провоцирующих факторов. Одновременно назначаются антигистаминные препараты, устраняющие беспокоящий больного зуд. При выборе препарата настоятельно рекомендуется проконсультироваться с врачом, чтобы он помог не только выбрать лекарство, но и рассчитал дозу, соответствующую возрасту пациента и характеру протекания заболевания.
- Помимо этого, в лечении атопического дерматита применяются местные противовоспалительные средства (кремы, мази), в том числе гормональные. К выбору препарата следует подходить очень осторожно, особенно для грудничков. Консультация врача обязательна. Самолечение может привести к нежелательным результатам. Эта же рекомендация относится и к препаратам для лечения дисбактериоза, что является важным при лечении атопического дерматита.
- Если возникают инфекционные осложнения (нередко связанные с наличием расчесов), то для лечения используются противогрибковые, противовирусные и антибактериальные препараты.
Наша рассылка для людей, которые хотят знать правду о медицине в России. Расскажем, как лечиться правильно, объясним разницу между псевдо- и доказательной медициной. Разберем на примерах, каким новым технологиям можно доверять, а на что не стоит тратить время и деньги.

Дерматит на ногах -воспалительные процессы кожных покровов.
Почему возникает заболевание
Дерматит на ногах появляется под влиянием различных факторов. Все причины условно делятся на две группы: экзогенные и эндогенные. Они отличаются по характеру воздействия на организм.
Экзогенные причины – внешнее раздражение организма. Оно может наступить под воздействием некоторых веществ.
Выделяют эндогенные причины появления дерматита на ногах. Они связаны с внутренними процессами в организме, которые могут подорвать иммунную систему человека. К ним относят:
Независимо от провоцирующего фактора, вызвавшего аллергический дерматит у взрослого и ребенка, больному необходимо обратиться к дерматологу. Он расскажет, как лечить заболевание. При этом лечение будет подбираться, исходя из симптоматики дерматита.

Появление аллергического дерматита на ногах может быть связано с внешними раздражителями и внутренними процессами в организме.
Виды и симптомы дерматита
Симптомы дерматита на ногах могут меняться в зависимости от характера заболевания. Они могут выражаться в виде небольших покраснений или сильных поражений кожи. Выделяют виды дерматита, которые отличаются по этиологии и признакам.
Все виды дерматита на ногах требуют выявления причин возникновения заболевания. Только после этого необходимо начинать терапию, используя не только мази, но и системные препараты.

Симптомы дерматита на ногах могут отличаться в зависимости от характера заболевания.
Лечение заболевания
Лечение дерматита начинается с устранения влияния негативного фактора. Если наблюдается контактная форма, то выявить раздражитель зачастую несложно (обувь или одежда). Аллергический дерматит требует детального изучения возможных аллергенов. Только после этого заболевание можно начать лечить.
Больному необходимо отказаться от использования привычных косметических и бытовых средств. Выбирать стоит гипоаллергенные товары. Также необходима диета, которая предполагает исключение всех распространенных аллергенов:
Лечение проводится с использованием различных групп препаратов. Врачом назначаются таблетки, капли, мази, помогающие снять зуд и раздражение на коже.
Больному необходим курс антигистаминных средств. Для системной терапии назначаются пероральные препараты:
Лечить кожные покровы необходимо с помощью местных средств, которые блокируют выработку гистамина и препятствуют появлению признаков реакции на коже. К ним относят мази Фенистил и Лоринден.
Если негормональные препараты не справляются с задачей, то назначаются кортикостероидные мази. Лечение ими проводится в короткое время, так как они способны вызывать привыкание и побочные эффекты. К ним относят:
Мазь наносится тонким слоем непосредственно на пораженные области. Терапия составляет не дольше 7 дней. Иногда требуется применение системных кортикостероидов. Больному могут назначить Преднизолон в таблетках или в растворе для инъекций.
При повышенной сухости показано применение Борного и Салицилового вазелина. Мазь используется два раза в день. Если наблюдается бактериальное или грибковое инфицирование, то необходимы антибиотики местного и комплексного действия.
Атопический дерматит на поверхности ног необходимо устранить на начальной стадии, чтобы не появилось осложнений и перехода его в хроническую форму.




Вирусы и бактерии могут стать причиной инфекционного дерматита.
Почему возникает заболевание
Инфекционный дерматит обуславливают различные причины. Однако в основе каждой лежит негативное влияние бактерий и вирусов на поверхность кожных покровов.
У детей и взрослых атопический вид дерматита на ногах, руках и туловище может стать результатом грибкового поражения микроорганизмами типа Сandida. Заболевание при этом не является заразным. Однако человеку, у которого оно появилось, необходимо обязательное лечение инфекционного поражения.
Причины возникновения высыпаний на руках, ногах, теле и лице у взрослых и детей могут быть различными.
Независимо от причины возникновения заболевания необходимо начать лечение. В противном случае могут появиться серьезные осложнения.

Инфекционный дерматит не является заразным заболеванием.
Виды заболевания
Атопический дерматит инфекционного типа может быть вызван влиянием различных микроорганизмов. В результате этого выделяют несколько видов заболевания.
Чтобы начать лечение заболевания, необходимо выяснить его симптоматику.
Симптоматика заболевания
Симптомы инфекционного дерматита могут отличаться в зависимости от типа инфицирования.
При кори, которая чаще всего возникает в детском возрасте, отмечаются признаки простудного заболевания. У ребенка появляется:
К этим признакам присоединяются и высыпания. Они имеют особенный характер, который напоминает атопический.
Мелкие прыщики устраняются через 7 дней. Они высыхают, отпадают, оставляя коричневый след на поверхности кожи. Он исчезнет спустя несколько недель.
При скарлатине можно наблюдать красные высыпания на лице, руках и верхней части туловища в первый день после поражения организма вирусом. Часто сыпь локализуется в подмышечных впадинах, паху, локтях и ногах. Прыщи сильно зудят, а через некоторое время трансформируются в сухие шелушения. Атопический дерматит проходит спустя 2–3 недели.
При ветряной оспе наблюдаются пятна ярко розового цвета, которые приносят сильный зуд. Спустя несколько дней они превращаются в волдыри, наполненные жидкостью мутного оттенка или без цвета. Вскрывать их запрещено для предотвращения появления язв и рубцов после устранения заболевания. У больного может наблюдаться подъем температуры тела.

У каждого типа инфекционного дерматита свои симптомы заболевания.
Краснуха характеризуется особенными признаками. У пациента наблюдаются:
Высыпания могут локализоваться по всему туловищу, на руках и ногах.
При энтеровирусной инфекции в различных областях тела появляются красные пятна. Они видны на протяжении нескольких дней, а затем бледнеют и исчезают.
Сыпной тиф чаще всего локализуется на животе, груди, ногах. Он исчезает за несколько дней при условии, что лечение будет начато вовремя.
При чесотке можно наблюдать появление пузырей и узлов, локализующихся на поверхности стоп, ладоней и животе.
В случае возникновения сифилиса на теле имеются крупные красные пятна и мелкие узелки.
На руках, ногах и теле могут появиться пузыри с гнойным содержимым внутри. Таким образом выглядит сыпь при стафилококковом поражении. Ярко красные высыпания наблюдаются при проникновении стрептококка.
Каждое из заболеваний требует немедленного обращения к врачу. Его нужно вызвать на дом, так вирусное поражение может быть заразным. Он пропишет лечение в зависимости от симптоматики.

Сыпь, вызванная инфекционным дерматитом, может распространиться по всему телу.
Лечение заболевания
Лечение дерматита инфекционного типа должно быть комплексным. В данном случае недостаточно симптоматической терапии. Поэтому врач должен назначить препараты:
Это могут быть наружные средства, а также пероральные лекарства.
Для нормализации состояния больного могут быть показаны антигистаминные средства. Они снимают отечность тканей, устраняют сильный зуд. Наиболее распространенными считаются:
Если у больного отмечается подъем температуры тела, то ему необходим прием жаропонижающих препаратов:
Местное лечение проводится с использованием различных групп медикаментов.
Использование наружных средств необходимо до полного устранения симптомов заболевания.
Также больному рекомендуется пропить седативные препараты, которые помогут успокоиться при сильном зуде. Среди них выделяют настой валерианы, Афобазол.
Положительное воздействие оказывает физиотерапия. При кожной сыпи показано применение:
Они устраняют воспалительный процесс, заживляют раны, снимают отечность тканей и нормализуют кровообращение.

Для лечения инфекционного дерматита широко используется физиотерапия.
Дерматит инфекционного типа является распространенным заболеванием, особенно в детском возрасте. Поэтому при своевременном обращении к врачу вылечить его удастся быстро.





Mercedes E. Gonzalez
, MD, University of Miami Miller School of Medicine
Last full review/revision March 2017 by Mercedes E. Gonzalez, MD



Застойный дерматит возникает у больных с хронической венозной недостаточностью, поскольку скопившаяся венозная кровь в ногах нарушает целостность эндотелия в капиллярах, способствуя выходу фибрина из сосудов, развитию локального воспаления и локального некроза клеток.
Клинические проявления



На ранней стадии развиваются экзематозные изменения (эритема, шелушение, мокнутия, образованием корок), что могут ухудшать течение заболевания при присоединении вторичной бактериальной инфекции или при развитии контактного дерматита, вызванного частым применением многих наружных лекарственных средств. Гиперпигментация и красно-коричневое окрашивание могут развиваться в результате венозного стаза и могут предшествовать формированию дерматита при стазе. Гиперпигментация также может возникать вторично после развития дерматита при стазе как при неадекватной терапии хронической венозной недостаточности и дерматита. При стазе дерматит прогрессирует с формированием видимых язв на коже, хронического отека, утолщения и фиброзного изменения кожи или липодерматосклероза (болезненной индурации, обусловленной панникулитом, который в тяжелых случаях придает голени форму перевернутой кегли с утолщением икры и истончением лодыжки).
Диагностика
Диагноз устанавливается на основании данных клинической картины, представленной характерными высыпаниями на коже и другими признаками хронической венозной недостаточности. Могут быть необходимы консультация у врача-флеболога и обследование (например, ультрасонография).
Лечение
Возвышенное положение, компрессия и повязки
Иногда антибиотики наружно или внутрь
Хроническую венозную недостаточность следует адекватно лечить с назначением возвышенного положения конечности и использованием компрессионных чулок ( Хроническая венозная недостаточность и постфлебитический синдром : Лечение).
При остром дерматите при стазе (характеризуется образованием корок, экссудацией и образованием поверхностных язв) следует использовать влажные компрессы вначале в непрерывном, затем в интермиттирующем режиме. Для мокнущих очагов поражения наилучшим методом терапии может быть применение гидроколлоидных повязок. При менее остром дерматите следует 3 раза/день наносить.
Для лечения сочетанной флегмоны используются пероральные антибиотики (например, цефалоспорины, диклоксациллин). Наружные антибиотики (например, мупироцин, сульфадиазин серебра) эффективны при лечении эрозий и язв. Для лечения крупных язв после уменьшения отека и воспаления может понадобиться пересадка кожного лоскута с насечками.
Не следует использовать многокомпонентные или многочисленные наружные средства или безрецептурные препараты. Кожа при дерматите на фоне стаза более восприимчива к действию прямых раздражителей и потенциальных сенсибилизаторов (например, антибиотиков, анестетиков, основ наружных препаратов, в особенности ланолина или ланолинового спирта).
Основные положения
Дерматит при стазе развивается в результате хронической венозной недостаточности.
К ранним признакам относятся эритема, шелушение, мокнутие и образование корок.
После регресса высыпаний могут сохраняться гиперпигментация, изъязвление, фиброзные изменения кожи, хронический отек и липодермосклероз (болезненная индурация, обусловленная панникулитом).
Лечение хронической венозной недостаточности с возвышенным положением конечности и компрессией.
Лечение высыпаний с применением повязок и иногда антибиотиков.

– Здравствуйте! Год назад у меня появились зудящие покраснениями на пальцах рук и ладонях, затем кожа начала шелушиться и трескаться! Это происходит после долгого пребывания на морозе или после мытья посуды холодной водой и т.д. Хочу заметить, что до этого у меня такого не наблюдалось. Беспокоила легкая сухость рук, и периодические высыпания после использования химических средств по уходу за домом (стирального порошка, моющего средства для посуды и т.д.). Делаю примочки из отвара ромашки, но зуд прекращается лишь на время. Подскажите, что это может быть? Прошу дать рекомендации по лечению!
Покраснение, зуд, отёк, припухлость кожи, часто сопровождаемые повышением температуры тела, ощущением жара и жжения – это верный признак воспалительного процесса. В дальнейшем на покрасневшей коже могут появиться различные по размеру пузырьки с прозрачным содержимым. При их вскрытии образуются сначала мокнущие участки кожи, а затем чешуйки и корки. Таким образом, наша кожа реагирует на неблагоприятные воздействия разнообразных раздражителей внешней среды.
– Что может спровоцировать воспаление кожи?
Прежде, чем ответить на данный вопрос, поясню: принято различать контактные дерматиты, возникающие при непосредственном воздействии раздражителя на кожу, и токсодермии, возникающие при проникновении инородных веществ в организм. Данные вещества способны вызвать ряд изменений, проявлением которых и будет дерматит. Так, например, если воспаление кожи вызвано лекарственным веществом в виде мази – то это контактный дерматит. Если же это лекарство употреблялось в виде таблеток – то это токсодермия.
В зависимости от раздражителя различают несколько видов дерматита. Рассмотрим основные из них.
Простой контактный дерматит может быть вызван различными веществами химического, животного и растительного происхождения. Так, например, дерматит может возникнуть от соприкосновения с такими растениями, как крапива или герань, от укусов комаров , клещей, блох, клопов.
Часто к контактному дерматиту приводит механическое воздействие на кожу. Это может быть трение одежды или неправильно подобранной обуви, ожог или отморожение. Как было сказано ранее, нередко дерматит является следствием наружного применения лекарственных веществ.
Таким образом, при простом контактном дерматите происходит прямое повреждение тканей кожи, в результате которого сразу же проявляются симптомы болезни.
Атопический (аллергический) дерматит (или его принято называть нейродермит) отличается тем, что раздражитель вызывает аллергическую реакцию на коже. Неблагоприятных факторов в данном случае очень много, при этом они могут быть как контактные, так и поступать в организм с пищей и даже при вдыхании. Симптомы данного вида дерматита проявляются спустя какое-то время после контакта с аллергеном.
К дерматитам также относят такие заболевания как себорейный и периоральный дерматит. Чаще всего данные виды дерматита возникают на лице и волосистой части головы – это перхоть, угри, прыщи. Одной из причин данных видов дерматита является размножение дрожжевых грибков и паразитирующих клещей.
– Как долго протекает заболевание?
Интенсивность и продолжительность воспалительного процесса при дерматите индивидуальна в каждом конкретном случае, так как во многом зависят от общего состояния организма: нервной системы больного, наличия хронических инфекций, сопутствующих кожных заболеваний. Кроме того чувствительность кожи у пациентов различна. Безвредный для одного человека раздражитель при тех же условиях может вызвать у другого резкий дерматит. Стрессы и переутомление, несоблюдение норм личной гигиены можно также отнести к факторам риска возникновения дерматита.
– Заразен ли дерматит?
Дерматит и экзема не могут передаваться от человека к человеку при контакте. Такой способностью обладают только вирусные или бактериальные инфекции. Однако предрасположенность к дерматиту передается по наследству. Если дерматитом болел один из родителей, то данное заболевание может возникнуть и у ребенка. Вероятность при этом составляет около 25%. Но если от дерматита страдали оба родителя, то риск возникновения заболевания у ребенка возрастает в 3 раза.
– Бывают ли сезонные обострения дерматита?
Да, действительно, в течение данного заболевания сезонные обострения достаточно распространены. Так, например, употребление потенциально аллергенных продуктов. Летом – это может быть клубника или томаты, а зимой – цитрусовые. Кроме того в холодное время года значительно ухудшается общее состояние организма, существует риск обморожения.
– Как лечить дерматит?
При простом контактном дерматите в основе лечения лежит прекращение действия раздражителя. И часто пациенты, зная точную причину заболевания, могут сами с ней справиться. Однако в большинстве случаев помощь врача-дерматолога просто необходима. Так, например, при аллергическом дерматите важно выявить сам аллерген. При его исключении симптомы дерматита обычно быстро проходят.
Также хочу предостеречь пациентов от использования в лечении гормональных кортикостероидных средств. Поверьте, в настоящее время существует множество безопасных для здоровья препаратов, обладающих противовоспалительным эффектом.
В качестве мер профилактики могу посоветовать избегать контактов с известными аллегенами. Соблюдайте режим питания, правила личной гигиены, технику безопасности на производстве и в быту. При появлении сезонных обострений постарайтесь определить, под воздействием какого фактора ухудшается состояние вашей кожи. А в случае необходимости – обращайтесь к специалистам!
Имеются противопоказания. Необходима консультация специалиста.
По статистике, около 10 % населения нашей планеты страдает от того или иного вида экземы. Представьте только, что на долю этого недуга выпадает от 30 до 40 процентов всех заболеваний кожи. Попробуем разобраться, в чем причина этой болезни и как с ней бороться.
Что такое экзема
Экзема — это обобщающее понятие широкого круга острых и хронических воспалительных заболеваний кожи неинфекционного характера, сопровождающихся зудом, покраснениями, воспалениями и сыпью.
Симптомы экземы
Для экземы характерны внезапные обострения и ремиссии. Сегодня, например, она может неожиданно и во всех смыслах ярко заявить о себе, а уже через несколько недель ее симптомы полностью и бесследно исчезнут.
У детей экзема может появляться на лице, подбородке или груди. У взрослых же ее чаще можно заметить на шее, локтях, внутренней стороне ладоней и под коленками. При этом экзема весьма капризна и может проявиться где угодно и когда угодно. Совсем не обязательно, что, один раз появившись, скажем, на локте , она так и будет поражать этот участок тела.
Несмотря на то что типичными проявлениями экземы являются покраснения и сыпь, вызывающие жжение и зуд, это заболевание весьма многолико и может заявлять о себе самыми разными симптомами. Вот лишь некоторые из них:
При диагностике экземы важно помнить, что ее симптомы очень индивидуальны, у каждого человека они будут свои. У вас может быть как один симптом этого заболевания, так и все вместе взятые . И совсем не обязательно, что один и тот же вид экземы будет иметь одинаковую картину проявления у двух разных пациентов. Единственный способ узнать наверняка, являются ли ваши проблемы с кожей экземой, — это записаться на прием к дерматологу.
Виды экземы
На сегодняшний день сложно выявить единую классификацию экземы. Ее формы обычно определяют в зависимости от расположения, характера и природы возникновения. Выделяют 5 самых распространенных форм этого заболевания.
Контактный дерматит — это вид экземы, проявляющейся в виде красной сухой сыпи, которая делает кожу слегка припухшей и вызывает нестерпимый зуд. Как правило, сыпь возникает при контакте кожи с раздражителем или веществом, которое в силу индивидуальных особенностей каждого человека может вызывать аллергическую реакцию. От момента контакта с аллергеном и до появления симптомов могут пройти как считаные минуты, так и дни. Самыми распространенными триггерами аллергического контактного дерматита являются гели для душа, шампуни, мыло, стиральные порошки, косметические средства и даже ювелирные украшения. К этому списку также можно отнести моющие средства, отбеливатели, дезинфицирующие средства, а также различные удобрения и пестициды.
Истинная или, как ее еще называют, идиоматическая, экзема — это классическая форма проявления заболевания. Конкретную причину ее возникновения установить достаточно сложно. Она возникает спорадически и без видимых на то причин. Чаще всего эта экзема проявляется в виде небольших узелков сыпи, наполненных прозрачной жидкостью. Впоследствии они могут переходить в мокнущие эрозии, обрастать корочками, чешуйками и сопровождаться неприятными ощущениями жжения и зуда. Если все эти симптомы экземы проявляются одновременно, врачи диагностируют истинную экзему. Кроме того, этому виду экземы присуща симметричная сыпь. Если высыпания, скажем, появились на одной руке, они зачастую бывают и на второй.
Себорейная экзема имеет тенденцию возникать на участках кожи, богатых сальными железами. Хотя чаще всего себорейная экзема поражает кожу головы, она может появляться внутри и вокруг ушей, на бровях, носу, спине, между лопатками и на верхней части грудной клетки. Этот вид экземы проявляется в виде жирных чешуек желтого или белого цвета. Несмотря на то что себорейная экзема является хроническим состоянием, при адекватном лечении можно достигнуть ее длительной ремиссии.
Микробная экзема — это аллергическая реакция организма , которая возникает на фоне ослабленного иммунитета при хроническом инфицировании кожи бактериями, чаще всего стафилококками или стрептококками. Как правило, микробная экзема возникает в местах порезов, ссадин и долго незаживающих ран и проявляется в виде больших воспаленных участков, покрытых чешуйчатой кожей, гнойными корочками или мокнущей эрозией. Несмотря на то что микробная экзема может возникать на любом участке кожи, даже на голове, все же чаще всего она появляется на руках и ногах.
Причины появления экземы
Вопреки расхожему мнению, экзема не является инфекционным заболеванием, поэтому ею невозможно заразиться.
И хотя точные причины появления экземы неизвестны, считается, что она может быть вызвана реакцией чрезмерно чувствительной иммунной системы на определенные внешние раздражители, которая проявляется в воспалительном процессе кожи в виде покраснений, сыпи и зуда.
Результаты исследований также говорят о том, что у некоторых людей, страдающих экземой, имеется мутация гена, ответственного за создание филаггрина — белка, который помогает поддерживать здоровый защитный барьер эпидермиса. Без достаточного количества филаггрина кожа начинает терять влагу, иссыхать и трескаться, открывая тем самым ворота для бактерий и вирусов. Поэтому у многих людей с экземой очень сухая и подверженная частым инфекциям кожа.
Большинство специалистов сходятся во мнении, что в основе возникновения экземы лежит совокупность внутренних и внешних причин — гиперчувствительной иммунной системы и триггеров, которые могут включать следующие факторы, но не ограничиваться ими:
Лечение и профилактика экземы
Так как экзема является хроническим заболеванием, избавиться от нее раз и навсегда невозможно. Ключ к сохранению здоровья лежит в облегчении и предотвращении симптомов.
Специфические способы лечения для каждого пациента подбираются индивидуально, исходя из симптомов и вида экземы. Как правило, для устранения уже появившихся симптомов дерматологи рекомендуют использовать увлажняющие кремы, антигистаминные препараты, а в случае необходимости и кортикостероидные средства для наружного применения. В ряде случаев хорошим помощником в лечении экземы может стать светотерапия.
Для профилактики экземы необходимо по возможности идентифицировать и исключить триггеры внешнего воздействия, которые изначально спровоцировали ее появление. Однако не стоит забывать, что у каждого человека экзема проявляется по-своему, соответственно, и внешние процессы, запускающие ее появление, у всех разные. При попытке определить спусковой механизм экземы следует помнить, что иногда она появляется лишь спустя время после внешнего воздействия, и отследить его временами бывает проблематично.
Поэтому, для того чтобы минимизировать риск возникновения экземы, необходимо внести некоторые коррективы в свой образ жизни. Людям, склонным к воспалению эпидермиса, не рекомендуется пересушивать кожу, они должны пить много воды, не злоупотреблять горячей ванной и душем и с осторожностью использовать средства бытовой химии.
Во избежание дальнейшего распространения экземы старайтесь не расчесывать пораженную кожу и ограничьте контакт с материалами, которые могут ее раздражать. Одевайтесь в мягкую, дышащую одежду из натуральных тканей, желательно из хлопка или изо льна. Избегайте тканей, которые могут вызывать зуд, таких как шерсть и искусственный шелк.
Важным шагом в профилактике экземы является здоровая диета. Для того чтобы снизить риск появления симптомов, из рациона питания следует по возможности исключить алкоголь, кофе, консервы, копченые продукты, острые блюда, кукурузу и цитрусовые.
Читайте также:


