Инфекционные заболевания протекающие с лимфаденопатией
Артюшкевич А.С., зав. кафедрой челюстно-лицевой хирургии БелМАПО, д.м.н., профессор
Миранович С. И., доцент, к.м.н., кафедры челюстно-лицевой хирургии БГМУ
Черченко Н. Н. доцент, к.н.м., кафедры челюстно-лицевой хирургии БГМУ
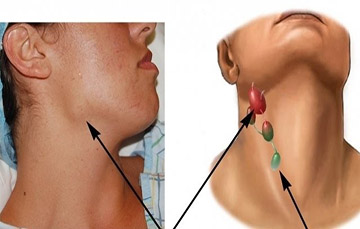
Лимфаденопатии - это большая группа заболеваний, отличающихся как по характеру возбудителя, эпидемиологическим, этиологическим, патогенетическим особенностям, так и клиническим проявлениям и прогнозу. Изменения в лимфатических узлах свидетельствуют об активности и состоянию ответа организма на патологический агент. Поэтому так трудна диагностика и так важна своевременная постановка диагноза, так как от этого зависит и прогноз.
За последние годы значительно увеличилось количество пациентов с лимфаденитами, особенно это увеличение отмечается в детском возрасте. Довольно часто причину проявления лимфаденита бывает непросто выявить. Увеличение лимфоузлов отмечается при заболеваниях крови, злокачественных опухолях, а также при хронических специфических воспалительных процессах.
Анатомия лимфатического аппарата лица и шеи. Лимфа из области головы и шеи собирается в яремные лимфатические стволы, проходя через регионарные лимфатические узлы, в которые впадают поверхностные лимфатические сосуды (рис.1) [1,2].
Классификация лимфаденопатий. В теле человека насчитывается около 600 лимфатических узлов, однако в норме пальпаторно могут определяться только подчелюстные, подмышечные и паховые лимфоузлы [5,6].
В зависимости от распространенности различают такие варианты лимфаденопатий (ЛАП):
- локальную ЛАП – увеличение одного ЛУ в одной из областей (единичные шейные, надключичные и т. д.);
- регионарную ЛАП – увеличение нескольких ЛУ в одной или двух смежных областях (надключичные и подмышечные, шейные и надключичные и т. д.);
- генерализованную ЛАП – увеличение ЛУ более чем в трех областях (шейные, надключичные, подключичные, подмышечные и др.).
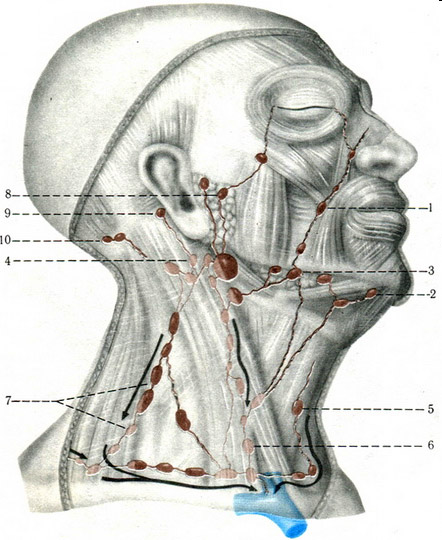
Рис. 1. Лимфатические узлы головы и шеи:
1 – щечные лимфатические узлы;
2 – подбородочные лимфатические узлы;
3 – поднижнечелюстные лимфатические узлы;
4, 5, 6, 7 – шейные лимфатические злы;
8 – внутрижелезистые лимфатические узлы;
9 – заушные лимфатические узлы;
10- затылочные лимфатические узлы.
Регионарная ЛАП отмечается при стрептококковой, стафилококковой инфекции, туляремии, туберкулезе, сифилисе, генитальном герпесе. Генерализованное увеличение ЛУ описано при инфекционном мононуклеозе, цитомегаловирусной инфекции, токсоплазмозе, бруцеллезе, туберкулезе, ВИЧ/СПИДе, болезнях накопления и др. При этом ЛАП возникает в результате попадания в ЛУ бактерий либо вирусов и их токсинов лимфогенным, гематогенным и контактным путями.
В клинической практике также часто выделяют острую ЛАП, которая характеризуется коротким продромальным периодом, лихорадкой, локальной болезненностью при пальпации, и хроническую ЛАП, отличающуюся большей длительностью, как правило, отсутствием болезненности или ее малой выраженностью. При хроническом воспалении, в отличие от острого, ЛУ обычно не спаяны с окружающими тканями. При развитии острой ЛАП отмечается серозный отек, а воспалительные явления не выходят за пределы капсулы ЛУ, однако при деструктивных процессах воспаление может переходить на окружающие ткани и по характеру быть серозным и/или гнойным [5,6].
Инфекционные заболевания, наиболее часто протекающие с вовлечением лимфоидной ткани:
- Бактериальные (все пиогенные бактерии, сифилис, туляремия, болезнь кошачьих царапин).
- Микобактериальные (туберкулёз, лепра).
- Грибковые (гистоплазмоз, кокцидиомикоз).
- Хламидийные (венерическая лимфогранулёма).
- Паразитарные (токсоплазмоз, трипаносомоз, филяриоз).
- Вирусные (вирус Эпштейна — Барр, цитомегаловирус, корь, гепатит, ВИЧ).
Клиника лимфаденопатии. Основным симптомом лимфаденопатии является увеличение лимфатических узлов, которое может быть локальным, регионарным либо генерализованным. Дополнительными симптомами могут быть:
- ночная потливость;
- потеря веса;
- сопутствующее длительное повышение температуры тела;
- частые рецидивирующие инфекции верхних дыхательных путей (фарингиты, тонзиллиты, ангины и т. п.);
- патологические изменения на рентгенограмме легких;
- гепатомегалия;
- спленомегалия.
Клиническое обследование. При наличии локализованной ЛАП необходимо исследовать области, от которых лимфа оттекает в данную группу лимфоузлов, на предмет наличия воспалительных заболеваний, поражений кожи, опухолей. Необходимо также тщательное обследование всех групп лимфоузлов, в том числе несмежных для исключения генерализованной лимфаденопатии. В случае обнаружения увеличенных лимфоузлов необходимо отметить следующие их характеристики: размер, болезненность, консистенция, связь между собой, локализация.
У пациентов с генерализованной ЛАП клиническое обследование должно фокусироваться на поиске признаков системного заболевания. Наиболее ценным является обнаружение высыпаний, поражения слизистых оболочек, гепато-, спленомегалии, поражения суставов. Спленомегалия и ЛАП встречаются при многих заболеваниях, включая мононуклеозоподобный синдром, лимфоцитарную лейкемию, лимфому, саркоидоз.
Алгоритм параклинического обследования пациента с синдромом ЛАП
При первичном осмотре пациента проводится обязательное лабораторно-инструментальное обследование, включающее в себя:
- общий анализ крови;
- общий анализ мочи;
- определение маркеров гепатита В и С, ВИЧ, RW;
- биохимическое исследование крови с определением острофазных белков;
- рентгенографию органов грудной клетки;
- УЗИ органов брюшной полости.
Так, лейкоцитоз и сдвиг формулы влево свидетельствуют в пользу бактериального поражения ЛУ (стафилококковой, стрептококковой, синегнойной, гемофильной этиологии); лимфоцитоз и моноцитоз обычно характерны для заболеваний вирусной этиологии (герпес, цитомегаловирус, вирус Эпштейна–Барр и др.).
При углубленном обследовании пациента с ЛАП возникает необходимость в использовании дополнительных инструментальных и лабораторных методов исследования. Одним из них является ультразвуковое исследование (УЗИ) ЛУ, которое позволяет уточнить их размеры, определить давность патологического процесса и его остроту. При остром воспалении определяется гипоэхогенность и однородность ЛУ. Спаянные ЛУ позволяют предположить продолжительность заболевания более 2 мес. При хроническом течении процесса эхогенность ЛУ повышается.
В биоптатах ЛУ могут обнаруживаться различные по своей природе морфологические изменения: явления гиперплазии при антигенной стимуляции; признаки острого и хронического воспаления с диффузным поражением ЛУ или очаговыми специфическими и неспецифическими изменениями вследствие реакции на вирусы, бактерии, грибы или паразитов; изменения, характерные для разнообразных опухолей ЛУ и метастазов в них опухолей из других органов.
Таким образом, в практической деятельности врачам различных специальностей часто приходится сталкиваться с синдромом лимфаденопатии, для диагностики которого необходимо использовать комплекс клинических, лабораторных и инструментальных методов исследования, правильный выбор которых позволит оптимизировать этиологическую диагностику заболевания.
ЛИТЕРАТУРА
- Марков А.И., Байриков И.М., Буланов С.И. Анатомия сосудов и нервов головы и шеи. – Ростов н/Д: Феникс, 2005. – С. 41-46.
- Будылина С.М. Физиология челюстно-лицевой области: Учебник / Под ред. С.М. Будылиной, В.П. Дегтярева. – М.: Медицина, 2000. – С. 23.
- Пасевич И.А. Инфракрасное низкоинтенсивное лазерное излучение в диагностике и комплексном лечении острого неспецифического лимфаденита лица и шеи у детей. Автореф. дис… канд. мед. наук. – Смоленск, 1996. – 18 с.
- Шаргородский А.Г. Клиника, диагностика, лечение и профилактика воспалительных заболеваний лица и шеи (руководство для врачей) / Под ред. А.Г. Шаргородского. – М.: ГЭОТАР-МЕД, 2002. – С. 347-356.
- Дворецкий Л.И. Дифференциальный диагноз при лимфаденопатиях // Справочник поликлинического врача. - 2005. - Т. 3. - № 2. - С. 3–9.
- Зайков С.В. Дифференциальная диагностика синдрома лимфаденопатии // Клиническая иммунология. Аллергология. Инфектология. - 2012. – №4. - С. 16-24.
СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2017
Профессиональные ассоциации
- Национальное гематологическое общество
Оглавление
1. Краткая информация
Лимфаденопатия (ЛАП) - увеличение лимфатических узлов любой природы.
Зависят от причины, вызывающей лимфаденопатию.
Распространенность не известна.
D36.0 - Доброкачественное новообразование лимфатических узлов;
D47.9 - Новообразование неопределенного или неизвестного характера лимфоидной, кроветворной и родственных им тканей неуточненное;
D76 - Отдельные болезни, протекающие с вовлечением лимфоретикулярной ткани и ретикулогистиоцитарной системы;
D86.1 - Саркоидоз лимфатических узлов;
I88.1 - Хронический лимфаденит, кроме брыжеечного;
С96 - Другие и неуточненные злокачественные новообразования лимфоидной, кроветворной и родственных им тканей.
По природе увеличения: опухолевые и неопухолевые формы.
По распространенности процесса:
- локальная ЛАП – увеличение одной или нескольких групп в одной-двух смежных анатомических областях;
- генерализованная ЛАП - увеличение в двух или более несмежных зонах.
По длительности:
- непродолжительная ЛАП - менее 2-х месяцев;
- затяжная ЛАП –более 2-х месяцев.
По характеру течения: острая; хроническая; рецидивирующая.
2. Диагностика лимфаденопатии
- локальная или генерализованная ЛАП;
- В-симптомы: похудание, потливость, субфебрилитет;
- болевой синдром;
- локальные изменения кожи;
- время появление ЛАП и предшествующие ей инфекции, контакт с животными, поездки в эндемичные очаги, применение лекарств и др.;
- динамика жалоб: изменение размеров и болевого синдрома;
- образ жизни больного, род занятий, профессия.
Эпидемиологические данные, профессиональные факторы, важные в диагностике ЛАП:
- Контакт с кошкой: болезнь кошачьей царапины, токсоплазмоз;
- Употребление мяса без достаточной термической обработки: токсоплазмоз, бруцеллез;
- Контакт с больным туберкулезом, перенесенный туберкулез: туберкулез;
- Употребление молока, сыра: бруцеллез, туберкулез;
- Гемотрансфузии, трансплантация, гемофилия: цитомегаловирус (CMV), ВИЧ-инфекция, вирусные гепатиты;
- Беспорядочные половые связи, гомосексуализм: ВИЧ-инфекция, сифилис, HSV, CMV, гепатит B, гепатит С
- Наркомания: ВИЧ-инфекция, сепсис и эндокардит, гепатит В, гепатит С;
- Эпилепсия: ЛАП на фоне длительного приема фенитоина, карбамазепина;
- Частые инфекции с детского возраста: врожденный вариабельный иммунодефицит.
Профессиональные вредности:
- Ювелирное дело: саркоидоз;
- Работа в мясомолочной промышленности, ветеринария: бруцеллез, токсоплазмоз;
- Охота, лесное дело, выделка шкур, работа с грызунами: туляремия;
- Рыбная ловля, работа на скотобойнях: эризипелоид;
- Садовое дело, торговля цветами: споротрихоз;
- Укус клеща: клещевые риккетсиозы, болезнь Лайма (боррелиоз), туляремия;
- Работа с минералами, почвой: нокардиоз;
- Купание в водоемах тропических стран, бассейнах: атипичные микобактериозы (гранулема купальщиков)
Лекарства, способные вызвать увеличение лимфоузлов (гиперчувствительность):
- Антиметаболит (аллопуринол)
- Антигипертензивные (атенолол, каптоприл, гидралазин)
- Противосудорожные (карбамазепин, фенитоин, примидон)
- Антибиотические препараты (пенициллин, цефалоспорины, сульфаниламиды)
- Противомалярийные (пириметамин, хинин)
- НПВС и противоревматические (сулиндак, препараты золота)
Географическое распространение основных эндемичных инфекций, сопровождающихся ЛАП:
- Марсельская лихорадка: побережье Средиземного и Черного морей;
- Клещевой сыпной тиф Северной Азии: Новосибирская, Тюменская области, Красноярский край;
- Дальневосточный клещевой риккетсиоз: Хабаровский и Приморский края, Амурская область, Еврейская АО;
- Лихорадка Цуцугамуши: Юго-Восточная Азия, Приморский край;
- Везикулезный риккетсиоз: Молдова, Донецк.
Другие инфекционные заболевания:
- Лейшманиоз: Средняя и Юго-Западная Азия, Ближний Восток, Индия, Турция, Греция;
- Мелиоидоз: Вьетнам, Таиланд, Малайзия;
- Чума: Китай, Южная Америка, Индия, Конго, Малави, Алжир, Замбия;
- Туляремия: Средняя Азия, США, Дальний Восток, Китай, Ростовская область.
- измерение роста и массы, температуры;
- оценку кожи и видимых слизистых (цвет, высыпания и образования, следы от кошачьих царапин и укусов насекомых, импланты и татуировки, воспаление);
- пальпация периферических лимфоузлов (локализация, размер, плотность, спаянность с окружающими тканями, болезненность, цвет кожи над лимфоузлом);
- оценку костно-суставной системы;
- гепато- и/или спленомегалию;
- признаки дисфункции сердца, легких, печени, органов эндокринной системы.
В шейной области дифференцировать лимфоузлы от других процессов:
- боковые и срединные кисты шеи;
- заболевания слюнных желез;
- извитость (кинкинг - синдром) и аневризмы сонных артерий;
- последствия перенесенного миозита;
- оссификация или склерозирование грудино-ключично-сосцевидной мышцы после травмы,
- меганофиз VII шейного позвонка,
- уплотнение соединительной клетчатки в области затылочных бугров;
- липомы.
В подмышечной области дифференцировать лимфоузлы от других процессов:
- добавочная долька молочной железы;
- гидраденит;
- привычный вывих плечевого сустава.
Значение клинических признаков при лимфаденопатии:
- инфекционный мононуклеоз
- лимфатические опухоли
- острые и хронические лейкозы
- ревматоидный артрит
- СКВ
- хронический гепатит с системными проявлениями
- саркоидоз
- сепсис
- инфекционный мононуклеоз
- цитомегаловирусная инфекция
- ревматоидный артрит
- СКВ
- саркоидоз
- лимфатические опухоли
- сывороточная болезнь
- риккетсиозы
- боррелиоз
- туляремия и др. инфекции
- ВИЧ-инфекция
- сифилис
- лейшманиоз
Увеит, хориоретинит, конъюнктивит
- саркоидоз
- токсоплазмоз
- болезнь кошачьей царапины
- туляремия
- герпесвирусные инфекции
- сифилис
Поражение легких и плевры
- саркоидоз
- туберкулез
- рак легкого
- СКВ
- герпесвирусные инфекции
- лимфатические опухоли
- острые и хронические лейкозы
- ревматоидный артрит
- СКВ
- саркоидоз
- сывороточная болезнь
- хронический вирусный гепатит
- ВИЧ-инфекция
- бруцеллез
- иерсиниоз
Лихорадка, резистентная к антибиотикам
- инфекционный мононуклеоз
- лимфатические опухоли
- ревматоидный артрит
- СКВ
- сепсис (включая бактериальный эндокардит)
- ВИЧ-инфекция
- туберкулез, лейшманиоз
- общий анализ крови с лейкоцитарной формулой;
- общий анализ мочи;
- развернутый БАК (общий белок, альбумины, электрофорез глобулинов, билирубин общий и фракции, активность аминотрансфераз, ЩФ, γ –ГГТП, мочевина, креатинин, холестерин, триглицериды, глюкоза);
- анализ крови на ВИЧ;
- анализ на сифилис;
- маркеры вирусных гепатитов В и С.
- серологическая и молекулярная диагностика герпесвирусной инфекции (антитела и ДНК цитомегаловируса, Эпштейна-Барр, простого герпеса;
- серологическая диагностика токсоплазмоза, бартонеллеза, бруцеллеза, риккетсиозов, боррелиоза и др. инфекций;
- проба Манту, количественный ИФА на противотуберкулезные антитела;
- специфическая диагностика СКВ и ревматоидного артрита;
- иммунохимическое исследование белков сыворотки крови и концентрированной мочи.
УЗИ лимфатических узлов:
- отличает лимфоузел от других образований;
- цветовое допплеровское картирование позволяет отличить свежий процесс от перенесенного в прошлом;
- позволяет с высокой вероятностью подозревать опухолевый процесс.
КТ с контрастированием или МРТ органов грудной клетки, брюшной полости и забрюшинного пространства, и малого таза.
Показания для консультации гематолога при лимфаденопатии:
- необъяснимая более 2-х месяцев;
- с выраженной интоксикацией без клинических признаков инфекции;
- с увеличением печени и селезенки;
- с изменениями показателей периферической крови;
- при отсутствии эффекта от эмпирической антибактериальной терапии.
Эксцизионная биопсия или повторные биопсии лимфоузлов:
- при высокой вероятности опухолевого поражения по результатам неинвазивного обследования;
- при отсутствии диагноза после всех неинвазивных исследований и сохраняющейся ЛАП;
- при персистирующей лимфаденопатии;
- при подозрении на опухолевый генез при реактивных лимфоузлах, прилежащих к опухоли;
- при реактивных изменениях, предшествующих выявлению лимфатических опухолей (синусный гистиоцитоз);
- паракортикальная реакция с обилием плазматических клеток и макрофагов;
- склеротические изменения/сосудистая реакция (исключая паховые ЛУ);
- некроз лимфоузла по данным морфологии.
Нет размерного критерия, обязывающего выполнить биопсию, но у взрослых ЛУ более 3 см без связи с инфекцией - потенциальное показание к биопсии.
Повторная биопсия требуется при неверном выборе лимфоузла, поэтому соблюдают следующие правила:
- максимально увеличенный и измененный лимфоузел, появившийся первым;
- при конгломерате – частичная резекция конгломерата предпочтительна;
- при нескольких группах порядок выбора: надключичный - шейный - подмышечный – паховый;
- перед биопсией формулируют предварительный диагноз для определения объема исследований биоптата;
- биологический материал в рассеченном виде направляется в лабораторию в физрастворе или 10% забуференном формалине при фиксации от 8 до 24 часов.
Показания к пункции лимфоузла:
- солитарное увеличение без образования конгломератов при отсутствии косвенных данных за лимфопролиферативный процесс;
- жидкостный характер образования по УЗИ;
- флюктуация при пальпации.
Морфологическое исследование биопсированного лимфоузла с выделением дифференциально-диагностической группы.
3. Лечение лимфаденопатии
Вид терапии зависит от окончательного диагноза.
Единого стандарта лечения лимфаденопатии не существует.
Консервативное лечение - в случае доказанной неопухолевой ЛАП.
Антибактериальная терапия - при наличии явного инфекционного очага в регионарной зоне.
Показания к эмпирической терапии антибиотиком широкого спектра при отсутствии очага:
- воспалительное увеличение боковых шейных лимфоузлов
- возраст - моложе 30 лет
- недавно перенесенная инфекция ВДП
- негативные результаты серологических исследований на самые частые вероятные возбудители
- отсутствие признаков острофазной реакции (повышение СОЭ, СРБ, ЛДГ, бета2-микроглобулина).
Радикальное хирургическое удаление увеличенных лимфатических узлов - стандарт лечения локального варианта болезни Кастлемана (доброкачественная лимфаденопатия).
4. Реабилитация при лимфаденопатии
Зависит от этиологии и распространенности лимфаденопатии, окончательного диагноза.
5. Профилактика лимфаденопатии
Устранение факторов, являющихся причиной ЛАП:
- проведение профилактических прививок;
- прекращение контакта с животными;
- отказ от употребления животных продуктов без термической обработки;
- соблюдение эпидемических правил перед поездками в другие страны и регионы;
- соблюдение личной гигиены и др.
Диспансерное наблюдение каждые 3, 6, 12 месяцев.
- стандарт оказания медпомощи при абсцедирующих лимфаденитах и аденофлегмонах в центрах амбулаторной хирургии с однодневным стационаром;
- может применяться в стадии реконвалесценции после гнойных лимфаденитов;
- не рекомендуется при лимфаденопатии неясного генеза.
Клиника. Инкубационный период 5-14 дней, в редких случаях удлиняется до 1 мес. Клинические проявления при инфекционном мононуклеозе очень многообразны.
У 2/^ больных заболевание начинается остро, отмечается значительное повышение температуры, головная боль, слабость, мышечные и суставные боли, нарушаются сон и аппетит. Могут быть легкие ознобы, которые чередуются с повышенной потливостью. С первых дней болезни беспокоят боли в горле, которые усиливаются при глотании. Одновременно наблюдаются гиперплазия лимфатических узлов и затрудненное носовое дыхание. Наиболее ярко перечисленные симптомы становятся выражены к 4-5-му дню болезни; в этот же период определяется увеличение размеров печени и селезенки, в крови появляются атипичные мононуклеары.
В ряде случаев может иметь место и подострое начало заболевания с продромальными явлениями: на фоне общего недомогания отмечаются субфебрильная температура тела, нерезко выраженные катаральные изменения со стороны верхних дыхательных путей.
У отдельных больных ведущей жалобой является боль в животе, чаще в правой подвздошной области, иногда наблюдаются тошнота и рвота, вздутие живота, задержка стула или понос.
Заболевание может развиваться и незаметно; при этом первым симптомом, который заставляет больного обратиться к врачу, является увеличение лимфатических узлов
Однако наиболее характерными для инфекционного мононуклеоза симптомами являются: лихорадка, тонзиллит, генерализованная лимсраденопатия и гепатосппеномеаалия.
Температурная реакция очень вариабельнаи может сохраняться от 1-2 дней до 3 нед и дольше. У 1/3 больных в первые дни температура тела субфебрильная и отчетливо повышается до 38 "С и выше только к концу первой недели заболевания. Более высокая и продолжительная лихорадка отмечается у взрослых и детей старшего возраста. У отдельных больных наблюдается двух- и трехволновая лихорадка с периодами апирексии в несколько дней. В среднем длительность лихорадки составляет 6-10 дней.
Какой-либо типичной температурной кривой при инфекционном мононуклеозе не существует. Снижается температура тела чаще литически, что совпадает с улучшением общего состояния и с уменьшением выраженности других симптомов болезни. Необходимо отметить, что после основной волны лихорадки часто сохраняется субфебрильная температура тела.
Температурная реакция сочетается с другими симптомами, в первую очередь - с изменениями в глотке. Небольшая гиперемия в зеве и гиперплазия миндалин наблюдаются у многих больных с первых дней болезни. Нередко эти изменения сочетаются с поражением носоглотки. Клинически это проявляется затрудненным носовым дыханием и гнусавым оттенком голоса. Одновременно отмечается значительная отечность небных миндалин, которые могут соприкасаться друг с другом. Если удастся осмотреть заднюю стенку глотки, то обнаруживают ее отек и гиперемию с явлениями гиперплазии лимфоидной ткани; у части больных задняя стенка глотки может быть покрыта густой слизью. Через 3-4 дня после начала болезни на миндалинах появляются различной величины рыхлые, творожи стовидные налеты, легко снимаемые шпателем. В отдельных случаях налеты могут локализоваться на задней стенке глотки, у корня языка и даже на надгортаннике. Изменения в зеве сопровождаются лихорадкой. Длительность поражения глотки составляет 10-15 дней; при своевременном и адекватном лечении ангина проходит быстрее.
У больных с удаленными миндалинами реакция лимфоидной ткани глотки проявляется в виде увеличения боковых валиков и гранул задней стенки глотки.
Температурная реакция и изменения в глотке сочетаются с развитием лимфаденопатии. Часто увеличены все лимфатические узлы, но наиболее выражено увеличение шейных лимфоузлов, особенно тех, которые располагаются по заднему краю грудино-ключично-сосцевидной мышцы; они могут иметь вид цепочки или пакета. У детей младшего дошкольного возраста лимфатические узлы могут образовывать большие конгломераты диаметром до 4-6 см. У детей школьного возраста и у взрослых лимфатические узлы увеличиваются до 2-3 см, создавая "фестончатое" очертание контуров шеи. Иногда у взрослых может быть небольшое увеличение лимфатических узлов, которое остается незамеченным.
Увеличенные лимфатические узлы почти не вызывают болевых ощущений, не спаяны между собой и окружающей клетчаткой. При пальпации они "сочные", плотновато-эластичные, подвижные. Периаденит, покраснение кожи и нагноительные процессы никогда не наблюдаются. Увеличение лимфатических узлов может быть первым признаком болезни. Улиц, страдающих хроническим тонзиллитом, рано увеличиваются лимфоузлы, расположенные у угла нижней челюсти.
Одновременно могут быть увеличены и другие группы лимфатических узлов - подмышечных, кубитальных и паховых (реже - мезентериальныхили медиастинальных). При увеличении медиастинальных лимфатических узлов больных может беспокоить кашель, боли в области сердца разной интенсивности и продолжительности.
Увеличение лимфоузлов сохраняется в течение 1-2 нед, а иногда умеренная лимфаденопатия наблюдается 1,5-2 меси более.
На З-4-ый день болезни увеличиваются печень и селезенка. Гепатомегалия сопровождается чувством тяжести в правом подреберье, слабостью, снижением аппетита, иногда тошнотой, реже рвотой. Нередко отмечаются умеренные гипербилирубинемия, повышение активности АлАТ, тимоловой пробы. Функциональные пробы печени нормализуются к 15-20-му дню болезни, но могут оставаться измененными в течение 3-6 мес. В разгар болезни у 25% больных возникают различные кожные высыпания - эритематозные, розеолезные и др.
Своеобразные изменения отмечаются со стороны крови. В первые дни болезни наблюдаются умеренная лейкопения, нейтропения, лимфоцитоз, появляются плазматические клетки. На 4- 5-й дни болезни и позже развивается лейкоцитоз до 10-12х1 О^л, увеличивается количество лимфоцитов, моноцитов и плазматических клеток, появляются своеобразные атипичные мононуклеары, отличающиеся большим полиморфизмом по форме и структуре.
В большинстве случаев атипичные мононуклеары обнаруживают в крови в первые дни болезни, но особенно их число увеличивается в разгар болезни. Реже появление мононуклеаров может быть отмечено на 8-11-й дни болезни. Эти клетки сохраняются на протяжении нескольких недель, но постепенно их количество уменьшается.
Среди клеток "белой крови" доля мононуклеаров колеблется от 10 до 50% и выше. В отдельных случаях в разгар болезни все мононуклеары могут быть атипичными, причем их количество коррелирует с тяжестью болезни.
Инфекционный мононуклеоз у большинства больных заканчивается выздоровлением через 2-4 нед. Однако у некоторых пациентов длительно сохраняются лимфаденопатия, гепатоспленомегалия, атипичные мононуклеары в крови, что свидетельствует о затяжном, а, возможно, и хроническом течение инфекции. Для последнего характерны: персистирующие лимфаденопатия и ВЭБ-гепатит, спленомегалия, интерстициальная пневмония, гипоплазия костного мозга, иногда - увеит.
Диссеминированная (септическая) ВЭБ-инфекция встречается на фонетяжелой иммуносупрессии у больных СПИДом, при трансплантации органов и характеризуется неблагоприятными исходами.
Осложнения инфекционного мононуклеоза, протекающего на фоне иммунодефицита, могут быть по своей природе: гематологическими (аутоиммунная гемолитическая анемия, тромбоцитопения, гранулоцитопения, разрыв селезенки), кардиологическими (перикардит, миокардит) и неврологическими (менингит, менингоэнцефалит, миелит, нейропатии).
Диагностика. Клиническая диагностика инфекционного мононуклеоза с использованием данных гемограммы не позволяет окончательно верифицировать этиологию заболевания. Для этого в настоящее время применяют иммунохимический (ИФА) и молекулярно-биологические (ПЦР, РТ-ПЦР, гибридизация) методы диагностики. Широко использовавшиеся ранее реакции гетероагглютинации - Пауля-Буннеля, Гоффа-Бауера, Ловрика-Вольнера во многом утратили свое значение.
Лечение. Больных со среднетяжелыми, тяжелыми и осложненными формами инфекции госпитализируют в инфекционный стационар.
Больным, находящимся на амбулаторном лечении, рекомендуется полу постельный режим, щадящая диета, уход за полостью рта (полоскание раствором фурацилина, йодинолом, бикарбонатом натрия и др.), поливитамины с микроэлементами, фитосредства с антиоксидантным и иммуностимулирующим действием (эхинацея, корень солодки, цетрария исландская, гербам арин).
При фебрильной температуре тел а назначают жаропонижающие препараты (панадол, парацетамол и др.). Проводят десенсибилизирующую терапию. Антибиотики применяют только при осложнении вторичной бактериальной инфекцией (фолликулярный, лакунарный тонзиллит, пневмония). Антибактериальную терапию назначайте учетом предполагаемого возбудителя. В случае инфекции ротовой полости используютмакролиды, пенициллины, тетрациклины, при необходимости в сочетании с трихополом с учетом возможной стрептококковой и анаэробной природы осложнения.
Не рекомендуется использовать левомицетин и сульфаниламидные препараты из-за их неблагоприятного действия на костномозговое кроветворение.
Из противовирусных препаратов, активных в отношении ВЭБ, используют ацикловир в дозе 800 мг 5 раз в сутки перорально или по 5 мг/кг каждые 8 ч внутривенно капельно.
При неэффективности Ац в тяжелых случаях заболевания назначаются видарабин в дозе 7,5-15 мг/кг/сут внутривенно капельно в большом объеме изотонического раствора (1,5-2,5 л) или фоскарнет по 60 мг/кг 3 раза в сутки внутривенно капельно с последующим переходом на введение препаратав дозе 90-120 мг/ кг/сут.
Изучается возможность использования при данной инфекции лобукавира, бривудинаи цидофовира.
Назначение корти костер оидных гормонов нежелательно.
Профилактика. Госпитализация больных проводится по клиническим показаниям. Противоэпидемические мероприятия в очаге не осуществляют. После перенесенного инфекционного мононуклеоза больной подл ежит диспансер ном у наблюдению инфекциониста и гематолога в течение 6 мес, с обязательным лабораторным обследованием (гемограмма, функциональные пробы печени).
Поскольку острая фаза ВИЧ-инфекции имеет сходный с инфекционным мононуклеозом симптомокомплекс, рекомендуется тестирование реконвалесцентов на ВИЧ через 3 и 6 мес.
Читайте также:


