Инфекционные заболевания при переливании крови
М.Н. Губанова, С.Р. Мадзаев, К.С. Аветисян, А.В. Бахметьев, М.В. Зарубин, А.В. Караваев, Е.А. Клюева, А.В. Коденев, К.В. Кузнецов, А.Р. Максимов, У.С. Султанбаев, Н.Г. Филина, К.В. Хальзов, Л.М. Яковлева, Е.Б. Жибурт
Российская ассоциация трансфузиологов
Трансфузиология №4, 2013
Резюме
Определили распространенность и встречаемость инфекций у доноров крови России в 2010-2012 гг. Расчетный остаточный риск трансфузионного инфицирования в 2012 году составил: для ВИЧ – 162; ВГС – 337; ВГВ – 971 на 1 млн донаций. В информационной системе службы крови АИСТ необходимо разделить учет положительных результатов скринингового и подтверждающего тестов на маркеры инфекций. Высокий риск трансфузионного инфицирования ВИЧ, вирусами гепатита В и С стимулирует активное внедрение мер повышения безопасности крови: отбор доноров, повышение чувствительности методов скрининга инфекций, инактивацию патогенов в компонентах крови и рациональное назначение гемотрансфузий в клинике.
Ключевые слова: кровь, донор, переливание, риск, инфекции, ВИЧ, гепатит, распространенность, встречаемость.
Введение
Общепризнано, что, несмотря на все меры безопасности, остаточный риск передачи инфекции с донорской кровью сохраняется из-за серонегативного окна и других особенностей течения инфекционного процесса [1–5].
Распространенность, превалентность – количество случаев определенной болезни в популяции в определенный момент. В трансфузиологии – количество заболеваний у первичных доноров (чаще – в год). Встречаемость, инцидентность –количество случаев заболевания, возникших в течение определенного времени в определенной популяции. В трансфузиологии – выявление заболеваний у регулярных доноров [6]. Остаточный риск передачи гемотрансмиссивных инфекций рассчитывают как произведение продолжительности серонегативного периода инфекции и встречаемости [7]. По со- стоянию на 10.11.2013 указанная статья Schreiber G.B. и соавт. процитирована в 815 публикациях. В соответствии с нормативами Евросоюза ежегодный отчет о деятельности учреждений службы крови должен включать показатели встречаемости и распространенности маркеров гемотрансмиссивных инфекций у доноров крови и ее компонентов [8].
В первой российской публикации о распространенности и встречаемости у доноров крови встречаемость определили как частное количества выявленных инфекций и количества кадровых доноров [9].
В Астане расчетный остаточный риск трансфузионного инфицирования составил: для ВИЧ – 12; ВГС – 1377; ВГВ – 1254 на 1 млн донаций [10].
Представляет интерес определить распространенность и встречаемость инфекций у российских доноров, а также остаточный риск трансфузионного инфицирования.
Материалы и методы
В службе крови России создана информационная система, основанная на программе АИСТ [11, 12]. Разработчик программы А.И. Болотов специально для настоящего исследования создал приложение к программе, позволяющее подсчитать количество выявленных случаев инфекций у первичных и повторных доноров. За что авторы статьи приносят Андрею Исааковичу глубокую благодарность.
В исследовании приняли участие 48 организаций службы крови, представившие результаты обследования 773185 доноров крови и ее компонентов в 2010–2012 гг.
Образец крови от каждой донации обследовали на маркеры 4 гемотрансмиссивных инфекций: вирус иммунодефицита человека (ВИЧ) (антиген р24 ВИЧ-1 и антитела к ВИЧ- 1/2), вирус гепатита В (ВГВ) (поверхностный антиген ВГВ, HBsAg), вирус гепатита C (ВГC) (антитела к ВГС) и сифилис (антитела к бледной трепонеме). Доля доноров, включенных в исследование, составила 9–18% аналогичной категории доноров всей страны [13–15] (табл. 1).
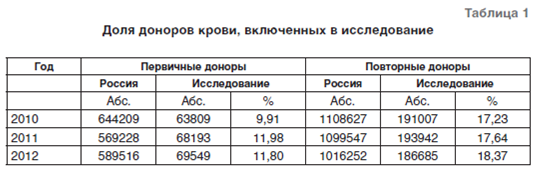
Полученные данные анализировали с использованием дескриптивных статистик и корреляционного анализа при уровне значимости 0,05. При расчете встречаемости инфекций учли, что средняя частота донаций повторных доноров в России составляет 2,4 раза в год [15]. Распространенность рассчитывали на 100000 доноров. Встречаемость рассчитывали на 100000 человеко-лет с учетом средней частоты донаций.
Результаты и обсуждение
Инфекции у доноров
Известно, что АИСТ не формирует установленную [16] российскую отчетную форму организации, заготавливающей кровь, (№39) [17]. Также на результаты исследования могло повлиять разночтение роcсийских правил [18], в которых отсутствует алгоритм выбраковки крови и отвода донора. ВОЗ рекомендует кровь браковать после получения повторного положительного результата скрининга, а донора отводить по положительному результату подтверждающего теста [19].
Высокая частота регистрации ВИЧ-положительных результатов у доноров, включенных в исследование, может быть обусловлена учетом результатов скрининга, а не подтверждающего теста (табл.2).
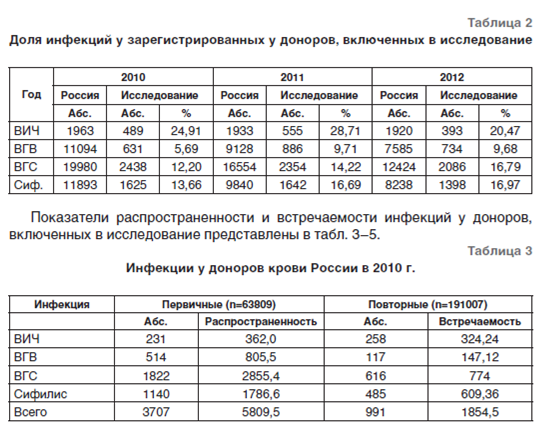
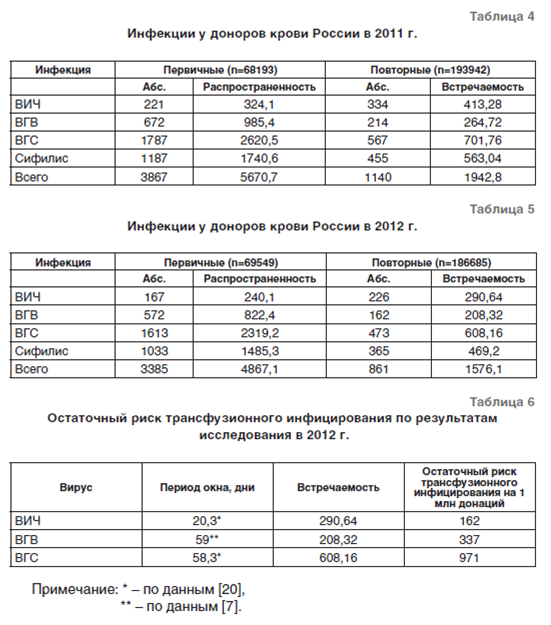
Остаточные риски трансфузионного инфицирования (ОРТИ) вирусами гепатита В (ВГВ), гепатита С (ВГС) и ВИЧ являются основными объективными количественными показателями вирусной безопасности службы крови. Оценки остаточных рисков трансфузионного инфицирования ВГС, рассчитанные на основе анализа данных обследования (скрининга) доноров крови, мониторинга реципиентов множественных трансфузий и контрольного тестирования плазмы крови для производства ее препаратов, аналогичны полученным в настоящем исследовании, и составляют 940, 1600 и 630 на 1 млн кроводач, трансфузий и единиц плазмы соответственно [21].
Рассчитанные классическим способом ОРТИ в США составили: для ВИЧ – 2,03; ВГС – 9,70; ВГВ – 15,83 на 1 млн донаций [7]. По нашим данным, ОРТИ при переливании крови доноров России для ВИЧ, ВГВ и ВГС – соответственно, в 80, 35 и 61 раз выше, чем в США.
Следует подчеркнуть ограниченность нашего исследования: корректный расчет встречаемости может быть основан на учете интервала между предпоследней и последней донациями – в каждом конкретном случае выявления инфекции у регулярного донора. Очевидно, что автоматизация такого учета – важное направление развития информационной системы службы крови России. ОРТИ ВГВ в Казахстане в 3,7 раза, а ВГС – в 1,4 раза выше, чем в России. ОРТИ ВИЧ, напротив, в России в 13,4 раза выше, чем в Казахстане [10], что еще раз подтверждает возможность ошибочной автоматизированной регистрации российской информационной системой службы крови ВИЧ-ложноположительных результатов скрининга донорской крови.
Особо следует отметить необходимость программного определения встречаемости инфекций – с индивидуальной регистрацией периода между серонегативной и серопозитивной донациями.
Показатели донорства, встречаемость и распространенность инфекций в отдельных организациях
Представляет интерес анализ распространенности и встречаемости инфекций как по отдельным организациям, так и по нозологическим формам. Обращает на себя внимание широкий диапазон масштаба организаций, участвующих в исследовании. Так, соотношение верхнего и нижнего квартиля первичных доноров в 2012 году составило 12,8, а повторных доноров – 11,8. При этом 25% наименьших организаций принимали не более двух доноров в день и вероятность попадания инфицированного человека в их число ограничивалась объемом выборки, а возможно и обследованием донорской крови во внешней крупной лаборатории (табл. 7).


Расчет распространенности и встречаемости инфекций у доноров в отдельных организациях проводили без учета частоты донаций повторных доноров, поскольку в каждом отдельном случае этот показатель не регистрируется и неизвестен (табл.8 и 9). Недостоверность данных небольших организаций послужила основанием стратометрического отбора для последующего анализа 24 организаций, количество повторных доноров в которых было выше медианы исходной выборки [22].
Эта группа была более однородной (соотношение верхнего и нижнего квартиля первичных доноров в 2012 году составило 6,2, а повторных доноров – 3,6) и каждая организация в среднем принимала более 10 тысяч доноров ежегодно (табл. 10–12).
В крупных организациях количество первичных доноров положительно коррелирует с количеством повторных доноров (r=0,70; p
Л.А. Афендулова, М.Л. Соломенцева
Трансфузиология № 1, 2011
Ключевые слова: Служба крови, инфекционная безопасность, гемотрансмиссивные инфекционные заболевания, отбор доноров, Единый Донорский Центр, карантинизация плазмы, лейкофильтрация.
Структура службы крови Липецкой области на 1 января 2010 года представлена:
• Областной станцией переливания крови (внекатегорийной);
• Городской станцией переливания крови в г. Ельце (4 категории);
• 3 ОПК при центральных районных больницах;
• 40 больницами, переливающими компоненты крови.
В 2009 году учреждениями службы крови Липецкой области было заготовлено: 63,9 тыс. л цельной крови; 33,9 тыс. лплазмы; 4,1 тыс. л эритроцитсодержащих сред. Количество доноров на 1000 населения составило 19,4 при среднем показателе по РФ - 14,6, количество донаций на 1000 населения - 63,8 при среднем показателе по РФ - 23,9, среднее количество донаций на одного донора в год - 3,3.
Известно, что риск передачи гемотрансмиссивных инфекционных заболеваний при переливании крови определяется следующими причинами:
• Высокий уровень распространенности инфекций среди населения;
• Неадекватный отбор доноров;
• Проблемы диагностики, приводящие к переливанию инфицированной крови от доноров в период серонегативного окна;
• Ненадлежащее исполнение профессиональных обязанностей медперсоналом, приводящее к переливанию инфицированной крови от необследованных доноров;
• Отсутствие карантинизации плазмы;
• Отсутствие технологий редукции патогенов в тромбоцитах и плазме;
• Неадекватные показания к переливанию крови для реципиентов.
Показатели заболеваемости в 2009 году:
• ОВГВ - 1,54 на 100 тыс. (5,26 по РФ)
• ОВГС - 0,86 на 100 тыс. (3,57 по РФ)
• Носительство ВГВ - 7,27 на 100 тыс.
• Носительство ВГС - 11,29 на 100 тыс.
• Суммарная пораженность ВГ на 01.01.2010 г. составила около 17 тыс. слу-чаев или 1454,2 на 100 тыс. населения
• ВИЧ/СПИД - 7,9 на 100 тыс. (9,85 поРФ), суммарная пораженность - 65,7 на100 тыс. (389,6 по РФ)
Для решения проблемы по неадекватному отбору доноров в Липецкой области с 1995 года существует Единый Донорский Центр (ЕДЦ). Регистрация отводов осуществляется в оперативном и опережающем режиме, т.е. информация поступает из эпидбюро в течение 24 часов от момента постановки диагноза или выявления маркеров гемотрансмиссивных инфекционных заболеваний. Система работает в режиме реального времении внесенная информация об отводах доступна всем учреждениям, осуществляющим заготовку донорской крови и ее компонентов.
1. Гемотрансмиссивные инфекционные заболевания:
• СПИД, носительство ВИЧ-инфекции;
• Сифилис, врожденный или приобретенный;
• Вирусные гепатиты В, С, D, положительный результат исследования на маркеры вирусных гепатитов (HBsAg, анти-HCV);
• Туберкулез, все формы.
2. Соматические заболевания:
• Порядок допуска донора к сдаче крови также имеет свои особенности:
• К донорству допускаются тольколица, постоянно проживающие на территории Липецкой области, в соответствии с отмеченной в паспорте регистрацией;
Могут быть допущены переселенцы с других территорий РФ и стран СНГ, неэндемичных по малярии, прожившие на территории Липецкой области не менее 1 года, или эндемичных по малярии, но прожившие не менее 3 лет (в соответствии с указанной в паспорте регистрацией) и не имевшие в течение этого времени симптомов заболевания;
Существуют общие для всех учреждений службы крови проблемы диагностики: переливание инфицированной крови от доноров в период серонегативного окна; недостаточная чувствительность диагностических тестов, не соответствующая задаче обнаружения 10-100 вирионов в одной кроводаче; NAT-детекция обнаруживает 1 частицу в 100-150 мкл; ИФА-метод с чувствительностью 0,1 нг/мл равнозначен обнаружению 105-107 вирусных частиц/мл; ограниченный спектр инфекций, на которые проводится скрининг специфических маркеров у доноров (вирусы иммунодефицита человека I и II типа, вирусы гепатита В и С, бледная трепонема, неспецифический скрининг на АЛТ1).
Для повышения качества лабораторной диагностики инфекционных заболеваний в крови доноров на Липецкой областной станции переливания крови с 2008 года внедрен метод ПЦР-диагностики ВИЧ-инфекции, вирусных гепатитов В и С, для чего в 2007 году закуплен комплект лабораторного оборудования. Проводится ПЦР-диагностика в пулах по 10-20 образцов при заготовке консервированной крови, концентрата тромбоцитов, плазмы для фракционирования, непрошедшей карантинизации в связи с неявкой донора и в диагностически спорных случаях. Результатом ПЦР-скрининга стало выявление 5-ти NAT-положительных образцов плазмы из числа ИФА-отрицательных на анти HCV, что составляет 0,043% от числа протестированных пулов (11500) или 0,0026% от числа состоявшихся за этот период донаций (188860).
Таблица 1
Такая проблема, как отсутствие карантинизации крови, в Липецкой области начала решаться с 2004 года, когда вся заготавливаемая свежезамороженная плазма в 100% случаев направлялась на карантинизацию. Со временем росли объемы заготовки и, соответственно,увеличивался парк морозильного оборудования. Сейчас общая вместимость морозильных камер для хранения плазмы превышает 20 тонн. Для переливания в ЛПУ области выдается только безопасная, прошедшая 6-месячную карантинизацию плазма при отрицательных результатах повторного обследования донорана маркеры инфекционных заболеваний. За 2009 год в ЛПУ области было перелито 4,38 т СЗП.
В результате принимаемых мер по повышению инфекционной безопасности в службе крови, начиная с 1999 года, в Липецкой области не зарегистрированы случаи пост трансфузионных инфекций.
Динамика переливания компонентов крови (в л на 1000 пролеченных больных)
Таким образом, Службой крови Липецкой области сделано все от нее завиcящее для обеспечения инфекционной безопасности гемотрансфузий.
Переливание крови позволяет спасти жизнь и улучшить здоровье. Ежегодно в мире производится более 85 миллионов процедур сдачи крови, а в России ежегодно переливают кровь полутора миллионам человек. Как правило, переливание крови проводит медсестра, поэтому в вопросах предупреждения посттрансфузионных осложнений огромное значение придается правильным и безопасным действиям среднего медицинского персонала.
СТАТИСТИКА ПЕРЕЛИВАНИЯ КОМПОНЕНТОВ КРОВИ
Итак, что и в каком количестве мы чаще всего переливаем? В России в начале 90-х годов согласно рекомендациям Минздрава переливалось около 45 доз эритроцитов на 1000 населения в год, что примерно соответствует показателям Европы. В нашей стране в год переливалось 9 литров плазмы на 1000 населения. В странах Европы этот показатель значительно ниже (см. табл. 1). Это связано с тем, что в некоторых странах используют препараты, произведенные из компонентов плазмы, а пациентам с гемофилией переливают только необходимый при этой патологии VIII фактор свертывания, а не плазму, как в России. А вот положение по переливанию тромбоцитов в России примерно такое же, как в Европе.
Таб. 1. Применение компонентов крови, на 1000 населения в год
Свежезамороженная плазма, мл
ФИЛЬТРАЦИЯ КРОВИ КАК СПОСОБ ПОВЫШЕНИЯ ЕЕ БЕЗОПАСНОСТИ
Посредством переливания крови могут передаваться бактерии, паразиты, вирусы, прионы. Фильтрация крови позволяет защитить от них реципиента на 54–100 %.
Лейкофильтрация или лейкоредукция — признанный во всем мире способ повышения безопасности переливания крови. Суть его в том, что из донорской крови с помощью специального фильтра удаляют лейкоциты. Возбудители заболеваний, как правило, не плавают в крови в свободном виде — они фиксированы на ее клеточных компонентах, лейкоцитах или находятся внутри них, а значит, могут быть удалены при фильтрации. Фильтр состоит из волокнистого вещества с определенным диаметром пор, которые задерживают лейкоциты, но пропускают более мелкие эритроциты и тромбоциты.
Переливание реципиенту свободных от лейкоцитов плазмы крови, эритроцитарной массы или тромбоцитов снижает риск заражения теми или иными заболеваниями в сотни и тысячи раз. И если небольшое количество ВИЧ и вирусов гепатитов все-таки может проникнуть через фильтр, то такие возбудители, как вирусы герпеса, цитомегаловируса (далее — ЦМВ) отфильтровываются на 100 %. В Швейцарии, например, разрешено переливать кровь от ЦМВ-положительных доноров после ее лейкофильтрации.
К сведению. Благодаря разделению крови на различные компоненты одна единица крови может быть использована для нескольких пациентов, а пациенту может быть предоставлена только та часть крови, которая ему необходима. Около 96 % крови, собираемой в развитых странах, разделяется на компоненты крови. Аналогичный показатель для стран с переходной экономикой составляет 66 %, а для развивающихся стран — 40 %.
Необходимость лейкофильтрации крови и ее компонентов в настоящее время не вызывает сомнения. В развитых странах согласно международным стандартам безопасности, которых, к сожалению, нет в России, остаточное количество лейкоцитов в дозе компонента крови должно составлять не более одного на 10 6 , что предотвращает аллоиммунизацию, фебрильную посттрансфузионную реакцию, развитие цитомегаловирусной инфекции, передачу вирусов герпеса и Эпштейна-Барр, передачу вируса Т-клеточного лейкоза человека, резко снижает передачу гепатотропных вирусов — В, С, D, G , TTV, San и ВИЧ, иммуномодуляцию и передачу прионов (возбудителя болезни Крейтцфельдта-Якоба).
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ ПЕРЕЛИВАНИЯ КРОВИ
Как правило, компоненты крови переливают с помощью капельницы, при этом переливаемые препараты на 80 % фактически состоят из тромбомасс, а диаметр фильтра инфузионных систем составляет 170 микрон. Соответственно эти сгустки попадают в кровяное русло, увеличивая количество осложнений, связанных с гемотрансфузией. Эту проблему можно решить, если использовать микрофильтры с диаметром ячеек 30 микрон, с помощью которых возможно производить управляемое переливание плазмы и эритроцитарной массы в объеме от 0,25 до 1,5 л. Вместе с переливаемыми донорскими концентратами клеток и плазмы пациент получает лейкоциты и их фрагменты, которые могут вызывать:
• нежелательные иммунологические эффекты;
• нежелательные неиммунологические реакции;
• клеточно-ассоциированные бактериальные, вирусные и паразитарные инфекции;
• метаболические реакции, в частности, перегрузки железом;
Одним из наиболее распространенных вирусов является цитомегаловирус, который присутствует у 50–80 % доноров в латентной форме.
При переливании донорских клеточных концентратов или плазмы с примесью лейкоцитов, превышающих 1×10 6 в дозе, у пациента может развиться ЦМВ-инфекция. Она весьма распространена как в России, так и во всем мире. При переливании крови, положительной на ЦМВ, до 18 % взрослых и до 80 % детей получают эту инфекцию. Подсчеты показывают, что в России ежегодно гемотрансфузионным путем (через кровь) заражаются более 25 000 реципиентов. Среди причин летального исхода после пересадки почки в 60–90 % случаев виновником является ЦМВ-инфекция.
Аналогичным образом может передаваться вирус Эпштейна-Барр, который вызывает лимфому, и гепатит С, ВИЧ.
Во Франции несколько лет назад при переливании крови произошло заражение гепатитом С и ВИЧ большого числа пациентов, что привлекло внимание общественности и правительства. Уже спустя год после этого в результате мер, принятых на государственном уровне, вся система забора донорской крови была пересмотрена и гемотрансфузия в этой стране стала одной из самых безопасных в мире. Так, 100 % переливаемой крови и ее компонентов проходят лейкофильтрацию. Сегодня во Франции на 400 000 гемотрансфузий приходится всего лишь один случай передачи гепатита С. В США этот показатель составляет один на 125 000, т. к. здесь лейкофильтрацию проходит 90 % донорской крови. Зависимость между процентом фильтрируемой крови и риском заражения прямо пропорциональная. В Нидерландах все компоненты крови проходят лейкофильтрацию, а плазма дополнительно подвергается вирусинактивации. Данные о доли донорской крови, которая проходит лейкофильтрацию, приведены в таблице 2.
Таб. 2. Удаление лейкоцитов из концентратов клеток и плазмы
Лейкофильтрация компонентов крови, %
Опыт экономически развитых стран показал, что внедрение фильтрационных технологий крови, , свели остаточный риск передачи инфекций к минимуму.
СИТУАЦИЯ В РОССИИ
Совсем другая картина в России. Если взять только один показатель, лейкофильтрацию, то сегодня ее проходит лишь 10 % всей донорской крови. Не более 15 % подвергается карантинизации. Значительная доля всей переливаемой крови поступает от случайных доноров. Большая часть компонентов крови, поступающих в лечебные учреждения, проходит через перекупщиков, которые не заботятся о соблюдении правил хранения и транспортировки крови, и в результате она доходит до пациента иногда в испорченном виде. Наконец, в нашей стране пока нет ни одного предприятия по противовирусной обработке донорской крови. Хотя в настоящее время обсуждается необходимость проведения вирусинактивации компонентов крови, но о лейкофильтрации почему-то умалчивается. Ф ведь без проведения лейкофильтрации всей кровы мы не сможем обеспечить ее безопасность. Можно подвести печальный итог: на данный момент ни один россиянин не застрахован от заражения при переливании крови и ее компонентов.
НОРМАТИВНО-ПРАВОВАЯ БАЗА ДЛЯ ПЕРЕЛИВАНИЯ КРОВИ
Вопросам обеспечения безопасности гемотрансфузии посвящены также следующие государственные нормативно-правовые акты:
Из последних выступлений министра здравоохранения и социального развития Т.А. Голиковой ясно видно, что государство повернулось лицом к проблеме переливания крови, для этого выделены 16 миллиардов рублей. Мы в фонде посчитали, что для внедрения в рамках всей страны ПЦР-диагностики и использования систем фильтрации, необходимо выделять 4 миллиарда рублей в год.
Таким образом, особое внимание следует уделить лейкофильтрации, карантинизации плазмы, микрофильтрации компонентов крови.
(1).jpg)
Об актуальных изменениях в КС узнаете, став участником программы, разработанной совместно с ЗАО "Сбербанк-АСТ". Слушателям, успешно освоившим программу выдаются удостоверения установленного образца.

Программа разработана совместно с ЗАО "Сбербанк-АСТ". Слушателям, успешно освоившим программу, выдаются удостоверения установленного образца.
Методические рекомендации по лабораторному предупреждению передачи ВИЧ при переливании крови и ее компонентов (утв. Министерством здравоохранения и социального развития РФ 24 сентября 2007 г. № 7067-РХ)
Настоящие методические рекомендации подготовлены Министерством здравоохранения и социального развития Российской Федерации в соответствии с условиями и Соглашением между Российской Федерацией и Международным банком реконструкции и Развития о займе для финансирования проекта "Профилактика, диагностика, лечение туберкулеза и СПИДа" N 4687-RU в рамках подготовки нормативно-правовых актов и методических документов по вопросам диагностики, лечения, эпидемиологического и поведенческого надзора ВИЧ/СПИД и сопутствующих заболеваний (приказ Минздравсоцразвития России от 1 апреля 2005 г. N 251 "О создании Рабочей группы по вопросам диагностики, лечения, эпидемиологического и поведенческого надзора ВИЧ/СПИД и сопутствующих заболеваний) при участии ФГУ "Федеральный научно-методический центр по профилактике и борьбе со СПИДом Роспотребнадзора" (Буравцова Е.В., к.б.н. Ладная Н.Н.)
Методические рекомендации предназначены для специалистов организаций здравоохранения, осуществляющих заготовку, переработку, хранение и обеспечение безопасности донорской крови и ее компонентов и лечебно-профилактических учреждений, проводящих лабораторную диагностику ВИЧ- инфекции.
Методические рекомендации разработаны в соответствии с Законом Российской Федерации от 9 июня 1993 г. N 5142-1 "О донорстве крови и ее компонентов" (в редакции Федеральных законов от 4 мая 2000 г. N 58-ФЗ, от 16 апреля 2001 г. N 39-ФЗ, от 22 августа 2004 г. N 122-ФЗ, от 29 декабря 2006 N 285-ФЗ, с изменениями, внесенными Федеральным законом от 24 декабря 2002 г. N 176-ФЗ), приказами Минздрава России N 364 от 14 сентября 2001 г. "Об утверждении порядка медицинского обследования донора крови и ее компонентов", от 25 ноября 2002 г. N 363 "Об утверждении Инструкции по применению компонентов крови", N 193 от 7 мая 2003 г. "О внедрении в практику работы службы крови в Российской Федерации метода карантинизации свежезамороженной плазмы", Законом РФ от 22 декабря 1992 г. N 4180-1 "О трансплантации органов и (или) тканей человека" (в редакции Федеральных законов от 20 июня 2000 г. N 91-ФЗ, от 16 октября 2006 г. N 160-ФЗ, от 9 февраля 2007 г. N 15-ФЗ).
Согласно статье 1 Закона Российской Федерации "О донорстве крови и ее компонентов" - донорство крови и ее компонентов - свободно выраженный добровольный акт. Органы государственной власти Российской Федерации поощряют и поддерживают развитие добровольного безвозмездного (бесплатного) донорства. Кровь и ее компоненты, применяемые в лечебных целях, могут быть получены только от человека. Донором крови ее компонентов может быть каждый дееспособный гражданин с 18 лет, прошедший медицинское обследование. Взятие от донора крови и ее компонентов допустимо только при условии, если здоровью донора не будет причинен вред.
Согласно статье 8 Закона Российской Федерации "О донорстве крови и ее компонентов" - донор подлежит обязательному страхованию за счет средств организаций, осуществляющих заготовку, переработку, хранение и обеспечение безопасности донорской крови и ее компонентов, на случай заражения его инфекционными заболеваниями при выполнении им донорской функции. Медицинское обследование донора перед сдачей крови и ее компонентов и выдача справок о состоянии его здоровья производятся бесплатно.
Согласно статье 12 Закона Российской Федерации "О донорстве крови и ее компонентов" - гражданин, изъявивший согласие стать донором крови и ее компонентов, обязан сообщить известные ему сведения о перенесенных им и имеющихся у него заболеваниях, а также об употреблении им наркотических средств. Гражданин, умышленно скрывший или исказивший сведения о состоянии своего здоровья, несет ответственность, установленную законодательством Российской Федерации, если такие действия повлекли или могли повлечь существенное расстройство здоровья реципиентов.
Переливанием (трансфузией) компонентов крови является лечебный метод, заключающийся во введении в кровеносное русло больного (реципиента) указанных компонентов, заготовленных от донора или самого реципиента (аутодонорство), а также крови и ее компонентов, излившейся в полости тела при травмах и операциях (реинфузия).
Операция переливания компонентов крови сопровождается для реципиента последствиями, как положительными (увеличение числа циркулирующих эритроцитов, повышение уровня гемоглобина при переливании эритроцитов, купирование острого диссеминированного внутрисосудистого свертывания при переливании плазмы свежезамороженной, прекращение спонтанной тромбоцитопенической кровоточивости, прирост числа тромбоцитов при переливании тромбоцитного концентрата), так и отрицательными (отторжение клеточных и плазменных элементов крови донора, риск вирусного и бактериального инфицирования, развитие гемосидероза, угнетение кроветворения, усиление тромбогенности, аллосенсибилизация, иммунологические реакции).
Скрининг доноров на наличие антител/антигена вирусу иммунодефицита человека существенно снижает риск передачи этой вирусной инфекции. Однако наличие периода "серонегативного окна" делает практически невозможным полное исключение риска передачи ВИЧ. Поэтому для предупреждения вирусных инфекций, передающихся трансфузионным путем, необходимо соблюдение следующих правил:
- тщательный отбор донора, отвод доноров из групп риска, преимущественное использование безвозмездного донорства, анкетирование доноров;
- удаление компонентов крови (белых кровяных клеток), содержащих ВИЧ посредством фильтрации крови;
- инактивация компонентов крови посредством тепловой обработки или другим способом;
- тотальный лабораторный скрининг доноров;
- более широкое использование аутодонорства, карантинизации плазмы, реинфузии крови;
- переливания крови и ее компонентов только по жизненным показаниям.
В связи с развитием эпидемии ВИЧ-инфекции в России существенно возрастает риск переливания компонентов крови от доноров, инфицированных вирусами иммунодефицита человека, находящихся в стадии диагностического "окна".
Настоящий документ направлен на снижение возможности переливания ВИЧ-инфицированных компонентов крови.
Медицинское обследование донора осуществляется согласно "Порядку медицинского обследования донора крови и ее компонентов", утвержденного приказом N 364 от 14.10.2001 года.
Медицинское обследование донора осуществляется в отделении (кабинете) учета и комплектования донорских кадров станций переливания крови, отделений (кабинетов) переливания крови - лечебно-профилактических учреждений. Медицинское обследование доноров содержит в себе общий для всех видов донорства порядок обследования. Регистрация донора, как при первичном, так и при повторном обращении, осуществляется регистратурой (медицинским регистратором). Регистратурой донор с "Картой донора резерва" или "Картой активного донора" направляется в лабораторию для проведения первичного, до сдачи крови и ее компонентов, клинико-лабораторного исследования крови (исследование на наличие антител к ВИЧ в перечень данных исследований не входит). Далее донор направляется к врачу-трансфузиологу для необходимого обследования, дотестового консультирования по вопросам ВИЧ-инфекции, сбора анамнеза с учетом данных "Анкеты донора" (приложение N 1 к приказу N 364 от 14.09.2001 г.).
При наличии абсолютных противопоказаний в медицинской документации (приложение N 2 к приказу N 364 от 14.10.2001 г.) отражается причина отвода от донорства (первичный донор) или снятие с учета (повторный донор резерва, активный донор).
При наличии временных противопоказаний, выявлении каких-либо видимых нарушений в состоянии здоровья, при подозрении на контакт с инфекционным заболеванием донор направляется на обследование в амбулаторно-поликлиническое учреждение по месту жительства или прикрепления.
При отсутствии противопоказаний донор направляется в отделение забора крови и ее компонентов. В отделении забора крови и ее компонентов дополнительно взятая порция крови (до 40 мл) направляется в лабораторию для проведения исследований, в том числе на наличие антител и антигенов ВИЧ.
Основные методы лабораторной диагностики ВИЧ-инфекции включают выявление антител к вирусу и вирусных антигенов. Специфические антитела к ВИЧ образуются вскоре после инфицирования, однако точное время их появления зависит от некоторых факторов, включающих характеристики организма хозяина и вируса. При применении тестов первого поколения антитела можно было обнаруживать у большинства лиц через 6-12 недель после инфицирования. Тесты новых поколений, включая тесты третьего поколения с использованием "сэндвича" антигенов, могут выявлять антитела уже через 3-4 недели после инфицирования. Скрытый период, период "окна", можно сократить на несколько дней, используя тесты для выявления антигена, и еще на несколько дней путем обнаружения провирусной ДНК вируса. Поэтому период "окна" может иметь продолжительность лишь от 2 до 3 недель, если использовать всестороннюю стратегию выявления ВИЧ. Тесты последнего поколения, выявляющие одновременно антигены и антитела к ВИЧ, позволяют повысить аналитическую чувствительность метода. Проведения исследования, как на антитела, так и на антиген, определяются необходимостью выявлять лиц как с уже установившейся инфекцией, так и ранними стадиями ВИЧ-инфекции особенно среди доноров крови.
Стандартным методом диагностики ВИЧ-инфекции в донорстве служит определение антител и антигенов к ВИЧ с помощью ИФА. Этот метод очень надежен, его чувствительность составляет более 99,9%.
В последние годы стало широко применяться новое поколение комбинированных ИФА-тесты, одновременно выявляющих как антиген, так и антитела. Преимуществами этих тестов является сокращение времени, необходимого для анализа, снижение трудозатрат и большая экономичность, по сравнению с тем, когда каждый из анализов выполнялся индивидуально. Эти тесты продемонстрировали высокую аналитическую чувствительность выявления, которая связана с использованием комбинации метода третьего поколения ("сэндвич" антигенов) для выявления антител и одновременного выявления р24 антигена ВИЧ. ИФА четвертого поколения благодаря способности выявлять антиген р24 представляют ценность для выявления инфекции на ранних стадиях.
В России в настоящее время стандартной процедурой лабораторной диагностики ВИЧ-инфекции является обнаружение антител/антигенов ВИЧ с последующим отдельным подтверждением антител в реакции иммунного блоттинга и р24 антигена в тестах для определения р24 антигена.
Обнаружение антител/антигена ВИЧ включает два этапа. На первом этапе проводится выявление суммарного спектра антител/антигена ВИЧ с использованием тестов для совместного определения антител и р24 антигена ВИЧ. На втором этапе методом иммунного блоттинга проводится определение антител к отдельным антигенам вируса и наличие р24 антигена ВИЧ. В работе допустимо использование только тест-систем, разрешенных к применению Министерством здравоохранения и социального развития РФ. Диагностические процедуры должны проводиться только в соответствии с утвержденными инструкциями по применению соответствующих тестов.
Исследование донорской крови проводится с использованием только тест-систем, одновременно выявляющих как антитела, так и р24 антиген ВИЧ. Используемые тест-системы должны обладать наивысшими показателями по чувствительности и специфичности (близкими к 100%). Для исследования используется сыворотка или плазма крови. Исследование проводится согласно инструкции, прилагаемой к тест-системе.
Если получен положительный результат, анализ проводится последовательно еще 2 раза (с той же сывороткой и в той же тест-системе). Если при этом был получен еще хотя бы один положительный результат (два положительных результата из трех постановок в ИФА), сыворотка считается первично-положительной и направляется в референс-лабораторию для дальнейшего исследования. После получения первого положительного результата в ИФА, забранная порция крови бракуется в установленном порядке. Донор отстраняется от донорства до получения окончательного заключения из референс-лаборатории.
В референс-лаборатории первично положительная сыворотка (то есть давшая два положительных результата в первой тест-системе) повторно исследуется в ИФА во второй (другой) тест-системе, выбранной для подтверждения.
При получении положительного результата анализа и во второй тест-системе сыворотку необходимо исследовать в иммунном блоте.
При получении отрицательного результата во второй тест-системе сыворотка повторно исследуется в третьей (другой) тест-системе.
В случае получения отрицательного результата анализа и во второй и в третьей тест-системе выдается заключение об отсутствии антител к ВИЧ.
При получении положительного результата в третьей тест-системе сыворотка также направляется на исследование в иммунном блоте.
При получении положительного результата во второй или третьей ИФА тест-системе и отрицательного результата в ИБ сыворотка исследуется в тестах для определения р24 антигена.
При получении заключения из референс-лаборатории об отрицательных результатах исследования в ИФА-тестах - временные ограничения по сдаче крови снимаются и донора можно допускать к сдаче крови.
При получении положительных результатов в ИФА, неопределенных или положительных результатов в иммунном блоте донор пожизненно отстраняется от донорства и ставится на диспансерный учет в Центре по профилактике и борьбе со СПИД в установленном порядке.
Описанный выше алгоритм лабораторного исследования донорской крови не позволяет со 100% гарантией предотвратить возможность переливания ВИЧ-инфицированной крови. Сохраняется возможность дачи крови лицами без клинических и лабораторных проявлений признаков ВИЧ-инфекции (период "окна" в начальной стадии заболевания).
С целью обеспечения безопасности трансфузий плазмы осуществляется ее хранение на протяжении определенного времени - карантин плазмы. Карантинизация свежезамороженной плазмы рассматривается как дополнительная мера исключения передачи вирусной инфекции.
Это мероприятие рассматривается как дополнительное мероприятие, исключающее передачу ВИЧ-инфекции. Правила карантинизации определены приказом Минздрава России от 7 мая 2003 г. N 193 "О внедрении в практику работы службы крови в Российской Федерации метода карантинизации свежезамороженной плазмы". Карантинизация свежезамороженной плазмы (СЗП) рассматривается как дополнительная мера исключения передачи вирусной инфекции.
С учетом максимальной продолжительности латентного периода гемотрансмиссивных инфекций в течение 180 суток хранят свежезамороженную плазму, полученную от доноров, обследованных в установленном порядке (на этапе внедрения метода допускается проведение карантинизации в течение 90 суток). По истечении этого срока проводят повторное обследование донора с определением клинических и лабораторных (антитела/антигены ВИЧ-1, ВИЧ-2, антитела к вирусу гепатита C, HBs-антиген) признаков гемотрансмиссивных инфекций. При отсутствии признаков заболевания СЗП выдается для лечебного применения или переработки при соответствии требованиям ФС 42-0091-02 "Плазма для фракционирования".
При выявлении в период карантинизации вирусоносительства или заболевания донора (ВИЧ-инфекция, вирусные гепатиты), вся заготовленная от него плазма бракуется. Забракованная плазма уничтожается в установленном порядке с составлением акта утилизации. При неявке донора для повторного обследования за три месяца до истечения срока хранения СЗП снимается с карантинизации и уничтожается в установленном порядке.
Использование экспресс-тестов для исследования донорской крови
В случае экстренного (по жизненным показаниям) переливания крови и отсутствия обследованной на антитела к ВИЧ крови, а также невозможности получения обследованной крови из других ЛПУ, рекомендуется, для обследования крови, использовать экспресс-тесты для определения антител к ВИЧ.
Экспресс-тесты для определения специфических антител к ВИЧ - это тесты, которые можно выполнить менее чем за 30 минут. При правильном исполнении экспресс-тесты на антитела к ВИЧ дают надежные результаты.
При получении отрицательного результата в экспресс-тесте обследованная кровь допускается к переливанию.
При получении положительного результата исследования переливание крови запрещается.
Та же порция крови (до 10 мл) направляется в лабораторию для проведения исследований стандартными методами, в том числе на наличие антител и антигенов ВИЧ, согласно установленному алгоритму.
| Заместитель Министра здравоохранения и социального развития Российской Федерации | Р.А. Хальфин |
Методические рекомендации по лабораторному предупреждению передачи ВИЧ при переливании крови и ее компонентов (утв. Министерством здравоохранения и социального развития РФ 24 сентября 2007 г. N 7067-РХ)
Читайте также:


