Инфекционная больница мясников в а
В 1928 году по распоряжению Исполнительного Комитета Московского совета трудящихся был поставлен вопрос о строительстве новой инфекционной больницы "Соколиная гора".
Участок земли, отведенный под строительство больницы, был расположен в восточном секторе Москвы, вблизи Измайловской рощи. На площади около 30 га предполагалась построить больницу на 1000 коек : 615- инфекционных и 350 -соматических.
В основу строительства отдельных корпусов были положены два принципа: индивидуальной и групповой изоляции. В 1929 году развернулось масштабное строительство новой инфекционной больницы с закладкой фундамента на шесть лечебных корпусов. Начальником строительных работ был утвержден А. Кайданов. Он фактически является первым главным врачом больницы "Соколиная гора".
В соответствии с Постановлением Президиума Московского городского Совета от 20 июня 1937 года №24 и Приказа Мосгорздрава, на основании акта-приемки, больница с 1 июля 1937 года вступила в эксплуатацию.

В феврале 1938 года к исполнению обязанности главного врача больницы приступил фронтовой хирург Василий Яковлевич Эдельман, руководивший больницей до осени 1941 года.
С началом военных действий в период Великой Отечественной войны строительство объектов на территории больницы было временно приостановлено. В данный период больницей руководили: Грязных Екатерина Ивановна (1941-1942 г.г.); Амбарцумян Саркис Саакович (1942-1943 г.г.); Дятлов Семен Яковлевич (1943-1945 г.г.).
Несмотря на колоссальные трудности было пролечено 69557 больных.
Хозяйственное состояние больницы пришло в крайне тяжелое состояние. Главный врач больницы Титеньков Дмитрий Тимофеевич, возглавлявший больницу в период с 1945 по 1954 года добился существенного улучшения благоустройства больницы.

В 1951 году больница получает свое новое название: "Городская Инфекционная Клиническая Больница №2".
Происходит перепрофилирование лечебных корпусов для приема инфекционных больных.
С 1954 года по 1971 год в должности главного врача работала Антонина Михайловна Пыльцова.
А.М Пыльцова пришла работать в больницу в 1943 году врачом-педиатром
и уже через год проявила себя как талантливый организатор. Высокая ответственность и культура в уходе за больными, забота о повышении медицинской и хозяйственной деятельности принесли 9 инфекционному корпусу, которым руководила Пыльцова А.М., переходящее Красное знамя социалистического соревнования.
В период 50-60- ых годов больница становится крупным клиническим центром по лечению инфекционных заболеваний.
Здесь работает группа авторитетных ученых - врачей. Ведущие отечественные инфекционисты: действительный член АМН СССР профессор Билибин А.Ф., член - корреспондент АМН СССР профессор Бунин К.В., профессор Лобан К.М., профессор Покровский В.И., профессор Сахаров П.И.

Клинический разбор Академика АМН СССР А.Ф.Билибина
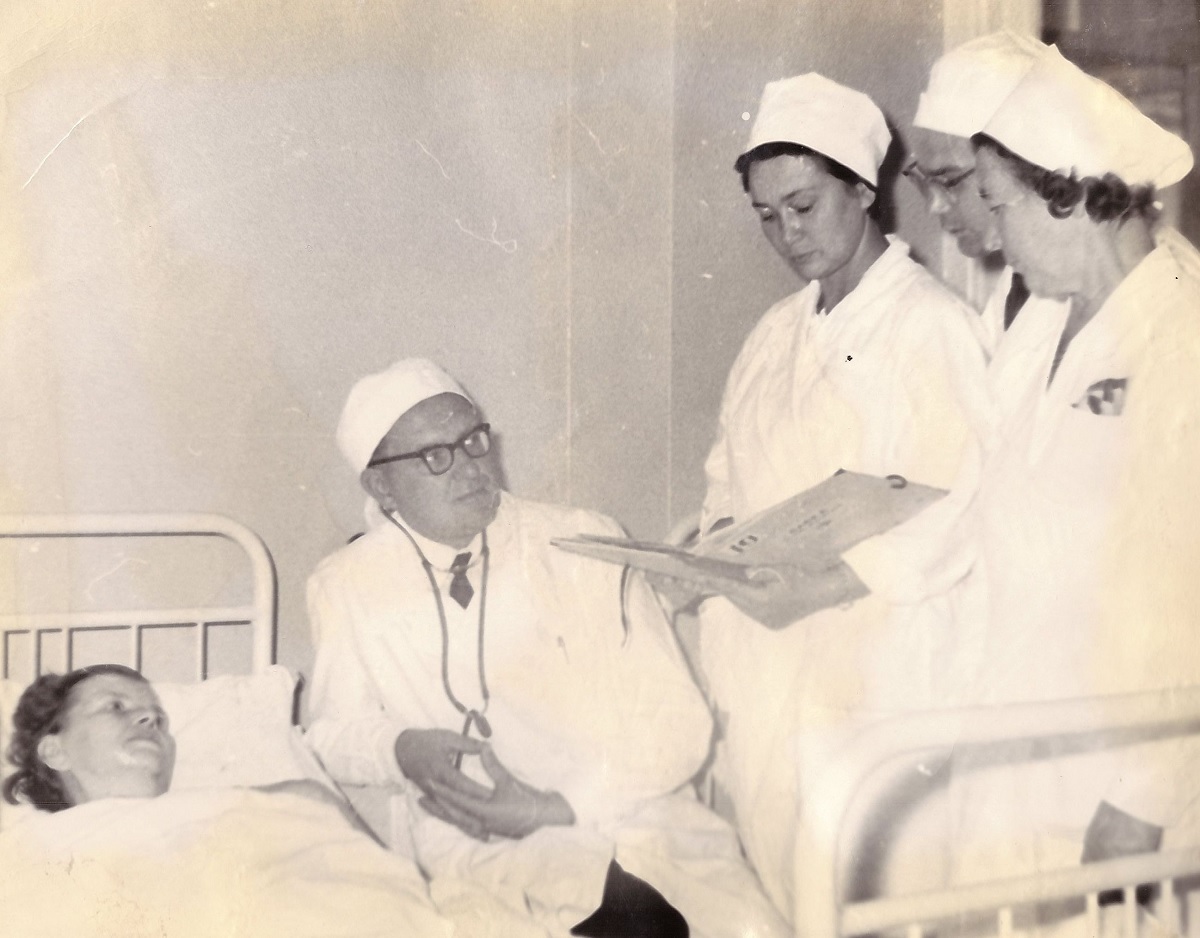
Клинический разбор больного профессора В. И. Покровского
В научно-исследовательских работах этого периода был собран и обобщен многолетний клинический опыт и результаты научных исследований врачей больницы (В.Н. Синайко, Е.М. Головня, Г.М. Антоненков, С.А. Дозорец, Л.В. Островитянова, З.И. Берлин, В.А. Макарова, Т.П. Жилина, В.Н. Красноголовец, А.Л. Булдакова, О.В. Фирфарова и др.)
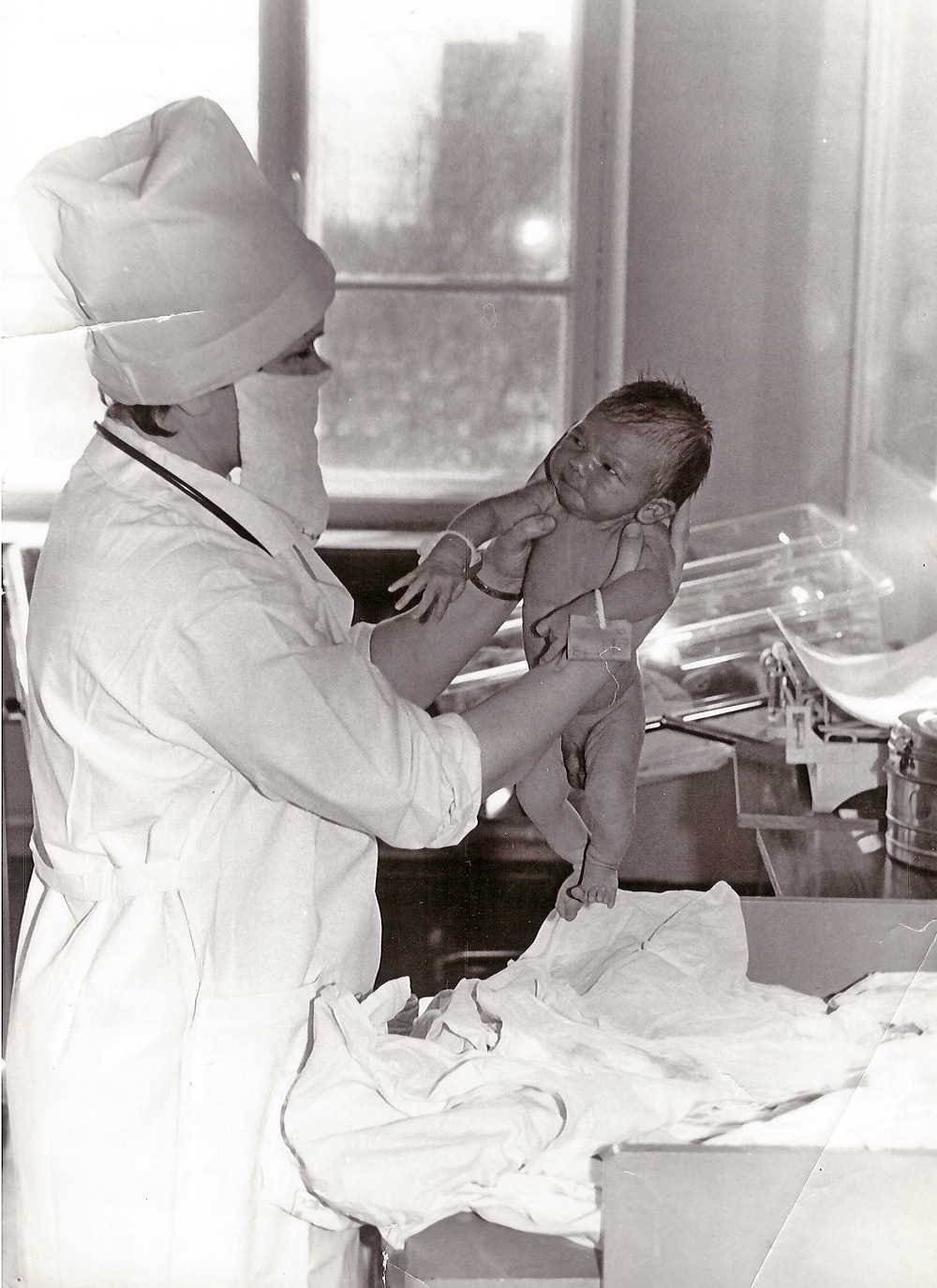
12 мая 1955 года при ИКБ №2 был отрыт родильный дом по обслуживанию женщин больных туберкулезом; беременных, рожениц, родильниц и гинекологических больных.
Работу роддома возглавила Л.В. Островитянова.
Роддом оказывал все виды акушерской и гинекологической помощи женщинам, больным туберкулёзом Москвы и Московской области.
В своей структуре роддом имел родильное, послеродовое отделение на 60 коек, отделение патологии беременности на 20 коек, отделение для открытых форм туберкулеза на 20 коек и гинекологическое отделение на 50 коек.
В1957 году на базе 6 корпуса открылось боксовое отделение для приема лиц с подозрением на особо опасную инфекцию. Заведовала этим отделением Заслуженный врач РСФСР Жилина Т.П.
К началу 70-ых годов больница окончательно сформировалась как инфекционный стационар с широким профилем лечебных отделений.
В период с 1971 по 1983 года главным врачом больницы работала Молодёнкова Надежда Михайловна.
В 1974 году в эксплуатацию был введен новый корпус №2.
В 1968 году в СССР началась эпидемия менингита. Только 1970 году было госпитализировано 1285 больных с менингококковой инфекции.
Официально отделение менингококковой инфекции в ИКБ №2, в соответствии с приказом Минздрава РСФСР, было организовано 1973 году. Возможности лечение и выхаживания тяжелых пациентов существенно расширились с открытием нового отделения реанимации и интенсивной терапии.
В начале 70 -ых годов в связи постоянным ростом больных с пищевой токсикоинфекцией (ПТИ) в больнице было открыто специализированное отделение по этому профилю.
На протяжение длительного времени (С 1969 года до 2001 года) бессменным руководителем отделения оставался Заслуженный врач РФ профессор Бродов Лев Евсеевич.
Главным врачом больницы в период 1983 по 1987 года был Пироцкий Н.Н.
10 ноября 1987 года было открыто отделение по профилю "ВИЧ-инфекция".Это было очень сложное время для всего персонала больницы. Было много вопросов на которые не было ответов. Как должен осуществятся контакт врач- пациент? С какими особенностями протекает данная инфекция? Опыта работы на этой инфекции ни у кого не было.
Надо отдать должное мужеству Эллы Сергеевны Горбачевой, ставшей заместителем главного врача по ВИЧ- инфекции, взявшей на себя ответственность за организацию работы этого отделения.
В период с 1987 года по 1993 год обязанности главного врача больницы исполнял Абубакиров Вадим Талгатович.
С 1990 года на базе отделения "ВИЧ- взрослые ", начал функционировать Московский городской центр профилактики и борьбы со СПИДом.
В 1991 году, по распоряжению Комитета здравоохранения г.Москвы, на базе роддома больницы, было организовано отделение для оказание акушерско- гинекологической помощи ВИЧ- инфицированным женщинам.
Главный врач больницы Голиков Виктор Александрович, возглавлявший ИКБ№2 с 1993 по 2000 год внес ощутимый вклад в теоретические вопросы диагностики, лечения, клиники и профилактики ВИЧ -инфекции.
С 2000 года по 2015 годы больницу возглавлял Мясников Вячеслав Анатольевич.
23 ноября 2002 года 300 - коечный административно - боксированный корпус (АБК) был введен в эксплуатацию. Мэр Москвы Юрий Лужков, активно принимавший участие в строительстве, лично принимал этот корпус.
В соответствии с приказом Руководителя Департамента здравоохранения города Москвы с 19.07.2015 года №1468-К главным врачом ГБУЗ ИКБ №2 ДЗМ назначена Краснова Светлана Васильевна.
Уже 79 лет больница является крупнейшим инфекционным стационаром города и имеет в своем составе более 49% всех инфекционных коек г.Москвы для взрослого населения. Больные города с рожей, менингококковой инфекцией, малярией, холерой, ВИЧ- инфекцией, геморрагической лихорадкой, острыми кишечными заболеваниями лечатся в ГБУЗ ИКБ №2 ДЗМ.
Сегодня в больнице работают: 296 врачей, средний медицинский персонал-594, 4-провизора, 5-фармацевтов, 59 человек младшего медицинского персонала, прочий персонал 320 человек.
Среди врачей: 14- докторов медицинских наук, 59- кандидатов медицинских наук, 2- Заслуженных врача Российской Федерации, 163-врача высшей квалификационной категории и 37-имеют первую аттестационную категорию.
На базе отделений больницы открыты клинические кафедры трех медицинских учебных учреждений Москвы. Больница является клинической базой кафедры инфекционных болезней с курсом эпидемиологии МГМСУ, руководимой академиком РАМН профессором Ющуком Н.Д., кафедры инфекционных болезней Первого Московского Медицинского Университета им. И.М.Сеченова, руководимой профессором Волчковой Е.В., кафедры инфекционных болезней с курсом эпидемиологии Российского Университета дружбы народов, руководимой профессором Кожевниковой Г.М., а также базой Центрального научно-исследовательского института эпидемиологии Роспотребнадзора под руководством Покровского В.И.
Это способствует повышению уровня профессиональной подготовки врачей больницы, внедрению новых современных методик обследования и лечения пациентов.
Больница успешно развивается, главный врач и администрация строят работу больницы таким образом, чтобы помощь была оказана в максимальном объеме каждому пациенту.
Как считают официальный представитель Информационного центра по мониторингу ситуации с коронавирусом, главный врач московской ГКБ № 71 Александр Мясников, а также эксперты госкорпорации ВЭБ, из нынешней пандемии коронавируса COVID-19 необходимо сделать должные выводы и провести реформу российской медицины.
Пандемия коронавируса, внезапно охватившая почти весь мир в феврале-марте этого года, пока не только не отступает, но продолжает развиваться. Россия, поначалу отстававшая от других стран по количеству заболевших, сейчас стремительно их догоняет. А из самых пострадавших регионов мира телевидение показывает ужасные репортажи: целые вымершие дома престарелых, заразившиеся врачи, нехватка спасающего жизнь дорогого медицинского оборудования и элементарных медицинских масок, морги, переполненные телами умерших. И практически нигде медицина оказалась не готова к большому потоку заболевших.
Правительствам приходится вводить разрушающие экономику карантины, чтобы затормозить скорость развития пандемии. В итоге бизнес несет многомиллиардные убытки, растет безработица, бедность, а над развивающимися странами нависает угроза настоящего голода и хаоса. Чтобы подобное не повторялось впредь, придется коренным образом перестраивать системы здравоохранения, прислушиваясь к врачам, которые предупреждали мир о возможности пандемии инфекционных заболеваний с тяжелыми последствиями для всех.
"Опыт борьбы с пандемией COVID-19 в России должен изменить систему национальной безопасности, приоритеты экономической политики и организации здравоохранения, следует из совместного исследования Александра Мясникова и экспертов Института ВЭБа. Предложения содержатся в докладе "COVID-19: Вызов здравоохранению", авторами которого выступили Александр Мясников, заместитель директора Института ВЭБа, профессор МГИМО Юлия Зворыкина и советник Института ВЭБа Владимир Сидоров", - сообщает РБК.
В докладе отмечается, что нынешняя пандемия стала вызовом уже для национальной безопасности и показала, что реформа здравоохранения требует не только увеличения финансирования , но и изменения принципов строительства больниц и обучения медицинского персонала. В частности, специализированные инфекционные больницы следует строить вдали от центров городов, но в местах с развитой транспортной инфраструктурой.
Что же касается финансирования, то тут нужен даже не "рывок", а настоящий прорыв - необходимо поднять расходы на медицину до 7–10% ВВП. Именно медицина должна стать главным элементом системы национальной безопасности , который будет "диктовать" другим отраслям экономики, куда направлять инвестиции, в том числе государственные. Пока же по данным Счетной палаты расходы на развитие системы здравоохранения за 2020–2022 годы были запланированы на уровне 2,9% ВВП, хотя в США на здравоохранение в 2018 году было израсходовано 14,3% ВВП, в Германии - 9,5%, во Франции и в Швеции - 9,3%, но даже там пандемия коронавируса выявила свои проблемы.
Эксперты прогнозируют взрывной рост качества индивидуальных средств защиты за счет вложений инвесторов. Пациенты вскоре перестанут пугаться "врачей-космонавтов",предстающих перед ними в скафандрах, но это необходимо, чтобы не заболевали сами медики. В инфекционных больницах необходимо создавать рекреационные зоны для медработников, где они могли бы жить и отдыхать до 30 суток, не выходя в город. В "мирное" же время эта инфраструктура может быть использована для проживания родственников пациентов. Пациенты тоже должны лежать не в переполненных палатах с душем на этаже, а в двухместных боксах, оборудованных санузлами.
Так или иначе, по мнению авторов доклада, перестраивать надо все больницы, и не только инфекционные, чтобы в случае новых эпидемий их можно было быстро перепрофилировать в инфекционные центры. Для этого необходимо, чтобы там было разделение отделений, дополнительные реанимационные койки, запасы расходного материала и медицинского оборудования (в том числе аппаратов ИВЛ). Однако, п о мнению авторов доклада, в России мало настоящих специалистов по проектированию и строительству больниц, и их отсутствие нельзя заменить "обилием неопытных проектных организаций". Часто недостаточна и квалификация самих медиков, особенно среднего медицинского персонала, который придется переобучать, чтобы средний медицинский персонал мог заменять врачей на многих позициях. Однако, после такого переобучения должны кратно измениться и их зарплаты.
Посоветуйте книгу друзьям! Друзьям – скидка 10%, вам – рубли
Предисловие
Во время встреч с читателями, на теле– и радиопередачах ситуация другая: ваши вопросы, рассказы, истории, возражения, критика, дают представление о том, что вас волнует, что вам интересно, что бы вы хотели еще узнать. И действительно, разговор о самом главном – о нашем здоровье – не может никого оставить равнодушным! Кто-то согласен со мной и правильно воспринимает информацию, кто-то спорит и настаивает на своем, но вот чего я не вижу на таких встречах, так это равнодушных лиц!
Антипрививочное движение недалеких и ограниченных людей с явными психопатами и мошенниками во главе и преступно доступное и широкое применение антибиотиков привели к тому, что мы остались практически беззащитны! Да, мы уже почти победили врага, зажали его в угол, кого-то вообще извели… И расслабились!
Глава 1
КТО В ЧЬЕМ МИРЕ ЖИВЕТ?
«И назвал Бог сушу землёю, а собрание вод назвал морями. И увидел Бог, что [это] хорошо.
Бактерии проникли в организм самых первых людей. Хорошо, не Адам и Ева, но кто-то же был первым? Если это та самая пресловутая обезьяна, которая вдруг стала мыслить и пошла разжигать костер, – там и подавно микроорганизмы уже исчислялись миллиардами! Дальше вообще не очень понятно… Могли ведь сразу убить! До всякого там иммунитета – его надо было еще развить!
То, что я сейчас говорю, скорее гипотеза, не надо относиться к ней слишком серьезно. И все-таки меня поразило недавнее исследование, доказавшее, что токсоплазма может менять поведение людей!
Токсоплазма, попадая в организм человека, остается там навсегда. Исследование показало, что носители токсоплазмы и люди, свободные от нее, ведут себя по-разному. Дальше. Важнейшее и абсолютно незаменимое звено в цикле развития токсоплазмы – это кошки. Посмотрите, как мы их любим! Лелеем, холим! Пророк Мухаммед, чтобы не потревожить кошку, спавшую на широком рукаве его шелкового халата, вставая, просто этот рукав отрезал! В древней Грузии за убийство кошки полагалась смертная казнь!
Подумайте о трех фактах:
1 Доказано, что токсоплазма может менять поведение человека.
2 Токсоплазмы кошке жизненно необходимы.
3 Большинство из нас обожает кошек.
Вывод, основанный на этих фактах, таков: токсоплазма, поселившись у нас в организме, подспудно генерирует у нас любовь к кошкам и заставляет проявлять заботу о них, превращая нас в своеобразных пастухов, необходимых их организмам!
Хотите опровергнуть? Для этого надо сравнить анализы крови на носительство токсоплазмоза у тех, кто обожает кошек, и тех, их не любит! Конечно, это до некоторой степени фантазии!
Теперь совесть может быть чиста: это не мы тянем очередную конфету в рот, не по своей воле наворачиваем зараз пачку пельменей, а потом еще и идем ночью к холодильнику – это всё живущие в нас бактерии дергают за веревочки, а без них бы мы, конечно, питались одними фруктами и цветочной пыльцой!
Шутки шутками, но работы по исследованию возможности влияния бактерий на поведение человека продолжаются, и, боюсь, дождемся-таки данных о связи хламидийной инфекции или уреаплазмы с нашими предпочтениями в выборе половых партнеров! Хотя в 2012 году ВОЗ признала любовь заболеванием (да-да, код в Международной классификации болезней: F63.9), теперь не хватало еще, чтобы инфекционным!
Давайте знакомиться с микромиром, где мы то ли гости, то ли домашний скот, то ли жертвы…
Давайте познакомимся поименно с теми бактериями, которые у нас на слуху как основные виновники многих серьезных болезней.
Пневмококк. Частый возбудитель пневмонии, потому так и назван! Но он вполне может поспорить за лидерство за место, уже занятое другой бактерией под названием менингококк, которая является наиболее частой причиной менингитов у детей (тот менингококк на втором месте!). Вообще, эта бактерия поражает наиболее часто детей до двух лет (отит!) и пожилых людей (65+). Отсюда очевидна необходимость прививок не только детям, но и людям в возрасте. Иначе по мере снижения естественного иммунитета у пожилых пневмококк рождает таких монстров! Это сепсис, воспаление клапанов сердца, суставов, костей, нервной системы…
Также очень подвержены поражающему действию пневмококка алкоголики и люди с удаленной селезенкой, как уже было сказано. Около 30 % всех пневмококков устойчивы к антибиотикам пенициллинового ряда. Вся надежда на прививки, благо вакцина есть!
Вакцинация от менингококка входит в список обязательных прививок (для безответственных родителей справка: смертность от менингита у детей – 30 %).
Как-то ко мне пришел главный врач соседней больницы и попросил совета по поводу своего родственника, стоит ли ему исправлять давнее искривление носовой перегородки? Храп, затруднение носового дыхания, конечно, делать надо! В остальном – здоров как бык, молодой, 45 лет. Положил я его к себе – мы славимся своим ЛОР-отделением – короткая операция и все хорошо. Хорошо первые 2 дня. А потом – в точности, как я только что описал: температура, сыпь, падение давления и шок! Больной в реанимации, приходят родственники, тот же соседский главврач, и я должен смотреть им в глаза и лепетать про 1–3 случая на 100 000 операций… Слава Богу, вытащили мы его с того света! А я сам по сей день так и продолжаю ходить с искривленной носовой перегородкой, все понимаю, но… Вместе с тем золотистый стафилококк часто живет на нашей коже и слизистых, не вызывая никаких симптомов до поры до времени. У кого-то он потом провоцирует гнойничковые инфекции кожи, у кого-то рвоту и понос, у кого-то инфекционное поражение костей или даже сердца! Вакцины нет, мойте чаще руки и соблюдайте правила личной гигиены!
Стрептококк. Обычно мы знаем только это название, хотя их много разновидностей (тот же пневмококк относится к стрептококкам). То, что так часто вызывает ангины и может дать осложнения на сердце и почки, – стрептококк группы А. Он виноват еще и в ревматизме, скарлатине и в том же синдроме токсического шока (на пару с золотистым стафилококком). Стрептококковый фарингит (ангина) характеризуется наличием трех компонентов: температура за 38, увеличенные болезненные лимфоузлы на передней поверхности шеи и отечные миндалины. Если есть все три признака – шанс стрептококковой инфекции 50 %! Наши действия: подтвердить мазком и назначить антибиотики на 10 дней как профилактику осложнений!
Группа Б не менее злая: поражает новорожденных (основная причина воспаления легких и менингитов у детей до трех месяцев, это потом пневмококк выходит на лидирующие позиции) и стариков. А также алкоголиков, диабетиков, беременных. Вакцины нет.
То же относится и к гемофильной палочке. Живет она у детей в слизистых дыхательных путях (к 18 месяцам жизни носители бактерии – больше 1/3 детей), передается воздушно-капельным путем. После введения в 1985 году вакцины число заболеваний, вызванных гемофильной палочкой, резко снизилось, смертность при них была 15 %… По официальным данным, в России от прививок отказываются 5 % родителей, в действительности, видимо больше, судя по вспышке потенциально контролируемых инфекций. Обидно смот реть!
Синегнойная палочка. Один из самых неприятных микроорганизмов, основной источник головной боли врачей и исследователей. Очень распространен, особенно в воде, иногда даже в дистиллированной! Добро бы просто в воде… Синегнойная палочка живет в аппаратах искусственного дыхания и больничных раковинах, поражая и так тяжелобольных людей! Она – вторая причина пневмоний, полученных внутри больницы, причастна к инфекции мочевыводящих путей, к инфицированию послеоперационных ран. Смертельно опасна для больных со СПИДом, с обширными ожогами, муковисциозом, диабетом, низким уровнем лейкоцитов. Для борьбы с этой бактерией разработаны специальные антибиотики – надо их знать и не применять неправильно! Вакцины нет.
Сальмонеллы. Они бывают разные, самая известная – та, что вызывает тиф: сальмонелла тифа группы Д. Приходит к нам с едой (молоком), водой. Во время мировой и гражданской войн эпидемии брюшного тифа выкашивали людей целыми ротами и опустошали фронты! Люди также могут быть и носителями. Где бы вы думали, мы ее носим до поры до времени? В содержимом желчного пузыря! Вакцина есть, не такая уж и эффективная: защищает процентов на 70–80…
Есть и нетифоидные сальмонеллы – частая причина пищевых токсикоинфекций, отравлений. Источник – замороженные продукты, особенно куры, молоко, яйца. Также возможно распространение через экзотических животных: игуан, черепах и проч. Лечение антибиотиками обычно не ускоряет выздоровление, а лишь переводит больных в разряд носителей, поэтому лечат время, терпение и большое количество жидкости!
Легионелла. По меркам микробиологии совсем недавно открытая бактерия – в 1976 году. Обитает в воде, передается воздушно-капельным путем. Те несчастные ветераны Американского легиона, у которых эта бактерия была впервые выделена, заразились через кондиционер. Действительно, кондиционеры, системы охлаждения и отопления, душ – лучшая среда для бактерии, у которой комфортная температура для размножения 40–60 гр. Вызывает воспаление легких, сопровождаемое и другими симптомами: поносом, спутанностью сознания, при низком уровне натрия. Рентгенограмма таких больных всегда выглядит значительно хуже, чем можно предположить, выслушивая больного фонендоскопом! Ключ к диагнозу: вовлечение в процесс различных органов и систем. Вакцины нет.
Листерия. Вот про эту бактерию мы практически не слышали. Вместе с тем про нее надо знать хотя бы беременным женщинам. Да, беременность – это не болезнь, но состояние, при котором происходит снижение защитных сил организма (они же теперь прикрывают двоих, а то и троих-четверых). Листерия – такая бактерия, которая с сильным организмом может и не справиться (максимум, что грозит, это понос), а вот на слабых набрасывается! Она еще и бич алкоголиков, больных СПИДом и новорожденных: частая причина менингитов у этих категорий! Так вот беременные особенно чувствительны к инфекциям мочевыводящих путей. Поэтому к ним такое повышенное в этом плане внимание: если в обычной ситуации наличие бактерий в моче не требует лечения, то у беременных тут необходимо назначение антибиотиков и в первую очередь тех, что действуют на листерию! Здесь, кстати, тонкость: то, чем обычно лечат мочевую инфекцию, на листерии не действует! Поэтому беременным надо давать эффективный в этой ситуации и безопасный для будущей мамы ампициллин. Вообще, беременным надо помнить несколько простых правил предохранения от листерии. Надо исключить следующие продукты:
3 Мясную кулинарию.
5 Копченые морепродукты.
Как видим, у листерии губа не дура, знает, где селиться! Вакцины нет.
Хелиобактр пилори. По частоте инфицирования человека занимает первое место! Врачи открыли ее еще 100 лет назад, но осознание ее роли в провоцировании стольких проблем у человека пришло только в 80-х годах XX века, когда была обнаружена связь между этим микроорганизмом и язвой желудка. Врачи за это исследование получили Нобелевскую премию, а мы уже 4-й десяток лет никак не привыкнем, что язва желудка – инфекционная болезнь! И эрозивный гастрит, и лимфома желудка, и еще некоторые малоприятные состояния! И как только эта бактерия только выживает в очень кислом содержимом желудка?
До 50 % населения Земли заражено этой бактерией. С возрастом эта цифра приближается к 80 %. Передается от человека к человеку (мы – основной ее резервуар), носителями могут быть и кошки, и овцы, иногда может передаваться с водой… Вакцины нет, одна надежда пока на внучку Аполлона – Гигиену! Нас еще в институте учили: Гигиена – дочка Эскулапа и внучка Аполлона! Когда на экзамене по гигиене в свое время получил одну из немногих троек, это запомнил на всю жизнь!
Ученые проследили последовательность генных изменений этой бактерии и пришли к заключению, что ей уже как минимум 58 000 лет, примерно тогда же человечество стало расселяться из своей колыбели – Африки. Теперь врачи (и я в том числе) активно стараемся ее искоренить: вот искореним – и не будет у нас язв, эрозий и изжоги… Но ведь получается, что без этой бактерии люди никогда и не жили! Нарушить экосистему легко, но истребишь вредных насекомых – и начинают от голода вымирать птицы и далее по цепочке… Может, отчасти и поэтому сегодня рекомендации такие: изничтожать хелиобактер пилори, только если есть симптомы – диспепсия, изжога, боль. Если бессимптомное носительство, то и не трогать!
ИКБ, в которой нам не жить
27.07.2016 в 19:58, просмотров: 72798
Судя по видео, хирурги ИКБ №2 в среднем выпивают по 15–18 рюмок водки или коньяка за сутки. Зайдут в ординаторскую, пропустят по 2–3 рюмки, закусят, посидят и обратно к больным — оперировать и консультировать.

ИКБ №2 — это один из крупнейших стационаров Москвы, предназначенный для лечения особо опасных инфекций.
В больницу ложатся люди с хроническими инфекциями, которые нуждаются в стационарном медицинском обслуживании — например, больные с ВИЧ. Кроме того, во 2-ю больницу везут всех больных с подозрением на инфекцию.
В больнице соблюдается режим строжайшей закрытости. Он обусловлен необходимостью изолировать заразных больных, чтоб не дать инфекции распространиться. На территорию нельзя пройти никому, кроме сотрудников. Навестить больного и поговорить с врачом — нельзя тем более.
Есть отделения, где пациенты лежат в запертых боксах, выйти оттуда невозможно. В их числе — хирургическое.
Пациента выпускают из бокса только после выписки. Тогда его выводят к лифту по наружному балкону. Во внутренние помещения, где обитает медперсонал, он не попадает никогда и никогда не видит, что там происходит.
В боксах есть кнопки вызова медперсонала. Но, как говорят те, кто в больнице лежал, толку от них немного. Больные зовут медперсонал, стуча ложкой по чашке в окно, через которое им подают завтраки-обеды. Похоже на тюрьму, да. Но и чашка не всегда работает, ждать порой приходится часами.
Главным врачом ИКБ №2 долгое время был Вячеслав Анатольевич Мясников. Летом прошлого года его сменила Краснова Светлана Васильевна. Мясников ушел на должность главврача 1-й инфекционной больницы, но проработал там только до осени и уволился по собственному желанию. Как поясняли в Департаменте здравоохранения Москвы, его уход может быть связан с тем, что во 2-й ИКБ прошли проверки, в ходе которых были выявлены нарушения на 30 млн рублей, относившиеся к тому времени, когда больницей руководил Мясников.

«26 марта 2013 г. в 21.30 в нашем 411-м боксе был сделан обход дежурным врачом Анастасией Николаевной и процедурной медсестрой.
«Мною была приглашена постовая медсестра Лариса, она сделала укол, заменила повязку на груди Светланы, т.к. она сильно кровоточила. Потом Лариса, выходя из бокса, закрыла нас на ключ.
Где-то в 3 часа ночи Светлана начала метаться по кровати, кричать и плакать от боли, ее опять рвало. Но к нам в бокс никто не заходил до самого утра. Поднять шум и крик на весь этаж в 3 часа ночи значило нарушение покоя, а дозваться медперсонал нет возможности, мы ведь закрыты!
В 6 часов пришла медсестра Лариса брать кровь у Светланы, но она плакала и просила о помощи, ей было очень плохо! Но Лариса взяла кровь и ушла.
Пациентке Светлане вообще стало хуже, у нее была сильная рвота, и она, вытираясь пеленкой, нечаянно сорвала катетер на шее. У Светланы открылось кровотечение, я начала звать медсестру, она пришла, сделала перевязку.
Затем минут через 20 пришла в бокс врач Анастасия Николаевна, я, увидев врача, успокоилась, что Светлане наконец-то будет оказана помощь, и уснула.
В 9 утра я проснулась от голоса Светланы Николаевны (это лечащий врач Светланы С). Она пришла в бокс, увидела рвотные массы в тазике и начала возмущаться, что до сих пор не приняты меры, не оказана помощь пациентке Светлане!
А Светлана С. умерла спустя два дня после описанных событий. Она была тяжелой больной, поэтому должна была постоянно находиться под наблюдением врачей. Ответственный хирург, который дежурил в ту ночь, обязан был каждые три часа ее осматривать, однако с девяти вечера до шести утра врачи к ней не подходили. Со Светланой оставалась только Елена К., послеоперационная больная, убиравшая за ней рвоту и в отчаянии колотившая кулаками в дверь, пытаясь дозваться врачей. Но у врачей, очевидно, были важные дела. В ординаторской.
Утром пришла на работу лечащий врач Светланы С. и на утренней конференции услышала от дежурившего той ночью Евсюкова, что давление у ее больной нормальное, изменений в состоянии не произошло. После конференции зашла к ней в бокс и увидела тот кошмар, что описан Еленой К.

В выписке объясняется, что А. умерла от ущемленной паховой грыжи, осложнившейся некрозом кишки и перитонитом ввиду длительного консервативного лечения и несвоевременной операции.
Проще говоря, ее надо было срочно оперировать, а никто не мог. Ординаторская забрала у хирургов все силы. А когда силы восстановились, уже было поздно.
Разбор этой истории был проведен по распоряжению Департамента здравоохранения — в ответ на жалобу мужа умершей.
Р. тоже была тяжелой больной. Ее пару раз переводили из реанимации в хирургическое отделение и обратно. 3 марта в хирургическом отделении по распоряжению Евсюкова ей было проведено внутривенное вливание жидкости, что не соответствовало показаниям консилиума и было категорически противопоказано при ее состоянии. Сделать такое назначение на трезвую голову было совершенно невозможно.
В результате у больной наступило ухудшение состояния и развился отек легких. Она тоже умерла.
Спустя месяц главврач снял с Евсюкова выговор как сыгравший воспитательную роль. А Крахмалову уволили.
Она восстановилась по суду, но вскорости ее уволили снова, и больше она не стала судиться, вышла на пенсию.
Вернее, сначала она обратилась не в газету, а в Министерство здравоохранения Российской Федерации. Вот текст ее обращения: «На протяжении длительного времени (около 10 лет) хирурги инфекционной клинической больницы №2 работают (дежурят) только в состоянии алкогольного опьянения. К ним частенько присоединяются анестезиологи-реаниматологи и ответственный администратор.

К сожалению, мы не смогли найти эту отчаянную сотрудницу — даже не знаем, врач она или медсестра. Но нам удалось пообщаться с другой сотрудницей ИКБ №2, которая проработала там много лет и продолжает работать сейчас. Свое имя она просила не называть, будем звать ее Н.
Как и вся больница, Н. посмотрела видеоролик про хирургов. По ее словам, на сегодняшний день в хирургическом отделении картина не изменилась.
Проверки в больницах бывают, и даже внезапные, но, если хирурги в плохой форме, коллеги говорят проверяющим, что они сейчас на операции, отвлекать их нельзя.
Алкоголь в отделении не переводится: передают родственники больных.
А кто, как Татьяна Крахмалова, не боится и не молчит, того увольняют и не замечают. Делают вид, что не слышат.
Вся медицина стоит на строгих правилах ведения больных, в которых расписано, что должен делать врач в том или ином случае.
Обязанность врача — следовать этим правилам, величайший грех — их нарушать.
Задача медицинского начальства — следить за соблюдением правил, а за нарушения строго наказывать.
В нашей медицине произошла подмена этой задачи. Величайшим грехом считается не нарушение правил, а привлечение к нарушениям стороннего внимания. Вынесение сора из избы.
Наказывают не тех, кто не соблюдает правила, а тех, кто жалуется на их несоблюдение, поднимает вопросы, обращается в газеты, вывешивает видео.
За нарушение правил — выговор. За вынос сора — увольнение.
В результате людям становится опасно ложиться в больницу. Особенно в такую закрытую — со строгим режимом, — как 2-я инфекционная.
А ведь оказаться там может каждый.
Оперировать вас будут веселые хирурги: между первой и второй перерывчик небольшой.
Заголовок в газете: Больница, в которои нам не жить
Опубликован в газете "Московский комсомолец" №27162 от 28 июля 2016 Тэги: Алкоголь, Пенсии, Суд Организации: Министерство здравоохранения Места: Москва
Читайте также:


