Инфекции с влажным кашлем
Кашель, пожалуй, это самая частая проблема, с которой встречаются родители. Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Что такое кашель?
Из-за чего возникает и каким бывает кашель?
Когда для ребенка с кашлем нужно вызвать бригаду скорой медицинской помощи?
Вызвать бригаду скорой помощи необходимо, если у ребенка наряду с кашлем есть следующие признаки:
Если самых тяжелых симптомов нет, но состояние ребенка вызывает опасения, обратитесь к врачу. Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Особое отношение должно быть к детям первых месяцев жизни, потому что у маленьких детей тяжелые болезни могут протекать стерто, и состояние может ухудшиться внезапно. При лихорадке (то есть, если ректальная температура у ребенка > 38 °С) у детей младше трех месяцев нужно обязательно обратиться к врачу.
Должен ли настораживать желтый или зеленоватый цвет мокроты?
Желтый или зеленый цвет мокроты далеко не всегда свидетельствует о бактериальной инфекции. При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
Что делать, если ребенок кашляет по ночам?
Чаще всего ночной кашель связан с тем, что когда ребенок лежит в кровати, выделения из носа и околоносовых пазух стекают в глотку и вызывают кашлевой рефлекс. Когда ребенок переворачивается в кровати или встает из горизонтального положения в вертикальное, возникает приступ кашля. В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
Ночной кашель бывает и при патологии нижних дыхательных путей. Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Как быть, если у ребенка кашель до рвоты?
Если у вашего ребенка появился приступообразный кашель до рвоты, обратитесь к педиатру, так как это может быть симптомом коклюша. Коклюш особенно опасен для детей первых месяцев жизни. Иногда коклюш развивается даже у детей, которые прививались от него, но после последней ревакцинации прошло много времени.
Длительный кашель
Нередко причиной длительного кашля бывают несколько последовательных вирусных инфекций. Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Однако длительный кашель может быть связан с аллергией, в том числе с бронхиальной астмой, а также с коклюшем и другими болезнями дыхательных путей и ЛОР-органов (хронический кашель может быть даже из-за серных пробок в ушах!), поэтому в случае длительного кашля проконсультируйтесь с врачом.
Как лечить кашель?
У кашля может быть множество причин, и лечение в каждом случае разное. Покажите ребенка врачу, чтобы понять, с чем связан кашель и как помочь ребенку.
Если кашель сопровождается отделением мокроты (влажный, продуктивный кашель), для облегчения откашливания нужно стимулировать выделение мокроты. Давайте ребенку больше пить (например, можно давать яблочный сок или теплый куриный бульон, если разрешено по возрасту и если нет аллергии на эти продукты). Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Бороться с непродуктивным (сухим) кашлем можно, уменьшая раздражение верхних дыхательных путей. Чтобы смягчить кашель и успокоить дыхательные пути, давайте ребенку попить воды или яблочного сока, это помогает и при приступе кашля. Избегайте давать газированные напитки или напитки из цитрусовых, так как они могут вызвать раздражение воспаленных слизистых оболочек. Если ребенок переносит мед, попробуйте давать его. Детям старше 6 лет можно рассасывать леденцы от кашля. Если кашель мешает спать, ходить в детский сад и школу, обратитесь к врачу, он назначит противокашлевое средство.
При приступе кашля может помочь пар в ванной. Зайдите в ванную комнату, закройте дверь, включите горячий душ и подождите несколько минут. После того, как ванная наполнится паром, зайдите туда с ребенком, посидите минут 20. Попробуйте почитать книжку или поиграть с ребенком для того, чтобы он отвлекся.
Курить дома категорически воспрещается! Это способствует частым респираторным инфекциям у ребенка и отягощает их течение.
Лекарственные средства, такие как антибиотики и ингаляции с бронхорасширяющими, противовоспалительными и муколитическими препаратами назначаются только врачом и требуются далеко не в каждом случае.
В статье обсуждаются методы терапевтического воздействия при нарушениях транспорта слизи и улучшения дренажных функций дыхательных путей при острых респираторных инфекциях у детей. Рассмотрен механизм действия ацетилцистеина при лечении острых воспалитель
The article discusses the methods of therapeutic influence in the case of transport disorders and improvement of the drainage functions of the respiratory tract in acute respiratory infections in children. The mechanism of action of acetylcysteine in the treatment of acute inflammatory diseases of the respiratory tract in children is considered.
Кашель у детей — самый распространенный и наиболее раздражающий родителей симптом, беспокоящий и побуждающий их обращаться за медицинской помощью. Наиболее частой причиной, вызывающей кашель у детей, являются острые респираторные инфекции (ОРИ). По данным зарубежной статистики, две трети детей младше 5 лет хотя бы один раз в год посещают педиатров с симптомами простуды, при этом три четверти из них беспокоит кашель [1]. Кашель также и самый длительный симптом ОРИ, продолжительность которого по данным эпидемиологических исследований у 35–40% детей школьного возраста составляет 10 дней, а у 10% детей дошкольного возраста сохраняется до 25 дней [2].
При ОРИ кашель возникает вследствие катарального воспаления слизистых оболочек верхних дыхательных путей (глотки, гортани, трахеи), накопления слизи, раздражения рецепторного аппарата [3]. Характер кашля зависит от локализации воспалительного процесса, этиологического фактора. При фарингите, трахеите кашель постоянный, изнуряющий, часто сухой, мучительный, с неприятными ощущениями в глотке, болями в горле, за грудиной. Более глубокий влажный кашель с отхождением мокроты отмечается у детей с трахеобронхитом, бронхитом.
При гриппе кашель вначале сухой, но на 3–4 день заболевания становится влажным. При аденовирусной, бокавирусной и респираторно-синцитиальной вирусной инфекции кашель влажный с первого дня заболевания, сочетается с обильным серозным отделяемым из носа, конъюнктивитом [4, 5].
Кашель часто бывает при риносинусите (как остром, так и хроническом) и аденоидите. В настоящее время считается, что практически любая вирусная ОРИ в той или иной степени сопровождается воспалением околоносовых пазух и ринологическими симптомами. Признаки риносинусита по данным исследований с использованием компьютерной томографии выявляются в 95% случаев острой респираторной вирусной инфекции (ОРВИ) [6]. Одним из важнейших звеньев патогенеза риносинусита является нарушение равновесия между продукцией секрета в бокаловидных клетках и серозно-слизистых железах и эвакуацией секрета клетками мерцательного эпителия. При риносинусите и аденоидите обычно возникает затяжной кашель с вязким, густым секретом, главным образом за счет ретроназального или постназального затекания слизи (postnasal drip syndrom — синдром постназального затекания). Кашель в этих случаях характерен ночью, когда ребенок ложится спать, и по утрам, когда встает. При осмотре такого ребенка отмечается стекание вязкой слизи по задней стенке глотки в гортань, что и вызывает раздражение кашлевых рецепторов [7].
Острый ларингит (синдром крупа) сопровождается лающим кашлем, инспираторным стридором. Наблюдается наиболее часто у детей до 3 лет и обычно возникает одновременно с назофарингитом и трахеитом. Сухой, лающий, грубый кашель при крупе сочетается с выраженной одышкой, втяжением уступчивых мест грудной клетки (яремная ямка, межреберные промежутки), осиплостью голоса и невысокой лихорадкой. Нарушения общего состояния минимальны или отсутствуют [8].
При развитии инфекционно-воспалительного процесса дыхательной системы происходит изменение характера кашля в виде увеличения его частоты, интенсивности и продолжительности, а также нарушения способности к откашливанию мокроты. Вследствие воспаления слизистой дыхательных путей состав слизи меняется: возрастает концентрация более вязких сиаломуцинов, увеличивается количество дисульфидных связей, снижается удельный вес воды и повышается вязкость слизи, вязкая слизь раздражает кашлевые рецепторы. В начале острой респираторной инфекции обычно отмечается сухой (или малопродуктивный влажный) кашель со скудным количеством мокроты. При воспалении слизистой дыхательных путей вследствие нарушения мукоцилиарного клиренса кашель становится защитной реакцией, направленной на улучшение дренажной функции бронхов. Неэффективность кашля может быть обусловлена значительной вязкостью мокроты, недостаточно выраженным кашлевым рефлексом, недостаточно глубоким дыханием, нарушением бронхиальной проходимости.
Течение ОРИ у пациентов с аллергическими ринитами из-за распространенного воспалительного процесса на слизистой дыхательных путей может сопровождаться развитием таких осложнений, как синуситы, отиты (чаще двусторонние), аденоидит [7]. Вирусы являются основным триггером обострений бронхиальной астмы, возможно с клиникой обструктивного бронхита (если ребенок не получает базисную терапию) и явлениями гиперреактивности бронхов, сохраняющимися еще несколько недель после острого периода ОРИ [13]. Характерен непродуктивный серийный кашель, особенно в утренние часы либо при контакте с резкими запахами или холодным/сухим воздухом или при физической нагрузке.
Густая мокрота — отличная среда для размножения бактерий и присоединения бактериальной суперинфекции. Поэтому не подавлять кашлевой рефлекс является патогенетически обоснованной тактикой. Особенно важно как можно быстрее разжижать и выводить мокроту у пациентов с сопутствующими (коморбидными) респираторными патологиями — аденоидитами, хроническими риносинуситами, тонзиллитами и т. д. У этих детей уже имеется очаг хронической инфекции, а длительное нахождение мокроты в бронхах способствует присоединению бактериальной инфекции, что в итоге может привести к осложнениям и затяжному течению болезни.
В условиях широкой распространенности хронической респираторной патологии и высокой заболеваемости ОРИ в детской популяции ежедневно лечащему врачу — педиатру, детскому пульмонологу, аллергологу — приходится выбирать лечебную тактику при сочетанном течении ОРВИ и сопутствующих хронических болезнях дыхательных путей у детей.
Фармакотерапия кашля при острых респираторных инфекциях включает применение лекарственных средств, улучшающих дренажную функцию бронхов и восстанавливающих адекватный мукоцилиарный клиренс; применение противокашлевых препаратов по показаниям; использование антибактериальной терапии при доказанной бактериальной инфекции [14].
Современные препараты, применяемые для лечения кашля, представлены разнообразными фармакологическими средствами, обладающими различными механизмами воздействия на кашель, которые объединяют в четыре группы:
- противокашлевые препараты, угнетающие кашлевой рефлекс (центрального и периферического действия);
- мукоактивные препараты (муколитики прямого типа действия, муколитики-мукокинетики, муколитики-мукорегуляторы), направленные на изменение характеристик бронхиального секрета (вязкости, адгезии);
- отхаркивающие средства, направленные на изменение объема секрета и стимулирующие процессы выведения мокроты из респираторного тракта;
- комбинированные препараты.
Противокашлевые препараты центрального действия, подавляющие функцию кашлевого центра продолговатого мозга, — наркотические (кодеин) и ненаркотические (глауцин, бутамират), и препараты периферического действия, снижающие чувствительность рецепторов трахеобронхиального дерева, у детей применяются ограниченно. Показанием для назначения таких препаратов является сухой мучительный кашель, приводящий к серьезным нарушениям сна, физическому и психологическому дискомфорту. Эти препараты могут применяться у детей в ограниченном количестве случаев — при ларингите, в начальном периоде острого простого бронхита и в некоторых других ситуациях, сопровождающихся навязчивым сухим кашлем. Предпочтительно использование ненаркотических противокашлевых препаратов.
Механизм действия отхаркивающих лекарственных средств состоит в повышении активности мерцательного эпителия за счет рефлекторной стимуляции. В педиатрической практике используются в основном отхаркивающие средства растительного происхождения, имеющие в своем составе алколоиды или сапонины, которые стимулируют секрецию бронхиальных желез, увеличивают объем мокроты и способствуют ее продвижению из нижних отделов респираторного тракта [15]. Использование отхаркивающих препаратов рефлекторного действия возможно при острых воспалительных процессах в дыхательных путях при наличии сухого малопродуктивного кашля. Однако эти препараты не рекомендуется сочетать с антигистаминными и седативными средствами, а также применять у детей с бронхообструктивным синдромом [14]. С большой осторожностью растительные средства отхаркивающего действия должны применяться у пациентов с аллергическими болезнями.
Кашель — это защитный механизм, направленный на восстановление проходимости дыхательных путей. Однако защитную функцию кашель может выполнять только при определенных реологических свойствах мокроты [16]. В настоящее время при лечении как продуктивного, так и малопродуктивнго кашля, связанного с образованием вязкой мокроты, основное внимание уделяется муколитическим средствам. Муколитики являются высокоэффективными препаратами от кашля с эфферентным периферическим действием. Муколитические лекарственные средства направлены на разжижение мокроты в результате прямого или опосредованного воздействия компонентов препарата на трахеобронхиальный секрет и/или слизистые респираторного тракта и показаны при заболеваниях органов дыхания, сопровождающихся малопродуктивным и продуктивным кашлем с густой, вязкой, трудноотделяющейся мокротой. Муколитики являются наиболее перспективной группой препаратов для терапии кашля в педиатрической практике и могут широко использоваться при лечении острых заболеваний верхних и нижних дыхательных путей. Назначение муколитиков показано также при риносинуситах и аденоидитах, сопровождающихся выделением слизистого и слизисто-гнойного секрета. Среди муколитиков, применяемых у детей, наиболее изученными являются производные цистеина — ацетилцистеин и карбоцистеин [16]. Муколитические препараты нельзя комбинировать с противокашлевыми средствами.
Ацетилцистеин — один из наиболее активных муколитических препаратов. Высокая эффективность ацетилцистеина обусловлена его уникальным комбинированным действием: муколитическим, антиоксидантным и противовоспалительным.
Механизм его муколитического действия основан на эффекте разрыва дисульфидных связей кислых мукополисахаридов мокроты, что приводит к деполяризации мукопротеинов, способствует уменьшению вязкости слизи, ее разжижению и облегчению выведения из бронхиальных путей, при этом существенно не увеличивается объем мокроты [17]. Эффективность ацетилцистеина как муколитика показана в многочисленных клинических исследованиях. Установлено также, что препарат имеет благоприятный профиль безопасности, в том числе у детей старше 2 лет [18–20].
Благодаря своему механизму действия ацетилцистеин уменьшает вязкость не только мокроты, но и назального секрета, в связи с чем препарат применяется при заболеваниях как нижних, так и верхних дыхательных путей [21]. Показано, что при риносинусите под действием ацетилцистеина слизь теряет способность быть тягучей и мягко удаляется при сморкании и чихании, в результате восстанавливается нормальный дренаж и аэрация околоносовых пазух [7].
Отличительной чертой препарата является его быстрый муколитический эффект [22], а также его активность в отношении биопленок и антиоксидантный эффект. Препарат способствует синтезу глутатиона — главной антиокислительной системы организма, что повышает защиту клеток от повреждающего воздействия свободнорадикального окисления, свойственного интенсивной воспалительной реакции, например, при гриппе. Как результат уменьшаются воспаление слизистой дыхательных путей, выраженность клинических симптомов, повышается эффективность лечения респираторных инфекций. Антиоксидантные свойства ацетилцистеина обеспечивают дополнительную защиту органов дыхания от повреждающего воздействия свободных радикалов, эндо- и экзотоксинов, образующихся при инфекционно-воспалительных заболеваниях респираторного тракта [23].
Назначение ацетилцистеина при инфекциях дыхательных путей, в том числе рецидивирующих и хронических, может оказать дополнительное положительное влияние на течение, тяжесть и исход заболевания за счет его антимикробной активности [24]. В экспериментальных и клинических исследованиях установлено, что ацетилцистеин обладает способностью уменьшать адгезию многих возбудителей респираторных инфекций к слизистым оболочкам дыхательных путей, а также оказывает прямое разрушающее воздействие на внеклеточный матрикс, что позволяет рассматривать препарат в качестве перспективного неантибактериального компонента терапии инфекций, связанных с образованием биопленок [25–27]. Существует мнение, что применение ацетилцистеина у детей при остром риносинусите или обострении хронического риносинусита позволяет уменьшить вероятность бактериальной колонизации и тем самым снизить возможность бактериальных осложнений и хронизацию процесса [7]. Поэтому выбор ацетилцистеина в качестве муколитика у пациентов с ОРИ и сопутствующими респираторными патологиями (например, хроническими риносинуситами, аденоидитами и т. п.) оправдан вдвойне. Кроме того, ацетилцистеин облегчает проникновение антибиотиков в слизистую оболочку бронхиального дерева, усиливает их терапевтический эффект. По данным исследований in vitro, опубликованным в 2016 г., ацетилцистеин не является антагонистом для большинства антибиотиков, используемых для лечения респираторных инфекций [28], и может быть назначен и одновременно с антибиотиками в случае бактериального осложнения ОРИ. Однако в случае перорального приема антибиотиков в сочетании с ацетилцистеином рекомендуется соблюдать 2-часовой интервал между приемом в целях избежания возможного взаимодействия с тиоловой группой [22, 29].
Показано, что ацетилцистеин способствует повышению резистентности к вирусу гриппа А, что проявляется снижением частоты и степени выраженности инфекции, замедляет развитие эндотоксин-индуцированного острого респираторного дистресс-синдрома [30].
У детей и взрослых хорошо зарекомендовал себя и широко используется препарат ацетилцистеина — АЦЦ®. Показанием к его применению являются острые, рецидивирующие и хронические заболевания респираторного тракта, сопровождающиеся кашлем с образованием вязкой мокроты [31]. При ОРИ препараты ацетилцистеина назначают внутрь в суточной дозе для взрослых и подростков старше 14 лет 400–600 мг, разделенной на 2–3 приема, чаще в виде шипучих таблеток или гранулята для приготовления раствора. Для детей старше двух лет предпочтительно выбрать сироп 20 мг/мл, так как, обладая приятным вкусом, он не содержит сахара и красителей, а удобный мерный шприц облегчает дозирование.
Таким образом, в комплексной терапии ОРИ у детей препаратами выбора при лечении кашля являются муколитики. Особенно важно не подавлять кашлевой рефлекс, а как можно быстрее разжижать и выводить мокроту у пациентов с ОРИ и сопутствующими респираторными патологиями (например, аденоидитами, хроническими риносинуситами, тонзиллитами и т. д.) — это позволит уменьшить риск бактериальных осложнений ОРВИ. Согласно результатам многочисленных клинических исследований, ацетилцистеин является безопасным и эффективным муколитическим препаратом и рекомендован в качестве стартовой муколитической терапии детям с малопродуктивным кашлем при лечении ОРИ.
Литература
В. А. Булгакова, доктор медицинских наук
ФГАУ НМИЦ здоровья детей МЗ РФ, Москва
Терапия кашля у детей с острыми респираторными инфекциями: как сделать обоснованный выбор/ В. А. Булгакова
Для цитирования: Лечащий врач № 9/2018; Номера страниц в выпуске: 46-49
Теги: бронхи, мукоцилиарный клиренс, фарингит, трахеит
При лечении влажного кашля у взрослых и детей оптимально использовать комбинированные лекарственные препараты, обеспечивающие комплексное действие: способствующие выведению мокроты и уменьшению воспаления в бронхах.

КОДЕЛАК ® БРОНХО способствует переходу малопродуктивного кашля с затрудненным отхождением мокроты в продуктивный с последующим его разрешением.
Узнать больше…



Сиропы от кашля могут быть рекомендованы как детям, так и взрослым. Благодаря отсутствию в составе эликсира КОДЕЛАК ® БРОНХО спирта его можно принимать детям с 2 лет, а также взрослым, управляющим транспортом или выполняющим работы, требующие концентрации внимания и сохранения скорости реакции.
Подробнее узнать о составе…




Препарат КОДЕЛАК ® БРОНХО С ЧАБРЕЦОМ удачно сочетает изученные свойства синтетических молекул и целебные свойства лекарственных трав.
Подробнее о КОДЕЛАК ® БРОНХО…

Как вылечить влажный кашель? Как быстро избавиться от его надоедливых приступов, сопровождающихся хрипами и клокотанием в грудной клетке, а также периодическим отхождением сгустков склизкой неприятной мокроты? Ответ на эти вопросы наверняка искал практически каждый житель планеты. И если взрослые могут сами с учетом жизненного опыта оценивать свое состояние, прибегая к тому или иному варианту лечения, то влажный кашель у ребенка — повод для серьезного беспокойства. О том, чем может быть опасно это состояние, чем отличаются разные виды кашля и почему лечение влажного кашля необходимо, — в этом обзоре.
Признаки и механизм зарождения влажного кашля
О том, что кашель может быть сухим и влажным, слышали все. Но как правильно их различать, знают немногие. Большинство считает, что сухой кашель (непродуктивный) — это кашель без мокроты, а влажный (продуктивный), или, как его часто называют в быту, мокрый кашель, — это кашель с мокротой. На самом деле разница между ними не столько в продуктивности, сколько в причинах и механизмах возникновения.
Кашлевый механизм относится к защитным — он направлен на удаление из дыхательных путей случайно попавших туда инородных частиц. При воспалении верхних дыхательных путей слизистая оболочка становится чрезмерно чувствительной и ее раздражает даже поток воздуха в процессе дыхания. Так возникает сухой кашель.
Если воспаление из верхних отделов дыхательных путей спускается ниже — в трахею и бронхи, то кашель меняет характер с сухого на влажный. В ответ на воспаление клетки слизистой бронхов начинают активней вырабатывать слизь, чтобы удалить источник раздражения. Обычно слизь с заключенными в ней инородными частичками подхватывается ворсинками реснитчатого эпителия, которые продвигают слизь вверх, к глотке. Но из-за воспаления часть клеток реснитчатого эпителия гибнет, оставшиеся работают менее активно, и вместо того, чтобы покидать дыхательные пути, отделяемый секрет застаивается в бронхах. К нему присоединяются погибшие клетки эпителия, клетки иммунной системы (макрофаги) и микробы. Как следствие, секрет сгущается. Так образуется густая, вязкая мокрота, которая при смене положения тела раздражает дыхательные пути и вызывает влажный кашель.
У детей ситуация усугубляется тем, что дыхательные пути узкие, а мышцы грудной клетки слабые. А потому откашляться им намного труднее, чем взрослым. Да и сама мокрота куда более вязкая, чем у взрослых, что еще больше затрудняет ее отхождение.
Сильный мокрый кашель у ребенка — всегда признак острого воспаления как следствия простуды (см. рис. 1). Он говорит о том, что воспаление спустилось в бронхи, а, возможно, и дальше — в бронхиолы и альвеолы. В худшем случае влажный кашель становится признаком пневмонии. При этом болезнь чаще всего начинается с сухого кашля, который через несколько дней — по мере распространения инфекции — превращается во влажный.
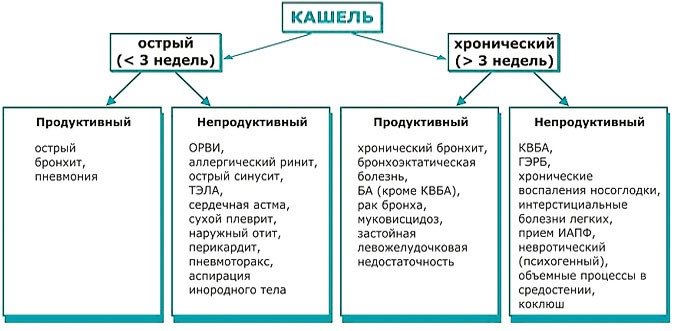
Рис. 1. Виды кашля и заболевания, которые могут их вызывать
При влажном кашле, как уже говорилось выше, в бронхах образуется мокрота. В случае затрудненного ее отхождения, мокрота служит прекрасной средой для роста и размножения микробов. Как следствие, к воспалительному процессу, исходно вызванному респираторными вирусами, может присоединиться и бактериальная флора. В большинстве случаев развитие вторичной бактериальной инфекции уже рассматривается как осложнение текущего эпизода болезни. Среди основных бактериальных осложнений простудных заболеваний, сопровождающихся кашлем, следует особо отметить гнойный бронхит и пневмонию (воспаление легких). Обе болезни рассматриваются как серьезный медицинский диагноз. Даже в наше время при текущем уровне развития медицины пневмония может быть причиной смерти человека. Косвенными симптомами, указывающими на развитие вторичных осложнений, являются повторная волна повышения температуры и ухудшения самочувствия, увеличение объема откашливаемой мокроты, гнойный характер мокроты, обретающей зеленовато-желтый оттенок. Точный диагноз может поставить врач на основании общей оценки состояния, анализа крови, аускультации легких и данных рентгенографии органов грудной клетки.
Лечение влажного кашля у детей, равно как и у взрослых, должно идти параллельно в нескольких направлениях: борьба с воспалительным процессом, разжижение вязкой мокроты, стимуляция выведения мокроты из бронхов, а также устранение спазма в бронхах, если он имеет место. Выбор лекарственных средств зависит от конкретной ситуации и вида кашля (см. рис. 2).
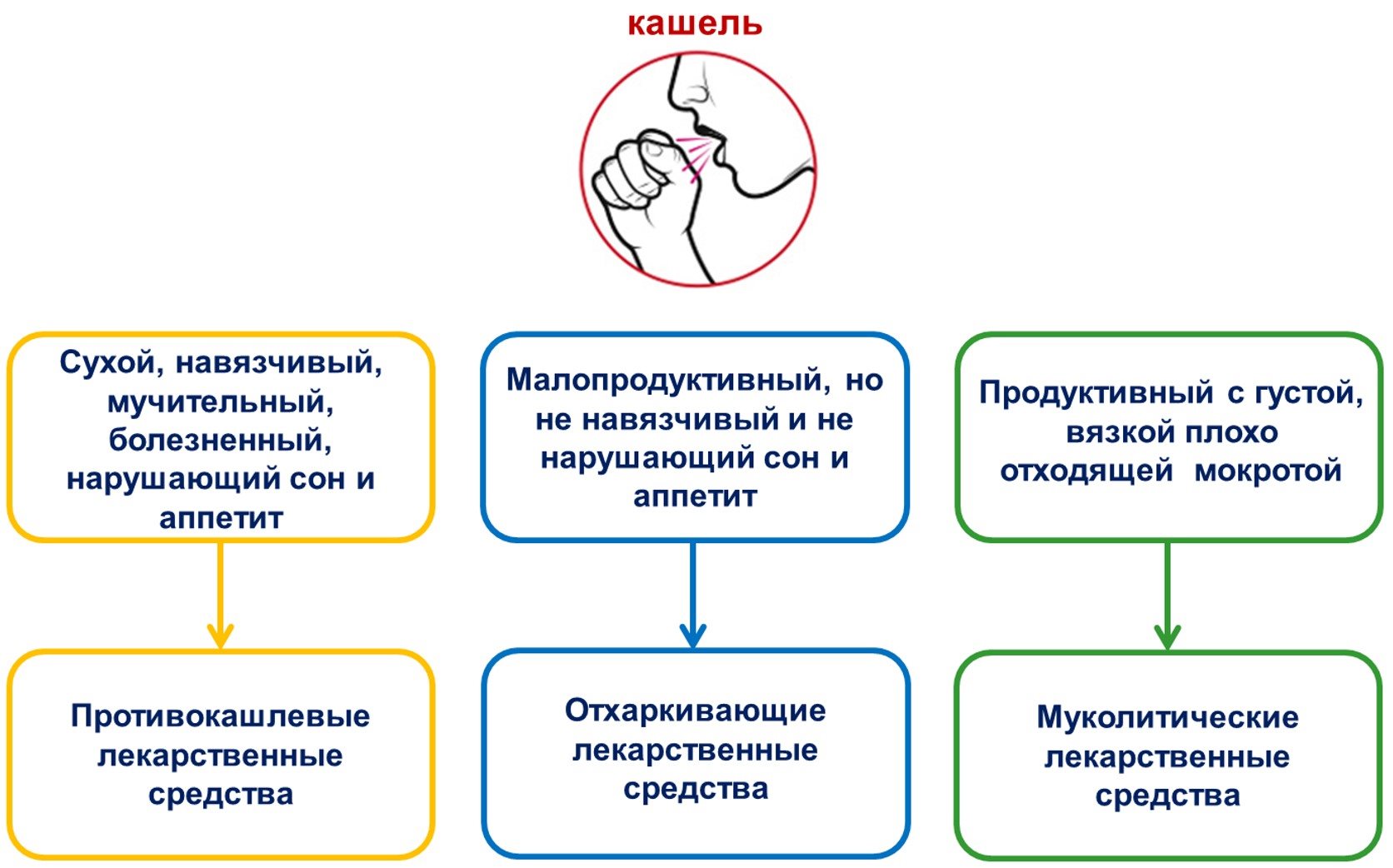
Рис. 2. Общий алгоритм выбора лекарственных средств при кашле
Отмеченные нюансы особенно актуальны, если приходится лечить ребенка: уговорить малыша выпить лекарство всегда сложно, а заболевшие дети становятся вдвойне упрямее. Немалую роль играют и органолептические характеристики лекарственного средства: в детской практике крайне важно, чтобы препарат был приятен на вкус. Именно поэтому детские лекарства так часто выпускаются в форме сиропа или эликсира. При этом многим производителям удается сохранить сладковатый вкус и приятный аромат сиропов без использования сахара, красителей или ароматизаторов.
Если при лечении сухого кашля главное — уменьшить его интенсивность и снизить чрезмерную чувствительность дыхательных путей, то помощь при влажном кашле — процесс многоплановый и многозадачный. Лекарство от мокрого кашля должно:
- обладать противовоспалительными и заживляющими свойствами (для восстановления пораженной вирусами и воспалением слизистой);
- уменьшать вязкость мокроты (разжижать ее);
- стимулировать активное выведение мокроты (способствовать откашливанию).
Влажный кашель нередко является спутником таких серьезных заболеваний, как бронхит и пневмония, поэтому выбирать лекарство от влажного кашля следует особенно тщательно, предварительно получив консультацию специалиста.
Влажный кашель, особенно у детей, — это очень серьезный симптом. Поэтому лечение необходимо начинать как можно быстрее. Медикаментозное лечение должно быть направлено одновременно на несколько факторов, формирующих влажный кашель: в первую очередь на воспаление бронхов и вязкую мокроту, скопившуюся в них. Хорошо, если этими свойствами обладает один комбинированный лекарственный препарат, а в его составе есть также растительные экстракты. Целебные травы чаще всего содержат в себе целый перечень полезных соединений, совокупность которых как раз оказывает комплексное действие. Некоторые из них обладают даже антимикробными свойствами.
Читайте также:


