Инфекции при которых меняется цвет мочи

Изменение характеристик мочи у человека – это повод для консультации уролога и проведения детальной диагностики. Специалисты клиники “САНМЕДЭКСПЕРТ” всегда помогают пациентам в решении подобных проблем.
Моча – это продукт фильтрации почками крови человека. Она содержит вещества и метаболиты, которые должны быть выведены из организма. Именно по изменению параметров мочи врачи могут диагностировать заболевания и патологические процессы.
Цвет мочи зависит от примесей в ее составе. В основном это уропигменты (продукты распада гемоглобина) и соли мочевой кислоты, которые находятся в растворенном виде. В зависимости от содержания примесей моча меняет цвет от слабо-желтого до соломенного и насыщенно-желтого. Если наблюдается полиурия (учащение мочеиспускания), которая может быть вызвана как патологией, так и обильным питьем, например в жару, почки не успевают увеличивать плотность мочи за счет всасывания, поэтому она становится светлее.
Изменение цвета урины сразу может натолкнуть врача на мысль о наличии у пациента конкретной патологии. Выявление других симптомов болезни, а также лабораторное исследование мочи обычно ставит точку в диагностике причины измененного цвета.
Из-за чего цвет мочи может измениться?
Основная причина изменения цвета мочи – нарушение концентрации веществ, пигментного и химического состава. Расскажем, как может меняться цвет мочи, и в чем причина таких изменений.
- Моча красного цвета. Возникает при попадании в нее свежей, неизмененной крови в результате травм почек, уретры, мочевого пузыря, инфаркта почки, повреждения почечной лоханки или мочеточника конкрементом.
- Моча бурого цвета. Причина – измененные эритроциты, которые попадают в мочу через поврежденные мембраны клубочков почек при гломерулонефрите (собственные клетки иммунитета повреждают почечные клубочки).
- Моча желто-коричневого цвета говорит о большом содержании уробилиногена. Причина – паренхиматозная желтуха.
- Моча черного или темно-бурого цвета – признак разрушения эритроцитов вследствие гемолитической анемии (снижения гемоглобина из-за разрушения эритроцитов) при переливании несовместимой крови или действия ядов.
- Моча бледно-желтого цвета говорит о почечной недостаточности или полиурии (выделении большого объема мочи) при различных типах диабета.
- Моча белого или молочного цвета свидетельствует о наличии в моче гноя или жировых включений при инфекционных и воспалительных заболеваниях.
Изменение цвета мочи из-за приема лекарств
Часть препаратов выводятся из организма почками вместе с мочой. Некоторые из них способны изменять ее нормальный цвет:
- красный цвет может возникать при приеме антибиотика рифампицина, жаропонижающих средств – амидопирина и антипирина, а также слабительного пургена, в состав которого входит фенолфталеин;
- розовую окраску урины может давать длительный прием высоких доз ацетилсалициловой кислоты (аспирина);
- темно-бурый окрас может возникать при лечении фенилсалицилатом;
- сине-зеленый цвет обуславливает триамтерен, применяющийся для усиления почечного кровотока;
- оранжевый цвет мочи возникает при приеме витамина рибофлавина.
Цвет мочи у беременных женщин и детей
Изменение цвета мочи у беременной женщины чаще всего связано с обострением хронической почечной патологии из-за повышенной нагрузки на мочевыделительную систему. Подобная ситуация наблюдается при гломерулонефрите и пиелонефрите.
У новорожденных детей изменение цвета мочи связано с врожденными, наследственными энзимопатиями. В норме детская моча светлее, чем взрослая из-за меньшей концентрационной способности почек.
Методы лечения измененного цвета мочи
Терапию состояний, при которых изменяется цвет мочи, проводят с учетом установленной причины, то есть лечат не симптом, а основное заболевание. Если моча меняет цвет из-за приема лекарств, то их прием не отменяют, но пациент должен сообщить об этом врачу, чтобы тот скорректировал лечение при необходимости.
Сдачу анализа мочи я всегда считала малоприятным и не слишком нужным занятием. Но врач лабораторной диагностики городской поликлиники №5 Ольга Николаевна Амброжевич смогла доказать: без этого незамысловатого анализа картина состояния нашего здоровья будет неполной.
- Зря вы так, - заметила Ольга Николаевна, увидев, как брезгливо я ставлю баночку с анализом на лабораторный стол. - Моча - зеркало организма. Даже самый опытный врач не сможет поставить точный диагноз, не изучив дополнительно анализ мочи. Нет анализа, нет диагноза.
- О многом. Например, по анализу мочи можно оценить функцию почек и других внутренних органов, выявить воспалительный процесс в мочеполовых путях, причем на ранней стадии, когда лечение наиболее эффективно. А если иногда более внимательно присмотритесь к моче, то и сами сможете заподозрить неладное.
- Присматриваться к чему?
- К цвету собственной мочи. Стоит - не удивляйтесь - обратить внимание и на запах. Именно изменившиеся цвет и запах мочи первые сигналят о проблемах в организме. Только не паникуйте, если накануне вы поели свеклы или чеснока, а на следующий день заметили, что моча окрасилась в красный цвет или приобрела специфический запах. Моча способна изменяться под влиянием тех или иных продуктов. Кстати, некоторые лекарства также могут изменить ее желтый цвет на розово-красный. Но если появились боли внизу живота, болезненное или частое мочеиспускание, кровь в моче - уже сигнал срочно обратиться к врачу.
- Может ли анализ мочи навести на ложный след?
- Могут, поэтому надо уметь правильно сдавать анализ мочи.
- Кстати, почему мочу надо сдавать только утром?
- Это время выбрано не зря. После ночи в организме скапливаются элементы, которые помогут врачу-клиницисту точно оценить состояние здоровья пациента. Постояв, моча может стать мутной, в ней появляются бактерии, которых быть вообще не должно.
- Как проводится исследование анализа?
- Лаборант первым делом отливает часть материала в пробирку и урометром определяет удельный вес, реакцию, цвет и мутность. Затем пробирка помещается в центрифугу. Затем идет следующий этап - определение химического состава мочи (наличие белка, глюкозы, желчных пигментов). Потом осадок раскатывается на предметное стекло и микроскопируется, то есть рассматривается в микроскоп.
- Здесь и начинается самое интересное?
- Признаюсь, что когда я впервые увидела анализ мочи под микроскопом, была поражена. До сих пор не перестаю удивляться, какие узоры может создать природа в такой среде. Каждый элемент - белок, лейкоциты, эритроциты - имеет свою неповторимую форму, а бактерии даже двигаются, как живые существа.
- Что может еще увидеть лаборант в микроскоп?
- Скажите, а лаборант может подхватить инфекцию через анализ?
- Если не соблюдать санитарно-эпидемиологические нормы (перчатки, халат, дезинфицирующие средства), то вполне вероятно.
- Какое количество анализов лаборант просматривает за рабочий день?
- Ежедневно более ста. Для общего или клинического анализа достаточно 200 мл анализа. Крышку желательно снимать, а направление врача прикреплять к посуде резинкой.
Забрав свой бланк с результатами анализов мочи, я бережно положила его в карточку - ведь здесь почти все о моем здоровье…
БУДЬ В КУРСЕ!
Как правильно сдавать анализ мочи
- Посуду для анализов тщательно вымывайте и ошпаривайте кипятком. Кстати, стерильную баночку для анализов можно купить в любой аптеке. Там же продаются и специальные устройства для сбора мочи у детей до года.
- Перед заполнением баночки обязательно примите душ.
- Женщинам не стоит сдавать анализы во время критических дней.
- Предупредите врача, если вы принимаете лекарственные препараты.
- Не переусердствуйте накануне сдачи анализа с употреблением минеральной воды: она способна изменять реакцию мочи.
- Моча должна быть обязательно утренней.
- Здоровому человеку в целях профилактики желательно сдавать анализ мочи раз в год. Больному - по показаниям.
НА ЗАМЕТКУ
О каких заболеваниях может рассказать анализ мочи
1. Если изменился цвет (это можно определить даже самостоятельно):
- Темно-желтый - застойная почка, отеки, ожоги, рвота, понос.
- Бледный, водянистый - сахарный диабет, несахарный диабет.
- Темно-бурый - гемолитические анемии.
- Темный (почти черный) - острая гемолитическая почка.
- Красный - меланосаркома, почечная колика, инфаркт почки.
- Цвет пива (зеленовато-бурый) - паренхиматозная желтуха.
- Зеленовато-желтый - механическая желтуха.
- Беловатый - жировое перерождение и распад почечной ткани.
- Молочный - лимфостаз почек.
2. Если изменился запах (можно определить самому):
- Аммиака - инфекционное заболевание мочевыводящих путей.
- Чеснока - если вы не употребляли чеснок в пищу, такой запах может указывать на отравление мышьяком, фосфором, селеном.
- Ацетона - сахарный диабет, голодание, диабетический кетоацидоз.
- Гнилостный - гнилостные бактерии.
- Миндальный - отравление цианидами.
3. Если изменилась мутность. Здоровая моча должна быть прозрачной, мутность и хлопья говорят о воспалении почек или мочевыводящих путей.
4. Реакция (определяет врач): кислая. Нейтральная или щелочная реакция мочи сигнализирует о наличии инфекции мочевыводящих путей. Щелочная реакция говорит о беременности.
5. Плотность: норма - 1018 - 1025. Повышенная плотность - обезвоживание, повышенное содержание сахара в крови. Пониженная - воспаление почек, почечная недостаточность.
6. Эритроциты: отлично, когда они полностью отсутствуют. Если их до 100 - это сигнал о наличии воспалительных и иммунологических заболеваний почек, мочекаменной болезни, онкологии почек или тяжелой инфекции. Если их больше 100, то моча приобретет цвет мясных помоев, следовательно, это указывает на заболевание почек или кровотечение.
7. Лейкоциты: повышенное количество говорит о воспалении почек и мочевыводящих путей, цистите, простатите, иммунологическом поражении почек.
8. Белок: больше нормы (0,033%) бывает при инфекции, воспалительных и иммунологических заболеваниях почек, почечной недостаточности.
9. Бактерии и грибы: в норме их быть не должно.
10. Цилиндры: их должно быть немного, лучше, когда они полностью отсутствуют. Большое наличие - сигнал о поражении ткани почек.
ТАБЛИЦА НОРМАЛЬНЫХ ПОКАЗАТЕЛЕЙ АНАЛИЗА МОЧИ
А о каких исследованиях вы бы хотели узнать?
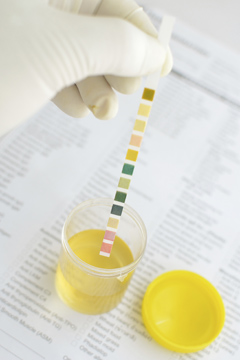






Показатели общего анализа мочи
Почки – один из самых активно работающих органов человека. Весь объем крови организма полностью проходит через почки за 5-10 минут. Ученые подсчитали, что в сутки этот орган перерабатывает в общей сложности до 1500 литров крови.
Моча состоит из воды (примерно 97%), солей, продуктов распада белков, мочевины, различных кислот и т.д. Подробнее на ее составе мы остановимся ниже.
По показателям мочи, которые устанавливаются в ходе анализа, можно судить о работе почек, эндокринной системы и мочевыводящих путей.
Анализ мочи проводится по нескольким показателям, основными из которых являются:
Объем мочи измеряется не всегда: при обычном анализе отмечаются только те случаи, когда мочи предоставлено очень мало. Если возникает необходимость измерить объем диуреза, то врач дает особые указания (например, собирается вся моча за сутки).
Цвет мочи в норме может быть от светло-желтого до насыщенного. Присутствие других оттенков (красного, коричневого), а также отсутствие цвета могут говорить о различных патологиях. Однако важно помнить, что на цвет мочи влияет прием ряда лекарств, а также употребляемые продукты питания: свекла придает моче красный оттенок, а ревень – зеленоватый. Поэтому не всегда изменение цвета говорит только о патологии.
Запах мочи в норме не должен быть резким. Его изменение чаще всего говорит об инфекции. Сладковатый запах может свидетельствовать о развитии сахарного диабета, запах аммиака – о наличии камней в мочевом пузыре.
Прозрачность мочи – также важный параметр. В норме она должна оставаться прозрачной даже после нескольких часов. Небольшая мутность может возникать из-за содержания в моче эпителиальных клеток или слизи, что также является нормой. Осадок выпадает, если моча долго хранилась в емкости, однако в большинстве случаев мутная моча свидетельствует о наличии в ней клеток крови, бактерий или солей, что является основанием для дальнейших обследований.
Пенистость мочи также говорит об изменении ее состава. В норме пены на поверхности образуется немного, однако повышенное содержание белка влияет на этот параметр.
Плотность мочи (удельный вес) определяется количеством в ней солей и мочевины. На плотность влияют многие факторы, в том числе пол (у мужчин этот показатель обычно выше) или даже температура окружающей среды. При проведении анализа учитываются все эти моменты.
В норме белка в моче нет или же его содержится крайне мало. Потери белка с мочой могут увеличиваться, например, после крайне высокой физической нагрузки, но подобное состояние характерно в основном для профессиональных спортсменов. Увеличение содержания белка в моче у обычных людей может свидетельствовать или о патологии почек, или, например, об опухолевом процессе.
Повышенное содержание в моче сахара, как мы уже упоминали, обычно свидетельствует о развитии сахарного диабета. Однако возможны и другие патологии: гипертиреоз, опухоль надпочечников, инсульт, менингит и сотрясение головного мозга.
Повышенное содержание билирубина – одного из желчных пигментов – можно определить уже по изменению цвета мочи: обычно билирубин окрашивает ее в темно-желтый или коричневый цвет. Он появляется в моче при различных формах желтухи.
Кетоновые тела – это органические соединения, которые являются промежуточными продуктами метаболизма. Если их содержание в моче или крови повышается, это говорит о нарушении обмена, особенно углеводного и жирового. Однако на содержание кетоновых тел могут влиять такие факторы, как перегрузки или голодание, поэтому при анализе мочи надо учитывать и эти моменты.
В ходе этой стадии анализа мочи определяется осадок: органический (образованный клетками крови, эпителиальными клетками и другими) или неорганический (в его состав входят соли). При более подробном анализе осадка могут быть выделены:
- Клетки крови в моче. Наличие крови может определяться по изменению цвета или обнаруживаться при микроскопии. В норме в моче могут содержаться единичные кровяные клетки. Наличие их большего количества говорит или о заболевании почек, или о поражении мочевыводящих путей. Лейкоциты в моче появляются, в частности, при воспалении, но могут быть и признаком туберкулеза почек, опухоли мочевого пузыря и т.д.
- Цилиндры. Это общее название для белка, который свернулся в просвете почечного канальца (то есть там, где происходит фильтрация мочи). В зависимости от состава, цилиндры могут быть гиалиновые (состоящие только из белка, единственный вид цилиндров, которые в очень малом количестве могут быть в норме), зернистые (содержат, помимо белка, клетки эпителия канальцев), восковидные (видоизменившиеся гиалиновые или зернистые цилиндры), эритроцитарные, лейкоцитарные, пигментные и другие. При щелочной реакции мочи цилиндры в ней, как правило, не обнаруживаются, так как быстро растворяются в основаниях. Отсутствие в этом случае цилиндров не показательно и может не соответствовать истинному состоянию организма.
- Бактерии. Они появляются в моче при наличии острого воспалительного процесса в органах мочевыделительной системы.
- Грибки в моче в норме не содержатся. Они могут появляться как проявление иммунодефицита, при нерациональном лечении антибиотиками, а у женщин – при повышенном содержании грибков во влагалище.
- Содержание солей в моче может быть увеличено как в случае заболевания органов мочевыделительной системы, так и при нерациональной диете. В каждом конкретном случае врач дает соответствующие рекомендации.
Для наглядности приведем таблицу с основными показателями для взрослых мужчин и женщин (показатели для детей отличаются от приведенных). Однако следует напомнить, что данные цифры обозначены в ознакомительных целях, а расшифровку результата должен обязательно проводить врач.
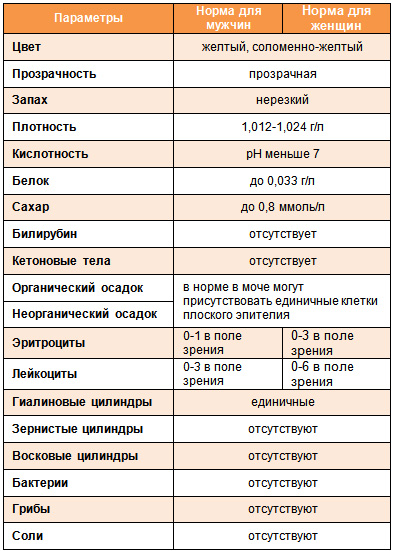
Показатели мочи нередко зависят то того, насколько правильно собирается анализ. Чтобы данные не искажались и давали врачу точное представление о состоянии пациента, рекомендуется соблюдать следующие правила:
- Если врач не оговаривает это специально, для анализа предоставляется утренняя порция мочи: она обычно самая концентрированная. Желательно привезти мочу в лабораторию в течение часа после сбора: при длительном хранении в ней могут начать распадаться клетки.
- Перед тем как собирать мочу, проведите тщательный туалет половых органов.
- Анализ лучше собирать в специальную емкость (обычно – пластиковый контейнер), который можно приобрести в аптеке.
- Первую порцию мочи во время мочеиспускания лучше не собирать: в емкость могут попасть клетки эпителия из мочевыводящих путей. Для сбора анализа процесс мочеиспускания делится на два этапа: анализ собирается во время второго. Посуда при сборе не должна касаться кожи.
- Желательно собрать 100–150 мл (или 2/3 контейнера).
- Принимать лекарственные препараты, в том числе витамины, перед анализом не рекомендуется. Если пропустить прием нет возможности, об этом надо сообщить врачу. То же относится к алкоголю – перед анализом его лучше не употреблять. Питьевой режим рекомендуется сохранить в неизменном виде.
- Накануне анализа не рекомендуется заниматься сексом.
Также могут собираться специальные анализы мочи: например, проба по Нечипоренко, проба Зимницкого, Амбурже и т.д. В этом случае надо уточнить у врача особенности сбора и питьевого режима.
Остановимся немного подробнее на самых серьезных патологиях, которые можно заподозрить на основании расшифровки анализа мочи.
Изменение цвета мочи, как правило, говорит о серьезных заболеваниях. Так, наличие в ней крови может свидетельствовать о раке мочевого пузыря, отсутствие цвета свидетельствует о сахарном или несахарном диабете, а темная моча – о заболеваниях печени.
Резкий запах мочи, особенно в сочетании с появлением в ней белка, крови и гноя, может свидетельствовать о раке мочевого пузыря.
Появление в моче клеток крови наведет врача на мысль о патологии почек. Это могут быть камни (повышение количества эритроцитов) или воспаления (повышение содержания лейкоцитов). Наличие эритроцитов также может говорить о кровотечениях.
А вот если в моче повышено содержание солей, врач может попросить пересдать анализ. Дело в том, что данный показатель достаточно чувствителен, в том числе к пищевому и питьевому режимам. Только если повышение солей наблюдается постоянно, пациент будет направлен на дополнительное обследование.
Итак, анализ мочи – это несложное обследование, которое даже с соблюдением всех правил проведения не отнимает у пациентов много времени. При этом исследование достаточно показательно: отклонения от нормы позволяют врачу диагностировать ряд заболеваний, в том числе и опасных для жизни.
Сделать анализ мочи сегодня можно практически в любом медицинском центре: надо только уточнить часы, в которые лаборатория принимает анализы. Однако рекомендуем вам выбирать клиники, где в случае необходимости можно пройти дополнительную диагностику. Ведь анализ мочи часто бывает первым шагом к более тщательному обследованию.
Лицензия на осуществление медицинской деятельности ЛО-77-01-015932 от 18.04.2018.

В норме урина человека прозрачная и имеет соломенно-желтый цвет.
Причины изменения цвета мочи
В норме урина человека прозрачная и имеет соломенно-желтый цвет. Нередко наблюдается изменение цвета утренней урины ввиду того, что данная порция имеет большую плотность, а вследствие чего и более темный оттенок.
Существует ряд заболеваний, при которых урина приобретает темный цвет:
- вирусный гепатит;
- токсическое поражение печени;
- цирроз;
- патология желчного пузыря;
- острый и хронический гломерулонефриты;
- мочекаменная болезнь;
- геморрагический цистит;
- простатит;
- аденома предстательной железы;
- паренхиматозная желтуха;
- гемолитическая анемия;
- малярия;
- травмы.
Данные заболевания развиваются у людей разного возраста, в том числе и у детей, однако проблемам с почками подвержены в большей степени взрослые. Если урина имеет темный цвет, то причиной может быть гломерулонефрит. Это заболевание, при котором нарушается работа клубочков, в результате чего в урине обнаруживается избыток эритроцитов и она становится красного цвета.
Причиной потемнения и помутнения выделений может служить воспаление мочевого пузыря.
У мужчин этот симптом возможен на фоне аденомы (доброкачественной гиперплазии предстательной железы). Болезни простаты (простатит, аденома), в свою очередь, могут привести к почечной недостаточности и затруднению микции.
Нередко темный оттенок выделяемой жидкости наблюдается при воспалительном процессе в уретре, который может сопровождаться зудом, жжением и болью. Частыми причинами этого симптома являются гепатит (воспаление печени) и гемолитическая анемия. В последнем случае темный окрас урины обусловлен разрушением эритроцитов и выходом гемосидерина.
Выделение урины темно-желтого оттенка не всегда является признаком патологии и может иметь естественный характер. Причины темного цвета выделений могут крыться в старении организма: у пожилого человека наблюдается ускоренный обмен веществ, который объясняет подобную особенность.
Темный оттенок без изменения состава мочи указывает на обезвоживание. Это обусловлено повышением ее относительной плотности за счет недостаточного употребления жидкости. Факторами риска являются жаркая погода и работа в горячих цехах, когда уровень жидкости в организме требует особого контроля.
Темный оттенок выделений часто наблюдается у людей после алкоголя, в том числе после употребления темного пива.
Красящими свойствами также обладают такие продукты, как свекла, морковь, ревень, черника и ежевика, после которых помутнение урины не наблюдается, но она может приобрести темно-красный оттенок.
Темный цвет выделяемой жидкости часто наблюдается после приема некоторых медикаментов. Это могут быть слабительные, красители или производные 5-нитроимидазола. Другой причиной является прием антибиотиков (Рифампицина).
После попадания в организм аскорбиновой кислоты и тиамина возможен темно-оранжевый цвет выделений, однако это не представляет опасности для здоровья.

Выделение урины темно-желтого оттенка не всегда является признаком патологии и может иметь естественный характер.
Что делать при потемнении мочи
Лечение зависит от заболевания. При цистите назначаются антибиотики (фторхинолоны, макролиды) и антисептики. При малярии применяются Лариам, Плаквенил или Делагил, а также требуется инфузионная терапия.
Темный оттенок выделений на фоне аденомы является поводом к операции, а при обнаружении пигмента билирубина можно заподозрить гемолитическую анемию.
При ней лечение включает прием медикаментов: кортикостероиды, антибиотики, антикоагулянты и антиагреганты.
При интоксикации организма требуется инфузионная терапия. Может понадобиться гемодиализ, иммунодепрессанты, потребоваться очищение крови и переливание плазмы. Если темный характер выделений наблюдается на фоне токсического гепатита, то в схему лечения включают антидоты, сорбенты (Полисорб), желчегонные и гепатопротекторы (Эссенциале Форте, Гептрал), а также проводится промывание желудка.
Посетить доктора нужно в том случае, если выделения имеют темно-желтый цвет и наблюдаются другие жалобы. В этом случае понадобятся следующие исследования:
- общие клинические анализы;
- УЗИ почек и мочевого пузыря;
- УЗИ печени;
- биохимический анализ крови;
- функциональные пробы;
- исследование предстательной железы;
- уретроскопия;
- МРТ или КТ.
Особенности
Выделение мутной жидкости у мужчин чаще всего обусловлено воспалительными заболеваниями мочеполовых органов: острый и хронический простатиты, цистит, пиелонефрит, гломерулонефрит и уретрит. Частая причина – поражение печени на фоне хронического алкоголизма.
Темный оттенок урины у женщин является признаком физиологических сдвигов или патологии половых органов. Нередко выделения оказываются мутными, с запахом и хлопьями, наблюдается ложная гематурия.
Наиболее частая причина – воспаление слизистой мочевого пузыря.
Темный цвет мочи нередко выявляется и у беременных женщин. К возможным причинам относятся токсикоз, на фоне которого появляются рвота и обезвоживание, и употребление витаминов для беременных, оказывающих влияние на оттенок урины.

Темный цвет мочи нередко выявляется у беременных женщин на фоне употребления витаминов для беременных, оказывающих влияние на оттенок урины.
Главными этиологическими факторами темных выделений у детей являются следующие:
- гнойные заболевания;
- мышечная дистрофия;
- дегидратация;
- желчнокаменная болезнь;
- гемолитическая анемия;
- злокачественные опухоли;
- миоглобинурия;
- уролитиаз;
- нерациональное питание.
Темный цвет урины обусловлен выходом из красных клеток крови гемоглобина. В ходе лабораторных исследований выявляются уробилинурия (уробилин в моче), гемосидеринурия и гемоглобинурия (появление гемоглобина в моче).

Темный оттенок выделений у детей наблюдается при сильном переохлаждении, например при купании в прохладной воде.
Темный оттенок выделений у детей на фоне гемоглобинурии наблюдается при сильном переохлаждении. Причиной может быть купание в прохладной воде.
Иногда внешний вид урины изменяется на фоне гриппа, сифилиса, кори и инфекционного мононуклеоза. Часто встречается пароксизмальная ночная гемоглобинурия. Потемнение выделений наблюдается у каждого четвертого больного.
Таким образом, темно-коричневый или красный оттенок выделений является поводом для обращения к врачу и обследования. В первую очередь должна быть исключена патология почек и печени. Лечение проводится только после врачебной консультации, в противном случае возможны негативные последствия.
Инфекциями мочевыводящих путей называется инфекционное поражение мочевыделительной системы. Сама система включает в себя почки, мочевой пузырь и мочеточники, а также мочеиспускательный канал.
Чаще всего поражаются именно нижние отделы мочевыделительной системы, к которым относится мочеиспускательный канал и мочевой пузырь. Инфекция может возникнуть из-за того, что через мочеиспускательный канал проникли бактерии, которые затем начали размножаться в мочевом пузыре. Если воспалительный процесс продолжает развиваться, а защитные силы организма – снижаться, такая инфекция способна распространиться по мочеточникам и поразить почки, спровоцировав тем самым серьезные осложнения.
Чаще всего такая инфекция обычно развивается у женщин из-за особенности строения их мочеполовой системы: поскольку женский мочеиспускательный канал короче, это сокращает для бактерий путь к мочевому пузырю, из-за чего инфекция может развиваться более интенсивно. Если при этом воспаляется уретра, возникает уретрит, если мочевой пузырь – цистит, если же инфекция проникает в почки – пиелонефрит.
- Уретритом называется воспаление мочеиспускательного канала, которое может быть вызвано проникновением в него инфекции из заднего прохода. Чаще всего инфекция передается таким путем именно у женщин, поскольку задний проход и мочеиспускательный канал у них расположены очень близко. Вызвать уретрит способны и инфекции, передающиеся половым путем: герпес, гонорея, хламидии и т.д.
- Циститом называется воспаление мочевого пузыря. Оно возникает, когда инфекция попадает в мочевой пузырь через мочеиспускательный канал. Поскольку мочеиспускательный канал у женщин короткий, цистит у них развивается часто;
- Пиелонефритом называется воспаление почечных лоханок (так называют часть почки). Одна из причин его развития – проникновение инфекции в почки из мочевого пузыря через мочеточники. Больной при этом начинает испытывать сильные боли в поясничной области, у него повышается температура тела. При пиелонефрите почки также могут повреждаться, а их функции – нарушаться.
Симптомы
- Сильные и частые позывы к мочеиспусканию;
- Моча выделяется малыми порциями;
- При мочеиспускании возникает жжение, болезненные ощущения;
- Цвет мочи меняется;
- Моча становится мутной, в ней появляются хлопьевидные выделения;
- Моча начинает резко пахнуть;
- Возникают боли в области поясницы и внизу живота;
- Повышенная температура тела;
- Рвота и тошнота.
Кто в группе риска?
- Женщины, особенно те, которые:
- используют конкретные средства контрацепции: вагинальные колпачки;
- находятся в менопаузе: при гормональных изменениях мочевыделительный тракт становится более восприимчивым к инфекциям;
- Люди с неправильным развитием органов мочевыделительной системы (такие аномалии нередко препятствуют нормальному выделению мочи, тем самым провоцируя проникновение и размножение бактерий);
- Люди, у которых нарушен нормальный отток мочи (это может происходить из-за заболеваний и создает благоприятные для размножения бактерий условия);
- Люди, у которых ослаблен иммунитет (из-за различных заболеваний способность организма противостоять инфекциям снижается, а риск заболеваний мочевыделительной системы повышается, соответственно);
- Пациенты, использующие мочевой катетер.
Диагностика
Лабораторная диагностика является основной для выявления инфекций мочевыделительной системы.
Лабораторные исследования, необходимые для диагностики инфекций мочевыделительной системы:
Другие исследования, необходимые для диагностики исследований мочевыделительной системы:
УЗИ мочевого пузыря и почек;
Специалист определяет, в каком объеме необходимо провести обследования, определяясь на конкретные случаи.
Лечение
Чтобы излечить пациентов от инфекций мочевыделительного тракта урологи назначают различные антибактериальные препараты. Их вид (таблетки, внутривенно, внутримышечно), количество, а также длительность лечения напрямую зависят от тяжести болезни.
Профилактика
- Необходимо пить достаточное количество жидкости, поскольку это способствует тому, что бактерии вымываются вместе с мочой;
- Категорически не следует долго терпеть, когда возникают позывы к мочеиспусканию, поскольку чем дольше моча застаивается в мочевом пузыре, тем выше риск развития инфекции;
- Женщинам стоит подмываться в направлении спереди назад.
Читайте также:


