Инфекции гнойные при сахарном диабете
Хирургическое лечение гнойных ран при синдроме диабетической стопы

— Что включает в себя комплексный подход к лечению осложнений у пациентов с синдромом диабетической стопы?
— Мультидисциплинарный подход к лечению таких пациентов в отделении гнойной хирургии РКБ сочетает хирургическое, эндокринологическое, ангиохирургическое, физиотерапевтическое и медикаментозное лечение. Так, при поступлении пациента в стационар проводится вскрытие и санирование гнойных ран, рентгеновское исследование стопы на предмет костной патологии и разрушения суставов, а также анализ крови для выявления воспалительных изменений; ведется ежедневная обработка раны; назначается антибиотикотерапия с целью купирования инфекции.
Важная составляющая комплексного лечения коррекция самого сахарного диабета. Поэтому пациенту четырехкратно в течение суток производится контроль уровня сахара в крови, под наблюдением эндокринолога проводится коррекция лечения диабета с учетом его рекомендаций. В обязательном порядке проводится ультразвуковая диагностика сосудов, а также, по показаниям, дистальная ангиография, причем нередко с одномоментной эндоваскулярной дилатацией. Пациенту также назначается лекарственная терапия, по выписке даются подробные рекомендации по лечению на дому и правильному бразу жизни.
— Какие средства используются сегодня для местного лечения гнойных ран?
— Какое место занимает в лечении больных физиотерапия?
— Вот уже практически пять лет мы используем метод вакуумной терапии. Каждая палата в отделении оборудована консолями Drager, также имеется аппарат Vivano фирмы Hartmann. Внедрив вакуумное лечение в повседневную работу отделения, мы стали получать хорошие результаты даже, казалось бы, в безвыходных ситуациях. Механизм действия вакуумной терапии сводится к тому, что происходит прерывистая вакуумная аспирация раневого отделяемого, что способствует росту грануляции и ускоряет сроки очищения ран. Конечная цель терапии – сохранение пациенту опорной конечности, и на фоне вакуумного лечения нам это стало удаваться чаще. Использование данной методики показало свою эффективность и при лечении длительно незаживающих пролежней, инфицированных послеоперационных ран и других. В ряде случаев лечение осуществляется совместно со специалистами Республиканского центра лазерной хирургии РКБ, который возглавляет профессор Д.М. Красильников. Для ускорения раневого процесса производится облучение раны инфракрасным лазером непосредственно во время перевязок. Это существенно ускоряет заживление раны.
— Каковы показания к проведению оперативных вмешательств: ампутации костных структур, сосудистой хирургии?
— Хирургическое лечение гнойных ран при диабетической стопе, как правило, требует вскрытия гной ных очагов. Если в зоне гнойного воспаления оказываются нежизнеспособные костные ткани (пальцы, суставы) или сухожилия, эти участки подлежат удалению. Также если у пациента развились гнойные осложнения, которые уже вышли за пределы стопы, например, гнойные затеки на голень, в подколенную область, и высока вероятность развития сепсиса, мы взвешиваем риски, оцениваем возможность развития генерализованной инфекции и потери самого пациента, принимая решение об органоуносящей операции. В целом при отсутствии грубых сосудистых нарушений в конечности прогноз обычно довольно благоприятный. Куда сложнее, если имеются выраженные ишемические изменения: облитерирующий атеросклероз или диабетическая микро- и макроангиопатия, при которой страдают как капилляры, так и берцовые артерии. В этом случае ввиду плохого кровоснабжения раневой процесс значительно замедляется, что нередко приводит к вторичному некрозу раны. Поэтому одной из составляющих комплексного лечения является сосудистая диагностика, определяющая показания к проведению реконструктивных сосудистых операций, в том числе баллонной ангиопластике, которые выполняются в отделении рентгенохирургических методов диагностики и лечения РКБ. Это необходимо для улучшения сосудистого кровотока, который обеспечивает ускорение раневых процессов: если есть сосудистые нарушения, то без проведения соответствующей коррекции местное хирургическое лечение не всегда может привести к положительному результату.
— Какие рекомендации получает пациент при выписке из стационара?
— Хирургическое лечение в стационаре занимает, как правило, не более месяца. Затем пациент продолжает лечение в амбулаторных условиях. Мы наблюдаем всех наших пациентов даже после выписки: даем рекомендации на следующие несколько недель, и если у больного наступает ухудшение состояния или возникают вопросы, он может обратиться к своему лечащему врачу за консультацией или за направлением на повторную госпитализацию.
Рекомендации включают контроль гликемии, регулярное наблюдение у хирурга или в кабинете диабетической стопы, соблюдение щадящего режима для поврежденной стопы, включая ношение ортопедической обуви со специальными стельками, избегание любых травмирующих кожу стопы манипуляций.
В ряде случаев с этой целью мы накладываем повязки Total contact cast – полимерный гипс, который позволяет регулировать нагрузку на стопу при диабетической артропатии и избежать разрушения стопы и голеностопного сустава в процессе амбулаторного лечения.
Как правило, в его ношении человек нуждается достаточно длительное время: каст служит до полугода, а затем заменяется на новый. Отказ от его ношения чреват разрушением голеностопного сустава и осложнениями в виде гнойного артрита и флегмоны. Практика знает случаи, когда пациенты, закончив стационарное лечение, несмотря на показания,отказывались от этой манипуляции, а через некоторое время возвращались в больницу вновь – уже на ампутацию.
Что касается медикаментозного лечения, то пациенты, перенесшие баллонную ангиопластику при ишемическом типе диабетической стопы, в течение полугода принимают препараты, улучшающие кровоток. Другая группа препаратов направлена на лечение диабетической полинейропатии, это препараты альфа-липоевой кислоты. Их прием рекомендован при нейропатической форме синдрома диабетической стопы. При смешанном варианте лечения пациенту рекомендуется профилактическими курсами принимать поочередно препараты и первой, и второй группы.
— Каков прогноз при синдроме диабетической стопы и ее осложнениях?
— Все зависит от того, насколько пациент, прошедший курс стационарного лечения, следит за своим состоянием, степенью компенсированности сахарного диабета: в случае неконтролируемой гипергликемии процесс разрушения организма происходит очень быстро. Другим компонентом успешности лечения является сосудистая функция. При выраженных проявлениях артериальной недостаточности нижних конечностей в ряде случаев высока вероятность развития гангрены. Все эти факторы риска находят свое отражение в рекомендациях по лечению и правильному образу жизни для пациента.
Республиканский центр гнойной хирургии и хирургических осложнений сахарного диабета, г. Ташкент, Узбекистан
Хирургические инфекции мягких тканей являются ведущей патологией в структуре первичной обращаемости хирургических больных в амбулаторно-поликлиническом звене. Лечение гнойно-воспалительных заболеваний в настоящее время остается одной из наиболее часто встречающейся проблем в хирургии. Интерес и постоянное внимание к этой проблеме объясняются тяжелым течением раневого процесса, сохранением тенденции к возрастанию длительно текущих и рецидивирующих форм [2,5,6,8,12]. Актуальность проблемы обусловливается еще и тем, что количество больных с острыми гнойными заболеваниями мягких тканей не уменьшается, а имеет тенденцию к росту, составляя до 35-40% от всего количества хирургических больных. Обширные гнойные раны как вариант проявления хирургической инфекции приводят не только к серьезным нарушениям гомеостаза и функций внутренних органов, но и к генерализации воспалительного процесса, которые являются основной причиной развития летальных исходов у больных хирургического профиля, которая варьирует в пределах от 16 до 80%, в зависимости от развития генерализованных форм и наличия фоновых заболеваний [4,7,14].
Хирургическая инфекция у больных на фоне нейроэндокринных нарушений, в частности сахарного диабета протекает атипично, с достаточно агрессивным течением. Те стандарты свойственные острым инфекциям мягких тканей без сахарного диабета, могут противоречиво влиять на судьбу больных с сопутствующим сахарным диабетом [7-9,11].
Настоящая работа посвящена оценке эффективности Г-КСФ (Филграстима) в комплексной терапии больных острой гнойной хирургической инфекцией мягких тканей на фоне сахарного диабета. Известно, что Г-КСФ заметно увеличивает число нейтрофилов в периферической крови уже в пределах первых 24 ч после введения 14.
Материалы и методы. В исследование были включены 132 пациентов с острой хирургической инфекцией мягких тканей на фоне сахарного диабета. Больные находились на стационарном лечении в Республиканском Центре гнойной хирургии и хирургических осложнений сахарного диабета, за период с 2005 по 2011 г. В их число входили 32 (24,2 %) пациентов с карбункулами различных локализации, 23 (17,4 %) - с флегмонами нижних конечностей, 22 (16,7 %) - с абсцессами и флегмоны туловище, 20 (15,2 %) с парапроктитами, флегмонами промежности и ягодицы. Удельный вес таких заболеваний как мастит, нагноения послеоперационных ран, флегмоны шеи и гнойно-некротические поражения стоп, встречались реже.
Больные были разделены на 2 группы - основную и контрольную, состав которых был, сопоставим по полу и возрасту больных, нозологическим формам и тяжести заболевания (табл. 1, 2).
Таблица 1. Распределение пациентов в группах по возрасту и полу
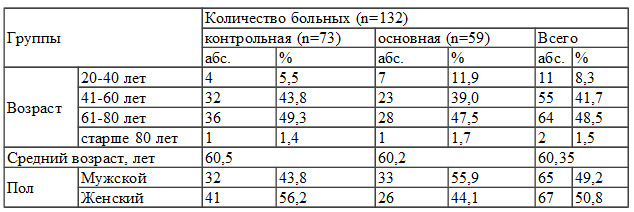
Изучение больных согласно типа выявленного сахарного диабета показало, что у большинства больных был сахарный диабет II типа (94,7%), при этом сахарный диабет I типа наблюдался только у 7 из 132, что составляет 5,3%. Больные основной группы (59 человек) получали колониестимулирующий фактор - Г-КСФ подкожно в дозе 5 мг/кг массы тела больного или 30 млн. ЕД (300мкг) в комплексе с традиционным хирургическим и медикаментозным лечением гнойных процессов. Пациенты контрольной группы (73 человек) получали такое же лечение, но без применения Г-КСФ.
Таблица 2. Распределение больных по нозологии
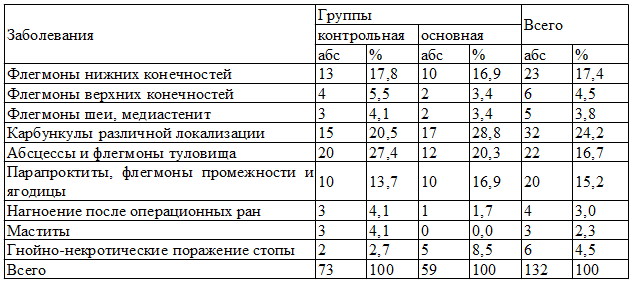
При поступлении, после кратковременной предоперационной подготовки, всем больным проводилось оперативное вмешательство, направленное на вскрытие патологического очага, с проведением адекватной некрэктомии. При этом 59 больным основной группы было выполнено 63 оперативных вмешательств, а в контрольной группе у 73 больных выполнено 87 операции. Это объясняется тем, что в данной группе был высоким удельный вес повторных операций. Анализ проведенных оперативных вмешательств показал на высокий удельный вес вскрытий флегмон с некрэктомией, которая была выполнена у 23 пациентов (36,5%), некрэктомия произведена в 33 (52,3%) случаях, ампутация на уровне стопы в 3 случаях. Ампутации нижних конечностях на уровне бедра и голени произведено у 2 больных (3,2%). В контрольной группе больных в общей сложности выполнено 87 оперативных вмешательств, при этом вскрытие флегмоны с некрэктомией - 44 больных, что составляло 50,6%, а некрэктомии -29 пациентов (33,3%).
Одним из важных диагностических критериев течения патологического процесса является температурная реакция, которая в 1 сутки была высокой у больных как основной, так и контрольной группы и составляла соответственно 38,6±0,09 и 38,0±0,09. Данный показатель на фоне проводимого лечения равномерно снижался в обеих группах, однако в контрольной группе к 3 суткам лечения он сохранялся, был на высоких цифрах и составлял 38,0±0,07, что говорит о сохранении воспалительных явлений в области патологического процесса. Лишь на 7 сутки отмечается нормализация температурной реакции, которая наблюдалось и в 14 сутки (табл. 3, 4).
Лейкоцитоз крови при поступлении в обеих группах был высоким. Так в основной он составлял 11,6?0,65•109/л, а в контрольной 9,7±0,35•10 9 /л. Увеличение лейкоцитоза происходила к 1-7 суткам лечения, причем в основной группе, к этому сроку она была на уровне высоких величин, за счет зрелых форм, составляя от 18,2±0,78•10 9 /л до 21±0,78•10 9 /л., тогда к 7 суткам в контрольной группы она сохранялась на уровне 8,4±0,25•10 9 /л. К 14 суткам лечения он был в пределах нормы в обеих группах. По остальным критериям особой разницы не выявлялось. Значения лейкоцитарного индекса интоксикации были различными в зависимости от выраженности и распространенности раневой инфекции от 3,5 до 4,2 при глубоких гнойных поражениях мягких тканей. Увеличение лейкоцитарного индекса интоксикации, т.е. до 4,2, в основной группе больных происходила в среднем к 7 суткам, в контрольной группе в этот показатель ЛИИ была 3,8. При этом в основной группе больных лейкоцитарный индекс интоксикации постепенно уменьшилось от 4,2±0,21 до 1,2±0,22 в течение 10 суток от начала лечения. Это показывает, что в 3-10 день от действия Г-КСФ костный мозг вырабатывает большой количество зрелых нейтрофилов.
Сравнительный анализ микробной обсемененности как аэробов, так и анаэробов показало, что их содержание в исследуемых группах было одинаковым (рис. 1). Так, если концентрация аэробов составляла 5,9 lg KOE в контрольной, то в основной она была 6,1 lg KOE. При этом, на фоне проводимого лечения, их снижение отмечалось уже на 3 сутки составляя 3,2 lg KOE. К 5 суткам лечения уровень аэробов был 2,1 lg KOE, что является показателем концентрации ниже критического уровня, тогда как в контрольной он составлял 3,4 lg KOE (рис. 1).
Изучение изменений анаэробной микрофлоры показало, что их доля в основной группе была выше в 1 сутки лечения, составляя 5,5 lg KOE, тогда как в контрольной этот показатель был на уровне 5,4 lg KOE. На фоне лечения к 3 суткам основной группы их содержание составляя 2,9 lg KOE, тогда как в контрольной он составлял 4,4 lg KOE (рис. 2).
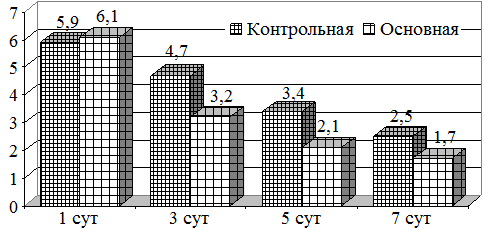
Рис. 1. Динамика изменений микробной обсемененности (аэробов)
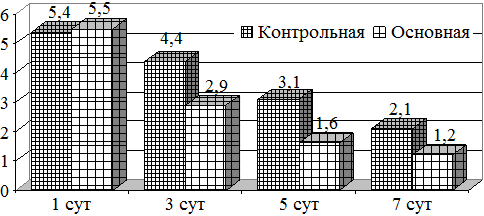
Рис. 2. Динамика изменений микробной обсемененности (анаэробов)
Существенное снижение отмечалось к 7 суткам лечения, так если в контрольной группе к этому сроку она составляла 2,1 lg KOE, то в основной она была 1,2 lg KOE.
Таблица 3. Динамика изменения площади раневой поверхности больных контрольной и основной группы.
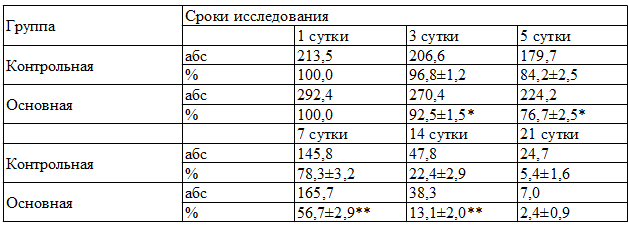
Примечание: * - различия относительно данных контрольной группы значимы (* - P 0,05 по сравнению с контролем).
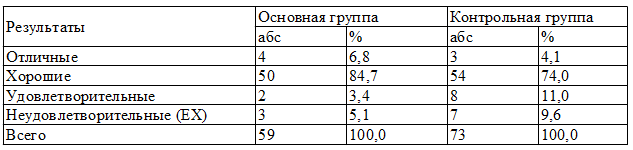
Таблица 4. Результаты лечения больных
При выписке больные контрольной группы находились под диспансерным наблюдением с условиями выполнения рекомендуемых назначений и контрольным обследованием через каждые 3 дня. Сроки амбулаторного лечения составили 26,8±0,3 дня. В основной группе данный показатель был меньше, так среднее пребывание в стационаре составляла 9,3±0,7 дней. Продолжительность амбулаторного лечения составила 18,7±0,6 дня (рис 3.).
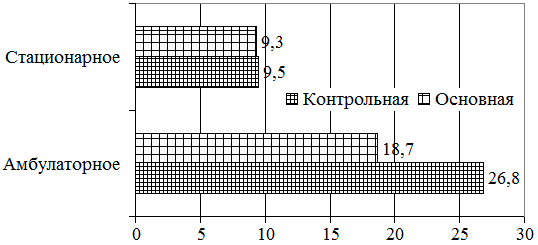
Рис.3.Средняя продолжительность лечения
Результаты лечения обеих групп показали, что отличные результаты отмечены у 4 (6,7%) больных основной группы и 3 (4,1%) больных в контрольной, хорошие результаты преобладали у больных основной группы, которые отмечены у 50 (84,7%) больных, в сравнении с контрольной, где данный показатель отмечен у 54 (74,0%) больных.
По удовлетворительным результатам лечения, когда в ране сохранялся гнойный процесс, произведена повторная операция, в контрольной группе она была выявлена у 8 пациентов (11%), тогда как в основной данный показатель был выявлен у больных (3,38%). Летальные исходыв основной группы наблюдались у 3 больных (5%), а у контрольной группы 7 - больных (9,6%) (табл. 4).
Результаты лечения показали, что гладкое течение отмечено у 91,5% больных основной группы, и 78,1% больных контрольной группы. Осложненное течение, когда произведена повторная операция и есть летальные исходы, отмечено у 8,5% больных основной и 20,5% больных контрольной группы (рис 4).
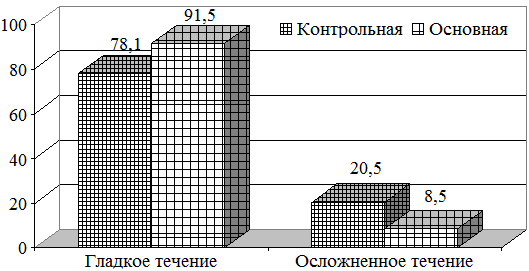
Рис. 4. Результаты лечения больных
Таким образом, подводя итоги клинического исследования по применению Г-КСФ при широком спектре гнойно-воспалительных поражений мягких тканей на фоне сахарного диабета, можно констатировать его высокую терапевтических эффективность, позволяющую обеспечивать улучшение качества жизни тяжелого контингента больных с хирургическими инфекциями мягких тканей. Назначение Г-КСФ обязательно в случае комбинации нейтропении с тяжелой бактериальной и грибковой обсемененностью, а также при сепсисе, причем основанием для его применения является наличие документированной инфекции.
Список использованных источников:
1. Акбаров З.С., Хайдарова Ф.А., Царева В.Э. Основные результаты изучения распространенности поздних осложнений сахарного диабета по городу Ташкенту. - Ташкент: Проспект. 1999, с.4.
2. Блатун Л.А., Светухин А.М., Митиш В., Терехова Р., Агафонов В. Современные йодофоры в лечении и профилактике гнойно-воспалительных процессов в ранах// Врач, 2000. - № 11. - С. 22-25.
3. Мухамедов Т.М. Диспансеризация больных с сахарным диабетом в Республике Узбекистан// Вестн. врача общ. практики. - Т., 2001. - №2. - С. 31-33.
4. Руднов В.А., Ножкин С.Н., Галеев Ф.С. и др. Фармакоэпидемиологический анализ лечения абдоминального сепсиса в отделениях реанимации и интенсивной терапии. Результаты многоцентрового исследования// Инфекции в хирургии. - 2003. - №2. - С.45-53.
5. Стручков В.И., Григорян А.В., Гостищев В.К. Гнойная рана. - М.: Медицина. - 1975. - 310 С.
7. Хаитов P.M. Пинегин Б.В. Иммуномодуляторы: механизмы действия и некоторые аспекты их клинического применения// Иммунология. - 1996. -№8.-С.7-12.
8. Яковлев В.П. Применение ципрофлоксацина при лечении и профилактики хирургической инфекции//Антибиотики и химиотерапия, 1999. - № 7. - С.38-44.
9. Ahrenholz D.Н. Necrotizing fasciitis and other infections. Intensive Care Medicine. - Boston, 1991; 1334.
10. Asano Т., Khanna A., Lagman M. et al. Immunostimulatory therary with anti-CD3 monoklonal antibodies and recombinant interleukin-2: heightened in vivo expression of mRNA encoding cytotoxic attack molecules and immunoregulatory cytokines and regression of murine renal cell carcinoma// J.Urol. 1997. Vol. 157, N6. P.2396-2401.
11. Jung K.H., Chu K., Lee S.T., Kim S.U., Kim M., Roh J.K. G-CSF protects human cerebral hybrid neurons against in vitro ischemia// Neuroscience Letters 2006;394:168-73.
12. Chun T.N., Engel D., Mizzell S.B. et al. Effect of interleukin-2 on the poll of latency infected resting CD4+ T cells in HIV-1-infected patients receiving highly active anti-retroviral therapy// Nature Med. 1999. Vol.5, N 6. P.651-655.
13. Kastenbauer T., Hornlein B., Sokol G., Irsigler K. Evaluation of granulocyte-colony stimulating factor (Filgrastim) in infected diabetic foot ulcers// Diabetologia. 2003 Jan; 46(1): 27-30.
Аннотация научной статьи по клинической медицине, автор научной работы — Ёдгорова Нодира Тургунбоевна, Махмудов Сардор Сайфилло Угли, Мухаммадиев Сардор Анварович
В данной статье представлен литературный обзор последних 10 лет о встречаемости, этиологии, патогенезе, диагностике, лечении гнойно-воспалительных поражений мягких тканей у больных сахарным диабетом . В результате гнойно-воспалительных поражений мягких тканей число ампутации конечностей возрастают. В течении года 1 млн. больных с данным заражением (ранением) осуждены на инвалидности. Причина этого: с одной стороны патогенез заболевания сахарным диабетом , с другой стороны гнойные очаги и некрото-деструктивные изменения кожи и мягких тканей вызванные с факультативными аэробами и анаэробными бактериями.
Похожие темы научных работ по клинической медицине , автор научной работы — Ёдгорова Нодира Тургунбоевна, Махмудов Сардор Сайфилло Угли, Мухаммадиев Сардор Анварович
AGENTS OF INFLAMMATORY ON SKIN LESIONS IN DIABETIC PATIENTS
This article presents literature reviews about occurrence, etiology, pathogenesis, diagnosis, treatment of inflammatory soft tissue lesions in diabetic patients in the 10 resent years. As a result of inflammatory soft tissue lesions number of amputation is increases. During the year, 1 million patients with this lesion (wound) were sentenced to disability. The reason for this: on the one hand the pathogenesis of diabetes, on the other hand purulent lesions and necrosis-destructive changes of the skin and soft tissue caused by a facultative aerobic and anaerobic bacteria.
ВОЗБУДИТЕЛИ ГНОЙНО-ВОСПАЛИТЕЛЬНЫХ ПОРАЖЕНИЙ КОЖИ У БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ
ЁДГОРОВА НОДИРА ТУРГУНБОЕВНА - старший преподаватель кафедры микробиологии, вирусологии и иммунологии Ташкенской Медицинской Академии
МАХМУДОВ САРДОР САЙФИЛЛО УГЛИ - магистр по специальности "Бактериологии и вирусологии" Ташкенской Медицинской Академии
МУХАММАДИЕВ САРДОР АНВАРОВИЧ - студент 6-курса медико-профилактического факультета Ташкенской Медицинской Академии
В данной статье представлен литературный обзор последних 10 лет о встречаемости, этиологии, патогенезе, диагностике, лечении гнойно-воспалительных поражений мягких тканей у больных сахарным диабетом. В результате гнойно-воспалительных поражений мягких тканей число ампутации конечностей возрастают. В течении года 1 млн. больных с данным заражением (ранением) осуждены на инвалидности. Причина этого: с одной стороны патогенез заболевания сахарным диабетом, с другой стороны гнойные очаги и некрото-деструктивные изменения кожи и мягких тканей вызванные с факультативными аэробами и анаэробными бактериями.
Ключевые слова: сахарный диабет, гнойно-воспалительные инфекция.
AGENTS OF INFLAMMATORY ON SKIN LESIONS IN DIABETIC
YODGOROVA NODIRA TURGUNBAEVNA- senior lecturer of the department of microbiology, virology and immunology Tashkent Medical Academy
MAHMUDOV SARDOR SAYFILLO UGLI- undergraduate in the specialty "Bacteriology and virology" Tashkent Medical Academy
MUHAMMADIEV SARDOR ANVAROVICH- student of 6 course of medico-prophylactic faculty of Tashkent Medical Academy
This article presents literature reviews about occurrence, etiology, pathogenesis, diagnosis, treatment of inflammatory soft tissue lesions in diabetic patients in the 10 resent years. As a result of inflammatory soft tissue lesions number of amputation is increases. During the year, 1 million patients with this lesion (wound) were sentenced to disability. The reason for this: on the one hand the pathogenesis of diabetes, on the other hand purulent lesions and necrosis-destructive changes of the skin and soft tissue caused by a facultative aerobic and anaerobic bacteria.
Key words: diabetes mellitus, inflammatory-purulent infection.
Сахарный диабет без преувеличения занимают одну из драматических страниц мировой медицины. В. И. Стручков и соавторы отмечают, что число гнойно-воспалительных осложнений и летальность от них у больных сахарным диабетом более чем в 3 раза превышает таковые у лиц, не страдающих этим заболеванием.
Один из поздних осложнений является диабетическая нейропатия, по причине, которой происходит нарушение трофики, что
приводит к запущенным случаям гнойно-некротических заболеваний, из-за полного отсутствия чувствительности, так как микротравмы не всегда обнаруживаются больными - [4].
При сахарном диабете наблюдаются существенные изменения иммунитета, так снижение титра антител свидетельствует о существенной недостаточности В-клеточного звена иммунитета. Так при выраженной гипергликемии хемотаксис и фагоцитарная функция лейкоцитов угнетены, не поглощаются микробные тела, погибшие клетки и ткани - [4,9].
Сахарный диабет также проводит к нарушенную репаративных процессов, необходимо для пролиферации эндотелия капилляров и фибробластов. При сахарном диабете отмечаются серьезные нарушения белкового обмена, из-за синтеза глюкозы. Отрицательный азотистый баланс обусловливает нарушение репаративных процессов.
Необходимо отметить, что особенности течения клинического проявления хирургической инфекции зависит не только от нарушений иммунной системы, гистоморфологических изменений и нарушений репаративного процесса, но и рядом свойств микроорганизмов вызывающих патологических процесс, которые у больных сахарным диабетом имеют свои особенности - [17].
За последние годы микрофлоры гнойных ран и её биологические свойства претерпели существенные изменения, проявляющиеся быстрой потерей чувствительности к современным антибактериальным препаратам - [16].
Микрофлора выделенная из гнойно-некротических очагов у больных сахарным диабетом отличается от таковой людей, не страдающих этим заболеванием. Характерна большая роль в качестве
возбудителей грамотрицательной микрофлоры (наиболее часто встречаются бактерии рода протей и клебсиеллы).
Из гнойно-некротического очага могут высеваться ассоциация микроорганизмов, компонентами которых чаще является Staphylococcus aureus с грамотрицательной микрофлорой с преимущественной локализацией на стопе, в основном при флегмонах. При различных нозологических формах гнойно-некротического процесса имеются отличия микрофлоры, в частности при гангрене отмечается преобладание грамотрицательной микрофлоры.
Во время нахождения больного в стационаре возможно присоединение внутрибольничной инфекции, что существенно сказывается на течении заболевания и более чем в 2 раза увеличивает среднюю продолжительность пребывания больных в стационаре. Изменение микрофлоры выявляется преимущественно на стопе.
Соотношения грамположительной и грамотрицательной микрофлоры зависит от степени тяжести сахарного диабета -грамотрицательная микрофлора начинает преобладать при увеличении степени тяжести заболевания.
У больных сахарным диабетом I типа хирургическая инфекция развивается, в основном, при тяжелой степени тяжести сахарного диабета, возбудителями инфекции чаще является грамположительные микроорганизмы.
Высеваемые из гнойно-некротического очага микроорганизмы отличаются при различных сопутствующих заболеваниях, так при гипертонической болезни и ожирении преобладают грамположительной микрофлора, при хронической почечной недостаточности явно преобладает грамотрицательная микрофлора.
В зависимости от локализации гнойно-некротического процесса высевается различная микрофлора, так на стопе, так и на передней брюшной стенке и промежности преобладает грамотрицательная микрофлора - [4].
Гнойно-некротический процесс локализовался преимущественно на стопе (57,2%) о также в других областях тела - в основном на конечностях. При этом имелось особенности микрофлоры при различной локализации патологического очага, соотношение грамположительной и грамотрицательной микрофлоры также значительно отличается при различной локализации.
При этом летальность от анаэробных флегмон может достигать 50-60%. Его возникновение и прогрессирование заболевания и у больных сахарным диабетом расценивается многими авторами как реальная угроза жизни - [11].
При этом спектр микроорганизмов был представлен факультативной кокковой микрофлорой, энтеробактериями, неферментирующими бактериями, включая синегнойную палочку, а также ассоциациями этих микроорганизмов.
Из представителей факультативной кокковой микрофлоры чаще высевались стафилококки. Количество выделенных штаммов составило - 25 (30,1%), реже. Протей - 21 (25,07%), синегнойная полочка - 12 (14,4%) и энтеробактерия - 10 (12,7%). Остальные виды микрофлоры, такие как Citobakteri intermedius. E. coli высевались в небольшом количестве.
Среди анаэробов доминирующими были бактероиды - 70%; часто высевались Pr. melaninogenica - 21(31,3%), B.fragilis - 16 (24,4%) и Fusobakterium - 9 (13,6%). Меньше всего встречались пептококки - 3 (4,59%), пептострептококки - 2 (3,07%) и пропионобактерии - 1 (1,56%).
Выделенные микроорганизмы обычно представляли полимикробные ассоциации, включающие 2 и более различных микробов. Анализ зависимости частоты выделенных аэробных микробов от результатов лечения показал, что у 65 (87,7%) больных они выделены в виде монокультур, у 7 (9,45%)- по два и у 2 (2,7%)- по три возбудителя.
Из аэробов часто ассоциировались золотистые стафилококки, энтеробактерии, синегнойная палочка; из анаэробов - Pr. melaninogenica, B.fragilis.
Таким образом, изучение микробной обсемененности гнойно-некротического очага на стопе при сахарном диабете выявило рост микробов во всех случаях, причем в 89,9% случаев отмечались ассоциация аэробов с анаэробами. Ведущая роль в прогрессировании процесса играют неклостридиальные анаэробы, особенно - Pr. melaninogenica, распространяющиеся в проксимальном направлении по сухожильно-синовиальным образованиям стопы. Определения чувствительности к антибиотикам показывает, что наибольшей резистентностью к антибиотикам обладают бактерии рода Proteus, Klebsiella oxytoca, Psedomonas aeriginosa, наиболее чувствительны к антибиотикам грамположительные микроорганизмы. Микроорганизмы, выделенные при повторном посеве, отличается более выраженной резистентностью к антибиотикам - [16]. Поэтому необходимо в схему антибактериальной терапии обязательно включать препараты, воздействующие на аэробные и анаэробные микробы. В качестве такой схеме рекомендуется комбинации антибиотиков: цефалоспорины III поколения, аминогликозиды и метронидазол. Необходимым компонентов хирургического лечения этих больных должно быть иссечение патологического очага вместе с сухожильно-синовиальными
образованиями пораженных пальцев до 7 см а пределах здоровых тканей - [8,19].
Принципы лечения заключались в краткосрочной предоперационной подготовке, антибактериальной, противогрибковой терапии и оперативном вмешательстве. Обязательным являлся перевод на инсулинотерапию; инфузионную программу в объеме 2,5-3 литров на фоне форсированного диуреза; применение низкомолекулярных гепаринов; коррекция сердечнососудистой деятельности - [18].
Оперативное вмешательство сводилось к широкому вскрытию патологического очага; максимальному иссечению всех некротических массивов в пределах здоровых тканей; применению физических методов санации (ультразвуковая кавитация, озоновые санации, плазон); в зависимости от глубины поражения раны оставлялись открытыми или дренировались.
Таким образом, при лечении хирургической инфекции, развившейся на фоне сахарного диабета, необходимо учитывать глубину и объем поражения тканей и оценивать по классификации Ahrenholz. В зависимости от глубины поражения оперативного вмешательство должно быть дифференцированным; обязательным компонентом оперативного вмешательства должен быть радикализм первого вмешательства. В послеоперационном периоде необходим дифференцированный подход в зависимости от фазы раневого процесса, при 1 фазе необходимо учитывать уровень поражения тканей - [9,19].
При проведение данного литературного обзора выявлено, что микроорганизмы, выделенная из гнойно-некротических очагов у больных сахарным диабетом, отличается от токовой у людей, не страдающих этим заболеванием. Таким образом, профилактика, диагностика и лечения ГВЗ у больных с СД остается актуальной и для
нашей страны. В результате гнойно-воспалительных поражений мягких тканей число ампутации конечностей возрастают. Ампутация конечностей приводить к инвалидности больного, это отрицательно отражается и на экономический бюджет страны, и на родных в семейном очаге. Мы бактериологи вместе с другими специалистами (эндокринолог, хирург) должны найти пути предотвращения ГВЗ в ампутированных конечностях.
1. Анекин А.И., Греднев О.В., Ахмедов М.М., Чупруна В.П., Горянов С.В., Михалький В.В., Чудик В.И. Результаты комплексного хирургического лечения больных с гнойно-некротическими поражениями на фоне синдрома диабетической стопы// Медицинский журнал. - 2012. - №2.- С.11-13.
2. Ахмедов Р.М., Сафоев Б.Б., Хамдамов Б.З. Усовершенствование методов местного лечения гнойно-некротических поражения нижних конечностей при сахарном диабете//Вестник врача. - 2008. -№4. С.- 16-19.
3. Брискин Б.С., Дибиров М.Д., Хамидов Ф.Ф., Прошин А.В., Якобишвили Я.И. Гнойно-некротические осложнения синдрома диабетической стопы и их отражение в МКБ-10 и стандартах страховой медицины//Хирургия. - 2007. - №1. - С. - 49-54.
4. Будашеев В.П., Григорьев Е.Г., Лепехова С.А., Жигаев Г.Ф.. Микробный пейзаж раны у больных сахарным диабетом //Бюллетень ВСНЦ СО РАМН. - 2011. -№4. Часть 2. -С. 16-21.
5. Гавриленко В.Г., Стадников А.А., Есипов В.К., Митькин А.Ф. Применение окситоцина в комплексном лечении при гнойно-некротических поражениях стоп у больных с сахарным диабетом// Вестник хирургии. - 2000. - №3. 59-62.
6. Гавриленко В.Г., Фадеев С.Б., Бухарин О.В., Карташова О.Л., Киргизова С.Б. Микробиологические особенности течения гнойно-воспалительных процессов мягких тканей у больных сахарным диабетом// Вестник хирургии. - 2001. - №6. - С. 39-41.
7. Жафаров Х.М., Дадаев Ш.А., Нажмиддинов Л.Т., Абдумажидов А.Ш., Файзиллаева З.Р. Способ лечения гнойно-воспалительных заболеваний у больных сахарным диабетом// Паллиативная медицина и реабилитация. - 2002. № 2-3. - С. - 113.
8. Исломов М.С. Роль микробной флоры в патогенезе гнойно-некротических поражений стопы у больных сахарным диабетом// Патология. - 2000. - №. С- 59-62.
9. Касимов У.К. Дифференцирований подход к лечению больных с гнойно-некротическими поражениями мягких тканей на фоне сахарного диабета // Узбекистон хирургияси. - 2011. - №4. С.-22-30.
10. Касимов У.К., Бабаджанов Б.Д., Пулатов У.И., Парманов С.А. Причини не удовлетворительных результатов лечения больных с гнойно-воспалительными заболеваниями мягких тканей на фоне сахарного диабета// Узбекистон тиббиёт журнали. - 2012. - №2. -С. 1921.
11. Кульчиев А.А., Морозов А.А., Сланов А.Б. Гнойно-инфекционные заболевания при сахарным диабете//Амбулаторная хирургия. - 2010. - №1. - С. - 71 -74.
12. Нарчаев Ж.А., Рахманов Р.К., Каюмов Т.Х. Лечение гнойных осложнений после высоких ампутаций нижней конечности у больных сахарным диабетом//Ошибки и опасности в хирургии. - 2002. №2. С.-90-91.
13. Павлов Ю.И. Анализ основных причин низкой эффективности оказания помощи при гнойно-некротических осложнениях синдрома диабетической стопы// Вопросов общей и частной хирургии. - 2007. -№5. - С. - 28-31.
14. Павлов Ю.И. Влияние медико-сациальной характеристики пациентов на организации помощи пожилым с гнойно-некротическими осложнениями синдрома диабетической стопы// Клиническая геронтология.- 2005. - №7.- С. 67-71.
15. Dinh T.L., Veves A. // Treatment of diabetic ulcers // dermatol. Ther.
2006. №6. P. 348-355.
16. Kruse I., Edelman S. // Evaluation and treatment of diabetic foot ulcers // clinical diabetes. 2006. Vol. 24, №2. P. 91-93.
17. Londahl M., Katsman P., Nilsson A., Hamarlund C. // Diabetic care. - 2010. - №5. - P. 998-1003.
Читайте также:


