Импетиго лечение поверхностных форм

Импетиго – это бактериальная инфекция поверхностных слоев кожи, вызываемая стафилококками, стрептококками или их сочетанием.
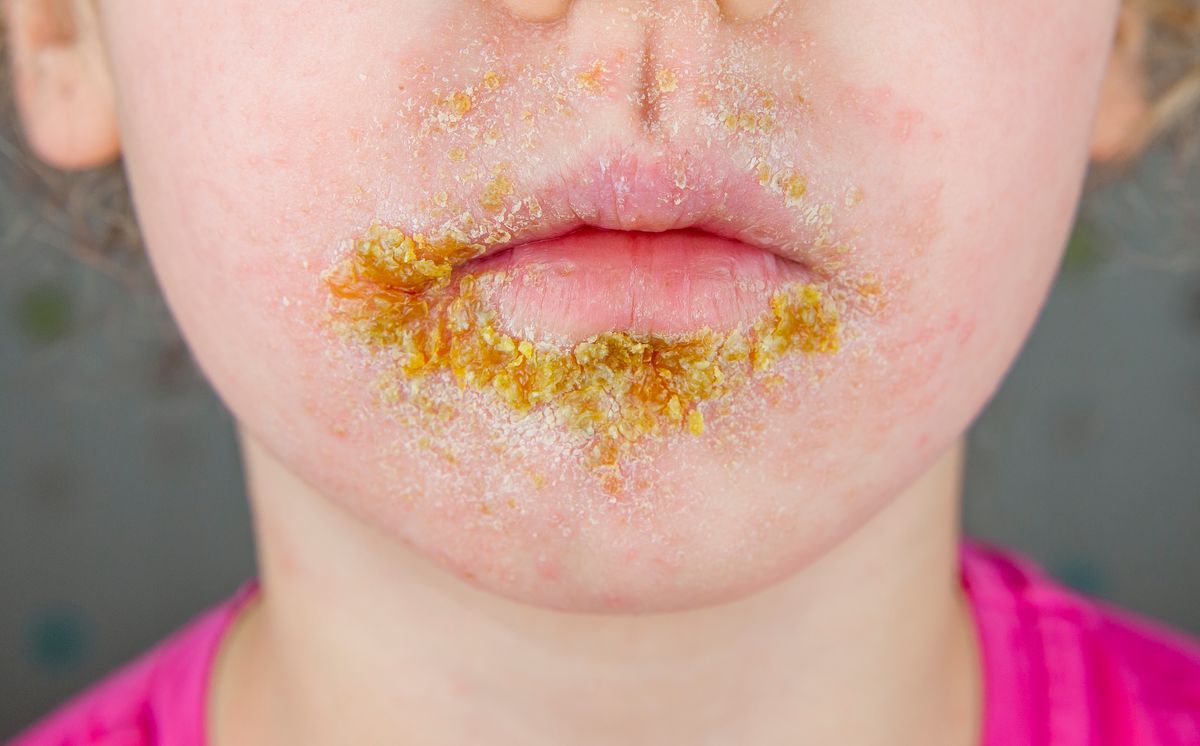
На коже образуются поверхностные пузырьково-гнойничковые высыпания. Заболевание начинается с появления болезненных красных пятен, которые затем превращаются в пузырьки. После разрыва пузырьков появляются мокнущие поверхностные язвы, позднее их покрывают корочки медового цвета. Наиболее часто высыпания локализуются вокруг рта и носа, в местах повреждения кожных покровов.
На коже образуются поверхностные пузырьково-гнойничковые высыпания. Заболевание начинается с появления болезненных красных пятен, которые затем превращаются в пузырьки. После разрыва пузырьков появляются мокнущие поверхностные язвы, позднее их покрывают корочки медового цвета. Наиболее часто высыпания локализуются вокруг рта и носа, в местах повреждения кожных покровов.
Импетиго очень легко передается от одного человека к другому контактно-бытовым путем.
Стафилококки и стрептококки могут постоянно присутствовать в организме здорового человека на кожных покровах, на слизистых полости рта, носоглотки, половых органов и т. д. Они находятся в воздухе плохо проветриваемых темных помещений. При высоком пороге сопротивляемости организма и сильном иммунитете эти бактерии не вызывают кожных патологий. Однако при наличии благоприятных условий они вызывают гнойные поражения кожи, такие как импетиго.
Благоприятные условия для развития импетиго:
плохая гигиена кожных покровов
работа в запыленных помещениях или помещениях с повышенной влажностью
избыточное потоотделение, микротравмы кожного покрова;
наличие расчесов на коже;
снижение общего иммунитета;
снижение местного иммунитета и нарушение защитных свойств кожи.
Самый высокий риск заражения у людей, находящихся в тесном контакте с больными импетиго: у детей в дошкольных детских учреждениях, в школе, в рабочих коллективах.
Из чего состоит кожа:
Наружный слой – эпидермис – защищает кожу от негативного воздействия внешних факторов. В эпидермисе находятся меланоциты, отвечающие за цвет кожи.
Средний слой - дерма – отвечает за упругость кожи. Здесь находятся волосяные луковицы, начала сальных и потовых желез, микрососуды, питающие наружный слой
Нижний слой - гиподерма – представляет собой подкожную жировую клетчатку, участвующую в теплообмене и аккумулировании питательной среды для дермы.
Механизм развития импетиго и многих других заболеваний кожи и придатков очень схож.
В месте, где располагается корень волоса, есть небольшая лунка, через которую инфекция в небольшом количестве может проникать в кожу. Инфекция также может проникать в кожу через порезы, расчесы и ссадины. Если иммунитет не ослаблен, инфекция не сможет распространиться. Исключение составляют высокопатогенные инфекции, а также ситуации, когда на кожу одновременно воздействует большое количество болезнетворной микрофлоры.
Если иммунная система ослаблена, инфекция после проникновения в кожу начинает активно размножаться, используя питательную среду дермы. По мере размножения начинают появляться различные кожные болезни.
Везде, где нарушается целостность кожного покрова, или происходит его травмирование, существует риск появления кожных болезней, в том числе и импетиго.
Классификация импетиго
Существует несколько видов импетиго, каждый из которых имеет несколько форм течения и отличается от других видов клинической картиной.
Стрептококковое (контагиозное) импетиго
Самый распространенный вид, чаще им заражаются женщины и дети.
Формы стрептококкового импетиго:
Простая – проявляется розовыми пятнами и шелушением кожи.
Кольцевидная – характеризуется слиянием гнойных пузырьков и образованием крупных волдырей, одновременно процесс распространяется по периферии, образуя кольцо
Буллезная – наиболее опасная форма заболевания. Возникает в большинстве случаев на руках и ногах в виде гнойных образований. Образования увеличиваются в размерах, вскрываются, на их месте образуются корки. Может повышаться температура тела.
Щелевидное импетиго (заеды) – чаще возникает у людей, которые спят с приоткрытым ртом, или у тех, кто имеет привычку облизывать или обкусывать губы. Содержащиеся в слюне бактерии способствуют развитию заболевания
Внезапное (вегетирующее) импетиго. Спонтанное возникновение и распространение заболевания. Для данной формы характерно наличие вскрывающихся пузырей с формированием эрозий, покрытых гнойными корками.
Сифилоподобное импетиго – чаще появляется у младенцев и локализуется в области ягодиц. Прыщики вскрываются, образуя корочки, рубцов на месте высыпаний не остается.
Интертригинозная стрептодермия – характеризуется гнойными высыпаниями в складках кожи. Часто возникает у людей с избыточным весом.
Импетиго слизистых – возникает на слизистой полости рта.
Стафилококковое импетиго
Чаще всего возникает у мужчин, подростков и детей. Стафилококки проникают через ранки и трещины в кожу и вызывают инфекцию. Причина – несоблюдение правил личной гигиены.
Виды стафилококкового импетиго
Буллезный. Причина возникновения – золотистый стафилококк. Гнойные прыщи, размером 0,5 см, образуются вокруг волосяных фолликул.
Не буллезный. Причина возникновения – белый стафилококк. Отличается белыми гнойными высыпаниями.
Смешанная (вульгарная) форма импетиго
Как правило, возникает как осложнение стрептококкового импетиго и сопровождается зудом. Представляет собой многочисленные гнойные высыпания, локализующиеся на лице и шее.
Симптомы импетиго
Главный отличительный признак заболевания – фликтены. Это элемент сыпи в виде пузырей, наполненных мутным содержимым и окруженных венчиком гиперемии кожи. Чаще они множественные, располагаются отдельно либо сгруппировано.
Важно понимать, что симптомы импетиго могут быть не только причиной дискомфорта (зуд, сухость, боль), но и распространяться на большие участки кожи, проникать в глубокие слои эпидермиса и достигать лимфо- и кровотока, нарушая общее состояние здоровья человека.
Причины импетиго
Импетиго возникает вследствие инфицирования стрептококками и стафилококками. Заражение происходит через кожные покровы и слизистые.
Повышают риск развития заболевания:
микротравмы (ссадины, царапины, укусы и др.);
несвоевременная обработка ран;
несоблюдение правил личной гигиены;
тактильный контакт с носителем инфекции;
общие предметы быта;
высокая влажность климата;
сахарный диабет, атеросклероз.
Чтобы предотвратить заражение импетиго важно своевременно обрабатывать повреждения и травмы кожи дезинфицирующими средствами.
Группы риска развития импетиго
климатические условия: повышенная влажность и температура воздуха;
снижение защитного барьера организма, в том числе при беременности, при наличии сопутствующих соматических патологий;
наличие кожных заболеваний, сопровождающихся зудом (ветрянка, экзема, педикулез и др.);
нарушенный обмен веществ;
нарушение целостности кожных покровов (ссадины, царапины, порезы, микротрещины, эрозии);
люди с повышенным потоотделением.
Особенности импетиго у детей
У детей импетиго чаще всего возникает вследствие плохой гигиены. Бактерии попадают через микротравмы в верхний слой эпидермиса и начинают размножаться. Наиболее распространенная форма - стрептококковое импетиго.
У детей до 1,5 – 2 лет высыпания небольшие по размеру, заполненные прозрачной жидкостью, которая спустя некоторое время становится мутноватой. Пузырьки лопаются, образуя корочки, которые отпадают через несколько дней. На месте высыпаний появляются розоватые пятна, которые постепенно исчезают.
Инфицирование происходит при контакте с больным ребёнком, заболевание быстро передается от ребенка к ребенку в рамках группы в детском саду или класса в школе. Поэтому важно изолировать больного при первых симптомах, которые появляются в уголках рта, на крыльях носа, за ушами. При отсутствии лечения заболевание распространяется по всему телу.
Корректно назначенное лечение и соблюдение всех рекомендаций позволяют в течение недели вылечить заболевание. Осложнения возникают крайне редко.
Диагностика импетиго
Диагностика проводится врачом на консультации на основании жалоб пациента, подробного анамнеза, физикального обследования и данных лабораторных исследований.
Жалобы:
высыпания на коже
Анамнез:
когда появились первые симптомы
особенности течения кожного процесса
Физикальное обследование
Общий статус:
осмотр кожных покровов и видимых слизистых;
оценка состояния периферических лимфатических узлов;
Локальный статус:
характер поражения кожи;
элементы сыпи (фликтены, эрозии, корочки);
Дифференциальная диагностика
Для назначения точной и эффективной терапии важно дифференцировать импетиго с другими заболеваниями с похожей симптоматикой.
Простой герпес. Отличается сгруппированными пузырьками с прозрачным, а затем мутным содержимым на фоне отека и покраснения кожи. Когда пузырьки вскрываются, на их месте образуются эрозии с полициклическими краями, сопровождающиеся зудом и жжением. Основная локализация – губы и область гениталий. Вирус герпеса диагностируется с помощью ПЦР диагностики.
Дисгидроз. Высыпания на ладонях и стопах в виде плотных пузырьков с прозрачным содержимым, существуют длительно, появляются одновременно, в отличие от импетиго не передаются контактно-бытовым путем.
Кандидоз ногтевых валиков. Для него характерно набухание и гиперемия ногтевых валиков. Гной из-под ногтевого валика не выделяется, ногтевая пластинка становится буровато-коричневого цвета. Диагностический критерий – наличие дрожжеподобных грибов.
Лечение импетиго
Для успешного лечения заболевания необходим комплексный подход. При соблюдении всех условий и рекомендаций врача выздоровление происходит в короткие сроки и без осложнений.
Рациональное питание. Предпочтение белковым легкоусвояемым продуктам, овощам и фруктам, исключение из рациона острых блюд, цитрусовых, острых приправ и консервированных продуктов.
Правильный уход за кожей и обработка пораженных участков в соответствии с назначениями лечащего врача.
Местная терапия (при любых видах импетиго).
наружные антибактериальные средства;
наружные антибактериальные средства в сочетании с топическими глюкокортикостероидами.
Проводится при распространенном или рецидивирующем импетиго, или при недостаточной эффективности наружной терапии, а также в случае возникновения осложнений.
Препараты, дозировки и длительность приема определяет врач-дерматолог в зависимости от результатов посева содержимого фликтен на микрофлору и ее чувствительность к антибиотикам. При подборе препарата учитывается возраст пациента, общее состояние здоровья и характер осложнений.
Осложнения встречаются редко. При своевременном и правильном лечении болезнь проходит бесследно. В число осложнений входит такой эстетический дефект как эрозии, которые оставляют после себя небольшие рубцы на коже или зоны гипо- и гиперпигментации.
Самые опасные осложнения импетиго - это нефрит и миокардит. В ряде случаев развиваются флегмоны и абсцессы.
Профилактика импетиго
Для исключения повторного инфицирования важно знать и соблюдать основные меры профилактики. Загрязнения кожи – один из основных факторов, повышающих риск заражения. Поэтому соблюдение правил личной и трудовой гигиены – основное профилактическое мероприятие. Важно также укреплять иммунитет, вести активный образ жизни, правильно питаться, поддерживать баланс витаминов и минералов в организме.
Меры предосторожности
Бактерии легко передаются при прикосновении, поэтому во время активной стадии заболевания (пока корочки не начнут подсыхать) человека нужно изолировать.
Тщательно следить за пораженными участками, оценивать воздействие терапии, чтобы не допустить прогрессирования.
Строго следовать всем рекомендациям лечащего врача. Не пропускать контрольные визиты и не отменять препараты при появлении первых признаков улучшения.
Незамедлительно обращаться к врачу при ухудшении состояния.
Т.В. Соколова, А.П. Малярчук
Государственный институт усовершенствования врачей МО РФ, Москва
Ключевые слова: мазь бетадин, высокая эффективность
T.V. SOKOLOVA, A.P. MALYARCHUK
State Institute of Advanced Medical Training, Russian Ministry of Defense
Key words: bethadine ointment, pyodermias, high efficiency.
Пиококковые поражения кожи (ППК) - наиболее распространенная дерматологическая патология. Их доля среди дерматозов колеблется от 17,5 до 43,9% [1, 2]. В общей структуре заболеваемости военнослужащих ППК занимают 3-е место 6. У военнослужащих по призыву ППК лидируют среди прочих заболеваний [7], обусловливая до 70% трудопотерь в ВС РФ [8].
Эпидемиология пиодермитов в ВС РФ имеет характерные особенности [9, 10]. Заболеваемость, по данным профилактических осмотров, высока: болен каждый 5-й военнослужащий по призыву. Дебют ППК более чем у половины солдат (59%) связан со службой в армии. Инфицированные потертости как возможная причина пиодермитов выявлены у каждого пятого военнослужащего по призыву. Клинический полиморфизм пиодермий характеризовался наличием преимущественно поверхностных форм (2/3), в том числе остиофолликулитов (89,35 ‰) и вульгарного импетиго (36,55‰), с преобладанием первичной пиодермии над вторичной (56,5 и 37,55‰).
Микробный биоценоз кожного покрова представляет собой уникальную открытую микробиологическую систему со сложной регуляцией, колонизированную значительным количеством резидентных (условно-патогенных) микроорганизмов [11]. Их количество и состав зависят от возраста, индивидуальных особенностей кожного покрова, условий жизни больного и других факторов [6, 12]. При пиодермитах количественный и качественный состав микробиоценоза изменяется не только в пределах очага поражения и вокруг него, но и на отдаленных участках тела. Нередко в результате аутоинокуляции появляются новые очаги [13, 14]. Персистенция St. аиreus в носоглотке, кишечнике, половых органах нередко способствует хронизации кожного процесса, сенсибилизации организма суперантигеном стафилококка, возникновению пиоалергидов.
Общеизвестно, что чувствительность бактериальной флоры к антибактериальным препаратам постоянно меняется [15]. Это влечет за собой необходимость периодически отслеживать чувствительность к ним бактерий на региональном уровне, что особенно важно при выборе эмпирической терапии.
Наметившаяся тенденция к снижению иммунитета в человеческой популяции, бесконтрольное использование антибактериальных препаратов, преобладание в пищевом рационе углеводов и т.п. способствуют колонизации организма условно-патогенной дрожжевой флорой [10, 16]. При одновременной колонизации организма больного в целом и, в частности, кожи, патогенное действие обоих возбудителей (Candida spp. и St. aureus) значительно усиливается 18. Это проявляется антибиотико- и антимикотикорезистентностью, лизоцимной, гемолитической, ДНК-азной активностями [20, 21].
Изучение чувствительности St. aureus к 18 антибиотикам и C. albicans - к 5 антимикотикам при микст- и моноинфекции в зеве у юношей приписного возраста с атопическим дерматитом показало, что отсутствие чувствительности St. aureus при росте в виде монокультуры, хотя бы к одному антибиотику, регистрировалась в 90,8% случаев, при ассоциациях с другими микроорганизмами - в 100%, для C. albicans - в 62,5 и 88,9% случаев соответственно.
При микстинфекции отсутствие чувствительности St. aureus регистрировалось к 77,7% антибактериальных препаратов, а при моноинфекции - достоверно в 3,5 раза реже (22,2%). При колонизации зева одновременно St. aureus и C. albicans отсутствие чувствительности St. aureus зарегистрировано в среднем к 4,3±0,7 антибактериальным препаратам [19].
Лечение поверхностных форм пиодермии, как правило, проводится с использованием топических препаратов. Их арсенал достаточно широк. Это препараты на основе антибиотиков, сульфаниламидов, кислот, антисептиков, в том числе растительного происхождения, ферментов и т.д. Среди них в последние годы все чаще используются препараты на основе универсальных антисептиков.
В настоящей работе изучена эффективность мази бетадин при лечении военнослужащих срочной службы, больных первичной и вторичной пиодермией.
Рис. 1. Тактика ведения больных с первичными и вторичными пиококковыми поражениями кожи.
Факторы нередко сочетались. Давность заболевания у 72,7% больных составляла до 1 нед, у 18,2% - до 2 нед и у 9,1% - от 2 до 4 нед. Стафилодермии (41 больной, 91,1%) резко преобладали над стрептодермиями (4 больных, 8,9%). Множественные высыпания встречались вдвое чаще, чем единичные (64,5% против 35,5%). Распределение больных с учетом клинической формы пиодермии при первичном и вторичном процессе представлено в таблице.
Данные, приведенные в таблице, наглядно свидетельствуют о том, что в среднем на 1 больного приходилось 1,6±0,5 нозологических форм ППК. В целом по выборке преобладало стафилококковое импетиго, более 1 /3 имели остиофолликулиты, чаще множественные, более 1 /4 - фолликулиты, по 1 /5 - инфицированные потертости (которые по сути дела являются стафилококковым импетиго, возникшим в результате инфицирования серозного экссудата пузыря бактериальной флорой, чаще стафилококком), фурункулы и вульгарные эктимы. Вульгарное импетиго регистрировалось у отдельных больных.
Рис. 2. Причины возникновения пиодермий у военнослужащих срочной службы.
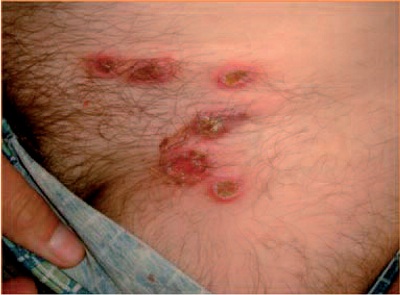
Рис. 3. Множественные вульгарные эктимы в области паховой складки и на лобке у больного В., 19 лет.
Анализ встречаемости нозологических форм пиодермий с учетом первичности и вторичности процесса показал, что при вторичных ППК в 3,3 раза преобладали вульгарные эктимы, в 1,2 раза - стафилококковое импетиго. В то же время при первичных пиодермиях в 1,7 раза чаще регистрировались остиофолликулиты, в 1,7 раза - фолликулиты, в 1,6 раза - фурункулы. Иными словами для первичного процесса характерно преобладание ППК, связанных с волосяным фолликулом, при вторичных - не связанных с волосом.
При изучении топики процесса установлено, что более 1 /3 имели пустулы на кистях (37,8%), туловище (35,5%), лице (35,5%), более 1/4 - на бедрах (28,9%), более 1 /5 - на стопах (22,2%), по 11,1% - на голенях и ягодицах, по 4% - в паховой складке и области половых органов. Иными словами, пиодермии, как правило, захватывали два анатомических участка кожного покрова. На рис. 2-6 представлены клинические варианты ППК.
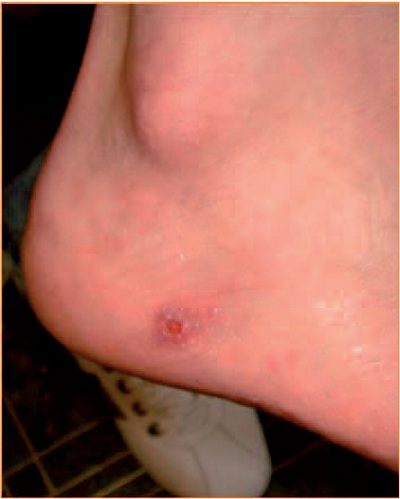
Рис. 4. Инфицированная потертость (стафилококковое импетиго) в области пятки у больного А., 18 лет.
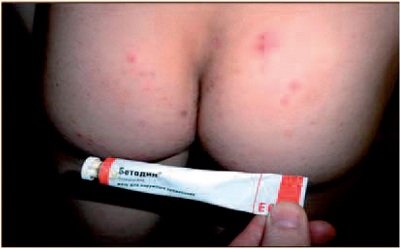
Рис. 5. Остиофолликулиты и фолликулиты на ягодицах у больного З., 20 лет.
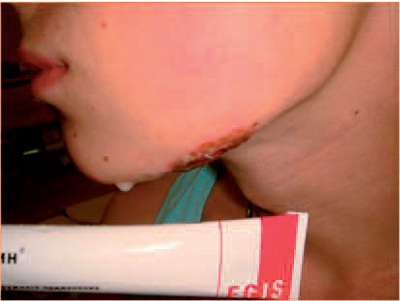
Рис. 6. Вульгарное импетиго на лице в области скуловой дуги и подбородка у больного Д., 18 лет.
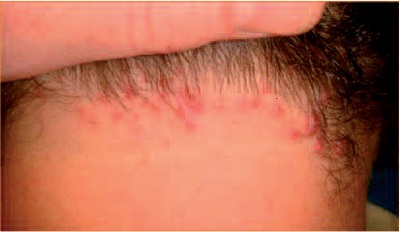
Рис. 7. Множественные остиофолликулиты на волосистой части головы в затылочной области у больного К., 21 года.
Распределение больных первичной и вторичной пиодермией с учётом клинических форм заболевания

Импетиго – это общее название инфекционных заболеваний кожи, протекающих с образованием гнойничков. Лечит импетиго педиатр и детский дерматолог.
О заболевании
Другое название импетиго – поверхностная пиодермия, частота – около 15% от всех кожных заболеваний. При правильном лечении после выздоровления следов не остается. Начинается импетиго с появления пятнистых покраснений (эритемы) вокруг рта и носа или на конечностях. Далее на покрасневшей коже высыпают пузырьки (везикулы), содержимое их серозно-гнойное. После вскрытия пузырьков образуются корочки медово-желтого цвета, которые после подсыхания отпадают. Кожа на месте корочки некоторое время остается пигментированной, но затем и это проходит. Болезненность и зуд бывают редко.
Вызывается импетиго стрепто- и стафилококками, клиника поражения этими бактериями несколько отличается друг от друга. Стрептококковое поражение характерно для влажной теплой местности, развивается чаще всего в конце лета. Никаких предвестников нет, бактерии размножаются на изначально здоровой коже. Стрептококковое бактерионосительство не встречается, всегда развивается болезнь.
Стафилококковое поражение протекает по-другому. Болезнетворные бактерии находятся на коже длительное время в дремлющем (латентном) состоянии. Поэтому болезнь проявляется либо в виде единичных случаев, либо достигает частоты эпидемиологической вспышки (так возникает пузырчатка новорожденных). Эпидемиологическая пузырчатка бывает там, где имеется скученность людей: в родильных домах, армейских казармах, школах-интернатах.
При обнаружении золотистого стафилококка помещения закрывают и проводят карантинные мероприятия, чтобы остановить распространение инфекции. Лечат как самого заболевшего, так и всех, кто контактировал с пациентом.
У детей опасным для заражения возрастом считается период от 2 до 5-ти лет. Повышают вероятность заболевания контактные виды спорта и мелкие повреждения кожи.
Классифицируют импетиго по типу возбудителя:
- контагиозное (стрептококковое);
- стафилококковое;
- смешанное.
Внутри этих больших подгрупп выделяют несколько форм. Так, контагиозное импетиго имеет следующие виды:
Смешанная форма (вульгарное или простое импетиго) развивается, когда на коже присутствуют оба вида бактерий. Беспокоят зуд и расчесы, образуются грубые толстые корки, присоединяется воспаление лимфатических узлов и симптомы интоксикации.
Таким образом, клинических форм импетиго очень много. Они имеют как общие симптомы, так и отличительные. Поэтому при появлении кожных высыпаний следует сразу обращаться к врачу. Самостоятельно установить диагноз нереально и нерационально. Это приводит только к затягиванию времени и прогрессированию патологического процесса.
Симптомы импетиго

Воспаление, вызванное стрептококком, проявляется мелкими пузырьками (до 5 мм) красного цвета с гнойным содержимым. Вначале пузырьки болезненны, но затем боль проходит, пузырьки спадаются и вскрываются, образуя корки. Весь процесс занимает до 2-х месяцев. Такие везикулы могут появиться в любой области тела, провоцирующий фактор – плохая гигиена. Опасность представляет проникновение стрептококка в кровь и лимфу, а оттуда в различные органы с развитием миокардита, нефрита, тонзиллита, ревматизма и даже сепсиса. Часто вслед за стрептококковым импетиго развивается панариций – воспаление около- и подногтевого ложа.
Стафилококковое импетиго часто локализуется вокруг волосяных луковиц. Воспаление распространяется вглубь, вызывая образование гнойников, фурункулов и даже карбункулов. Гнойников образуется сразу много, они захватывают практически всю здоровую кожу. Реагируют лимфатические узлы, уплотняются и болят. Любой вид импетиго отличается высокой заразностью.
Причины импетиго
Болезнетворные бактерии есть везде, полностью избавиться от патогенов можно только специальной обработкой (стерилизацией), и то на короткое время. Даже при ежедневных гигиенических процедурах на коже всегда присутствует транзиторная флора и постоянно обитающие бактерии, не вызывающие заражения. При малейших неблагоприятных условиях – длительном намокании, несвоевременном купании, нарушении работы сальных желез, царапинах – бактерии мгновенно проникают в дерму.
Дерма немедленно реагирует на вторжение, развивается воспаление. В кожу выбрасываются различные вещества, направленные на уничтожение бактерий и восстановление целостности. Процесс в итоге завершается прекращением воспаления и формированием рубца, который постепенно рассасывается.
Диагностика импетиго

Диагноз кожного поражения устанавливает детский дерматолог, используя следующие дополнительные методы обследования:
- дерматоскопия – изучение кожных элементов под большим увеличением;
- микроскопия мазка отделяемого из везикул или булл – при окрашивании видны бактерии;
- бактериальный посев отделяемого;
- клинический анализ крови.
Лечение импетиго
Лечение комплексное. Включает местную и общеукрепляющую терапию. Проводится в амбулаторных условиях.
Местно для лечения и ухода за кожей используются такие средства антисептические и антибактериальные мази.
На время лечения запрещаются все водные процедуры. Из питания исключается сладкое. Для укрепления иммунитета назначают витамины, при массивных нагноениях - системные антибиотики, используются иммуномодуляторы.
Профилактика импетиго

Основная профилактика – хорошая личная гигиена, частая смена постельного и нательного белья, индивидуальные комплекты в местах общего пользования (бассейны, бани, поезда). Детям нужно прививать гигиенические навыки как можно раньше. Мытье рук по возвращении с прогулки способно предупредить многие болезни кожи.
![]()
Импетиго является поверхностной инфекцией кожи и, как правило, вызывается Staphylococcus aureus и Streptococcus pyogenes. Оно имеет две формы: небуллезную и буллезную. Буллы являются заполненными жидкостью образованиями > 0,5 см в диаметре.
Небуллезное импетиго – наиболее распространенная форма (70% случаев). Хотя булла не присутствует в этой форме, везикулы (заполненные жидкостью повреждения ![]()
Импетиго может быть вызвано Staphylococcus aureus (обычным возбудителем буллезного типа), бета-гемолитическим стрептококком группы A (обычным возбудителем не буллезного типа) или тем и другим. Незначительные ссадины и поражения кожи, связанные с широким спектром кожных заболеваний, позволяют бактерии проникнуть в кожу. Эти бактерии колонизируют, а затем проникают в поверхностные слои кожи, изначально создавая небольшую эритематозную макулу (плоскую, обесцвеченную область кожи), которая вскоре становится везикулярной.
МРЗС может быть этиологически значимым микроорганизмом и чаще встречается в случаях не буллезного импетиго.
Буллезное импетиго вызвано стафилококками, производящими эксфолиативный токсин, который содержит сериновые протеазы, действующие на десмоглин 1, структурно критическую пептидную связь в молекуле, которая удерживает эпидермальные клетки вместе. Этот процесс позволяет Staphylococcus aureus распространяться под роговым слоем в пространстве, образованном токсином, заставляя эпидермис расколоться чуть ниже гранулированного слоя.
Большие волдыри формируются в эпидермисе с нейтрофильной и, как правило, бактериальной миграцией в буллезную полость. Этот механизм прогрессирования поражения может объяснить, как микроорганизм обычно способен противостоять проникновению за пределы поверхностного эпидермиса.
При буллезном импетиго быстро разрывается булла, вызывая поверхностную эрозию и желтую корочку, а при не буллезном импетиго стрептококк обычно вызывает образование толстостенной пустулы с эритематозной основой. Гистология не буллезных повреждений показывает толстую поверхностную корку, состоящую из сыворотки и нейтрофилов на разных стадиях распада с паракератотическим материалом.
-
Наличие факторов риска: ключевыми факторами являются повышенная влажность, плохая гигиена, недоедание и перенаселенность, сопутствующее заболевание кожи, хроническая колонизация Staphylococcus aureus. Везикулы/буллы: встречается при буллезном импетиго. Они имеют диаметр 2 см или больше и первоначально прозрачны, а затем становятся мутными. Может быть задействована слизистая оболочка щеки. Корки: импетиго обычно представляет классическую желтовато-золотистую корочку на лице. При стрептококковой форме корочки более толстые и темные. При разрешении импетиго корочки обычно сухие и отделяются, оставляя эритематозную основу. Прочие диагностические факторы:
-
эритема зуд лимфаденопатия лихорадка
Диагноз устанавливается клинически. Импетиго обычно проявляется в виде классической желтоватой или золотистой корочки на лице у здорового человека.
![]()
Повреждения часто протекают бессимптомно, но иногда имеется зуд. Они обычно безболезненны. Часто существует контакт с инфицированными сверстниками в школе или в игровых группах. Повреждения обычно распространяются постепенно с одного участка на другой.
-
Везикулы являются временными и наблюдаются редко; пациенты, часто после этой стадии имеют эрозии, покрытые желтовато-золотистой корочкой с неоднородным распределением, часто вокруг рта и носа, хотя они могут возникать в любом месте тела. При стрептококковой форме корочки более толстые и темные. При разрешении импетиго корочки обычно сухие и отделяются, оставляя эритематозную основу. В случаях, не связанных c излечиванием, наблюдается возвышение корки из-за скопления под ней слизисто-гнойного экссудата при активном заболевании. Вовлечение слизистых оболочек встречается редко при не буллезной форме. При буллезной форме буллы часто имеют диаметр 2 см или больше. Они изначально прозрачные, а затем становятся мутными. Может быть задействована слизистая оболочка щеки. Тяжелая болезнь с системными симптомами и признаками, такими как лимфаденопатия и лихорадка, может возникать, когда затрагиваются большие области. Подозрение на MРЗС возникает в случаях спонтанного абсцесса или целлюлита или когда поражения не устраняются при рекомендуемом начальном лечении антибиотиками.
![]()
-
Обычно подтверждающие тесты не нужны, если не подозревается MРЗС; если это так, подтвердите с помощью соответствующих мазков для бактериологической культуры. Бакпосев мазка с кожи также может быть разумной мерой, когда диагноз вызывает сомнения, или если пациент не отвечает на соответствующую эмпирическую терапию импетиго. Гематология обычно нормальная, редко способствует диагнозу и обычно не рекомендуется.
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Мыло и вода или более агрессивные антибактериальные средства (например, хлоргексидин) эффективны для уменьшения колонизации бактериальной колонии. Эффективность этих мер не была протестирована специально для ограничения распространения импетиго, но этот подход представляется разумным способом предотвращения заразного распространения. Имеются веские доказательства того, что такие меры гигиены эффективны для компонента, распространяющегося на организм, с распространенным фомитом респираторных инфекций.
Назальную колонизацию Staphylococcus aureus и рецидивирующие инфекции с этой бактерией можно устранить, применяя локальные аппликации (например, мупироцин) в ноздри. Этот подход применим как к зараженным людям, так и к близким членам семьи (которые могут быть затронуты или имеют колонизацию бактерий в носу).
Следует избегать контакта с инфицированными пациентами. Эта практика реализуется многими школами, поскольку они не позволяют детям посещать школу до тех пор, пока заболевший ребенок больше не будет иметь корковых или буллезных повреждений, то есть их инфекция полностью исчезнет. Хотя доказательства отказа от контакта не являются сильными относительно импетиго, экстраполяция из других стратегий сдерживания болезни может быть использована для поддержки такого подхода.
Было показано, что добавка цинка у беременных женщин с потенциальным недоеданием в развивающихся странах почти вдвое снижает показатель (от примерно 20% до 10%) импетиго у младенцев в возрасте до 6 месяцев.
Большинство случаев импетиго разрешаются без необходимости медицинской помощи. Стандартное лечение местного заболевания без каких-либо системных проявлений связано с местными антибиотиками. Оральные антибиотики предназначены для пациентов с более тяжелых или рефрактерных к лечению заболеваниям. Интраназальные антибиотики используются для пациентов с хроническим носовым выделением возбудителей. Для большинства пациентов полезны меры гигиены кожи и использование антисептических средств, снижающих плотность патогенных бактерий на коже.
Кожа, которая была нарушена либо незначительной травмой, либо в результате другого состояния, особенно восприимчива к инфекции, поэтому следует исключить любую причину (включая раны, дерматит, укусы насекомых и чесотку).
Пациенты, поступающие в первый месяц жизни с не буллезным импетиго, требуют назначения пероральных антибиотиков, если МРЗС исключается или маловероятен. Эритромицин рекомендуется в качестве лечения первой линии. Внутривенный ванкомицин рекомендуется, если тестирование указывает на наличие МРЗС.
Для новорожденных с буллезным импетиго рекомендуется парентеральная антибактериальная терапия нафциллином, оксациллином или клиндамицином; ванкомицин рекомендуется для случаев, связанных с МРЗС.
У этих пациентов нет доказательств более глубокой вовлеченности мягких тканей (абсцесс, целлюлит) или гематогенного распространения (лихорадка, конституциональные симптомы).
Местные антибиотики, такие как мупироцин, фузидиевая кислота, ретапамулин и озеноксацин, являются вариантами лечения первой линии, за исключением случаев, когда существует резистентность.
У этих пациентов нет доказательств более глубокой вовлеченности мягких тканей (абсцесс, целлюлит) или гематогенного распространения (лихорадка, конституциональные симптомы). Пероральные антибиотики диклоксациллин или флуклоксациллин, эритромицин, или цефалоспорин первого поколения (например, цефалексин) являются предпочтительными препаратами.
Иммунокомпрометированные пациенты подвергаются большему риску развития осложненного течения инфекции; парентеральная антибиотикотерапия — это рассмотрение для пациентов с распространенными поражениями и тяжелым иммунным компромиссом.
Если подозревается МРЗС (случаи спонтанного абсцесса или целлюлита, поражения, которые не разрешаются при рекомендованной антибиотикотерапии) и / или определяемые с помощью тестирования на чувствительность к антибиотикам, подходящие варианты антибиотиков включают клиндамицин, триметоприм / сульфаметоксазол, или доксициклин.
Эти пациенты имеют более обширное кожное заболевание (абсцесс, целлюлит) или признаки гематогенного распространения (лихорадка, конституциональные симптомы). Рекомендуется парентеральная терапия антибиотиками с нафциллином, оксациллином или клиндамицином.
Если подозревается МРЗС (случаи спонтанного абсцесса или целлюлита, поражения, которые не разрешаются при рекомендованной антибиотикотерапии) и / или определяемые с помощью тестирования на чувствительность к антибиотикам. Ванкомицин является предпочтительным антибиотиком. Альтернативой ванкомицину являются ортаванцин, далбаванцин и тедизолид.
Следует рассмотреть возможность консультации со специалистом по инфекционным болезням (педиатрическим или взрослым) при лечении детей грудного возраста, детей, пациентов с ослабленным иммунитетом и любого пациента, плохо реагирующего на начальное лечение парентерального антибиотика.
Интраназальные антибиотики используются для пациентов с хронической интраназальной бактериальной колонизацией. Для пациентов, которые испытывают частые рецидивы импетиго, дополнительно используется интраназальный антибиотик (применяемый с той же частотой, что и антибиотик на кожу в течение 5-7 дней в месяц). В случае, когда несколько членов семьи, кроме пациента, страдают от импетиго, интраназальный антибиотик следует назначить невовлеченному члену (ов) семьи. В любом случае, намерение состоит в том, чтобы уменьшить колонизацию носа бактериями, поскольку нос может служить источником повторного заражения человека или распространения инфекции при близких контактах.
Двукратное ежедневное мытье с мылом и водой — это хороший общий уход за кожей для всех пациентов с импетиго, поскольку он помогает уменьшить количество бактерий на коже.
Для детей старшего возраста и взрослых, особенно с более распространенным вовлечением кожи, хлоргексидин может быть хорошим антибактериальным моющим средством в качестве добавки для рутинного использования. Однако хлоргексидин не рекомендуется новорожденным или детям в возрасте до 4 лет (из-за проблем, связанных с его потенциальной токсичностью из-за абсорбции).
Читайте также:


