Готовый план сестринского ухода при инфекционном мононуклеозе


Инфекционный мононуклеоз
Патогенез заболевания связан с внедрением вируса в В-лимфоциты с последующей их пролиферацией, гиперплазией лимфоидной и ретикулярной ткани.
Клиническими проявлениями болезни являются: повышение температуры тела, интоксикация, ангина, увеличение лимфатических узлов преимущественно шейной группы, гепато- и спленомегалия.
Редкими, но тяжелыми осложнениями инфекционного мононуклеоза являются разрыв селезенки и неврологическая симптоматика.
Диагностируется инфекционный мононуклеоз на основании клинических симптомов, изменений в клиническом анализе крови и выявлении специфических антител в крови.
Лечение заболевания симптоматическое.
-
Эпидемиология Источником вируса являются больные с клинически выраженными или стертыми формами болезни, а также здоровые вирусоносители. От больных вирус выделяется в инкубационном периоде, весь период клинических проявлений и с 4-й по 24-ю неделю в периоде реконвалесценции.
Механизм передачи инфекции аэрозольный. Путь передачи - воздушно-капельный. Реализуется при непосредственном контакте (при поцелуе, через руки, игрушки и предметы обихода). Возможен половой и трансплацентарный пути передачи.
Естественная восприимчивость к вирусу инфекционного мононуклеоза высокая.
Распространено заболевание повсеместно.
Большинство заболевших - дети, подростки, молодые люди от 14 до 29 лет. Чаще болеют лица мужского пола. При заражении в раннем детском возрасте первичная инфекция протекает в виде респираторного заболевания, в более старшем возрасте - бессимптомно. К 30-35 годам у большинства людей в крови выявляют антитела к вирусу инфекционного мононуклеоза, поэтому клинически выраженные формы среди взрослых встречаются редко.
Заболеваемость спорадическая в течение всего года с двумя умеренно выраженными подъемами весной и осенью.
- Классификация Общепринятой классификации не существует. По степени тяжести различают инфекционный мононуклеоз:
- Легкой степени тяжести.
- Средней степени тяжести.
- Тяжелое течение.
- Код МКБ 10 В27 - Инфекционный мононуклеоз.
- Этиология Возбудителем заболевания является ДНК-геномный В-лимфотропный вирус человека (вирус Эпштейна-Барр), относящийся к семейству Herpesviridae, подсемейству Gammaherpesviridae, роду Lymphocryptovirus.
Вирус малоустойчив во внешней среде. Быстро погибает при высыхании, под действием высокой температуры, при обработке всеми дезинфицирующими средствами.
- Патогенез
Проникновение вируса в верхние отделы дыхательных путей приводит к поражению эпителия и лимфоидной ткани рото- и носоглотки. При последующей вирусемии возбудитель внедряется в В-лимфоциты, вызывает их пролиферацию и диссеминирует по всему организму. Распространение вируса вызывает гиперплазию лимфоидной и ретикулярной ткани, вызывая отечность носовых раковин и слизистой оболочки ротоглотки, увеличение миндалин, полиаденопатию, увеличение печени и селезенки.
Репродукция вируса происходит в основном в В-лимфоцитах периферической крови, которые активно размножаются и секретируют иммуноглобулины различных классов, в первую очередь IgM. Пролиферация инфицированных В-лимфоцитов ограничивается Т-лимфоцитами, количество которых, как и В-лимфоцитов, значительно возрастает в остром периоде инфекции, что обуславливает появление в периферической крови атипичных мононуклеаров (огромные клетки округлой формы с большим ядром и резко базофильной протоплазмой).
У лиц с нормальной иммунной системой вирусный антиген на поверхности В-лимфоцитов распознается и уничтожается Т-киллерами; увеличивается активность Т-супрессоров, которые тормозят пролиферацию и дифференциацию В-лимфоцитов; образуются специфические цитотоксические клетки, распознающие инфицированные лимфоциты и уничтожающие их. В результате наступает клиническое выздоровление, но сам вирус персистирует в лимфоцитах пожизненно.
- Основные симптомы инфекционного мононуклеоза
- Чаще подострое начало заболевания.
- Повышения температуры тела.
- Отечность и одутловатость верхней половины лица. век.
- Увеличенные лимфатические узлы шейной группы четко контурируются при повороте головы, в некоторых случаях увеличение лимфоузлов измененяет конфигурацию шеи - "бычья шея".
- Заложенность носа, гнусавый оттенок голоса.
- Острый тонзиллит (катаральный, фолликулярный или лакунарный).
- Гепатомегалия, спленомегалия со 2-й недели болезни.
- Изменения в клиническом анализе крови: лимфомоноцитоз более 60 %, появление атипичных мононуклеаров (более 15%).
В течении заболевания выделяют инкубационный период, начальный период, период разгара и период реконвалесценции.
- Инкубационный период. Продолжительность периода составляет в среднем 33-49 дней.
- Начальный период.
Возможно острое начало болезни с повышения температуры тела до 38-39°С, головной боли, тошноты, ломоты в теле.
У части больных начало заболевания постепенное: недомогание, слабость, заложенность носа, отечность век, пастозность верхней половины лица, субфебрильная температура.
В единичных случаях болезнь начинается с одновременного появления всех трех основных симптомов инфекционного мононуклеоза: лихорадки, острого тонзиллита, лимфаденопатии.
Продолжительность начального периода составляет 4-5 дней.Наступает к концу 1-й недели. Самочувствие больного ухудшается. Проявления: высокая температура, ангина, лимфоаденопатия, гепатоспленомегалия. Одним из основных симптомов периода разгара является ангина, с развитием которой появляется боль в горле. Сопровождается ангина симптомами интоксикации (озноб, головная боль, тошнота, ломота в теле), резким подъемом температуры тела (иногда выше 39°С).
Шейный лимфаденит при инфекционном мононуклеозе.
Периферические лимфатические узлы (в первую очередь шейная группа) в периоде разгара достигают максимальных размеров, слегка болезненны при пальпации, плотноваты на ощупь, подвижны, размеры их колеблются от горошины до грецкого ореха или куриного яйца. Особенностью лимфоаденопатии является симметричность поражения, а также появление отечности подкожной клетчатки вокруг лимфатических узлов, что может привести к изменению конфигурации шеи - "бычья" шея.
В начале 2-й недели инфекционного мононуклеоза в 50-80% случаев наблюдается спленомегалия, на 3-й неделе размеры органа нормализуются. Гепатомегалия наблюдается несколько позже, на 9-11-й день, у части больных размеры печени увеличиваются значительно. Увеличение печени сохраняется дольше увеличения селезенки. Иногда возможна незначительная желтушность склер и кожи.Температура тела нормализуется, исчезают наложения на миндалинах, признаки поражения носоглоточной миндалины, уменьшаются в размерах и становятся безболезненными при пальпации лимфатические узлы, нормализуются размеры селезенки, улучшается самочувствие больного.
Длительность периода различна у разных больных и в среднем составляет 3-4 недели. - Основные симптомы инфекционного мононуклеоза
- Особенности течения инфекционного мононуклеоза у взрослых Начинается заболевание постепенно с продромальных явлений, лихорадка сохраняется больше 2-х недель. Лимфаденопатия и гиперплазия миндалин выражены меньше, чем у детей, но чаще в процесс вовлекается печень с развитием желтушного синдрома.
Преобладают атипичные формы, особенно среди больных старше 35 лет: формы, протекающие без развития фарингита, лимфоаденопатии, без появления атипичных мононуклеаров в периферической крови. Диагностика в этих случаях проводится только с учетом результатов серологических исследований.
- Осложнения
- Разрыв селезенки. Редкое осложнение, встречается в 0,1-0,5% случаев. Как правило, без своевременного оперативного вмешательства приводит к летальному исходу.
- Гемолитическая анемия, иммунная тромбоцитопения как следствие гиперспленизма.
- Неврологические осложнения: менингит, энцефалит, острый психоз, острый мозжечковый синдром, парезы черепных нервов, радикуло- и полиневриты (синдром Гийена-Барре).
- Нарушения ритма сердца (блокада, аритмия), перикардит.
- Пневмония.
- Печеночная энцефалопатия, массивный некроз печеночных клеток.
- Острая почечная недостаточность.
- Асфиксия.
- Когда можно заподозрить инфекционный мононуклеоз?
- Подострое начало заболевания с повышения температуры.
- Выраженное увеличение лимфатических узлов шейной группы, в некоторых случаях это приводит к изменению конфигурации шеи - "бычья шея".
- Отечность, одутловатость верхней половины лица, век.
- Заложенность носа, "гнусавость" голоса.
- Острый тонзиллит.
- Несоответствие между степенью увеличения лимфоузлов и выраженностью изменений в ротоглотке: при значительном увеличении и отечности миндалин размеры лимфоузлов могут увеличиваться незначительно; и наоборот, при катаральном тонзиллите шейные лимфоузлы могут образовывать сплошной конгломерат.
- Гепато- и спленомегалия со 2-й недели болезни. Возможна желтуха.
- Сбор анамнеза
При сборе анамнеза уточняют остроту развития болезни, цикличность течения, определенный порядок появления симптомов, длительность их сохранения. Характерно постепенное начало заболевания с формированием полной клинической картины заболевания на 2-й неделе болезни.
На фоне нерезко выраженных симптомов интоксикации, отечности век и лица, затрудненного носового дыхания и увеличения шейных лимфатических узлов появляется боль в горле при глотании, развивается тонзиллит, что сопровождается повышением температуры тела до 38 °С и более. Общая продолжительность болезни может достигать 1, 5 мес. Лихорадка и симптомы острого тонзиллита сохраняются более 2 недель.При сборе эпидемиологического анамнеза выявляют возможные контакты с больными инфекционным мононуклеозом. Уточняют совместное проживание (общежитие, гостиница, квартира, казарма) и близкие контакты (пользование общей постелью, поцелуи) с больным ангиной или ОРЗ в течение последних 2 месяцев.
-
Физикальное исследование
Кожа и слизистые оболочки. На 1-й и 2-й неделях болезни выявляется отечность век, пастозность верхней половины лица, изменение тембра голоса ("гнусавость"). На 8-11-й день болезни возможна эфемерная сыпь, при тяжелом течении сыпь геморрагического характера.
При развитии гепатита выявляется желтушность кожных покровов и слизистых оболочек.
Задняя стенка глотки резко гиперемирована, слегка отечна, зернистая, с гиперплазированными фолликулами, покрыта густой слизью, на слизистой оболочке мягкого неба - геморрагические элементы.
Периферические лимфатические узлы. Увеличение лимфоузлов симметричное. В период разгара лимфоузлы достигают максимальных размеров, слегка болезненны при пальпации, плотноваты на ощупь, не спаяны между собой и с окружающей клетчаткой, окраска кожи над ними не изменена. Размеры лимфоузлов колеблются от горошины до грецкого ореха или куриного яйца.
Для инфекционного мононуклеоза характерно несоответствие между степенью увеличения лимфоузлов и выраженностью изменений в ротоглотке: миндалины могут быть значительно увеличены, отечны, покрыты сплошным плотным налетом, выходящим за их границы, а размеры лимфоулов при этом незначительно превышают обычные; и наоборот, при катаральном характере тонзиллита, шейные лимфоузлы больших размеров, иногда образуют сплошной конгломерат. Как правило, шейные лимфоузлы четко контурируются и хорошо видны при повороте головы.
Подкожная клетчатка вокруг лимфатических узлов отечна, что вместе с увеличенными лимфоузлами шеи может привести к изменению конфигурации шеи - "бычья" шея.
Органы дыхания. Носовое дыхание затруднено за счет значительного увеличения носоглоточной миндалины с первых дней болезни.
Органы кровообращения. Специфических изменений не наблюдается.
Органы пищеварения. Гепатомегалия. При пальпации край печени плотноэластической консистенции, слегка болезненный.
Органы мочевыделения. Изменений обычно не наблюдается.
Нервная система. Признаков нейротоксикоза даже при высокой лихорадке обычно не наблюдается. Но возможны симптомы мононеврита, радикулита, менингита, энцефалита.
-
Лабораторная диагностика
- Биохимический анализ крови . Умеренное увеличение активности АсАТ и АлАТ, повышение количества связанной фракции билирубина, тимоловой пробы. Функциональные пробы печени нормализуются к 15-20-му дню болезни, но могут оставаться измененными в течение 3-6 мес.
- Серологические методы.
- Определение сывороточных антител различных классов к капсидным (VCA) антигенам. Сывороточные антитела к капсидному белку вируса Эпштейн-Барр (анти-VCA IgM) обнаруживаются в инкубационном периоде; в дальнейшем их выявляют у всех больных (достоверное подтверждение диагноза). Снижение IgM к VCA-антигенам наблюдается через 2-3 мес после выздоровления, снижение содержания антител наблюдается через 3 недели, исчезновение происходит через 1-1,5 месяца.
После перенесенного заболевания пожизненно сохраняются антитела к ядерному антигену вирус Эпштейна-Барр IgG (Анти-EBNA IgG) . Антитела к ядерному антигену вирус Эпштейна-Барр IgG (Анти-EBNA IgG) чаще всего выявляются в крови через 3-12 месяцев ( в среднем через 4-6 месяцев) после инфицирования могут долгое время (несколько лет) обнаруживаться после заболевания. Концентрация антител нарастает в период выздоровления. Отсутствие антител к данному антигену при выявлении антител к капсидному белку вируса Эпштейна-Барр (анти-VCA IgM) скорее всего говорит о текущей инфекции. - Серологические методы обнаружения гетерофильных антител.
Реакция Пауля-Буннеля с эритроцитами барана (диагностический титр 1:32) и реакция Гоффа-Бауэра с эритроцитами лошади (более чувствительная). Применяются при отсутствии возможности определения анти-VCA-IgM (образуются в результате поликлональной активации В-лимфоцитов). Недостаточная специфичность реакций снижает их диагностическую ценность.
- Определение сывороточных антител различных классов к капсидным (VCA) антигенам. Сывороточные антитела к капсидному белку вируса Эпштейн-Барр (анти-VCA IgM) обнаруживаются в инкубационном периоде; в дальнейшем их выявляют у всех больных (достоверное подтверждение диагноза). Снижение IgM к VCA-антигенам наблюдается через 2-3 мес после выздоровления, снижение содержания антител наблюдается через 3 недели, исчезновение происходит через 1-1,5 месяца.
- Молекулярно-биологические исследования. Обнаружение вируса Эпштейн-Барр в крови (EBV) . Исследование крови проводится методом обнаружения ДНК вируса в полимеразной цепной реакции (ПЦР).
- Кровь на антитела к ВИЧ . Всем больным с инфекционным мононуклеозом или при подозрении на него нужно проводить 3-кратное (в острый период, затем через 3 и 6 месяцев) лабораторное обследование на антитела к ВИЧ , поскольку в стадию первичных проявлений ВИЧ-инфекции также возможен мононуклеозоподобный синдром.
- Для исключения стрептококковой ангины и других бактериальных инфекций делается посев из зева на микрофлору .
-
Клинический анализ крови. Умеренный лейкоцитоз, относительная нейтропения со сдвигом лейкоцитарной формулы влево, значительное увеличение количества лимфоцитов и моноцитов (суммарно более 60%).
Атипичные мононуклеары - клетки с широкой базофильной цитоплазмой, имеющие различную форму.
Характерно наличие атипичных мононуклеаров - клеток с широкой базофильной цитоплазмой, имеющих различную форму. Диагностическое значение имеет увеличение количества атипичных мононуклеаров с широкой цитоплазмой не менее чем до 10-12%, хотя число этих клеток может достигать 80-90%. Их появление в периферической крови может задерживаться до конца 2-3-й недели болезни, поэтому отсутствие атипичных мононуклеаров при характерных клинических проявлениях заболевания не противоречит предполагаемому диагнозу.
В период реконвалесценции количество нейтрофилов, лимфоцитов и моноцитов постепенно нормализуется, но атипичные мононуклеары могут сохраняться длительно. Метод ПЦР - позволяет выявлять вирусную ДНК в цельной крови и сыворотке.
- Инструментальные методы исследования
- УЗИ брюшной полости. Выявляется гепато-спленомегалия, увеличение мезентериальных лимфатических узлов.
- Рентгенография органов грудной клетки. Выявляется увеличение лимфоузлов средостения.
- Электрокардиографическое исследование (ЭКГ). При развитии миокардита выявляются нарушения ритма сердца.
- Дифференциальный диагноз Дифференциальный диагноз проводится со стрепококковым тонзиллитом, токсической формой дифтерии, аденовирусной инфекцией, корью, краснухой, токсоплазмозом, туберкулезом, генерализованной формой листериоза, псевдотуберкулезом, заболеваниями крови (острые лейкозы, агранулоцитоз, лимфогранулематоз), лейкемоидными реакциям, цитомегаловирусной инфекцией, хламидиозом, листериозом, ВИЧ-инфекцией.
Данные ВОЗ об ОРВИ и гриппе. Всего в мире на протяжение года болеют ОРВИ около 500 млн человек.
Острые инфекционные вирусные заболевания не просто на первом месте, а диагностируются в 95% случаях инфекционной патологии вообще.
При пандемиях одномоментно заболевает половина населения. Почти 2 миллиона человек, большинство из которых - новорожденные и дети дошкольного возраста, ежегодно погибают от ОРВИ.
Классифицировано около более 200 разновидностей болезни. Половина человечества переносит ОРВИ хотя бы раз в год, но чаще — два.
Медицинская статистика в США, несмотря на относительно благополучную эпидемиологическую обстановку в стране, неумолима и утверждает, что большинство граждан переносят разные формы ОРВИ трижды за год.

БПОУ РК Калмыкий медицинский колледж им.Т.Хахлыновой
Лекция №6. Сестринский уход при ОРВИ, гриппе, инфекционном мононуклеозе.

Данные ВОЗ об ОРВИ и гриппе. Всего в мире на протяжение года болеют ОРВИ около 500 млн человек.
Острые инфекционные вирусные заболевания не просто на первом месте, а диагностируются в 95% случаях инфекционной патологии вообще.
При пандемиях одномоментно заболевает половина населения. Почти 2 миллиона человек, большинство из которых - новорожденные и дети дошкольного возраста, ежегодно погибают от ОРВИ.
Классифицировано около более 200 разновидностей болезни. Половина человечества переносит ОРВИ хотя бы раз в год, но чаще — два.
Медицинская статистика в США, несмотря на относительно благополучную эпидемиологическую обстановку в стране, неумолима и утверждает, что большинство граждан переносят разные формы ОРВИ трижды за год.

О́страя респирато́рная ви́русная инфе́кция ( ОРВИ ) — группа клинически и морфологически подобных острых воспалительных заболеваний органов дыхания, возбудителями которых являются пневмотропные вирусы.
ОРВИ — самая распространённая в мире группа заболеваний, объединяющая респираторно-синцитиальную инфекцию, риновирусную и аденовирусную инфекции и другие катаральные воспаления верхних дыхательных путей. В процессе развития вирусное заболевание может осложняться бактериальной инфекцией.

Источник: больной человек
Симптомы : Повышение температуры, озноб, головная боль, насморк, светобоязнь, боли в мышцах
- Больной ОРВИ должен болеть дома
- Носить маску
- Частое и регулярное проветривание помещений
- Регулярное протирание с использованием дезинфицирующих растворов
- Мытье рук
- Противовирусные препараты
Сестринский уход при ОРВИ
Цель : способствовать снижению температуры, предотвращать осложнения.
План сестринских вмешательств:
1. Информировать больного и его родственников о Обеспечение права пациента на информацию заболевании и возможных осложнениях
2.При организации амбулаторного лечения изолировать больного в отдельную комнату до исчезновения катаральных явлений
4.Организовать масочный режим
5.Организовать в острый период постельный режим
6.Обеспечить доступ свежего воздуха .Создать ребёнку возвышенное положение в постели
7.Обеспечить в помещении, где находится ребёнок Для облегчения отхождения мокроты, температуру 18 – 20
8.Организовать проведение влажной уборки (не менее 2 раз в день), проветривание помещения не менее 4 раз в день), кварцевание
9.Организовать ребёнку двигательный режим, дренажное положение, удаление слизи и секрета предупреждения застойных явлений в лёгких верхних дыхательных путей
10.Проводить туалет кожи, слизистых оболочек носоглотки, глаз
11.Обеспечить регулярность физиологических отправлений
При организации труда и отдыха уменьшить нагрузки
12.Организовать питание малыми порциями, легко Для облегчения экскурсии лёгких усвояемые продукты, обогащенные витаминами. Устранение симптомов интоксикации
13.Организовать обильное питьё (горячий чай, клюквенный, брусничный морсы, щелочные минеральные воды с молоком и др.)

Грипп — острое инфекционное заболевание дыхательных путей, вызываемое вирусом гриппа. Входит в группу острых респираторных вирусных инфекций (ОРВИ). Периодически распространяется в виде эпидемий и пандемий.
У большинства людей симптомы гриппа проходят в течение недели без медицинской помощи. Но грипп может приводить к тяжелой болезни и смерти, особенно у людей из групп риска. По оценкам ВОЗ, ежегодные эпидемии гриппа приводят к 3−5 миллионам случаев тяжелой болезни и к 390−650 тысячам смертей. Реконвалесцентный период составляет 7−15 дней.

Возбудитель: вирус гриппа
Источник: больной человек
Симптомы: повышение температуры 38-40º, озноб, лихорадка, потливость, светобоязнь, головная боль, заложенный нос, боли в мышцах
- Сделайте прививку против гриппа до начала эпидемического сезона
- Пользуйтесь маской в местах скопления людей
- Избегайте тесных контактов с людьми, которые имеют признаки заболевания, например чихают или кашляют
- Регулярно тщательно мойте руки с мылом, особенно после улицы и общественного транспорта
- Увлажняйте воздух в помещении, в котором находитесь
- Регулярно проветривайте помещение и влажную уборку, в котором находитесь
- В случае появления заболевших гриппом в семье или рабочем коллективе — начинайте приём противовирусных препаратов с профилактической целью
- Ведите здоровый образ жизни, высыпайтесь, сбалансировано питайтесь и регулярно занимайтесь физкультурой

Сестринский уход при гриппе Цель: снизить температуру тела в течение трёх дней, устранить симптомы заболевания через 10 – 14 дней.
Инфекцио́нный мононуклео́з (mononucleosis infectiosa, боле́знь Фила́това, анги́на моноцита́рная, лимфобласто́з доброка́чественный) — острое вирусное заболевание, которое характеризуется лихорадкой, поражением зева, лимфатических узлов, печени, селезёнки и своеобразными изменениями состава крови.

Эпидемиология инфекционного мононуклеоза
Возбудитель — ДНК-геномный вирус Эпштейна.
Источником инфекции при инфекционном мононуклеозе являются больные и вирусоносители.
Механизм передачи - преимущественно воздушно-капельный. Не отрицается возможность контактного, алиментарного и трансфузионной путей передачи инфекции.
Инкубационный период может достигать 21 дня, обычно составляет около недели. Период болезни до двух месяцев. В комплексе или выборочно (в разное время) могут проявляться следующие симптомы:
- слабость;
- катаральный трахеит, бронхит;
- частые головные боли, мигрень, головокружения;
- боль в мышцах и суставах (чаще всего в результате лимфостаза);
- повышение температуры тела;
- боли в горле при глотании (ангина);

Сестринский уход при инфекционном мононуклеозе.
План сестринских вмешательств
Информировать больного и его родственников о заболевании
Обеспечивается право пациента на информацию.
Изолировать больного на 21 день от появления желтухи или на 30 дней от начала заболевания
Пациент и его родственники понимают целесообразность выполнения всех мероприятий ухода
Обеспечивается профилактика распространения инфекции
Подача экстренного извещения.
Ежедневное двукратное измерение температуры
Взятие крови на биохимическое исследование
Ведение температурного листа
Оказание помощи при гипертермии
Взятие крови на серологическое исследование
Профилактика судорожного синдрома
Организовать хлорный режим при контакте с больным
Следить за регулярным проветриванием помещения, проведением влажных уборок не менее 2 раз вдень
Уменьшается концентрация возбудителей во внешней среде.
Обеззараживать испражнения больного
Обеспечивается чистота воздуха.
Механизм передачи гепатитов А, Е фекально-оральный
Использовать при проведении манипуляций больному только индивидуальный инструментарий (по возможности, разовый).
Обеспечить больному обильное питье
Организовать пациенту стол №5. Ограничения должны касаться животных белков, жирных, чрезмерно острых, соленых блюд, а также копченостей, маринадов, соусов, экстрактивных веществ
Соблюдение диеты предупреждает развитие осложнений печени
Обеспечить оптимальный двигательный режим (при наличии интоксикации - режим постельный, до выписки из стационара - полупостельный, в течение 2-4 недель после выписки - щадящий.)
Предупреждается затяжное, хроническое течение, обеспечивается благоприятный исход заболевания
Обеспечение правильного и регулярного приема лекарств, парентеральных процедур по назначению врача
Наблюдение за психическим состоянием больного
Перед выпиской рекомендации по питанию - диета в течение 2 лет
Сообщить врачу, оказать помощь
1. Выберите из перечисленных вирусов ДНК-содержащий:
B.? Вирус парагриппа
2.Для какой ОРВИ вероятность развития крупа мала:
C.? Аденовирусная инфекция
E.? Риновирусная инфекция
3. Для какой ОРВИ вероятность развития крупа наиболее велика:
C.? Аденовирусная инфекция
E.? Риновирусная инфекция
4. Формой какой ОРВИ является ринофарингоконьюнктивальная лихорадка:
C.? Аденовирусная инфекция
E.? Риновирусная инфекция
5. Для какой ОРВИ характерно относительно длительное волнообразное течение с элементами рецидивирования:
C.? Аденовирусная инфекция
E.? Риновирусная инфекция
6. Для какой ОРВИ характерны налеты на небных миндалинах:
C.? Аденовирусная инфекция
E.? Риновирусная инфекция
7. При какой ОРВИ наиболее часто развиваются гипертермический и судорожный синдромы:
C.? Аденовирусная инфекция
E.? Риновирусная инфекция
8. Поражение какого отдела дыхательных путей является наиболее типичным для парагриппа:
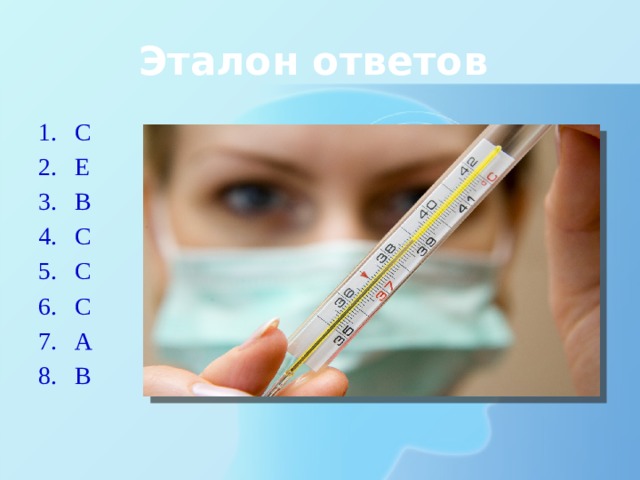
- С
- Е
- В
- С
- С
- С
- А
- В

Читайте также:


