Гинекологические инфекции какими лекарствами его лечить
ИНФЕКЦИИ, ПЕРЕДАЮЩИЕСЯ ПОЛОВЫМ ПУТЕМ
Инфекции, передающиеся половым путем относятся к так называемым социопатиям, т.е. заболеваниям, имеющим не только медицинское, но и социальное значение. Поэтому, требования к АМП, применяемым для их лечения, достаточно высоки. Во-первых, неудачи в лечении распространенных социально опасных заболеваний неприемлемы; во-вторых, лечение должно быть эффективным независимо от того, где оно проводится (в центральном или периферическом лечебном учреждении). ВОЗ разработаны специальные рекомендации, которым должны отвечать препараты, используемые для лечения ИППП:
- эффективность не менее 95%;
- доступная цена;
- хорошая переносимость и малая токсичность;
- возможность однократного применения;
- пероральный прием;
- возможность применения во время беременности;
- медленное развитие резистентности микроорганизмов к средствам терапии.
Эффективность является важнейшим критерием отбора схем лечения. Схемы с гарантией излечения меньшей, чем 95% должны использоваться с осторожностью, т.к. такое лечение способствует селекции устойчивых штаммов и, таким образом, уменьшается эффективность лечения последующих пациентов. Применение схем лечения, эффективность которых ниже 85% недопустимо.
Вторым важнейшим вопросом при лечении ИППП является вопрос безопасности, которая зависит от степени токсичности применяемых ЛС. Контингент больных ИППП нередко подвержен заражению не одним, а несколькими возбудителями, что требует применения нескольких препаратов. Заражение может произойти и на фоне беременности, что заставляет с особым вниманием относиться к безопасности плода.
Принципы лечения ИППП
Применительно к ИППП различают основные (выбора) и альтернативные схемы лечения.
Препараты выбора обеспечивают наилучшее соотношение между необходимой эффективностью лечения и доказанной безопасностью применения ЛС.
Альтернативные препараты обеспечивают приемлемые результаты лечения, при отсутствии возможности использования рекомендуемых схем в связи с особыми обстоятельствами: беременностью, индивидуальной непереносимостью лекарственных препаратов, лактацией, сопутствующими заболеваниями и т. д.
К специфическим видам лечения при ИППП относятся превентивное и профилактическое лечение.
Превентивному лечению подлежат люди, которые имели половой или тесный бытовой контакт с больными ранними формами сифилиса или гонореей, если с момента контакта с больным сифилисом прошло не более 2 мес, а гонореей - не более 14 дней. Превентивное лечение имеет очень важное значение для дальнейшего предотвращения распространения инфекции. Для выяснения и уточнения всего круга лиц, бывших в контакте с пациентом, необходимо иметь в виду, что все виды сексуальных отношений могут привести к заражению ИППП.
Профилактическое лечение касается сифилитической инфекции. Его проводят детям, родившимся без проявлений сифилиса от нелеченых матерей, при поздно начатом специфическом лечении матери, при отсутствии негативации реакций серологического комплекса (КСР) к моменту родов или серорезистентности у матери.
Это хроническое системное инфекционное заболевание имеет наиболее тяжкие последствия для организма не только самого пациента, но и его потомства. Препаратами выбора для лечения сифилиса являются антибиотики группы пенициллина.
ПЕРВИЧНЫЙ СИФИЛИС
Выбор антимикробных препаратов
Препараты выбора: бензатин бензилпенициллин - по 2,4 млн ЕД в/м 1 раз в 7 дней, на курс 2 инъекциии (при использовании экстенциллина или ретарпена), 2,4 млн ЕД в/м 1 раз в 5 дней, на курс 3 инъекции (при использовании бициллина-1); бензилпенициллин прокаин - по 1,2 млн ЕД в/м ежедневно, на курс 10 инъекций или по 600 тыс. ЕД в/м каждые 12 ч в течение 10 дней; бензилпенициллина натриевая соль - 1 млн ЕД в/м каждые 6 ч в течение 10 дней; бициллин-3 - 1,8 млн ЕД в/м 2 раза в неделю, всего 5 инъекций; бициллин-5 - 1,5 млн ЕД в/м 2 раза в неделю, всего 5 инъекций.
Альтернативные препараты: доксициклин - 0,1 г каждые 12 ч в течение 15 дней; цефтриаксон - 0,5 г в/м через день, всего 5 инъекций; ампициллин - 1 г в/м каждые 6 ч в течение 14 дней; эритромицин - 0,5 г каждые 6 ч в течение 14 дней, используется только при полной непереносимости других противосифилитических препаратов и является наименее эффективным.
ВТОРИЧНЫЙ И РАННИЙ СКРЫТЫЙ СИФИЛИС
Выбор антимикробных препаратов
Препараты выбора: бензатин бензилпенициллин - 2,4 млн ЕД в/м 1 раз в неделю, всего 3 инъекции (при использовании бициллина-1 - 2,4 млн ЕД 1 раз в 5 дней, всего 6 инъекций); бензилпенициллин прокаин - 1,2 млн ЕД в/м ежедневно в течение 20 дней, или по 600 тыс. ЕД в/м каждые 12 ч в течение 20 дней; бензилпенициллина натриевая соль - 1 млн ЕД в/м каждые 6 ч, в течение 20 дней; бициллин-3 - по 1,8 млн ЕД в/м 2 раза в неделю, всего 10 инъекций; бициллин-5 - 1,5 млн ЕД в/м 2 раза в неделю, всего 10 инъекций.
При длительности заболевания более 6 мес и так называемом "злокачественном" сифилисе следует применять методики лечения 2 и 3.
Альтернативные препараты: доксициклин - 0,1 г внутрь каждые 12 ч в течение 30 дней; цефтриаксон - 0,5 г в/м ежедневно в течение 10 дней.
ТРЕТИЧНЫЙ И СКРЫТЫЙ ПОЗДНИЙ СИФИЛИС
Выбор антимикробных препаратов
Препараты выбора: бензилпенициллина натриевая соль - 1 млн ЕД в/м каждые 6 ч в течение 28 дней. После 2-недельного перерыва курс лечения повторяют.
НЕЙРОСИФИЛИС
Выбор антимикробных препаратов
Препараты выбора: бензилпенициллина натриевая соль - 2-4 млн ЕД в/в каждые 4 ч в течение 14 дней; бензилпенициллин прокаин - 2,4 млн ЕД в/м 1 раз в сутки в сочетании с пробенецидом по 0,5 г каждые 6 ч в течение 14 дней.
ОСОБЕННОСТИ ЛЕЧЕНИЯ СИФИЛИСА ПРИ БЕРЕМЕННОСТИ
При решении женщины сохранять беременность терапию проводят препаратами пенициллина в соответствии с диагнозом по одной из указанных выше методик.
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ ВРОЖДЕННОГО СИФИЛИСА
Бензилпенициллина натриевая соль - 100 тыс. ЕД/кг/сут в/в, разделить на 6 инъекций (через 4 ч), в течение 14 дней.
Бензилпенициллин прокаин - 50 тыс. ЕД/кг в/м 1 раз в сутки в течение 14 дней.
Для лечения приобретенного сифилиса у детей используют методики, рекомендованные для лечения взрослых в соответствии с диагнозом, исходя из возрастных дозировок АМП.
Критерием эффективности проведенного лечения являются клинико-серологические данные.
В соответствии с приказом МЗ РФ № 87 от 26.03.01 предусматривается постепенное (в течение 5 лет) выведение из лабораторной диагностики сифилиса реакций связывания комплемента. Для отбора больных и диагностики инфекции рекомендуется использование реакции микропреципитации - РМП и ее зарубежных аналогов - VDRL, RPR, выполненных в количественном варианте, то есть с титрами.
Больные, получившие превентивное лечение в связи с бывшим половым или тесным бытовым контактом, подлежат однократному клинико-серологическому обследованию через 3 мес после окончания лечения.
Больные ранними формами сифилиса с положительными до лечения серологическими реакциями (КСР, РМП) находятся под контролем до полной негативации РВ и далее еще 6 мес, на протяжении которых необходимо провести 2 обследования. Таким образом, длительность клинико-серологического наблюдения зависит от результатов лечения и имеет строго индивидуальный характер. У больных с поздними формами сифилиса после проведенного полноценного лечения КСР (РМП) могут оставаться положительными. В связи с этим, для них предусмотрен обязательный трехлетний срок клинико-серологического наблюдения. В течение этого времени исследование КСР (РМП) проводят 1 раз в 6 мес, специфические реакции (реакция пассивной гемагглютинации - РПГА, реакция иммунофлюоресценции - РИФ, иммуноферментный анализ - ИФА) - 1 раз в год. Окончательное решение о снятии с учета или продлении срока наблюдения принимает врач учитывая особенности конкретного больного. При нейросифилисе наблюдение за пациентами проводится не менее трех лет. Контроль лечения осуществляется с помощью серологических исследований крови в указанные выше сроки, а также лабораторных и серологических исследований СМЖ.
Дети, родившиеся от матерей, болевших сифилисом, но не страдающие врожденным сифилисом, подлежат клинико-серологическому контролю в течение одного года независимо от того, получали они лечение или нет. Клинический осмотр проводится с обязательным участием смежных специалистов: педиатра, окулиста, невропатолога, оториноларинголога. При отрицательных результатах КСР (или РМП) и РИФ (ИФА, РПГА) и отсутствии клинических симптомов, обследование повторяют в возрасте 1 года перед снятием с учета. Детям, получавшим специфическое лечение по поводу раннего или позднего врожденного сифилиса, проводят клинико-серологический контроль по той же схеме, что и взрослым, но не менее одного года. Детям, переболевшим приобретенным сифилисом, проводят клинико-серологический контроль так же как и взрослым.
ГОНОРЕЯ
Клинические проявления гонореи в течение последних десятилетий приобрели определенные черты, которые можно охарактеризовать как особенности клинического течения этой инфекции: удлинение инкубационного срока и уменьшение выраженности клинической манифестации процесса, возрастание устойчивости гонококка к целому ряду препаратов (пенициллин, тетрациклины).
НЕОСЛОЖНЕННАЯ ГОНОРЕЯ НИЖНИХ ОТДЕЛОВ МОЧЕПОЛОВОЙ СФЕРЫ
Выбор антимикробных препаратов
Препараты выбора: цефтриаксон - 0,25 г в/м однократно; ципрофлоксацин - 0,5 г внутрь однократно; офлоксацин - 0,4 г внутрь однократно.
Альтернативные препараты: спектиномицин - 2 г в/м однократно; цефотаксим - 0,5 г в/м однократно; цефуроксим аксетил - 1,0 г внутрь однократно; ломефлоксацин - 0,6 г внутрь однократно; норфлоксацин - 0,8 г внутрь однократно.
Для лечения возможной сопутствующей хламидийной инфекции препараты выбора и альтернативные препараты следует сочетать с одним из противохламидийных средств: азитромицин - 1,0 г внутрь однократно; доксициклин - 0,1 г внутрь каждые 12 ч в течение 7 дней.
ГОНОРЕЯ С ОСЛОЖНЕНИЯМИ, ГОНОРЕЯ ВЕРХНИХ ОТДЕЛОВ МОЧЕПОЛОВОЙ СФЕРЫ И ДИССЕМИНИРОВАННАЯ ГОНОКОККОВАЯ ИНФЕКЦИЯ У ВЗРОСЛЫХ
Выбор антимикробных препаратов
Препараты выбора: цефтриаксон - 1,0 г в/в или в/м каждые 24 ч; цефотаксим - 1,0 г в/в каждые 8 ч; спектиномицин - 2,0 г в/м каждые 12 ч; ципрофлоксацин - 0,4 г в/в каждые 12 ч.
Парентеральное введение АМП продолжается 24-48 ч после клинического улучшения, затем переходят на пероральные формы препаратов до полных 7 сут терапии при дерматите и полиартрите, до 10-14 дней при менингите и до 4 нед при эндокардите: цефиксим - 0,4 г внутрь каждые 12 ч; ципрофлоксацин - 0,5 г внутрь каждые 12 ч.
ГОНОКОККОВЫЙ ФАРИНГИТ
Выбор антимикробных препаратов
Проводится аналогично неосложненной генитальной гонорее. Противогонококковые препараты также сочетаются с антихламидийными для лечения возможной сопутствующей генитальной хламидийной инфекции.
ГОНОКОККОВЫЙ КОНЪЮНКТИВИТ
Выбор антимикробных препаратов
Препараты выбора: взрослые - цефтриаксон 1,0 г в/м однократно; новорожденные - цефтриаксон 25-50 мг/кг (но не более 125 мг) в/в или в/м однократно.
ГОНОКОККОВАЯ ИНФЕКЦИЯ У НОВОРОЖДЕННЫХ
Выбор антимикробных препаратов
Препараты выбора: цефотаксим - 25 мг/кг/сут в/в или в/м в 2 введения (каждые 12 ч) в течение 7 дней (10-14 дней - при менингите); цефтриаксон - 25-50 мг/кг/сут в/в или в/м каждые 24 ч в течение 7 дней (10-14 дней - при менингите).
ОСОБЕННОСТИ ЛЕЧЕНИЯ ГОНОРЕИ ПРИ БЕРЕМЕННОСТИ
Лечение беременных осуществляется в соответствии с диагнозом на любом сроке гестации. Препаратами выбора являются цефалоспорины (цефтриаксон), спектиномицин, а для лечения возможной сопутствующей хламидийной инфекции - макролиды (эритромицин, спирамицин) или амоксициллин. Противопоказаны тетрациклины, фторхинолоны.
УРОГЕНИТАЛЬНЫЙ ХЛАМИДИОЗ
Урогенитальный хламидиоз - инфекционное заболевание, передавающееся половым путем.
Основные возбудители
УРОГЕНИТАЛЬНЫЙ ХЛАМИДИОЗ У ВЗРОСЛЫХ
Выбор антимикробных препаратов
Препараты выбора: азитромицин - 1,0 г внутрь однократно; доксициклин - 0,1 г внутрь каждые 12 ч в течение 7 дней.
Альтернативные препараты: эритромицин - 0,5 г внутрь каждые 6 ч в течение 7 дней; офлоксацин - 0,3 г внутрь каждые 12 ч в течение 7 дней; рокситромицин - 0,15 г внутрь каждые 12 ч в течение 7 дней; спирамицин - 3 млн ЕД каждые 8 ч в течение 7 дней.
УРОГЕНИТАЛЬНЫЙ ХЛАМИДИОЗ У ДЕТЕЙ
Выбор антимикробных препаратов
Препараты выбора: эритромицин - по 50 мг/кг/сут в 4 приема в течение 10-14 дней (при массе тела менее 45 кг). Для детей массой тела от 45 кг эритромицин применяется по схемам лечения взрослых.
Детям старше 12 лет проводится лечение доксициклином и азитромицином по схемам лечения взрослых.
ОСОБЕННОСТИ ЛЕЧЕНИЯ УРОГЕНИТАЛЬНОГО ХЛАМИДИОЗА ПРИ БЕРЕМЕННОСТИ
Выбор антимикробных препаратов
Препараты выбора: эритромицин - 0,5 г внутрь каждые 6 ч в течение 7 дней; спирамицин - 3 млн ЕД каждые 8 ч в течение 7 дней; джозамицин - 0,75 г внутрь каждые 8 ч в течение 7 дней; амоксициллин - 0,5 г внутрь каждые 8 ч в течение 7 дней.
ВЕНЕРИЧЕСКАЯ ЛИМФОГРАНУЛЕМА
Это заболевание в России встречается эпизодически, за счет так называемых "привозных" случаев.
Основные возбудители
Вызывается С.trachomatis, серовары L-1, L-2, L-3.
Выбор антимикробных препаратов
Препараты выбора: доксициклин - 0,1 г внутрь каждые 12 ч в течение 21 дня.
Альтернативные препараты: эритромицин - 0,5 г внутрь каждые 6 ч в течение 21 дня.
МЯГКИЙ ШАНКР
Основные возбудители
Выбор антимикробных препаратов
Препараты выбора: азитромицин - 1,0 г внутрь однократно; цефтриаксон - 0,25 г в/м однократно; ципрофлоксацин - 0,5 г внутрь каждые 12 ч в течение 3 дней; эритромицин - 0,5 г внутрь каждые 6 ч в течение 5 дней.
ПАХОВАЯ ГРАНУЛЕМА (ДОНОВАНОЗ)
Основные возбудители
Выбор антимикробных препаратов
Препараты выбора: ко-тримоксазол - 0,96 г внутрь каждые 12 ч в течение не менее 3 нед; доксициклин - 0,1 г внутрь каждые 12 ч в течение не менее 3 нед.
Альтернативные препараты: ципрофлоксацин - 0,75 г внутрь каждые 12 ч в течение не менее 3 нед; эритромицин - 0,5 г внутрь каждые 6 ч в течение не менее 3 нед (преимущественно во время беременности).
Лечение должно продолжаться до полного заживления язв. Если после нескольких дней приема любого их перечисленных препаратов кожные проявления не имеют тенденции к заживлению, то дополнительно назначается гентамицин 1 мг/кг в/в каждые 8 ч.
УРОГЕНИТАЛЬНЫЙ ТРИХОМОНИАЗ
Одними из самых распространенных заболеваний женской мочеполовой сферы, встречающихся в практике как венерологов так и гинекологов, являются вагинальные инфекции - трихомониаз, бактериальный вагиноз и кандидоз. Из перечисленных инфекций только трихомониаз относится к ИППП, тогда как бактериальный вагиноз и кандидоз вызываются условно-патогенной флорой при определенных состояниях организма.
Основные возбудители
Урогенитальный трихомониаз вызывается влагалищной трихомонадой (T.vaginalis), передающейся преимущественно при половых контактах.
Выбор антимикробных препаратов
Препараты выбора: метронидазол - 0,5 г каждые 12 ч или 0,25 г каждые 8 ч внутрь в течение 7 дней.
Альтернативные препараты: тинидазол - 2,0 г внутрь однократно; орнидазол - 2,0 г внутрь однократно или 0,25 г каждые 12 ч в течение 5 дней.
В случае неудачи лечения после приема обычных доз метронидазола, назначают тинидазол внутрь в удвоенных дозах (4,0 г) 1 раз в сутки в течение 3 дней.
УРОГЕНИТАЛЬНЫЙ ТРИХОМОНИАЗ У ДЕТЕЙ
Детям до 12 лет метронидазол назначают в дозе 5 мг/кг каждые 8 ч.
ОСОБЕННОСТИ ЛЕЧЕНИЯ УРОГЕНИТАЛЬНОГО ТРИХОМОНИАЗА ПРИ БЕРЕМЕННОСТИ
Лечение беременных препаратами имидазолового ряда можно начинать только со II триместра беременности. Применяют орнидазол или метронидазол 2 г однократно внутрь.
Причиной гинекологических заболеваний, таких как аднексит, сальпингит и эндометрит в большинстве случаев являются половые инфекции. Большая распространенность инфекций среди населения, сложность их выявления и лечения создает трудности для врачей и доставляет массу проблем для пациентов. Примерно 20 лет назад были известны три основные половые инфекции - сифилис, гонорея и трихомониаз.
А в настоящее время уже диагностируются более 30 видов подобных инфекций. Не исключено, что пройдет 10-15 лет и будут открыты другие возбудители урогенитального тракта, доставляющие много беспокойств, как женщинам, так и мужчинам. Поэтому тема изучения половых инфекций, их диагностики и лечения крайне важна не только в урологии и гинекологии, но и во всей медицине.
Постоянно происходящие мутации у бактерий способствуют их хорошей адаптации к измененным условиям среды, особенно на фоне применения антибактериальных препаратов. В результате антибиотики и другие антибактериальные средства просто становятся неэффективными для лечения половых инфекций и получить положительный результат лечения бывает достаточно сложно. Именно поэтому врачи должны обдуманно назначать антибиотики и четко определять показания для лечения заболеваний, передающихся половым путем. 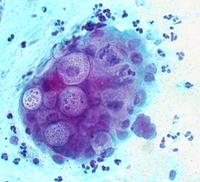
Диагностика, изучение симптоматики гинекологических заболеваний и разработка схем лечения половых инфекций у женщин является основной задачей гинекологии, как науки. В практическом отношении женщинам проводят эффективное лечение в гинекологических клиниках и медицинских центрах. Иногда воспалительный процесс в органах малого таза приводит к развитию осложнений в виде женского бесплодия.
Симптоматика заболеваний может проявляться по разному в зависимости от степени выраженности воспаления и состояния иммунной системы. К основным инфекциям, передающихся половым путем относятся хламидиоз, трихомониаз и микоплазмоз. Другие инфекции, например, токсоплазмоз, вирус герпеса и цитомегаловирус могут отрицательно влиять на течение беременности. Варианты лечения, продолжительность и дозировка препаратов подбираются индивидуально врачом-гинекологом. Но это еще не все. Встречаются и другие виды ЗППП, лечение которых необходимо провести задолго до наступления беременности.
Виды половых инфекций
Бесплодие, лечение бесплодия, ЭКО.
Клиника Андромед
Возможности лабораторной диагностики половых инфекций постоянно модернизируются, создаются новые возможности для выявления новых видов инфекций. И в настоящее время выделяют следующие виды половых инфекций:
1. Хламидиоз
2. Трихомониаз
3. Гонорея
4. Микоплазмоз
5. Уреаплазмоз
6. Кандидоз или в простонародье-молочница
7. Гарднереллез или бактериальный вагиноз.
8. Герпес генитальный
9. Вирус папилломы человека (ВПЧ), который в основном проявляется в виде генитальных бородавок.
10.Сифилис
11.Спид (ВИЧ инфекция)
12.Гепатиты (A, B, C, D, E, G>.
Симптомы половых инфекций
Среди симптомов половых инфекций у женщин наиболее часто встречаются боли внизу живота, бели и зуд в области промежности и половых органов. Все перечисленные жалобы могут быть вызваны половыми инфекциями. Поэтому, как женщины, так и мужчины должны обратиться к врачу для исследования причин подобных жалоб. 
Симптомы половых инфекций могут быть вариабельны и зависят от длительности и тяжести заболевания. Правильно выполненная диагностика с забором мазков и исследованием материала методами ПЦР, световой микроскопии РИФ, культуральным посевом микрофлоры позволяет ответить на все вопросы и установить возбудитель инфекции. УЗИ малого таза проводится всем женщинам с указанным жалобами. Непосредственно перед процедурой проводится подготовка к УЗИ малого таза.
Все половые инфекции могут проявляются при определенных условиях: снижении иммунитета человека, стрессовых ситуациях, переохлаждении, частых сменах партнеров. Половые инфекции вызывают поражения половой сферы не только у женщин, но и у мужчин, часто являются причиной бесплодия. Диагностика бесплодия начинается с определения показателей спермограммы. По данным спермограммы андролог быстро установит правильный диагноз и определит дальнейшую тактику обследования и лечения супружеской пары. Опасность вышеперечисленных инфекций состоит в том, что они проявляются после окончания инкубационного периода, который может продолжаться более одного месяца.
Лечение половых инфекций
Данные заболевания могут заканчиваться даже экстренными операциями, когда женщины не уделяют им должного внимания. Абсолютным показанием к оперативному лечению является развитие пиосальпинкса и пельвиоперитонита. Но, к счастью, такие ситуации встречаются достаточно редко.
Лечение половых инфекций проводится комплексно, включая антибиотики из группы макролидов, тетрациклинов, могут быть применены фторхинолоны. Назначение лечения проводится только после верификации вида инфекции.
При индивидуальном подходе нельзя разработать уникальную схему лечения половых инфекций при хронических воспалительных заболеваниях, применение которой будет показано всем пациентам. 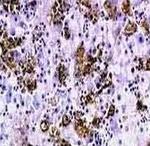
Однако принципы построения схемы лечения половых инфекций должны включать:
1. Антибиотики из группы макролидов, фторхинолонов. В некоторых случаях могут назначаться антибиотики тетрациклинового ряда.
2. Иммунотропные препараты назначаются для нормализации иммунного статуса при лечении половых инфекций.
3. Препараты, улучшающие микроциркуляцию в органах малого таза назначаются практически всем пациентам. Наиболее часто применяются трентал, курантил или эскузан.
4. Ферментативная терапия усиливает действие антибиотика за счет увеличения биодоступности к половым инфекциям. Наиболее целесообразно назначение лонгидазы в инъекциях или воб-энзима. Ранее, в 90-х годах использовалась лидаза в дозировке 64 ЕД внутримышечно. Но из-за частого появления аллергических реакций лидаза была снята с производства. В последнее время врачи отдают предпочтение препарату лонгидаза, обладающего минимальными аллергенными свойствами. Но из-за относительно высокой цены этот препарат не всегда применяется для лечения половых и бактериальных инфекций и их осложнений.
5. Физиотерапия показана практически всех пациентам с рецидивирующими формами половых инфекций. Чаща всего применяются ультразвуковая, лазерная или магнито-лазерная терапия. Выбор метода физиотерапевтического лечения в каждом случае подбирается индивидуально. Эффективность применения физиотерапевтических процедур при лечении половых инфекций доказана многими учеными из разных стран и результаты подтверждены статистическими исследованиями.
6. У мужчин схема лечения половых инфекций может быть дополнена курсом массажа предстательной железы при хроническом простатите, везикулите. Восстановление дренажной функции предстательной железы лежит в основе удаления возбудителя из организма.
7. Назначение сеансов лечебной физкультуры приводит к общему оздоровлению организма мужчин и женщин, укреплению их иммунного статуса, что немаловажно при проведении длительных курсов антибактериальной терапии.
8. Соблюдение диеты и подбор правильного питания во время лечения и в последующем периоде улучшает результаты лечения. Не следует забывать, что некоторые продукты питания просто могут быть несовместимы с лекарственными препаратами. Поэтому по вопросам питания следует проконсультироваться со своим лечащим врачом.
9. Санаторно-курортное лечение эффективно в периоде восстановления от заболеваний и показано большинству пациентов на стадии реабилитации.
10. Грязелечение в домашних условиях или в санатории издавна применяется практикующими врачами с положительным эффектом. Наилучший эффект дают сакские грязи или тамбуканские (Пятигорск). Сеансы грязелечения может назначить только лечащий врач. Дело в том, что при некоторых заболеваниях, таких как, миома матки, заболевания щитовидной железы грязелечение может быть противопоказано. Для этой группы пациентов могут быть назначены альтернативные восстановительные процедуры.
Схема лечения составляется гинекологом или урологом индивидуально для каждого пациента и учитывает вид половых инфекций, характер течения заболевания и особенности состояния соматического здоровья пациента. Лечение хронических половых инфекций бывает часто затруднено из-за невосприимчивости возбудителя к антибиотикам. В этом случае успешность лечения зависит от эффективности применяемой схемы лечения инфекции.
Вот почему очень важны своевременные профилактические осмотры у специалистов, проведение комплексных обследований, включая анализы на половые инфекции для верификации типа возбудителя. Лечение обоих половых партнеров дает наиболее положительные результаты, так как сводится к минимуму повторное инфицирование одного из партнеров.
ПОНРАВИЛАСЬ СТАТЬЯ? Ставьте ЛАЙКИ и ПОДЕЛИТЕСЬ С ДРУЗЬЯМИ!
Женское здоровье — деликатная тема: даже легкий недуг способен лишить покоя представительницу прекрасного пола. Женщины редко говорят о гинекологических заболеваниях даже с близкими людьми и, к сожалению, при появлении тех или иных тревожных симптомов нередко избегают посещения врача: мешают чувство неловкости и страх услышать тревожный диагноз. Между тем, вопреки стереотипам, распространенные болезни половой сферы на настоящем этапе развития медицины прекрасно лечатся, не осложняя дальнейшую жизнь пациентки.
Виды гинекологических заболеваний
По данным статистических исследований, до 60% женщин репродуктивного возраста страдают гинекологическими болезнями, однако эксперты предполагают, что в действительности этот процент значительно выше. К распространенным заболеваниям данной группы относятся воспалительные процессы матки и придатков, нарушение менструального цикла и эндометриоз. Нередки среди посетительниц гинекологических кабинетов и инфекции половых путей, причем в ряде случаев речь идет о запущенных вялотекущих болезнях, приобретенных много лет назад.
Причина столь пугающей ситуации — вовсе не половая распущенность. Врачи сетуют на повсеместное ухудшение здоровья населения в целом, а образ жизни активной современной женщины — с бесконечными стрессами, переработками, а зачастую и неадекватными физическими нагрузками лишь усугубляет эту ситуацию.
Заболевания женской половой сферы можно разделить на следующие группы:
Причиной неприятных симптомов и нарушения репродуктивной функции у женщин становятся инфекции, передаваемые половым путем: хламидиоз, трихомониаз, гонорея, кандидоз и другие. Как правило, они протекают в скрытой форме, поэтому так важно регулярно посещать гинеколога, сдавая мазок на микроскопическое исследование.
Нарушение работы желез внутренней секреции — гипофиза, надпочечников, яичников и других — способны сказаться на способности женщины к зачатию, качестве ее сексуальной жизни и даже на внешнем облике. Такие заболевания могут быть как врожденными (например, наследственный андрогенитальный синдром), так и приобретенными (синдром поликистозных яичников, гиперпролактинемия). В последнее время к этой группе все чаще относят ожирение, которое само по себе может привести к нарушению менструального цикла и бесплодию.
Доброкачественные и злокачественные опухоли диагностируются у женщин как молодого, так и преклонного возраста. К этой же группе относят видоизменения шейки матки: в том числе и ее эктопию. Сама по себе опухоль — даже злокачественная — еще не приговор, но важно не упустить ее выявление на максимально ранней стадии. Это — еще один аргумент в пользу регулярного профилактического осмотра у гинеколога, особенно для пациенток с отягощенной наследственностью по раку яичников, тела и шейки матки.
Обычно непорядок в половой сфере можно заподозрить по одному из следующих симптомов:
- Патологические : бурые, молочно-белые, желтоватые, пенистые, гнойные, с неприятным или необычным запахом выделения из влагалища — всегда являются поводом для беспокойства. Если вы заметили на нижнем белье странные по характеру выделения, а также в случае полного отсутствия любого отделяемого, кроме менструальной крови, в течение цикла (синдром сухого влагалища) — запишитесь на консультацию к гинекологу.
- Зуд отмечается при различных патологиях женской половой сферы. В сочетании с обильными белыми выделениями этот симптом возникает при молочнице (кандидозе влагалища).
Как уже было сказано, современная гинекология предоставляет обширные возможности по лечению заболеваний мочеполовой системы, в том числе и тяжелых патологий, влияющих на общее состояние больной.
Базовым элементом любой терапии является назначение медикаментов, однако в дополнение к ним пациентке могут предложить пройти физиотерапевтическое лечение или — сделать операцию.
Фармацевтические препараты в гинекологии назначаются в виде таблеток и капсул, суппозиториев, инъекций, мазей и других лекарственных форм. В зависимости от характера проблемы врач пропишет пациентке следующие группы лекарств:
- Нестероидные противовоспалительные средства (НПВС) — ибупрофен, диклофенак, индаметацин и другие — назначаются для снятия воспалительных явлений при инфекциях мочеполовой сферы, а также в качестве обезболивающих препаратов при болезненных менструациях.
- Антибиотики, антисептики, противогрибковые и противовирусные препараты помогают в лечении инфекционных гинекологических заболеваний, а также их последствий. К примеру, в комплексной терапии остроконечных кондилом всегда назначаются противовирусные средства, уничтожающие возбудитель болезни — вирус папилломы человека (ВПЧ).
- Гормональные препараты служат как для лечения эндокринных расстройств в гинекологии, так и в качестве мощных противовоспалительных средств (стероидные гормоны), которые препятствуют образованию спаек в брюшной полости при диагностических и хирургических манипуляциях. Кроме того, комбинированные оральные контрацептивы на основе синтетических гормонов подбираются для предотвращения нежелательной беременности, а ряд лекарственных средств гормонального ряда используется в лечении бесплодия.
- Витаминные препараты часто назначают женщинам как вспомогательное средство, способствующее восстановлению организма при различных гинекологических заболеваниях. Также врач может выписать пациентке лекарства, нормализующие уровень железа в организме — это может потребоваться после хронической кровопотери (например, при обильных продолжительных месячных).
Применение аппаратной физиотерапии занимает важное место в арсенале каждой авторитетной гинекологической клиники. В некоторых случаях эти методы позволяют избежать хирургического лечения некоторых заболеваний половых органов у женщин.
Бояться хирургического вмешательства при гинекологических заболеваниях не стоит: большинство манипуляций на половых органах проводится лапароскопически — через проколы в передней брюшной стенке и стенке влагалища. Такой подход не требует длительного восстановительного периода и не оставляет грубых эстетических дефектов на теле пациентки.
Предотвращение заболеваний мочеполовой сферы — всегда эффективнее любых лечебных мероприятий. Поэтому врачи рекомендуют женщинам со всей серьезностью подходить к профилактике гинекологической патологии. Советы просты — непременно использовать барьерный метод контрацепции (это убережет и от инфекций, и от нежелательной беременности, и от последующего аборта), одеваться по погоде, беречься от стрессов и аккуратно подходить к диетам, разработанным для похудения.
Читайте также:


