Дистрофический кератит что это такое
Foto de Community Eye Health en Flickr
Что такое герпетический кератит?
Герпетический кератит — это вирусная инфекция, вызываемая вирусом герпеса. Она может быть двух типов:
— простой, который является наиболее распространенным и о котором мы поговорим далее
— и зостер, который обычно сопровождается кожными симптомами, связанными с везикулами, и впоследствии струпьями на лице и коже головы.
Вирус простого герпеса может быть двух типов:
• Тип I. Это наиболее распространенный и в основном влияет на лицо.
• Тип II. Он передается половым путем и поражает половые органы.
Хотя оба типа герпеса могут распространяться на глаза и вызывать инфекцию, тип I является наиболее часто вызывающим глазную инфекцию.
Типы герпетического кератита
Существует несколько видов герпетического кератита:
• Эпителиальный герпетический кератит. Он влияет только на верхний слой роговицы (эпителий) и вызывает небольшие разветвленные дендритные и линейные раны.
• Иммунный стромальный кератит. Воспалительная реакция самых глубоких слоев роговицы. Это может появиться после периода эпизода активной герпетической инфекции. В этом случае нет риска передачи заболевания, поскольку нет вируса, но есть реакция антител на антигены вируса.
• Некротический стромальный кератит. Это самый серьезный тип кератита. Вирус разрушает ткани роговицы и вызывает воспалительную реакцию. В этом случае имеются активные герпетические вирусы. Это тот тип, который с большей частотой и тяжестью оставляет плотные рубцы с серьёзными последствиями для зрения.
Какие симптомы при этом заболевании?
Симптомы герпетического кератита будут различными в зависимости от типа кератита, которым страдает пациент. Возможные симптомы, которые могут быть связаны с герпетическим кератитом, как правило:
- Боль
- Ощущение инородного тела
- Повышенная чувствительность к свету (светобоязнь)
- Высыпания или отёчность век
- Покраснение глаз
- Помутнение зрения
- Слёзотечение
- Значительное снижение остроты зрения
Как это диагностируется?
Герпетический кератит диагностируется при осмотре с помощью щелевой лампы. В случае клинического подозрения, существует возможность проведения исследования под названием ПЦР (полимеразная цепная реакция), которое очень точно обнаруживает присутствие вирусов.
Иногда можно диагностировать сухость глаз, что также вызвает эпителиальные раны в форме дендритов или с другими типами инфекции, например, вызванными возбудителем acanthamoeba.
Как это лечится?
Лечение герпетического кератита будет зависеть от тяжести состояния. В общем, легкие инфекции обычно лечат противовирусными глазными мазями. В тяжёлых случаях местные мази или противовирусные гели могут также использоваться в комбинации с оральными противовирусными препаратами. В зависимости от степени воспаления, добавляются противовоспалительные препараты, чтобы замедлить или остановить прогрессирование повреждения роговицы и свести к минимуму образования рубцов на роговице.
В случаях частого рецидива, оральные противовирусные препараты назначаются в профилактических дозах в течение нескольких месяцев, хотя в этих случаях необходимо контролировать функцию печени, поскольку это может привести к её повреждению. В тяжелых случаях с рубцами на роговицы, которые вызывают значительное снижение остроты зрения и при заболевании без активности в течение по крайней мере 2 или 3 лет, можно прибегнуть к пересадке роговицы. Несмотря на пересадку роговицы, вирус, который не активен в нейрональных клетках, может активироваться в новой пересаженной роговице, так что в течение первого года антивирус должен вводиться орально в качестве профилактической меры. Однако это не исключает, что после этого первого года вирус уже не может повлиять на пересаженную роговицу.
Часто задаваемые вопросы
Распространение герпетического кератита обычно происходит через прямой контакт между активным герпетическим поражением в любой другой части тела и глазами. Чтобы предотвратить это, необходимо строго соблюдать гигиену контактных линз, если вы страдаете от герпетического кератита на одном глазу, не распространять его на другой.
Другими мерами профилактики герпетического кератита и его рецидивов являются:
• Не прикасайтесь к своим глазам, если у вас простуда или воспалительный процесс в другой части тела.
• Не носите контактные линзы, если у вас активный глазной герпес.
• Не используйте офтальмологические капли с кортизоном в случае активной герпетической инфекции, так как это может способствовать размножению вируса и, в случае предыдущей герпетической инфекции, может способствовать новой инфекционной вспышке.
• Воспаление и повреждение роговицы, которые могут оставить рубцы на роговице
• Язвы роговицы с риском бактериальной инфекции
• Хронические или рецидивирующие вирусные инфекции роговицы
• Хроническое воспаление роговицы
• Временное снижение (из-за воспаления во время активной инфекции) или постоянное (из-за остаточного рубца) зрения.
Продолжительность герпетического кератита будет зависеть от размера, глубины и причины, вызвавшей его. Глазные мази или оральные противовирусные препараты обычно используемые для лечения герпетического кератита, назначаются офтальмологом.
Несмотря на это, инфекционный период длится от 7 до 10 дней. После этого периода повреждение и воспаление роговицы сохраняются, пока не начнётся регенерация ткани. Оно может быть полным и без осложнений в случае поверхностной эпителиальной инфекции или с последствиями из-за остаточного рубца в случаях стромального поражения.
Да, люди, которые носят контактные линзы, в 6 раз больше подвержены риску развития герпетического кератита, особенно если они используют их много часов в день или ночью, поскольку это вызывает небольшие эпителиальные раны, через которые может проникнуть вирус герпеса. Вот почему очень важно соблюдать правила гигиены рук (особенно если у вас активная герпетическая инфекция в другой части тела), правильно использовать чистящие и консервирующие растворы для линз, не злоупотреблять контактными линзами, не купаться с ними и снимать их, если вы заметите какой-либо дискомфорт.
Хотя принимаются меры предосторожности, очень часто герпетический кератит реактивируется из-за следующих факторов:
• Травмы или ушибы на теле
• Использование определенных лекарственных препаратов
• Закапывание некоторых глазных капель
Пациенты с иммунодефицитом или атопией более склонны к рецидивирующему или резистентному герпетическому кератиту. Рецидив возникает из-за того, что вирусная инфекция герпеса поражает большую часть населения (первая инфекция может появиться в раннем детстве даже в виде простуды). После первой инфекции, которая никогда не проходит, но наша иммунная система её контролирует и блокирует вирус в лимфатических узлах организма. В ранее упомянутых ситуациях, когда появляется определенная иммуносупрессия, вирус использует возможность покинуть в ганглии и воздействовать на некоторые части тела, главным образом на губы.
Герпетическая первичная инфекция обычно встречается у маленьких детей, но в простудной форме и не требует лечения. Тем не менее, герпетический кератит проходит с симптомами, как у взрослых, где наиболее распространено легкое эпителиальное воспаление. Несмотря на это, родители должны быть очень внимательными и следить за возможными рецидивами.
Кератит – заболевание, которое характеризуется воспалением роговой оболочки глаза. Оно сопровождается выраженным помутнением роговицы и частичной утратой остроты зрения. По частоте заболеваемости кератит занимает второе место после конъюнктивита среди воспалительных заболеваний глаз. Поражать роговицу кератит может как на одном, так и на двух глазах одновременно.
Причины
Кератит глаз возникает как результат воздействия внешних и внутренних факторов. Среди причин воспаления роговицы, вызванных внешними факторами, выделяют:
- инфекционные бактериальные заболевания (стрептококк, стафилококк, гемофильная и кишечная палочки, пневмококк);
- грибковые заболевания (кандида, аспергила, фузария);
- травмы глаза (попадание инородного тела, химический или лучевой ожог, неправильный способ ношения контактных линз).
- туберкулезный, гематогенный, сифилитический;
- нейрогенный;
- аллергический;
- дистрофический;
- авитаминозный;
- результат опухоли роговой оболочки глаза;
- герпетический;
- неизвестной природы.
Самым распространенным видом заболевания является вирусный кератит. В основном, случаи заболевания фиксируются у детей и подростков из-за несформированной иммунной системы, а также у взрослых, подверженных стрессам, переохлаждениям, снижениям защитной функции иммунной системы. В этих случаях вирусное воспаление роговицы является одним из проявлений общего состояния больного. Наиболее часто вызывает вирусную форму кератита простой и опоясывающий герпес, который относится к группе фильтрующих нейродермотропных вирусов. Выделяют первичный и послепервичный кератит, спровоцированный вирусом герпеса.
Первичную стадию болезни фиксируют у детей в возрасте от полугода до 5 лет. Послепервичную стадию – у детей от 3 лет и взрослых, подверженных ослаблению защитной функции организма.
- везикулезный, для которого характерны мелкие серые пузырьки на роговице. Лопаясь, пузырьки оставляют на оболочке глаза язвы, которые затягиваясь, образуют штрихи и пятна;
- древовидный, который возникает при активном развитии везикулезного кератита. При этой форме заболевания участки поражения расползаются по нервным волокнам. Каждый второй случай заболевания герпесным кератитом имеет форму древовидного воспаления роговицы;
- метагерпетический (амебовидный) – промежутночная форма болезни между поверхностным и глубоким поражением роговой оболочки глаз. Эта форма болезни сопровождается резкой потерей остроты зрения;
- дисковидный – поражение глубоких отделов роговой оболочки глаз, при котором она мутнеет и становится эрозированной. При этом эпителий отекает, появляются воспалительные очаги, наблюдается складчатость десцеметовой оболочки (одного из слоев роговицы).
Симптомы
Сигналами организма, которые свидетельствуют о воспалении роговой оболочки глаза являются:
Однако существуют и специфические симптомы, которые указывают на конкретную форму болезни, поскольку при диагнозе кератит симптомы зависят от причины возникновения воспаления роговицы глаз. Так, вирусный кератит можно отличить среди других видов болезни по наличию пузырьковых высыпаний, пятен и штрихов неправильной, ассиметричной формы, невралгии тройничного нерва.
Первичный герпесный кератит характеризуется острым течением: помимо основных симптомов наблюдается пузырьковая сыпь на веках, губах, крыльях носа и других участках кожи. На роговице видны светлые очаги помутнений, пузырьки.
Для послепервичного герпесного кератита характерен отек роговицы, спазматическое смыкание век (блефароспазм), замедление регенерации поврежденного эпителия;, наблюдается постепенное врастание новообразованных сосудов в роговицу. Резко снижается или полностью пропадает чувствительность роговицы глаза. Протекает такая форма болезни около 2-3 недель.
Грибковый кератит, также известный как кератомикоз, зачастую заносится в глаза через механические повреждения слизистой оболочки глаза злаковыми культурами, древесиной, землей, на которых присутствуют грибы (плесневые, дрожжевые, лучистые). На роговице появляется помутнение, на месте поражения наблюдается уплотнение в виде скопления клеточных элементов и крови (инфильтрат), которое может иметь приподнятые края.
В результате осложнений воспалительных заболеваний глаз, таких как блефарит, конъюнктивит, мейбовит, развивается поверхностный краевой кератит. Это происходит из-за того, что на фоне основного воспалительного заболевания нарушается питание роговой оболочки глаза, поскольку она сдавливается воспаленными и отекшими веками, конъюнктивой. На поврежденной, сдавленной роговице появляются уплотнения, после которых образуются язвы – они и беспокоят больного. При этом симптомы краевого кератита не имеют специфических отличий от стандартной клинической картины болезни.
Люди пожилого возраста подвержены появлению краевой язвы роговицы, как следствия нарушений трофики организма. Вызывают эту болезнь патологии и кератиты невыясненной причины.
Ползучая язва роговицы возникает после повреждений на передней поверхности роговой оболочки глаза. От обычной язвы она отличается наличием гноя и вовлечением радужки в воспалительный процесс. Непроникающие травмы глаза, контузии, попадание инородного тела, химические и термические ожоги вызывают травматический кератит. Этот вид воспаления роговой оболочки глаз также непосредственно связан с профессиональными заболеваниями.Вызывать его могут такие причины:
- пыль – регулярное попадание металлической, текстильной, угольной, цементной, известковой пыли вызывает воспалительные заболевания органов зрения: коньюктивит, кератит, кератоконьюктивит;
- химические вещества в виде испарений, пыли, газа вызывают кератоконьюктивиты;
- излучение – вызывает ожоги глаз, светобоязнь, частое смыкание век. Отложение металлов в организме снижает остроту зрения.
Диагностика
Диагностика кератитов, вызванных внешними факторами, заключается в исследовании уплотнений на роговой оболочке (инфильтрата). Для этого производится анализ – соскоб, который впоследствии и является материалом для изучения.
Кератиты, причиной которых являются внутренние нарушения организма, диагностируются с помощью общелабораторных исследований. Для постановки точного диагноза проводят биомикроскопию глаза щелевой лампой.
Лечение
При заболевании кератит лечение проводится только после выяснения причины воспаления роговицы глаз квалифицированным офтальмологом. Сам процесс лечения должен происходить на стационаре под наблюдением офтальмолога в течении 2-4 недель в зависимости от стадии болезни и состояния пациента.
Вирусная форма болезни излечивается при назначении противовирусных препаратов и иммуномодуляторов. Диагностирование вторичной инфекции требует лечения антибиотиками.
Лечение грибкового кератита заключается в назначении противогрибковых препаратов, к которым чувствителен обнаруженный на роговице вид грибов. Затяжная форма болезни требует также послойной лечебной кератопластики – микрохирургической операции по частичной или полной замене роговицы глаза.
Травматическая природа кератита лечится с помощью глазных капель, которые содержат противовоспалительные средства, вещества, ускоряющие регенерацию тканей, витамины. Они снимают воспаление, улучшают трофику и ускоряют эпителизацию.
При всех видах кератита для снятия болевого синдрома назначают капли с болеутоляющими или анестезирующими веществами в составе.

Диагностировать кератит, как и всякое заболевание, можно только после детального обследования, помогающего определить характер патологии, ее степень, влияние, оказываемое на другие структуры глаза. Кератит является очень серьезным заболеванием, с лечением которого нельзя медлить.
Общие сведения о болезни
Воспаление роговицы в области прозрачной оболочки свидетельствует о кератите. Его виды весьма многообразны, от бактериального и грибкового до гиповитаминозного и сифилитического. В случае воспалительного процесса в ветви тройничного нерва развивается кератит дистрофический.
Передняя часть глазного яблока покрывается роговицей в виде линзы серповидной формы. Роговица служит защитой для глаза и осуществляет функцию рефракции. Негативные изменения роговицы вызывают ее помутнение и, как следствие, нарушение зрения.
Роговица отличается высокой чувствительность. Она остро реагирует на воздействие микроорганизмов и становится показателем многих проблем со здоровьем. На состояние роговицы влияет нарушение функции гормонов, слабый иммунитет, гиповитаминоз, нарушения обмена.
В роговице отсутствуют сосуды, но в большом количестве имеются высокочувствительные нервные окончания. Именно они являются основой для симптомов, таких как жжение в глазах, боль, высокая восприимчивость света. Такое состояние сопровождается спазмом век и обильным слезотечением.
Тщательный осмотр позволяет заметить признаки помутнения роговицы, снижение ее блеска, изъявления на ее поверхности, гной в коньюнктивальном мешке.
Лечение кератита за границей состоит из совокупности ряда мероприятий, как общих, так и местных. У роговицы неплохие способности к восстановлению, поэтому с лечебным процессом не стоит затягивать.
Методики лечения кератита
Кератит в запущенных формах вызывает изменения роговицы в необратимой форме. Она мутнеет, деформируется. Подобный процесс может спровоцировать патологию глубоких слоев глазного яблока, что ведет к потере зрения.
Глаз представляет собой очень тонкий и чувствительный орган, диагностика которого и лечение может осуществляться только на основе самых современных технологий. По этой причине пациенты, страдающие кератитом, все чаще обращаются к зарубежным специалистам.
Во многих случаях выбор падает на израильскую медицину. Лечение кератита в Израиле отличается высоким профессионализмом. Оно выстраивается по индивидуальным показаниям на данных всестороннего обследования.
Лечебные меры при кератите оказываются комплексно. Боли снимаются, устраняется светобоязнь, оказывается глубокое давление на возбудителей болезни. В результате принятых мер происходит улучшение состояния самой роговицы, приходят в норму обменные процессы.
Для лечебных процедур используются анестезирующие капли для глаз, отличающиеся многообразием видов, антибиотики, антисептики, иммунные препараты, противовирусные и рассасывающие средства. В лечении участвуют биостимуляторы и витамины разных групп.
Качественное лечение, свойственное израильским клиникам, помогает устранить возбудителя, значительно уменьшить поражение роговицы и, конечно, сохранить основные функции глаза.
При желании воспользоваться услугами израильских офтальмологов возможно лечение заболеваний глаза с doctoroculist.com.
Врачи, осуществляя лечение кератита, преследуют несколько целей. Во-первых, устраняется характерная для болезни симптоматика, во-вторых, снимается воспаление. В-третьих, что немаловажно, предупреждается развитие возможных, но нежелательных осложнений.
Для достижения перечисленных задач назначается комплексное лечение, включающее одновременно несколько методов.
На фоне развития вследствие кератита тяжелых последствий, кератоконуса или помутнения роговицы, наиболее рационально хирургическое лечение. Пациента готовят к кератопластике.
Выполнение вмешательства проводится опытными хирургами, использующими в ходе операции новейшие лазерные и микрохирургических технологии. Суть методики состоит в осуществлении пересадки роговицы от донора.
На сегодня врачами освоены три вида пересадки. Она может быть полной, а также частичной. Инновационные приборы позволяют пересаживать даже слои роговицы, а не только ее целиком. Применяемый при вмешательствах лазер дает возможность достигать высокой точности и результативности при полном отсутствии необходимости в швах.
Любой вид пересадки осуществляется по современным офтальмологическим стандартам с использованием прекрасного оборудования.

Воспаление роговицы – кератит – тяжёлое заболевание, приводящее к нарушению прозрачности роговицы, резкому снижению зрения и распространению воспалительного процесса вглубь глаза.
Причина кератитов – инфекция. Наиболее опасными являются герпетический вирус, грибки, протозойная инфекция, сине-гнойная палочка, псевдомона.
Инфицирование роговицы провоцирует травма, которая может быть вызвана как простой механической травмой глаза, так и ношением линз.
Вирусные кератиты часто развиваются на фоне снижения общего иммунитета организма.
Как правило, кератиты сопровождаются покраснением глаза, слезотечением, светобоязнью, резкими болями.
Снижение зрения и боли в глазу вызывают резкий дискомфорт и полностью лишают возможности вести обычный образ жизни.
Лечатся кератиты с помощью специфических для каждой конкретной инфекции антибиотиков, противовирусных и противовоспалительных препаратов. Лечение обычно долгое и не всегда приводит к полному излечению. После тяжёлых кератитов навсегда остаётся помутнение роговицы – бельмо, существенно снижающее зрения и ухудшающее косметический вид человека.
Многие кератиты имеют рецидивирующий (повторяющийся) характер и каждая последующая атака воспаления вызывает всё большие изменения в роговице.
Наиболее тяжело поддаются лечению герпетические, протозойные и грибковые кератиты. Иногда медикаментозная терапия бессильна.
Сегодня появился новый метод лечения тяжёлых воспалительных заболеваний роговицы. Этот метод называется кросс-линкинг роговицы.
Суть метода заключается в том, что с помощью специального прибора – лампы Зайлера, производится полная стерилизация роговицы (т.е. уничтожается вся инфекция в толще роговицы) с помощью специально сфокусированного гомогенизированного монохромного ультрафиолетового излучения.
Одновременно устраняется отёк роговицы, вызванный воспалительным процессом.
Достаточно одной процедуры, чтобы остановить воспалительный процесс и ликвидировать инфекцию.
После проведения процедуры проходит боль, успокаивается глаз, роговица становится прозрачной.
Сегодня для тех, кто страдает от тяжёлых форм кератитов , появилась надежда!
Кросс-линкинг применяется и при эпителиально-эндотелиальных дистрофиях роговицы, которые являются одним из редких, но серьёзных осложнений хирургии катаракты. Декомпенсация роговицы после операции приводит к её отёку, нарушению прозрачности и целостности поверхностного слоя. В результате значительно снижается зрение, появляются боли, светобоязнь и слезотечение. Пациенты вынуждены постоянно проводить противовоспалительное лечение либо прибегать к пересадке роговицы.
С помощью кросс-линкинга устраняется отёк роговицы за счёт уплотнения слоёв коллагеновых волокон, улучшается зрение, исчезает либо значительно уменьшается дискомфорт и боли.
Историческая справка:
В 2008 году профессор Зайлер получил на своё инновационное изобретение высшую награду в офтальмологии – премию Келлмана.
Метод кросс-линкинга применяется с 1996 года для лечения тяжёлых заболеваний роговицы.
В Украине впервые метод был применён в медицинском центре АЙЛАЗ.
Сегодня наша клиника имеет самый большой опыт в Украине.
Медицинский центр АЙЛАЗ официально сертифицирован к применению метода, специалисты центра прошли обучение в Швейцарии и Германии и имеют соответствующие дипломы.
Медицинский центр АЙЛАЗ сертифицирован как официальный центр по обучению методике кросс-линкинга врачей Украины.
При заболеваниях роговицы, помимо базового обследования , необходимо обязательно провести слудующие специальные исследования.
Оптическая пахиметрия и топография роговицы – Orbiscan (Bausch&Lomb, США) – бесконтактный прибор, позволяющий за 2.5 секунды произвести измерения в 9 тысячах точек роговицы по следующим параметрам:
- полная топография передней поверхности роговицы,
- полная топография задней поверхности роговицы,
- полная оптическая
пахиметрия – толщина роговицы по всей площади, - глубина передней камеры глаза,
- диаметр зрачка,
- ширина угла передней камеры глаза.

Общий вид прибора – Orbiscan (Bausch&Lomb, США)
Зрительный нерв – структура, которая обеспечивает передачу зрительной информации с сетчатки в головной.
Герпетический кератит – это заболевание вирусной природы, которое развивается в результате попадания.
Птоз – это опущение верхнего века. Часто встречается односторонний птоз, однако возможно опущение.
Дакриоцистит – это прогрессирующее хроническое заболевание в офтальмологии, которое характеризуется.
Зрительная стимуляция – это физиотерапевтическая процедура, направленная на диагностику, профилактику.
Соответствие международным стандартам ISO 9001:2015.
Сегодня это самая эффективная операция по коррекции зрения.
Пожизненная гарантия на качество проведенных операций.
Внедряются новые технологии и методики, приносящие стабильно успешный результат.




Герпетический кератит – это заболевание вирусной природы, которое развивается в результате попадания на роговицу вируса простого герпеса, при условии снижения местной иммунной защиты.
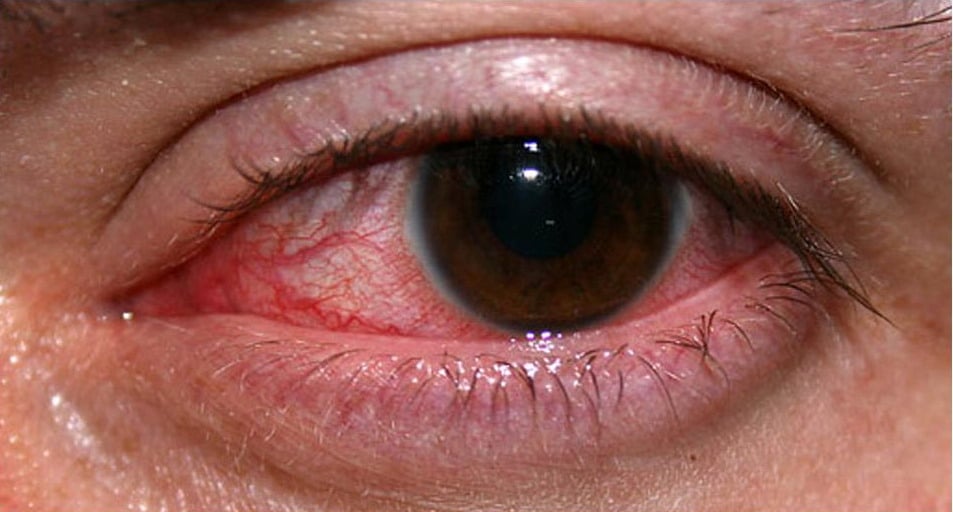
- грипп и группа простудных заболеваний,
- травматизация роговицы,
- переохлаждение,
- слишком длительное пребывание на солнце,
- одонтогенные инфекции,
- аллергические реакции,
- лечение кортикостероидными препаратами,
- комплекс перечисленных факторов.
- покраснение глаза,
- слезотечение,
- выраженный болевой синдром.
Также пациент может отмечать изменение остроты зрения.
- Клиническая диагностика основана на расспросе больного, осмотре при помощи щелевой лампы.
- Лабораторная диагностика подразумевает использование метода иммунофлюоресценции.
Буллезная болящая кератопатия – это дистрофическое заболевание роговицы, которое возникает из-за потери поверхностного эпителиального слоя, выполняющего защитную функцию.
- отека,
- помутнения,
- формирования пузырьков (название заболевания происходит от греческого bulla – пузырек).
- снижение зрения,
- резкие боли,
- слезотечение и светобоязнь.
- врожденное,
- приобретенное (вторичное).
Приобретенная эндотелиально-эпителиальная дистрофия нередко развивается в результате травматичных хирургических вмешательств на глазном яблоке.
- осмотр при помощи щелевой лампы,
- зеркальная микроскопия эндотелия роговицы.
- консервативное – противовоспалительные и обезболивающие капли, гели,
- хирургическое – сквозная пересадка роговицы с применением криопексии дефектной эндотелиальной ткани, а также кератопластика послойным методом.
Рецидивирующая эрозия роговицы – это заболевание, обусловленное поражением глаза герпетической инфекцией.
Провоцирующим фактором нередко является травма (попадание в глаз ветки, бумаги, пыли). Заболевание протекает с периодами мучительных рецидивов, которые сменяются ремиссиями.
Заболевание часто развивается у женщин на фоне иммунодефицита, причиной которого стала предшествующая гормональная терапия (искусственное оплодотворение, лечение бесплодия и т. д.)
- боли, преимущественно ночные и утренние,
- покраснение глаз,
- слезотечение и светобоязнь.
Также используется методика противогерпесной вакцинации.
- послойная и сквозная кератопластика,
- микродиатермокоагуляция,
- аутоцитокинотерапия (интракамеральная, наружная).
Хороший эффект имеют сочетание хирургического лечения в комплексе с противогерпесной вакцинацией.
На долю заболеваний роговой оболочки глаза приходится, по современным оценкам, свыше 25% в общем потоке офтальмологической патологии. Кроме того, такими заболеваниями обусловлено около 50% случаев приобретенного слабовидения и тотальной слепоты.
Кератит – воспаление роговицы; соответственно, язвенный кератит (как разновидность кератитов вообще) представляет собой деструктивный, изъязвляющий воспалительный процесс в роговой оболочке. Это всегда серьезная проблема, действительно чреватая глубоким снижением или полной утратой зрения.
Роговая оболочка выполняет, в основном, защитные функции, в то же время являясь первой преломляющей средой на пути воспринимаемого глазом светового потока. Иными словами, для полноценной и корректной фокусировки роговица, – как и другие оптические среды глаза, – должна иметь строго определенную форму (прежде всего, определенный радиус сферичности), обладать равномерной кривизной и быть абсолютно прозрачной.
Вместе с тем, роговица богато иннервирована нервными окончаниями; этим, в частности, объясняется ее высокая чувствительность и смыкательный рефлекс век при малейшем прикосновении к внешней, сравнительно плотной роговой оболочке глазного яблока.
Язва роговицы (ulcus corneae) является наиболее тяжелой формой кератита. Напомним, что отличие язвы от банального катарального воспаления или поверхностной эрозии заключается в том, что язва как незаживающий воспалительный процесс проникает в глубокие слои пораженной ткани (прободная язва разрушает ткань насквозь) и, даже зарубцевавшись, всегда оставляет после себя необратимый дефект. В случае язвенного кератита язвы обычно носят кратерообразный характер; остаточный рубцовый дефект называют бельмом. Изъязвляющий процесс роговицы может быть локализован в разных ее участках, но в центральной зоне (перед радужной оболочкой и зрачком) он протекает тяжелее и во всех случаях приводит к утрате зрения, – в лучшем случае, частичной.
Классический этиопатогенез язвенного кератита заключается в микротравматизации роговицы с последующей инвазией и активизацией патогенной (или условно-патогенной) флоры из конъюнктивального мешка и/или слезных путей. В качестве возбудителя чаще всего выступают бактериальные культуры – стафилококки, стрептококки, псевдомонады и т.п. Широко распространены также вирусные кератиты (преимущественно герпесвирусные). Грибковые и протозойные (хламидийные, акантамебные) язвенные кератиты встречаются реже; они отличаются терапевтической резистентностью, зачастую тяжелым или очень тяжелым течением.
Неинфекционные язвы роговицы обусловлены дегенеративно-дистрофическими и атрофическими процессами, синдромом сухого глаза, а также аутоиммунной атакой на собственные ткани. В частности, при системных коллагенозах может развиться т.н. разъедающая язва Мурена.
Известно множество факторов, достоверно способствующих развитию язвенного кератита:
- любые механические травмы и микротравмы роговицы, в т.ч. ятрогенные (особенно при использовании нестерильного инструментария), а также нанесенные инородными телами, запыленным воздухом и мн.др.;
- термические, химические, лучевые, световые травмы;
- любые хронические инфекционно-воспалительные процессы в глазных и смежных структурах;
- эндокринно-метаболические расстройства (сахарный диабет);
- аутоиммунные заболевания;
- неадекватное применение антибиотиков, гормонсодержащих средств, анестетиков;
- недостаточный и неправильный уход за контактными линзами;
- несоблюдение элементарных принципов гигиены органов зрения;
- (для новорожденных) заражение патогенной флорой в родовых путях инфицированной матери;
- нелеченные бактериальные, грибковые, протозойные инфекции в урогенитальной и других системах организма;
- конъюнктивиты аллергической этиологии;
- гиповитаминозы А и В, полигиповитаминозы.
Различают несколько форм язвенного кератита: простую, гнойную и ползучую язву (в других классификациях корнеальные язвы делятся лишь на два типа – разъедающие и ползучие). Ползучая язва названа так в связи с тенденцией к рубцеванию с одного края и дальнейшему распространению, расширению язвенной раны с другого – в результате язва словно смещается, ползет по роговице, оставляя за собой рубцовое бельмо.
Любой тип корнеальной язвы характеризуется интенсивной болью, гиперсекрецией слезной жидкости, светобоязнью, покраснением. В большинстве случаев имеет место гнойный, слизисто-гнойный, гнойно-некротический экссудат.
Процесс чаще носит односторонний характер.
Как показано выше, начало язвенного кератит может быть спровоцировано хроническим воспалением в смежных глазных или периорбитальных структурах, но верно и обратное: воспаление нередко распространяется с роговицы вовне или вглубь.
В целом, язвенные кератиты, – при всем разнообразии этиологии, клинических форм и типов течения, – представляют собой мучительное, изнурительно-болезненное состояние с неблагоприятным прогнозом в плане зрительных функций. Среди наиболее опасных осложнений – сепсис , глаукома , атрофия зрительного нерва, менингит , абсцесс мозга, орбитальный целлюлит (флегмона), панофтальмит. Последние два состояния чаще всего приходится разрешать экстренной энуклеацией – тотальным удалением глазного яблока.
Помимо стандартного офтальмологического осмотра, в целях уточняющей и дифференциальной диагностики при язвенном кератите прибегают к исследованию со щелевой лампой, окрашивающим пробам, диафаноскопии, УЗИ и другим диагностическим методам из богатого арсенала современной офтальмологии.
Для микробиологической диагностики отбирают мазок и/или соскоб (выбор конкретного метода идентификации патогена также определяется особенностями конкретного случая).
Очевидно, что первоочередной и главной задачей является элиминация инфекции. С этой целью проводится активная комплексная антисептическая терапия: в зависимости от природы и чувствительности возбудителя, назначаются антибиотики, антимикотики, противопротозойные, противогерпетические препараты; принимаются меры к укреплению общего и локального иммунитета, купированию болевого синдрома и воспалительного процесса, местной обработке. При неинфекционной этиологии назначают десенсибилизирующие, антигистаминные, иммуносупрессивные и другие препараты по показаниям. На этапе реабилитации важная роль отводится физиотерапевтическим процедурам.
Однако при язвенном кератите зачастую не обойтись без офтальмохирургического вмешательства: вскрывают переднюю камеру, обеспечивая дренаж скопившихся гнойных масс, производят антисептическую обработку, осуществляют сквозную или послойную кератопластику и т.п. В целом, техника и объем вмешательства определяются особенностями конкретного случая. В настоящее время широко применяются современные высокотехнологичные методы офтальмохирургии, позволяющие сократить объем, риски и травматичность операции до действительного минимума.
После успешной эрадикации возбудителя инфекции и полного излечения язвенного процесса во многих случаях рассматриваются возможности устранения рубцового бельма и восстановления прозрачности роговицы путем трансплантации.
Читайте также:


