Что такое ожоговая инфекция
Ограниченные по площади повреждения ожоги вызывают преимущественно местное расстройство. В результате иногда возникает быстро проходящая общая реакция. При обширных ожогах (свыше 10–20% – у лиц средней возрастной группы, свыше 5% – у детей и лиц старше 60 лет) в организме возникает комплекс общих и местных расстройств, следствием которых является развитие ожоговой болезни. В ее течении выделяют следующие периоды:
- • ожоговый шок (от 1-х до 3-х суток после травмы);
- • острая ожоговая токсемия (от 3-х до 9-х суток после травмы);
- • септикотоксемия (9-е сутки и до восстановления целости кожного покрова и ликвидации инфекционных осложнений);
- • реконвалесценция (до восстановления двигательных функций и возможности самообслуживания).
В I960 г. Франком был предложен прогностический показатель – индекс тяжести поражения (ИТП), основанный на оценке глубины и обширности поражения и выражающийся в условных единицах. При этом каждый процент поверхности ожога II – III А степени эквивалентен 1 ед. индекса, а глубокого III Б – IV степени – 3 ед. Ожоги первой степени не учитываются.
При наличии ожогов дыхательных путей к ИТП прибавляют 30 ед.
У лиц в возрасте от 16 до 50 лет при индексе тяжести поражения до 60 ед. прогноз благоприятный, 60–120 ед. – сомнительный и свыше 120 ед. – неблагоприятный.
У детей и пациентов старше 50 лет при ИТП до 29 ед. прогноз благоприятный, 30–60 ед. – сомнительный и более 60 ед. – неблагоприятный.
В основе ожогового шока лежат расстройства гемодинамики с преимущественным нарушением микроциркуляции и обменных процессов в организме пострадавшего.
В период ожогового шока (первые 2–3 дня) особое значение имеют расстройства кровообращения. Уже в первые часы после получения обширных ожогов уменьшается объем циркулирующей крови за счет падения как объема циркулирующей плазмы, так и объема циркулирующих эритроцитов. Основной причиной уменьшения объема циркулирующей плазмы является резкое повышение проницаемости капилляров в обожженной зоне. Другая причина раннего падения минутного объема кровообращения после тяжелых ожогов – ухудшение сократительной способности миокарда.
Расстройства кровообращения, в том числе и в гепатопортальной системе, являются основной из причин нарушения функции печени: антитоксической, белковообразовательной, экскреторной. О нарушении функции печени свидетельствуют повышение уровня билирубина в сыворотке крови и гипергликемия.
Клинические проявления ожогового шока не имеют характерных диагностических признаков.
У пострадавшего в состоянии шока артериальное давление заметно не меняется, пациент находится в сознании и в раннем периоде не производит впечатления тяжелобольного, поскольку компенсаторные механизмы в этот период еще способны компенсировать основные нарушения гомеостаза. Если же больной с ожогами находится в бессознательном состоянии, необходимо выяснить причину и исключить комбинированные поражения (черепно-мозговую травму, отравление продуктами горения, алкогольное или наркотическое опьянение и др.).
Следует иметь в виду, что ожоговый шок у детей и лиц старше 60 лет может возникнуть при меньшей площади поражения (от 5% поверхности тела) и протекать тяжелее.
После выхода обожженного человека из состояния шока начинается резорбция жидкости из очага поражения, что приводит к быстрому распространению токсических веществ в организме. Через двое или трое суток после тяжелого ожога на первый план выступают симптомы интоксикации: повышается температура тела, появляются разнообразные расстройства в ЦНС.
В развитии острой ожоговой токсемии определенная роль принадлежит бактериальному фактору. Возможность самозаражения в патогенезе "колонизации инфекцией" раны очень высока. Сама специфика термического поражения способствует созданию благоприятных условий для генерализации инфекции. Утрата пострадавшим кожных покровов, дезорганизация важнейших нейротрофических и обменных функций организма, резкое снижение и продолжительное угнетение защитных факторов иммунитета приводят к распространению инфекции в месте ожога.
Конец периода ожоговой токсемии при тяжелых ожогах переходит в третью стадию – септикотоксемию, когда инфекция гематогенным путем распространяется по организму, что нередко приводит к летальному исходу. Этот период ожоговой болезни наблюдается только при обширных и глубоких ожогах. В начале этого периода ожоговая септикотоксемия обусловлена отторжением некроза в ране, нагноением. В дальнейшем, после отторжения некроза и развития грануляционной ткани, все нарушения связаны со значительными потерями белка через рану и продолжающимся нагноением.
В четвертой стадии ожоговой болезни – стадии реконвалесценции – происходит восстановление утраченных двигательных функций. Этот период реабилитации может быть довольно длительным. Нередко возникает необходимость реконструктивных операций.
Химически ожоги по глубине поражения подразделяют на четыре степени:
- • ожоги I степени характеризуются лишь умеренно выраженными воспалительными явлениями, гиперемией и отеком кожи;
- • химический ожог II степени проявляется гибелью эпидермиса на различном уровне, а иногда и верхних слоев дермы;
- • при химических ожогах III степени происходит омертвение всех слоев кожи, нередко и подкожного жирового слоя;
- • ожог IV степени характеризуется гибелью кожи и глубжележащих тканей: фасции, мышц, костей.
При химических ожогах наиболее часто встречаются ожоги серной и соляной кислотами. В результате действия кислоты на кожу возникает коагуляция тканевых коллоидов и образуется сухой струп, препятствующий дальнейшему проникновению кислоты. При оказании первой помощи обычно бывает достаточно длительного (20–30 мин) промывания водой пораженного участка. Применение растворов щелочей (бикарбоната натрия и др.) не является эффективным средством. Дальнейшее лечение ожогов кислотами не отличается от лечения термических ожогов, однако ожоги кислотами чаще приводят к образованию келоидных рубцов и контрактур.
Ожоги каустической содой встречаются наиболее часто. Щелочи вызывают влажный (колликвационный) некроз, так как щелочи расщепляют белки, образуя щелочные протеинаты, омыляют жиры, легко проникают в глубжележащие ткани. Ткани, подвергшиеся некротическому воздействию, в течение многих дней содержат щелочи. Длительного и обильного промывания водой при оказании первой помощи бывает достаточно, если промывание производят тотчас после ожога. Исключение составляют ожоги негашеной известью, так как смешение ее с водой вызывает сильную экзотермическую реакцию. Поэтому после механического удаления части извести используют промывание оливковым маслом или жидким вазелином. Дальнейшее лечение проводится как при термических ожогах.
Следует помнить, что при воздействии различных химических веществ могут наступить дегенеративные изменения со стороны внутренних органов и интоксикация.
Ограниченные по площади повреждения ожоги вызывают преимущественно местное расстройство. В результате, иногда, возникает быстро проходящая общая реакция.
При обширных ожогах (свыше 10-20% - у лиц средней возрастной группы, свыше 5% - у детей и лиц старше 60 лет) в организме возникает комплекс общих и местных расстройств, следствием которых является развитие ожоговой болезни.
В ее течении выделяют следующие периоды.
- Ожоговый шок (1-3 суток после травмы).
- Острая ожоговая токсемия (3—9 суток после травмы).
- Септикотоксемия (9-е сутки и до восстановления целости кожного покрова и ликвидации инфекционных осложнений).
- Реконвалесценция (до восстановления двигательных функций и возможности самообслуживания).
Н. Frank (1960) предложил прогностический показатель - индекс тяжести поражения (ИТП), основанный на оценке глубины и обширности поражения и выражающийся в условных единицах. При этом каждый процент поверхности ожога II - ША ст. эквивалентен 1 единице индекса, а глубокого III Б- IV ст. - 3 единицам. Ожоги первой степени не учитываются.
При наличии ожогов дыхательных путей к ИТП прибавляют 30 единиц.
У лиц в возрасте от 16 до 50 лет при индексе тяжести поражения до 60 единиц прогноз благоприятный, 60- 120 единиц - сомнительный и свыше 120 единиц - неблагоприятный.
У детей и пациентов старше 50 лет при ИТП до 29 ед. прогноз благоприятный, 30-60 ед. - сомнительный и более 60 ед. - неблагоприятный.
В основе ожогового шока лежат расстройства гемодинамики с преимущественным нарушением микроциркуляции и обменных процессов в организме пострадавшего.
В период ожогового шока (первые 2-3 дня) особое значение имеют расстройства кровообращения. Уже в первые часы после получения обширных ожогов уменьшается объём циркулирующей крови за счет падения как объема циркулирующей плазмы, так и объема циркулирующих эритроцитов. Основной причиной уменьшения объема циркулирующей плазмы является резкое повышение проницаемости капилляров в обожженной зоне. Другая причина раннего падения минутного объема кровообращения после тяжелых ожогов- ухудшение сократительной способности миокарда.
Расстройства кровообращения, в том числе и в гепатопортальной системе, являются основной из причин нарушения функции печени: антитоксической, белковообразовательной, экскреторной. О нарушении функции печени свидетельствуют повышение уровня билирубина в сыворотке крови и гипергликемия.
Клинические проявления ожогового шока не имеют характерных диагностических признаков.
У пострадавшего в состоянии шока артериальное давление заметно не меняется, пациент находится в сознании и в раннем периоде производит впечатления тяжелобольного, поскольку компенсаторныые повторные механизмы в этот период еще способны компенсировать основные нарушения гомеостаза. Если же больной с ожогами находится в бессознательном состоянии, необходимо выяснить причину и исключить комбинированные поражения (черепно-мозговую травму, правление продуктами горения, алкогольное или наркотически опьянение и др.).
Следует иметь в виду, что ожоговый шок у детей и лиц старше 60 лет может возникнуть при меньшей площади поражения (от 5% поверхности тела) и протекать тяжелее.
После выхода обожженного из шока начинается резорбция жидкости из очага поражения, что приводит к быстрому распространению токсических веществ в организме. Через 2-3 суток после тяжелого ожога на первый план выступают симптомы интоксикации: повышается температура тела, появляются разнообразные расстройства в центральной нервной системы.
Конец периода ожоговой токсемии при тяжелых ожогах переходит в третью стадию - септикотоксемию, когда инфекция гематогенным путём распространяется по организму, что нередко приводит к летальному исходу. Этот период ожоговой болезни наблюдается только при обширных и глубоких ожогах. В начале этого периода ожоговая септикотоксемия обусловлена отторжением некроза в ране, нагноением. В дальнейшем, после отторжения некроза и развития грануляционной ткани, все нарушения связаны со значительными потерями белка через рану и продолжающимся нагноением.
В четвёртой стадии ожоговой болезни - стадии реконвалесценции - происходит восстановление утраченных двигательных функции. Этот период реабилитации может быть довольно длительным. Нередко возникает необходимость реконструктивных операций.
Институт неотложной и восстановительной хирургии АМН Украины, Донецк
Глубокие термические повреждения покровов продолжают оставаться одной из актуальных проблем неотложной и восстановительной хирургии. Не случайно эта тематика постоянно включается в программу всех съездов хирургов Украины. Несмотря на достижения комбустиологии, летальность среди обожженных за последние годы продолжает расти. Основной причиной летальных исходов остаются осложнения ожоговых ран и ожоговой болезни. Тем не менее, этот вопрос считается недостаточно изученным, а имеющиеся классификации осложнений ожогов — условными.
Изучение этиологических особенностей субфасциальных повреждений ( ожогов электрическим током, контактных термических и пламенем) у 326 больных позволили впервые уточнить их патогенез и определить осложнения, которые могут возникнуть лишь при ожогах IV степени. Для ранней диагностики осложнений ожогов и уточнения их характера больным проводились специальные обследования: ультразвуковая допплерография, флебография, селективная ангиография, электронейромиография, компьютерная томография. Изучали свертывающую и антисвертывающую системы крови; проводили гистологическое, кристаллографическое исследование биоптатов различных тканей в зоне повреждения и паранекроза и бактериологическое исследование отделяемого ран.
У 1486 больных (39,7%) выявлены различные осложнения ожоговых ран, которые систематизированы и предложены нами в виде классификационной таблицы (табл. 1).
Осложнения ожоговых ран разделяем на первичные, которые наступают непосредственно во время травмы, вторичные, связанные с развитием инфекции в ранах и распространением её в различных тканях и органах, и поздние осложнения, возникающие после заживления или оперативного закрытия ожоговых ран.
Осложнения ожоговых ран
Таблица 1.
Первичные
Коагуляция и тромбоз сосудов
Гематома
Ушиб
Перелом и вывих костей
Отрыв сегмента конечности
Вторичные (инфекционные) осложнения
Кости и суставы
Абсцесс
Целлюлит
Флегмона
Гнойный затёк
Гангрена
Арозивное кровотечение
Эмболия
Флеботромбоз
Неврит
Артрит
Хондропери-хондрит
Эндомиокардит
Менингоэнце-фалит
Гепатит
Пиелонефрит
Эрозивно-язвенный гастроэнтерит
Отит
Экзема
Рубцовые контрактуры
Синдактилии
Алопеция
Рак кожи
Невриты
Трофические язвы
Анкилозы
Вывихи
Хронический гепатит
Хронический пиелонефрит
Амилоидоз почек
Первичные термические осложнения, по нашим наблюдениям развиваются только при субфасциальных ожогах (IV степени) и проявляются у 13,5% таких пострадавших обугливанием, мумификацией мягких тканей и костей, коагуляцией с последующим тромбозом магистральных артерий и вен. В некоторых случаях эти поражения сочетаются с механическим повреждением — разрывом мягких тканей, отрывом сегментов конечностей, образованием гематом, переломами и вывихами костей (рис.1). Причинами механических повреждений в месте ожоговой раны являются: баротравма (при взрывах в закрытом помещении), падение с высоты при утрате сознания, механическое воздействие электрического тока (судорожное сокращение мышц) и др. Следует также отметить, что механические повреждения, сочетающиеся с ожогами III и IV степени, могут возникать и во внутренних органах (внутричерепные гематомы, пневмоторакс, разрыв лёгкого, барабанной перепонки и др.)
Первичное развитие тромбоза магистральных сосудов при высоковольтных электрических ожогах наблюдали у 19 из 326 пострадавших от ожогов IV степени (5,7%) (рис.2).
Наиболее частый вид осложнений ожоговых ран связан с развитием и распространением инфекции. Это вторичные осложнения, которые возникли у 37% больных, имеющих различные осложнения ожогов.
Инфекционные осложнения мы разделили по анатомическому признаку в зависимости от тканей и органов, в которых развивается и распространяется инфекция (нагноение).
При глубоких ожогах у 4,4% больных развивается сетчатый лимфангоит, который может возникнуть уже на 3-5 сутки после травмы даже при поверхностном ожоге, особенно — если неквалифицировано оказана первая помощь. Возбудителем инфекции в таких случаях, чаще всего — является стафилококк, вегетирующий в виде сапрофитной флоры на неповрежденной коже.
Стволовой лимфангоит и лимфаденит — относительно редкое осложнение глубоких ожогов, частота которого составляет около 1% всех осложнений. Рожа возникает чаще всего при ожогах кожи, скомпрометированной нарушением трофики, например — в результате хронического посттромбофлебитического синдрома (ПТФС) и др. Профилактика и лечение ожогового лимфангоита и лимфаденита заключается в тщательном туалете ран, своевременном вскрытии напряженных пузырей, гигиенических ваннах, УФО, озонотерапии ран, назначении противовоспалительных и антибактериальных препаратов. Наиболее эффективными местными средствами лечения инфекций ожоговой раны и инфекционных осложнений ожоговой болезни являются 1% растворы йодопирона или йодовидона, препараты сульфадиазина серебра, церия нитрата, левомицитина, диоксидиновая мазь, банеоцин.
Целлюлит у обожженных развивается при углублении поверхностных дермальных ожогов за счет вторичного некроза в ранах, при длительном консервативном лечении глубоких ожогов или после тангенциальной некрэктомии у тучных пациентов (рис.3). Во всех случаях гнойный целлюлит отличается упорным течением, а при обширной площади его (10-15% поверхности тела) появляется угроза для жизни больных. Профилактика гнойного целлюлита связана с ранним и радикальным хирургическим лечением глубоких ожогов. У тучных пациентов операцией выбора при глубоких дермальных ожогах III степени является фасциальная некрэктомия. Лечение гнойного целлюлита у обожженных комплексное: оно направлено на коррекцию гомеостаза, иммунитета, высушивание ран с последующей радикальной некрэктомией и аутодермопластикой. Орошение раневой поверхности озоном значительно быстрее оказывает положительный результат при лечении целлюлита, что, на наш взгляд, связано не только с местным, но и общим иммуномодулирующим воздействием озона.
Абсцессы в подкожно-жировой клетчатке возникали в основном у тяжелообожженных при анергии, или как проявление сепсиса (метастатические). Отсюда исходит их профилактика и лечение.
С повреждением и некрозом мышц и фасций при ожогах IV степени связан целый ряд гнойных осложнений. Инфицирование некротизированной мышечной ткани обычно наступает рано, на 4-5 сутки после субфасциального ожога, сопровождаясь ихорозным запахом из ран и интоксикацией. В таких случаях можно говорить о гнилостном рас плавлении мышц в ранах, обычно вызванном граммотрицательной флорой.
Гнойные затёки и флегмоны развивались у больных в результате расплавления погибших мышц, распространения гноя вдоль сухожильных влагагищ и сосудисто-нервных пучков. Своевременное распознавание таких осложнений затруднительно тем, что гнойные затеки располагаются под плотным сухим некротическим струпом, и клинически не проявляются гиперемией, отеком или флюктуацией. Адекватно и своевременно выполненная некротомия и фасциотомия является надёжной профилактикой данных осложнений (рис.4).
Гангрена конечностей у обожённых развивается или вследствие первичного тотального поражения тканей, что наблюдается редко (в 1% случаев), или, чаще всего, — в результате тромбоза магистральных сосудов. В первом случае это связано с длительной экспозицией повреждающего агента при ожогах пламенем, во втором — с высоковольтными электропоражениями. Гангрену нижних конечностей у 13 больных наблюдали при ожогах пламенем. Острое развитие тромбоза плечевой артерии, обусловленного первичной коагуляцией электрическим током, привело к развитию гангрены 18 конечностей у 16 пострадавших. Следует отметить, что острое развитие ишемии проксимальных отделов конечностей с гибелью большого массива мышц (предплечье, плечо, голень, бедро) очень быстро приводит к выраженной интоксикации и почечной недостаточности. Выздоровление пострадавших в таких случаях возможно только при выполнении ранней или даже первичной ампутации конечности (1-2 сутки после травмы). Проведение некрофасциотомии может предупредить лишь вторичные изменения в тканях и уменьшить интоксикацию.
В механизме восходящего тромбоза артерий конечностей, который развивается обычно через 1,5-2 недели после ожога IV степени, без сомнения, имеет значение инфекционный фактор (7 наблюдений). То же самое, но в большей степени относится к восходящим флеботромбозам. Во всех случаях развитие флеботромбозов глубоких вен конечностей было связано с инфекцией. У 30 из 37 больных, у которых поражался илеофеморальный сегмент, осложнение совпадало с катетеризацией большой подкожной вены. Профилактика и лечение таких осложнений — антикоагулянты, антибиотики, спазмолитики, возвышенное положение и эластическое бинтование конечности.
Аррозивные кровотечения из ран возникают у 5% пострадавших от ожогов IV степени (16 больных) при отторжении некротического струпа. Некротические ткани, как известно, самостоятельно отторгаются только путем нагноения. Поэтому основная профилактика аррозивных кровотечений — ранняя некрэктомия и пластическое закрытие ран, что не всегда удается при обширных термических и особенно — электроожогах. В связи с этим показана превентивная перевязка артерий на протяжении. Тем более, что в некоторых случаях аррозивные кровотечения возникают уже на 3 — 4 сутки после травмы (3 наблюдения).
Повреждение нервных стволов конечностей при ожогах IV степени обычно сочетались с поражением сосудов, сухожилий и мышц, а клинические проявления их выражались в выпадении двигательной и чувствительной функции в соответствующих зонах.
Клинические проявления гнойной инфекции при остеонекрозах возникали через несколько недель или месяцев после ожога (наблюдали у 20 больных 6,1 % с ожогами IV степени). Часть больных (8) были уже госпитализированы с признаками остеомиелита, у остальных(12),он развился в процессе хирургического лечения. Гнойный артрит различных суставов отмечен у 25 больных (7,7%). Остеомиелиты и артриты у всех пострадавших развились и локализовались в проекции ожоговых ран, метастатических артритов и остеомиелитов у наших больных не наблюдали. Профилактика таких осложнений — своевременное хирургическое лечение — резекция костей, суставов, реваскуляризация остеонекрозов.
Известно, что хрящевая ткань суставных поверхностей при их обнажении особенно подвержена инфицированию в связи с плохой кровоснабжаемостью. Наиболее упорным и длительным течением отличаются хондриты и перехондриты ребер и ушных раковин (наблюдали у 54 больных — 2,8%) при ожогах III и IV степеней. Распространение инфекции на хрящ, по нашим данным, происходит по продолжению. В результате нагноения ран наступает отек окружающих хрящ тканей, сдавление тончайших сосудов надхрящницы — ишемия, некроз хряща и гнойный хондроперихондрит. Профилактика часто возникающих хондроперихондритов ушной раковины — ранее дренирование и катетеризация ран микроирригаторами.
Инфекционные осложнения ожоговых ран во внутренних органах в редких случаях могут развиваться при их непосредственном повреждении термическим агентом (наблюдали у 4 больных при поражении плевры и тканей головного мозга). В подавляющем большинстве случаев инфекция во внутренние органы из ран попадает лимфогенным путем. По частоте таких осложнений, влияющих на исход травмы, одно из первых мест занимает пневмония, которая диагностирована у 416 наших больных (12%). При глубоких ожогах пневмония развивается почти в 2 раза чаще — у 22,7% пострадавших (рис.5). У каждого восьмого из них наблюдали абсцедирование легочной ткани. Профилактикой пневмонии является, прежде всего, адекватная противошоковая, антибактериальная терапия, дыхательная гимнастика. Эндолимфальный путь введения антибиотиков, по нашим данным, наиболее эффективен в лечении пневмонии, в том числе — абсцедирующей.
За 7 лет в клинике наблюдали 216 больных с ожоговым сепсисом, что составляет 5,8% от всех пролеченных обожженных. Однако при глубоких ожогах сепсис развивается значительно чаще — в 12,1% случаев. При этом путь распространения инфекции различный или, лучше сказать, многообразный у обожженных. Один из вероятных и частых путей распространения инфекции — лимфогенный. При тяжелой ожоговой болезни не вызывает сомнений перемещение жизнеспособных бактерий из просвета кишечника в кровеносное русло, мезентериальные лимфатические узлы. Характерной особенностью септического очага является также развитие перифокального тромбофлебита. Вследствие бактериальных тромбоэмболий из этого источника могут возникнуть другие очаги нагноения, поддерживающие септическое состояние. Не следует также забывать о вероятности развития и ятрогенного катетерного сепсиса.
Дискутабельной, на наш взгляд, относительно ожоговой болезни представляется классификация сепсиса, принятой на Чикагской согласительной конференции. Нам предоставляется целесообразным включить в эту классификацию ранний ожоговый сепсис, рецидивирующий сепсис у обожженных, а также определить тяжесть ожогового сепсиса в зависимости от степени полиорганной недостаточности.
Эррозивно-язвенные гастриты, гастродуодениты и колиты наблюдаются, по нашим данным, у большинства пострадавших при тяжелом течении ожоговой болезни и практически — у всех умерших от нее. Причиной поражения слизистой оболочки ЖКТ являются нарушения микроциркуляции в органах и тканях, развивающиеся как основной признак ожогового шока, а пусковым моментом их возникновения служат стрессовые (гормональные) изменения при ожоговой болезни. В результате может наступить перфорация острой язвы Курлинга (наблюдали у трех пациентов-0,2%). Значительно чаще при ожоговой болезни развиваются кровотечения из острых язв ЖКТ. У 86 наших пациентов течение ожоговой болезни осложнялось желудочно-кишечным кровотечением, что составляет 8,1% больных, перенесших ожоговую болезнь.
Анемия носит у обожженных полиэтиологический характер (гемолитический, токсический, постгеморрагический, инфекционный) и манифестирует на протяжении всех периодов тяжелой ожоговой болезни.
Ожоговое (раневое) истощение — осложнение, характерное для периода септикотоксемии, в современных условиях развивается у крайне тяжелых больных или у пострадавших в результате ожоговой болезни средней или тяжелой степени тяжести, у которых проводилось неадекватное и несвоевременное лечение шока, токсемии и септикотоксемии.
Третьим видом осложнений ожоговых ран являются поздние осложнения, развивающиеся в процессе или после заживления ожогов, в периоде реконвалесценции (рис.6). Практически у всех пациентов, перенесших тяжелую ожоговую болезнь, развивается хронический пиелонефрит, гепатит и — зачастую — дистрофия миокарда. У 60,3% реконвалесцентов после глубоких ожогов выявлены признаки инвалидизации, проявляющиеся нарушением функции суставов, конечностей в результате рубцовых деформаций, контрактур и трофических нарушений. У всех этих пациентов имели место ожоговые дерматиты, экзема, значительно реже — (1,9%) ПТФС, и очень редко (0,2% случаев) — рак кожи на рубцах. Профилактикой поздних осложнений ожоговых ран, бесспорно является раннее выполнение превентивных операций у обожженных (рис.7). Лечение этих осложнений заключается в ранней реабилитации реконвалесцентов, санаторном их лечении и адекватной реконструктивно- восстановительной хирургической тактике.
Таким образом, систематизация осложнений ожоговых ран и ожоговой болезни создаёт предпосылки для профилактики и ранней диагностики осложнений что позволяет улучшить результаты лечения обожженных.
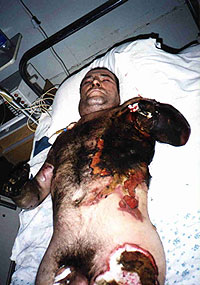
Рис.1. Отрыв сегмента конечности при высоковольтном электроожоге
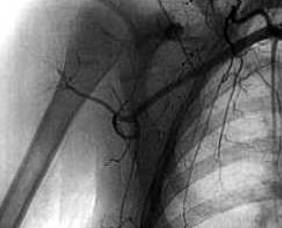
Рис.2. Тромбоз подкрыльцовой артерии при высоковольтном электроожоге
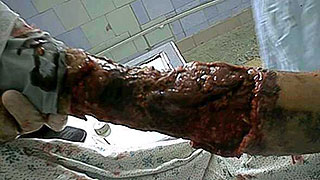
Рис.3. Некротический целлюлит
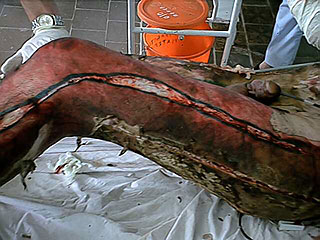
Рис.4. Декомпрессивная некротомия при циркулярном ожоге пламенем нижних конечностей

Рис.5. Плевропневмония на фоне обширного ожога

Рис.6. Алопеция после ожога и результат пластики дермотензионными лоскутами

Ожоги являются одним из наиболее часто встречающихся видов травматизма. Так, по данным 30 ожоговых центров за год за помощью обратилось около 157000 пострадавших, из них было госпитализировано 22057 пациентов, из которых у 1919 (8,7 %) больных травма закончились летальным исходом [1]. Для сравнения, в Соединенных Штатах Америки ежегодно около 2 млн человек получают ожоги, из которых приблизительно 100 тыс. требуют госпитализации и до 5000 случаев заканчиваются летально. При этом наиболее частой причиной смерти пострадавших от ожогов остаются инфекция и инфекционные осложнения ожоговой болезни, из которых превалируют пневмония и сепсис [8].
Общеизвестно, что все ожоги либо первично инфицированы, либо бактериальная обсемененность раны наступает уже в первые часы после травмы. Кроме непосредственной угрозы для жизни больного, имеющаяся инфекция значительно замедляет эпителизацию ожоговых ран, в том числе препятствуя своевременному оперативному лечению по восстановлению кожного покрова, а также ведет к формированию гипертрофических и келоидных рубцов. Инфекция ожоговых ран при длительном существовании может осложняться генерализацией, развитием сепсиса, ведет к развитию системного воспалительного ответа, результатом которого может явиться полиорганная недостаточность и смерть [2, 3, 4. 8]. Факторами риска летальности при ожогах являются:
• Неадекватная антибактериальная терапия, либо адекватная, но начало которой отсрочено более чем на 24 часа.
• Имеющиеся MRSA (метициллин-резистентные) и MRSE (аминогликозидустойчивые) штаммы микроорганизмов.
• Возраст (дети до 10 лет и взрослые старше 60 лет).
• Бактериемия, пневмония, наличие сопутствующих заболеваний.
• Не санированный первичный локус инфекции.
• Продолжительность антибактериального лечения менее 14 дней.
Таким образом, одной из основных составляющих лечения больных с термической травмой является адекватная антибактериальная защита пациента.
Инфекции у обожженных разделяют на три типа (по G. Magliacani и M.Stella, 1994) [10]:
1. Нозокомиальные инфекции, связанные с окружающей средой больницы, полирезистентной флорой, характеризующейся перекрестным инфицированием через определенные источники.
2. Ятрогенные инфекции, связанные с инвазивными диагностическими и лечебными процедурами.
3. Оппортунистические инфекции, связанные с обычной флорой и иммунокомпрометированным хозяином.
По гистологическим признакам ожоговой раневой поверхности различают стадии развития инфекционного процесса в ране (B.A. Pruitt, 1993; М.Г. Крутиков, 2000) [2, 11]:
а) поверхностная – микробы на ожоговой раневой поверхности;
б) проникновение – микроорганизмы в толще ожогового струпа;
в) пролиферация – появление и изменение численности микробов в пространстве под струпом.
а) микроинвазия – мелкие фокусы микрооргинизмов в измененной ткани соседнего с подструпом пространства;
б) генерализация – микрофокальное или широко распространенное проникновение микробов глубже в измененную подкожную ткань;
в) микрососудистая – вовлечение небольших кровеносных и лимфатических сосудов.
Условно-патогенная микрофлора выявляется на ожоговой поверхности уже в первые сутки с момента травмы. В последующем бактерии могут проникать в разрушенные волосяные фолликулы, а при глубоких ожогах ‒ в подкожно-жировую клетчатку и далее по кровеносным и лимфатическим сосудам разноситься по всему организму, вызывая генерализованную микробную инвазию. Генерализация инфекции наиболее часто происходит при площади ожоговых ран более 15 % поверхности тела (у детей до 12 лет – более 5 % поверхности тела), при площади глубоких ожоговых ран более 5 % поверхности тела, при наличии сопутствующих заболеваний (сахарный диабет, ОРВИ, пневмония, другие очаги острой и хронической инфекции), при иммунодефицитных состояниях, базисном лечении иммунодепрессантами и кортикостероидами, а также при сочетании с термоингаляционной травмой. Все перечисленные состояния требуют назначения антибактериальных препаратов по абсолютным показаниям, причем начало системной терапии антибиотиками должно происходить в первые 12–24 часа после травмы для предотвращения генерализации [4].
Адекватная стартовая антибактериальная терапия является основным фактором лечения ожоговой болезни и выживаемости пациентов. При этом при назначении антибиотиков выбранные препараты должны по возможности охватывать весь спектр потенциальных возбудителей инфекции и выбираться с учетом риска мультирезистентности возбудителей.
Цель ‒ определение оптимальных схем назначения, длительности и эффективности использования того или иного антибактериального препарата, схем перехода между препаратами и явилось целью нашей работы.
Материалы и методы исследования
За период с 2009 по 2012 гг. нами было обследовано 118 пациентов в возрасте от 18 до 65 лет с ожогами от 10 % до 35 % поверхности тела. Из них 72 пациента (61 %) были мужчины и 46 (39 %) – женщины. Из общего числа пациентов более половины (81 больной – 68,6 %) изначально при поступлении в стационар были госпитализированы в отделение реанимации и интенсивной терапии для ожоговых больных, где находились до стабилизации состояния от 8 до 35 дней. Из общего числа обследованных больных у 32 (27,1 %) были выявлены различные сопутствующие заболевания, у 26 (22 %) пациентов имелась термоингаляционная травма.
До начала антибактериальной терапии в течение первых суток с момента получения травмы у всех исследованных пациентов (100 %) был проведен бактериальный мониторинг раневых поверхностей. В последующем бактериологическое обследование повторялось каждые 5–7 дней до излечения пациента и выписки из стационара. Исследование выполнялось диско-диффузионным методом (в соответствии со стандартом NCCLS). Кроме раневого отделяемого исследовались кровь, моча, экссудат трахеобронхеального дерева, удаленные магистральные катетеры. Также использовался метод определения минимальной подавляющей концентрации препарата (МПК).
Микрофлора ожоговых ран была представлена, как правило, ассоциациями грамположительных и грамотрицательных микроорганизмов, а также грибов. Наиболее часто встречались St. aureus (40,4 %), Ps. Aeruginosa (31,6 %), реже встречались St. saprophyticus, Proteus, Candida albicans и tropicalis, Acinetobacter baumannii. Из комбинаций наиболее часто встречались Staph. aureus и Ps. Aeruginosa (41,3 %). Кроме того, в процессе лечения ожоговой травмы из всех выявленных штаммов стафилококка у 61,7 % больных выявлялись так называемые MRSA штаммы (рис. 1). Устойчивость синегнойной палочки выявлена была в 37,7 % случаев (рис. 2).
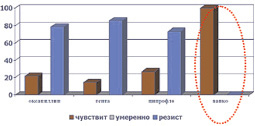
Рис. 1. Резистентность штаммов St. aureus
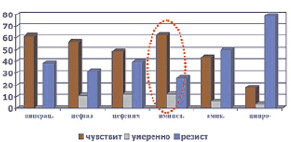
Рис. 2. Резистентность госпитальных штаммов Ps. aeruginosae
В последующем при сохраняющихся ожоговых поверхностях, при снижении чувствительности микроорганизмов к проводимой терапии, на 10–14 сутки выполнялся переход на цефалоспорины III–IV поколения (Цефотаксим, Цефепим) в сочетании с аминогликозидами (Амикацин), фторхинолоны I–II поколения (Ципрофлоксацин). Показаниями для смены антибактериального препарата были отсутствие чувствительности выделенной флоры к используемому препарату, а также отсутствие положительной динамики состояния пациента, нарастание симптомов системной воспалительной реакции через 48–72 часа.
В дальнейшем при выявлении MRSA и MRSE микроорганизмов, снижении чувствительности к вводимым антибиотикам (повышении МПК > 1 мг/л), что наблюдалось к 22–26 суткам, используемые препараты меняли на гликопептиды (Ванкомицин) и фторхинолоны III–IV поколения (Левофлоксацин, Моксифлоксацин) в качестве монотерапии, либо назначалось сочетание цефалоспоринов III–IV поколения (Цефоперазон+сульбактам, Цефепим) с гликопептидом (Ванкомицин). В некоторых случаях применялись карбапенемы (Имипинем, Меропенем) – при сохранении к ним чувствительности микроорганизмов. Использование подобной терапии осуществлялось еще в течение 8–12 дней. Кроме того, начиная с 8–10 дня от начала антибактериальной терапии из-за снижения колонизационной резистентности желудочно-кишечного тракта и повышения риска развития кандидоза, использовались противогрибковые препараты (Нистатин, Флюконазол) и пробиотики (эубиотики).
Таким образом, в процессе исследования мы, как правило, следовали классической схеме ЭСКАЛАЦИОННОЙ антибиотикотерапии, т.е. назначали изначально антибиотики с относительно нешироким спектром активности, предполагая малую вероятность наличия у пациента в ранние сроки после травмы устойчивых возбудителей [2, 4, 6, 8], а затем переходили на препараты резерва.
Увеличение продолжительности применения антибактериальных средств более 10–14 дней (несмотря на приведенные в аннотации к препаратам и описанные в руководствах по использованию лекарственных средств сроки [7]) проводилось также под контролем бактериального исследования пациентов, и было обусловлено длительностью течения болезни и особенностью лечения больных с термической травмой. Учитывалось общее состояние больного, показатели лабораторных и клинических исследований.
Критериями эффективности антибактериальной терапии явились:
• Регресс системной полиорганной недостаточности.
• Отсутствие нагноения в ране (стерильные посевы на 3,7 сутки).
• Отсутствие генерализации инфекции и вторичных очагов.
Доза вводимого препарата в некоторых случаях увеличивалась в 1,5–2,0 раза, что создавало адекватную подавляющую концентрацию препарата в крови и тканях. Увеличение дозы обусловлено не только ростом резистентности микроорганизмов, но и измененной фармакокинетикой у ожоговых больных, о чем писал Zaske et al. еще в 1976 г. К тому же бактериальный киллерный эффект не является зависимым от концентрации, а является функцией времени, в течение которого поддерживаются концентрации на уровне, приблизительно в 4 раза превышающем МПК. В то же время нет никаких доказательств того, что токсичность препарата соответствует высоким его концентрациям (Moellering R.C., 1994) [5].
Исходя из данных постулатов, в среднем, прием антибиотиков одной группы и поколения (например, цефалоспоринов II–III поколения + аминогликозида) продлевался до 30 ± 5 дней. При исследовании именно к этому времени чувствительность имеющихся на ранах микроорганизмов к данным препаратам приближалась к минимальной. Однако при увеличении длительности использования одного препарата или сочетания препаратов сохранялась возможность продолжить адекватную терапию пациентам, переходя на описанные выше схемы по эскалационной программе, не теряя возможность в случае крайней необходимости использовать препараты резерва и не формируя к ним антибиотикорезистентности.
Результаты исследования и их обсуждение
Анализируя полученные результаты исследования, нами составлены схемы оптимальной системной антибактериальной терапии ожоговой болезни (табл. 1 и 2).
Схема эскалационной антибактериальной терапии
Читайте также:


