Что такое кератит и откуда он берется
Слово – нашему эксперту, доктору медицинских наук, профессору, заведующему Отделением реконструктивной хирургии глаза НИИ глазных болезней РАМН Аркадию Каспарову.
Впрочем, кое-что общее у офтальмогерпеса (герпеса глаз) и уродливых болячек, выскакивающих на губах, все же есть. И ту и другую напасть вызывает один и тот же тип вируса – герпес (ВПГ) 1-го типа.
Путь заражения стандартный – бытовой (при поцелуе, использовании общего с больным человеком полотенца и т. д.). Стандартно и дальнейшее развитие событий: на пораженном месте образуются пузырьки, которые в скором времени лопаются, образуя язвы.
Не в бровь, а в глаз
| Внимание | |
|---|---|
| В клинической практике нередко наблюдаются рецидивы герпетического кератита после местного применения кортикостероидов. Специалисты предупреждают: использовать эти препараты нужно с большой осторожностью и под наблюдением врача. | |
Чаще всего ВПГ поражает роговицу, реже – конъюнктиву и внутренние оболочки глаза. При этом вирус, который по сути является внутриклеточным паразитом, начинает захватывать все новые и новые клетки, заставляя их производить себе подобные. Выбить захватчика с насиженного места очень сложно. Но, если этого не сделать, он принесет немало бед.
Форма и содержание
В зависимости от формы болезни герпетический кератит (воспаление роговицы глаза) может протекать остро (со слезотечением, болью, светобоязнью) и практически бессимптомно. Что представляет большую опасность. Особенно если ВПГ поразил глубокие отделы глаза. Занимая все новые площади и поражая все более глубокие слои, без своевременной диагностики и лечения вирус приводит к нарушению прозрачности роговицы и ее механической деформации с последующим образованием рубцов, что чревато падением, а то и полной потерей зрения.
Найти провокатора
| Кстати | |
|---|---|
| Офтальмогерпес – не такая уж редкая патология. Ежегодно в нашей стране регистрируется около 250 тысяч случаев этой болезни. Среди кератитов, с которыми госпитализируются больные в офтальмологические отделения, герпетические кератиты составляют от 56 до 70% и являются одной из основных причин роговичной слепоты. | |
К счастью, значительную часть герпетических кератитов можно выявить с помощью обычной щелевой лампы, которой располагают сегодня большинство офтальмологических отделений.
При более глубоких и тяжелых формах офтальмогерпеса используется другой, разработанный в нашей стране метод иммунофлюоресцентной диагностики. Материалом для исследования служат соскобы эпителия конъюнктивы и роговицы, которые делаются под местной анестезией, а затем их обрабатывают специальной сывороткой. Если во взятом образце содержится антиген ВПГ, при флюоресцентном сканировании он начинает светиться. И врачам становится понятно, с чем они имеют дело и какой тактики лечения придерживаться.
Без рецидивов!
Было время, когда лечение герпетического кератита представляло собой большую проблему. Противовирусные средства поначалу были несовершенны и давали сильные осложнения, но с появлением индукторов интерферона (в каплях и инъекциях), стимулирующих иммунитет, ситуация изменилась. Наряду с современными противовирусными и противовоспалительными каплями и мазями, препарат, ставший совместной разработкой НИИ глазных болезней и Института вирусологии, и по сей день является одним из основных при лечении этой болезни.
– Сделать так, чтобы в организме у пациента не было герпеса, мы не можем. Но добиться того, чтобы он больше не давал рецидивов, а если и повторялся, то в легкой форме, в подавляющем большинстве случаев нам удается, – рассказывает профессор Каспаров.
Большим подспорьем в этом стала и вакцинация от ВПГ, которую врачи проводят по окончании противовирусной терапии. Пять уколов внутрикожно – и об обострениях болезни можно забыть.
До победного конца?
Настоящим прорывом в лечении герпетического кератита стала цитокинотерапия – аутоклеточная технология, во время которой у пациента берется кровь из вены, обогащается индуктором интерферона, выдерживается при температуре тела в специальных термостатах, центрифугируется, а затем полученная в результате этой процедуры плазма (прозрачная часть крови) вводится под конъюнктиву или, если это необходимо, в переднюю камеру глаза.
Эффективность такого лечения высока – до 70%.
Опередить болезнь
К счастью, с такими формами офтальмогерпеса врачи сталкиваются довольно редко. В подавляющем большинстве случаев консервативных методов лечения бывает вполне достаточно. Главное – не упустить время и вовремя обратиться к офтальмологу.
А при частых рецидивах вирусного воспаления сделайте вакцинацию от ВПГ.
Проверь себя
Герпетический кератит важно не спутать с проявлениями других инфекционно-вирусных заболеваний глаз, при которых может быть:
>> большое количество гноя (что характерно для микробного конъюнктивита);
>> отек слизистой (такая картина часто наблюдается при аллергическом конъюнктивите);
>> сильнейшее покраснение глаза и небольшой подъем температуры (верный признак конъюнктивита аденовирусного происхождения).
Кератит – это воспалительное поражение роговицы, которое может вызываться как внешними факторами (травма, местное внедрение патогенных микроорганизмов), так и внутренними (ревматологические заболевания, аллергические реакции и т.д.).
Причины
Кератит глаза чаще всего вызывается вирусами, но в качестве возбудителей могут быть бактерии, грибки и простейшие. Природа воспаления роговицы не ограничивается только инфекционными факторами. Его могут вызывать как травмы, так и аллергические, аутоиммунные процессы.
Чтобы развился кератит, причины, непосредственно вызывающие воспаление, обычно сочетаются с предрасполагающими факторами, которые снижают защитные силы роговицы. К ним относится несоблюдение правил гигиены глазного яблока (например, протирание глаз грязными руками), ношение контактных оптических линз, проникновение в глаз инородных тел, перенесенные инфекции, синдром сухого глаза (обычно он провоцирует нитчатый кератит) и т.д.
Есть и специфические факторы риска. Так, точечный кератит часто развивается как реакция на солнечные лучи. Лечение обычно не требуется - через 1-2 суток эпителиальные дефекты заживают.
Очень важно четко определить причину, по которой развился кератит. Лечение будет зависеть именно от этого. Выявить причинный фактор помогает качественное обследование на современном оборудовании. Поэтому обращаться надо в достойную клинику, которая беспокоится о своей репутации и закупает новейшее оборудование, а штат укомплектовывает только лучшими врачами, постоянно повышающими свои знания в России и за рубежом (страны Европы и США). Такие клиники есть – это многопрофильные центры НИАРМЕДИК, где вас ждут 24/7 по любым вопросам, касающимся офтальмологического здоровья.

Офтальмолог (взрослый), Офтальмолог (детский)
Приём по адресу:

г. Рязань, ул. Праволыбедская, д. 40

Приём по адресу:

Москва, ул.Шипиловская, д.1

Офтальмолог (взрослый), Офтальмолог (детский), Диспансеризация
Приём по адресу:

г. Москва, ул.Маросейка, д.6-8, стр. 4

Офтальмолог (взрослый), Офтальмолог (детский), Диспансеризация
Приём по адресу:

г. Москва, Проспект Маршала Жукова, д.38 к.1, г. Москва, ул.Маросейка, д.6-8, стр. 4

Офтальмолог (взрослый), Офтальмолог (детский)
Приём по адресу:

г. Москва, 2-й Боткинский проезд, д. 8
![]()
Приём по адресу:

г. Москва, 2-й Боткинский проезд, д. 8

Офтальмолог (взрослый), Офтальмолог (детский), Диспансеризация
Приём по адресу:

г. Москва, Проспект Маршала Жукова, д.38 к.1

Офтальмолог (взрослый), Офтальмолог (детский)
Приём по адресу:

г. Москва, ул.Маросейка, д.6-8, стр. 4

Приём по адресу:

Москва, ул.Шипиловская, д.1

Приём по адресу:

г. Москва, ул. Гамалеи, д.18
![]()
Офтальмолог (взрослый), Офтальмолог (детский)
Приём по адресу:

г. Москва, ул.Маросейка, д.6-8, стр. 4

Приём по адресу:

г. Москва, ул.Маросейка, д.6-8, стр. 4
![]()
Офтальмолог (взрослый), Офтальмолог (детский)
Приём по адресу:

г. Рязань, ул. Праволыбедская, д. 40

Офтальмолог (взрослый), Офтальмолог (детский)
Приём по адресу:

г. Москва, Проспект Маршала Жукова, д.38 к.1, г. Москва, ул.Маросейка, д.6-8, стр. 4
Кератит у детей и взрослых может быть следующих видов:
- Бактериальный кератит, вызываемый патогенными бактериями;
- Вирусный кератит, в частности очень распространен герпетический кератит, вызываемый вирусом герпеса;
- Грибковый кератит – очень опасный вид, т.к. трудно диагностируется, протекает с постоянными рецидивами;
- Акантамебный кератит – вызван попаданием в глаз простейших – акантамебы;
- Аллергический кератит – развивается при патологической реакции иммунной системы;
- Нитчатый кератит – хронический процесс, на фоне сниженной продукции слезной жидкости роговица пересыхает, легко травмируется и воспаляется;
- Буллезный кератит – появление пузырьков на роговице вследствие выраженного нарушения трофики;
- Краевой кератит – это поражение, начинающееся с периферической части роговицы, которое может привести к полному ее повреждению и необходимости пересадки;
- Пигментозный кератит – хроническое воспаление, которое приводит к повреждению клеток роговицы и их окрашиванию в коричневый цвет;
- Паренхиматозный кератит – хроническое поражение средних отделов роговицы, которое чаще всего вызывается возбудителем сифилиса (бледной трепонемой);
- Древовидный кератит – появление на роговице рисунка, напоминающего дерево (обычно является следствием герпетического кератита);
- Язвенный кератит – образование достаточного глубокого эпителиального дефекта на роговичной оболочке, который может привести к потере зрения;
- Точечный кератит – воспалительное поражение роговицы, при котором на ней появляются небольшие язвы по типу мелких точек.
Симптомы
Если развился кератит, симптомы имеют определенные особенности в зависимости от его природы и степени поражения роговицы. Однако общими для всех видов является роговичный синдром. Он включает в себя 3 клинические признака: повышенное слезообразование, светобоязнь и рефлекторный спазм век.
Роговица иннервируется большим количеством нервов, поэтому при ее воспалительном повреждении очень быстро появляются субъективные и объективные симптомы, сильно беспокоящие человека. Сразу же ощущается боль и чувство постороннего предмета в глазу. Сосуды расширяются, поэтому глаза выглядят красными, причем гиперемия усиливается под воздействием световых лучей. Из-за отечности роговицы зрение мутнеет и снижается. Человек смотрит словно через запотевшее стекло.
Если это острый кератит, то симптоматика выражена ярко. При хроническом процессе в большей степени пациент ощущает дискомфорт, нежели боль, зрение так же снижено.
При инфицировании вирусом герпеса достаточно часто развивается язвенный кератит, причем язвы обычно располагаются так, что напоминают дерево (древовидный кератит). Для этого процесса характерны очень сильные боли. Герпетический древовидный кератит также характеризуется воспалением тройничного нерва и значительным снижением чувствительности роговицы. Все это негативно сказывается на остроте зрения.
Мы разработали для Вас специальные годовые программы наблюдения за здоровьем.
Услуги каждого пакета ориентированы на поддержание здоровья и профилактику болезней.
Годовые медицинские программы для детей
Детские годовые программы НИАРМЕДИК созданы для того, чтобы помочь родителям вырастить здорового ребенка! Программы разработаны для детей разного возраста и гарантируют качественную медицинскую помощь без очереди.
Годовые медицинские программы для взрослых
Взрослые годовые программы "С заботой о себе" разработаны для тех, кто ответственно подходит к своему здоровью. Программы включают: консультации терапевта, а также самых востребованных врачей-специалистов.
Программа ведения беременности
Сеть клиник НИАРМЕДИК предлагает будущей маме программу ведения беременности "Жду тебя, малыш!". Программа разработана с учетом передовых международных стандартов здравоохранения.
Диагностика
Точная диагностика – это необходимое условие для эффективного лечения. Поэтому доверять ее надо только профессионалам, которые не только поставят точный диагноз, но и определят степень поражения роговичной оболочки, риск потенциальных осложнений и выявят причину воспалительного процесса.
Современная диагностика при подозрении на кератит роговицы в первую очередь подразумевает проведение биомикроскопического обследования. С его помощью врач выявляет наличие эпителиальных дефектов, содержимого в конъюнктивальной полости, выраженность отека, состояние сосудов, зрачка и хрусталика. Помимо биомикроскопии всем пациентам, у которых подозревается кератит, определяется острота зрения, проходимость слезоотводящих путей и порог болевой чувствительности с роговицы. УЗ-диагностика необходима, если это паренхиматозный кератит, при котором часто в процесс вовлекается сосудистая оболочка.
Пациентам назначается и лабораторное обследование, которое в большей степени направлено на выявление причины заболевания. Поэтому оно подразумевает проведение серологического обследования на наиболее распространенные инфекции, выявление маркеров ревматологических и аллергических заболеваний и т.д. Только квалифицированный специалист сможет подобрать наиболее оптимальную программу обследования, которая будет включать в себя только необходимые методы и ничего лишнего. Обращайтесь к профессионалам в НИАРМЕДИК, чтобы не тратить время и деньги на бесконечные и не всегда обоснованные обследования!
Современное лечение в НИАРМЕДИК

Лечение кератита в НИАРМЕДИК проводится либо амбулаторно, либо стационарно. Это зависит от общего состояния человека и степени тяжести воспалительного процесса. Госпитализация в обязательном порядке требуется, если амбулаторная терапия кератита оказывается неэффективной, или если есть угроза прободения роговицы, которая опасна наступлением слепоты.
Острый кератит, как и хронический, в процессе лечения подразумевает достижение определенных целей:
- Стихание и полная ликвидация воспалительной реакции;
- Борьба с отечностью роговицы;
- Рассасывание инфильтрата;
- Ускорение эпителизации и полное замещение имеющегося дефекта;
- Улучшение зрительных функций;
- Предупреждение разрыва роговицы.
Для реализации этих задач применяются медикаментозные методы (хирургические способы не эффективны). Первоочередное мероприятия – расширение зрачка, которое нормализует отток внутриглазной жидкости. При доказанной роли бактериальной инфекции (бактериальный кератит) используют антибиотики. Если это грибки, то антимикотики; если вирусы (например, герпетический вирусный кератит) – противовирусные препараты; если акантамебный кератит – противопротозойные препараты. Аллергический кератит – прямое показание для антигистаминов. В обязательном порядке всем пациентам назначают капли на основе искусственной слезы и средства, защищающие роговицу и повышающие ее устойчивость к различным повреждающим факторам. Для купирования острого воспаления не обойтись без кортикостероидных препаратов, которые предупредят негативные последствия этого состояния.
Пигментный кератит представляет особые сложности для лечения, т.к. до сих пор нет средств, разрушающих эти окрашенные соединения. Поэтому не стоит запаздывать с консультацией офтальмолога. Для предотвращения образования пигмента используют иммуномодуляторы (так лечат пигментный кератит с учетом последних достижений офтальмологии).
Берегите свои глаза – обращайтесь к профессионалам сети клиник НИАРМЕДИК!
Светочувствительность — это состояние, при котором яркий свет причиняет боль глазам. Другое название этого состояния — светобоязнь. Это распространенный симптом, который связан с несколькими различными состояниями, начиная от незначительных раздражений и заканчивая серьезными медицинскими чрезвычайными ситуациями.
Легкие случаи заставляют человека щуриться в ярко освещенной комнате или на улице. В более тяжелых случаях это состояние вызывает значительную боль, когда глаза человека подвергаются воздействию практически любого типа света.
Светобоязнь (фотофобия) — болезненная чувствительность глаза к свету, при которой его попадание вызывает неприятные ощущения в глазах. При светобоязни источники естественного или искусственного света вызывают дискомфорт в глазах. Возникает чувство боли и рези, обильное слезотечение, появляется острое желание сощуриться или полностью закрыть глаза. Нередко подобные ощущения сопровождаются головной болью. Светобоязнь также называют фотофобией.
- Мигрень. Светобоязнь является распространенным симптомом мигрени. Мигрень вызывает сильные головные боли, которые могут быть вызваны рядом факторов, включая гормональные изменения, продукты питания, стресс и изменения окружающей среды. Другие симптомы включают пульсацию в одной части головы, тошноту и рвоту. Подсчитано, что более 10 процентов людей во всем мире страдают мигренью. Они также чаще встречаются у женщин, чем у мужчин.
- Заболевания, влияющие на работу мозга. Светочувствительность обычно связана с несколькими серьезными заболеваниями, которые влияют на мозг. К ним относятся:
- Энцефалит. Энцефалит возникает, когда человеческий мозг воспален в результате вирусной инфекции или по какой – либо другой причине. Тяжелые случаи заболевания могут быть опасны для жизни.
- Менингит. Менингит — это бактериальная инфекция, которая вызывает воспаление оболочек, окружающих головной и спинной мозг. Данная бактериальная инфекция может привести к серьезным осложнениям, таким как повреждение головного мозга, потеря слуха, судороги и даже смерть.
- Субарахноидальное кровоизлияние. Данный тип кровоизлияния возникает, когда у человека происходит кровоизлияние между мозгом и окружающими слоями ткани. Это может быть смертельно или привести к повреждению мозга или инсульту.
Повышенная чувствительность к свету не является самостоятельным заболеванием. Она сопровождает различные патологии и офтальмологические состояния, требующие немедленного обращения к врачу.
К причинам светобоязни относятся:
- Воспаление глаз (кератит, конъюнктивит);
- Повреждения органов зрения;
- Неправильно подобранные контактные линзы;
- Сильная интоксикация организма;
- Инфекционные болезни;
- Заболевания нервной системы (мигрень и менингит);
- Наследственные заболевания (альбинизм, цветовая слепота);
- Светлый цвет радужки (недостаточное содержание пигмента, защищающего сетчатку от отрицательного воздействия яркого света);
- Длительная работа за компьютером;
- Инородное тело в глазах;
- Применение некоторых медпрепаратов;
- Длительное нахождение в полумраке.
Светобоязнь также часто встречается в некоторых случаях, которые оказывают влияние на глаза. К ним относятся:
- Повреждение роговицы глаза. Ссадина роговицы — это повреждение роговицы, самого внешнего слоя глаза. Этот тип травмы распространен и может произойти в результате попадания песка, грязи, металлических частиц или других веществ в глаза человека. Это может привести к таким серьезным последствиям, как язва роговицы, если роговица становится инфицированной.
- Склерит. Склерит возникает, когда воспаляется белая часть глаза. Примерно половина всех случаев вызвана заболеваниями, которые влияют на иммунную систему, такими как волчанка. Другие симптомы включают боль в глазах, слезящиеся глаза и затуманенное зрение.
- Конъюнктивит. Также известный как “розовый глаз”, конъюнктивит возникает, когда слой ткани, покрывающий белую часть глаза, становится инфицированным или воспаленным. Это в основном вызвано вирусами, но также может быть вызвано бактериями и аллергией. Другие симптомы включают зуд, покраснение и боль в глазах.
- Синдром сухого глаза. Сухость глаз возникает, когда слезные железы не могут произвести достаточно слез или производят слезы низкого качества. В результате, глаза человека чрезмерно сухие и это чувство вызывает дискомфорт, который может прогрессировать в проблемы со зрением и травму роговицы. Причины включают возраст, факторы окружающей среды, некоторые системные заболевания, использование контактных линз, а также использование некоторые лекарства.
Светобоязнь проявляется как повышенная чувствительность к дневному или искусственному свету. Чаще всего глаза человека реагируют на яркие световые источники, но в особо тяжелых случаях неприятные симптомы возникают и при умеренном освещении.
Фотофобия может проявлять себя следующими сигналами:
- сощуриванием век даже в условиях приглушенного освещения;
- частым морганием;
- режущими ощущениями в глазах;
- слезотечением;
- расширением зрачков;
- покраснением глазных яблок.
Нередко светобоязни сопутствуют головная боль и головокружение, эффект песка в глазах, постепенное ухудшение зрительной функции.
Обнаружить болезнь, которая проявила себя светобоязнью, помогают следующие виды исследований:
- офтальмоскопия;
- биомикроскопия;
- периметрия;
- тонометрия;
- гониоскопия;
- пахиметрия;
- УЗИ органов;
- флюоресцентная ангиография;
- оптическая томография;
- электроретинография;
- посев на вирусы, бактерии.
Если офтальмологические исследования показали отсутствие глазных заболеваний, а фотобоязнь присутствует, требуется консультация невролога. Этот специалист может назначить дополнительные диагностические исследования: МРТ головного мозга, допплерографию шейных сосудов, электроэнцефалографию.
Если наряду с фотофобией были обнаружены признаки гиперфункции щитовидной железы или диабетической ретинопатии, к лечению подключается эндокринолог. При симптомах, указывающих на туберкулезный процесс в роговой оболочке, — фтизиатр. Консультация офтальмолога при светобоязни обязательна, но облегчить ее протекание поможет профилактическое ношение солнцезащитных очков, которые значительно уменьшат дозу ультрафиолета, влияющего на органы зрения.
Светобоязнь — симптом, возникающий при заболеваниях различных систем организма. Он требует незамедлительного обращения к офтальмологу. Специалист проведёт диагностику и обнаружит причину появления светобоязни. Выявление природы симптома позволит назначить правильное лечение и эффективно устранить его причину.
В некоторых случаях, когда у человека особенно высокая чувствительность к свету, рекомендуется обратиться к медицинской помощи. Если человек испытывает некоторые из симптомов, перечисленных ниже, необходимо обратиться к врачу.
- Повреждение роговицы глаза. Симптомы включают в себя: нечеткое зрение, боль или жжение в глазу, краснота, ощущение, что что-то попало в глаз.
- Энцефалит. Симптомы включают в себя: сильная головная боль, лихорадка, трудно вставать по утрам, помутнение сознания.
- Менингит: Симптомы включают в себя: лихорадка и озноб, сильная головная боль, ригидность затылочных мышц, тошнота и рвота.
- Субарахноидальное кровоизлияние. Симптомы включают в себя: внезапная и сильная головная боль, которая усиливается в области затылка, раздражительность и растерянность, снижение осознания, онемение в некоторых частях тела.
- Уход на дому. Пребывание вне солнечного света и поддержание приглушенного освещения внутри может помочь сделать светобоязнь менее неудобной. Держать глаза закрытыми или прикрывать их темными тонированными стеклами также может обеспечить облегчение светобоязни.
- Медицинское лечение. Немедленно обратитесь к врачу, если вы испытываете сильную светочувствительность. Врач проведет медицинский осмотр, а также осмотр глаз. Им также необходимо задать вопросы о частоте и тяжести симптомов, чтобы определить причину и подобрать правильное лечение.
Тип лечения, в котором нуждается человек будет зависеть от основной причины.
Виды лечения включают в себя:
- Лекарства и отдых, чтобы облегчить симптомы мигрени.
- Глазные капли, уменьшающие воспаление при склерите.
- Антибиотики при конъюнктивите.
- Капли — искусственные слезы для облегчения синдрома сухого глаза.
- Антибактериальные глазные капли при поврежденной роговице.
- Противовоспалительные препараты, постельный режим и жидкости для легких случаев энцефалита (тяжелые случаи требуют поддерживающего ухода, такого как дыхательная помощь).
- Антибиотики при бактериальном менингите.
- Операция по удалению избытка крови и снижению давления на мозг при субарахноидальном кровоизлиянии.
Доверяйте своё здоровье профессионалам и будьте здоровы!
Откуда берется бельмо?

Авторы:
Марина САВИЦКАЯ,
Мария ЖУКОВА
Почти каждому коннику доводилось видеть лошадь с белым пятном на роговице глаза, в народе именуемым коринка (небольшое пятнышко) или бельмо. В старину вряд ли кто-то мог точно разобраться в причинах происходящего, а поэтому болезнь считали серьезной, да и практически неизлечимой, так как устойчивого эффекта от вдувания в глаз сахарной пудры (единственного доступного по тем временам средства) не наблюдалось. В настоящее время у врачей есть оборудование, позволяющее максимально точно дифференцировать причины заболевания глаз, сопровождающиеся воспалением и помутнением в роговице.
Кератит – это воспаление поверхностно расположенной оболочки глаза – роговицы. Когда мы смотрим на глаз, то нам трудно представить, что эта прозрачная, гладкая, зеркально-блестящая структура – роговица, на микроскопическом уровне состоит из 5-ти слоев различных клеток, к тому же крайне богата нервными окончаниями и совсем не содержит кровеносных сосудов. Поэтому, все обменные процессы в роговице обеспечиваются посредством диффузии из сосудов краевой оболочки глаза – лимба, а также за счет слезы и влаги передней камеры.

Несмотря на столь уникальное строение, а также на хорошую защиту глаз костной орбитой черепа и верхним и нижним веками, роговица – одна из наиболее часто травмируемых структур. Кроме того, тесная анатомическая связь роговицы с другими отделами глаза создает возможность перехода воспалительного процесса на нее со стороны конъюнктивы или радужной оболочки, ресничного тела и наоборот. Поэтому в организме так часты комбинации кератитов с конъюнктивитами и иридоциклитами, где воспаление роговицы выступает то первичным, то вторичным фактором. Также нельзя упускать из виду и то, что у лошадей имеется немало инфекционных и инвазионных заболеваний (ринопневмония, мыт, лептоспироз, сеттариоз и др.), а также иммуно-опосредованных состояний, которые могут вызывать поражение глаз. Кератиты в этом случае возникают, как правило, вторично, так как воспаление на роговицу переходит либо с других структур глаза, либо животные расчесывают воспаленный глаз и сами травмируют роговицу. Гораздо реже к травме роговицы приводит инородное тело, например фрагмент соломинки, которая может застрять за третьим веком. 
Как в медицине, так и в ветеринарии существует далеко не одна классификация кератитов. В зависимости от причины различают аллергические, травматические, инфекционные; по характеру воспаления – асептические и гнойные; по степени поражения – поверхностные (конъюнктивальные) и глубокие (стромальные); по длительности течения болезни – острые, подострые и хронические. У лошадей большую часть поражений представляют кератиты травматической природы, которые в зависимости от вида и глубины воздействия повреждающего фактора могут приводить как к небольшим царапинам и поверхностным язвам, так и к глубокому изъязвлению с полной перфорацией роговицы на всю ее толщину.
Клинические признаки
Для всех поражений глаз и кератитов в том числе, характерны несколько общих симптомов: покраснение (гиперемия) конъюнктивы, слезотечение, блефароспазм (опущение век), светобоязнь и умеренное сужение зрачка (миоз). К специфическим изменениям роговицы при кератитах относят нарушения ее поверхности, сопровождающиеся частичной или полной потерей целостности и прозрачности. Помутнения различной интенсивности и цвета, от сероватого до молочно-белого, кремового и желтого, с изъязвлением поверхности или без нее – это ни что иное, как отек и воспаление роговицы в ответ на травму. По величине и форме такие помутнения могут быть как в виде единичных неглубоких точек, полосок, так и распространяться на всю поверхность и толщину роговицы. Глаз в таком случае становится как бы полностью затянутым плотной белой пленкой, которая, скрывая все глубже расположенные структуры, затрудняет их осмотр и диагностику.
Любой дефект роговицы должен считаться потенциально угрожающим зрению, так как, во-первых, нормальная микрофлора поверхности глаза включает бактериальные и грибковые организмы, способные быстро перейти из разряда условно-патогенных в патогенные. Во-вторых, из-за тесной анатомо-физиологической связи структур глаза у лошадей практически любые формы кератита сопровождаются различной степенью иридоциклита (воспаление радужной оболочки и ресничного тела), вплоть до развития увеита (воспаления сетчатой оболочки) и эндофтальмита (полное воспаление всех оболочек глаза). Так что травма роговицы должна всегда рассматриваться как серьезное заболевание, а значит, медлить с вызовом специалиста ни в коем случае нельзя.
 |  |  |
| Гипопион или скопление гноя в передней камере глаза. | Гифема или скопление крови в передней камере глаза в результате травмы. | Положительный тест с флуоресцеином - роговица в месте повреждения окрасилась в зеленый цвет. |
Вид и распространенность повреждения роговицы диктуют лечение. Царапины и все поверхностные травмы роговицы следует лечить посредством наружного нанесения нестероидных противовоспалительных (НПВС), антибактериальных, ранозаживляющих и мидриатических средств в виде глазных капель или мазей.
Здесь сразу стоит предостеречь владельцев от самолечения, тем более с применением кортикостероидов. Там, где есть хоть небольшой намек на повреждение роговицы, стероиды использовать нельзя. Кратность нанесения препаратов должна быть в первые 5-7 дней не реже 6 раз в день, а лучше и все 12 раз (то есть каждые 2 часа). Это правило относится не только к глазным каплям, но и мазям. В противном случае, постоянная выработка слезы не позволит поддерживать терапевтическую концентрацию лекарства и эффективность лечения будет низкая. При тяжелых травмах понадобятся также системные антибиотики и НПВС.
Сильное воспаление роговицы может со временем привести к разжижению ее стромы, что контролируется только назначением аутоиммунной сыворотки или EDTA (этилендиаминтетрауксусная кислота). В качестве защиты от расчесов и самотравмирования рекомендуется держать лошадь в деннике и на прогулке в специальной защитной маске. Ее можно сшить самим или использовать блиндера для скаковых и рысистых лошадей.
 | 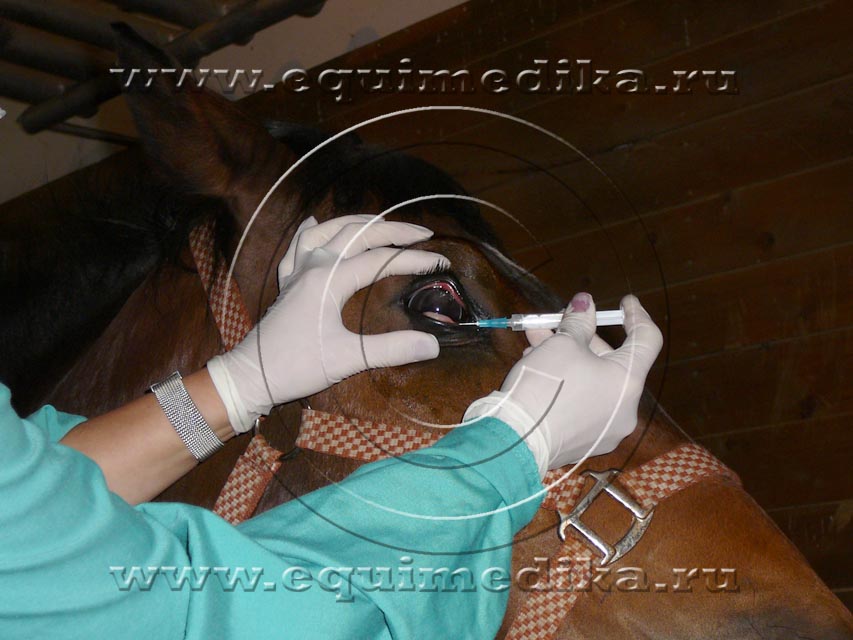 | 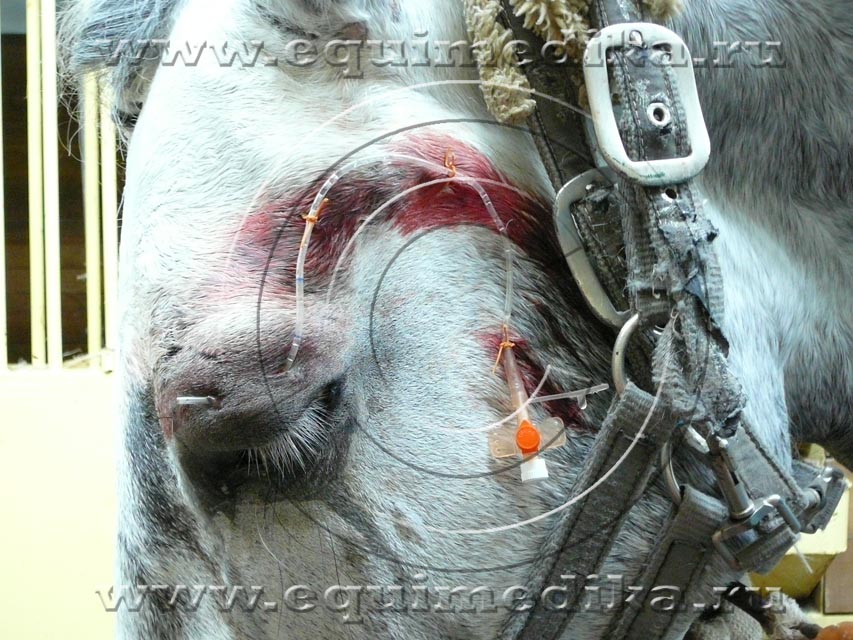 |
| Проводниковая блокада глаза. | После обезболивания врач может спокойно вводить лекарства под коньюнктиву глаза. | Лошадям, не дающим капать глаза, можно на время лечения подшивать специальные капельные системы, которые облегчают процедуру. |
Что касается сроков лечения, то, как бы обширно не выглядела травма роговицы, если она поверхностная, свежая и возникла например из-за банальной царапины от ветки, то при правильно организованном лечении через 7-10 дней от нее не должно остаться и следа. Глубокие раны и сквозные перфорации требуют уже более длительных сроков лечения от 2-х недель до 2-х месяцев, а также сочетанного медикаментозного и хирургического подхода.

Прогнозы и осложнения
Вообще, прогноз относительно зрения при поверхностных кератитах, как правило, благоприятный. Даже при выраженной сосудистой реакции от лимба к центру травмы беспокоиться особо не стоит. Как только сосуды дойдут до дефекта, они запустеют, практически не оставив после себя следа. Совсем другая ситуация с прогнозом при глубоких и проникающих ранах. Здесь все зависит от глубины раны, места расположения, а также от предмета, которым было нанесено повреждение. Перфорации роговицы всегда сопровождаются иридоциклитом и часто связаны с уплощением передней камеры глаза, гифемой (гематома в передней камере) или гипопионом (гнойный экссудат в передней камере), а также выпадением радужной оболочки. Стромальный абсцесс и кератомикоз – это также нередкие варианты осложнений при длительно незаживающих изъязвлениях роговицы, которые с высокой долей вероятности угрожают как зрению, так и глазному яблоку. Операция при таких осложнениях хотя и вариант выбора, но не панацея, так что лучше травмы роговицы до такой степени не запускать.
Читайте также:


