Цервицит может быть не инфекционным

Беспокоят слизистые либо гнойные выделения из влагалища, зуд и жжение во влагалище, усиливающиеся при мочеиспускании. Могут быть тупые, тянущие боли внизу живота. Ниже в статье вы найдете причины заболевания; врачей, которые его лечат; необходимые лечебные процедуры для лечения; а также общую информацию о заболевании его локализации, особенностях диагностики заболеваний и лечения их. Тем не менее, советуем проконсультироваться с врачом, ибо самолечение в 90% чревато переходом болезни в хроническую стадию с крайне неприятными осложнениями

Цервицит. Общая информация
Цервицит – заболевание, характеризующееся наличием воспалительного процесса во влагалищном сегменте шейки матки. Чаще всего протекает одновременно с вульвитом, вагинитом, бартолинитом, псевдоэрозией шейки матки, эктропионом (выворотом шейки матки). В 70% случаев возникает у женщин в репродуктивном возрасте. По характеру заболевания выделяются острый и хронический цервициты. По степени поражения бывают очаговый и диффузный цервициты.
При лечении Цервицита врачи клиники БИОСС используют как проверенные временем, так и самые новые разработки и авторские методики.
В нашей клинике работают лучшие врачи в Москве, имеющие большой опыт в лечении Цервицита:
- Болдырева Ольга Валерьевна, гинеколог, кандидат медицинских наук.
- Приходько Михаил Николаевич, гинеколог, кандидат медицинских наук, Заслуженный врач РФ.
Симптомы цервицита, эндцервицита, экзоцервицита
Симптомы цервицита могут быть стертыми, а могут быть ярко выражены. В большинстве случаев, выраженность клиники зависит от возбудителя инфекционного процесса. Выраженные жалобы чаще бывают у пациенток с цервицитом на фоне гонореи, а бессимптомное течение характерно для цервицита на фоне хламидиоза. По клиническому течению цервицит бывает острой и хронической формы.
При острой форме цервицита симптомы сильно выражены- беспокоят слизистые либо гнойные выделения из влагалища, зуд и жжение во влагалище, усиливающиеся при мочеиспускании. Могут быть тупые, тянущие боли внизу живота. Другие проявления цервицита, как правило, связаны с сопутствующими заболеваниями. Например, при сочетании цистита и цервицита, плюс ко всему беспокоит учащенное мочеиспускание. При воспалении придатков и цервиците боли внизу живота более выражены, при выраженном воспалительном процессе- повышается температура. При наличии эрозии шейки матки на фоне цервицита- могут быть кровотечения после полового акта. Характерно, что симптомы цервицита обостряются сразу после менструации.
При хронической форме цервицита симптомов почти нет. Это связано с тем, что воспалительный процесс постепенно стихает, происходит уплотнение шейки матки, образуются мелкие кисты после заживления сопутствующей цервициту эрозии.
Спутать цервицит по клиническим признакам можно с абсолютно любой инфекцией. Частое необдуманное применение антибиотиков, как правило, не приводит к излечению цервицита, а лишь подавляет симптомы заболевания.
При каких-либо проявлениях цервицита нужна очная консультация квалифицированного гинеколога.
Осложнения цервицитов:
- переход острой формы в хроническую;
- эрозия шейки матки;
- развитие восходящей инфекции ( распространение воспалительного процесса на матку, придатки, брюшину, мочевой пузырь). В 8-10 % случаев из 100 цервициты, вызванные хламидиозом или гонореей провоцируют воспалительный процесс полости малого таза;
- при наличии половой инфекции может развиться бартолинит- инфекционное воспаление выводных протоков бартолиниевых желез, которые расположены у входа во влагалище;
- воспаление придатков;
- развития синдрома Фитц-Хью-Куртиса при сочетании цервицита с хламидиозом, самым грозным осложнением подобного синдрома является развитие спаечного процесса в малом тазу и брюшной полости, что ведет к бесплодию;
- рак шейки матки. Группу риска представляют пациентки, у которых цервицит сочетается с вирусом папилломы человека высокого онкогенного типа.
Диагностика цервицита, эндцервицита, экзоцервицита
Диагностика цервицита не представляет трудностей, гораздо сложнее установить причину воспалительного процесса и ликвидировать ее. При осмотре в зеркалах отмечается гиперемия (покраснение и отечность) слизистой шейки матки вокруг наружного зева, шейка матки часто бывает эрозирована. Из цервикального канала обильно идут гнойные или слизисто-гнойные выделения. Это особенно заметно при острой форме эндоцервицита.
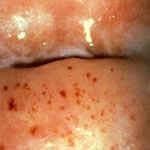
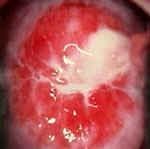
Фото Экзоцервицит Фото Слизисто-гнойный эндоцервицит
При хронической форме признаки цервицита видны меньше. Выделения имеют мутноватый цвет.
- мазок на флору;
- ПЦР-диагностика основных инфекций, передающихся половым путем
- ( хламидиоз, гонорея, трихомониаз, вирус папилломы человека, цитомегаловирусная инфекция, генитальный герпес, микоплазмоз, уреаплазмоз, кандидоз);
- цитологическое исследование соскоба с шейки матки и цервикального канала;
- бактериологический посев микрофлоры влагалища с определением чувствительности к антибиотикам;
- кровь на RW, ВИЧ и гепатиты;
- УЗИ органов малого таза;
- кольпоскопия - используют как дополнительный метод с целью определения сопутствующей патологи шейки матки (эрозия, псевдоэрозия);
- при жалобах на учащенное мочеиспускание- анализ мочи;
- при хроническом экзоцервиците необходима биопсия патологического участка в первую фазу менструального цикла.
Лечение цервицита, эндцервицита, экзоцервицита
Консервативное лечение цервицита, эндцервицита, экзоцервицита
Лечение цервицита должно проводится с учетом сопутствующих заболеваний и, желательно, в острую стадию заболевания, когда симптомы наиболее выражены.
Начинают с этиотропной терапии, направленной на ликвидацию причины цервицита. С этой целью применяют антибактериальные, противовирусные препараты , гормональные препараты и цитостатики системно. Не рекомендуется использовать препараты местно при острой форме цервицита, иначе это может спровоцировать восходящую инфекцию ( распространение инфекционного процесса на матку, трубы, яичники). Антибиотики подбирают только после определения чувствительности к ним возбудителя. Соответственно, и предпочтение той или иной группе антибиотиков отдается после выявления возбудителя.
При цервиците кандидозного происхождения назначают притивогрибковые антибиотики ( Дифлюкан, Микосист, Флюкостат. Нистатин), при хламидийном цервиците- антибиотики тетрациклинового ряда( Доксициклин), макролиды ( Сумамед) и так далее.
После окончания курса антибактериального лечения назначают лактобактерии ацидофильные или Бифидумбактерин для нормализации микрофлоры влагалища.
При наличии цервицита вирусной этиологии лечение более длительное и трудоемкое. При генитальном герпесе с симптомами цервицита показано длительное лечение противовирусными препаратами (Ацикловир, Зовиракс, Валтрекс).
При наличии папиломавирусной инфекции назначают цитостатики ( 5-Фторурацил).
Если женщина менопаузального возраста и никаких инфекций и острых проявлений воспалительного процесса не обнаружено, скорее всего цервицит возник из-за дефицитов эстрогенов. В этом случае показано местное применение заместительно - гормональной терапии (свечи Овестин).
Совместно с этиотропной терапией назначают витамины и иммуномодуляторы . Из иммуномодуляторов используют препарат Изопринозин, он обладает и иммуномоделирующим и противовирусным эффектом.
Если выявлена половая инфекция - обязательно проводят лечение обоих половых партнеров. Местное лечение применяют только после ликвидации симптомов заболевания. Местно используют спринцевания с дезинфицирующими растворами – с хлоргексидином, марганцовкой, содой и борной кислотой.
При хронической форме цервицита консервативное лечение менее эффективно, хотя в любом случае этиотропное лечение обязательно.
Хирургическое лечение цервицита, эндцервицита, экзоцервицита
При хронической форме цервицита для лечения шейки матки обычно применяют хирургические методы воздействия. Хирургическое лечение применяют только после излечения от всех инфекций. При наличии эрозии шейки матки и при хроническом экзоцервиците, подтвержденном гистологически- хирургическое лечение обязательно. В зависимости от конкретной ситуации проводят криотерапию (“примораживание” тканей жидким азотом), лазеротерапию ( воздействие лазерным лучом), электрохирургическое лечение аппаратом “Сургитрон”. Если женщина нерожавшая, возможна обработка пораженного участка шейки матки раствором Солковагин или Ваготил.
После прижигания назначают местно противовоспалительные ( свечи с индометацином) и иммуностимулирующие препараты (свечи Генферон).
При хронической форме применяют физиотерапевтические процедуры, например, электорофорез лекарственных веществ с помощью электрода, введенного во влагалище.
Обязательно необходимо проводить лечение сопутствующих заболеваний с целью избежания рецидивов.
Для успешного лечения цервицита и быстрого выздоровления необходимо половое воздержание до полного излечения и тщательное соблюдение гигиены половых органов, особенно во время менструации. Необходимо подмываться теплой водой после каждой смены прокладки или тампона, менять их через каждые 3-4 часа, даже если у Вас скудные менструальные выделения.
После хирургического лечения цервицита в период реабилитации могут быть незначительные сукровичные выделения, это является нормой и не должно вызывать опасений. Дело в том, что после отторжения некротизированных тканей слизистой оболочки шейки матки после прижигания, происходит постепенная регенерация тканей.
Цервицит – это воспаление шейки матки, то есть нижнего отдела матки, который открывается в полость влагалища. Это заболевание широко распространено, особенно среди женщин в возрасте от 15 до 25 лет, ведущих активную половую жизнь.
Цервицит редко протекает изолированно и во многих случаях сочетается с воспалительными заболеваниями других отделов женской репродуктивной системы: влагалища, маточных труб, тела матки. Сам по себе он может протекать незаметно, не вызывая у женщины каких-либо неприятных ощущений, и может быть обнаружен лишь в процессе профилактического гинекологического осмотра.
Чаще всего цервицит успешно лечится. Однако в некоторых случаях бывает невозможно выявить причину воспаления, что приводит к затруднениям в выборе терапии и длительному течению болезни. Осложнениями цервицита могут стать воспалительные заболевания органов малого таза, эрозия и рак шейки матки, бесплодие, нарушения течения беременности, такие как внематочная беременность, преждевременные роды, внутриутробное инфицирование плода и другие.
Воспаление шейки матки.
Сervical infection, inflammation of the cervix, cervicitis.
Цервицит во многих случаях протекает бессимптомно.
Наиболее частыми признаками цервицита являются:
- изменение цвета, запаха, количества выделений из половых органов;
- кровотечения между менструациями, чаще после полового контакта;
- зуд, жжение в области половых органов;
- боль, жжение при мочеиспускании и при половом акте;
- боли в нижней части живота.
Общая информация о заболевании
Шейка матки представляет собой нижний сегмент матки. Внутри нее проходит цервикальный канал, который соединяет полость матки с полостью влагалища. Цервикальный канал выстлан эпителием и заполнен выделяемым им прозрачным секретом, вязкость которого зависит от периода менструального цикла.
Воспалению шейки матки – цервициту способствуют травмы шейки матки при родах, абортах, наличие эрозии шейки матки.
Это заболевание очень широко распространено, около половины женщин хотя бы раз в жизни переносили его.
При цервиците шейка матки отекает, изменяется характер слизи, секретируемой клетками слизистой оболочки. Выделения в остром периоде болезни бывают похожими на гной, женщина может жаловаться на боли внизу живота, лихорадку в течение нескольких дней. При длительном течении заболевания проявления могут стать менее интенсивными.
В большинстве случаев причиной цервицита являются заболевания, передаваемые половым путем. Чаще всего встречается цервицит, вызванный следующими микроорганизмами.
- Chlamydia trachomatis. Хламидиоз является самым частым заболеванием, передающимся половым путем, – этой инфекцией заражено около 5 % взрослых людей и около 10 % подростков. Основными путями передачи является половой и вертикальный – от матери к плоду через плаценту. Чаще всего пациентки с хламидиозом жалуются на боли в животе, болезненное мочеиспускание, выделения из влагалища.
- Neisseria gonorrhoeaе. Является вторым по частоте заболеванием, передаваемым половым путем. Инфицирование происходит при половом контакте, ребенок может заразиться во время родов при прохождении через половые пути матери. Пациентки чаще всего жалуются на боль и жжение при мочеиспускании, частое мочеиспускание, отделяемое из половых органов, зуд в области половых органов.
- Trichomonas vaginalis. Основными признаками трихомониаза являются отделяемое зеленоватого цвета с неприятным запахом из половых органов, болезненное мочеиспускание, зуд в области половых органов.
- Вирус папилломы человека – Human Papilloma Virus, HPV. Влияет на рост тканей и приводит к формированию кондилом (небольших выростов телесного цвета), бородавок и других новообразований, в зависимости от типа вируса. Некоторые типы вируса могут приводить к раку. Чаще всего цервицит, вызванный вирусом папилломы человека, протекает бессимптомно.
- Вирус простого герпеса – Herpes simplex virus, HSV. Генитальный герпес очень широко распространен и крайне заразен. Каждый шестой человек в возрасте от 14 до 49 лет инфицирован им. Чаще всего женщины не подозревают о наличии инфекции, однако первый эпизод заболевания протекает обычно с ярко выраженными проявлениями: выделениями из половых органов, нарушениями мочеиспускания, болезненными язвочками, а также с лихорадкой, недомоганием и другими общими симптомами. В дальнейшем обострения болезни проходят более мягко. Излечение от вируса простого герпеса невозможно, хотя и существуют препараты, способные уменьшить его активность.
Цервицит также может являться следствием нарушения микрофлоры в полости цервикального канала и избыточного роста условно патогенных микроорганизмов, то есть тех, которые в норме присутствуют в организме женщины, однако не вызывают заболевания: гарденерелл, стафилококка, стрептококка, грибов рода Candida. Встречается также цервицит, возникающий в результате:
- гормонального дисбаланса и дефицита женских половых гормонов;
- аллергии на спермициды, латекс и другие вещества;
- травм слизистой оболочки шейки матки тампонами, пессарием, влагалищной диафрагмой или другим чужеродным предметом;
- рака шейки матки или противоопухолевой терапии.
Кто в группе риска?
- Женщины моложе 25 лет.
- Женщины, имеющие несколько половых партнеров.
- Женщины, не соблюдающие правил гигиены половой жизни.
- Женщины, перенесшие заболевания, передаваемые половым путем.
- Женщины в послеродовой период.
В большинстве случаев проявления цервицита неспецифичны, поэтому точно определить причину заболевания может только врач-гинеколог после ряда диагностических мероприятий. Диагноз основывается на тщательном опросе пациентки, гинекологическом осмотре, кольпоскопии и результатах лабораторных исследований.
- Микроскопическое исследование отделяемого мочеполовых органов женщин (микрофлора), 3 локализации. Это один из основных методов диагностики вагинита. Проводится исследование образца материала под микроскопом после предварительного окрашивания специальными красителями или без него. Наличие в мазке большого количества лейкоцитов может быть признаком хламидийной или гонококковой природы цервицита. В процессе исследования также может быть выявлен конкретный возбудитель болезни.
- Исследование микробиоценоза влагалища с определением чувствительности к антибиотикам. Исследуют количество и соотношение всех микроорганизмов, присутствующих во влагалище женщины. Проводится как с помощью микробиологичекого метода, так и ПЦР – полимеразной цепной реакции.
- Мазок по Папаниколау (Рар-тест). Цитологическое исследование шеечных мазков по Папаниколау. Это исследование клеток влагалища и шейки матки в целях выявления атипичных, злокачественных клеток. Необходим для диагностики изменений, предшествующих раку шейки матки. Является обязательным для женщин старше 30 лет и для женщин, инфицированных определенными типами вируса папилломы человека.
- Определение специфических иммуноглобулинов к возбудителям урогенитальных инфекций. Проводится методом иммуноферментного анализа (ИФА). Позволяет выявить специфические белки, которые вырабатываются в организме в ответ на проникновение микроорганизма: трихомонады, хламидии и других возбудителей, способных вызвать воспаление шейки матки.
- Определение генетического материала возбудителей инфекций, передаваемых половым путем. Проводится с использованием метода полимеразной цепной реакции (ПЦР). Используется для выявления гонококковой, хламидийной, трихомонадной инфекции, вируса папилломы человека и вируса простого герпеса.
Инструментальные методы исследования
- Расширенная кольпоскопия. Это процедура, которая проводится с помощью специального прибора кольпоскопа, оснащенного оптической системой. Позволяет провести осмотр стенок влагалища и шейки матки в сочетании с рядом специфических диагностических тестов, которые позволяют, в том числе, выявить признаки злокачественных изменений в шейке матки. Во время кольпоскопии возможно проведение биопсии – взятие образца ткани для дальнейшего исследования.
Лечение зависит от конкретной причины заболевания. При инфекционном цервиците используются антибиотики и противовирусные препараты. Важно также на период лечения исключить половые контакты для предотвращения заражения полового партнера. В случае беременности терапия подбирается с большей осторожностью, так как многие препараты могут оказывать негативное влияние на плод.
При неэффективности лекарственной терапии возможно проведение хирургических манипуляций – воздействие на участок повреждения с использованием электрокоагуляции, криотерапии, лазера. Однако подобные процедуры используются достаточно редко, так как имеют ряд серьезных осложнений.
- Использование барьерных методов контрацепции.
- Соблюдение правил интимной гигиены.
- Своевременное выявление и лечение инфекций, передаваемых половым путем.
Цервицит – распространенное гинекологическое заболевание, которое характеризуется развитием воспаления в матке, а, именно, в шейке матки. Цервицит поражает женщин среднего возраста, широта случаев от 18 до 45 лет, однако, встречаются случаи, выходящие за эти возрастные рамки.
Течение цервицита часто остается бессимптомным до определенного момента. При развитии симптомов клиническая картина достаточно неспецифичная (подобные симптомы встречаются при многих заболеваниях женских половых органов) – боли в нижней части живота, неприятные выделения из влагалища, боли при половом акте, мочеиспускании.
По своему назначению шейка матки считает органов, выполняющим некую барьерную функцию на пути инфекционных и патологических факторов при проникновении во внутренние половые органы женщины. В физиологическом состоянии цервикальный канал, идущий насквозь шейки матки, полностью заполнен слизью, которая образует слизистую пробку.
Причины развития цервицита
Поскольку цервицит – воспалительное заболевание, причинами чаще всего являются микроорганизмы, бактерии и грибки. Инфекционный агент может быть, как специфическим, так и неспецифическим. К первой группе относят цервициты, вызванные микоплазмами, сифилисом, трихомонадами, гонококками, хламидиями – в основном теми возбудителями, которые передаются половым путем и являются венерическими заболеваниями.
Неспецифические цервициты вызывает условно-патогенная флора, которая под действием благоприятных факторов (переохлаждение, стресс, вредные привычки, хронические заболевания внутренних органов) вызывают развитие воспалительного процесса в шейке матки.
Отдельно следует отметить следующие факторы:
- Травмы половых органов, полученные во время родов.
- Использование длительных контрацептивных препаратов – установка и изъятие внутриматочных спиралей.
- Диагностические выскабливания, инструментальное прерывание беременности.
- Доброкачественные новообразования половых органов.
Цервицит считается одной из распространенных причин проблем с беременностью – как невынашиваемость, так и случаи бесплодия и преждевременных родов.
Виды цервицита
Цервикальный канал – составляющую часть шейки матки, можно условно разделить на три части – наружная (влагалищная), срединная (шеечная), внутренняя (маточная). По этому анатомическому признаку можно выделить следующие виды цервицита:
- Экзоцервицит. Воспаление развивается во влагалищной части шейки матки и цервикального канала.
- Эндоцервицит. Воспаление развивается в маточной части шейки матки.
По другим признакам различают острый воспалительный процесс и хронический, по степени распространения – тотальный и очаговый цервицит. Отдельный вид – латентный цервицит.
Симптомы цервицита
Специфические цервициты имеют схожую с основным заболеванием клиническую картину. Гонорейный цервицит протекает с характерно для гонореи симптомами и ярко выраженными выделениями, сопровождающимися неприятным резким запахом.
Хламидийный цервицит может протекать в стертой форме, из проявляющихся симптомов – боли во время мочеиспускания, полового акта. Изредка появляются неясные выделения. Воспаление, вызванное вирусом герпеса также типично – шейка матки отечна, гиперемирована, покрыта мелкими язвочками. Возможен симптом сплошной эрозии.
Если острый цервицит не лечить, симптомы стихают, происходит хронизация процесса.
Диагностика цервицита
- Консультация и осмотр гинеколога.
- Сбор мазков и отделяемого.
- Определение возбудителя и его чувствительности к антибактериальным препаратам.
Лечение цервицита
Важное значение в лечении цервицита занимает ликвидация причин, которые вызвали такое заболевание. После этого следует провести этиотропную терапию – в зависимости от типа возбудителя назначаются антибактериальные, противовирусные препараты, а также антигрибковые.
В подостром периоде эффективно местное лечение, которое заключается в обработке влагалища и шейки матки антисептическими растворами димексида, нитрата серебра или хлорфиллипта.
В Клиническом госпитале на Яузе можно пройти гинекологическое обследование (все анализы, кольпоскопию) для раннего выявления и лечения цервицита (воспаления шейки матки) и иных заболеваний женской половой системы. Своевременная комплексная общая и местная фармакотерапия позволяет справиться с заболеванием и не допустить осложнений.
О том, что такое цервицит, его симптомах и лечении можно прочитать в данной статье.
Цервицит — это воспаление шейки матки, которое возникает при проникновении микроорганизмов из влагалища, либо из-за механического или химического воздействия.
Причиной цервицита могут стать:
- половые инфекции (гонококки, бледная трепонема, трихомонады, хламидии, микоплазмы и др.),
- условно-патогенная микрофлора (стрептококки, стафилококки, кандида), которая активизируется при снижении иммунной защиты,
- микробы из прямой кишки (кишечная палочка), попадающие во влагалище при несоблюдении правил гигиены (неправильном подмывании, например),
- инфекции, попавшие в шейку матки через лимфу и кровь.
- Также причиной заболевания могут стать травматические повреждения при родах, абортах, диагностических выскабливаниях, установке и удалении ВМС, химическом воздействии некоторых препаратов при спринцевании и иных процедурах, затрагивающих шейку матки.
Чаще всего цервицит развивается на фоне других хронических воспалительных процессов в женской половой системе – кольпитов (воспаления влагалища), бартолинита (воспаления бартолиновых желёз в преддверии влагалища).
На фоне климакса возможны атрофические изменения в женских половых органах, в том числе развитие атрофического цервицита.
Виды цервицита
- По течению - острый и хронический цервицит.
- По локализации - экзо- и эндоцервицит. Экзоцервицит – воспаление влагалищного отдела шейки матки. Эндоцервицит – воспаление внутреннего канала шейки матки, цервикального канала.
- По распространённости процесса – очаговый (локальный) и диффузный (распространённый).
- По возбудителю - специфический и неспецифический цервицит. Специфический цервицит провоцируют половые инфекции, возбудителями которых являются гонококки, хламидии, микоплазмы. Неспецифический цервицит вызывается условно-болезнетворными микроорганизмами, такими, как гарднерелла, стрептококки, энтерококки, кишечная палочка, синегнойная палочка, грибами кандида. Также возможен вирусный цервицит, вызванный вирусом генитального герпеса, вирусом папилломы человека (ВПЧ).
Симптомы цервицита

У женщин при церцивите может вообще отсутствовать выраженная симптоматика, либо проявления могут быть незначительными - мутно-слизистые выделения из половых путей. Нередко заболевание обнаруживается при профилактическом обследовании у гинеколога. Это характерно для стёртого хронического течения болезни.
Признаки острого цервицита и обострения хронического:
- слизисто-гнойные бели (выделения из влагалиша),
- кровянистые выделения (при развитии эрозий),
- боли в нижней части живота,
- дискомфортные ощущения при мочеиспускании или половом акте,
- зуд и жжение во влагалище.
В целом симптоматика варьирует в зависимости от возбудителя заболевания.
Осложнения цервицита
Отсутствие лечения и переход заболевания в хроническую стадию способствует возникновению и развитию на воспалённой слизистой участков эрозии шейки матки – разрушения эпителиального слоя, утолщению слизистой. Эрозия – частое осложнение цервицита.
Если разрушения целостности слизистой оболочки нет, а есть смещение слизистой, типичной для цервикального (внутришеечного) канала шейки матки, в область влагалищной её части, говорят об эктопии слизистой. Это не осложнение цервицита, а физиологическая особенность, не требующая лечения. Но на фоне эктопии шейки матки возможно развитие цервицита. Равно, как и на фоне хронического цервицита, возможно изменение клеток эпителия, замена многослойного плоского эпителия влагалищной части шейки матки на цилиндрический и формирование эктопии.
Воспалительные изменения на слизистой шейки матки могут приводить к формированию кист в этой области, полипов, атрофических изменений.
Распространение инфекционного процесса на матку и придатки может вызывать развитие эндометрита (воспаления внутренней оболочки матки), сальпингоофорита (воспаление яичников и маточных труб).
Цервицит может стать причиной развития бесплодия (проблем с зачатием, невынашивания беременности).
Хронический цервицит при беременности может стать причиной невынашивания беременности, внутриутробного инфицирования плода и нарушения его развития, преждевременных родов. А после родов повышает риск гнойно-воспалительных осложнений у женщин. Своевременное полное обследование при подготовке к беременности и на ранних её сроках, своевременная санация шейки матки сводит к минимуму риск подобных осложнений.
Чтобы остановить прогрессирование заболевания и не допустить осложнений, важно вовремя обратиться к специалисту.
Диагностика цервицита в Клиническом госпитале на Яузе
Гинекологи Клинического госпиталя на Яузе диагностируют цервицит после осмотра, на основе анамнеза, результатов кольпоскопии, лабораторных исследований (микроскопии мазка, бактериологического посева на микрофлору и чувствительность к антибиотикам, ПЦР и др.).
При осмотре при цервиците может присутствовать гиперемия (покраснение) слизистой, её отёчность, воспалительные выделения, эктопия. Детально изучить состояние слизистой, отследить динамику в процессе лечения позволяет кольпоскопия.
При остром цервиците в цитограмме мазка из цервикального канала и соскоба с шейки матки обнаруживается большое количество лейкоцитов, лимфоцитов, клеток изменённого эпителия. При этом важно не пропустить предраковые изменения клеток, особенно, если при ПЦР диагностике выявлены онкогенные штаммы вируса папилломы (ВПЧ).
ПЦР поможет выявить и другие опасные инфекции (вирус герпеса, хламидии, микоплазмы и др.) по генетическому материалу их возбудителей.
Лечение цервицита в Клиническом госпитале на Яузе
Специалисты Клинического госпиталя на Яузе проводят комплексное лечение цервицита (воспаления шейки матки) и сопутствующих патологических процессов.
При остром цервиците врач назначает пациентке лечение антибактериальными препаратами с учётом чувствительности выявленного возбудителя заболевания к антибиотикам, либо противовирусную терапию, а также противовоспалительные препараты.
Проводится как общая фармакотерапия, так и местное лечение цервицита – свечи с антибактериальными, противогрибковыми и другими средствами.
Если выявлена инфекционная природа заболевания, лечение цервицита у женщин необходимо проводить одновременно с лечением её полового партнера. Через 2-3 недели после окончания курса лечения цервицита проводится контрольное обследование по лабораторным анализам.
Если одной из причин хронического цервицита является рубцовая деформация шейки матки, после купирования воспаления, устранения инфекции женщине может быть проведена хирургическая (лазерная или радиоволновая) коррекция.
Статья проверена врачом акушером-гинекологом Палкиной О.И., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Читайте также:


