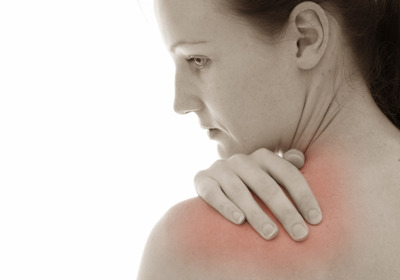
Вирусный ганглионеврит симптомы лечение
Что такое ганглионеврит?
Ганглионеврит — заболевание воспалительного характера, которое поражает нервный узел и стволы. Представленный недуг проявляется в ярко выраженных болезненных ощущениях, нарушений функций чувствительности, вазомоторных, нейротрофических и вегето-висцеральных поражений. Подобный процесс обладает рядом тонкостей, возникающие в зависимости от места расположения неблагоприятного очага. При обследовании описываемое явление можно зафиксировать только при определенных деформациях.
В качестве дополнительного клинического тестирования пациентов, доктора используют МР-сканирование, компьютерный анализ, ультразвуковую оценку состояния и т.д. Чтобы избавиться от такой болезни, человеку предпишут прием некоторых видов фармацевтических препаратов. В случае недостаточного влияния средств и сильной боли потребуется оперативное удаление.
Детали ганглионеврита
Нужно понимать, что изолированная аномалия, которая поражает один симпатический отдел в сфере неврологии носит наименование ганглионит, а в том случае, если патология распространилась на близлежащие области периферического нерва, то медики называют такой процесс — ганглионеврит. Если же у человека диагностировали проблемы в узлах и спинном районе, то болезнь — ганглиорадикулит. Помимо этих разновидностей, врачи выделяют трунцит — воспалительный процесс, который протекает в нескольких симпатических участках.
Главные источники проявления ганглионеврита
Зачастую, основной причиной, вызывающей распространение заболевания по организму человека, является попадание в тело инфекционного микроорганизма. Источниками его появления могут стать острые недуги инфекционного характера, например: корь, грипп, ангина, дифтерия и прочие, а также хронические разновидности данной природы (сифилис, туберкулез и т.д.). Среди других факторов, оказывающих прямое воздействие на формирование воспалительного процесса, специалисты выделяют:
![]()
Воспалительные болезни в результате возникновения осложнений после кариеса зубов, аднексит, оофорит, простатит и другие.- Интоксикация организма.
- Образование опухоли.
- Длительное пребывание в среде с пониженной температурой.
- Регулярные стрессовые ситуации и переутомление.
- Пристрастие к спиртным напиткам.
- Проведение операции в местах, где располагаются ганглии.
Общая картина
Одним из наиболее заметных симптомов в ходе прогрессирования воспалительной активности, считается формирование болевого синдрома. Он может проявляться в виде пульсации или распирания травмированных отделов. В ходе множественной работы с людьми, страдающими от представленного недуга, пациенты достаточно часто не могли со 100% уверенность сообщить о точном расположении болезненных ощущений и с какой силой она проявляется. В отдельных ситуациях больные говорят о том, что боль протекает по всей половине тела или перемещается на противоположную часть.
Главной особенностью описываемого заболевания является то, что при двигательной активности человека болевой синдром не увеличивает уровень воздействия. Многие говорят о том, что возрастание степени дискомфорта происходит после употребления пищи, изменения погодных условий, эмоциональном потрясении и прочих событиях. Вместе с вышеперечисленными симптомами, люди жалуются на сбои в функционировании чувствительно способности. Например, у некоторых проявляется онемение конечностей, ощущение движения мурашек, легкие покалывание и т.д. У больных фиксируется проблемы связанные со сном, развитие неврастении, астении и других неблагоприятных процессов.
Жалобы, появляющиеся во время ганглионеврита
Симптоматика болезни зависит от группы пораженных областей: шейный, грудной, крестцовый и поясничный. Шейная форма разделяется на верхнешейный, нижнешейный и звездчатый тип. Патология первого вида проявляется вместе с синдромом Горнера, синдрома Пурфюр дю Пти (то есть происходит увеличение глазной щели, экзофтальм и прочее), выделяется активное влияние на щитовидку, которые приводит к появлению гипертиреоза. Помимо этого пациенты испытывают следующие проблемы:
![]()
Образование красноты на пораженной части лицевой зоны.- Проявление гипергидроза.
- Снижение давления внутриглазного периметра.
- Сбои в чувствительности диагностируются выше второго ребра.
- Боль, перетекающая в зубы, вследствие чего большинство больных получают неверный диагноз и проводят курсы лечения у стоматолога.
Нижнешейная аномалия вызывает расстройство чувствительности до шестого ребра. Подобный процесс поражает верхние конечности, оставляя в стабильном состоянии только внутреннее пространство. В руках наблюдается снижение уровня тонуса мышц, челюстного, корнеального, глоточного и других рефлексов, а также деформация цветового оттенка кожного покрова. Кроме того, существует вероятность опущения ушной раковины.
При ганглионеврите звездчатой формы пациенту чувствуют болевой синдром в местах грудного отдела. Обычно, припадки схожи с симптоматикой стенокардии. Помимо этого, доктора отмечают сбои в функционировании моторики пятого пальца, а также вегето-висцеральные нарушения. Проявляются болезненные явления в сердечном районе, трудности в дыхании, тахикардия.
В случае обнаружения болезни нижних грудных и поясничных симпатических узлов, специалисты выделяют дискомфорт, расстройства чувствительности, сосудистые и трофические проблемы. Крестцовая форма отклонения может встречаться с такими жалобами, как зуд половых органов и сбои дизурической природы. У представительниц женского пола заметны нарушения менструального периода и кровоизлияния из матки, обладающие ациклическим типом.
Как проходит диагностика?
Для того, чтобы обнаружить присутствие подобного воспалительного процесса в организме пациента, врачи ориентируются только на показаниях, полученных с клинической картины. Они заметны при стандартном осмотре больного на предмет вазомоторных и нейротрофических проблем, выявленных при тестировании неврологического статуса чувствительных рефлексов.
Обычно, люди, страдающие от грудного и крестцового типа недуга, проделывают длительный курс терапевтических мероприятий. Лечащий эксперт, назначает им прохождение консультации у своих коллег в сфере кардиологии (из-за проявления кардиалгии), гинекологии (при боли в области таза) и гастроэнтерологии (при сбоях в работе секреторной и моторной опции ЖКТ). При других характерных симптомах нужна помощью врача-невролога. Наиболее востребованные клинические процедуры для исследования организма:
![]()
Компьютерное тестирование.- Магнитно-резонансное сканирование.
- Электромиографическое обследование.
- МСКТ.
- Ультразвуковая проверка брюшной полости и гинекологического отдела.
Способы лечения
В результате проведения определенных диагностических мер, лечащий эксперт получает все необходимые сведения для составления корректного плана лечения. Для того, чтобы начать процесс остановки болезненных ощущений при подобной процессе — предписывается прием лекарственных компонентов (анальгетиков). Если у больного наблюдается повышенный уровень болевого синдрома, то ему потребуется сделать специальный инъекции таких препаратов, как новокаин и т.д. Подобные процедуры совершаются с помощью внутривенного способа ввода.
Ориентируясь на информацию об источнике возникновения заболевания, врач составляет курс терапии, которая будет направлена на уничтожение инфекционных процессов в организме. В случае вирусной природы описываемой болезни, потребуется использовать средства противовирусного воздействия и гамма-глобулин, а если имеется бактериальная форма ганглионеврита, то для лечения будет достаточно приема антибиотиков. При проявлении анормальной деятельности симпатической НС для избавления от симптомов применяются фармакологические препараты по типу ганглиоблокаторов, холинолитиков, спазмолитиков и нейролептиков. Кроме того, можно использовать медикаменты антигистаминного эффекта, так как они точно также имеют холинолитическое влияние на тело.
При патологическом процессе, который сопровождается сниженной степенью активности симпатической нервной системы, вариантом лечения становятся компоненты холиномиметической природы, а также глюконат и хлорид кальция. Для комплексного оздоровления, доктора советую проходить физиотерапию, включающую в себя такие процедуры, как:
![]()
Эритемные дозировки ультрафиолета.- Электрофорез определенных химических элементов на участки воспаления.
- ДДТ-сеансы.
- Принятие общих радоновых ванн.
- Грязевые накладки.
При ганглионеврите, обладающим достаточно стойким проявлением боли, которую нельзя предотвратить или остановить простыми консервативными приемами, нужно в срочном порядке провести симпатэктомию. То есть, операционное вмешательство в организм пациента для удаления воспалительного процесса симпатической структуры. Хирургическое проникновение происходит в те отделы, в которых была найдена аномалия (шейный район, грудная область, поясничный отдел и т.д.).
При воспалении симпатических нервных узлов (ганглия) развивается болезнь ганглионит. Наиболее распространённой причиной недуга являются инфекции различного рода.
При поражении нескольких узлов болезнь называют полиглианит. Также она имеет название ганглионеврит и опоясывающий лишай.
Виды болезни
В этом случае на коже появляются пузырьки. Возникают они вдоль воспалившихся нервных узлов. В месте, где находятся остистые отростки, часто появляется боль.
Из-за того, что поражаются симпатические узлы, может нарушиться работа некоторых внутренних органов. Герпетический ганглионит отличается тем, что внешне на участке, поражённом болезнью, может измениться цвет кожи.
Лечение герпетического ганглионита , как и всех других видов, зависит от фазы заболевания, признаков его протекания. Это довольно опасный вид болезни. При недуге страдают мышцы, приближённые к воспалённым узлам. Они могут потерять тонус и даже атрофироваться.
Часто у человека теряют подвижность суставы, ухудшаются рефлексы. Также болезнь может передаться на лицо, шею. Тогда это будет шейный ганглионит.
На фоне герпесной инфекции может развиться ганглионит ресничного нервного узла (причиной может быть невылеченный синусит).
Причина – воспаление основной, верхнечелюстной пазух. Самый главный признаки заболевания – это боли:
- в глазных яблоках и области глаз;
- болезненные ощущения в районе верхней челюсти, корне носа, также в нижней челюсти.
Если болезнь запустить, проявления могут перейти на руки, шею, плечи.
Вызывается вирусом опоясывающего герпеса. Проявляется болью, высыпаниями в месте наружного слухового прохода, а также на барабанной перепонке, языке, нёбе. Больной ощущает шум в ушах, происходит ухудшение слуха.
Боль у больного бывает как легко переносимая, так острая и жгучая.
Болезнь называют невралгией ушного узла, встречается ушной ганглионит редко. Основные признаки – приступообразные, жгучие, ноющие боли. Они распространяются в шею. Больной ощущает заложенность, хлопки в ухе. Боли часто провоцирует прием горячей пищи, переохлаждение.
Часто происходит на фоне ослабленного иммунитета, наблюдается у пожилых людей. В зоне иннервирования первой ветви тройничного нерва происходит воспаление. У человека при этом типе заболевания появляются проблемы с глазами (это воспаление роговицы глаза, также может появиться светобоязнь).
Причины заболевания
Причины болезни различны, но чаще всего это следующие инфекции: грипп, ревматизм, малярия, диабет, ангина, опухоли. Также это могут быть отиты, синуситы, фарингиты, риниты. Травмы, общее отравление организма, перенапряжение, стресс могут вызвать болезнь. Статистически наиболее частая причина – герпес.
Ганглионит, возникший в области крылонебного узла, чаще всего появляется по причине синусита, ринита, тонзиллита, фарингита, гнойного отита.
Так, воспаление, начинающие в нервных ганглиях, приводит к высыпаниям и острым болям. Вирус может находиться там довольно долго, а спровоцировать высыпания может стресс, инфекция, какое-либо поражение.
Вирус может сохраниться в спинальных ганглиях после перенесённой в детстве ветряной оспы. На фоне этого во взрослом возрасте возникает ганглионит. Это происходит, если организм ослаблен или в него попадает инфекция.
Симптомы
Некоторые признаки ганглионита любой формы являются общими, это:
- жгучие острые боли;
- зуд;
- покалывание в районе где воспалён нерв, а также онемение;
- кожа в месте поражения изменяет свой цвет;
- эпидермис меняет текстуру;
- часто функция потоотделения нарушена.
При ганглионите по причине герпеса появляются пузырьки. Прикасаться к ним болезненно. Нужно отметить, что при этом нарушается работа внутренних органов. Это происходит из-за поражения в нервных узлах, которые непосредственно связаны с их работой. Заболевание проявляется на тех участках, где затрагиваются ганглии. Сыпь может появиться и при поражении спинального ганглия.
Когда воспаление возникает в районе звездчатого узла, наблюдается боль вверху груди, признаки похожи на стенокардию.
Воспаление гассерова узла протекает обострённее других видов. Высыпания на лице, в области глаз вызывают ужасный дискомфорт и боли заболевшему.
При ганглионите крылонёбного узла возникают боли в области глаз. Они могут распространиться на всё лицо, виски и даже руки. Тогда поражается цилиарный ганглий (или ресничный узел), который расположен в жировой клетчатке глазницы. В этом случае возникает заболевание глаз.
При ганглионите у ребёнка клиническая картина отличается резкими болями, на коже появляются пузырьковые высыпания. В половине процентов случаев эти высыпания локализуются на груди.
Когда возникает ганглионит коленчатого узла, у больного появляются высыпания герпетичного характера в районе уха. Также отмечаются боли и головокружение.
Если у человека появились какие-либо из симптомов, важно обращаться напрямую к врачу, а не искать советов на форумах, выкладывая фото признаков болезни. Это чревато выбором неправильного подхода лечения и возникновением осложнений.
Диагностика
Врач направляет на консультацию следующих специалистов: невролог, стоматолог, ЛОР. Могут быть назначены отоскопия, фарингоскопия, иногда рентген.
Как лечить ганглионит
Болезнь чаще всего имеет ярко выраженные признаки, хотя в ряде случаев распознать ее не просто.
Прежде чем начать лечение ганглионита препаратами, врачу необходимо выяснить его причины, а также как протекает болезнь. Обязательно выписываются препараты против аллергии, противовирусные, повышающие иммунитет (иммуномодуляторы), витамины (в особенности, группы B).
Поскольку заболевание сопровождается зачастую ужасными болями, без лекарств не обойтись. В область нерва вводят специальные препараты. Обезболивающие лекарства блокируют передачу нервных импульсов, дискомфорт проходит.
В лечение могут быть включены антидепрессанты. Также при необходимости назначается антибиотикотерапия, нейролептики, сосудорасширяющие средства.
Оперативное лечение в большинстве случаев излечивает болезнь навсегда.
Физиотерапия при лечении ганглионита также актуальна и имеет хорошие отзывы . К ней относятся:
- ультразвук;
- радоновые ванны;
- грязи;
- сернокислые ванны;
Лечение имеет цель купировать болевой синдром, устранить воспаление, интоксикацию. Физиотерапия способствует предупреждению рецидива болезни.
- гипертоническая болезнь с частными кризами;
- опухоли спинного мозга;
- тахикардия, аритмия;
- слабость синусового узла;
От воспаления стопроцентно помогает только комплексное лечение. Важно избавиться от причины, тогда проблема уйдёт. Сложно переоценить значение грамотной диагностики и хорошей терапии. Также немаловажно ответственное отношение пациента к своему здоровью, доверие к врачу.
Иногда больного отправляют отдохнуть в санаторий. Такое лечение назначается только, если у человека нет нервных нарушений. Море и солёный воздух оказывают оздоравливающее влияние на организм. Но подойдут и любые другие курорты. Главное, чтобы нервная система отдыхала.
Бывает, что после перенесённого опоясывающего лишая остаются боли, не нужно их терпеть, следует принимать специальные препараты, купирующие боль. Прежде чем выбрать лекарство, нужно посоветоваться с врачом.
Лечить болезнь вирусный ганглионит и герпетические высыпания народными способами можно. Но делать это следует только в крайнем случае когда нет возможности посоветоваться с врачом. В основном лечение данного заболевания проводится консервативными способами, назначенными доктором.
К народным средствам против опоясывающего лишая относится зелёнка, чеснок. Высыпания смазываются чесноком и спустя некоторое время проходят. Масло ромашки, календулы, ромашки, подорожника также даёт хороший эффект.
После болезни часто остаются пятна и шрамы. Пятна исчезают через месяц. Со шрамами дело обстоит серьёзнее, они выровняются только с течением времени. Женщины в этом случае часто переходят к помощи пластики.
П рофилактика
После лечения важно чтобы не было рецидивов болезни. Не нужно забывать о головном уборе в зимнее время. Во время вспышки заболевания надевается специальная маска.
Осложнения
К каким осложнениям может привести ганглионит:
- Постгерпетическая невралгия. В этом случае у больного возникают болевые ощущения, усиливаются при прикосновении.
- Ухудшение двигательных функций мышц (или парез мышц).
- Миелит, энцефалит.
- Появления язв, эрозий, разрушение глазного яблока.
- Нарушения слуха.
- Если пораженно много нервов, возникает синдром Гийена Барре, терапия этой болезни затруднительна
- Деформация пальцев, дистрофия ногтей.
- Поражение мышц, рассасывание костей.
Сам ганглионит часто является осложнением. Например, у женщин к этому могут привести болезни и недуги половой системы, причины связаны с воспалением. Это тазовый ганглионит.
Ганглионит черепных и спинальных нервов не опасен для жизни. Но лечение может длится несколько месяцев. Это существенно снижает работоспособность человека. После выздоровления важно соблюдать все рекомендации по восстановлению организма. Если не обратить на заболевание внимание вовремя и не начать лечение, могут развиться осложнения, которые потребуют дополнительной терапии.
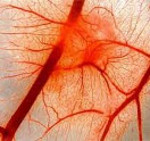
Ганглионеврит — воспалительное поражение нервного узла (ганглия) с вовлечением в воспалительный процесс связанных с ним нервных стволов. Клиническая картина ганглионеврита складывается из выраженного болевого синдрома, расстройств чувствительности, вазомоторных, нейротрофических и вегето-висцеральных нарушений. Она имеет свои особенности в зависимости от локализации ганглионеврита. Диагностируется ганглионеврит преимущественно на основании характерных клинических изменений. Дополнительные методы обследования (рентгенография, МРТ, КТ, МСКТ, УЗИ) применяются с целью дифференциальной диагностики ганглионеврита. Лечится ганглионеврит в основном консервативными способами. При их неэффективности и выраженном болевом синдроме показано оперативное удаление пораженного ганглия (симпатэктомия).
МКБ-10
Общие сведения
Изолированное воспалительное поражение одного симпатического узла в неврологии носит название ганглионит. Если патологический процесс затрагивает соседствующие с симпатическим узлом периферические нервы, то такое заболевание называется ганглионеврит. При сочетанном поражении симпатических узлов и спинномозговых нервов заболевание верифицируют как ганглиорадикулит. Кроме того, выделяют полиганглионит (трунцит) — воспаление сразу нескольких симпатических ганглиев. О ганглионеврите говорят также и в отношении воспаления нервных узлов, в состав которых входят нервные волокна различного типа: симпатические, парасимпатические, чувствительные. Из них наиболее часто встречаются ганглионеврит коленчатого узла и ганглионит крылонебного узла.

Причины ганглионеврита
Как правило, ганглионеврит развивается в результате инфекционного процесса. Причиной его возникновения могут быть:
- острые инфекции (корь, дифтерия, грипп, рожа, дизентерия, ангина, скарлатина, сепсис)
- хронические инфекционные заболевания (ревматизм, сифилис, туберкулез, бруцеллез).
- хронические воспалительные заболевания: например, причиной ганглионеврита крылонебного узла может быть осложненный кариес зубов, а причиной крестцового ганглионита — аднексит, сальпингит, оофорит, у мужчин — простатит.
- в более редких случаях ганглионеврит имеет токсическую природу или обусловлен опухолью (ганглионевромой или вторичной метастатическим процессом).
Способствовать возникновению ганглионеврита могут: переохлаждение, переутомление, стресс, злоупотребление алкоголем, хирургические вмешательства в расположенных рядом с ганглиями анатомических областях и пр.
Симптомы ганглионеврита
Основным клиническим признаком ганглионеврита является выраженный болевой синдром. Характерна жгучая боль распространенного типа, которая может сопровождаться чувством пульсации или распирания. Пациенты с ганглионевритом не могут точно указать локализацию боли из-за ее диффузного характера. В некоторых случаях при ганглионеврите отмечается распространение болевых ощущений на всю половину тела или на противоположную сторону. Отличительной чертой боли при ганглионеврите является отсутствие ее усиления при движении. Большинство пациентов указывают на то, что усиление болевого синдрома может возникать у них в связи с приемом пищи, при изменениях погоды, эмоциональном перенапряжении и т. п.
Наряду с болевым синдромом ганглионеврит проявляется различными нарушениями чувствительности. Это может быть понижение чувствительности (гипестезия), повышение чувствительности (гиперестезия) и парестезии — дискомфортные ощущения в виде онемения, чувства ползания мурашек, покалывания и пр. Ганглионеврит также сопровождается нейротрофическими и вазомоторными расстройствами, выраженными в зоне иннервации пораженного ганглия и нервов. Длительно протекающий ганглионеврит зачастую сопровождается повышенной эмоциональной лабильностью пациента и нарушением сна; возможно развитие астении, ипохондрического синдрома, неврастении.
В зависимости от группы пораженных симпатических ганглиев ганглионеврит классифицируют на шейный, грудной, поясничный и крестцовый. Шейный ганглионеврит в свою очередь разделяется на верхнешейный, нижнешейный и звездчатый.
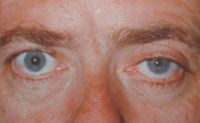
Ганглионеврит верхнего шейного узла характеризуется синдромом Горнера: птоз, миоз и энофтальм. При раздражении этого ганглия развивается синдром Пурфюр дю Пти (расширение глазной щели, мидриаз и экзофтальм), происходит стимулирующее воздействие на щитовидную железу, ведущее к возникновению гипертиреоза. Секреторные и вазомоторные нарушения верхнешейного ганглионеврита проявляются гипергидрозом и покраснением соответствующей половины лица, понижением внутриглазного давления.
Изменения чувствительности при шейном ганглионеврите отмечаются выше 2-го ребра. Возможен парез гортани, сопровождающийся осиплостью голоса. В случаях, когда ганглионеврит верхнего шейного узла сопровождается резко выраженным болевым синдромом, затрагивающим область зубов, пациенты нередко безуспешно лечатся у стоматолога и даже проходят через ошибочное удаление зубов.
Ганглионеврит нижнего шейного узла сопровождается распространением расстройств чувствительности до 6-го ребра. Эти нарушения захватывают и руку, оставляя интактной лишь внутреннюю ее поверхность. В руке отмечается снижение мышечного тонуса, цианотичная окраска кожи (диффузная или только кончиков пальцев). Снижены корнеальный, конъюнктивальный, челюстной, глоточный и карпо-радиальный рефлексы. При нижнешейном ганглионеврите возможно опущение ушной раковины на стороне пораженного узла.
Ганглеоневрит верхних грудных симпатических узлов проявляется не только нарушениями чувствительности и болевым синдромом, а и вегето-висцеральными расстройствами. Возможны боли в области сердца, затруднение дыхания, тахикардия.
Ганглионеврит нижних грудных и поясничных симпатических узлов характеризуется болью, чувствительными расстройствами, сосудистыми и трофическими нарушениями нижней части туловища и нижних конечностей. При вовлечении в воспалительный процесс седалищного нерва боли иррадиируют в соответствующее бедро с характерной клиникой нейропатии седалищного нерва. Вегето-висцеральные нарушения проявляются со стороны органов брюшной полости. Крестцовый ганглионеврит может сопровождаться зудом наружных половых органов и дизурическими нарушениями. У женщин возможны нарушения менструального цикла, ациклические маточные кровотечения.
Ганглионеврит крылонебного узла сопровождается клиникой невралгии тройничного нерва в области орбиты, носа и верхней челюсти (зона иннервации II ветви), гиперемией половины лица, слезотечением из глаза на пораженной стороне и обильным отделяемым из носа на той же стороне. Ганглионеврит коленчатого узла характеризуется приступообразной болью в ухе, которая часто иррадиирует в затылок, лицо и шею. На стороне поражения возможно развитие неврита лицевого нерва с парезом мимической мускулатуры.
Диагностика
Диагностируется ганглионеврит преимущественно на основании клинической картины, выявленных при осмотре пациента признаков вазомоторных и нейротрофических нарушений, обнаруженных при исследовании неврологического статуса расстройств чувствительности. Зачастую при грудном и крестцовом ганглионеврите пациенты проходят длительное лечение по поводу соматических заболеваний, например, у кардиолога по поводу кардиалгии, у гастроэнтеролога в связи с нарушением секреторной и моторной функции желудка или кишечника, у гинеколога по поводу упорных тазовых болей. В таких случаях особенности болевого синдрома, его хронический и упорный характер должны быть поводом для консультации пациента у невролога.
Дифференциальную диагностику ганглионеврита проводят с фуникулярным миелозом, опухолями спинного мозга, сирингомиелией, неврозами, нарушение спинномозгового кровообращения. С целью исключения этих заболеваний при диагностике ганглионеврита может проводится рентгенография позвоночника, КТ и МРТ позвоночника, электромиография. Для выявления сопутствующих ганглионевриту воспалительных изменений со стороны соматических органов назначается МСКТ или УЗИ органов брюшной полости, гинекологическое УЗИ, УЗИ простаты и пр. обследования.
Лечение ганглионеврита
С целью купирования болевого синдрома при ганглионеврите назначают анальгетики. При выраженных болях пациентам с ганглионевритом проводят внутривенные введения новокаина или паравертебральные блокады с новокаином на уровне поражения. В зависимости от этиологии ганглионеврита назначают терапию, направленную против инфекционного процесса. При вирусном характере ганглионеврита применяют противовирусные препараты и гамма-глобулин, при бактериальном — антибиотики.
Если ганглионеврит сопровождается повышением активности симпатической нервной системы, то в его лечение по показаниям включают ганглиоблокаторы, холинолитики, спазмолитики и нейролептики. Возможно назначение антигистаминных препаратов, поскольку они также обладают холинолитическим эффектом. Если ганглионеврит протекает с понижением активности симпатической системы, то его лечение дополняют холиномиметическими препаратами, глюконатом и хлоридом кальция.
В комплексной терапии ганглионеврита активно применяются физиотерапевтические процедуры: эритемные дозы УФО, электрофорез ганглефена, амидопирина, новокаина, йодида калия на область воспаленных ганглиев, диадинамотерапию (ДДТ), общие радоновые ванны, грязевые аппликации.
Ганглионеврит со стойким болевым синдромом, не купирующимся комплексным консервативным лечением, является показанием для проведения симпатэктомии — хирургического удаления пораженного симпатического ганглия. В зависимости от вида ганглионеврита проводится шейная и грудная симпатэктомия, поясничная симпатэктомия. При грудном ганглионеврите возможно проведения торакоскопической симпатэктомии, при поясничном ганглионеврите — лапароскопической. Применение таких эндоскопических методов симпатэктомии является наименее инвазивным способом хирургического лечения ганглионеврита.
Как правило, ганглионеврит развивается в результате инфекционного процесса. Причиной его возникновения могут быть острые инфекции (корь, дифтерия, грипп, рожа, дизентерия, ангина, скарлатина, сепсис) и хронические инфекционные заболевания (ревматизм, сифилис, туберкулез, бруцеллез). Часто ганглионеврит развивается на фоне хронического воспалительного заболевания. Например, причиной ганглионеврита крылонебного узла может быть осложненный кариес зубов, а причиной крестцового ганглионита — аднексит, сальпингит, оофорит, у мужчин — простатит. В более редких случаях ганглионеврит имеет токсическую природу или обусловлен опухолью (ганглионевромой или вторичной метастатическим процессом). Способствовать возникновению ганглионеврита могут: переохлаждение, переутомление, стресс, злоупотребление алкоголем, хирургические вмешательства в расположенных рядом с ганглиями анатомических областях и пр.
Главным симптомом является выраженная боль, расширенная и жгучая, с возникающей пульсацией и распиранием. Больной не может определить ее месторасположение.
Часто развиваются чувствительные нарушения. Появляются вазомоторные и нейротрофические изменения, ипохондрия, астения или неврастения, нарушенный сон.
При поражении шейного узла сверху, наблюдается симптоматика Бернара, расширяется щель глаза, появляется экзофтальм, мидриаз, гипертиреоз или гипергидроз. Наблюдается покраснение соответствующей части лица, понижается давление внутри глаз. Выше второго ребра меняется чувствительная способность. Иногда возможно развитие пареза гортани с дальнейшей осиплостью.
При опухоли нижнего узла шеи до шестого ребра расстраивается чувствительность. Понижается тонус мышц в руке, кожный покров принимает цианотичный окрас. Понижена конъюнктивальная, глоточная, карпо-радиальная, корнеальная и челюстная рефлекторика. На стороне поражения может опускаться ушная раковина.
Боль при новообразовании звездчатого узла возникает на соответствующей части грудины. Нередко она переходит в руку. Нарушается моторика пятого пальца руки. При верхней опухоли симпатических узлов груди нарушается чувствительная способность, расстраивается вегето-висцеральная система. Может болеть в зоне сердца, появиться тахикардия, затрудниться дыхание.
Для грудной и поясничной формы снизу характерны боль, трофические, сосудистые изменения ног и нижних отделов тела, чувствительные нарушения. Если в патологический процесс вовлечен седалищный нерв, болевой синдром переходит в бедро.
При крестцовом типе возникают зуд наружных половых органов и дизурические расстройства. Может нарушаться менструальный цикл и развиться маточное кровотечение. Крылонебный тип развивается с появлением гиперемии лицевой половины, невралгий, слезотечения.
Для коленчатой формы характерна приступообразная боль в ухе, часто иррадирующая в лицо, шею или затылок. Может развиться неврит с сопутствующим мимическим парезом.
Лучшие государственные клиники Израиля





Лучшие частные клиники Израиля





Лечение заболевания
С целью купирования болевого синдрома при ганглионеврите назначают анальгетики. При выраженных болях пациентам с ганглионевритом проводят внутривенные введения новокаина или паравертебральные блокады с новокаином на уровне поражения. В зависимости от этиологии ганглионеврита назначают терапию, направленную против инфекционного процесса. При вирусном характере ганглионеврита применяют противовирусные препараты и гамма-глобулин, при бактериальном — антибиотики.
Если ганглионеврит сопровождается повышением активности симпатической нервной системы, то в его лечение по показаниям включают ганглиоблокаторы, холинолитики, спазмолитики и нейролептики. Возможно назначение антигистаминных препаратов, поскольку они также обладают холинолитическим эффектом. Если ганглионеврит протекает с понижением активности симпатической системы, то его лечение дополняют холиномиметическими препаратами, глюконатом и хлоридом кальция. В комплексной терапии ганглионеврита активно применяются физиотерапевтические процедуры: эритемные дозы УФО, электрофорез ганглерона, амидопирина, новокаина, йодида калия на область воспаленных ганглиев, диадинамотерапию (ДДТ), общие радоновые ванны, грязевые аппликации.
Ганглионеврит со стойким болевым синдромом, не купирующимся комплексным консервативным лечением, является показанием для проведения симпатэктомии — хирургического удаления пораженного симпатического ганглия. В зависимости от вида ганглионеврита проводится шейная и грудная симпатэктомия, поясничная симпатэктомия. При грудном ганглионеврите возможно проведения торакоскопической симпатэктомии, при поясничном ганглионеврите — лапароскопической. Применение таких эндоскопических методов симпатэктомии является наименее инвазивным способом хирургического лечения ганглионеврита.
Диагностика заболевания
При возникновении симптомов следует записаться на прием к врачу-неврологу. Недуг необходимо дифференцировать от спинномозговых образований и нарушений кровообращения в спинном мозге, различных неврозов, фуникулярного миелоза, сирингомиелии. При необходимости может быть назначен рентген, компьютерная или магнитно-резонансная томографии позвоночного столба, электромиография. Выявить параллельные воспаления со стороны соматической системы помогут ультразвуковое исследование простаты, брюшины, нижнего таза у женщин, МСКТ брюшной зоны и другие исследования.
Читайте также: