Вирус болит спина шея
ТРЕВОЖНЫЙ ЗВОНОК: БОЛЬНОЙ ПОЗВОНОК
Оказывается, есть прямая связь между гриппом и больной спиной, рассказывает кандидат медицинских наук, врач-вертебролог, специалист по спинальной хирургии Игорь Борщенко:
- Большинство простуд и грипп - вирусные инфекции, а вирусы способны ослаблять соединительную ткань в нашем организме. Она входит в состав костей, хрящей, связок, сухожилий. Часто пациенты говорят: я перенес грипп, и после этого стала болеть спина. На самом деле вирус гриппа, конечно, не поражает позвоночник сам по себе, но вот соединительная ткань может пострадать.
Второй момент – движения, которые появляются при острой простуде. Мы кашляем, чихаем, а это некоординированные мышечные спазмы. Они, в свою очередь могут повредить позвоночник - просто от натуги.
И третий, пожалуй, самый серьезный момент. Вирусная инфекция ослабляет иммунитет. На этом фоне активизируются болезнетворные бактерии, которые живут у человека в организме, если есть хронические источники инфекции в зубах, почках и других органах. Так вот, бактерии могут с током крови заноситься в позвоночник, в диск, или даже в само тело позвонка. И тогда возникает уже гнойное воспаление – спондилит или спондилодисцит.
Совет: если после перенесенной простуды или гриппа вы чувствуете неполадки в спине, не теряя времени обращайтесь к врачу. Сначала - на прием к терапевту, а он определит, к кому направить вас дальше - ортопеду, неврологу и т.д.
ОПАСАЙТЕСЬ НЕВРИТА
Одно из самых неприятных последствий простуд и ангин - невриты лицевого или тройничного нервов, предупреждает невролог Анна Горенкова. Иногда они могут сигналить о себе острой болью в одной половине лица. Но нередко проходят и в безболевой форме: человек ощущает только легкие покалывания в коже, внешний уголок глаза и уголок губ с одной стороны лица опускаются, лицо начинает казаться несимметричным. Никакого самолечения - нужен срочный анализ крови и тест ПЦР на определение возбудителя, который покажет, что именно стало причиной неврита - вирус, бактерии или грибок. И только тогда можно будет назначить верную схему лечения.
ДЕРЖИТЕСЬ ЗА ВОЛОСЫ
В норме мы теряем до 200 волосинок в день. Но если после простуды они посыпались просто пучками, потеряли блеск и стали казаться тонкими и безжизненными, значит, ваш организм в процессе битвы с инфекцией растерял массу витаминов и микроэлементов.
НА ЗАМЕТКУ
Гранатовый сок - для тонуса сосудов
Как рассказала кардиолог Тамара Огиева, очень часто грипп и ОРВИ становятся причиной нарушения сосудистого тонуса. При высокой температуре нагрузка на кровеносную систему усиливается в разы. Противопростудные лекарства (типа колдрекса, терафлю и других средств) повышают чувствительность сердца к адреналину. А столь любимые в народе сосудосуживающие капли вызывают спазмы сосудов, а если на них подсесть, то и гипертонию. Одно из самых опасных осложнений гриппа - миокардит, то есть воспаление сердечной мышцы.
Фитотерапевт Елена Корсун советует 2-3 недели после простуды использовать травы, которые помогут справиться с последствиями гипоксии (то есть кислородного голодания). Это цветки липы, трава донника и клевер. Их можно заваривать как чай: по чайной ложке каждой травы на стакан кипятка и пить 1-2 раза в день. А можно процеженным отваром промывать нос - это поможет восстановить слизистые оболочки после насморка.
Также привести в порядок сосуды после простуды помогут сладкие теплые пряности - кардамон, гвоздика, корица. Их можно добавлять в сбор из трав или в чай.
ПОБЕРЕГИСЬ!
Простуды - друг ожирения
Это еще один весомый повод не запускать простуды, не переносить их на ногах и строже соблюдать правила гигиены, включая элементарное мытье рук, подчеркивают врачи.
НУ И НУ!
Вирус передается. по половому признаку
Причем при рукопожатиях чаще, чем при поцелуях
Уж, казалось бы, чего мы только не знаем о гриппе. Так поди ж ты, новое открытие! Американские инфекционисты выяснили, что риск подхватить ОРВИ и грипп от представителей своего пола выше аж в три раза. Грубо говоря - мальчики чаще заражаются от мальчиков, девочки от девочек.
Ученые проводили исследование на детях: наблюдали за гриппующей начальной школой в штате Пенсильвания . В эксперименте приняли участие около 370 детей. Первое, что заметили эскулапы, заражение между одноклассниками также происходит в пять раз быстрее, чем между детьми из разных классов.
А потом стала очевидной еще одна взаимосвязь: шансы заразиться гриппом существенно повышались при контактах детей с представителями своего пола, в отличие от противоположного. Мальчики в три раза чаще заражались от мальчиков, девочки - от девочек. Причем чем старше были дети, тем ярче прослеживалось заражение ОРВИ и гриппом по гендерному признаку.
Плохое понимание людьми причин болей в спине подтолкнуло меня к тому, чтобы адаптировать мой недавно опубликованный обзор по болям внизу спины для более массового читателя.
Внимание! Данный пост не призывает заниматься самолечением и самодиагностикой, не носит рекламного характера и служит исключительно просветительским целям.

Несмотря на акцент на болях в области поясницы в целом все написанное применимо в контексте болей и в других отделах позвоночника.
Синдром боли внизу спины (боли в поясничном отделе позвоночника, БВС) – одна из самых распространенных патологий во взрослой популяции и, по некоторым данным, встречается более чем у 80 % населения. Острый болевой синдром длится до 6 недель, подострое течение – до 12, хронической БВС считается при длительности более 3 месяцев. По данным российских исследований острую боль внизу спины испытывали хотя бы единожды в течение жизни до 90 % населения.
Жалобы на БВС могут быть вызваны перегрузками мышц и связочных структур, патологией костной ткани и фасеточных (межпозвонковых) суставов, поражением тазобедренного сустава, органов малого таза и брюшной полости. В формировании хронической БВС часто играют роль психологические факторы: стресс, депрессия и тревожность. Существуют определенные генетические патологии (нервно-мышечные заболевания), основным и единственным проявлением которых может быть болевой синдром в мышцах спины.
Фасеточный болевой синдром составляет до 30 % всех случаев БВС. Он обусловлен изменениями, характерными для артроза межпозвонковых суставов. Фасеточный синдром может присутствовать при других болезнях – спондилоартриты (псориатический, болезнь Бехтерева), ревматоидный артрит, подарга и другие метаболические нарушения, последствия травматических повреждений. По мнению специалистов, частота поражения фасеточных суставов при боли в спине достигает 40–85 % и увеличивается с возрастом.
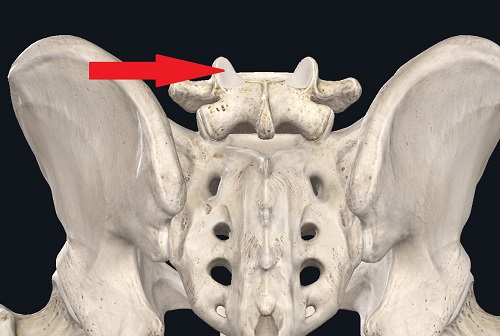
Те самые фасеточные — межпозвонковые — суставы.
Боль, связанная со спазмом мышц, является второй по частоте встречаемости и обычно также зависит от динамических и статических перегрузок в связи с изменением осанки. Иногда бывают вторичные мышечные спазмы – за счет локальной нестабильности позвоночно-двигательного сегмента (два позвонка и диск между ними), что обычно дополнительно сопровождается фасеточным болевым синдромом. Мышечную боль достаточно легко диагностировать после определения конкретной страдающей мышцы – боль усиливается при растяжении или нагрузки на эту отдельную мышцу в определенном движении.
Боль в области крестцово-подвздошного сустава также может иметь острое или хроническое течение. Причина болевого синдрома до конца не ясна. Считают, что боль может возникать при растяжении капсульно-связочного аппарата сустава, гипер- или гипомобильности и изменении биомеханических нагрузок и движений в суставе, которое приводит к воспалению.
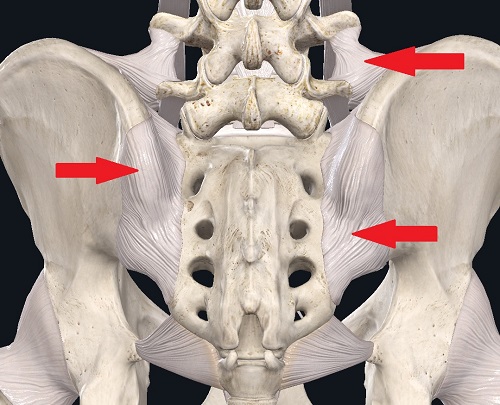
Связки крестцово-подвздошного сустава.
Есть огромное число причин для болей в пояснице. Чаще всего боль неспецифическая, локальная, связана с динамической перегрузкой и/или воспалением в области межпозвонковых (фасеточных) суставах, с растяжением связок крестцово-подвздошного сустава или со спазмом мышц, и не требует в целом специфического обследования типа МРТ/КТ. Согласно отечественным рекомендациям (которые, кстати, достаточно грамотно написаны – именно по боли внизу спины для врачей общей практики) рентген рекомендуется делать только в случае сохранения болей дольше месяца или при постоянных рецидивах. Надо не забывать о возможности боли в пояснице из-за артроза тазобедренного сустава – в таком случае может меняться вся биомеханика нижней конечности и таза, вторично перегружая поясницу. В таком случае лечить поясницу бесполезно.
Консервативное лечение неспецифической БВС разнообразно. Медикаментозная терапия при БВС включает назначение трициклических антидепрессантов (уровень доказательности В), миорелаксантов (уровень доказательности В), НПВП (уровень доказательности В), парацетамола (уровень доказательности В). Из немедикаментозных методов доказано эффективной является лечебная физкультура (уровень доказательности В), мануальная терапия (уровень доказательности В), психотерапия на этапе реабилитации после устранения органической причины (уровень доказательности В).
Не рекомендуют ограничивать повседневную двигательную активность и использовать корсеты, так как это может привести к увеличению сроков болевого синдрома.
Мануальная терапия – набор манипуляций, которые могут быть эффективны (а могут и не быть) при болях в спине. То есть это именно навык, который хорошо дополняет основную специальность типа травматологии и ортопедии, неврологии или спортивной медицины и ЛФК. Из этого следует два момента.
Во-первых, с моей лично точки зрения, мануальная терапия не должна быть отдельной специальностью – особенно сейчас, когда ее можно получить единственным сертификатом после института. У нас же нет отдельных специалистов по инъекциям внутрь сустава, по капельницам, по назначению ортезов – соответственно несколько неправильно, что мануальная терапия получила отдельный сертификат.
Во-вторых, судя по рекомендациям как нашим, так и буржуйским (включая информацию от cochrane), мануальная терапия по эффективности не уступает, но и не превосходит другие методы лечения, в том числе лекарственную терапию или лечебную физкультуру. Из моего опыта и моей практики МТ не имеет долгосрочного эффекта. Долгосрочный – только модификация образа жизни и лечебная физкультура или вообще физическая активность. Фактически МТ кому-то поможет, кому-то нет. И она не имеет никакого профилактического действия, так как это всего лишь один из методов лечения болей в спине. Единственным НО тут можно указать только один вариант по моему мнению – если вы регулярно занимаетесь с врачом по лечебной физкультуре, и он сам, имея сертификат мануального терапевта, периодически комбинирует ее с лечебной физкультурой. Тут по логике должен быть достаточно хороший эффект.
Повторюсь, хоть это и было сказано выше – психологический/психический статус может быть ассоциирован с появлением и наличием болей в спине.
Нервно-мышечные болезни могут иметь в проявлениях только боли в спине – чаще всего такие пациенты много лет страдают болями в спине с кратковременным эффектом от различных мероприятий.
Если боль локально только в спине – не стоит бежать делать МРТ, скорее всего это не требуется, и врачу хватит рентгена.
Боли в разных отделах позвоночника возникают по множеству причин и у людей практически всех возрастных групп. Эта проблема очень распространена в наши дни. Ведь согласитесь, тяжело найти человека, который никогда не испытывал бы боль в спине , а для многих болевые ощущения в позвоночнике становятся постоянным настоящим мучением.
Врачи советуют вовремя задуматься о причине таких симптомов и обратиться к специалисту, вместо того, чтобы начинать заниматься самолечением и принимать обезболивающие средства или просто терпеть боль. Болью в спине наш организм может реагировать на переутомление, избыточную физическую нагрузку, а также может сигнализировать о наличии серьезных заболеваний позвоночника, требующих врачебного наблюдения и вмешательства.
Дегенеративные и дистрофические изменения позвоночника
Такие изменения являются причиной боли в спине практически в 80% случаев.
Основная причина таких изменений — малоподвижный образ жизни и отсутствие регулярных физических нагрузок.
Дегенеративные изменения позвоночника происходят в несколько этапов . Сперва возникает остеохондроз — болезнь, при которой страдают и нарушаются межпозвоночные диски — их хрящевая ткань изнашивается и постепенно разрушается, что приводит к уменьшению высоты межпозвоночных дисков. Врачи отмечают, что в этот период пациент может не ощущать никакой боли, обычно отмечается только чувство усталости в спине после рабочего дня.
Спондилоартроз и спондилез
Следующий этап развития болезни, обычно сопровождается уже выраженным болевым синдромом. Здесь уже изменениям подвергаются фасеточные суставы смежных позвонков.
Если не проводится соответствующее лечение и нагрузки пациента на спину продолжаются, то болезнь перетекает в третью стадию.
Образование межпозвоночной протрузии
А затем возникают и грыжи, т.е. выпячивание наружу внутренней гелеобразной части поврежденного диска.
Этот этап уже опасен такими осложнениями, как, хроническая радикулопатия (сдавление спинного мозга), и, в самых запущенных случаях, приводит к инвалидности и параличу.
Хотя дегенеративным изменениям подвержены все отделы позвоночника, все-таки чаще всего страдают самые подвижные из них — это шейный и поясничный отделы.
Симптоматика данного вида заболеваний бывает очень разнообразной, для постановки верного диагноза очень эффективна магнитно-резонансная томография (МРТ), иногда проводится дифференциальная диагностика с заболеваниями сердца, легких и других внутренних органов.
Нарушение осанки и различные деформации позвоночного столба
Осанка — это вертикальное положение позвоночника, которое человек занимает неосознанно, как при движении, так и в покое. Формирование осанки происходит во время роста позвоночника , потому очень важно в данный период исключить или, хотя бы минимализировать до 25 лет воздействие на позвоночник различных негативных факторов, таких, как , неправильная рабочая поза.
Патологический тип осанки не означает, что человек болен, хотя опасно тем, что неправильное положение позвоночника вынуждает мышцы спины находиться в постоянном напряжении, что повышает риски развития патологий в тканях позвоночника, хроническое напряжение мышц спины приводит к возникновению постоянной боли, зачастую меняется походка, перераспределяется нагрузка на суставы, происходит их преждевременное изнашивание и развитие различных заболеваний, таких, как деформирующий остеоартроз. Наш организм это единое целое и при позвоночных деформациях нарушаются функции многих внутренних органов.
Именно поэтому привитие ребенку навыка правильной осанки является основной профилактикой остеохондроза. Кроме приобретенных, существуют еще врожденные изменения позвоночного столба, которые обычно оперируются еще в раннем детстве.
Перечислим наиболее распростаренные приобретенные искривления позвоночника:
- сколиоз (изгиб в бок);
- патологический кифоз (изгиб назад);
- патологический лордоз (изгиб вперед);
Радикулит
Радикулопатия или радикулит — распространенная причина болей в спине, вызванная воспалением нервных корешков спинного мозга.
В большинстве случаев причиной радикулита является сдавление или раздражение нервной ткани, грыжевое выпячивание, или спазмированные мышцы, но иногда возможен его возникновение невертеброгенные радикулопатии и при инфекционном воспалении.
Симптомы радикулита имеют множество вариантов проявления, но обычно локализуются в месте воспаления нервного корешка.
При радикулопатии пациенты обычно чувствуют боль, кначинающуюся в месте выхода нерва из позвоночного канала и отдающую по его ходу, так, например при при воспалении седалищного нерва происходит иррадиация боли в ягодицу, а также характерны такие проявления как: нарушение чувствительности в зоне иннервации, потеря мышечной силы и др.
Ревматологические заболевания
Ревматологические заболевания — заболевания спины, обусловленные ревматологической патологией. К ревматологическим заболеваниям относяезнтся такие болезни, как анкилозирующий спондилоартрит (Болезнь Бехтерева).
На начальных стадиях болезни пациенты па жалуются на боль в пояснице и ощущение ограниченной подвижности позвоночника. Со временем, в случае отсутствия лечения болезнь приводит к полной потере подвижности в суставах позвоночника и постоянным болям. Это происходит вследствии того, что полость суставов зарастает грубой соединительной тканью с развитием анкилоза.
Позвоночник также может страдать и при других ревматологических заболеваниях, таких, как волчанка, ревматоидный артрит, и пр.
Остеопороз
Остеопороз — очень опасное заболевание, сопровождающееся выраженной деминерализацией костной ткани и развитием патологических переломов.
Чаще всего этой болезни подвергаются женщины климактерического периода, характерно, что снижение минерализации костей не имеет длительное время никакой симптоматики и пациенты просто не знают о нем. Переломы костей при данном заболевании могут случаться даже при незначительном внешнем воздействии. Наиболее часто случаются переломы шейки бедренной кости и компрессионные переломы тел позвонков.
Именно последние из перечисленных переломов и приводит к развитию хронических болей в позвоночнике.
Именно поэтому женщинам после 50 лет особенно важно заботиться о своем здоровье, предостерегая себя от патологических и инвалидизирующих переломов. Для этого достаточно лишь периодически проходить денситометрию (неинвазивное обследование для выявления скрытого остеопороза) и измерять уровень кальция в крови.
Миозит
Миозит — инфекционное или асептическое воспаление мышц спины. Причиной заболевания в большинстве случаев является перенесенная травма или респираторные вирусы. Болезнь чаще всего поражает мышцы спины и шеи. Для острой формы заболевания характерны общее недомогание с повышением температуры и снижением аппетита, а также локальная боль, покраснение и опухоль над пораженной мышцей. При хроническом миозите общие симптомы, как правило, отсутствуют, характерна только локальная болезненность, связанная с образованием кальцификатов (болезненных узелков) в толще мышцы.
Опухолевые заболевания
Опухолевые заболевания зачастую также причиняют боли в спине. Из всех онкологических болезней чаще других поражают позвоночник онкогематологические патологии, такие как: лимфомы, миеломы, лимфогранулематоз. Метастазы приводят первичной опухоли приводят к разрушению позвонков.
Метастазировать в позвоночник способны любые злокачественные новообразования.
Также в тканях позвоночника возможно развитие различных первичных опухолей — остеосарком костной ткани, гемангиом, опухолей спинного мозга, его оболочек и нервных волокон.
Травматические повреждения позвоночника
Безусловно, перелом позвоночника — одна из самых тяжелых травм , которая тем не менее зачастую поддается излечению. Классифицируют многожество типов переломов — перелом тела или отростков позвонков, оскольчатые и взрывные, компрессионные и краевыеи пр.
Болевые симптомы напрямую зависят от места локализации травмы и сопутствующих повреждений. По степени тяжести травмы позвоночника подразделяют на:
- неосложненные (без повреждения спинного мозга);
- осложненные (ткани спинного мозга присутствует);
Подводя итог статьи и исходя из всего вышесказанного, можно сделать вывод, что заболеваний спины великое множество , с различными причинами возникновения и разной степенью опасности для человека. Если Вы внезапно почувствовали сильную боль в позвоночнике, и вы это ни с чем не связываете, то обязательно необходимо обратиться за помощью к врачу, чтобы определить причину боли с помощью МРТ.Специалисты центра МедиСкан всегда рады прийти на помощь всем пациентам и напоминают, что своевременная диагностика — верный шаг на пути к здоровью!
Согласно статистике, 98% всех диагнозов, связанных с болью в спине – это болезни позвоночника и опорно-двигательного аппарата, а остальные 2% - это иные причины, например, заболевания внутренних органов.
Иногда боль возникает только при кашле или чихании. В этом случае надо посетить терапевта, чтобы найти причину этих симптомов.
Например, при заболеваниях лёгких появляется кашель с мокротой, который больно отдаёт в спину. Если проблемы с почками, то болит поясница.
Что означает этот симптом?
- Мышечная боль, связанная с перенапряжением от долгого нахождения в одной и той же позе и физической перегрузки. При инфекциях и ОРВИ тоже может появиться мышечный спазм. В этом случае, боль не выражена и проходит в течение нескольких дней.
- Внутренние воспалительные процессы в некоторых внутренних органах и сосудах, находящихся в районе позвоночника, отдают болью при кашле.
- Воспаление и сдавливание нервных окончаний в результате дистрофических изменений в межпозвоночных дисках вызывает болевое ощущение в области спины. Боль усиливается при кашле в месте поражения нерва.
Некоторые внутренние заболевания часто вызывают болевые ощущения в области спины при кашле. К ним относятся следующие болезни.
- Плеврит - воспаление лёгких на фоне пневмонии. Проявляется болями в груди, слабостью, высокой температурой тела.
- Пневмония - острое воспаление лёгких.
- Заболевания почек (мочекаменная болезнь,нефрит) вызывают чувство тяжести и боли в области поясницы, с одной из сторон. Боль при кашле усиливается и может отдавать в пах.
- Рак лёгких проявляется на поздних этапах следующими симптомами: общая слабость, постоянный кашель и боль в грудной клетке, отдающая в спину, непроходящая пневмония.
- Пиелонефрит – это воспаление почки вызывает тяжесть и боль в пояснице, отдающую в пах.
- Туберкулёз - инфекционное поражение лёгких проявляется болью в грудной клетке и в верхней части спины. Боль появляется при кашле, вдохе или резких движениях.
- Болезни сердца – эндокардит, ИБС, стенокардия и др., вызывают боли в левой стороне груди и под лопаткой. Боли отдают в левое плечо и руку, могут быть жгучими и ноющими.
- Панкреатит – это воспаление поджелудочной железы. При этом появляются болевые ощущения в области левого подреберья.
- Хронические заболевания желудка – гастрит, язва 12-перстной кишки. Заболевания могут проявляться болью в желудке при кашле, отдающими в спину.
Теперь перечислю список заболеваний позвоночника, при которых возникает этот симптом:
- Грыжа межпозвонкового диска. Здесь боль может возникнуть при кашле, сидении или резком движении.
- Остеохондроз позвоночника. Патология чаще всего затрагивает поясничный отдел позвоночника. Поэтому, если при кашле болит поясница, то в первую очередь причину следует искать причину в позвоночнике.
- Межрёберная невралгия. При этом человеку больно поворачиваться, кашлять и дышать.
- Болезнь Бехтерева. Здесь воспалительный процесс начинается в поясничной области и медленно переходит на весь позвоночник и большие суставы. На раннем этапе может возникать боль при кашле и движениях, которая отдаёт в спину в пояснице.
- Радикулит. Это защемление нерва в пояснице, которое вызывает острую одностороннюю боль в месте локализации.
- Травмы спины. После падения на спину или после удара появляются ушибы мягких тканей, что ведёт к появлению болевого синдрома.
- Миозит. Это воспаление мышц, которые давят на близлежащие ткани и нервные окончания.
Как проводят диагностику? При подозрении на болезни позвоночника первым делом нужно обратиться к невропатологу или вертебрологу. Сдаются анализы мочи и крови, проводят рентгенографию позвоночника, компьютерную и магнитно-резонансную томографию.
А что делать при сильной боли в домашних условиях?
- Если боль в спине очень сильная, то можно попытаться её облегчить.
- Лечь на жёсткую поверхность. В положении лёжа повернуться на бок и слегка согнуть ноги в коленях и бёдрах. Между ног положите небольшую подушку. Такая поза отлично расслабляет мышцы спины и снижает болевой синдром
- Можно выпить анальгетик (1-2 таблетки) – Диклофенак, Кеторолак, Пенталгин или Кетанов.
- Нанесите обезболивающую мазь – Вольтарен, Быструмгель, Фастум гель, Кетопрофен.
- В домашних условиях неплохой лечебный эффект оказывают Алмаг и ДЭНАС. При полном курсе лечения они помогают в лечении заболеваний позвоночника, предотвращая повторные обострения.
Лечение заболеваний позвоночника разнообразными лекарственными препаратами будет успешно, если оно начато вовремя. Самостоятельно точно определить причину боли и недомогания невозможно. Ведь разные болезни могут проявляться практически одинаково.
Не терпите головную боль, слабость, ухудшение зрения, проблемы со сном. Возможно, вам требуется помощь невролога
Невролог – это врач, специализирующийся на заболеваниях нервной системы головного и спинного мозга, периферических нервов и мышечной системы. На прием к неврологу чаще всего отправляют врачи общей специализации – терапевты, если у них есть подозрение на нарушение работы нервной системы у пациента.
Почти каждый человек периодически страдает от головных болей – из-за чрезмерного умственного и физического напряжения или, например, во время простуды. Однако у некоторых людей головные боли могут быть очень сильными – так проявляются, например, мигрени. В других случаях боли могут быть вызваны более серьезными причинами: кровоизлиянием в мозг, опухолью или повышенным внутричерепным давлением.
Если сильные головные боли беспокоят вас постоянно, не откладывайте визит к неврологу.
Постоянную боль в шее и спине обычно списывают на усталость и неудачно поднятые тяжести, ожидая, что она пройдет сама. Однако, если боль приобретает хронический характер, стоит посетить невролога.
Помните, что подобные недомогания могут оказаться симптомами травмы позвоночника или нарушения работы нервной системы.
Постоянные головокружения и потеря равновесия могут говорить о нарушениях работы головного мозга, а также различных неврологических или сердечно-сосудистых заболеваниях.
Если головокружения появляются регулярно, обязательно обратитесь к терапевту и неврологу.
Как и головокружение, онемение и покалывание могут быть симптомами многих заболеваний.
Наиболее настораживающий симптом – покалывание или онемение с одной стороны тела, связанное с мышечной слабостью или затруднением движений. Это может оказаться симптомом нарушения работы периферических нервов или даже признаком нарушения мозгового кровообращения, а значит, визит к врачу откладывать не стоит ни в коем случае.
Слабость нередко путают с усталостью, но эти два состояния очень важно различать.
При мышечной слабости человек не в состоянии, например, поднять рукой чашку, несмотря на все старания. При усталости человек может это сделать, пусть и ценой значительных усилий. Кроме того, слабость обычно распространяется на отдельные группы мышц, а усталость влияет на все мышцы.
Понимать разницу между этими состояниями очень важно, так как усталость может свидетельствовать о недостатке сна, перетренированности или простудном заболевании, а слабость – о более серьезных проблемах: инсульте или нервно-мышечных заболеваниях.
Если слабость сочетается с онемением и распространяется на одну половину тела, это может быть признаком инсульта или других серьезных неврологических проблем. Все они требуют немедленного обращения к неврологу.
Нарушения движения могут включать в себя неуклюжесть, тремор, замедленность движений, непреднамеренные движения или трудности при ходьбе.
Если подобные симптомы проявляются регулярно – они могут говорить о нарушении работы головного мозга и являются поводом для срочного визита к неврологу.
Постепенная потеря остроты зрения, развивающаяся с возрастом, требует наблюдения у офтальмолога. В то время как внезапное значительное снижение зрения нередко становится следствием неврологических нарушений.
Также поводом посетить невролога могут стать эпизоды двоения в глазах, а также появление в обоих глазах зрительных аномалий, не проходящих после закрытия одного глаза.
Трудности в интеллектуальной деятельности могут выражаться по-разному: проблемы в поиске слов или при разговоре, проблемы с памятью, изменение личности и спутанность сознания. Эти проблемы требуют обращения к неврологу, ведь у взрослых они могут быть признаками нейродегенеративных заболеваний.
Также визит к неврологу необходим, если проблемы с мышлением и памятью наблюдаются у ребенка.
Нарушения сна очень распространены, и многие из них требуют вмешательства терапевта, лора или пульмонолога.
Если бессонница сочетается с другими неврологическими симптомами (головными болями, болями в шее, признаками нарушения памяти), вам надо обратиться к неврологу.
Этот немедицинский термин часто используется для описания неприятных ощущений в шее, с которыми человек встает после сна в неудобном положении.
Подобные симптомы встречаются и у тех, кто просидел за компьютером без перерыва в течение продолжительного времени или неожиданно резко дернул головой.
Неприятные ощущения обычно проходят после отдыха в удобной позе и занятий лечебной физкультурой. Внимание: если симптомы наблюдаются дольше недели, не откладывайте визит к врачу.
Боли в мышцах шеи – это результат травм мышц спины. Они могут быть вызваны статическим напряжением, спровоцированным неправильной позой, подъемом тяжестей, требующим резких движений в области талии.
Основные симптомы – снижение гибкости и ограничение подвижности шеи, боль.
Длительный отдых и смена деятельности обычно избавляют от неприятных ощущений, однако, если боль имеет острый характер и не проходит в течение нескольких дней, следует обратиться к врачу.
Связки – это своеобразные тяжи из соединительной ткани, которые удерживают кости вместе, в том числе и кости позвоночника.
Растяжение связок может произойти в результате падения или внезапных резких поворотов головы, которые излишне растягивают и перегружают связки. Еще одна причина – хроническое напряжение из-за длительного нахождения в неправильной позе.
Если в шее появилась резкая боль, ограничение подвижности и отек, особенно после падения, положите человека на спину на жесткую поверхность и немедленно вызовите скорую помощь.
Грыжа межпозвонкового диска развивается, когда в результате травмы студенистое ядро, находящееся под твердой фиброзной оболочкой диска, выпячивается в просвет между позвонками. Это приводит к защемлению нервных корешков и даже повреждению спинного мозга.
При защемлении корешков в шейном отделе позвоночника появляется сильная боль, слабость и онемение в руке, а также головокружение и головные боли.
Появление межпозвонковых грыж провоцируют травмы, а также сильное перенапряжение, например подъем тяжелого груза с искривленным позвоночником.
Читайте также:


