Ведение беременности при хроническом гепатите с
Вирусный гепатит. Вирусный гепатит — острое инфекционное заболевание с поражением ретикулоэндотелиальной системы желудочно-кишечного тракта и печени. Заражение может наступить вирусами А, В, С, Е.
Клиническая картина. Под влиянием гормональных метаболических и иммунных факторов гепатиты протекают тяжелее, с укороченным преджелтушным периодом, затем в течение 1—2—3 нед. развивается желтушный период, за которым следует сравнительно короткий период послежелтушной реконвалесценции. У большинства беременных преджелтушный период протекает по типу диспепсических расстройств (тошнота, рвота, тяжесть в эпигастрии); возможен гриппоподобный вариант, когда преобладает чувство разбитости, повышение температуры; возможен астеновегетативный синдром (общая слабость, утомляемость, раздражительность). Иногда развивается латентный вариант — темная окраска мочи и желтушность кожных покровов появляются без клинических предвестников. У некоторых больных в преджелтушный период заболевания развивается интенсивный зуд. Исходом заболевания может быть переход в хронический гепатит, острая дистрофия печени, возможен летальный исход. При этом смертность беременных, рожениц и родильниц в 3—4 раза превышает таковую у небеременных. У отдельных беременных может развиться коматозное состояние с весьма высокой летальностью.
Диагностика острого вирусного гепатита. Для диагностики заболевания у беременных широко используют специфические маркеры инфекционного процесса, маркеры цитолиза и печеночно-клеточного некроза: аминотрансферазы (АлАТ, АсАТ, альдолаза и т. д.), показатели гуморального иммунитета (содержание иммуноглобулинов различных классов). Из других методов у беременных используют УЗИ печени. Обследование беременных должно быть по возможности более полным, так как во время беременности желтуха
нередко является симптомом различных по этиологии заболеваний, в том числе ОПГ-гестозов. Обследование и лечение беременных острым вирусным гепатитом проводит инфекционист совместно с акушером.
Течение беременности. У больных возникают признаки угрозы прерывания беременности, возможны самопроизвольные выкидыши и преждевременные роды. Однако после выкидыша или родов состояние больных не улучшается, а только прогрессивно ухудшается. В родах и раннем послеродовом периоде увеличивается риск кровотечений в связи с развитием ДВС-синдрома.
Лечение гепатитов у беременных проводится по общепринятым методикам с учетом влияния медикаментозных препаратов на плод и печень беременной.
Исходы заболевания для детей. Плод относительно защищен от гепатита В, так как материнские антитела против вируса быстрее проникают через плаценту, чем поверхостный антиген НВsАg. Имеет значение срок беременности, при котором женщина заболевает гепатитом. Если заболевание развивается в ранние сроки, то только 10% детей становятся серопозитивными, если в III триместре беременности — число таких детей увеличивается до 76%. При повреждении плаценты и незначительном содержании антител плод может быть инфицирован. Ребенок может заразиться в процессе родового акта, если мать больна гепатитом В или С, а у ребенка есть трещины на коже или слизистых оболочках.
Тактика ведения б е р е м е н н о с т и. Главный принцип ведения беременности в острой стадии вирусного гепатита любой этиологии состоит в сохранении ее. Прерывание беременности резко ухудшает течение заболевания. Роды предпочтительно проводить через естественные родовые пути. Кесарево сечение возможно только по строгим акушерским показаниям.
Профилактика. Всем беременным, имевшим контакт с больными вирусным гепатитом А, однократно вводится внутримышечно 3^-5 мл гамма-глобулина, что предотвращает или ослабляет тяжесть течения того/ что в данном случае речь идет о кишечной инфекции.
Для профилактики распространения гепатита В и С среди беременных выявляют носительниц НВsАg и антител к вирусу гепатита С. Такие женщины должны родоразрешаться в родильных отделениях инфекционных больниц с использованием одноразовых шприцев и белья. Новорожденным в первые 24 часа после рождения проводят сочетанную активную и пассивную иммунизацию: вакциной и гипериммунным гамма-глобулином.

Дата публикации: 24.04.2017 2017-04-24
Статья просмотрена: 502 раза
Ключевые слова: акушерство, осложненная беременность, вирусный гепатит С, вертикальная передача, ретроспективный анализ
Проблема вирусного гепатита С (ВГС) в последнее время привлекает значительное внимание на международном уровне, что определяется особой тяжестью течения и широкой распространенностью заболевания. Актуальность проблемы становится еще более значимой в акушерстве и педиатрии в связи с неуклонным нарастанием удельного веса заболевания, риском внутриутробного заражения и возможностью инфицирования новорожденного в родах и послеродовом периоде [1, 2, 4].
По оценкам Всемирной организации здравоохранения (ВОЗ), более 185 миллионов людей во всем мире живут с ВГС. Согласно данным последних исследований, от заболеваний, связанных с ВГС, во всем мире ежегодно умирают около 700 000 человек [1]. Всего в странах Восточной Европы и Центральной Азии насчитывается примерно 9,1 млн. людей, живущих с гепатитом С (до 5 % от общего числа людей с ВГС) [2]. Распространенность ВГС в Восточной Европе и Центральной Азии составляет, соответственно, 2,9 % и 3,8 % [3].
Вирус гепатита С обнаруживается у молодых женщин чаще всего при скрининговом обследовании для подготовки к беременности или во время беременности. Проведение такого обследования на гепатит С является очень важным в связи с высокой эффективностью современного противовирусного лечения, (лечение гепатита С может быть назначено после родоразрешения), а также в связи с целесообразностью обследования и наблюдения (при необходимости — лечения) детей, родившихся от HCV-инфицированных матерей [5,6,7].
Установлено, что при наличии одинаковых условий для заражения в очагах инфекции беременные заболевают вирусными гепатитами в 5 раз чаще, чем небеременные, что можно объяснить высокой восприимчивостью организма беременных к вирусу инфекционного гепатита вследствие изменения функции печени, ослабления иммунных сил организма [8,9,10,11].
Заболевания печени и желчевыводящих путей являются наиболее тяжелыми осложнениями среди экстрагенитальных патологических состояний у беременных и нередко могут способствовать развитию акушерской патологии, приводящей к материнской смертности. Беременность, несмотря на то, что является физиологическим процессом, приводит к изменению всех функций печени, что в некоторых случаях, особенно при гепатитах, может привести к необратимым поражениям печени [5,6,12]. Выраженная портальная гипертензия (расширение вен пищевода 2 и больше степени) создает повышенный риск развития кровотечения из расширенных вен пищевода, который достигает 25 %. Развитие кровотечения из вен пищевода происходит чаще всего во втором-третьем триместре беременности, а в период родов крайне редко [1].
Вирусный гепатит и беременность представляет большой практический интерес, так как это состояние является пограничным между акушерской, инфекционной и печеночной патологией [3]. У беременных женщин вирусные гепатиты протекают тяжелее, чем у небеременных, и представляют серьезную опасность для матери и плода. Беременных женщин с этим заболеванием относят к группе повышенного риска смерти, так как гестация у данного контингента женщин сопровождается большой частотой осложнений, как со стороны матери, так и со стороны плода [4, 5, 6]. Для тяжелых случаев свойственно развитие ДВС-синдрома, фульминантной печеночной недостаточности, острой печеночной энцефалопатии и комы вплоть до летального исхода [1,7,8,9].
В связи с этим, особое значение приобретает выбор методов рациональной терапевтической и акушерской тактики прогнозирования и возможности коррекции неблагоприятных влияний инфекции на мать и плод, что обосновывает необходимость целенаправленного изучения данного вопроса.
Цель исследования: изучение особенности течения гестационного процесса и перинатальные исходы при вирусном гепатите типа С.
Материал и методы исследования: для выполнения поставленной цели был проведен ретроспективный анализ 50 историй родов в Андижанском областном перинатальном центре.
Результаты: анализ 50 историй родов показал, что возраст беременных колебался от 18 до 41 лет и в среднем составил 24,8±0,78 лет. При распределении беременных по возрастам выявлено, что чаще всех инфицированию вирусным гепатитом подвержены беременные в возрасте 21–25 лет (44 %), т. е. раннего репродуктивного возраста.
Среди 50 беременных подавляющее большинство составляли первобеременные (48 %); 24 % имели в анамнезе 2–3 беременности и 28 % — 4 и более. Общее число первобеременных было в 2 раза больше, чем повторнобеременных.
В структуре гинекологических заболеваний преобладали воспалительные заболевания органов малого таза (хронический сальпингоофарит и эндометрит) в 40 % случаев, а также эрозия шейки матки в 30 % случаев и 6 % миомой матки.
В структуре экстрагенитальной патологии значительно преобладали заболевания крови (анемия), доля которых составила 84 %. Вторыми по частоте встречались заболевания мочевыделительной системы (хронический пиелонефрит и хронический цистит) 32 % и на третьем эндокринные нарушения (диффузный нетоксический зоб) в 20 % случаев.
Изучение особенностей течения беременности показало, что наиболее часто встречалась плацентарная недостаточность (52 %), угроза прерывания беременности (56 %), из них в первом и во втором триместре наблюдалось в 26 % случаев, а в третьем триместре этот показатель вырос до 30 % наблюдений. Рвота беременных отмечена у 13 (26 %) пациенток. У 10 (20 %) беременных беременность протекала на фоне острых респираторных вирусных инфекций, а с обострением сопутствующей экстрагенитальной патологией у 6 (12 %) в различные сроки гестации, чаще всего хронического пиелонефрита.
Обострение ВГС у беременных чаще происходит в первом (32 %) и в третьем триместрах (46 %), причём с увеличением срока гестации у 82 % пациенток отмечено ухудшение функции печени с достоверным повышением уровня трансаминаз (AJIT, ACT). Ведущими клиническими проявлениями у беременных является синдром холестаза в сочетании с астеноневротическим синдромом.
Из общего числа женщин у 54 % беременность закончилась преждевременными родами, у 46 % срочными родами. Консервативное родоразрешение через естественные родовые пути в 12 % случаях и оперативное родоразрешение путем операции кесарево сечения в 88 % случаях.
При изучении особенностей течения родов было выявлено, что у 36 % рожениц было преждевременное излитие околоплодных вод, у 18 % тяжелая преэклампсия, послеродовые кровотечения и аномалии родовой деятельности у 12 % больных.
В результате всего родилось 50 новорожденных — 23 доношенных детей и 27 недоношенных детей. Средняя масса доношенных и недоношенных новорожденных составил 2984,0±580 гр и 2077,6±90,4, длина 49,86±1,41 см и 43,6±0,4 см соответственно.
Состояние новорожденного определяли на основании клинической оценки по шкале Апгар и течению раннего неонатального периода. Средняя оценка по шкале Апгар на 1-ой минуте составила 6,35±0,11 и через 5 минут 7,3 5±0,11 баллов.
Выводы: Беременность при вирусньгх гепатитах чаще всего осложняется развитием анемии (84 %), фетоплацентарной недостаточности (52 %) угрозой прерывания беременности (56 %), преждевременными родами (54 %). В родах возрастает частота аномалий родовой деятельности и кровотечений в раннем послеродовом периоде.
Несмотря на большой прогресс в изучении ВГС, все еще остаются до конца нерешенными некоторые важные вопросы эпидемиологии, клиники, перинатологии этого заболевания. Активное вовлечение в эпидемиологический процесс гепатита населения репродуктивного возраста, накопление среди них лиц с хронической' инфекцией, определяет актуальность проблемы ВГС в акушерстве и педиатрии. В связи с этим, особое значение приобретают вопросы клиники, эпидемиологии диагностики у беременных, оценка тяжести течения болезни, выборов методов рациональной терапевтической и акушерской тактики прогнозирования и возможности коррекции неблагоприятных влияний инфекции на мать и плод.
Очевидно, что реализация перинатального механизма передачи инфекции обуславливает возникновение новых больных гепатитом и является одной из причин, поддерживающих эпидемическое неблагополучие.
Вышеизложенные факты и определяют необходимость изучения особенностей течения вирусного гепатита у беременных, влияние на беременность, роды и на плод.
Московский городской центр профилактики и борьбы со СПИДом
В настоящее время остается актуальным вопрос о выборе тактики ведения беременных с гепатитами и ВИЧ-инфекцией. Быстрая и постоянная мутация HCV является причиной формирования хронического процесса [1, 6, 8, 9]. Необходимо раннее выявление различных акушерских осложнений у беременных при отсутствии клинических проявлений инфекции. Раннее и длительное изменение биохимических показателей имеют большую диагностическую ценность. Коэффициент де Ритиса (соотношение АсАТ/АлАТ) менее 1 свидетельствует о цитолитических проФиброгенез в печени - универсальный патофизиологический процесс в ответ на ее повреждение, характеризуется избыточным отложением экстрацеллюлярного матрикса в результате увеличения синтеза его компонентов и сокращения скорости их разрушения. Нарушаются процессы обмена между кровью, поступающей через систему воротной вены и гепатоцитами, приводящие к развитию гипоксии в клетках с вовлечением гепатоцитов [4]. Во время беременности не проводится чрескожная пункционная биопсия печени (ПБП) так как имеется высокий риск осложнений. Существенные преимущества современных методов неинвазивной диагностики над биопсией печени - информативность на любой стадии фиброза, возможность наблюдать динамику процесса, выявление ранней стадии заболевания, что позволяет своевременного назначать терапию для предотвращения прогрессирования фиброза [3, 4, 6].
К неинвазивным методам диагностики фиброза в печени, относится определение сывороточных маркеров фиброза. Дискриминантные функции, выведенные на базе изменений уровня биохимических показателей крови, отражают активность воспалительного процесса в ткани органа и нарушение его синтетической функции, позволяя косвенно судить о стадии фиброза [5, 7]. Ультразвуковая диагностика, на современном этапе не располагает четкими критериями, указывающими на фиброз в печени [3].
В диагностике используется так же дискриминантная счетная шкала Bonacini. Для оценки фиброза печени оценивают 3 параметра: количество тромбоцитов, международное нормализованное отношение и соотношение активности АЛТ/АСТ. Результат (индекс фиброза) оценивается от 0 до 11 баллов. Средний балл у больных с гистологически подтвержденным фиброзом 0–II стадии составил 4,3±2,0, с фиброзом III–IV стадии – 7,9±1,4 [3]. Таким образом, у пациентов с количеством баллов 7 и более можно с большой вероятностью предполагать фиброз III–IV стадии. По данным О.Н. Минушкина, С.И. Леонтьева, индекс фиброза, оцененный по дискриминантной счетной шкале, достоверно коррелирует с его стадией по результатам ПБП. Чувствительность определения стадии этим методом – 85,7%, специфичность – 75,2%, т.е. стадия фиброза печени оценивается с высокой степенью вероятности [2].
Целью нашего исследования явилась оценка взаимосвязи между степенью фиброзирования и течением беременности у женщин с ВИЧ-инфекцией и гепатитами В и С.
Нами на базе роддома при инфекционной клинической больнице №2 обследовано 44 беременных с ВИЧ-инфекцией, которые вошли в группу риска по развитию фиброза. В результате применения дискриминантной шкалы М. Bonacini, c использованием 3 параметров (количество тромбоцитов, протромбинового времени, соотношения АЛТ АСТ), выделены три группы беременных с ВИЧ-инфекцией:
1. Индекс фиброза 5 баллов – 15 беременных (1 группа)
2. Индекс фиброза 6 баллов – 15 беременных (2 группа)
3. Индекс фиброза 7 баллов- 14 беременных (3 группа)
Средний возраст соответственно группам составил 27,0±2,3 года, 28,0±2,6 года и 27,0±2,7 года.
Гинекологический анамнез был отягощен инфекциями, передающимися половым путем (уреамикоплазмоза, ВПЧ, хламидиоза, ВПГ, ЦМВ), хроническими воспалительными заболеваниями органов малого таза, нарушениями менструального цикла, патология шейки матки в 85%, 87% и 91% соответственно группам.
Первобеременных было 13,3%, 20%, 7,1% соответственно группам, повторнобеременных соответственно 86,7%,80%, 92,9%.
Во всех группах преобладали повторно беременные женщины, в анамнезе у которых выявлены прерывания беременности до 12 недель.
Сочетания ВИЧ+ХВГС (хронического вирусного гепатита С) в группах распределяли следующим образом: 1 группа 10 (66%), 2 группа 11 (73,3%), 3 группа 11 (78,5%). Таким образом, в изучаемых группах преобладали сочетания ВИЧ-инфекции с ХВГС.
Характер осложнений в I триместре беременности у обследованных пациенток представлен в табл. 1. В I триместре беременности во всех группах выявлены, более чем в 50% случаев анемия, ранний токсикоз и угроза самопроизвольного аборта.
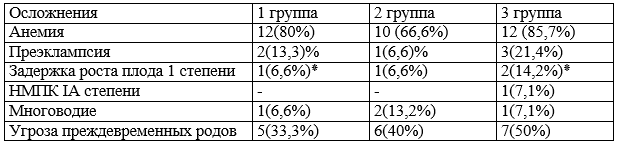
Во II триместре беременности наиболее частыми осложнениями беременности во всех группах являлись анемия и угроза преждевременных родов (табл. 2).
Таблица 1. Особенности течения I триместра у беременных в группах с ВИЧ-инфекцией
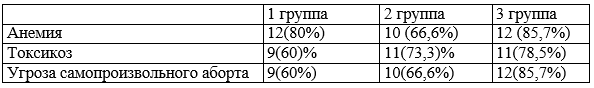
Таблица 2. Особенности течения II триместра у беременных в группах с ВИЧ-инфекцией
Примечание: здесь и далее значимость различий при сравнении показателей достоверна (p
Список использованных источников:
1. Кравченко А. В., Ганкина Н. Ю., Канестри В. Г. Особенности антиретровирусной терапии при сочетании ВИЧ-инфекции и хронического вирусного гепатита// Фарматека. - 2008. - № 19. - С. 10-17.
2. Минушкин О.Н., Леонтьев С.И., Масловский Л.В. и соавт. Возможность клини-ко-лабораторной оценки фиброза печени в условиях поликлиники// Тер. арх. – 2007; 1: 19–23.
3. Павлов Ч.С., Глушенков Д.В., Ивашкин В.Т. Современные возможности эласто-метрии, фибро- и акти-теста в диагностике фиброза печени// Рос. журн. гастроэнтероло-гии, гепатологии, колопроктологии. – 2008; 18 (4):43–52.
4. Подымова С.Д. Болезни печени. Руководство для врачей. - М.: Медицина, 2005. 766 с.
5. Шехтман М.М. Острые вирусные гепатиты: перинатальные исходы// Акушерство и гинекология, 2000, № 4,с 3-6.
6. Ющук Н.Д., Кузьмин В.Н. Вирусный гепатит С и беременность// Тер. архив. - 2000. - Т.72. - №10.
7. Ющук Н.Д., Знойко О.О., Сафиуллина Н.Х. и соавт. Пункционная биопсия пече-ни и возможности неинвазивного мониторинга фиброза при хроническом вирусном ге-патите С// Клинические перспективы гастроэнтерологии, гепатологии. – 2002; 1: 9–15.
8. Agha S., Sherif L.S., Allam M.A., Fawzy M. Transplacental transmission of hepatitis С virus in HIV-negative mothers// Res. Virol. - 1998.-Vol. 149. - P . 229-234.
9. Burrows R.F., Clavisi O., Burrows E. Interventions for treating cholestasis in pregnan-cy// Cochram Database Syst. Rev., 2001;(4): CD000493 15.
10. Макаров И.О., Воеводин С.М., Шеманаева Т.В., Муравей А.Ю. Особенности течения и ведения беременности на фоне ВИЧ-инфекции// Врач-аспирант, №2.4(51), 2012. – С. 531-538
11. Макаров И.О., Шеманаева Т.В., Воеводин С.М., Муравей А.Ю. Роль эндотели-альной дисфункции в развитии акушерских осложнений у ВИЧ-инфицированных бере-менных// Врач-аспирант, №5.1(54), 2012. – С.168-176
12. Макаров И.О., Шеманаева Т.В., Воеводин С.М., Муравей А.Ю. Современные патогенетические особенности распространения ВИЧ-инфекции во время беременности// Врач-аспирант, №4.1(53), 2012. – С. 203-209
13. Филиппова Т.Ю., Пирожкова Е.В., Шаховская И.Н. Прогнозирование и про-филактика вертикальной трансмиссии ВИЧ-инфекции от матери плоду// Врач-аспирант, №1.4(44), 2011. – С. 554-562.
Среди инфекционной патологии человека особое место занимают вирусные гепатиты. За последние годы кроме ранее исследованных гепатитов А, В, С, D, Е были открыты и малоизвестные гепатиты G, TTV, SEN (ни A, ни G). Этиологическая самостоятельность в развитии гепатита вирусов G, TTV, SEN в данное время не доказана.
Учитывая тот факт, что в начале беременности происходит угнетение репликации вируса и уровень антител к НСV в сыворотке крови будет ниже чувствительности используемого метода, мы видим лишь часть айсберга. Поэтому однократное исследование уровня антител к НСV на ранних сроках беременности не отражает фактического уровня инфицированности данной категории обследованных.
Высокий уровень инфицированности в последнем триместре беременности определяется, по-видимому, иммуносупрессивным влиянием развивающегося плода на организм матери, что создает оптимальные условия для репликации вируса. В этот период может быть определена истинная частота инфицированности.
Следовательно, для определения инфицированности беременных вирусом гепатита С необходимо проводить повторное исследование сыворотки крови на маркеры HCV, в том числе и непосредственно перед родами [2, 17, 25].
Клиническая симптоматика хронического HCV- и НВV-гепатита представлена скудно и зачастую не получает должной диагностической интерпретации во время беременности.
Не следует также забывать о физиологических изменениях печени во время беременности. Мобилизуются функциональные резервы печени для обезвреживания продуктов жизнедеятельности плода и обеспечения его пластическим материалом. Объем циркулирующей крови увеличивается на 40 %, а содержание воды — на 20 %. Существенно увеличивается продукция многих гормонов, особенно эстрогенов и прогестерона. А отклонения многих показателей от нормы рассматриваются как повышение метаболической активности и адаптации организма [2, 3, 10].
При осмотре женщин с нормальным течением беременности можно обнаружить эритему ладоней и сосудистые звездочки, что, по-видимому, связано с повышением уровня эстрогенов. А в биохимическом анализе сыворотки крови в третьем триместре — умеренное повышение активности щелочной фосфатазы (а именно ее трансплацентарной фракции), уровня холестерина, триглицеридов, желчных кислот, α-фетопротеина. При этом уровни ГГТП, билирубина, аминотрансфераз в норме, а уровни альбумина, мочевины и мочевой кислоты снижены. Функциональные пробы печени нормализуются спустя 2–6 недель после родов. Гистологическое исследование печени при нормальной беременности не обнаруживает патологических изменений [9, 10].
К одним из наиболее частых клинических проявлений HCV- и НВV-инфекции у беременных относят:
- астенический синдром (90–93 %), который, как правило, расценивается как особенность течения беременности и не связывается с основным заболеванием;
- синдром диспепсии (40–50 %);
- синдром гепатоспленомегалии (35–40 %);
- повышение уровня АЛТ и билирубина (50–52 %);
- мезенхимально¬воспалительный синдром (32–36 %);
- синдром холестаза (20–25 %).
Однако у части пациенток, несмотря на репликацию вируса, уровень АЛТ сыворотки крови может оставаться стабильно нормальным на протяжении всей беременности.
Внепеченочные проявления хронического гепатита могут быть представлены антифосфолипидным синдромом (АФС) (25 %) и смешанной криоглобулинемией II типа (10 %). Выявление антифосфолипидного синдрома среди беременных с хроническим гепатитом С встречается достоверно более часто по сравнению с беременными без данной инфекции [11, 16].
К признакам неблагоприятного прогноза, течения беременности относят: наличие геморрагического и отечно¬асцитического синдромов; повышение уровня общего билирубина больше чем 200 мкмоль/л за счет непрямого; снижение активности АЛТ до нормы на фоне нарастания интоксикации и роста уровня билирубина; значительное снижение уровня общего белка, альбумино-глобулинового коэффициента 
Останнім часом в Україні загострилась проблема інфекційної захворюваності, у тому числі інфекцій, що керуються засобами специфічної вакцинопрофілактики. Аналіз основних показників напруженості епідпроцесу дифтерії та правця (вакцинація проти яких проводиться в основному одними і тими ж комплексними вакцинами) за останні 10 років виявив загрозливі тенденції.

Системний кліщовий бореліоз більше відомий як хвороба Лайма (ХЛ, Лайм-бореліоз, Lyme disease (LD); А 69.2 за Міжнародною класифікацією хвороб 10-го перегляду). Також він носить такі назви: кліщовий менінгополіневрит, хронічна мігруюча еритема, еритемний спірохетоз, синдром Баннварта.
Рассмотрены пути передачи вируса гепатита С, методы и подходы к диагностике, принципы лечения заболевания, тактика ведения родов у женщин с вирусным гепатитом С, наблюдение за состоянием здоровья ребенка после рождения.
An examination was performed on the ways of the hepatitis C virus transfer, methods and approaches to diagnostics, the principles of the treatment of disease, the tactics of conducting birth in women with viral hepatitis C, observation of the status of the health of child after birth.
Вирусный гепатит С (HCV) является одной из самых актуальных и неразрешенных проблем, что определяется особой тяжестью течения и широкой распространенностью заболевания. Актуальность проблемы становится еще более значимой в акушерстве и педиатрии в связи с неуклонным нарастанием удельного веса заболевания, высоким риском внутриутробного заражения и возможностью инфицирования новорожденного в родах и послеродовом периоде.
Возбудитель гепатита С является однонитевым РНК-вирусом, который принадлежит к отдельному роду семейства флавивирусов. Различная последовательность нуклеотидов образует по меньшей мере шесть генотипов. Хотя вирус гепатита С встречается во всех странах мира, его распространенность, а также структура генотипов варьирует. Например, в Европе и США наличие антител к вирусу гепатита С обнаружено у 1–2% населения, в то время как в Египте примерно 15% имеют положительную реакцию на эти антитела. Помимо сексуальных контактов и вертикальной передачи (от инфицированной матери к ее ребенку), гепатит С передается также через кровь. Раньше его главным источником были донорская кровь и препараты крови, но теперь он практически ликвидирован благодаря введению проверок донорской крови. Большая часть новых инфицирований происходит у наркоманов, использующих нестерильные шприцы. При сексуальных контактах возможная передача вируса варьирует, например, у индивидуумов, поддерживающих стабильные моногамные отношения с инфицированным партнером, риск заражения меньше, чем у лиц с несколькими сексуальными партнерами. Исследование, проведенное в Испании, показало, что факторами риска наличия положительной реакции на антитела к вирусу гепатита С являются незащищенные внебрачные половые контакты. Считается, что риск приобретения инфекции гепатита С возрастает с ростом числа сексуальных партнеров. Проявления острого инфекционного гепатита С не являются клинически ярко выраженными, и только у незначительного числа пациентов возникает желтуха. Однако инфекция приобретает хронический характер примерно в 85% случаев, и тогда практически у всех пациентов развиваются гистологические признаки хронического гепатита. Кроме этого, примерно у 20% больных спустя 10–20 лет после первичного инфицирования развивается цирроз печени. К числу осложнений этого заболевания также относятся злокачественная гепатома и экстрагепатические симптомы.
Поскольку в тканевой культуре размножение вируса происходит медленно и не существует систем обнаружения антигена, клиническая диагностика сводится либо к определению серологической реакции на гепатит (антитела к вирусу гепатита С (анти-HCV)), либо к обнаружению вирусного генома (РНК вируса гепатита С). Первое поколение серологических проб тестировалось на антитела с использованием неструктурного белка С100. Хотя эти анализы не были достаточно чувствительны и специфичны, благодаря им в ходе проверки донорской крови была значительно снижена распространенность посттрансфузионного гепатита ни-А и ни-В. Включение во второе и последующие поколения анализов различных видов антигенов (структурных и неструктурных) улучшило их чувствительность и специфичность. Несмотря на это, по-прежнему значительной проблемой остается получение ложноположительных результатов, особенно у населения из группы невысокого риска заражения, например у доноров крови. Специфичность серологической реактивности иммуноферментного анализа (точнее, иммуносорбентного анализа с ферментной меткой) обычно подтверждается дополнительными анализами, например, исследованиями методом рекомбинантного иммуноблота. Обнаружение анти-HCV применяется для диагностики инфекции у пациентов с хроническим гепатитом, циррозом печени, злокачественной гепатомой, а также для проверки донорской крови и органов. Однако развитие антител, достаточное для их выявления, иногда происходит спустя несколько месяцев после острой инфекции гепатита С, поэтому одним из недостатков существующих серологических анализов является их неспособность обнаружить острую инфекцию гепатита этого типа.
Острый гепатит С диагностируется путем выявления вирусного генома с использованием полимеразной цепной реакции. РНК вируса гепатита С можно обнаружить в сыворотке крови пациента до начала сероконверсии. Поскольку гепатит С вызывается РНК-вирусом, вирусный геном должен быть транскриптирован в ДНК (обратная транскрипция — реакция полимеризации), пока он не размножится путем единичной или двойной цепной реакции полимеризации. Совсем недавно были разработаны анализы на определение числа вирусных геномов. Исчисление вирусных геномов имеет важное значение для наблюдения за реакцией на антивирусную терапию и оценки инфективности индивида. Последнее напрямую связано с передачей вируса гепатита С от матери к ребенку.
Скрининг на антитела к вирусу гепатита С во время беременности. В настоящее время широко применяются антенатальные программы скрининга на гепатит В и ВИЧ-инфекции. Внедрение аналогичной программы для гепатита С заслуживает дополнительного обсуждения. Здесь необходимо учитывать распространенность данной инфекции и профилактические меры, направленные на охрану здоровья новорожденных. В США и Европе распространенность у населения антител к вирусу гепатита С в сыворотке крови составляет 1%. Если интенсивность вертикальной передачи приблизительно равна 5% (хотя она различна в зависимости от клинических условий), то потребуется скрининг 2000 беременных женщин для выявления одного случая вертикальной передачи вируса. Затраты на тестирование на гепатит С также означают, что внедрение универсальных программ скрининга у беременных наложит значительное финансовое бремя на клиники. В качестве альтернативной стратегии можно предложить обследование женщин из группы высокого риска заражения этим вирусом (например, наркоманок, пользующихся шприцом; инфицированных вирусом иммунодефицита человека (ВИЧ) или вирусом гепатита В, и тех, кому сделали переливание крови до введения проверок донорской крови) и их тестирование на антитела к вирусу гепатита С во время беременности. Производить клинический анамнез приступов острого гепатита в данном случае не нужно, так как у большинства инфицированных не будет никаких симптомов. В поддержку таких адресных программ скрининга выступает тот факт, что наркоманы, пользующиеся шприцом, в настоящее время составляют большую часть новых инфицированных в США. Однако этот подход критикуется с той точки зрения, что 50% больных в регионе не будет выявлено, так как в группу, подверженную факторам риска заражения, входит примерно половина всех инфицированных. Несмотря на это, с нашей точки зрения программы скрининга должны проводиться как минимум среди беременных женщин, предполагая их распространение в будущем на более широкие слои населения.
Принципы лечения. С различными результатами для лечения гепатита С применяются альфа- и реже бета-интерферон. В целом у 15–20% пациентов, получавших альфа-интерферон в течение 6 месяцев, развивается долговременная реакция (в виде нормализованной аминотрансферазы сыворотки крови и отсутствия РНК вируса гепатита С в сыворотке в конце и в течение 6 месяцев после терапии). Лечение обычно назначают пациентам с постоянно повышенным уровнем содержания аминотрансферазы и гистологическим подтверждением хронического гепатита. Слабую реакцию на терапию связывают с циррозом печени, высоким содержанием РНК вируса гепатита С в сыворотке крови до начала лечения и генотипом 1 вируса гепатита С. В качестве дополнительных лечебных мероприятий использовались другие препараты — в настоящее время особенно широко применяется рибавирин, аналог нуклеозидов. Считается, что сочетание препаратов сможет значительно улучшить темпы выздоровления, что подтверждается результатами одного обследования, где применение одного интерферона сравнивалось с комбинацией интерферона и рибавирина и в итоге результаты улучшились с 18% до 36%.
Для лечения беременных женщин, инфицированных вирусом гепатита С, должна проводиться общая оценка здоровья матери. Прежде всего необходимо обследовать женщину на наличие характерных признаков хронических заболеваний печени. При отсутствии печеночной недостаточности, после рождения ребенка проводится более подробное гепатологическое обследование. Общие рекомендации во время беременности включают в себя информацию о незначительном риске заражения половым путем и практические советы относительно того, как избежать бытовой передачи вируса через кровь (например, пользоваться только своими зубными щетками и бритвами, аккуратно перевязывать ранки и т. д.). Что касается возможности заражения половым путем, то при наличии в семье инфицированного больного рекомендуется протестировать родственников хотя бы раз на анти-HCV. Хотя принятие решения об использовании презерватива целиком зависит от супружеской пары, необходимо подчеркнуть, что передача вируса гепатита С при сексуальных контактах в стабильных семейных парах маловероятна и происходит достаточно редко.
Инфицированная беременная женщина должна знать, каким образом наличие заболевания повлияет на беременность и рождение ребенка, а также на возможность его инфицирования. В исследованиях сообщалось о передаче вируса гепатита С от матери к ребенку, при этом указывалась разная частота его передачи (от 0% до 41%). В целом считается, что 5% инфицированных матерей, которые не инфицированы ВИЧ, передают инфекцию новорожденным. Вирусная отягощенность матери является важным фактором риска при вертикальной передаче: известно, что ее вероятность больше, если концентрация РНК вируса гепатита С в сыворотке крови матери больше 106–107 copies/ml. Сопоставление степени передачи вируса по материалам различных клиник показало, что только у 2 из 30 женщин, передавших инфекцию ребенку, вирусная нагрузка составила меньше 106 copies/ml. Если пациентка одновременно ВИЧ-инфицирована, то это повышает степень вероятности передачи вируса гепатита С (от 3,7% среди пациенток с гепатитом С до 15,5% среди женщин, инфицированных помимо этого вирусом иммунодефицита человека), возможно, по причине возросшего уровня РНК вируса гепатита С у матери. Поэтому в течение беременности необходимо измерять вирусную нагрузку матери, предположительно в первом и третьем триместрах. Это позволило бы более точно оценить риск возможной передачи инфекции новорожденному. Там, где это возможно, не следует использовать пренатальные диагностические методики, из-за потенциальной возможности внутриутробной передачи инфекции. Их проведение необходимо всесторонне обосновать, а женщину соответственно оповестить об этом. При этом отсутствуют данные, что во время беременности при острой или хронической инфекции гепатита С повышается риск акушерских осложнений, включая аборты, мертворождения, преждевременные роды или врожденные пороки. В отчете о документированном случае острого гепатита С во втором триместре беременности не сообщалось о передаче инфекции от матери к ребенку. Роль антивирусной терапии во время беременности требует дальнейшего изучения. В теории снижение вирусной нагрузки гепатитом С должно понизить риск вертикальной передачи. При этом интерферон и рибавирин не применялись для лечения беременных женщин, хотя альфа-интерферон использовался для лечения хронического миелогенного лейкоза у беременных. Такие пациентки с гематологическими злокачественными заболеваниями хорошо переносят альфа-интерферон, и дети рождаются нормальными. Существует возможность, что в будущем будет осуществляться терапия беременных, инфицированных вирусом гепатита С с высоким титром.
Оптимальный способ родов инфицированных женщин окончательно не определен. По данным итальянских ученых степень передачи инфекции меньше при родах с помощью кесарева сечения, по сравнению с родами через естественные родовые пути (6% против 32%). По данным другого исследования 5,6% детей, рожденных после кесарева сечения, также были инфицированы гепатитом С по сравнению с 13,9%, родившихся через естественные родовые пути. Эта информация должна предоставляться беременным женщинам, инфицированным гепатитом С, при этом, вне зависимости выберет она кесарево сечение или нет, важно, чтобы это происходило на добровольной основе. Это помогло бы оптимизировать процесс предупреждения передачи инфекции ребенку. При принятии решения важно знать вирусную нагрузку гепатитом С у матери. Женщинам с вирусной нагрузкой больше 106–107 copies/ml рекомендуется кесарево сечение в качестве оптимального способа родовспоможения. Если женщина решит рожать через естественные родовые пути, необходимо, чтобы возможность заражения ребенка была минимизирована.
Этот вопрос необходимо подробно обсудить с инфицированной матерью. По данным исследований японских и немецких ученых, РНК вируса гепатита С не была обнаружена в грудном молоке. В другой работе было исследовано грудное молоко 34 инфицированных женщин и результат был аналогичным. Однако по другим данным РНК вируса гепатита С были обнаружены в грудном молоке. Возможная передача вируса гепатита С через грудное молоко не подтверждается результатами исследований, и кроме этого концентрация РНК вируса гепатита С в грудном молоке была значительно ниже, чем в сыворотке крови. Поэтому научных подтверждений того, что кормление грудью представляет собой дополнительный риск для ребенка, не существует. Однако необходимо помнить, что такие вирусные инфекции, как ВИЧ и человеческий лимфоцитный лейкоз-лимфома-1 (HTLV-1), могут передаваться через грудное молоко. Беременная инфицированная женщина должна это знать и сделать свой выбор относительно кормления грудью.
За состоянием здоровья ребенка, рожденного от инфицированной матери, необходимо наблюдать в постнатальном периоде. Это позволит выявить инфицированных детей, наблюдать за ними и, если потребуется, лечить. В идеальных условиях это должно производиться специалистами, обладающими опытом в диагностике и лечении инфекционных заболеваний у маленьких детей. По мнению авторов тестирование на анти-HCV и РНК вируса гепатита С должно проводиться в возрасте 1, 3, 6 и 12 месяцев. Отсутствие РНК вируса гепатита С во всех пробах, а также свидетельств распада приобретенных материнских антител является точным доказательством того, что ребенок не инфицирован. Однако интерпретация результатов у новорожденных должна проводиться очень осторожно: наличие РНК вируса гепатита С при отсутствии частной реакции на антитела было описано у некоторых детей, свидетельствуя о том, что у новорожденных может развиваться серонегативная хроническая инфекция гепатита С. Также считается, что перинатальная приобретенная инфекция гепатита С не вылечивается, и в результате хронический гепатит развивается у большинства детей. До сих пор не существует какого-либо подтверждения тому, что применение иммуноглобулина или антивирусных препаратов (интерферона, рибавирина), например, после занесении крови в ранку или у новорожденных, снижает риск заражения. В отличие от ВИЧ-инфицированных, дети, рожденные от матерей с положительной реакцией на гепатит С, не обязательно подлежат терапевтическому вмешательству. Таким образом, заражение вирусным гепатитом С может быть парентеральным, полученным при половых контактах (хотя случаи заражения происходят редко), или вертикальным, переданным от матери к ребенку. Поэтому акушерам важно знать об этом вирусе, особенно о его проявлениях у беременных женщин. Антенатальное наблюдение за здоровьем инфицированных женщин во время беременности должно быть особым, а в качестве способа родоразрешения должно рассматриваться кесарево сечение (по добровольному выбору матери). Риск передачи вируса в результате кормления грудью представляется очень незначительным. Педиатр должен наблюдать за здоровьем такого ребенка, уделяя особое внимание проявлениям инфекционных заболеваний. Поэтому проведение скринингового обследования с использованием информативных средств диагностики должно быть обязательным условием при построении эффективной системы профилактики и охраны здоровья матери и ребенка.
Литература
В. Н. Кузьмин, доктор медицинских наук, профессор
ГБОУ ВПО МГМСУ Минздравсоцразвития России, Москва
Читайте также:


