Вакцина от свиного гриппа институт пастера
Mary Evans/Getty Images
Испанка и испанец
Пандемия гриппа-испанки в 1918–1919 годах не была ни первой, ни последней в истории, зато оказалась самой смертоносной. Вспышка заболевания по всему миру унесла до 50–100 миллионов жизней — больше, чем Первая мировая война, на конец которой она пришлась. У большинства зараженных вирусом быстро развивалась тяжелая пневмония, не поддающаяся лечению. Требовались отдельные эшелоны, чтобы вывозить из фронтовых госпиталей жертв болезни. Неуловимая хворь забирала молодежь, практически не трогая 50–60-летних. Тогда врачи еще не знали, что старшее поколение обладало иммунитетом, так как успело переболеть схожими штаммами вируса.
Lorenzo Aguirre/El Fígaro
Испанские биологи безуспешно борются со злодеем-вирусом, 1918
Lluis Bagaria/El Sol
По другим версиям, смертельный штамм мог появиться в Китае или даже США. Но как бы то ни было, грипп разлетелся по континентам за считанные месяцы, а врачи оставались бессильны. Хуже того, некоторые пациенты гибли от лечения, например от передозировки аспирином. Единственным хоть сколько-нибудь успешным средством оказалось переливание крови от выздоровевших, что дало медикам надежду на создание сыворотки или вакцины.
Больные хорьки и помощь из-за океана
Пандемия, унесшая жизни 3–5% населения планеты, подстегнула исследования, и уже в 1933 году впервые обнаружили виновника болезни. Открытие Патрика Лэйдло, Уилсона Смита и Кристофера Эндрюса пришлось на новый всплеск заболеваемости. Ученые не нашли в смывах из горла пациента никаких бактерий, однако эти смывы все еще содержали инфекционный агент, и ими можно было заразить лабораторных животных. Эксперименты на 64 хорьках помогли доказать, что ученые имеют дело с вирусом.
В 1934 году хорьков заменили мышами, а для размножения вируса стали использовать куриные эмбрионы. Чуть позже, в 1936-м, к работе подключился шеффилдский профессор Чарльз Стюарт-Харрис (в будущем — научный руководитель вышеупомянутого Джона Оксфорда), который объяснил различия между гриппом и простудой и помог коллегам в разработке первых экспериментальных вакцин. Он же стал автором классических учебников по вирусологии. Со временем британский Национальный институт медицинских исследований, где работали эти ученые, переключился на проблемы гриппа, но это подстегнуло прогресс и в других медицинских областях. Работая в этом институте с гриппом, будущие лауреаты Нобелевской премии Алик Айзекс и Жан Линдеман в 1957 году обнаружили интерфероны — белки, играющие важнейшую роль в иммунном ответе.
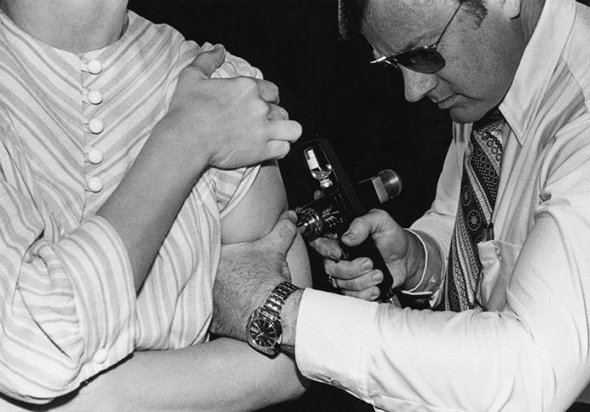
Но выпустить вакцину от гриппа оказалось не так просто: тогда ученые еще не знали, что вирус быстро мутирует, ускользая от атак иммунитета. В 1940 году Томас Фрэнсис из Рокфеллеровского института в США нашел новый вирус, который вызывал очень похожие на грипп симптомы, но не реагировал на антитела, которые были специально разработаны для противостояния гриппу, выделенному британскими учеными в 1933 году. На поверку вирус оказался новым штаммом, пополнив недавно разработанную вирусологами классификацию, а Фрэнсис занялся полиомиелитом и через четырнадцать лет после этого открытия уже организовывал клинические испытания вакцины Солка. Грипп тоже перестал быть неуловимым: в 1945 году первая вакцина против него была одобрена для американской армии, а в 1946-м — и для гражданского населения.
Империя наносит ответный удар
Но до конца борьбы было еще далеко. В 1957 году Морис Хиллеман, известный американский вирусолог, поучаствовавший в разработке более 40 вакцин, и его коллеги-медики из Минобороны США обнаружили новый вирус гриппа, который вызвал пандемию, начавшуюся со вспышки в Гонконге. Вирус совсем не боялся антител против новых штаммов, зато люди, которые пережили пандемию гриппа 1889–1890 годов, проявляли к нему устойчивость, а в их крови нашли антитела, реагирующие на вирус. В кратчайшие сроки, работая по 14 часов в сутки, Хиллеман понял, какие белки помогают вирусу избегать внимания иммунитета, разработал вакцину, подходящую для нового штамма, и убедил производителей изготовить сорок миллионов доз.
Тот же самый вирус возвращался в конце 1969, в 1970 и 1972 годах, но благодаря вакцинации, спасавшим от вторичных бактериальный инфекций антибиотикам и формированию иммунитета среди выживших в предыдущие пандемии настолько разрушительных последствий не вызывал. Однако угроза новых пандемий нависала над планетой еще не раз. В 1977–1978 годах опасный штамм обнаружился в России, но уже в следующем году новая вакцина содержала его белки, чтобы не дать вирусу распространиться. Врасплох застали человечество вспышки птичьего и свиного гриппа в первое десятилетие XXI века.

Столетиями люди страдали от разных болезней. Распространенные и редкие, экзотические и местные — заболеваний было больше чем достаточно во все времена существования человечества. Люди не знали главного: что вызывает эпидемии. Например, ещё Гиппократ подробно описал свинку, в том числе отметил и ее заразность для маленьких детей. Вот только почему происходили заражения, было непонятно. И только с развитием биологии и медицины люди стали понимать, в чем причина вспышек заболеваний.
Когда Луи Пастер в XIX веке доказал, что заразные болезни вызывают микроскопические живые организмы — микробы (сегодня мы называем их бактериями), люди стали думать, что наконец нашли причину всех инфекций. Но оказалось, что это не так. Ни один из экспериментальных способов обнаружения бактерий не находил их присутствия в тканях, зараженных оспой, корью или свинкой. Научный мир даже не предполагал возможности существования возбудителя, полностью отличного по своей природе от микробов.
В 1886 году немецкий агроном Адольф Майер занялся изучением мозаичной болезни табака. Он заметил, что сок больных растений вызывает у здоровых такое же заболевание. Мейер несколько лет искал бактерию — причину болезни, и отступил: ее просто не было. В 1892 году физиолог Дмитрий Ивановский из Петербургского университета также занялся мозаичной болезнью, свирепствовавшей на плантации табака в Крыму.

Догадки Майера были верны: сок больных растений был заразен, но после кипячения переставал быть таковым. Ивановский верил, что причиной болезни должны быть бактерии, но под микроскопом ничего не находилось. Он пропускал сок зараженных растений через фильтры из мелкопористой глины, которая задерживает любые микроорганизмы, но сок оставался заразным.
С 1892 года, когда Ивановским был описан небактериальный инфекционный возбудитель табачной мозаики, открытия посыпались одно за другим: в 1901-м обнаружили вирус желтой лихорадки; в 1902-м — оспы животных; 1903-м — бешенства; в 1909-м — полиомиелита; в 1916-м — кори; в 1917-м — вирус герпеса. К 1978 году было известно более 500 вирусных болезней.
Оказалось, что большинство инфекций вызывают вирусы, а не бактерии. Ими занялись научно-исследовательские институты всех стран мира. Было выяснено, что бактерии способны в течение длительного времени сохраняться в земле, в воде, на поверхности любых предметов. А вот вирусы вне живых клеток могут оставаться лишь непродолжительное время, они легче переносят холод, и хуже — тепло. На солнечном свету вирусы погибают быстро, при комнатной температуре проживают несколько часов, на морозе способны сохраняться годами.
Вне живого организма вирусы не размножаются. Болезнь, вызванная вирусами, — это всегда передача от одного человека к другому, от одного животного к другому.
Вы, без сомнения, знакомы с самой распространенной вирусной инфекцией среди людей — это грипп. Его эпидемии не раз охватывали Землю целиком и были известны еще с XII века. С XVI века грипп периодически появлялся в Европе, и эпидемии повторялись каждые 10–20 лет. Раз в два-три года вспышки меньшего размера прокатывались по странам, не затрагивая континент целиком.

В начале века причиной заболевания считали гемофильную палочку — бактерию, найденную в 1892 году немецким бактериологом Рихардом Пфайффером и ошибочно принятую за возбудитель гриппа. Только в 1933 году одновременно в Англии (Патрик Лейдлоу, Уилсон Смит и Кристофер Эндрюс) и в СССР (Анатолий Смородинцев) обнаружили вирус гриппа человека. В это время как раз пошла новая волна заболеваний гриппом, и материала для изучения было много: в мазках из горла больных не находили бактерий и микробов, а профильтрованная жидкость все равно оставалась заразной. Это был вирус.
В 1936 году в Национальном институте медицинских исследований в Англии началась разработка первых экспериментальных вакцин от гриппа, и уже в 1939 году начался их выпуск. В СССР вакцины появились даже раньше. В начале 1930-х отделом бактериологии в Ленинградском институте эпидемиологии и бактериологии имени Луи Пастера руководил Анатолий Смородинцев. В 1936–1938 годах он разработал первую одновалентную — на основе одного штамма (разновидности) гриппа — вакцину. Для вакцинации команда Смородинцева применяла жизнеспособные ослабленные вирусы, а не их фрагменты. И хотя живые вакцины, как считают сегодня, обладают многими побочными эффектами и осложнениями, не подходят для всех групп населения, они стали большим шагом вперед в борьбе с гриппом. Именно ими стали прививать жителей СССР. Живые вакцины (сделанные по методу Смородинцева) используются и по сей день.

Массовая вакцина в США появилась только в 1943–1945 годах, ею прививали во время Второй мировой войны солдат армии США. В 1946 году началась массовая вакцинация населения. Изготавливалась американская вакцина из мертвых вирусов (инактивированная вакцина).
Для профилактики гриппа используются вакцины трёх основных типов:
- Живые вакцины имитируют естественную инфекцию, но их эффективность варьируется: они вводятся через нос, иммунный ответ зависит от количества прижившегося вируса. Проблема в том, что можно заболеть всерьез, поэтому ими не рекомендуют прививать детей и пожилых людей. Зато живые вакцины дают длительный иммунитет — до трех лет.
- Инактивированные вакцины вводятся подкожно. Осложнений меньше, но они тоже есть, иммунитет действует около полугода.
- Субъединичные вакцины рекомендованы детям до 2 лет и пожилым людям, у них меньше побочных эффектов. Иммунитет — на полгода.
Анатолий Смородинцев родился 19 апреля 1901 года в Башкирии — в Бирске, в семье земского доктора Александра Смородинцева. В 1923 году Анатолий окончил медицинский факультет Томского университета и начал работать в Бактериологическом институте. В 1924 году ушел на Гражданскую войну, попал на Туркестанский фронт.
В 1925 году Анатолий Смородинцев переехал в Ленинград, чтобы стать микробиологом в Институте экспериментальной медицины под руководством создателя ленинградской школы микробиологов Оскара Гартоха. Он работал в бактериологической лаборатории Института акушерства и гинекологии, в отделе бактериологии Ленинградского института эпидемиологии им. Л. Пастера.

В 30-е годы в Институте экспериментальной медицины занимались вирусным энцефалитом, корью, полиомиелитом. И, конечно, гриппом. Смородинцев первым занялся исследованием противовирусного (противогриппозного) иммунитета. Он изучал иммунный ответ вирусам гриппа и роль вируснейтрализующих антител в его формировании. Работа Анатолия Смородинцева, посвященная вакцинопрофилактике гриппа, была в 1937 году опубликована в самом авторитетном медицинском издании — британском журнале The Lancet. В 1939 году им были созданы первые образцы противогриппозных вакцин.

Анатолия Смородинцева называют создателем советской вирусологии. В конце 30-х годов в Сибири, в экспедициях, в которых от клещевого энцефалита гибли микробиологи, он смог создать и испытал на себе первую в мире вакцину против клещевого энцефалита. Она спасла жизни многих людей в Сибири. Смородинцев стал автором знаменитой живой вакцины от полиомиелита, которую из СССР экспортировали в 60 стран мира. В 1967 году он настоял на открытии Всесоюзного института гриппа в Ленинграде. Также он разработал вакцины против кори, эпидемического паротита, краснухи, описал геморрагический нефрозонефрит и двухволновый менингоэнцефалит.
Но появление вакцины от гриппа не стало победой над болезнью: тогда ученые еще не знали, что вирус быстро мутирует, уворачиваясь от атак иммунитета.
В 1940 году в США микробиолог Томас Фрэнсис выделил из материалов больного вирус с похожими на грипп проявлениями, но новый вирус не реагировал на антитела к вирусу гриппа человека, открытому британскими учеными в 1933 году. Это оказался новый штамм болезни. Стало понятно, что одновременно по Земле ходит несколько видов гриппа и вакцина от одного штамма не защищает от другого.
Открытые в 1933-м вирусы гриппа назвали группой А, а в 1940-м — группой В. В 1949 году вирус А исчез, а вместо него появился вирус гриппа с новыми свойствами, который назвали А1. Однако он распространялся среди людей всего восемь лет — и только ученые начали испытания вакцин, как его не стало.

В середине 60-х годов академик Анатолий Смородинцев и одновременно с ним Томас Фрэнсис, первооткрыватель штамма типа В, на основе изучения особенностей вируса гриппа предположили, что он изменяется в пределах конечного числа вариантов. Они высказали гипотезу, что вирусы, которые вызывают современные эпидемии, уже появлялись в прошлом столетии.
Сегодня эксперты Всемирной организации здравоохранения каждый год рекомендуют комбинации белков для вакцин. Ими, по прогнозам, должны обладать те штаммы вируса гриппа, которые будут основными в следующем сезоне. За гриппом сегодня следит глобальная сеть из 112 научных институтов в 83 странах. Полной защиты любая прививка не дает, однако предотвращает около 40% случаев заболеваний и, главное, способна остановить пандемию.
Ученые наблюдают, изучают и ведут учет всех существующих штаммов гриппа и их геномов. В 2012 году впервые появилась квадривалентная инактивированная вакцина — она дает иммунитет от сразу четырех опасных штаммов.
Основной проблемой остается необходимость производить новые вакцины ежегодно, ведь эволюция вируса гриппа на месте не стоит. Идеальным решением стала бы универсальная вакцина, которую не нужно было бы изобретать заново каждый год, но изменчивость вируса делает эту задачу невероятно трудной.
ВОЗ публикует рекомендации по составу вакцин против гриппа дважды в год: для Северного и для Южного полушарий. FluNet — это глобальный веб-инструмент для вирусологического надзора за гриппом, который работает с 1997 года. Данные FluNet используют для отслеживания движения вирусов по всему миру. Данные по странам публикуются еженедельно.
В России от гриппа массово начали прививать с 1996 года. Эта прививка включена в национальный календарь и проводится в государственных медицинских организациях. Вакцинации против гриппа подлежат дети с 6 месяцев, школьники, студенты, работники медицины, транспорта, торговли, коммунальной сферы, призывники, беременные женщины, люди старше 60 лет и страдающие хроническими заболеваниями. Будьте здоровы!
Рвота, одышка и диарея — это симптомы бельгийской кошки, которые появились через неделю после того, как ее хозяин узнал о своем положительном SARS-CoV-2-статусе. Тесты показали, что во рвоте и кале животного содержится геном нового коронавируса. Учитывая, что правительство Гонконга сообщало о померанском шпице и немецкой овчарке с положительными результатами теста, а в США подтвердили случай передачи вируса от человека к животному (не повезло тигру в нью-йоркском зоопарке) — хозяева четвероногих питомцев, мягко говоря, напряглись.
Что касается обратного сценария, то в 2014 году журнал PLOS ONE опубликовал обзор научных статей, посвященных обратным зоонозам: за последние 30 лет их зарегистрировали в 56 странах на всех континентах, кроме Антарктиды. Всего в отчете 21 публикация была посвящена успешной передаче бактерий, 16 — вирусов, 12 — паразитов, 7 — грибков, остальные — другим патогенам или случаям комплексного заражения.

Где фиксировали случаи обратного зооноза. Messenger et al., / PLOS ONE 2014 / CC BY-SA 4.0
Авторы обзора отмечали, что количество обратных зоонозов может вырасти в будущем. Человек продолжает свое вторжение на территории диких зверей, развивается международная торговля мясом и другими продуктами, растет зооиндустрия — открываются новые зоопарки и океанариумы. Но сегодня обратные зоонозы все еще редки — даже среди котов, которые особенно тесно общаются с человеком. Однако в некоторых случаях кошатникам все же стоит отказаться от тесного общения со своими подопечными.
Меняя хозяина
Перед тем, как SARS-CoV-2 подобрался к домашним животным, ему удались другие межвидовые скачки. Судя по всему, человеку он достался от летучей мыши через пока невыясненного промежуточного хозяина. И это далеко не первый такой случай: лихорадкой Эбола нас, видимо, тоже заразили летучие мыши, ближневосточным респираторным синдромом (MERS) — верблюды, а для предыдущего коронавируса (SARS-CoV), вызвавшего атипичную пневмонию в Китае в 2002-2003 годах, промежуточным хозяином, скорее всего, были гималайские циветты.
Чтобы вирус перекинулся от одного вида к другому, нужны три условия.

Схема попадания SARS-CoV и SARS-CoV-2 в клетку: сначала крепятся к рецептору ACE2, затем проникают внутрь при помощи протеаз TMPRSS2. Hoffmann et al. / Cell, 2020
SARS-CoV-2 имеет тенденцию связываться с их рецепторами ACE2 — которые есть у многих животных, от человека и до круглых червей. Это не значит, что огромное число видов сейчас начнут заражаться, болеть и распространять вирус дальше. Потому что есть третье условие — вирусу нужно уметь так же эффективно размножаться в клетках нового хозяина, и здесь рулетка мутаций снова должна выдать выигрышную комбинацию, что два раза подряд происходит исключительно редко.
Сегодня, объясняет Потехин, убедительных доказательств того, что SARS-CoV-2 смог преодолеть межвидовой барьер от человека к коту, пока не существует — ставшие известными случаи все еще следует относить к анекдотическим свидетельствам.
Во-первых, еще нет рецензированных научных статей, подтверждающих, что в организме кошек нашли не вирусный геном, а вирусную субгеномную РНК — верный признак размножения патогена в клетках. Во-вторых, отмечает микробиолог, вряд ли доказательством может быть препринт о том, что в крови котов встречаются антитела к SARS-CoV-2 — точно не известно, какие кошачьи антитела способны связываться с коронавирусом нового типа, это нужно исследовать, а в идеале — разрабатывать для кошек собственные тест-системы. В-третьих, даже попав к новому хозяину, совершенно не обязательно, что вирус сможет размножаться в достаточных количествах, чтобы заражать других кошек или человека. Возможно, каждый кот окажется для возбудителя тупиком.
Чем может поделиться с котом человек?
Весной 2009 года житель штата Айова — 13-летний домашний кот — вдруг почувствовал себя неважно. Играть ему не хотелось, нос потеплел, а любимый корм перестал вызывать аппетит. На четвертый день кошачьего недуга семья, сама страдающая от температуры, кашля и боли в мышцах, повезла животное в ветеринарный центр — и выяснила странное. В жидкости из кошачьих легких нашли РНК вируса H1N1. Кот болел свиным гриппом.

Рентген грудной клетки кота из Айовы. Brett et al., / Emerging infectious diseases, 2010
К счастью, эта неурядица закончилась для него удачно — через пару дней кот поправился. А вот некоторым другим домашним животным повезло в те годы меньше. Ветеринары из Оклахомы лечили двух кошек, чей хозяин недавно перенес инфекцию, похожую на грипп. У зверей обнаружили тяжелую пневмонию, а позже ее причину — снова вирус H1N1. Несмотря на анальгетики, диуретики, кортикостероиды и искусственную вентиляцию легких, спасти их не удалось.
Эта супербактерия — одна из победительниц соревнования между микроорганизмами и антибиотиками — частая причина внутрибольничных инфекций. В больницах много людей, которым дают антибиотики широкого спектра, и потому там появляются такие опасные суперсолдаты с генетической броней от пенициллинов и цефалоспоринов. Переносчиками MRSA нередко бывают медицинские работники, в том числе ветеринары.
Исследователи из Колледжа ветеринарной медицины Университета Миссури проверили на MRSA 586 пар человек—домашнее животное (кот или собака): 211 ветеринаров, 162 медработника и 213 людей не из системы здравоохранения. Всего в четырех парах обнаружили один и тот же штамм MRSA. Это говорит о том, что случаи заражения между видами происходят все-таки достаточно редко. Правда важно отметить: в исследовании принимали участие гости форума ветеринарных медиков — то есть люди, которые лучше других знали, как оградить животное от инфекций.
Стафилококки часто входят в состав нормальной микрофлоры людей и животных. Однако его резистентные формы, иногда перескакивающие от человека к котам или собакам, могут вызывать у ослабленных зверей высыпания на коже и даже незаживающие раны. Есть и другая опасность — даже если кошка не проявляет симптомов, она может стать резервуаром для устойчивой бактерии и продолжать заражать членов семьи, которые пытаются избавиться от инфекции. Вот почему эффективное лечение MRSA предполагает не только препараты для пациента, но и антибактериальные средства для всех его домочадцев, включая домашнего кота, если он является переносчиком.
Дрожжеподобный грибок Candida albicans — частый обитатель нормальной микрофлоры животных. У человека он может вызывать множество неприятностей — от молочницы до поражения внутренних органов из-за инвазивного кандидоза , а в ветеринарии встречается не очень часто. Если организм животного сильно ослаблен, как у собак, так и у кошек может проявляться системный кандидоз, поражающий сразу несколько внутренних органов. Известны и случаи поражения животных Candida albicans, устойчивого к противогрибковым препаратам.
Кошка может быть носителем грибка своего хозяина. Ветеринары из Университета штата Иллинойс протестировали 89 представителей домашней фауны, чуть меньше половины которых составляли кошки, и обнаружили на слизистой 11 животных грибок, генетически близкий человеческому варианту. Хотя шанс того, что она от этого будет чувствовать себя нехорошо, невелик.
Кишечный паразит Giardia lamblia на первый взгляд кажется не особенно придирчивым в выборе хозяина — он может жить внутри человека, птицы, грызуна, собаки, кошки, многих диких животных. Эксперименты показывают, что, например, кошачьими лямблиями можно заразить птиц, а овечьими — мышей. Все же этот жгутиковый протист не так-то прост — он имеет восемь генетических подтипов, и варианты A и B предпочитают селиться в Homo sapiens, C и D — в собаках, F — в кошках.
Сотрудники Лаборатории зоонозов и микробиологии окружающей среды Национального института общественного здоровья и окружающей среды Нидерландов провели масштабное исследование, в котором изучили генетические особенности Giardia lamblia почти 2,5 тысяч человек и животных. Кошек среди них было 158, и треть из них оказалась домом для человеческого варианта. Генотип F нашли примерно в таком же количестве случаев.
Курение, конечно не инфекция, и домашний кот вряд ли подцепит от хозяина саму вредную привычку, но вот табачный дым, который производит хозяин-курильщик, способен навредить здоровью животного. Это видно по простому анализу мочи: у здоровых кошек, живущих вместе с курильщиками, примерно в 14 раз больше в моче никотина, в 11 — его метаболита котинина, а также в 3 раза — канцерогена NNAL, который связан с развитием рака легких у людей и животных.
Как выяснили ветеринары из Университета Глазго, от пассивного курения кошки страдают больше, чем собаки: это связано с их привычкой часто вылизывать шерсть, на которой могут оседать частицы сигаретного дыма. К тому же, у домашних животных курильщиков больше шансов набрать вес после кастрации, и не так важно — живут они в квартире или могут периодически проветриваться на лужайке загородного дома.
И самое неприятное: у кошек, вынужденных дышать табачным дымом, в 2,4 раза повышается риск получить один из самых распространенных видов кошачьего рака — злокачественную лимфому. Если же домашнее животное живет с курильщиком больше пяти лет, риск выше уже в 3,2 раза и продолжает расти с увеличением стажа. Есть исследование, показывающее связь между вредной привычкой хозяина и развитием у кошек плоскоклеточного рака ротовой полости — возможно, как раз из-за вылизывания.
Берегите котов!
Поскольку коты способны распространять среди людей множество других заболеваний, да и человек в редких случаях может наградить своего пушистого друга какой-нибудь инфекцией, есть смысл соблюдать правила гигиены — это снизит риски заражения для обоих видов. Фелинолог Ольга Сятковская, член международного общества по изучению инфекционных болезней домашних животных (ISCAID), советует вести себя с котом так же аккуратно, как и с людьми.
Таяние Евразийского ледяного щита ограничили 500 годами
Новый вид змей назвали в честь Салазара Слизерина
Жук-листоед спас миллионы европейцев от аллергии
17 апреля 2020, 14:00 2182
По мере того как многие страны мира, охваченные пандемией коронавируса, продлевают сроки карантина, становится все более очевидным, что без вакцины против этого заболевания окончательная победа над ним невозможна.
Наши ученые на передовой
Гендиректор этого НИИ, расположенного в Отаре, пояснила СМИ, что отечественными учеными планируется разработать 4 кандидатные вакцины, из которых после доклинических и клинических испытаний будет выбрана самая эффективная и безопасная. По данным ВОЗ сейчас во всем мире разрабатываются 54 вакцинных кандидата, из которых на стадию клинических испытаний вышли лишь два, так что Казахстан здесь явно входит в группу ведущих государств мира.
Разработка же отечественной вакцины ведется в круглосуточном режиме в лабораториях 3-го уровня биологической безопасности BSL-3 на реальных штаммах коронавируса SARS-CoV-2. Как выяснилось, НИИ ПББ имеет более чем 60-летнюю историю разработки средств и методов выявления угроз, занимаясь оценкой биологической безопасности и изготовлением диагностических и профилактических препаратов, в том числе, против опасных и особо опасных вирусных заболеваний человека, животных и птиц. Сейчас это единственная государственная организация в Казахстане по разработке отечественных технологий изготовления, испытания и регистрации медицинских иммунобиологических препаратов.
В частности, в НИИ были созданы вакцины против птичьего и свиного гриппа, сезонного гриппа, туберкулеза и другие препараты. В НИИ есть уникальный депозитарий, база генетической библиотеки вирусов, действует производство вакцин в промышленном масштабе, в том числе для поставок за рубеж.
А в начале апреля из поздравительного письма главы государства выяснилось, что в Казахстане есть еще одна исследовательская организация, бросившая вызов коронавирусу, – Национальный научный центр особо опасных инфекций имени М. Айкимбаева.
Этот отечественный ученый открыл новую расу возбудителя туляремии, включенную в Определитель бактерий Берджи – основной справочник для борцов с опасными инфекциями во всем мире, последнее издание которого состоит из 5 томов.
Коронавирус требует перемен
Увы, этого нельзя сказать обо всей отечественной науке в целом, переживающей не лучшие времена. Численность организаций, выполняющих научно-исследовательские и опытно-конструкторские разработки (НИОКР), как и занятых в них работников, постоянно колебалась и в последнее время менялась в худшую сторону.
После достижения в 2007 году максимума в 438 организаций их число снизилось в 2013 году до 341. Потом таких организаций вновь стало больше, и в последние годы их численность стабилизировалась на уровне примерно в 385. Количество занятых в них работников достигло максимума в 2014 году – 25 793 человека, после чего начало снижаться и упало до 21 843 человек в прошлом году. Схожая статистическая динамика сложилась и с числом специалистов-исследователей. По сравнению с 2003 годом их численность увеличилась в 2014 году в 1,9 раза до максимума в 18 930 человек. Потом и их число начало уменьшаться и в прошлом году снизилось до 17 124.
Судя по выкладкам статистиков, в экономической политике государства научная сфера была отодвинута на задний план, так как доля внутренних затрат на НИОКР упала в прошлом году до 0,12% с максимума в 0,28%, достигнутого в 2005 году. В абсолютном же выражении объем этих затрат в тенговом эквиваленте вырос за последние 15 лет весьма значительно.
В прошлом году они достигли исторического максимума в 82,3 млрд тенге с ростом к 2005 году в 3,8 раза. Среди регионов Казахстана лидировали по размеру этих расходов Алматы (28,1 млрд тенге) и Нур-Султан (18 млрд тенге). Алматы также идет впереди по числу организаций, ведущих НИОКР, – 138, второе место занимает столица с 56, тогда как третье место делят Восточно-Казахстанская (31) и Карагандинская (30) области.
Не удивительно, что свой профессиональный праздник, приуроченный ко дню рождения выдающегося нашего академика Каныша Сатпаева, первого президента отечественной Академии наук, казахстанские ученые отметили в этом году скромно. И дело не только в том, что в условиях карантина наложен запрет на пышные торжества. Голос АН и ее академиков сейчас не особо слышен – ведь в борьбе с коронавирусом ключевую роль играет прикладная наука, способная в кратчайшие сроки не только разработать вакцину против этой инфекции, но и наладить ее выпуск в огромных промышленных масштабах. Этого чуда, способного избавить весь мир от новой напасти, как когда-то были побеждены оспа и чума, ждут сейчас повсюду, включая и Казахстан.
Но чтобы чудо свершилось, государству сейчас необходимо срочно пересмотреть свое отношение к научным исследованиям как в сфере биомедицины и биотехнологий, так и к науке в целом. Помнится, как скоропалительно переименовали в Алматы одну из центральных улиц, носившую имя великого французского химика и микробиолога Луи Пастера. А ведь он создал научную основу вакцинации и вакцин против сибирской язвы и других опасных инфекций, распространенных и в Казахстане, разработал технологию пастеризации, благодаря которой мы можем сегодня без опаски употреблять скоропортящиеся пищевые продукты.
Но большая наука – фундаментальная и прикладная – это не только пастеризация. Без нее вряд ли были бы открыты крупные месторождения нефти, металлов и других полезных ископаемых, на добычу и экспорт которых опирается сегодня экономика Казахстана.
Так что надо не просто поддерживать науку, но и вернуть ученым их прежний высокий статус, поощрять изобретателей и рационализаторов, создавать мощные научно-технические базы для соединения фундаментальных и прикладных исследований, предоставляя им хорошее финансирование из разных источников. Конечно, в первую очередь сейчас приоритет у борьбы с инфекциями, включая полноценную защиту исследователей, врачей, других медработников, полицейских, продавцов, работников банков, водителей такси – всех, от кого профессиональный долг требует контактов с большим числом людей.
И то, что только в Алматы на карантин закрыли в последнее время сразу две крупные больницы, включая и инфекционную, по причине заражения их медсотрудников, ясно говорит всем нам – коронавирус не прощает промедления с защитой от него!
Читайте также:


