У меня гепатит с и я заболела ветрянкой





Каждый год с 1990 по 1994 г., до того, как появилась вакцина против ветряной оспы, в США регистрировалось около 4 миллионов случаев заболевания. Из этого числа приблизительно 10,000 случаев нуждались в госпитализации и 100 больных умирало.
Осложнения ветряной оспы регистрируются с частотой 5–6%, они служат поводом госпитализации в 0,3–0,5%. От общего числа случаев – это несколько тысяч в год. 30% осложнений – неврологические, 20% – пневмонии и бронхиты, 45% – местные осложнения, сопровождающиеся образованием рубцов на коже
Смертность от ветряной оспы – 1 на 60 000 случаев.
У 10-20% переболевших вирус ветряной оспы пожизненно остается в нервных ганглиях и в дальнейшем вызывает другое заболевание, которое может проявиться в пожилом возрасте - опоясывающий лишай или герпес
В ответ на вакцинацию около 95% детей вырабатывают антитела и 70-90% будут защищены от инфекции, по меньшей мере, на 7-10 лет после вакцинации. Согласно данным японских исследователей (Япония - первая страна, в которой была зарегистрирована вакцина), иммунитет длится 10-20 лет.

Общие сведения
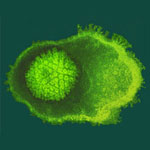
Ветряная оспа (ветрянка) является острым, высококонтагиозным вирусным заболеванием, распространенным во всем мире. Как только среди восприимчивых лиц возникает один случай, предотвратить вспышку заболевания очень сложно. В то время, как в детстве ветряная оспа является относительно легким заболеванием, у взрослых она принимает более серьезные формы. Она может быть смертельной, особенно у новорожденных и у лиц с ослабленным иммунитетом.
Возбудитель, вирус ветряной оспы - зостер (VZV), передается воздушно-капельным путем или при прямом контакте, а больные обычно контагиозны за несколько дней до начала сыпи и до момента, когда сыпь покрывается корочкой. Передача инфекции через третьих лиц и предметы обихода невозможна.
VZV является двунитевым ДНК вирусом, принадлежащим к семейству герпес-вирусов. Известен только один серотип, и человек является единственным его резервуаром.
Вирус ветряной оспы VZV попадает в организм человека через слизистую оболочку носоглотки и почти без исключения вызывает клинические проявления болезни у восприимчивых лиц. После инфицирования вирус остается в латентной форме в нервных узлах и в результате активизации VZV может вызвать опоясывающий лишай (или опоясывающий герпес – Herpeszoster) – заболевание, в основном поражающее пожилых людей и лиц с ослабленным иммунитетом.
Вероятность заболеть
Контагиозность вируса ветряной оспы поистине уникальна – она составляет 100%. Заболеванию ветряной оспой подвержены все возрастные группы. Однако эта инфекция чаще всего поражает детей. Около половины заболеваний в детском возрасте приходится на возраст от 5 до 9 лет, реже болеют дети 1–4 и 10–14 лет. Около 10% среди заболевших составляют лица 14 лет и старше. Среди этой возрастной группы за последние 5 лет заболеваемость ветрянкой возросла с 28 до 58 на 100 тыс. населения. Дети первых месяцев жизни чаще всего резистентны к этой инфекции. Однако недоношенные и ослабленные другими заболеваниями дети могут тяжело болеть ветряной оспой.
Максимальная заболеваемость ветряной оспой наблюдается в осенне-зимние месяцы. Эпидемические вспышки отмечаются, главным образом, в организованных коллективах среди детей дошкольного возраста. Дети, посещающие детские сады и ясли, болеют ветрянкой в 7 раз чаще, чем неорганизованные дети.
В группу риска также входят больные с иммунодефицитами, включая ВИЧ-инфекцию. Описаны тяжелые случаи ветряной оспы у детей, получавших гормональную терапию стероидными препаратами. Описаны также случаи врожденной ветряной оспы у детей, чьи матери переболели ветрянкой в первой половине беременности; перинатальная инфекция имеет место у детей, матери которых заболели за 5 дней до и 48 часов после рождения ребенка.
У лиц с тяжелым иммунодефицитом различной этиологии (в редком случае при ВИЧ-инфекции и у пациентов после пересадки органов; часто при акклиматизации, снижении иммунитета, вызванном сильным стрессом) возможно повторное заболевание.
Симптомы
Инкубационный период обычно составляет 14-16 (10-21) дней. После ветряной оспы вирус остается в сенсорных нервных узлах, где он может позднее активизироваться и вызвать опоясывающий герпес. Симптомы ветряной оспы появляются в виде зудящей везикулярной сыпи, обычно начинающейся на лице и верхней части туловища и первоначально сопровождающейся температурой и общим недомоганием. Наличие везикулезной сыпи на коже волосистой части головы является характерным симптомом ветрянки. Элементы сыпи выглядят как мелкие (несколько миллиметров в диаметре) пузырьки, возвышающиеся над покрасневшей поверхностью кожи, заполненные прозрачной жидкостью (в которой содержится вирус ветряной оспы). По мере постепенного распространения сыпи на тело и конечности первые пузырьки (везикулы) подсыхают. Обычно все корочки исчезают через 7-10 дней.
Хотя ветряная оспа (ветрянка) является относительно доброкачественно протекающим детским заболеванием и редко рассматривается в качестве значительной проблемы общественного здравоохранения, течение заболевания может иногда осложняться пневмонией или энцефалитом, вызванными вирусом VZV, что может привести к стойким последствиям или смертельному исходу. Наиболее опасны буллезная, геморрагическая или гангренозные формы ветряной оспы. Обезображивающие рубцы могут образоваться в результате вторичного инфицирования везикул; кроме того, в результате такого инфицирования может возникнуть некротический фасцит или сепсис.
Осложнения ветряной оспы регистрируются с частотой 5-6%, они служат поводом для госпитализации в 0,3-0,5% пациентов. От общего числа случаев – это несколько тысяч в год. 30% осложнений – неврологические, 20% – пневмонии и бронхиты, 45% – местные осложнения (например, стрептадермия), сопровождающиеся образованием рубцов на коже.
Среди других серьезных проявлений встречается пневмония (чаще у взрослых), редко – синдром врожденной ветряной оспы (вызванный ветрянкой, перенесенной в течение первых 20 недель беременности) и перинатальная ветряная оспа новорожденных, матери которых заболевают ветрянкой в период за 5 дней до и 48 часов после родов. У больных с иммунодефицитами, включая ВИЧ-инфекцию, ветряная оспа протекает в тяжелой форме. Ветряная оспа в тяжелой форме и смертные случаи также могут иметь место у детей, принимающих стероидные гормоны для лечения астмы. В целом, осложнения и смертельные исходы при ветряной оспе чаще наблюдаются среди взрослых, чем у детей.
У 10-20% переболевших вирус ветряной оспы пожизненно остается в нервных ганглиях и в дальнейшем вызывает другое заболевание, которое может проявиться в более старшем возрасте – опоясывающий лишай или герпес (Herpes zoster). Опоясывающий герпес характеризуется затяжными и мучительными невралгическими болями, а также имеет ряд осложнений в виде поражений нервной системы и внутренних органов – параличей, нарушения зрения. Люди с опоясывающим герпесом могут быть источником заражения ветряной оспой.
Смертность
Показатель летальности (число смертей на 100 000 случаев) среди здоровых взрослых в 30-40 раз выше, чем среди детей в возрасте 5-9 лет. Смертность – 1 на 60 000 случаев.
Лечение
Лечение ветряной оспы, в основном, сводится к предотвращению бактериальных осложнений. Во избежание распространения вируса необходимо тщательно соблюдать правила гигиены, включающие ежедневный душ и подстригание ногтей у маленьких детей (для предотвращения расчесывания и разрушения пузырьков сыпи).
Применение антивирусных средств во время лечения, таких как ацикловир, является оправданным только для недоношенных детей, пациентов с нарушениями иммунной системы и взрослых (в связи с большей тяжестью течения инфекции). Традиционное средство "лечения" ветряной оспы – "зеленка" – не является сколь-либо эффективным средством, гораздо эффективнее ванны и ванночки с небольшим добавлением соды, антигистаминные средства и обезболивающие мази для снятия зуда.
Эффективность вакцинации
Помимо вакцинации, нет никаких контрмер по борьбе с распространением ветряной оспы или частотой опоясывающего лишая в восприимчивой к инфекции популяции. Иммуноглобулин ветряной оспы – зостера и лекарства против герпеса стоят очень дорого и, в основном, применяются для профилактики уже после контакта с инфекцией или для лечения ветряной оспы у людей с высоким риском развития тяжелой формы заболевания. По причине крайней контагиозности ветрянки в мире заболевают почти все дети или молодые взрослые. Каждый год с 1990 по 1994 г., до того, как появилась вакцина против ветряной оспы, в США регистрировалось около 4 миллионов случаев заболевания. Из этого числа приблизительно 10,000 заболевших нуждались в госпитализации и 100 больных умирали.
Вакцины против ветряной оспы, полученные с использованием штамма Ока вируса VZV, имеются на рынке с 1994 года. Положительные результаты относительно безопасности, эффективности и анализа эффективности затрат подтвердили обоснованность их внедрения в программы детской иммунизации ряда индустриально развитых стран. После наблюдения за исследуемыми группами населения в течение 20 лет в Японии и 10 лет в США более 90% иммунокомпетентных лиц, вакцинированных в детстве, все еще имели защиту от ветряной оспы.
В ответ на вакцинацию около 95% детей вырабатывают антитела, и 70-90% будут защищены от инфекции, по меньшей мере, на 7-10 лет после вакцинации. Согласно данным японских исследователей (Япония – первая страна, в которой была зарегистрирована вакцина), иммунитет против ветрянки длится 10-20 лет. Можно с уверенностью говорить о том, что циркулирующий вирус способствует "ревакцинации" привитых, увеличивая длительность иммунитета.
Исследования показывают, что может быть эффективна и экстренная вакцинация – когда вакцина вводится в течение 96 часов (предпочтительно 72 часов) с момента контакта с VZV, можно ожидать, по крайней мере, 90%-ную защитную эффективность. Лечение от ветряной оспы лицам, получивших вакцину, протекает значительно легче, чем у не привитых.
Вакцины
Имеющиеся на данный момент на рынке вакцины против ветряной оспы получены с использованием так называемого штамма VZV Ока, который был модифицирован посредством последовательного воспроизводства в различных клеточных культурах. Разные составы таких живых, аттенуированных вакцин прошли тщательные испытания и были одобрены для применения в Японии, Республике Корея, США, а также ряде стран Европы. Некоторые вакцины одобрены для применения в возрасте от 9 месяцев и старше.
С точки зрения логистики и эпидемиологической ситуации, оптимальным возрастом для вакцинации против ветряной оспы является 12-24 месяца. В Японии и нескольких других странах одна доза вакцины считается достаточной, вне зависимости от возраста. В США 2 дозы вакцины, вводимые с 4-8-недельным интервалом, рекомендованы для подростков и взрослых, среди которых у 78% сероконверсия наблюдалась после первой дозы и у 99% после второй дозы вакцины.
Согласно современному календарю прививок США дети получают 2 дозы вакцины (1-ю дозу – в 12 месяцев, 2-ю - в 6 лет).
Последние эпидемии
Заболеваемость ветряной оспой распространена повсеместно во всех странах мира. В России отмечается ежегодный рост числа заболеваний этой инфекции. С 1998 по 2007 г. заболеваемость ветрянкой увеличивалась в 1,8 раза ежегодно, каждый год регистрируется 500–700 тыс. случаев ветряной оспы.
Интересен такой факт: вакцина против ветряной оспы стала доступна в Российской Федерации в 2009 году. С конца 2013 по 2015 год был перерыв в поставках вакцины в нашу страну. По данным Роспотребнадзора, в 2015 году был отмечен рост заболеваемости ветрянкой по сравнению с 2014 годом на 16%.
Исторические сведения и интересные факты
Впервые ветряная оспа была описана в середине XVI века в Италии врачами Vidus-Vidius и Ingranus. Длительное время ветряная оспа не признавалась самостоятельным заболеванием и считалась разновидностью натуральной оспы. После того как в 1911 г. в содержимом ветряночных пузырьков был обнаружен возбудитель ветряной оспы, заболевание стали считать отдельной нозологической формой. Сам вирус был выделен лишь в 1958 г. Вирус ветряной оспы поражает только человека, единственным резервуаром инфекции является также человек.
Есть две причины.
Во-первых, особенности строения иммунной системы у детей, она лучше функционирует, не изношена и до полового созревания наиболее работоспособна. Например, та же вилочковая железа.
Во-вторых, остатки пассивного иммунитета, переданного ребёнку от матери.
Хороший ответ 1
А как же "дети часто болеют, т.к. иммунитет слабый и не сформированный"?
Кароче, такая тема, френды. Наше горло (зев) опоясано лимфатическим кольцом, состоящим из скоплений лимфоидной ткани (легендарные "гланды" - эта типа два бастиона таких в составе этой крепости). Там идет непрерывная битва между входящим Злом (бактерии/вирусы) и Добром (лимфоциты, спецназ, Вежливые Клетки). Битва идет вообще непрерывно, даже когда вы бухаете, валяетесь на пляже, трахаете подружку и вообще всегда. Вежливые клетки формируют местный иммунитет, злыдни пытаются его одолеть, движуха, огонь.
А еще все внутренние органы косвенно, через нервно-рефлекторные связи зацеплены за определенные участки кожи. Зоны Захарьина-Геда, вот это вот все.
Бывает так: промочили ноги - рефлекторно спазмировались сосуды горла - подвоз снарядов Вежливым Клеткам ухудшился - спецназу хана, вирусы поперли вглубь слизистой, вошли в клетки, размножились там, понеслась конница.
А бывает, вирус такой вирулентный (охреневший), что ему и ноги мочить не надо, он сразу заходит с козырей, с вакуумных бомб, если по-нашему.
Ну и постоянно сдвигается равновесие. Недоспали - спецназ понурый. Поели морковку - у спецназа доппаек.
Хороший ответ 5 3 6
Доктор Комаровский говорит, что температура тела ребенка повышается чаще всего из-за острой инфекции.
Инфекция может быть бактериальной и вирусной природы.
Инфекция бактериальной природы всегда сопровождается другими симптомами, поэтому этот вариант мы отметаем.
Вирусная инфекция чаще всего вызвается так называемыми энтеровирусами. В этом случае, другие симптомы могут не появится вообще или появится позже. Ребенка следует чаще поить теплыми жидкостями, не заставлять есть, чаще проветривать помещение и делать в нем влажную уборку, включать увлажнитель.
Если через 3 дня температуры улучшений не видно, то следует вызвать врача на дом. Также прояснить природу заболевания могут анализы: общий анализ крови и общий анализ мочи.
Хороший ответ 3
По современным европейским стандартам лечение следует проводить симптоматическое, для снижения температуры можно использовать Парацетамол или другие НПВС, например Ибупрофен, но не Аспирин, т.к. есть доказанная связь между приемом препаратов с ацетилсалициловой кислотой при вирусных инфекциях и синдромом Рейе, по большей части это относится к детям моложе 12 лет, но все же, не стоит лишний раз рисковать. Если зуд слишком беспокоит, мешает заснуть, то можно воспользоваться антигистаминными препаратами.
Так же пациентам старше 12 лет назначают противовирусные средства, такие как Валацикловир и Фамцикловир, но это назначение имеет смысл, если оно сделано в пределах 24-48 часов после появления сыпи, это может немного уменьшить продолжительность симптоматики и ее выраженность. Так же если заболевание приняло среднетяжелое или тяжелое течение, или есть опасность развития каких-либо осложнений(сниженный иммунный статус пациента и др.), то назначение противовирусных средств так же оправдано.
Для предотвращения вторичной бактериальной инфекции нужно регулярно принимать ванну(но есть ряд строгих правил : не использовать никаких мочалок, не тереться руками, не вытираться особо интенсивно полотенцем, если вы не уверены в том, что водопроводная вода в вашем месте проживания не содержит микробов, то можно добавить несколько кристаллов перманганата калия(марганцовки), не использовать моющих средств), так же следует содержать в чистоте постельное и нижнее белье, руки и, особенно, ногти, и соответственно даже чистыми ногтями не следует расчесывать сыпь и мацерировать кожу.
Не следует применять антисептики(зеленка и другие), если поражения не инфицированы, а при неблагоприятном течении и присоединении инфекции, на первый план все равно выйдет назначение антибиотиков системно, а не местное обеззараживание, но в любом если если воспалительные элементы были инфицированы, то можно обработать их, например, Фукорцином.
Виноват стресс
– Светлана Эриковна, медики утверждают, что в детстве перенесшие ветрянку получают пожизненный иммунитет. С чем связана вторая серия ветряной оспы?
– Ветряная оспа – одна из немногих детских инфекций, прививка от которой, к сожалению, еще не внесена в национальный календарь вакцинации. Это связано с отсутствием отечественной вакцины. Хотя в Минздраве России готов проект санитарных правил по профилактике ветрянки: вакцинацию от опасного вируса планируется проводить в рамках национального календаря прививок. Правда, в первую очередь вакцина предназначена для людей из группы высокого риска – это пациенты с тяжелыми заболеваниями легких, сердца, нервно-мышечными расстройствами, а также планирующие пересадку органов. Кроме того, первыми в очереди на прививку окажутся воспитанники детских домов, призывники и женщины, мечтающие забеременеть.
Вызывает заболевание уникальный липучий вирус, который относится к семейству герпес-вирусов. В отличие от всех других, этот, однажды попав в организм человека, на протяжении всей жизни досаждает иммунной системе, напоминая о себе.
– А импортная вакцина от ветрянки есть?
– С 2011 года в стране проводится вакцинация от ветрянки детям старше года, и родители тоже могут ее сделать в инфекционной больнице за свой счет. Взрослым (ранее не болевшим и не делавшим прививку) требуется две – с интервалом в два месяца. Иначе при снижении иммунитета в стрессовой ситуации может произойти повторное заражение или активизация вируса, дремлющего в организме. Необходимо знать – у ветрянки тяжелые последствия: может развиться пневмония, воспаление лицевого нерва, опоясывающий лишай. Наиболее она опасна для беременных: если женщина не переболела этой инфекцией ранее и столкнулись с вирусом, особенно на ранних сроках беременности, это может привести к спонтанному аборту либо к врожденной патологии у младенца.
Повторные прививки на пользу
– Какие детские прививки нужно делать и взрослым?
– После 25 лет каждые 10 лет необходимо повторять вакцинацию против дифтерии и столбняка – для усиления иммунитета. В возрасте от 18 до 55 лет – против гепатита В и кори. Прививка против вируса папилломы человека в национальный календарь не входит, но сделать ее полезно – она защищает от рака шейки матки и ряда других опухолей, вызываемых этим вирусом. Важны прививки от менингококковой и пневмококковой инфекций.
Особое внимание хочу обратить на то, что многие ошибаются, считая краснуху легким заболеванием. На самом деле взрослым, особенно это важно для женщин до 35 лет, надо обязательно прививаться для профилактики краснухи у их будущих детей. Чрезвычайную опасность заболевание представляет для беременных в первые три месяца. Вирус легко проникает в ткани плода, вызывая у него слепоту, глухоту, пороки сердца, поражает нервную систему и даже может спровоцировать отсутствие мозга.
При паротите (свинке) могут возникнуть серьезные побочные заболевания: менингит, панкреатит, если в детстве в 1 год и 6 лет не сделать прививки.
– От гриппа челнинцы прививаются активно, но все равно иногда заболевают. Почему?
– Прививку лучше делать 3-4 года подряд, потом допускается перерыв в 2-3 года. В этом случае заболевание переносится легче. Опасен не сам грипп, а его последствия – осложнения, которые провоцируют хронические заболевания. Я сама предпочитаю отечественный препарат: в нем содержится полиоксидоний – дополнительный иммуномодулятор.
– Актуальна ли прививка от коклюша?
– Можно ли привиться комплексно – несколько прививок одновременно?
Все возрасты покорны
– До какого возраста разрешаются прививки?
– Ограничений нет, в любом возрасте, но следует помнить: в группу риска входят люди старше 60 лет. Хотя у меня на приеме была пожилая женщина, болеющая бронхиальной астмой. Я ей предложила сделать пневмококовую прививку, защищающую от инфекций дыхательных путей, и у нее стало меньше обострений, она отказалась от препаратов, снимающих приступы.
– Вам приходится общаться с людьми, не имеющими прививок?
– В последнее время таких горожан становится все больше, и объяснение у них одинаковое – якобы прививки наносят вред организму. Но это в корне неправильно! По научным данным, продолжительность жизни людей за последние 100 лет увеличилась на 30 лет, из них 25 – это результат вакцинации, благодаря которой исчезли смертельные эпидемии. Отказавшиеся от вакцинации благополучно живут за счет общего состояния здоровья уже привитых окружающих.
Следите за самым важным и интересным в Telegram-канале Татмедиа

* — Здравствуйте, Юрий Александрович! Вас беспокоит Евгения из Херсона. Моя дочь тяжело, с температурой до 40 градусов, переболела ветрянкой. Видимо, заразилась от десятилетнего сына. Почему у взрослых детские инфекции протекают тяжело?
— Я сам с трудом перенес корь, когда мне был 21 год, ветрянку в 23 и краснуху — в 25 лет. Корь сопровождалась температурой 40,5 градуса. Одна из причин возникновения детских инфекций у взрослых — неадекватная вакцинация. После прививок, сделанных в детстве, иммунитета хватает на несколько лет. А подростка планово никто не прививает, не говоря уже о молодежи. В армии солдаты массово заражаются и болеют детскими инфекциями — корью, краснухой, ветрянкой, свинкой.
Как говорил один из моих преподавателей в медицинском университете, детские болезни потому и называются детскими, что ими надо переболеть в детстве. У взрослого человека часто есть хронические заболевания, которые отягощают течение инфекционной болезни, например, бронхит или панкреатит. На фоне острой инфекции эти недуги могут обостряться.
— Видимо, у взрослых иммунная система не так активно подавляет инфекцию, как в детстве?
— Как лечить ветрянку у взрослого?
— Все зависит от тяжести течения. Если хроническое заболевание угрожает осложнением, то больного лучше госпитализировать. Ветрянка, которую принято считать банальной, может осложниться энцефалитом, поражением нервной системы. В моей практике были больные с менингоэнцефалитом, возникшим вследствие ветрянки, и спасти их удавалось не всегда. Также сложно протекают детские инфекции у тех, кто страдает сахарным диабетом и другими тяжелыми хроническими недугами.
* — Вас беспокоит Ирина из Киева. Недавно моя 60-летняя приятельница с сердечным приступом попала в больницу. Во время обследования оказалось, что у нее гепатит В. Как уберечься от этого вируса?
— Это практически невозможно. Заразиться можно где угодно: делая в салоне маникюр и педикюр, посещая стоматолога и гинеколога, а также при нанесении тату, выполнении пирсинга. Раньше самым опасным считался гепатит С: он часто приводил к циррозу печени и, соответственно, ускорял смерть человека. Сейчас благодаря новым лекарствам этот вирус можно подавить с почти 95-процентной эффективностью. А вот лечение гепатита В, если он перешел в хроническую форму, малоэффективно. Я сразу предупреждаю об этом пациентов. Сначала вирусная нагрузка уменьшается, а потом снова возрастает.
— Для членов семьи больной гепатитом В опасен?
— При бытовых контактах (общая посуда, постель, ванна) заражение практически исключено. Во время интимной близости риск высокий. Но иногда инфицирование не происходит даже при многократных незащищенных половых контактах. Все зависит от восприимчивости человека к вирусу. В моей практике есть пары, в которых один партнер заражен (ВИЧ, гепатиты В, С), а другой здоров, хотя в интимной жизни они, как рассказывают, не предохраняются. Конечно, таким пациентам мы обязательно рекомендуем это делать.
* — Юлия из Черкасс. Когда моя беременная сестра становилась на учет в женской консультации, ее направили на анализы, которые обнаружили вирус гепатита С. Но ведь она ни на что не жаловалась. Так бывает?
— Чаще всего так и происходит. Не зря гепатит С называют ласковым убийцей. За последний месяц ко мне обратились несколько беременных женщин, зараженных вирусом С и не подозревавших об этом, пока по направлению врача женской консультации не сдали анализы.
— Можно лечить гепатит во время беременности?
— Нет, это вредно для плода. Вирус гепатита С в отличие от В менее агрессивный и редко дает осложнения у беременных. Такие пациентки рожают преимущественно сами, а не с помощью кесарева сечения. Только после того, как мама завершит грудное вскармливание малыша или сразу после родов (если не собирается кормить ребенка грудью), начинаем лечение.
Важно знать, что от папилломавируса может защитить прививка. Но в Украине ее делают девочкам-подросткам по желанию родителей, которые осознают опасность этой инфекции и имеют материальные возможности (курс вакцинации обходится в несколько тысяч гривен).
* — Прямая линия? Меня зовут Татьяна, звоню из Тульчина Винницкой области. У моего сына (ему четыре года) анализы показали герпетическую инфекцию. Мы его пролечили, но ребенок все равно часто и подолгу болеет. Что делать?
— Если выявлен вирус герпеса (всего известно восемь типов), нужно сделать иммунограмму и лечиться, учитывая изменения в иммунитете. Важно, чтобы препараты назначал грамотный специалист. Бывает врожденный и приобретенный иммунодефицит, и разбираться в каждом конкретном случае должен знающий доктор. Советую вам проконсультировать ребенка у специалистов двух кафедр — иммунологии и детских инфекций — Винницкого медицинского университета.
* — Оксана из Сокаля Львовской области. После перенесенной простуды иногда в носу появляется несколько язвочек герпеса. Они исчезают, стоит пару дней посмазывать их противогерпетическим кремом. Почему сыпь появляется в носу?
— Герпес на губе может периодически выскакивать и у практических здоровых людей, когда временно снижается иммунная защита. Но если инфекция распространяется дальше, на слизистую носа, — это тревожный симптом, указывающий на серьезный сбой иммунитета. Советую сделать иммунограмму и обратиться к инфекционисту.
— Может в лечении герпеса помочь прививка?
— Лечение аутовакцинами требует индивидуального подхода. Я объясняю пациентам, что вакцинация (будь то ауто- или готовая вакцина) дает результат далеко не у всех. Поможет ли вам прививка, никто заранее не скажет. Человек может потратить деньги, время, получить осложнения, а эффекта нет. И обвиняет в этом врача.
Раньше с пациентами было проще работать. Доктор назначал лечение, и больной героически выдерживал схему, хотя иногда приходилось терпеть побочные явления: понос или запор, тошноту, рвоту. Сегодня, начитавшись информации в Интернете, наслушавшись советов родственников, знакомых и соседей, люди корректируют лечение на свое усмотрение, но при этом требуют от доктора гарантии.
* — Звонит Лариса из Кропивницкого (бывшего Кировограда), 44 года. Всегда ли вы при синдроме хронической усталости назначаете лечение герпеса?
— Почему всегда? По показаниям. Это как с антибиотиками: их не назначают при простуде всем подряд, а только тем, у кого есть определенные симптомы. Мы оцениваем активность вируса герпеса по результатам ПЦР — полимеразной цепной реакции. В стерильной крови возбудителя быть не должно. Делаем иммунограмму, чтобы определить, насколько активен иммунитет. Если иммунная система может самостоятельно справиться с инфекцией, то лучше ей не мешать, если нет — усиливаем защиту. К сожалению, бывает, что у человека иммунитет не работает адекватно. Можно назначить огромное количество антибиотиков и противовирусных препаратов, но все равно инфекцию подавить не удается.
* — Елена из города Лубны Полтавской области. Можно ли избавиться от частых проявлений герпеса?
— Изгнать вирус полностью, к сожалению, невозможно. Мы объясняем человеку, что он должен поддерживать организм в таком состоянии, чтобы тот сам адекватно боролся против вируса и контролировал инфекцию.
* — Могу я поговорить с доктором? Меня зовут Анна, звоню из Киева. Беспокоят постоянная слабость и сонливость, часто першит в горле (спасаюсь леденцами с ментолом и эвкалиптом). Думала, что это состояние вызвано синдромом хронической усталости, но читала, что температура должна быть немного повышена, а у меня она, наоборот, снижена — 35,8—36,2 градуса. Почему?
На синдром хронической усталости реагирует тело: першит в горле, болят мышцы, появляется боль в суставах, беспокоят нарушения желудочно-кишечного тракта (послабление стула или, наоборот, запоры), гормональные сбои. Вам нужно обследоваться, сдав анализы, которые определяют активность герпетической инфекции, отклонения в количестве гормонов (серотонина, кортизола), выявляют иммунные нарушения.
Результаты анализов можете прислать мне на электронный адрес [email protected] , и я порекомендую, что делать дальше.
* — Мария из города Яготин Киевской области. Лор-врач выявил в носоглотке стафилококк и назначил антибиотики. Нужно их принимать?
— Хотя во многих случаях микроб может себя никак не проявлять, его чрезмерную активность лучше подавить, особенно если это золотистый стафилококк. А носителя из числа медработников, сотрудников детсадов, работников общественного питания мы обязаны пролечить в любом случае, даже если человек хорошо себя чувствует и ни на что не жалуется.
Читайте также:


