Противовирусные препараты для лечения уреаплазмы
- КЛЮЧЕВЫЕ СЛОВА: вагинит, беременность, роды, прерывание беременности, генез, уреаплазмоза, интерферонотерапия, Генферон
Микоплазмы относятся к классу Molecutes семейства Mycoplasmataceae, роду Mycoplasma. К этому же семейству относится и род Ureaplasma (представитель – Ureaplasma urealyticum) – микроорганизмы, способные выделять фермент уреазу, расщепляющий мочевину. Это мелкие (микоплазмы диаметром 3-5 мкм, уреаплазмы – 10-30 мкм) грамотрицательные микроорганизмы, отличающиеся значительным полиморфизмом микроструктур и многообразием форм репродукции, могут определяться в мочеполовых органах, в том числе у практически здоровых женщин. По строению они более сходны с вирусами, от бактерий их отличает отсутствие ригидной клеточной стенки.
Уреаплазмоз передается при половых контактах, в связи с чем многие авторы относят данное заболевание к инфекциям, передающимся половым путем. Факторами, усиливающими потенциальную патогенность Ureaplasma, являются: нарушения иммунологической реактивности, гормональный дисбаланс, оперативные вмешательства, а также предшествующие или сопутствующие заболевания воспалительного генеза, беременность, роды, прерывание беременности.
Основной способ распространения Ureaplasma urealyticum – по протяжению внутренней оболочки мочеполовых путей. Нельзя также исключить возможность лимфогенного и гематогенного путей распространения.
При лечении уреаплазмоза и микоплазмоза используют антибиотики, ингибирующие синтез мембранных и внутрицитоплазматических белков. В связи с отсутствием клеточной стенки данные микроорганизмы устойчивы к антибиотикам, ингибирующим ее синтез, в частности, препаратам группы пенициллина. С целью иммунокоррекции используют широкий спектр иммуномодулирующих средств, направленных как на врожденное, так и на адаптивное звено иммунитета. Терапия должна способствовать нормализации микробиоценоза влагалища, а также профилактике рецидивов заболевания. Кроме того, важными аспектами являются хорошая переносимость лекарственного препарата и удобство его применения.
В последние годы в комбинированной терапии неспецифических вагинитов нашли широкое применение препараты интерферона-a, а также индукторы эндогенных интерферонов.
Интерферон-a оказывает противовирусное, иммуномодулирующее и антипролиферативное действие. Противовирусный эффект опосредован активацией ряда внутриклеточных ферментов, которые оказывают прямое ингибирующее действие на репликацию вирусов. Иммуномодулирующее действие проявляется, в первую очередь, усилением клеточно-опосредованных реакций иммунной системы, что повышает эффективность иммунного ответа в отношении вирусов, внутриклеточных паразитов и клеток, претерпевших опухолевую трансформацию. Это достигается за счет активации CD8 + Т-киллеров, NK-клеток, усиления дифференцировки В-лимфоцитов и продукции ими антител, активации моноцитарно-макрофагальной системы и фагоцитоза, а также повышения экспрессии молекул главного комплекса гистосовместимости I типа, что увеличивает вероятность распознавания инфицированных клеток клетками иммунной системы. Активизация под воздействием интерферона лейкоцитов, содержащихся во всех слоях слизистой оболочки, обеспечивает их активное участие в ликвидации патологических очагов; кроме того, за счет влияния интерферона достигается восстановление продукции секреторного иммуноглобулина А.
Широкое распространение препаратов интерферона, прежде всего, генно-инженерного происхождения, в практике здравоохранения как в нашей стране, так и за рубежом, обусловливается тем, что интерфероны являются важнейшим звеном реакций врожденного иммунитета при самых различных заболеваниях. Особенно актуально применение препаратов интерферона при инфекционно-воспалительных заболеваниях урогенитального тракта, в патогенезе которых значительную роль играют вирусно-бактериальные ассоциации и вторичный иммунодефицит, нередко выражающийся в супрессии продукции интерферона-α.
Экспериментальные исследования и опыт практического применения препаратов интерферона доказали, что их парентеральное введение целесообразно не при всех заболеваниях. Препараты, предназначенные для местного применения (мази, суппозитории, капли и т.д.) при ряде нозологических форм оказываются эффективнее, так как способны обеспечить более высокие концентрации препарата непосредственно в очаге поражения при отсутствии побочных эффектов, свойственных парентеральному введению высоких доз интерферона. Однако следует заметить, что при лечении инфекционно-воспалительных заболеваний урогенитального тракта важным является не только местное действие интерферона, но и общее, позволяющее достичь системного иммуномодулирующего и противовирусного эффекта. Особенно большое значение при лечении урогенитальных инфекций имеет накопление препарата в органах малого таза, ввиду того, что распространение инфекции при этих заболеваниях нередко носит восходящий характер. Поэтому данные о фармакокинетике препаратов интерферона, вводимых в виде суппозиториев, представляют большой практический интерес.
Применение препаратов интерферона в комплексной терапии больных неспецифическим вагинитом приводит не только к улучшению клинического состояния больных, но также и к восстановлению иммунного статуса. При этом следует отметить обратимый характер изменений иммунной реактивности, показатели которой нормализуются после лечения, что сочетается с обратным развитием клинических признаков заболевания. Поскольку местное применение интерферонов обладает меньшими побочными эффектами, чем парентеральное их введение, область их использования быстро расширяется. Одним из препаратов данной группы является Генферон, нашедший свое применение в терапии широкого спектра инфекционно-воспалительных заболеваний урогенитального тракта, в том числе генитального герпеса, папилломавирусной инфекции, уреаплазмоза, микоплазмоза, хламидиоза, рецидивирующего вагинального кандидоза, бактериального вагиноза и др.
Генферон – комбинированный препарат, действие которого обусловлено лечебными свойствами компонентов (ИФН-a2b, таурин, анестезин), входящих в его состав. Описанные выше эффекты интерферона-a потенцируются действием таурина, который обладает регенерирующими, репаративными, мембранопротекторными, антиоксидантными и противовоспалительными свойствами. Анестезин – местный анестетик, препятствует возникновению болевых ощущений. Данное сочетание компонентов представляется весьма рациональным для лечения инфекционно-воспалительных заболеваний урогенитального тракта, а также нарушений вагинального микробиоценоза.
Целью нашего исследования явилось сравнительное изучение клинической эффективности препарата Генферон, который применяется в комплексной терапии больных с неспецифическими вагинитами. Лечение рекомендовали тем пациентам, у которых при исследовании на наличие Ureaplasma urealyticum и M.genitalis выявлен высокий титр возбудителя (>10 4 КОЕ/мл). Выздоровление оценивали в соответствии с общепринятыми стандартами лечения. Критериями являлись: устранение клинических проявлений заболевания и элиминация инфекционного агента.
Материалы и методы
Проведено обследование 60 женщин в возрасте 18-36 лет с уреаплазменной и микоплазменной инфекцией.
I группа – 20 пациенток, получали антибактериальную терапию и вагинальные свечи Кипферон, II группе – 20 пациенток – был назначен Виферон в дозе 1000000 МЕ 2 раза в сутки ректально в сочетании с антибактериальной терапией, в III группе 20 пациенток получали антибактериальную терапию и суппозитории Генферон в дозе 500000 МЕ 2 раза в сутки вагинально. Курс лечения составил 10 дней во всех группах (таблица 1).
Для лечения уреаплазменной и микоплазменной инфекции использовали тетрациклины, макролиды, офлоксацины. Схема применения антибактериальных препаратов представлена в таблице 2.
После курса антибиотикотерапии (через 7-10 дней), с целью восстановления микробиоценоза влагалища, рекомендовали проведение терапии эубиотиками (Ацилакт, Бифидумбактерин) в течение 7 дней.
Контроль излеченности проводили через 10 дней после окончания терапии (культуральное исследование отделяемого) и далее, в течение 3 менструальных циклов (забор осуществляли после окончания менструации через 1-2 дня).
У большинства пациенток были выявлены сопутствующие воспалительные заболевания влагалища. При бактериальном вагинозе назначался орнидазол 500 мг 2 раза в сутки в течение 3 дней, при вагинальном кандидозе – Флюкостат 150 мг 2 раза с интервалом в 7 дней. На протяжении всего лечения пациенты пользовались методами барьерной контрацепции. В процессе всего лечения и последующего контроля не рекомендовалось применение других иммуномодулирующих препаратов, помимо исследуемых. Распределение пациентов по группам проводилось рандомизированно – методом случайной выборки. В процессе исследования проводилось физикальное обследование, ПЦР – диагностика, бактериологическое исследование, микроскопия мазков, окрашенных по Граму, цитологическое исследование мазков, окрашенных по Папаниколау, кольпоскопия.
Критерии излеченности уреаплазменной и микоплазменной инфекции: отрицательный результат бактериологического исследования в течение 3 менструальных циклов, отсутствие местных воспалительных явлений.
Исходные характеристики больных
Анализ анамнеза у 60 больных с диагностированной уреаплазменной и микоплазменной инфекцией показал, что обращались к врачу с жалобами пациентки молодого возраста 18-36 лет, большинство из них с отягощенным акушерско-гинекологическим анамнезом. Из перенесенных инфекций половых путей наиболее часто встречались: уреаплазмоз – 30%, хламидиоз – 14%, ВПЧ – 7%, ЦМВ, ВПГ и кандидоз ранее встречались у 3% больных. У 29 (48,3%) обследованных были в анамнезе и подтверждены при исследовании хронические воспалительные заболевания. Преобладали хронический сальпингоофорит и хронический цистит, 40% пациенток были направлены на консультацию к урологу. Эктопия шейки матки выявлена у 10 пациенток (34,5%). Оценка симптоматики заболеваний показала, что частыми жалобами являлись выделения из половых путей различной интенсивности, жжение и зуд в области влагалища и вульвы, тянущие боли внизу живота.
При исследовании на наличие Ureaplasma и Mycoplasma выявлен высокий титр возбудителя (>10 4 КОЕ/мл) у 100% обследованных. Грибы рода Candida выявлены у 20% больных, бактериальный вагиноз у 13,3% (8 пациентов).
Результаты контрольного бактериологического исследования продемонстрировали высокую эффективность проведенного лечения.
В то же время при применении антибактериальной терапии и Виферона положительный результат наблюдался у 75% пациенток, при применении антибактериальной терапии и Кипферона – у 80% пациенток (рисунок 1).
Несмотря на наличие обширного спектра антибактериальных и иммуномодулирующих препаратов, проблема рецидивирующих урогенитальных инфекций бактериальной этиологии актуальна до сих пор. Пациентки с диагнозом неспецифического вагинита являются постоянными посетителями не только кабинета гинеколога, но и уролога.
Анализ результатов данного исследования свидетельствует о том, что комплексная терапия уреаплазменной и микоплазменной инфекции с использованием препарата Генферон имеет наибольшую эффективность. Применение антибактериальной терапии в сочетании с Генфероном позволило достичь положительного результата у 90% пациенток.
Применение препарата Генферон в комбинации с антибактериальной терапией хорошо переносится пациентами, не вызывает местных и системных реакций, уменьшает болевой синдром, способствует элиминации возбудителя, снижает частоту рецидивов заболевания.
Результаты исследования позволяют сформулировать следующие рекомендации по применению препарата Генферон при лечении неспецифических вагинитов: назначение антибактериального препарата после определения чувствительности при культуральном исследовании и параллельное назначение Генферона в дозе 500000 МЕ 2 раза в сутки вагинально 10 дней. После курса антибиотикотерапии с целью восстановления микробиоценоза влагалища – назначение эубиотиков в течение 7-10 дней.
Что это такое и чем грозит патологическая активность этой бактерии в клетках человека? Разбираемся в особенностях влияния инфекционного агента на внутренние органы и выясняем, где и какой анализ сдать на уреаплазму.
Что такое уреаплазма и когда стоит сдать биоматериал на анализ?
Уреаплазма — это паразитирующий одноклеточный микроорганизм, который, формально являясь бактерией, по свойствам схож с вирусами. Существует множество разновидностей уреаплазм, среди которых есть крайне опасные для человека — Ureaplasma parvum и Ureaplasma urealiticum . Они могут базироваться в клетках мочеполовой и мочевыводящей систем, а также в легочной ткани здоровых людей. По статистике около 60% женщин являются носителями этих микроорганизмов, и в большинстве случаев они не наносят вреда их здоровью. Однако из-за снижения иммунитета, особенно при незащищенных половых актах, уреаплазмы могут проявить патологическую активность и стать причиной уреаплазмоза.
Женщины чаще страдают от уреаплазмоза, чем мужчины, но опасности заражения могут быть подвержены и те, и другие. У представительниц прекрасного пола, помимо приведенного фактора, усиленное размножение Ureaplasma вызывают бактериальный вагиноз, воспалительные процессы шейки матки, маточных труб, яичников и другие болезни органов малого таза. У сильной половины человечества риск развития заболевания повышается при простатите, воспалении уретры и/или придатков яичек, нарушении сперматогенеза и т. д. Сильнее же всего на возникновение уреаплазмоза влияет зараженность хламидиозом и гонореей (у обоих полов). Патология может также передаваться от матери плоду.
Если не лечить уреаплазмоз, он может перейти в хроническую форму и причинить вред всему организму (привести к воспалению суставов, пиелонефриту и др.). Одним из самых неприятных последствий заболевания может стать бесплодие. Если же инфицированная женщина уже вынашивает ребенка, то велика вероятность выкидыша. Именно поэтому планирующим беременность и уже беременным женщинам обязательно назначают анализ на уреаплазму.
Часто уреаплазмы могут длительное время никак не проявить свое присутствие в организме, и носитель даже не будет знать о заражении. Однако могут проявиться симптомы, очень похожие на признаки ЗППП: боль, зуд и жжение в мочеиспускательном канале и половых органах, возможны выделения с характерным запахом или без него. При таких жалобах врач может назначить больному один из анализов на уреаплазмоз: ПЦР, ИФА, бактериологический посев. Эти методы отличаются не только подходом к исследованию биоматериала, но также скоростью получения результата и уровнем точности.
В зависимости от симптомов, врач решает, какой именно биоматериал сдать (кровь, мочу, мазок, соскоб) и каким методом его нужно будет исследовать. Расскажем подробнее о наиболее достоверных и часто назначаемых типах анализов биоматериала на уреаплазмоз.
- Культуральный метод (бактериологический посев) . Этот метод анализа используется для выявления уреаплазмы чаще других. Его суть — в помещении биоматериала (мазка с шейки матки или со слизистой оболочки уретры, реже — мочи или секрета простаты) в специальную питательную среду. Если в материале есть уреаплазмы, они начинают активно размножаться, что и фиксирует специалист. Также бакпосев используют для определения чувствительности возбудителей инфекции к различным видам антибиотиков (для назначения конкретного препарата). Этот метод обладает высоким уровнем точности, но результатов придется ждать довольно долго — от 4 до 8 дней.
- ПЦР . Полимеразная цепная реакция — один из самых точных (чувствительность метода около 98%) и быстрых анализов на уреаплазмоз на сегодняшний день. Результат лабораторного исследования можно получить в течение четырех часов. Для анализа обычно берут выделения из влагалища, мочу. ПЦР позволяет найти в организме участки РНК возбудителя заболевания, даже если микроорганизмы содержатся в пробе в мизерных количествах. Однако у метода есть свои минусы: он не дает (в отличие от посева) информации об активности уреаплазм, может оказаться ложноположительным (при загрязнении пробы) или ложноотрицательным (если человек проходил курс лечения антибиотиками менее чем за месяц до исследования).
- ИФА. Иммуноферментный анализ проводится путем помещения биоматериала (в данном случае — крови) на специальную полоску с антигенами возбудителя болезни. Исследование показывает не наличие самих микроорганизмов, а присутствие в пробе антител. Для каждой инфекции вырабатываются особые иммунные белки, поэтому диагноз по результату анализа можно ставить с большой долей точности. Для получения результатов требуется обычно не более одного дня. Недостаток исследования в том, что антитела организм вырабатывает не всегда, могут быть сбои, и инфекция останется не обнаруженной.
Есть еще один вид исследования — серологический анализ, но из-за низкой точности его обычно заменяют или дополняют одним из перечисленных. Все эти методы анализов на уреаплазму считаются точными и достоверными. Хотя последний показатель сильно зависит от качества биоматериала, на которое в том числе влияет тщательность соблюдения пациентом правил подготовки к исследованию.
Если пациент сдает кровь, процедуру проводят натощак, утром. Мочу на выявление уреаплазмы также собирают утреннюю (нужно, чтобы она находилась в мочевом пузыре не менее пяти–шести часов). При сдаче соскоба из уретры мужчине придется воздержаться от похода в туалет за два часа до исследования. Женщинам соскоб не делают (как и не берут мазок) во время менструации, предпочтительна середина цикла. Представителям обоих полов следует избегать половых контактов за два-три дня перед анализом.
Для сдачи мазка или соскоба гигиену половых органов пациент может провести вечером накануне анализа, но не позже. Не стоит использовать какие-либо мази и гели.
Для дам есть и дополнительные правила. За несколько дней до сдачи мазка на уреаплазмоз нельзя пользоваться местными контрацептивами (свечи, мази, вагинальные таблетки), делать спринцевания, подмываться горячей водой.
И женщинам, и мужчинам необходимо помнить, что при сдаче любого анализа на уреаплазмоз нельзя принимать антибактериальные и противовирусные препараты. Если же прием таких средств имел место менее чем за месяц до исследования, необходимо предупредить об этом врача.
После того как пациент сдал анализ на уреаплазму, врач определяет наличие заболевания по показателям нормы. Стоит помнить, что наличие в организме уреаплазм или других чужеродных микроорганизмов вовсе не означает, что человек болен и нуждается в лечении. Не стоит самому пытаться диагностировать у себя инфекцию.
С результатом ПЦР разобраться немного проще: количество РНК уреаплазм в пробе не должно превышать отметку 10 4 КОЕ на 1 мл, если титр больше — это говорит о наличии патологической активности микроорганизмов. Эта же цифра считается нормой для результата культурального метода анализа (посева).
Анализы на уреаплазмоз — лишь одни из большого списка профилактических исследований, которые человеку стоит проходить хотя бы раз в год, стыдиться этого не нужно. Особенно внимательно к вопросу нужно подойти людям, состоящим в группе риска (обладающим ослабленным иммунитетом, часто меняющим половых партнеров, переболевшим заболеваниями органов малого таза).
Если человек получил положительный результат анализа на уреаплазмы, нужно сообщить об этом партнеру. Необязательно, что ему потребуется лечение, но пройти исследование необходимо. При этом желательно, чтобы оба партнера сдавали биоматериал на один и тот же анализ в одной и той же лаборатории.



Чем опасны эти заболевания?
Почему их так сложно вылечить?
Это бактерии или вирусы?
Инфекций, передающихся половым путем много, но особое внимание мы обратим сейчас на Хламидию, уреаплазму и микоплазму. Т.к.в организме каждого человека эти инфекции находятся в латентном состоянии, и часто начало заболевания проходит без каких-либо ярко выраженных симптомов. Поэтому женщины узнает о заболевании совершенно случайно, когда обращаются по поводу лечения осложнений, вызванных этими инфекциями. Между тем, без лечения эти инфекции приводят к серьезным осложнениям и ухудшают качество жизни.
Основной способ проникновения этих инфекций в организм мужчин и женщин – половой акт. При этом барьерные методы (презервативы) не защищают на 100% - заражение часто носит экстрагенитальные формы (хламидийный конъюктивит, пневмония, для микоплазмы и уреаплазмы еще поражение слизистой оболочки глотки, плацентарная форма проникновения в организм).
Хламидиоз (хламидиаз) — инфекционное заболевание, передающееся половым путём, вызываемое хламидиями(Chlamydia trachomatis). По статистике ежегодно хламидиозом в мире заболевает 100 млн человек, а число инфицированных хламидиями людей на всем земном шаре по самым скромным подсчётам достигает одного миллиарда. По данным ВОЗ и многочисленных отечественных и зарубежных исследователей, урогенитальный хламидиоз является одним из самых распространённых заболеваний, передаваемых половым путём. По разным данным, от 5 до 15 % молодых сексуально активных людей заражены хламидийной инфекцией.
Хламидии относят к группе бактерий, но у них присутствуют черты, схожие с вирусами. Отличительной особенностью хламидий является то, что они могут инфицировать клетки организма и размножаться непосредственно внутри них. Именно поэтому первичное инфицирование часто проходит незаметным. Бактерии очень устойчивы к различным неблагоприятным воздействиям. Внедряясь в живую клетку, бактерия наделяется способностью делиться и расти в этой клетке, надежно защищенная от иммунной системы человека. После формирования новых клеток хламидии покидают клетку-хозяина и она через некоторое время погибает. Такой процесс размножения и деления продолжается в течение 2-3 дней, и хламидии начинают искать новые клетки-жертвы. При отсутствии лечения, или не полном лечении заболевание всегда переходит в хроническую форму и наблюдается поражение как нижних, так и верхних отделов мочеполовой системы.
Метод заражения. Попадание бактерий в организм может происходить при анальном, вагинальном и оральном сексе и даже через бытовые предметы и внутриутробно: от матери – к ребенку. При внутриутробном заражении у детей отмечается хламидийный конъюктивит и пневмония.
Очень часто хламидийная инфекция соседствует в организме с микоплазмами, анаэробами, гонококками и другими инфекциями, т.к. поражение хламидиями снижает защитные способности организма человека.
Симптомы: Болевые ощущения в нижней части живота, дискомфорт в паху и промежности, скудные выделения из влагалища и уретры, жжение и зуд в области наружных половых органов и мочеиспускательном канале.
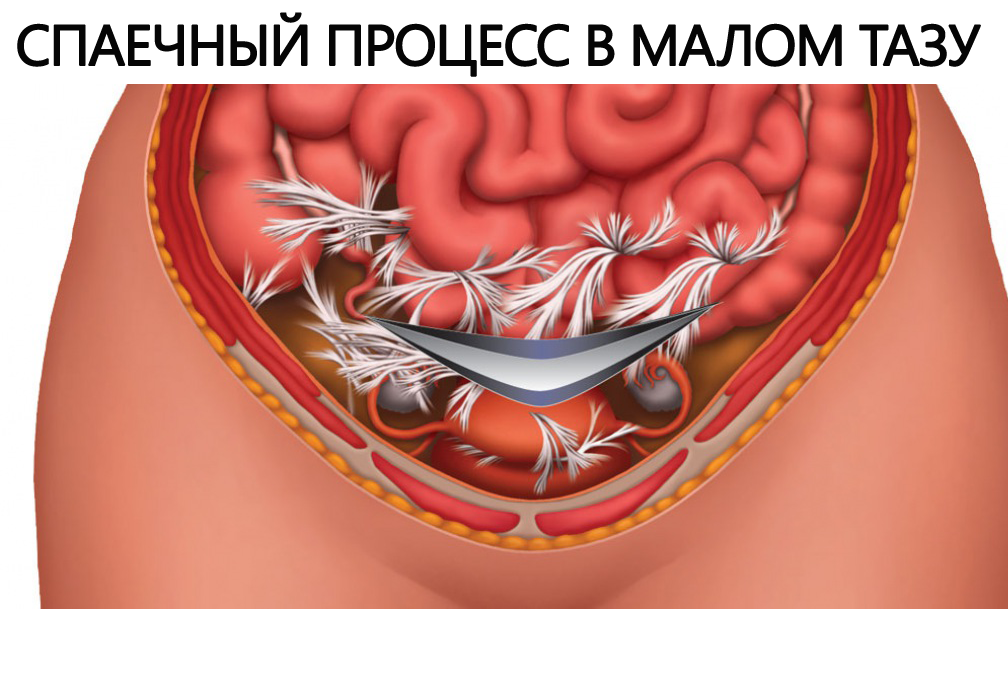
Осложнения. У женщин хламидии приводят к появлению сактосальпинксов – спаечного процесса в малом тазу, и, как следствие, трубному бесплодию, внематочной беременности. У мужчин заболевание может поражать придатки яичек, семенные пузырьки и простату.
Уреаплазмоз описан как заболевание, вызываемое условно-патогенной микрофлорой — микоплазмами видов Ureaplasma urealyticum и Ureaplasma parvum. Уреаплазмы широко распространены (10–80% среди разных групп населения) и часто обнаруживаются у людей, не имеющих клинических симптомов, наряду с Mycoplasma hominis выявляются в гениталиях у 5–20% клинически здоровых людей.
Уреаплазма былает нескольких видов. Самой болезненной разновидностью считают Ureaplasma urealyticum. Она локализуется преимущественно на слизистых оболочках мочеполовой системы, но иногда и на слизистых ротовой полости и глотки. Уреаплазмозом болеют и мужчины и женщины. Ureaplasma urealyticum активно влияет на среду обитания, довольно легко расщепляет мочевину с выведением аммиака. Это приводит к обширному воспалительному процессу и скоплению солей мочевой кислоты в почках. Что, в свою очередь, может привести к болезненному мочеиспусканию, циститу, задержке жидкости в организме.
Ureaplasma parvum менее агрессивная разновидность инфекции. Она провоцирует воспалительный процесс лишь при общем снижении общего и местного иммунитета у женщин. Например, если присутствуют другие инфекции в малом тазу, во время беременности, после медицинского вмешательства (гистероскопии, аборта, биопсии), при эрозии шейки матки и др. бактерия имеет слабо выраженную мембрану и легко внедряется в слизистые половых органов и мочевыводящих путей. Во время беременности Ureaplasma parvum становится агрессивной и опасной, тк. Может проникать через плаценту и представлять угрозу развития плода.
Метод заражения. Плацентарный, может передаться от матери к ребенку, попасть в половые пути новорожденного и сохраняться в них в течение всей жизни, находясь в неактивном состоянии. При вагинальном, анальном и оральном сексе.
Факторы риска. Частая смена половых партнеров, продолжительный прием антибиотиков (активизируются скрытые формы из-за снижения иммунитета), наличие других инфекций, перепады температуры.
Симптомы. Выделения из мочеиспускательного канала после задержки мочи, жжение при мочеиспускании и во время полового акта, болевые ощущения внизу живота, ненормальные влагалищные выделения, аммиачный запах, тянущая боль в области мочевого пузыря и почек.
При отсутствии лечения длительная и вялотекущая инфекция может вызвать развитие серьезных осложнений. Бактерии могут поражать яички и простату у мужчин, придатки, матку и влагалище у женщин. Отсутствие лечения приводит к развитию простатита, аднексита, эндометрита, кольпита и цистита.
При глубоком поражении уреаплазмой систем и органов лечение длительное и не всегда эффективное.
Микоплазмоз — это хроническое заболевание, которое вызывают паразитирующие в организме человека мелкие бактерии – микоплазмы. Микоплазмы - микроорганизмы, занимающие промежуточное положение между бактериями, грибами и вирусами. Обычно микоплазмы прикрепляются на клетки эпителия - слизистой выстилки кишечного, дыхательного и мочеполового трактов. Паразитируют в клетках хозяина. Среди достаточно большого количества микоплазм, встречающихся у человека только 4 вида могут при определенных условиях вызвать болезнь.
Микоплазма опасна тем, что при создании определенных условий (снижение общего и местного иммунитета) активизирует воспалительный процесс в малом тазу и становится причиной развития такой патологии, как микоплазмоз. Эта болезнь без лечения активно передается половым путем и может стать причиной серьезных осложнений как у мужчин, так и у женщин.
Микоплазму по свойствам можно отнести как к вирусам (из-за размера), так и к бактериям (из-за структуры). Как у вирусов у микоплазмы отсутствует клеточная стенка, и она может спокойно внедряться в клетки организма и паразитировать на них.
Метод заражения. Основной путь заражения – половой контакт, но в редких случаях и бытовой путь, плацентарный, может передаться от матери к ребенку.
Инкубационный период от 3 до 5 недель.
Симптомы. У мужчин выделения из уретры, дискомфорт при мочеиспускании, у женщин белые, желтые или прозрачные выделения из влагалища, болевой синдром, жжение при мочеиспускании и половом акте, покраснения половых органов.
При отсутствии лечения симптоматика усиливается. У мужчин может появиться болевой синдром в области мошонки, прямой кишки и промежности, а у женщин дискомфорт в области малого таза и поясницы.
У женщин после перенесенного заболевания может развиться хронический эндометрит. Во время беременности микроорганизмы могут передаваться от матери к ребенку, что часто становится причиной выкидышей в первом триместре, а на последних неделях беременности – преждевременные роды. У детей микоплазма провоцирует развитие патологий органов дыхания и мочеполовой системы.
Лечение таких заболеваний, как уреаплазмоз, микоплазмоз и хламидиоз – довольно длительный процесс. Но рекомендациями врача пренебрегать нельзя, тк без лечения, или при неполном лечении могут развиться серьезные осложнения заболевания (См. статью "Причины, симптомы и методы лечения эндометрита" ).
Мировая медицинская практика показывает, что избавиться от этих инфекций за один курс медикаментозного лечения довольно проблематично, т.к. чаще всего из-за скрытого начала течения заболевания пациенты обращаются несвоевременно. После тщательного обследования врачи подбирают курс медикаментозной терапии, но наилучшие результаты дает комплексный подход: физиотерапия с лекарственными препаратами местного действия. Многие врачи считают, что при устранении таких инфекций важно не навредить иммунной системе и желудочно-кишечному тракту, поэтому при лечении нужно минимизировать воздействие сильнодействующих препаратов на организм. Т.к. при снижении иммунитета эти заболевания начинают активно размножаться в организме. Это означает, что курс лечения лучше проходить в медицинском центре, где есть ультразвуковая санация лекарственными препаратами (ГИНЕТОН), лазеротерапия, магниты, электростимуляция (БТЛ) и иммунокоррекция внутривенным лазером (ВЛОК).
При лечении уреаплазмоза, хламидиоза, микоплазмоза необходимо отказаться от употребления спиртосодержащих напитков, от половой жизни, острых, жирных и сладких блюд. Принципиально важно не допустить инфицирование микроорганизмами, которые вызывают развитие половых инфекций.
ВАЖНО! Т.к. Хламидии, уреаплазма, микоплазма из-за своей двойственной структуры способны проникать внутрь живых клеток, оставаясь долгое время незаметными для иммунной системы человека (без симптомов) важно: сдавать анализ ПЦР на эти инфекции раз в год, даже если нет симптомов, проверять и лечить обоих партнеров одновременно, проходить полный курс лечения – минимум 10-14 дней медикаментозный курс совместно с физиопроцедурами, тк дозировка препаратов рассчитана на лечение от этих инфекций и закрепление результата, т.е. воздействие на инфекции в активной фазе размножения и в скрытой (внутриклеточной).
Профилактика хламидиоза, уреаплазмоза и микоплазмоза. В первую очередь нужно отказаться от случайных половых связей и проходить регулярные исследования на половые инфекции. Профилактика половых инфекций включает повышение защитных сил организма (общего и местного иммунитета) и сохранение нормальной микрофлоры в половых органах. Для этих целей в нашей клинике вы можете пройти полную диагностику методом ПЦР в современной лаборатории. Срок готовности анализов 2-3 дня. А также пройти профилактический курс ультразвуковой санации на аппарате ГИНЕТОН с маслом чайного дерева, иммуностимулирующими и противовирусными препаратами. ГИНЕТОН мягко очищает шейку матки, восстанавливает естественную микрофлору влагалища и поднимает местный иммунитет. Для поднятия общего иммунитета эффективен внутривенный лазер ВЛОК. Для профилактики достаточно проходить курс из 10 процедур раз в 6 месяцев.
Читайте также:


