Профилактика цирроза при вирусных гепатитах
Вирусные гепатиты являются инфекционными заболеваниями, которые поражают внутренние органы и, в частности, печень человека. Несмотря на существенные различия в симптоматике и способах передачи, все вирусы оказывают воспалительное действие и негативно сказываются на состоянии здоровья. В настоящее время наиболее распространены пять вирусов гепатита, каждый из которых представляет опасность для человека: А, В, С, D и Е.
Заражение вирусными гепатитами происходит различными способами.
Вирусы гепатиты А и Е передаются преимущественно через загрязненную воду, пищевые продукты и грязные руки. Передача вирусов гепатита В, С и D осуществляется через кровь (при инъекционном введении наркотических средств, использовании нестерильного инструментария при нанесении татуировок, пирсинге, проведении косметических, маникюрных, педикюрных и других процедур, связанных с нарушением целостности кожи и слизистых оболочек), а также от инфицированной матери ребенку во время родов и при незащищенном половом контакте. Наибольший риск инфицирования вирусами гепатита В, С и D связан с потреблением наркотических средств инъекционным путем.
Распространению заболевания способствует то, что в подавляющем большинстве случаев оно протекает скрыто и бессимптомно. Без лечения хронический вирусный гепатит часто приводит к развитию цирроза или рака печени. Однако многие инфицированные даже не подозревают о своей болезни и не только не лечатся сами, но и неосознанно могут стать источником вируса для других людей.
Для всех типов инфекции гепатита существует ряд правил, соблюдение которых поможет избежать попадания вирусов в организм:
- Главный фактор риска – некипяченая вода. Ее нельзя пить, не рекомендовано мыть в ней овощи и фрукты без последующей термической обработки. Залог здоровья и защиты от гепатита А – чистая вода, которая подвергалась нагреванию до 100°C.
- Общее правило безопасности – избегание контактов с биологическими жидкостями чужих людей. Чтобы уберечь себя от заражения гепатитом С и В, в первую очередь нужно соблюдать осторожность при попадании чужой крови на открытые ранки, слизистую оболочку и пр. В микроскопических дозах кровь может быть на бритвах, ножницах, зубных щетках и прочих предметах гигиены. Поэтому не стоит использовать их совместно с кем-то.
- Никогда не используйте повторно шприцы и иглы, а также соблюдайте стерильность состояния инструментов, которыми вы собираетесь наносить татуировку или делать пирсинг. Помните – гепатит очень долго живет в открытом пространстве. В отличие от вируса СПИДа, он может сохраняться до нескольких недель на любых поверхностях.
- В основном гепатит В передается путем полового контакта, но таким методом возможно и попадание вируса С. Поэтому принимайте максимальные меры предохранения при интимных связях любой формы.
- Вирусная инфекция передается также от матери к ребенку при родах, в период беременности или лактации. Лучше всего провести вакцинацию, поскольку пути заражения могут оставаться неизвестными.
Эти гепатиты заражают клетки печени, попадая в организм с некачественной водой, немытыми овощами, руками, а также при близком контакте с больными.
Для гепатита А период инкубационной адаптации составляет 21-28 дней, после чего наступает продромальная стадия, когда повышается температура, появляется рвота, кашель, изменение цвета кожи. На этом этапе нужно незамедлительно обратиться к врачу, если это не было сделано ранее.
- тщательно мыть руки после посещения улицы и туалета;
- избегать употребления воды из сомнительных водоемов;
- обдавать кипятком овощи и фрукты перед их употреблением;
- поддерживать чистоту в помещениях.
Это более серьезные заболевания, особенность болезни – скрытое и длительное развитие, а затем возможность перехода в цирроз печени. Срок инкубации может длиться до 120 дней. А первые стадии заболевания обычно протекают малозаметно – появляется тошнота, боли в правом подреберье, тяжесть в желудке, пропадает аппетит и болят суставы.
Чтобы избежать попадания вируса необходимо:
- предохраняться при половом контакте презервативом;
- избегать употребления наркотических средств и случайных интимных связей;
- не использовать чужие маникюрные наборы, пинцеты, ножницы или бритвы.
Наиболее эффективным способом профилактики гепатитов является вакцинация!
К сожалению в настоящее время в Российской Федерации вакцинация проводится только против гепатитов А и В.
Иммунизация населения против гепатита В проводится в рамках национального календаря профилактических прививок. Прививки против этой инфекции проводятся бесплатно детям и взрослым в возрасте до 55 лет не привитым ранее против этой инфекции.
Иммунизация против гепатита А проводится лицам из групп высокого риска заражения в рамках календаря профилактических прививок по эпидемическим показаниям.

Здоровый образ жизни для Вас – это, прежде всего, …

Вирусы гепатитов В, С, D являются основными причинами формирования цирроза печени. Следствием развития цирроза печени является ее неспособность выполнять свои основные функции, что приводит к нарушению деятельности всего организма и, нередко, к летальному исходу. Цирроз печени имеет необратимый характер, что является важным прогностическим показателем с необходимостью своевременного назначения лечения и профилактических мер. Вирусные гепатиты В и С приводят к развитию цирроза в 15–26 % от всех случаев случаев хронической инфекции. По данным динамического клинического наблюдения, цирроз печени у хронических носителей HBsAg наблюдается в 10 % случаев, по данным же морфологического контроля – в 20–60 % [1]. А в государствах Центральной Азии частота цирроза печени, из числа носителей HBsAg, достигает примерно 2 % в год.
Согласно нашим наблюдением, при хроническом гепатите С, цирроз печени развивается преимущественно у лиц старше 50 лет, где он обнаруживается примерно, в 50 % случаев от общего числа лиц этого контингента. При этом наиболее высока частота формирования цирроза в случае HCV – генотипом 1b [2]. По другим источникам, частота формирования цирроза печени различными генотипами HCV почти одинакова [3]. Следовательно, этиологический диагноз требует неотъемлемой индикации специфических маркеров HCV (HCV-РНК, анти-HCV).
При хроническом ГD заболевание протекает с высокой степенью циррозогенности. При этом в сравнении с хроническими сывороточными гепатитами иной этиологии, цирроз печени развивается гораздо чаще и в гораздо ранние сроки. Так, уже в ранние сроки выявляются отечно-асцитический синдром. При хронических гепатитах наблюдается ряд и других осложнений, таких как портальная гипертензия, спленомегалия и кровотечения из варикозных вен пищевода [4, 5].
В данное время в мире частота цирроза печени составляет около 20–40 случаев на 100 тыс. населения. Однако этот показатель все же неуклонно возрастает. Ежегодно от цирроза печени умирает около 2 млн человек. Совместно цирроз и рак печени оказываются причиной 90–95 % от всех случаев летальных исходов при хронических заболеваниях печени. Цирроз печени входит в список основных причин смерти. Смертность населения от цирроза печени в возрасте от 35 до 60 лет доходит до 14–30 случаев на 100 тыс. населения. Частота развития цирроза печени у мужчин выше, чем у женщин, примерно в 1,5–3 раза [6]. Однако у 10–20 % больных истинную причину цирроза печени установить все же не удается.
Большое количество больных циррозом печени, наблюдавшихся в Кыргызской Республике (38,8 на 100 тыс. нас. 2017 г.), обусловило и высокую летальность. Показатели смертности от цирроза печени в Республике колеблются в пределах 37,7–25,5 на 100 тыс. нас. на протяжении 10 лет наблюдения. Остаются, однако, на высоком уровне высокие показатели смертности среди трудоспособного населения. В связи с этим данная проблема показывает особую актуальность в Кыргызской Республике, и для ее решения требуется этиологическая верификация хронических вирусных гепатитов, особенно в цирротической стадии. Это необходимо в целях уточнения диагноза и организации адекватных лечебно-профилактических мероприятий.
Цель исследования: изучение этиологической верификации цирроза печени.
Материалы и методы исследования
В целях этиологической верификации возбудителя цирроза печени нами были отобраны 260 пациентов амбулаторно-поликлинической сети и стационарных учреждений, имевших диагноз цирроз печени. У них производились биохимические анализы крови, включающие определение активности ферментов АСТ и АЛТ, тимоловой пробы, уровней билирубина, содержание общего белка и его фракций, выявление специфических маркеров вирусов гепатитов.
Этиологически документированный диагноз хронических вирусных гепатитов устанавливали на основании выявления в крови маркеров инфицирования вирусами ВГВ (HbsAg, HBc-IgM IgG, HBeAg), ВГD (HDV-IgG), ВГС (HCVIg(total). Тесты на наличие ДНК – ВГВ и РНК – ВГС проводили с помощью полимеразно-цепной реакции (ПЦР). При неверифицированных случаях нами проводились АNА, AМА исследования в целях исключения аутоиммунного цирроза.
Для диагностики цирроза печени дополнительно использовали следующие инструментальные методы: ультразвуковое исследование, компьютерная томография и фиброскан исследования.
Результаты исследования и их обсуждение
Группа обследованных больных состояла из лиц мужского пола – (58 %) и женщин (42 %). Среди больных с циррозом печени преобладали взрослые люди (рис. 1).
Приведенные на рис. 1 данные показывают, что заболеванию циррозом печени в наибольшей степени подвержены люди 55–59-летнего возраста. Среди детей отмечен лишь один случай.
Рис. 2 показывает, что основной причиной цирроза печени является инфицирование вирусами гепатитов. У обследуемых пациентов был диагностирован хронический гепатит дельта (ХГD) – 48 %, хронический гепатит С – 24 %, хронический вирусный гепатит В – 18 %, алкогольный гепатит – 2,6 %, а аутоиммунный гепатит – 1,6 % пациентов, 0,8 % – составил токсический гепатит. В 5 % случаев причину цирроза печени выявить не удалось.
Существенную роль в развитии прогрессирующего цирроза печени, на наш взгляд, сыграло превалирование репликативной фазы хронических вирусных гепатитов В и С (35/74 %, и 54/87 %) соответственно. Маркеры гепатитов В и С определялиcь методом ПЦР, констатирующим виремию (таблица).
Результаты исследования, представленные в табл. 1, показали, что у 125 больных с хроническим вирусным гепатитом D осложнившимся циррозом печени, на момент исследования методом ПЦР была выявлена повышенная репликация вируса HDV-инфекции (91/73 %). Эти данные свидетельствует о том, что HDV приводит к подавлению вируса гепатита В, что согласуется с мнением других авторов. У 18 % пациентов отмечена одновременная репликация ДНК HBV и РНК HDV – инфекций.
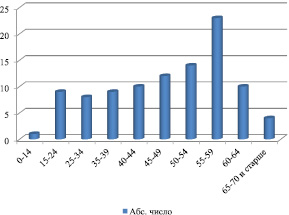
Рис. 1. Возрастная структура больных с циррозом печени (n = 260)
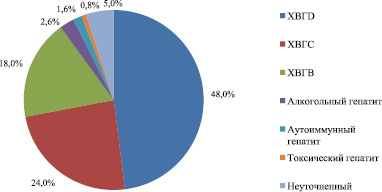
Рис. 2. Этиологическая структура циррозов печени (n = 260)
Наибольшее число хронических вирусных гепатитов представлено вариантом РНК-НСV. Учитывая клиническую диагностику генотипов HCV, было проведено изучение определяющих этих генотипов тяжесть заболевания и исход, во взаимосвязи с циррозом печени. Нами была обследована группа больных из 54 человек, которые имели в сыворотках крови РНК-HCV согласно сведениям ПЦР (рис. 3).
Впоследствии определения типа генотипов HCV получены следующие итоги: тип 1а выявлен у 5 человек (9 %), 1b – у 36 человек (67 %), 2 – у 4 (7 %) человек. 3а выявлен у 7 пациентов (13 %), у 2 человек (4 %) генотип РНК HCV не типировался (рис. 3).
Таким образом, из всех форм генотипов хронического вирусного гепатита С, наибольшее количество приходится на HCV генотипа 1b. У всех больных клинически был ярко выражен астеновегетативный синдром, проявлявшийся слабостью и повышенной утомляемостью. Диспепсический синдром (тошнота, рвота) наблюдался у 92 % больных. У 8 больных в клинической картине болезни имела место желтуха. Более чем у половины больных течение заболевания осложнялось геморрагическим синдромом, проявлениями которого были носовое кровотечение, кровоточивость из десен, кровотечение из варикозных вен пищевода, петехиальная сыпь. У всех пациентов наблюдался также синдром портальной гипертензии. Большинство пациентов 67 % имели клинически выраженные асцит и отеки нижних конечностей. У 87 % больных отмечены спленомегалия и внепеченочные знаки (телеангиэктезия и пальмарная эритема).
Далее приведено описание клинической картины и вирусологические, биохимические сведения пациента хроническим гепатитом С, у которого был отмечен цирроз печени.
Результаты детекции ДНК HBV, РНК HDV и РНК HCV, в сыворотке крови больных с циррозом печени (n = 234)
Основные факты
- Гепатит С — это заболевание печени, вызываемое вирусом гепатита С (ВГС): вирус может приводить к развитию как острого, так и хронического гепатита с разной степенью тяжести — от легкой болезни, длящейся несколько недель, до серьезной пожизненной болезни.
- Гепатит С является основной причиной рака печени.
- Вирус гепатита С — это гемотрансмиссивный вирус, заражение которым чаще всего происходит при контакте с небольшим количеством крови. Передача вируса может иметь место при употреблении инъекционных наркотиков, небезопасной инъекционной практике, небезопасной медицинской практике, переливании непроверенной крови и ее продуктов, а также половых отношениях, которые приводят к контакту с кровью.
- Во всем мире хронической инфекцией гепатита С страдают 71 миллионов человек.
- У значительного числа пациентов с хронической инфекцией развивается цирроз или рак печени.
- По оценкам ВОЗ, в 2016 г. от гепатита С умерли приблизительно 399 000 человек, главным образом от цирроза печени и гепатоцеллюлярной карциномы (первичного рака печени).
- Применение противовирусных препаратов позволяет излечить инфекцию гепатита С в более чем 95% случаев с, что снижает риск смерти от цирроза или рака печени, но доступ к диагностике и лечению остается на низком уровне.
- В настоящее время эффективной вакцины от гепатита С не существует, но научная работа в этой области продолжается.
Вирус гепатита С может вызвать как острое, так и хроническое заболевание. Новые случаи инфицирования ВГС обычно протекают бессимптомно. У некоторых пациентов развивается острый гепатит, который не приводит к опасному для жизни заболеванию. Примерно у 30% (15 45%) инфицированных вирус исчезает самопроизвольно без какого-либо лечения в течение шести месяцев после заражения.
У остальных 70% (55 85%) инфицированных развивается хроническая инфекция ВГС. Среди пациентов с хронической инфекцией ВГС риск развития цирроза печени в течение следующих 20 лет составляет от 15% до 30%.
Эпидемиологическая ситуация
Гепатит С распространен во всем мире. Наиболее часто он встречается в регионе ВОЗ Восточного Средиземноморья и Европейском регионе ВОЗ, в которых распространенность ВГС в 2015 г., согласно оценкам, составила соответственно 2,3% и 1,5%. В других регионах ВОЗ показатели распространенности ВГС-инфекции находятся в пределах от 0,5% до 1%. В некоторых странах инфекция вируса гепатита С может быть сконцентрирована в определенных группах населения. Например, 23% новых случаев инфицирования ВГС и 33% смертности от ВГС связаны с употреблением инъекционных наркотиков. Однако национальные меры реагирования редко включают потребителей инъекционных наркотиков и заключенных в тюрьмах .
В странах, в которых методы инфекционного контроля в настоящее время или в прошлом были недостаточно эффективными, инфекция ВГС часто широко распространена среди населения в целом. Существует множество штаммов (или генотипов) вируса гепатита С, и их распределение варьируется в зависимости от региона. Однако во многих странах распределение генотипов остается неизвестным.
Передача вируса
Вирус гепатита С передается через кровь. Чаще всего передача происходит при:
- совместном использовании инъекционного инструментария для употребления инъекционных наркотиков;
- повторном использовании или недостаточной стерилизации в учреждениях здравоохранения медицинского оборудования, в частности шприцев и игл;
- переливании непроверенной крови и продуктов крови;
- половых отношениях, которые приводят к контакту с кровью (например, при половых контактах мужчин с мужчинами, особенно ВИЧ-инфицированными или применяющих доконтактную профилактику ВИЧ-инфекции).
ВГС может передаваться также половым путем и от инфицированной матери ребенку; однако эти способы передачи встречаются реже.
Гепатит С не передается через грудное молоко, пищевые продукты, воду или при бытовых контактах, например, объятиях, поцелуях или потреблении продуктов и напитков совместно с инфицированным лицом.
По оценкам ВОЗ, в 2015 г. во всем мире было зарегистрировано 1,75 млн новых случев инфицирования ВГС (23,7 нового случая на 100 000 человек).
Симптомы
Инкубационный период гепатита С составляет от двух недель до шести месяцев. Приблизительно в 80% случаев после первичной инфекции никакие симптомы не проявляются. У пациентов с острыми симптомами могут наблюдаться высокая температура, быстрая утомляемость, потеря аппетита, тошнота, рвота, боли в брюшной полости, темный цвет мочи, светлый цвет экскрементов, боли в суставах и желтушность (кожных покровов и белков глаз).
Тестирование и диагностика
Ввиду того, что при новых случаях инфицирования ВГС симптомы частого отсутствуют, лишь небольшому числу пациентов диагноз ставится при недавнем заражении. Пациентам с хронической инфекцией ВГС диагноз также часто не ставится, так как болезнь протекает бессимптомно в течение десятилетий вплоть до развития вторичных симптомов в результате серьезного поражения печени.
Диагностика инфицирования гепатитом С проводится в два этапа.
- Наличие инфекции определяется тестом на антитела и антигены ВГС при помощи серологического скрининга.
- При положительном результате теста на антитела и антигены ВГС для подтверждения хронической инфекции проводится тест нуклеиновой кислоты для определения рибонуклеиновой кислоты (РНК) ВГС; это обусловлено тем, что примерно у 30% инфицированных ВГС инфекция прекращается вследствие сильного ответа иммунной системы без необходимости лечения. Но даже при отсутствии инфекции у данных пациентов результат теста на антитела и антигены ВГС будет положительным.
В случае диагностирования хронической инфекции гепатита С проводится обследование пациента для определения степени поражения печени (фиброз и цирроз печени). Это делается с помощью биопсии печени или различных неинвазивных тестов.
Информация о степени поражения печени используется для принятия решений относительно методов лечения и ведения болезни.
Прохождение тестирования
Ранняя диагностика позволяет предотвратить проблемы со здоровьем, которые могут возникнуть в результате инфекции, и предупредить передачу вируса. ВОЗ рекомендует проводить тестирование людей, которые подвергаются повышенному риску инфицирования.
К популяциям, подверженным повышенному риску инфицирования ВГС, относятся:
- потребители инъекционных наркотиков;
- лица, находящиеся в тюрьмах и других закрытых учреждениях;
- лица, употребляющие наркотики другими способами (неинъекционным путем);
- лица, употребляющие наркотики интраназальным способом;
- реципиенты инфицированных продуктов крови или инвазивных процедур в медицинских учреждениях со слабой практикой инфекционного контроля;
- дети, рожденные у матерей, инфицированных ВГС;
- лица, имеющие половых партнеров, инфицированных ВГС;
- лица с ВИЧ-инфекцией;
- заключенные или лица, ранее находившиеся в заключении; и
- лица, имеющие татуировки или пирсинг.
В условиях высокой серологической распространенности антител к ВГС у населения (пороговое значение >2% или >5%) ВОЗ рекомендует предлагать всем взрослым проведение серологического тестирования на ВГС в рамках общих услуг профилактики, помощи и лечения.
Согласно оценкам, приблизительно 2,3 млн человек (6,2%) из 37 млн ВИЧ-инфицированных в мире имеют серологическое подтверждение текущей или ранее перенесенной инфекции гепатита С. Во всем мире хронические заболевания печени являются одной из ведущих причин заболеваемости и смертности у лиц, живущих с ВИЧ.
Лечение
При заражении ВГС не всегда требуется лечение, поскольку у некоторых пациентов иммунная система сама справляется с инфекцией. Однако если инфекция гепатита С переходит в хроническую форму, показано лечение. Целью терапии гепатита С является излечение.
Обновленное руководство ВОЗ 2018 г. рекомендует проводить терапию на основе пангенотипных препаратов прямого противовирусного действия (ПППД). ПППД позволяют излечивать большинство ВГС-инфицированных; при этом курс лечения является коротким (обычно от 12 до 24 недель), в зависимости от отсутствия или наличия цирроза печени.
ВОЗ рекомендует проводить лечение всех лиц с хронической инфекцией ВГС в возрасте 12 лет и старше. Пангенотипные ПППД остаются дорогостоящими во многих странах с высоким уровнем дохода и уровнем дохода выше среднего. Однако благодаря появлению генерических аналогов этих средств во многих странах (главным образом, в странах с низким уровнем дохода и уровнем дохода ниже среднего) цены резко снизились.
Доступ к лечению ВГС улучшается, но остается слишком ограниченным. В 2017 г. из 71 млн носителей ВГС во всем мире свой диагноз знали порядка 19% (13,1 млн человек), а к концу 2017 г. среди диагностированных носителей хронической инфекции ВГС около 5 млн прошли курс лечения ПППД. Однако предстоит проделать еще очень большую работу во всем мире для реализации задачи проведения к 2030 г. лечения 80% инфицированных ВГС.
Профилактика
В настоящее время эффективной вакцины от гепатита С не существует, поэтому профилактика инфекции зависит от мер для снижения риска заражения в медицинских учреждениях, а также группах повышенного риска, например среди потребителей инъекционных наркотиков и мужчин, имеющих половые контакты с мужчинами, особенно с ВИЧ-инфицированными или применяющими доконтактную профилактику ВИЧ-инфекции.
Ниже приводится перечень некоторых мер первичной профилактики, рекомендованных ВОЗ: соблюдение надлежащей практики безопасных инъекций в учреждениях здравоохранения;
- безопасное обращение с острыми предметами и отходами и их утилизация;
- предоставление комплексных услуг по уменьшению пагубного воздействия инъекционных наркотиков, включая предоставление стерильного инъекционного инструментария и лечение наркозависимости;
- тестирование донорской крови на ВГВ и ВГС (а также на ВИЧ и сифилис);
- обучение медицинского персонала;
- предотвращение контактов с кровью во время половых сношений;
- соблюдение гигиены рук, включая хирургическую подготовку рук, мытье рук и использование перчаток; и
- популяризация надлежащего и систематического использования презервативов.
В случае лиц, инфицированных вирусом гепатита С, ВОЗ дает следующие рекомендации:
- проведение информационно-просветительских мероприятий по вопросам оказания помощи и лечения;
- иммунизация от гепатита А и В для предотвращения коинфекции этими вирусами и защиты печени;
- надлежащее ведение больных начиная с момента диагностирования заболевания, включая назначение противовирусной терапии; и
- регулярный мониторинг в целях ранней диагностики хронических заболеваний печени.
Руководство по оказанию помощи и лечению при хронической инфекции, вызванной вирусом гепатита С: краткое изложение основных рекомендаций
Всем лицам с ВГС-инфекцией рекомендуется проводить оценку уровня употребления алкоголя и в случае выявления умеренного и высокого уровня предлагать вмешательства по модификации поведения, направленные на сокращение потребления алкоголя.
В условиях ограниченных ресурсов для определения стадии гепатического фиброза проводится тест на отношение аминотрансферазы к числу тромбоцитов (APRI) или FIB-4, в отличие от других неинвазивных тестов, которые требуют больших затрат, такие как эластография или FibroTest.
Все взрослые и дети с хронической ВГС-инфекцией должны пройти обследование на предмет проведения противовирусного лечения.
ВОЗ рекомендует предлагать лечение всем лицам с диагнозом ВГС-инфекции в возрасте 12 лет и старше, вне зависимости от стадии заболевания.
ВОЗ рекомендует использовать для лечения лиц с хронической ВГС-инфекцией в возрасте 18 лет и старше пангенотипные комбинации ПППД.
Для лечения подростков в возрасте 12–17 лет или с массой тела не менее 35 кг, имеющих хроническую ВГС-инфекцию,
ВОЗ рекомендует назначать:
- софосбувир/ледипасвир в течение 12 недель для генотипов 1, 4, 5 и 6;
- софосбувир/рибавирин в течение 12 недель для генотипа 2;
- софосбувир/рибавирин в течение 24 недель для генотипа 3.
Для детей младше 12 лет с хронической ВГС-инфекцией ВОЗ рекомендует:
- не начинать лечения до достижения возраста 12 лет;
- не назначать препараты на основе интерферона.
Ожидается, что новые высокоэффективные пероральные пангенотипные комбинации ПППД с коротким курсом лечения станут доступны детям в возрасте до 12 лет в конце 2019 г. или в 2020 г. Это создаст возможности для улучшения доступа к терапии и излечения больных в уязвимой группе, которым показано раннее применение терапии.
Деятельность ВОЗ
Для оказания поддержки странам в реализации глобальных задач по ликвидации гепатита в рамках Повестки дня в области устойчивого развития на период до 2030 г. ВОЗ ведет работу в следующих областях:
- повышение осведомленности, содействие созданию партнерств и мобилизация ресурсов;
- формулирование политики, основанной на фактических данных, и получение данных для практических действий;
- профилактика передачи инфекции; и
- расширение охвата услугами по скринингу, оказанию помощи и лечению.
Начиная с 2011 г. ВОЗ совместно с национальными правительствами, гражданским обществом и партнерами проводит ежегодные мероприятия, приуроченные к Всемирному дню борьбы с гепатитом (в рамках одной из девяти основных ежегодных кампаний в области здравоохранения) в целях повышения осведомленности и лучшего понимания проблемы вирусного гепатита. Дата 28 июля была выбрана в честь дня рождения ученого, лауреата Нобелевской премии, доктора Баруха Бламберга, который открыл вирус гепатита В и разработал диагностический тест и вакцину против этого вируса.
Если верить американским врачам, ежегодно только в США от цирроза печени погибает 49 500 человек. В России цирроз печени находится на 7 месте среди причин смерти, всего — 47 200 случаев в год [1] . Отчего возникает эта грозная болезнь, как ее избежать и можно ли повернуть процесс вспять — читайте в нашей статье.
Цирроз печени: характеристика заболевания и стадии его развития
Цирроз печени — хроническое прогрессирующее заболевание, в основе которого постепенная гибель клеток печени (гепатоцитов), избыточное разрастание нефункциональной соединительной ткани и активное деление сохранившихся гепатоцитов. Это ведет к нарушению нормального строения органа, невозможности выполнять функции (развитию печеночной недостаточности) и изменению внутрипеченочного кровотока.
В экономически развитых странах цирроз печени входит в шесть основных причин смерти для возраста 35–60 лет. Ежегодно заболеваемость увеличивается на 3,7% [2] .
Цирроз может стать исходом любого хронического воспаления печеночной ткани. Само же воспаление может быть вызвано множеством причин, начиная от вирусов и заканчивая неправильным питанием. Избыток жиров и легко усваиваемых углеводов в пище ведет к избыточному накоплению жира в гепатоцитах (стеатоз), что может стать причиной развития воспаления (стеатогепатит). Независимо от внешней причины, вызвавшей воспаление (вирусов, лекарств, неправильного питания — подробно об этом далее), в тканях печени активируются так называемые звездчатые клетки, которые начинают синтезировать коллаген, то есть соединительную (фиброзную) ткань, которая, собственно, и нарушает нормальную работу печени.
Получившаяся фиброзная ткань:
- препятствует обмену веществ между кровью и гепатоцитами;
- нарушает питание клеток печени;
- скапливаясь вокруг мелких сосудов, усиливает сопротивление току крови, что повышает давление в системе воротной вены (переносящей кровь от органов брюшной полости в печень);
- нарушает отток желчи.
Эти изменения приводят к печеночной недостаточности и портальной гипертензии — повышению давления в системе воротной вены.
В развитии болезни выделяются 3 стадии:
- Начальная: на фоне выраженных патоморфологических изменений симптомы минимальны.
- Стадия выраженных клинических проявлений, когда разворачивается типичная картина заболевания.
- Терминальная: появляются необратимые изменения во всех органах и системах, что приводит к летальному исходу.
Основные осложнения цирроза печени:
Основные причины развития цирроза:
- злоупотребление алкоголем (по данным разных источников от 30 до 80% случаев) [3] ;
- хронические вирусные гепатиты (В, С) — до 40% случаев;
- болезни желчных путей, приводящие к застойным явлениям;
- химические и лекарственные интоксикации;
- хронический дефицит белков и витаминов в пище;
- крайне редко — врожденные нарушения обмена веществ.
Исходя из причин возникновения циррозы делятся на:
- алкогольный;
- вирусный;
- лекарственно индуцированный;
- метаболический — вызванный генетически обусловленными аномалиями обмена веществ;
- первичный билиарный цирроз;
- вторичный билиарный цирроз;
- застойный;
- аутоиммунный;
- криптогенный (причина не установлена).
Крайне трудно провести грань между начавшимся фиброзом и развитием цирроза печени. Несмотря на то, что гистологически (при исследовании биоптата печеночной ткани) выделяют 4 степени фиброза, появление развернутой клинической картины, как правило, говорит о финальной стадии процесса фиброзирования: циррозе — состоянии окончательно необратимом.
Далее проявляется комплекс симптомов, которые врачи называют диспептическим:
К этим признакам может присоединяться ноющая боль и тяжесть в правом подреберье.
Поскольку печень — главный орган, синтезирующий белки организма, в том числе и белки, регулирующие свертываемость крови, по мере прогрессирования болезни развивается геморрагический синдром:
- кровоточивость десен;
- носовые, маточные кровотечения;
- беспричинные гематомы (синяки);
- точечные подкожные кровоизлияния в виде сыпи (экхимозы);
- желудочные, кишечные кровотечения;
- кровотечения из варикозно расширенных вен пищевода.
Постепенно снижается вес, вплоть до кахексии (т. е. истощения). Из-за асцита начинает расти живот, появляются отеки на ногах, лице — из-за дефицита белка. Накопление токсинов вызывает энцефалопатию.
В зависимости от состояния больного выделяют четыре стадии печеночной энцефалопатии:
Врач при обследовании больного циррозом может увидеть:
- увеличение печени и селезенки;
- желтуху;
- сосудистые звездочки и расширенные вены на передней брюшной стенке;
- геморрагические высыпания;
- ярко-красные ладони (пальмарную эритему);
- признаки гормональных расстройств (гинекомастия, атрофия яичек).
При первых же симптомах нужно обратиться к врачу-терапевту, который порекомендует основные лабораторные исследования и с их результатами переадресует пациента к гастроэнтерологу, по возможности — специализирующемуся на болезнях печени (врачу-гепатологу). При появлении признаков печеночной энцефалопатии необходима консультация невролога.
Единственный радикальный метод лечения цирроза печени — трансплантация органа. Вовремя начатая медикаментозная терапия позволяет замедлить процесс и поддержать нарушенные функции.
По возможности необходимо устранить причину цирроза: отказаться от алкоголя, провести противовирусную терапию. Очень важен щадящий образ жизни без чрезмерных физических и психоэмоциональных нагрузок, полноценный сон.
Необходимо строго соблюдать диету: ограничить животные белки, восполняя их недостаток молочными продуктами, белки которых легче усваиваются. Суточное количество белка должно быть не менее 60 г, а при отсутствии печеночной энцефалопатии — 80–100 г. Суточная калорийность — 1800–2500 ккал. Если говорить о калорийности в целом, она тем выше, чем моложе пациент и чем выше его физическая активность. Обязательно наличие в рационе пищевых волокон, клетчатки: овощей, фруктов, цельных злаков, отрубей. Пищевые волокна не только способствуют развитию нормальной микрофлоры, которая активно участвует в пищеварении, но и способны всасывать токсические вещества. Питание 5–6-разовое. При появлении отеков ограничивается соль.
Используемые группы медикаментов:
Цирроз печени — опасное заболевание. Но если выявить проблему на ранних стадиях, можно надолго замедлить его развитие. Внимательное отношение к своему здоровью и регулярные обследования помогут улучшить качество и продолжительность жизни при обнаруженном фиброзе.

Воспалительные процессы в печени могут привести к циррозу.
Читайте также:


