Поражение нерва вирусом седалищного нерва

Заболевание, возникающее в результате поражения корешков нервов вирусом опоясывающего герпеса.
В классическом варианте боли возникают после перенесенного опоясывающего герпеса (Varicella zoster) в месте высыпаний. Возможен дебют заболевания с невропатических болей. Характерны высокоинтенсивные приступообразные боли на фоне нарушений чувствительности (аллодиния, гипалгезия, гиперестезия, гиперпатия).
Постгерпетическая невралгия: как избежать осложнений
Увеличение заболеваемости опоясывающим герпесом (Herpes zoster) может быть связано с повышением в популяции числа лиц со сниженным иммунитетом и естественным старением населения. С возрастом уменьшается уровень антител к вирусу, провоцирующему заболевание, что сказывается на распространенности опоясывающего герпеса у людей в старшей возрастной группе.
К факторам риска, оказывающим влияние на развитие постгерпетической невралгии, относятся пожилой возраст, принадлежность к женскому полу, интенсивность боли в острый период, выраженность кожных высыпаний.
Постгерпетическая невралгия – осложнение опоясывающего герпеса. При реактивации вирус Herpes zoster, который остается в организме в спящем состоянии после перенесенной в детском возрасте ветряной оспы, вызывает образование типичной везикулярной сыпи и боль в области иннервации соответствующего нервного корешка. Чаще всего сыпь локализуется на туловище (50%), голове (20%), верхних и нижних конечностях (15%). Высыпания располагаются строго по ходу нервного ствола. Как правило, процесс носит односторонний характер. При ослаблении функции иммунной системы есть шанс рецидива опоясывающего лишая.
Выделяют три временны́х периода появления болевого синдрома:
- – острая герпетическая невралгия: боль продолжается с начала возникновения сыпи до 30 дней;
- – подострая герпетическая невралгия: боль возникает в период с 30 по 120 день после возникновения сыпи;
- – постгерпетическая невралгия: в этом случае боль сохраняется более 120 дней от последнего момента высыпаний.
Постгерпетическая невралгия относится к наиболее часто встречающимся хроническим болевым синдромам, причиной которых является поражение центральной и периферической нервной системы вирусом Herpes zoster.
Кроме боли пациенты также предъявляют жалобы на интенсивный кожный зуд, чаще возникающий в области головы и шеи, который может появиться как до, так и после острого периода. Также возможна полная потеря болевой и тактильной чувствительности.
У большинства пациентов боль уменьшается в течение года, однако у части больных она сохраняется годами и даже в течение всей жизни (чаще при дебюте заболевания в возрасте старше 50 лет). В течение жизни боль может менять свою продолжительность и интенсивность.
Постгерпетическая невралгия ухудшает качество жизни пациентов, особенно пожилого возраста, приводит к снижению социальной активности, ограничивает повседневные действия (например, одевание и водные процедуры). Происходят изменения в психоэмоциональной сфере, пациенты испытывают повышенную тревогу и трудности с концентрацией внимания. Выявляются депрессии и неврозоподобные состояния. Заболевание оказывает негативное влияние на физическое состояние пациента, вызывая хроническую усталость, нарушение режима сна и отдыха, снижение аппетита.
Постановка диагноза опоясывающего герпеса, как правило, не вызывает особого труда, однако при этом возможно осуществление лабораторной диагностики для определения генетического материала вируса в содержимом пузырьков или ликворе методом полимеразной цепной реакции.
Лечение включает в себя два ключевых направления: противовирусную терапию и купирование болевого синдрома. Это касается и острого периода, и стадии постгерпетической невралгии. Препаратами выбора являются противогерпетические препараты, блокирующие репликацию вируса. Эффект от лекарственной терапии наиболее выражен, если начать лечение в первые 72 часа от начала высыпаний. Исследования показали, что данные препараты снижают боль, связанную с опоясывающим герпесом, и риск развития постгерпетической невралгии.
- – трициклические антидепрессанты;
- – антиконвульсанты;
- – опиоидные анальгетики;
- – пластырь с лидокаином;
- – капсаицин.
Следует отметить, что в настоящее время местный препарат капсаицин используют редко, поскольку в начале лечения возможно усиление боли за счет активации ноцицептивных волокон.
Вакцинация против опоясывающего герпеса может назначаться людям старше 60 лет, которые перенесли ветряную оспу, но не рекомендуется людям с ослабленным иммунитетом или получающим цитостатическую терапию.
Важно помнить о необходимости проведения полного курса назначенной терапии для уменьшения риска рецидивов. В группе риска пациентов старше 60 лет эффективно назначение комбинации противовирусных препаратов и кортикостероидов. Таким образом, своевременно начатое лечение позволяет успешно купировать болевой синдром и предупредить развитие такого осложнения опоясывающего герпеса, как постгерпетическая невралгия.
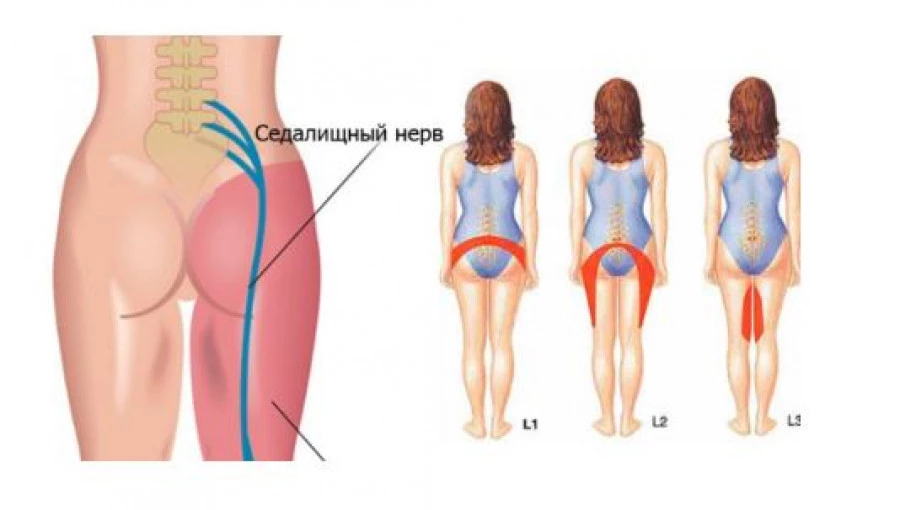
Лето — пора активности: ремонт квартиры, садово-огородные хлопоты, купание, бадминтон, велосипед… Список связанных с физической нагрузкой летних забот и радостей поистине неисчерпаем. Но иногда непривычные усилия, работа в неудобной позе, охлаждение могут спровоцировать поражение седалищного нерва.
Типичные признаки — боль в ягодице, распространяющаяся по задней поверхности бедра и голени и иногда достигающая стопы, онемение кожи этих областей и слабость (вплоть до паралича) мышц ног, а также резкая боль и непроизвольное мышечное сокращение, когда при осмотре врач пытается поднять и выпрямить ногу лежащего на спине пациента. Все эти симптомы обусловлены функциональными особенностями и местонахождением седалищного нерва, который начинается от крестцового нервного сплетения, проходит под мышцами ягодицы через заднюю поверхность бедра, а чуть не доходя подколенной ямки, раздваивается на две нисходящие ветви. Седалищный нерв обеспечивает кожную чувствительность соответствующих зон, проводит двигательные импульсы к мышцам, разгибающим туловище и бедро, сгибающим голень и поднимающим вверх стопу.
Причины, вызывающие болезненное состояние
седалищного нерва
Самая частая из них — сдавливание. Симптомы выглядят по-разному, в зависимости от того, на каком уровне оно произошло и чем вызвано. Как развивается болезнь, когда сдавлен один из спинномозговых корешков крестцового нервного сплетения? Если причина — грыжевое выпячивание межпозвоночного диска, внезапно возникает резкая боль, усиливающаяся при движениях и кашле. Одновременно в течение первых суток нарастают нарушения кожной чувствительности и слабость мышц. Корешок, сдавленный утолщенной связкой или костным разрастанием при остеохондрозе, постепенно дает нарастающую боль и онемение. Мышечная слабость присоединяется значительно позже, при далеко зашедшем поражении возможна атрофия мышцы.
Сдавливание седалищного нерва мышцами называется туннельным синдромом. К нему могут привести некоторые заболевания позвоночника и суставов, травмы, плоскостопие и даже неудачные инъекции в ягодицу. Проявления туннельных синдромов разнообразны: от боли в ягодице до жгучих болей в подошве ноги и невозможности управлять движениями стопы.
Травмы седалищного нерва (ушибы, разрывы, колотые и резаные раны) сопровождаются, как правило, умеренной болью, но нарушают передачу двигательных импульсов. Они могут приводить к атрофии мышц, параличам, а также к возникновению сухости кожи и трофических язв на ногах.
Целый ряд заболеваний, нарушающих обмен веществ, способен нарушать работу седалищного нерва — это сахарный диабет, некоторые болезни щитовидной железы, различные отравления.
Вызываемый вирусом герпеса опоясывающий лишай иногда дает сильную боль и высыпания в виде пузырьков по ходу седалищного нерва.
Современные методы диагностики позволяют точно выяснить причины неблагополучия. Прежде всего, как правило, прибегают к рентгенографии поясничнокрестцового отдела позвоночника. Она позволяет оценить состояние позвонков и выявить костные разрастания. Информацию о работе межпозвонковых суставов дает рентгенография с функциональными пробами (сгибание, разгибание). В некоторых случаях проводят рентгенографию с введением контрастного вещества в спинномозговой канал.
Лечение поражений седалищного нерва — это, в первую очередь, устранение повреждающего фактора. При небольших грыжах межпозвонковых дисков прибегают, как правило, к медикаментозной терапии. Ее цель — улучшить кровообращение, снять воспаление, отек и болезненный спазм мускулатуры. Когда острые симптомы ликвидированы, лечение продолжают с помощью физио- и мануальной терапии, иглоукалывания, электростимуляции мышц. Полезны также лечебная гимнастика, вытяжение.
При массивных дисковых грыжах, когда грубо нарушены функции конечностей, становится необходимым хирургическое лечение. С недавних пор в наших клиниках появилась возможность проводить его с помощью эндоскопической техники. Такие операции малотравматичны и позволяют пациентам подниматься на ноги уже на третьи сутки после операции. Примерно так же проводится лечение и тогда, когда спинномозговой корешок сдавлен костным разрастанием при остеохондрозе.
Нейромышечные туннельные синдромы лечат, в основном, консервативно. Блокады, мануальная терапия, ношение специальных поясов и ортопедических стелек в сочетании с приемом противовоспалительных и противоотечных средств, а также препаратов, снижающих чрезмерно высокий мышечный тонус, позволяют добиться успеха.
Воспалительное поражение позвонков и межпозвонковых суставов требует не только борьбы с воспалением, но и антибактериальной терапии, если причина воспалительного процесса — вторгшаяся в организм инфекция. При опухолях спинного мозга и его корешков прибегают к хирургическому лечению, лучевой и химиотерапии.
Степень восстановления функции седалищного нерва зависит, прежде всего, от тяжести и давности его поражения. Многих осложнений и последствий удается избежать, если своевременно обратиться к врачу и как можно раньше начать лечение.
Как предотвратить поражение седалищного нерва?
Прежде всего, бережно относиться к своему позвоночнику (в частности, научиться правильно поднимать тяжести). Особенно важно следить за его состоянием тем, кто относится к так называемой группе риска: водителям, работникам автосервиса, спортсменам, тем, кто сталкивается с тяжелым физическим трудом. Избежать многих неприятностей поможет регулярное посещение бассейна и занятия физкультурой (хотя бы утренней гимнастикой).
автор: Ирина Кудрявцева
консультант — Кирилл Шляпников
Чем вызвано защемление седалищного нерва?
Спровоцировать заболевание способны следующие причины:
- Межпозвонковая грыжа;
- Воспаление в позвоночной области;
- Высокая физическая нагрузка , вызывающая мышечный спазм;
- Переохлаждение;
- Смещение межпозвоночного диска — полное или частичное;
- Остеохондроз в пояснично-крестцовом отделе;
- Травма позвоночника или окружающих его мягких тканей;
- Растяжение мышцы , из-за которого возникает воспаление , давящее на нервный корешок;
- Повреждение , воспалительный процесс органов малого таза;
- Инфекции полости таза;
- Новообразования;
- Хронические запоры , вызывающие раздражение нервных окончаний;
- Сосудистые заболевания с образованием тромбов;
- Абсцесс;
- Болезнь Лайма;
- Синдром Рейтера.
Помимо вышеперечисленных причин , в группу риска попадают люди , страдающие ожирением и имеющие опоясывающие герпетические кожные высыпания в области прохождения седалищного нерва.
Как проявляется защемление седалищного нерва?
Наиболее характерные симптомы защемления седалищного нерва:
- Боль различного характера и интенсивности — резкая , стреляющая , ноющая , тупая , жгучая. Она появляется в поясничном отделе , распространяется на заднюю поверхность ягодицы , бедра идет до стопы и пальцев;
- Постоянная боль с одной стороны или двусторонняя симптоматика;
- Дискомфорт при стоянии , сидении и ходьбе;
- Снижение боли в положении лежа или наоборот при ходьбе;
- Онемение в ноге , стопе , пальцах;
- Слабость в конечности с нарушением ее двигательной функции;
- Покалывание в кожных покровах , возникающее между болевыми приступами;
- Жжение в задней поверхности бедра , ягодицы , по ощущениям похожее на последствие термического воздействия.
Незамедлительно необходимо обращаться к врачу если , кроме одного или нескольких вышеперечисленных симптомов , наблюдается отек , высокая температура , сильное онемение области таза , бедра , ноги , а также ощущается жжение при мочеиспускании.
Первая помощь при защемлении седалищного нерва
- Лечь на ровную , твердую поверхность и принять удобную , менее болезненную позу;
- Чтобы снять стресс можно выпить успокоительное средство;
- Не двигаться , чтобы не допустить сдавливание нервного окончания и последующего отека.
Методики лечения
Залог выздоровления — устранение причины защемления нерва , но вначале врач решает , как снять боль. Для этого назначают блокаду с использованием нестероидных противовоспалительных препаратов. Если болевой синдром не явно выражен , то достаточно мазей и перорального приема анальгетиков. В случае , когда причина защемления в мышечном воспалительном поражении , то требуются миорелаксанты для расслабления мышечных волокон , а также спазмолитические средства. Для улучшения кровообращения в тканях используются венотоники. Ускорить процесс восстановления организма помогут витаминные комплексы. Кроме того , специалист индивидуально подберет курс физиопроцедур и комплекс ЛФК. Также используется массаж и занятия на специальных тренажерах. На них выполняются специальные упражнения , помогающие в щадящем режиме прорабатывать поверхностные и глубокие мышечные волокна. Также может потребоваться ношение специального ортопедического корсета.
Как предупредить недуг?
Не допустить защемление седалищного нерва и его рецидивов поможет грамотная профилактика. Необходима укрепляющая гимнастика для поддержания мышечного тонуса. Следует избегать чрезмерных физических нагрузок , поднятия тяжестей , набора избыточной массы тела и переохлаждений — то есть факторов косвенно способных спровоцировать приступ. При сидячей работе рекомендуется каждый час делать пятиминутную разминку. Те , у кого уже случалось защемление , знают , что заболевание может дать о себе знать 2−3 раза в год. Некоторые не придают этому значения , думая , что лечить его бесполезно. Это большая ошибка , поскольку постепенно воспаление станет проявляться все чаще и в худшей форме , что в конечном итоге может привести к затруднению подвижности. Своевременное обращение к врачу поможет быстро и эффективно вылечить защемление седалищного нерва , а соблюдение в дальнейшем всех рекомендаций позволит забыть о проблеме навсегда.
Имеются противопоказания, необходима консультация специалиста


Причины
Неврологическая патология встречается среди пациентов всех возрастных групп. Ишиас – проблема, характерная для людей, занятых в тяжелом производстве, фермерстве и т.д. Другими словами ишиас встречается тогда, когда длительное время нет возможности занять удобное положение тела.
Возникновение воспаления седалищного нерва может быть связано со следующими группами базовых причин:
- механическое ущемление волокон, из которых образуется нерв, еще в месте их выхода из позвоночного столба;
- защемление или травматическое повреждение нерва по ходу нижней конечности. Это может быть мышечный спазм, сдавливание волокон образовавшейся после ушиба гематомой и тому подобное;
- воспалительный процесс в нервных волокнах, который является результатом инфекционного заболевания или гнойного поражения радом расположенных органов.
Указанные причины демонстрируют механизм возникновения патологии. Однако в 95% случаев развитие ишиаса седалищного нерва происходит после воздействия провоцирующих факторов, ведущих к нарушению его функции. Предпосылками для появления патологии являются:
![]()
частые переохлаждения;- работа в неудобном положении, сопровождающаяся постоянными физическими нагрузками;
- заболевания позвоночника (грыжи, протрузии межпозвоночных дисков, болезнь Бехтерева, остеохондроз и другие);
- бактериальные и вирусные заболевания (туберкулез, герпетическая инфекция);
- метаболические нарушения (подагра, сахарный диабет)
- сидячий образ жизни;
- стресс;
- беременность;
- вредные привычки (алкоголизм, курение).
В группу риска попадают люди, работающие на ферме, возле различного рода станков, на строительстве. Из-за постоянного механического раздражения нервных волокон возрастает шанс развития симптомов воспаления седалищного нерва.
Симптомы
Выраженность невралгии седалищного нерва зависит от степени его компрессии или агрессивности воспалительного процесса. Дискомфорт возникает в пояснице, под ягодицей, по ходу нижней конечности. Пациенты указывают на иррадиацию (распространение) боли на пальцы стопы, пятку, что мешает при ходьбе.
Опасность заболевания кроется в возможных осложнениях. При игнорировании симптомов проблемы со временем нарушается функция нижних конечностей. Больному трудно ходить, прогрессирует гипотрофия мышц с уменьшением физической силы. Могут развиваться деформации. В запущенных случаях ишиас может стать причиной инвалидности.
Диагностика

Ишиас – патология, которая в 75-80% случаев развивается постепенно. Пациенты указывают на умеренный дискомфорт, который медленно прогрессирует. Поскольку болезнь не является жизненно опасной и на ранних стадиях практически не влияет на обычный ритм жизни человека, пациенты склонны игнорировать ее симптомы.
Наиболее информативными при выявлении причин ишиаса являются следующие процедуры:
- КТ и МРТ пораженного участка позвоночника и всего тела;
- рентгенография позвоночника;
- УЗИ позвоночника;
- комплекс лабораторных тестов для выявления возможной инфекции.
Методы лечения
Нормализация функции нервных волокон
Миорелаксанты и спазмолитические средства
Устранение спазма мышечной ткани
Ликвидация воспалительного процесса, борьба с болевым синдромом
Нестероидные противовоспалительные препараты (НПВП)
Устранение болевого синдрома и подавление очага воспаления
Обезболивающие (анальгезирующие) препараты
Устранение болевого синдрома

Лечебная физкультура рекомендована всем больным, у которых причиной ишиаса выступают проблемы с позвоночником или мышечной системой. Упражнения на растяжение позвоночника, тренировку мышц нижних конечностей способствуют улучшению микроциркуляции в зоне поражения и снимают локальный спазм. Это продлевает период ремиссии и минимизирует выраженность симптомов в будущем.
Если медикаментозное лечение и устранение симптомов ишиаса седалищного нерва не устраняет болевой синдром, тогда может понадобиться блокада. Ее суть заключается во введении анестетика в виде укола непосредственно в очаг воспаления.
Преимуществом блокады является быстрый эффект. Однако такое лечение ишиаса седалищного нерва не устраняет причину проблемы. После окончания действия анестетика боль может возвращаться, если не ликвидирован спазм мышц, грыжа в позвоночнике и другие факторы.
Профилактика
- исключить переохлаждение в зоне выхода седалищного нерва;
- вовремя обращаться к врачу при возникновении воспалительных заболеваний нижних конечностей;
- не игнорировать хронические заболевания внутренних органов. Отсутствие адекватного лечения ведет к ослаблению защитных сил организма, что грозит присоединением инфекции;
- минимизировать чрезмерный физический труд;
- избегать травматических повреждений спины и позвоночника;
- по возможности улучшить условия труда. Если человек весь день работает на ногах, уделять больше времени смене позиции, практиковать упражнения на месте с активным вовлечением других групп мышц;
- минимизировать влияние стрессовых ситуаций.
Болезни периферических нервов - одни из самых опасных осложнений после простуд. Что поможет вовремя распознать проблему и грамотно приступить к лечению?
В основе всех невритов лежит некий воспалительный процесс, который задевает один или несколько периферических нервов. Эти болезни делятся на две большие группы:
мононевриты, когда страдает какой-то один нерв (самые часто встречающиеся из них: невриты лицевого нерва, тройничного, седалищного - ишиас);
полиневриты, когда идет множественное поражение нервов, например, межреберных.
бактерии на фоне перенесенных бронхитов, ангин, отитов, пиелонефритов (воспаления почек), циститов, ревматизма;
вирусы, блуждающие по организму при гриппе, ОРВИ, герпесе.
Причем произойти такая беда может не только на морозе , но и при постоянном сидении под кондиционером.
Чтобы не пострадало лицо, берегите горло и уши
Болезнь может развиться очень быстро - в течение суток.
Понятно, что подход в лечении должен быть разный.
ВАЖНО!
Чем отличается неврит от невралгии?
Неврит в основе своей всегда имеет воспалительную природу - бактерии или вирусы.
Невралгией же называется сама боль по ходу ствола нерва или его ветвей. Она может сочетаться с невритом, а может быть и без воспаления, например, при ущемлении нерва или механическом повреждении - травме, ушибе. Как правило, болевые ощущения при невралгиях острые, стреляющие, приступообразные.
Что поможет поставить диагноз?
Первым делом необходим осмотр невролога. При невритах боли идут по ходу нерва - они локальные в отличие от миозитов (мышечных воспалений, когда боли разлитые). К тому же опытный врач без труда выделит особые точки Белла - Бехтерева , нажатие на которые при невритах вызывает острую боль.
Чтобы назначить правильное лечение, очень важно сразу же выделить природу воспаления - вирусное оно или бактериальное. Для этого нужно сдать клинический анализ крови.
Также необходимы электрофизиологические исследования (реограмма, миограмма, исследование проводимости нервных стволов).
Нужны терпение, сухое тепло и массаж
На лечение неврита может уйти достаточно много времени - в среднем от месяца до трех. Противовоспалительные лекарства назначают в зависимости от того, что стало возбудителем болезни: антибиотики, если в развитии неврита виноваты бактерии (например, стафилококки), или препараты, подавляющие активность вирусов, если неврит разразился из-за недолеченного гриппа или герпеса.
Для обезболивания и снятия воспалительных симптомов хороши мази и кремы на основе ибупрофена (а также ибупрофен в таблетках).
Иногда при лицевых невритах для блокады болевых импульсов назначают корректоры нервной проводимости (например, тигретол).
Обязателен курс физиотерапии и массажей, направленных на повышение мышечной функции.
В некоторых случаях для улучшения чувствительности хороший эффект дает иглоукалывание.
Из домашних средств полезно сухое тепло. При невритах лицевого нерва вредно много разговаривать и напрягать мышцы лица и шеи (из-за этого может усилиться их перекос).
Потеря чувствительности при лицевых невритах - обратимое состояние, нужно только немного потерпеть. Но психологически эта болезнь давит: ну представьте, на улицу не выйти, даже по телефону толком не поболтать, все время нужно следить за мимикой, и каждый день ожидание - уже чувствуешь что-то или показалось?
Близким же совет: жалость и тревожные взгляды могут только еще пуще напугать больного, но не скупитесь на деятельную поддержку и нагружайте заболевшего товарища посильными делами.
Межреберные невралгии, скажем, при опоясывающем лишае (одно из проявлений герпесвирусной инфекции), по ощущениям могут быть похожи на сердечный приступ - если жгучая боль возникает слева грудной клетки, или на приступ панкреатита, если боль опоясывающая. Отличительный же признак опоясывающего лишая - появление на коже герпетических пузырьков по ходу межреберных нервов.
КСТАТИ
Это не шутка, а одно из проявлений локтевой или лучевой невралгии. Когда люди спят в обнимку, рука отлеживается и возникают сдавление и нарушение питания нервов.

Одной из наиболее часто встречающихся разновидностей лицевой боли является невралгия тройничного нерва, получившая свое название в 1671 году, а впервые это заболевание описал в своих письмах еще в первом столетии прошлого тысячелетия целитель Aretaeus. Он подробно описал заболевание, протекающее с мучительными приступами болей в половине лица.
Распространенность невралгии тройничного нерва (НТН) достаточно велика и составляет до 30 - 50 больных на 100 000 населения, а заболеваемость по данным ВОЗ находится в пределах 2 - 4 человек на 10 000 населения. По данным ВОЗ во всем мире невралгией тройничного нерва страдает более 1 миллиона человек.
Чаще это страдание встречается у женщин в правой половине лица в возрасте 50 - 70 лет. Развитию заболевания способствуют различные сосудистые, эндокринно-обменные, аллергические расстройства, а также психогенные факторы. Но чаще всего причину заболевания выяснить не удается.
Терзающие больного атаки болей в области лица (губы, глаза, нос, верхняя и нижняя челюсть, десны, язык) могут возникать спонтанно или провоцироваться разговором, жеванием, чисткой зубов, прикосновением к определенным участкам лица (триггерные точки). Их частота варьирует от единичных до десятков и сотен в день. В период обострения, чаще в холодное время года, приступы учащаются. Боль эта настолько сильна, что больные не могут сосредоточится на чем-то другом. Больные в это время находятся в постоянном напряжении, замыкаются на своих ощущениях и существуют, не замечая ничего вокруг, лишь постоянно ожидая очередного приступа. Иногда больные, не в силах терпеть больше боль, заканчивают жизнь самоубийством. Даже в периоды ремиссий больные живут в страхе, опасаясь обострения заболевания, ходят, закрывая голову даже летом, не прикасаются к больной половине лица, не чистят зубы, не жуют на стороне поражения.
Первое обращение довольно часто происходит не к неврологу, а к стоматологу. Это связано с тем, что зона распространения боли располагается не только на лице, а и в полости рта. Очень часто на пораженной стороне по ошибке удаляют здоровые зубы.
Несмотря на то, что заболевание известно давно, до сих пор нет единого мнения о причинах его возникновения.
В настоящее время многие исследователи полагают, что невралгия может провоцироваться давлением кровеносного сосуда (артерия или вена) на часть нерва, вызывая таким образом изменение оболочки нерва (демиелинизацию). Изменение оболочки нерва в свою очередь приводит к изменению прохождения нервных импульсов, вызывая появление патологической возбудимости нерва и в конечном счете к возникновению боли. Причиной локального изменения оболочки нерва может быть также и давление опухолью на нерв, давление стенкой суженного костного канала, по которому проходит нерв. Оболочка может быть повреждена и при вирусных заболеваниях (герпес) или при рассеянном склерозе.
Лечение невралгии тройничного нерва многообразно. Назначаются противосудорожные препараты, предотвращающие развитие приступа боли (карбамазепин, финлепсин, тегретол), сосудистые препараты, спазмолитики, успокаивающие препараты. Широко применяются физиотерапевтические процедуры (аппликации с парафином, токи Бернара), иглорефлексотерапия.
Для лечения невралгии применяется лазерное излучение накожно по полям в области выхода ветвей тройничного нерва из черепа.
Ряд авторов рекомендуют проведение эфферентных методов терапии (плазмаферез, гемосорбция). Несмотря на разнообразие консервативных методов лечения, включая медикаментозную тарапию, физиолечение, народную медицину, основным методом лечения на сегодняшний день остается хирургический. Операция избавляет больного от боли навсегда или на длительное время. А ведь именно боль и является основной жалобой больного.
Для избавления от боли или уменьшения боли хотя бы на короткое время широко применяются спирт-новокаиновые блокады в точки выхода веточек тройничного нерва на лице. К сожалению, даже при эффективной блокаде ее хватает на короткое время и боли возобновляются. Терапевтическая эффективность повторных блокад уменьшается с каждым разом, продолжительность ремиссии (прекращения болей) также уменьшается.
Поиски наиболее эффективного и безопасного метода хирургического лечения невралгии тройничного нерва продолжаются более столетия. Первые попытки хирургического лечения были предприняты в середине 18 века и часто носили драматический характер, кончаясь летальным исходом. Для воздействия на тройничный нерв проводилась трепанация черепа, часто сопровождающаяся опасными для жизни кровотечениями. После операции у многих больных развивались осложнения, сопровождающиеся парезами, параличами, нарушениями зрения. Даже в 50-60–е годы XX века после операций открытым доступом наблюдался большой процент серьезных осложнений, а послеоперационная смертность достигала 2-3 %. Хирургические методы лечения постепенно совершенствовались, становились все более безопасными.
В настоящее время в мире широко распространены два метода хирургического лечения.
Первый - микроваскулярная декомпрессия корешка тройничного нерва. Микроваскулярная декомпрессия заключается в трепанации задней черепной ямки, ревизии взаимоотношений корешка тройничного нерва, верхней и нижней передних мозжечковых артерий и верхней каменистой вены. При компрессии корешка сосудами их выделяют, а между сосудами и корешком помещают прокладку, предотвращающую контакт между ними и воздействие сосуда на корешок.
Однако сосудисто-нервный конфликт не всегда является причиной заболевания. Кроме того у больных, страдающих тяжелой сопутствующей соматической патологией, и больных в старческом возрасте проведение этой операции рискованно.
В настоящее время у нас и за рубежом одним из наиболее распространенных методов лечения тригеминальной невралгии является чрескожная радиочастотная деструкция корешков тройничного нерва.
Этот метод наиболее эффективен, практически не имеет серьезных осложнений. Радиочастотная деструкция базируется на физическом принципе термокоагуляции и основана на эффекте выделения тепловой энергии при прохождении через биологические ткани токов ультравысокой частоты. Электрод, подключенный к генератору тока, подводится к месту деструкции через изолированную канюлю. Интенсивность нагревания ткани зависит от ее сопротивления. Электрический ток проходит между активным или повреждающим электродом, погруженным в ткани тела, и индифферентным или рассеянным электродом. Теплопродукция, а вследствие этого и разрушение тканей, происходит только вокруг неизолированного кончика активного электрода. Основным преимуществом метода радиочастотной термодеструкции является то, что размер зоны повреждения может быть адекватно проконтролирован, а электрод с термодатчиком регистрирует температуру в зоне повреждения. Существует возможность установки точного времени повреждения, а контроль электростимуляции и уровня сопротивления позволяет правильно и точно установить электрод. Использование местной анестезии обеспечивает короткий восстановительный период, и при необходимости возможны повторные сеансы радиочастотной термодеструкции.
Критериями отбора больных для методики радиочастотной деструкции являются длительность болевого синдрома более 4-12 месяцев; нестойкий эффект или его отсутствие после проводимой медикаментозной терапии; отсутствие грубых нарушений анатомических взаимоотношений в черепе.
Нейрохирурги и в настоящее время продолжают совершенствовать существующие хирургические процедуры, стремясь к идеальной хирургической операции, которая была бы безопасна для больного, навсегда избавляла от боли, не вызывая никаких осложнений.
В последние годы появились новые подходы в лечении невралгии тройничного нерва:
- Стереотаксическая радиохирургия (гамма-нож) - это бескровный метод разрушения чувствительного корешка с помощью фокусированного гамма-излучения.
- Эпидуральная нейростимуляция моторной коры головного мозга: под кость черепа на оболочку мозга устанавливается специальный восьмиконтактный электрод. Регресс боли наступает в пределах нескольких минут и продолжается в течение многих часов после прекращения электрической стимуляции. Эффективность этого метода объясняется увеличением мозгового кровотока в подкорковых структурах.
Таким образом, на сегодняшний день медицина имеет большой набор консервативных и хирургических методов лечения невралгии тройничного нерва.
На начальном этапе заболевания, после стандартного неврологического и общего обследования, рекомендуется медикаментозная терапия, физиотерапия, блокады периферических ветвей тройничного нерва и только через несколько месяцев малоэффективного лечения показан один из нейрохирургических методов лечения.
Показания к каждому из них зависят от длительности заболевания, возраста больного, наличия сопутствующих заболеваний. Успех хирургического лечения зависит от четкой диагностики, тщательного отбора больных и строгого соблюдения хирургических технологий.
В настоящее время активно разрабатываются новые подходы к терапии невралгии тройничного нерва, в частности, неинвазивная стимуляция мозга. Отделение нейрореабилитации и физиотерапии Научного центра неврологии проводит набор пациентов, страдающих невралгией тройничного нерва, в исследование по изучению эффективности навигационной ритмической транскраниальной магнитной стимуляции. Более подробная информация об исследовании.
Читайте также:



