Первые признаки заражения гепатитом у медсестры
Из всех форм вирусных гепатитов гепатит А является наиболее распространенным. От момента заражения до появления первых признаков болезни проходит от 7 до 50 дней. Чаще всего начало заболевания сопровождается подъемом температуры и может напоминать грипп. Большинство случаев завершается спонтанным выздоровлением и не требует активного лечения. При тяжелом течении назначают капельницы, устраняющие токсическое действие вируса на печень.
Вирус гепатита В передается половым путем, при инъекциях нестерильными шприцами у наркоманов, от матери — плоду. В типичных случаях заболевание начинается с повышения температуры, слабости, болей в суставах, тошноты и рвоты. Иногда появляются высыпания. Происходит увеличение печени и селезенки. Также может быть потемнение мочи и обесцвечивание кала.
Гепатит С — наиболее тяжелая форма вирусного гепатита, которую называют еще посттрансфузионным гепатитом. Это значит, что заболевали им после переливания крови. Это связано с тем, что тестировать донорскую кровь на вирус гепатита С стали всего несколько лет назад. Достаточно часто происходит заражение через шприцы у наркоманов. Возможен половой путь передачи и от матери — плоду. Наибольшую опасность представляет собой хроническая форма этой болезни, которая нередко переходит в цирроз и рак печени.
Хроническое течение развивается примерно у 70-80% больных. Сочетание гепатита С с другими формами вирусного гепатита резко утяжеляет заболевание и грозит летальным исходом.
Гепатит E похож на гепатит A, но начинается постепенно и опаснее для беременных.
Последний в семействе гепатитов, гепатит G, похож на C, но менее опасен.
Пути заражения
Вирусы гепатита попадают в организм человека двумя основными способами. Больной человек может выделять вирус с фекалиями, после чего тот с водой или пищей попадает в кишечник других людей. Врачи называют такой механизм заражения фекально‑оральным. Он характерен для вирусов гепатита А и Е. Таким образом, гепатит А и гепатит Е возникают в основном из‑за несоблюдения личной гигиены, а также при несовершенстве системы водоснабжения. Этим объясняется наибольшая распространенность этих вирусов в малоразвитых странах.
Второй путь заражения — контакт человека с инфицированной кровью. Он характерен для вирусов гепатитов В, С, D, G. Наибольшую опасность, ввиду распространенности и тяжелых последствий заражения, представляют вирусы гепатитов В и С.
Ситуации, при которых чаще всего происходит заражение:
— переливание донорской крови. Во всем мире в среднем 0,01-2% доноров являются носителями вирусов гепатита, поэтому в настоящее время донорская кровь перед переливанием реципиенту исследуется на наличие вирусов гепатита В и С. Риск инфицирования повышается у лиц, нуждающихся в повторных переливаниях крови или ее препаратов
— использование одной иглы разными людьми во много раз увеличивает риск заражения гепатитами В, С, D, G. Это самый распространенный путь заражения среди наркоманов;
— вирусы B, С, D, G могут передаваться при половом контакте. Чаще всего половым путем передается гепатит В. Считается, что вероятность заражения гепатитом С у супругов мала.
Симптомы
От момента заражения до появления первых признаков болезни проходит разное время: от 2-4 недель при гепатите А, до 2-4 и даже 6 месяцев при гепатите В. По истечении этого периода, во время которого вирус размножается и адаптируется в организме, болезнь начинает проявлять себя.
Сначала, до появления желтухи, гепатит напоминает грипп и начинается с повышения температуры, головной боли, общего недомогания, ломоты в теле, как при гепатите А. При гепатитах B и С начало, как правило, более постепенное, без резкого подъема температуры. Так, вирус гепатита В проявляет себя незначительной температурой, болью в суставах, иногда высыпаниями.
Начальные проявления гепатита С могут ограничиться слабостью и снижением аппетита. Через несколько дней картина начинает меняться: пропадает аппетит, появляются боли в правом подреберье, тошнота, рвота, темнеет моча и обесцвечивается кал. Врачи фиксируют увеличение печени и реже — селезенки. В крови обнаруживаются характерные для гепатитов изменения: специфические маркеры вирусов, увеличивается билирубин, печеночные пробы увеличиваются в 8-10 раз.
Обычно после появления желтухи состояние больных улучшается. Однако этого не происходит при гепатите С, а также у хронических алкоголиков и наркоманов, независимо от вида вируса, вызывающего заболевание, из‑за интоксикации организма. У остальных же больных постепенно, в течение нескольких недель, происходит обратное развитие симптомов. Так протекают острые формы вирусных гепатитов.
Клиническое течение гепатитов может быть разной степени тяжести: легкая, среднетяжелая и тяжелая формы. Есть еще и четвертая, фульминантная, то есть молниеносная форма. Это самая тяжелая разновидность гепатита, при которой развивается массивный некроз печени, заканчивается обычно смертью больного.
Наибольшую опасность представляет хроническое течение гепатитов. Хронизация характерна только для гепатитов B, C, D. Наиболее характерными признаками хронических гепатитов являются недомогание и усиливающаяся к концу дня повышенная утомляемость, невозможность выполнять прежние физические нагрузки. На далеко зашедшей стадии хронического вирусного гепатита обнаруживаются желтуха, потемнение мочи, кожный зуд, кровоточивость, похудание, увеличение печени и селезенки, сосудистые звездочки.
Лечение
Длительность гепатита А составляет в среднем 1 месяц.
Специального противовирусного лечения при этом заболевании не требуется. Лечение включает в себя: базисную терапию, постельный режим, соблюдение диеты. При наличии показаний назначается дезинтоксикационная терапия (внутривенно или перорально), симптоматическая терапия. Обычно рекомендуют избегать употребления алкоголя, который, как ядовитое вещество, может ослабить и без того поврежденную печень.
Острый вирусный гепатит В с выраженными клиническими симптомами заканчивается выздоровлением более чем в 80% случаев. У больных, перенесших безжелтушную и субклиническую формы, гепатит В часто хронизируется. Хронический гепатит приводит со временем к развитию цирроза и рака печени. Полного излечения хронического гепатита В практически не наступает, но можно добиться благоприятного течения заболевания при условии выполнения определенных рекомендаций, касающихся режима труда и отдыха, питания, психоэмоциональных нагрузок, а также при приеме препаратов, улучшающих обменные процессы в клетках печени.
В обязательном порядке проводится базисная терапия. Противовирусное лечение назначается и проводится под строгим контролем врача и в тех случаях, когда имеются показания. К противовирусному лечению относятся препараты группы интерферонов. Лечение проводится длительно. Иногда бывают необходимы повторные курсы терапии.
Гепатит C — наиболее серьезный вид гепатита. Развитие хронической формы наблюдается как минимум у каждого седьмого заболевшего. У этих больных высок риск развития цирроза и рака печени. Основой всех схем лечения является интерферон‑альфа. Механизм действия этого препарата заключается в предотвращении инфицирования новых клеток печени (гепатоцитов). Применение интерферона не может гарантировать полного выздоровления, однако, лечение им предотвращает развитие цирроза или рака печени.
Гепатит D протекает только на фоне гепатита B. Лечение гепатита D должно проводиться в стационаре. Требуется как базисная, так и противовирусная терапия.
Гепатит E не лечат, так как организм человека достаточно силен, чтобы избавиться от вируса без помощи лечения. Через месяц‑полтора наступает полное выздоровление. Иногда доктора назначают симптоматическую терапию для устранения головной боли, тошноты и других неприятных симптомов.
Осложнения
Осложнениями вирусных гепатитов могут стать функциональные и воспалительные заболевания желчных путей и печеночная кома, и если нарушение в работе желчевыводящих путей поддается терапии, то печеночная кома является грозным признаком молниеносной формы гепатита, заканчивающейся летальным исходом практически в 90% случаях. В 80% случаев молниеносное течение обусловлено сочетанным действием вирусов гепатитов В и D. Печеночная кома наступает из‑за массивного омертвения (некроза) клеток печени. Продукты распада печеночной ткани попадают в кровь, вызывая поражение центральной нервной системы и угасание всех жизненных функций.
Хронический гепатит опасен тем, что отсутствие адекватного лечения нередко приводит к циррозу, а иногда и раку печени.
Самое тяжелое течение гепатита вызывает сочетание двух и более вирусов, например В и D или B и С. Встречается даже B+D+C. В этом случае прогноз крайне неблагоприятный.
Профилактика
Чтобы уберечься от заражения гепатитами, необходимо соблюдать несложные правила.
Не следует употреблять некипяченую воду, всегда мыть фрукты и овощи, не пренебрегать термической обработкой продуктов. Так можно предотвратить заражение гепатитом А.
В целом, необходимо избегать контакта с биологическим жидкостями других людей. Для предохранения от гепатитов В и С — в первую очередь с кровью. В микроскопических количествах кровь может остаться на бритвах, зубных щетках, ножницах для ногтей. Не стоит делить эти предметы с другими людьми. Нельзя делать пирсинг и татуировки нестерильными приборами. Необходимо принимать меры предосторожности при сексе.
Материал подготовлен на основе информации открытых источников
Вокруг гепатита огромное количество мифов, в том числе среди людей с медицинским образованием. Врачи, медсестры и волонтеры в хосписах часто опасаются заражения вирусными гепатитами, но риск получения вируса в хосписе не больше, чем на приеме у стоматолога, в маникюрном или тату салонах.
История закончилась благополучно, потому что нашлись врачи, которые его прооперировали. Они понимали, что при соблюдении всех правил рисков заражения медицинского персонала нет. Эти правила просты, но в России ими пренебрегают, а потом громко кричат об опасности инфицированных гепатитами и ВИЧ. Самое простое при хирургических вмешательствах – не передавать острые инструменты коллеге, а класть их на стерильный стол, чтобы другой хирург мог максимально безопасно их взять.
В Европе и в Штатах к ВИЧ-инфекции и к гепатиту C врачи относятся без опасений. Ограничение в доступе к медицинской помощи по причине наличия у человека инфекции может наказываться очень серьезно – штрафами, увольнениями, вплоть до уголовной ответственности.
Люди с вирусом гепатита или ВИЧ-инфекцией в России, особенно в регионах, одиноки в своих проблемах. Их даже психологически поддержать некому, потому что их считают самыми ничтожными элементами общества. Врачи и медицинский персонал крайне негативно и с большой опаской относятся к таким пациентам, многим отказывают в медицинской помощи (особенно в стоматологии, дерматологии и тд). К сожалению, это связано с огромным невежеством медицинских работников и оправдания такому их поведению нет.
Типов вирусов гепатита есть целое множество: A, B, C, D, E, G, F, TTV. Природа не стоит на месте, возможно в будущем появится новый гепатотропный вирус, с которым мы будем бороться. Гепатит D проявляется только в тех случаях, когда у пациента есть B-инфекция. При этих двух типах гепатита начинается лавинообразное прогрессирование болезни печени вплоть до развития цирроза, пациенты очень часто погибают и лечить их практически невозможно. Сейчас становится более актуальным гепатит E в связи с массовой миграцией людей из стран Африки в Европу. По данным ВОЗ, фиксируется до 33 миллиона новых случаев заражения в мире в год.
Не все типы гепатита опасны. G, F, TTV – это вирусы, которые живут в печени, но не несут никаких последствий. Однако есть некоторые частные клиники, которые активно лечат эти типы гепатита, хотя их во всем мире признали не активными вирусами.
Мойте руки перед едой, не употребляйте некипяченую воду, всегда мойте овощи и фрукты и не пренебрегайте термической обработкой продуктов. Гепатит А переносится не воздушно-капельным путем, а фекально-оральным.
При уходе за больным нужно мыть руки с мылом, особенно после посещения уборной и уборки помещения. После того, как вы поменяли подгузник пациенту, нужно тщательно вымыть руки. Это неспецифическая профилактика, которую должны соблюдать люди вне зависимости от того, с какой категорией пациентов они работают.
В отличие от гепатита А с минимальным количеством смертельных исходов, от гепатита E по данным ВОЗ умирает 44 тысячи человек за год из 3,5 миллионов инфицированных людей. Наиболее опасен вирус для беременных во втором и третьем триместрах. Вирус гепатита E присутствует в фекалиях зараженного человека. В организм попадает чаще через воду, плохо обработанное мясо, сырые моллюски, переливание крови или от матери к плоду. Симптомы у этого заболевания – желтуха, тошнота, лихорадка, слабость.
Большинство пациентов излечивается от гепатита E, однако у некоторых из них остается хроническая форма, которую никто из врачей не знает, как лечить. В Китае от вируса гепатита E разработана вакцина, но ВОЗ она пока не одобрена.
Гепатит B – это самый опасный тип вируса гепатита. По данным ВОЗ 257 миллионов человек хронически инфицированы им, 686 тысяч ежегодно умирают от него. В азиатско-тихоокеанском регионе проживает около 90% из всех инфицированных в мире. Предполагается, что в следующем поколении среди жителей этого региона количество инфицированных снизится, так как там стали вакцинировать от гепатита В. Вакцину изобрели в 1982 году, и ее эффективность составляет 95%.
Препаратов для полного функционального излечения пока нет – противовирусная терапия не уничтожает вирус, но замедляет развитие цирроза и рака печени. Вирус может существовать за пределами человека до семи дней. Он передается с кровью и с другими жидкостями организма (слюна, моча, сперма, менструальная жидкость и т.д.), при сексуальных контактах, от матери к плоду внутриутробно или во время родов. Если капля крови инфицированного человека попадает в бассейн, есть риск, что вода в нем будет инфицирована. Человек может получить инфекцию в этом бассейне через порезы на коже, через микротравмы. Риску заражения подвергаются также люди с псориазом и ксерозом, у которых сухая и поврежденная кожа.
Все гепатиты в острой фазе проявляются одинаковыми симптомами – желтуха, тошнота, лихорадка. Если человеку с гепатитом А становится лучше после того, как он пожелтел, то человеку с гепатитом B становится еще хуже. Желтуха при гепатите В – это показатель того, что иммунитет увидел вирус и начал с ним бороться: иммунные клетки организма направились в печень и стали разрушать вирус. Поэтому пациенту плохо, у него лихорадка, он весь желтый. В этом бою организм победит с вероятностью 90%. А если человек не желтеет и не понимает, как и когда он заразился, скорее всего, его организм не заметил вирус.
Неспецифическая профилактика от вируса гепатита B – отсутствие контакта с инфицированными. Если же вы работаете с пациентами, которые могут быть заражены этим типом гепатита, соблюдайте требования по работе с использованными одноразовыми медицинскими инструментами, носите средства индивидуальной защиты (резиновые перчатки, защитные очки) при работе с открытыми ранами и биологическими жидкостями, мойте руки перед проведением манипуляций и сразу после них, используйте современные методы забора крови (вакутайнеры).
Гепатит B состоит из трех антигенов: поверхностный антиген, сердечный антиген и промежуточный антиген. Для того, чтобы наш организм мог отторгнуть гепатит B, у него должна быть защита против поверхностного антигена. Прививка от этого типа гепатита представляет собой искусственно созданный кусочек поверхностного антигена. Она стимулирует иммунитет, чтобы человек не заболел.
Вакцинироваться от гепатита B рекомендуется людям, которым требуется переливание крови, диализным пациентам, членам семей и сексуальным партнерам людей с хроническим гепатитом В, работникам здравоохранения и другим людям, работающим с кровью, женщинам, планирующим беременность, людям, практикующим незащищенный секс, людям, употребляющим инъекционные наркотики. Также вакцинация от гепатита В нужна каждому, кто не прививался ранее и не имеет необходимую защиту от гепатита В (достаточный уровень антител к HBsAg).
Если вам нет 35 лет, вы можете пойти в поликлинику по месту жительства и сделать прививку от гепатита A и B бесплатно. Можно вакцинироваться от двух гепатитов сразу. Прививки выполняются по плану: от гепатита В – три раза с интервалами в месяц и полгода, от гепатита А – два раза.
Гепатит С может быть передан бытовым путем через бритвы, зубные щетки. Есть риск получения вируса во время маникюра, при стоматологических манипуляциях и обследованиях внутренних органов нестерильным оборудованием.
Однажды я обратилась к своему знакомому врачу-эндоскописту из очень престижной клиники с просьбой обследовать пациентов с гепатитом С и ВИЧ. Выяснилось, что в этой клинике очень большой поток пациентов, и эндоскопы не успевают стерилизовать – их просто протирают дезсредством.
Так что заразиться гепатитом C могут и дети, и пенсионеры, а не только потребители инъекционных наркотиков. Если вы заметили, что в медучреждении не обработали инструментарий, и вам предлагают посмотреть справку от предыдущего пациента, что он не инфицирован – вас не должно это волновать. Во-первых, его справка может быть поддельной, во-вторых, он может находиться в той фазе, когда вирус еще не определяется.
В целях профилактики необходима гигиена рук, использование перчаток при работе с биологическими жидкостями. Опасность гепатита В и С в том, что заразиться можно от одной вирусной частицы в крови, капля которой не заметна глазу. В отличие от гепатита B при гепатите C нет экстренной профилактики в виде вакцины или специфического иммуноглобулина – только обработка раневой поверхности антисептиком и сдача крови на антитела к гепатиту через 4-12 недель после контакта с кровью инфицированного человека.
Вирус гепатита А
Вирус гепатита А имеет кислотоустойчивую оболочку. Это помогает вирусам, попавшим с загрязненными продуктами и водой, пройти кислый защитный барьер желудка. Вирус гепатита А устойчив в водной среде, поэтому эпидемии гепатита A часто имеют водный путь передачи. Вирус гепатита А отличается высокой иммуногенностью, после перенесенного заболевания формируется стойкий пожизненный иммунитет. 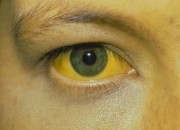
Насколько распространен гепатит А?
Гепатит А является одной из самых распространенных инфекций человека. В странах с теплым климатом и плохими санитарными условиями гепатитом А болеет очень много людей. Известно, что в Средней Азии практически все дети переболевают гепатитом А. В странах Восточной Европы заболеваемость гепатитом A составляет 250 на 100000 населения в год.
Где можно заразиться вирусом гепатита А?
Заразиться гепатитом А с большой вероятностью можно в жарких странах, в том числе тех, где расположены традиционные места туризма и отдыха.
Прежде всего, это страны Африки (включая Египет и Тунис), Азии (Турция, Средняя Азия, Индия и Юго-Восточная Азия, включая острова), некоторые страны Южной Америки и Карибского бассейна.
Хотя, покупая овощи и фрукты на рынке, не забудьте их как следует помыть, ведь не всегда известно, откуда они к нам приехали. Всегда подвергайте термической обработке морепродукты.

Механизм заражения и развития инфекции
Источником инфекции является больной гепатитом А человек, который с фекалиями выделяет в окружающую среду миллиарды вирусов.
При употреблении зараженной вирусом гепатита А воды или пищевых продуктов (особенно плохо термически обработанных морепродуктов) вирусы проникают в кишечник, затем, всасываясь, с током крови попадают в печень и внедряются в ее клетки – гепатоциты.
Вирусные частицы-вирионы размножаются в цитоплазме клеток печени. После выхода из клеток печени они попадают в желчные протоки и выделяются с желчью в кишечник.
Воспалительный процесс в печени, приводящий к повреждению гепатоцитов, имеет иммунологическую основу. Клетки иммунной системы человека, Т-лимфоциты распознают пораженные вирусом гепатоциты и атакуют их. Это приводит к гибели инфицированных гепатоцитов, развитию воспаления (гепатит) и нарушению функции печени.
Можно ли контактировать с больным гепатитом А и не заразиться?
С больным контактировать можно, соблюдая элементарные правила гигиены.Однако детей лучше изолировать от больных.
Можно ли заразиться гепатитом А и не заболеть?
Не заболеть гепатитом А при инфицировании можно только в том случае, если ранее была проведена вакцинация от гепатита А и есть достаточный титр антител. Тогда при попадании вируса в кровь он будет нейтрализован антителами. Если защитных антител нет, а вирусы уже плавают в крови, то гепатита не избежать.
Существует специальный препарат – иммуноглобулин, который можно ввести непосредственно перед возможным заражением или в течение 2 недель после заражения. Это позволит в течение короткого времени защититься либо от заражения, либо от развития заболевания при состоявшемся заражении.
Можно ли заразиться и заболеть гепатитом А повторно?
Нет, повторно заболеть гепатитом А практически невозможно.
Какие анализы показывают, был ли контакт с вирусом гепатита А (инфицирование), независимо от признаков болезни в настоящем или прошлом?
Это показывает наличие антител к вирусу гепатита А (anti-HAV IgG).
Если антитела есть, то контакт с вирусом был: инфекция или вакцинация.
Что нужно делать, если в семье есть больной c гепатитом А?
Всех членов семьи рекомендуется обследовать на антитела к гепатиту А (anti – HAV IgG). При отсутствии этих антител необходима вакцинация.
Не забывайте соблюдать простейшие правила гигиены: мойте руки с мылом после посещения туалета и пользования ванной, после ухода за маленьким ребенком, перед едой и приготовлением и пищи.
Чего может ожидать человек, заразившийся вирусом?
Заражение вирусом гепатита А всегда приводит к развитию гепатита А.
Но в большинстве случаев момент заражения выявить сложно, если только это не эпидемическая вспышка после аварии в канализационной сети.
Так или иначе, в течение месяца (инкубационный период) после предполагаемого инфицирования можно ожидать главных симптомов: лихорадки, диспепсии, а затем и желтухи. После появления желтухи нередко общее состояние немного улучшается. Желтуха держится около 3-6 недель, иногда дольше. Затем обычно наступает выздоровление.
Кому опаснее заболеть гепатитом А?
Тяжело переносят инфекцию дети младше одного года, взрослые и пожилые люди. У взрослых инфекция нередко протекает с выраженной интоксикацией и желтухой, в среднем болеют около 3 месяцев.
Сколько продолжается гепатит A? Отчего это зависит?
Заболевание в среднем длится около 40 дней. Это во многом зависит от возраста, состояния иммунитета, наличия сопутствующих хронических заболеваний, четкого выполнения рекомендаций врача.
У некоторых людей (около 15%) отмечается хроническая форма инфекции, протекающая в течение 6-9 месяцев.
Можно ли погибнуть от гепатита А? Когда это вероятнее?
При гепатите смертельные исходы редки и наступают у больных с фульминантной (молниеносной) формой заболевания. В этих случаях очень быстро развивается острый некроз печени, сопровождающийся острой печеночной недостаточностью.
Риск летального исхода при гепатите А составляет 0,1% у детей, 0,3% у подростков и взрослых моложе 40 лет, но уже 2,1% у людей старше 40 лет.
Может ли гепатит А пройти самостоятельно без лечения?
Обычно так и происходит. Современное лечение в большей степени направлено не на борьбу с вирусами гепатита А, а на разведение и удаление из организма вредных веществ, которые появляются при повреждении и нарушении функций печени. Иммунная система больного, как правило, сама справляется с инфекцией.
Через какое время после заражения появляются симптомы гепатита A?
В среднем первые признаки заболевания появляются через 30 дней (инкубационный период при гепатите А составляет от 15 до 50 дней).
По каким признакам можно заподозрить гепатит А?
Если беспокоит плохое самочувствие, температура и при этом значительно темнеет моча (цвет становится похожим на крепко заваренный черный чай и еще сильно пенится), то можно предполагать гепатит А. Обратитесь к врачу!
Каковы типичные симптомы при гепатите А?
Можно ожидать появления лихорадки, сопровождающейся диспептическим синдромом (тошнота, рвота, тяжесть в области желудка и правом подреберье), слабость, через несколько дней темнеет моча, желтеют склеры, кожа, обесцвечивается кал (желтуха). После появления желтухи общее состояние немного улучшается.
Какие еще заболевания проявляются так же?
Все острые гепатиты любого происхождения.
Какие анализы показывают, есть ли у человека гепатит А?
Наличие в крови человека антител к гепатиту А, относящихся к иммуноглобулинам класса М (anti – HAV IgM). Эти антитела обнаруживаются только в острый период, при выздоровлении их титр (содержание) снижается.
Как врач ставит диагноз гепатита А?
Чтобы поставить диагноз гепатита А, нужно выяcнить эпидемиологический анамнез: где человек был в течение последнего месяца, чем питался, какую воду пил, не контактировал ли с больными желтухой и т.п.
Затем врач внимательно, при дневном свете осматривает пациента, отмечает
- признаки интоксикации (общее состояние, самочувствие)
- диспепсии (расстройство пищеварения)
- наличие лихорадки (повышение температуры, пот, озноб)
- желтухи (кожа, язык, глаза).
Врач оценивает состояние разных органов и систем по общепринятой методике. При пальпации (ощупывание живота) может обнаружить увеличение печени. Отмечает цвет мочи и кала.
Затем изучает результаты анализов (общий анализ крови, биохимический анализ крови, анализ на маркеры вирусных гепатитов , коагулограмма, общий анализ мочи). При обнаружении антител к гепатиту А (anti – HAV IgM) на фоне выраженных изменений печеночных проб диагноз не вызывает сомнений.
Можно ли вылечить гепатит А?
Организм при легком и среднетяжелом течении заболевания справляется с инфекцией сам. Лечение направлено на снижение концентрации токсинов и обеспечение печеночных клеток энергией и материалом для восстановления. Поэтому вводят дезитоксикационные растворы, глюкозу, витамины, гепатопротекторы. Противовирусное лечение не проводится. В тяжелых случаях принципы терапии остаются теми же, но объем симптоматической терапии больше.
Каковы современные методы лечения гепатита А?
Какие препараты используются в лечении сегодня?
Вводят дезинтоксикационные растворы, растворы глюкозы и витаминов, гепатопротекторы (препараты, защищающие клетки печени).
Каков прогноз после лечения? Восстановится ли функция печени?
Прогноз благоприятный, функции печени обычно восстанавливаются полностью.
Нужна ли диета и особый образ жизни во время заболевания и после него?
В острый период необходимо придерживаться диеты в объеме 5 стола по Певзнеру, соблюдается физический и психический покой.
Как можно избежать заражения гепатитом А во время путешествий?
Любой человек, путешествующий в регионы и страны, где инфекция гепатит А часто встречается, должен избегать следующего:
- Льда для напитков и небутилированной воды
- Моллюсков, не прошедших кулинарной обработки
- Не прошедших кулинарную обработку или неочищенных овощей и фруктов
- Еды от уличных торговцев
- Салатов (у них нет термической обработки)
Как защититься от гепатита А?
Вакцины и вакцина 
ция против вируса гепатита А
Сегодня созданы достаточно эффективные вакцины, защищающие от гепатита А.
Эти вакцины предст авляют собой убитые вирусы гепатита А и обладают высокой иммуногенностью. Вакцина вводится двукратно с интервалом 6-12 месяцев. После введения первой дозы вакцины антитела к виру су гепатита А у большинства вакцинированных появляются через 2 недели.
В России используются следующие вакцинные препараты: Хаврикс 1440 и Хаврикс 720 (детская), производства Бельгии; Аваксим (Франция), ГЕП-А-ин-ВАК (Россия).
Насколько вакцина защищает от гепатита А?
Введение вакцины стимулирует выработку антител в высоком титре, что надежно защищает от инфицирования гепатитом А как детей, так и взрослых.
Длительность защиты с помощью вакцинации не менее 6-10 лет.
Кому нужно делать прививку от гепатита А?
Прививки от гепатита А показаны детям и взрослым, ранее не болевшим гепатитом А, а также людям с повышенным риском инфицирования.
- направляющиеся в районы с высоким уровнем передачи гепатита А (туристы, военнослужащие и т.д.)
- медицинский персонал инфекционных отделений
- воспитатели и персонал детских дошкольных учреждений
- работники общественного питания и водоснабжения.
Что делать, если этот рекомендованный срок прошел? Начинать вакцинацию заново?
Рекомендованный интервал между первой и второй прививками против гепатита А составляет 6-12 или 6-18 месяцев. Если вторая прививка не введена в эти рекомендованные сроки (просрочена), то она вводится в ближайшее возможное время. Не существует рекомендаций о начале вакцинации заново. Первая прививка не пропадает. Но если затянуть введение второй прививки на несколько лет, первая прививка может уже не обеспечивать защиты. Долговременную защиту против ГА обеспечивают две прививки.
Анализы на напряженность иммунитета делать не нужно, нужно просто ввести вторую прививку.
Вырабатывается ли защитный иммунитет пожизненно?
После двукратной вакцинации у большинства привитых иммунитет сохраняется не менее 20 лет.
О пожизненном иммунитете пока не говорят, т.к. сама вакцина используется немногим более 20 лет, срок наблюдения пока не сходен со сроком жизни человека.
Читайте также:


