Окраска вирусов по морозову
Как известно, вирусы не могут быть рассмотрены в световом микроскопе. Поэтому изучению в обычном микроскопе подвергают включения, или ткани, пораженные вирусом. Изучение изменений, происходящих в тканях, проводят с помощью методов и приемов гистологического исследования, которые рассматриваются в соответствующих руководствах.
Препараты для микроскопии элементарных телец и включений готовят из мазков и отпечатков органов и тканей.
Предметные стекла готовят, как указано выше.
Приготовленные мазки немедленно фиксируют. С этой целью применяют простые и сложные фиксаторы. Среди простых чаще других употребляют метиловый спирт, смесь этилового (абсолютного) спирта и эфира (поровну), ацетон.
Среди сложных применяют:
1) смесь Дюбоска — Бразиля — Буэна: пикриновой кислоты 1 г, продажного (40%) формалина 60 мл, спирта (80°) 150 мл и ледяной уксусной кислоты 15 мл;
2) сулемовые смеси:
а) Шаудина: 2 части насыщенного раствора сулемы и 1 часть абсолютного спирта;
б) Ценкера: сулемы 5 г, двухромовокислого калия 2,5 г, сернокислого натрия 1 г, ледяной уксусной кислоты 5 мл, дистиллированной воды 100 мл. Уксусную кислоту добавляют в смесь перед употреблением;
в) Хелли — Максимова: сулемы 5 г, двухромовокислого калия 2,5 г. неоазведенного продажного формалина 10 мл, 2% раствора осмиевой кислоты 10 мл, дистиллированной воды 100 мл.
Формалин и осмиевую кислоту добавляют в смесь перед употреблением.
Из методов окраски распространены следующие.
Окраска по Романовскому.
Высушенные на воздухе препараты без фиксации опускают на 1—2 минуты в раствор неразведенного красителя Романовского. Затем их промывают дистиллированной водой, высушивают на воздухе и микроскопируют с иммерсионной системой.
Элементарные тельца, окрашиваемые этим способом, имеют синий цвет на голубом фоне препарата.
Окраска по Муромцеву.
Влажные мазки или отпечатки фиксируют 1—2 часа в этиловом или метиловом спирте комнатной температуры или 15—20 минут в спирте, подогретом до 50—70". После промывания дистиллированной водой красят 5—10 минут синькой Мансона,разведенной в 40 раз.
Синька Мансона: в 100 мл кипящей воды растворить 5—8 г химически чистой буры, добавить 2 г метиленового синего. Окрашенный препарат, не промывая, дифференцируют 5—10 минут в водном растворе танина (5—10%). После приобретения препаратом голубоватого оттенка его промывают дистиллированной водой и подсушивают фильтровальной бумагой. Препарат проводят через абсолютный спирт или 50% смесь абсолютного спирта с ацетоном, после чего он готов для микроскопии.
В окрашенном этим способом препарате фон и цитоплазма клеток бледно-голубые, тельца Бабеша — Негри резко очерчены, фиолетовые с розовым оттенком, ядра синие, ядрышки темно-синие, эритроциты оранжево-красные.
Окраска по Морозову.
Приготовление реактивов и порядок окраски см (Серебрение по Морозову). При окраске этим методом элементарные тельца имеют вид темно-коричневых, почти черных зерен на светло-коричневом фоне.
Окраска по Селлеру.
Влажный мазок или отпечаток без фиксации 10 секунд окрашивают смесью из насыщенных растворов в метиловом спирте основного фуксина (3—5 мл) и метиленового синего (15 мл) и чистого метилового спирта (25 мл). Промывают проточной водой, сушат на воздухе, и препарат готов для микроскопии.
Тельца Бабеша — Негри пурпурно-красные, цитоплазма ядра и ядрышка синяя, эритроциты кирпично-красные.
Окраска по Пигаревскому.
Препарат, высушенный на воздухе в течение 10 минут и нефиксированный, окрашивают 1 минуту смесью, состоящей из насыщенных растворов метилового зеленого (3,2 мл), пиронина (6 мл), оранжевого Ж (1 мл) и дистиллированной воды (75 мл).
После промывания проточной водой дальнейшая окраска, как по Селлеру (см. выше).
При микроскопии протоплазма клеток сиреневого цвета, цитоплазматические включения ярко-красные.
Окраска по Павловскому.
Препараты окрашивают в течение 3—5 секунд красителем, приготовленным из 10 мл дистиллированной воды, 1 капли насыщенного спиртового раствора основного фуксина и 8 капель насыщенного спиртового или водного раствора метиленового синего.
Краситель смывают проточной водой и препараты высушивают на воздухе.
 | Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 |

Задание: Поставить биопробу и произвести вирусоскопию.
Оборудование и материалы: Световые микроскопы, предметные стекла, спиртовая горелка, вирусосодержащий материал, реактивы для окрашивания по методу Морозова, банки с дез. раствором, дистиллированная вода, таблицы.
Рис. 19 Макет вириона оспы.
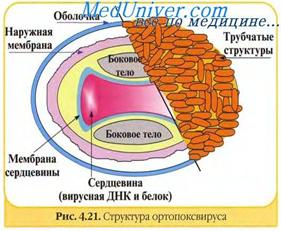
Содержание занятия. Вирионы оспы относятся к крупным вирусам, кирпичевидной или овоидной формы. Их размеры находятся в пределах 170 – 250 x 300 - 325 нм. Они содержат двухцепочную ДНК, представляющую гантелеобразный нуклеоид, покрытый трехслойной оболочкой. На его противоположных сторонах находятся боковые тела. На наружной оболочке располагаются отростки, придающие поверхности вириона характерный рисунок. Вирусы оспы содержат фермент РНК-полимеразу и обший нуклепротеидный антиген.
Оспа овец и коз — острая контагиозная болезнь, протекающая с признаками папулезно-пустулезных поражений кожи. Вирус, вызывающий оспу у овец, непатогенен для коз и наоборот.
Оспа птиц. Данную болезнь вызывают несколько самостоятельных вирусов оспы кур, оспы голубей, оспы индеек, оспы канареек и оспы скворцов. Оспа у кур проявляется в двух клинических формах: кожной и дифтеритической. В последнем случае преимущественно поражаются слизистые оболочки ротовой полости, носа и коньюктива.
Взятие материала для диагностических исследований. Содержимое везикул. Пораженную поверхность кожи протирают ватным тампоном, смоченным спиртом. Везикулу прокалывают тонко оттянутым капилляром пастеровской пипетки, которую наклоняют для обеспечения сбора жидкости. Папулы и корочки. Их соскабливают скальпелем и собирают пинцетом. Мазки из свежих везикул. Везикулы осторожно срезают лезвием безопасной бритвы и поверхностью среза на предметном стекле делают отпечатки, затем высушивают па воздухе. При диагностике оспы кур направляют голову, имеющую характерные признаки поражения.
Порядок исследования при оспе овец:
2. Обнаружение специфического антигена вирусов оспы методом РИФ и РДП.
3. Биопроба на неиммунной молодой овце. В этом случае вируссодержащую суспензию готовят общепринятым способом, которую в дозе 0.1—0.15 мл вводят внутрикожно в бесшерстную поверхносгь хвоста и ведут наблюдение в течение 10 дней. В положительном случае на месте инъекции развивается характерный оспенный процесс (розеола, папула, везикула, пустула, некроз). Специфичность биопробы подтверждают путем обнаружения элементарных телец Борреля.
Порядок исследования при оспе кур:
2. Выделение вирусов оспы путем заражения КЭ на ХАО и идентификация в РДП.
3. Биопроба на цыплятах. Заражение цыплят производят на скарифицированную кожу гребня, сережек и в перьевые фолликулы голени. В положительном случае на 5—7 день появляются характерные оспенные поражения. Методом вирусоскопии удается обнаружить элементарные тельца.
Обнаружение вирионов оспы методом световой микроскопии (вирусоскопия).
С помощью светового микроскопа могут быть обнаружены только крупные вирионы, размеры которых превышают 200 нм. Хотя они и лежат в пределах разрешающей способности, но видеть их без специальных методов обработки не удается. Для обнаружения вирионов оспы (элементарных телец) применяют различные методы окраски препаратов, позволяющих искусственно увеличить вирусную частицу и повысить контрастность микрокартины. Лучшим из них является окраска препаратов аммиачным серебром по Морозову. Данный метод основан на последовательном использовании трех реактивов.
Реактив № 1 (фиксатор - жидкость Руге): 1 мл ледяной уксусной кислоты, 2 мл 40%-ного формальдегида, 100 мл дистиллированной воды.
Реактив № 2 (протравитель): 5 г танина, 100 мл дистиллированной воды, 1 мл жидкой карболовой кислоты.
Реактив № 3 (краситель): 5 г азотнокислого серебра растворяют в 100 мл дистиллированной воды и 20 мл отливают в другой сосуд, а к оставшимся 80 мл раствора по каплям добавляют 25%-ный раствор аммиака, пока не растворится осадок до легкой опалесценции. Если аммиака окажется много, то в этом случае добавляют по каплям раствор азотнокислого серебра до нужной концентрации. Для окраски препаратов оспы используют разведенный раствор 1:10.
Мазки высушивают на воздухе и обрабатывают реактивом № 1 в течение 1.5- 2 мин., затем промывают водой, наносят реактив № 2 и подогревают на легком пламени спиртовки до отхождения паров — 1 мин. Препарат тщательно промывают водой и наносят реактив № 3, подогревают до появления темно-коричневой окраски (1—2 мин.), снова промывают водой и высушивают на воздухе.
В положительном случае на желтом фоне обнаруживают мелкие округло-овальной формы темно-коричневые тельца, лежащие группами, рядами или скоплениями, но не одиночно.
1 Морфология и структура вирусов оспы.
2 На каком принципе основан вирусоскопический метод?
3 Как проявляется оспа у овец и кур?
4 Как проводят биопробу при оспе овец?
5 Как проводят биопробу при оспе кур?
6 Культивирование и выделение вируса оспы кур.
2.2 Тема: Лабораторная диагностика бешенства
Бешенство — острая инфекционная болезнь, протекающая с тяжелым поражением нервной системы, как правило, с летальным исходом. Восприимчивы человек и все млекопитающие животные.
Бешенство распространено повсеместно. Возбудителя инфекции передают собаки, кошки, дикие грызуны и хищники, а также кровососущие летучие мыши-вампиры.
Продолжительность инкубационного периода зависит от места и силы укуса, количества и вирулентности попавшего в рану вируса, резистентности покусанного животного. Инкубационный период длится от 1—3 нед до года и даже более.
Болезнь протекает остро. Клинические признаки ее в основном одинаковы у всех животных, но наиболее типичны они у собак, у которых может наблюдаться как буйное, так и тихое (паралитическое) течение болезни. У крупного рогатого скота бешенство может протекать атипично (потеря аппетита, атония рубца, паралич глотки, слюнотечение). Стадии возбуждения может не быть.
Патологоанатомические изменения неспецифичны. У мясоедных (в основном у собак) в желудке можно обнаружить инородные предметы.
Вирус бешенства обладает выраженной нейропробазией. Проникая с периферии (место укуса) по нервным стволам в центральную нервную систему центростремительно, он распространяется в организме центробежно по периферическим нервам и попадает в разные органы, включая слюнные железы.
Вирус относится к семейству Rhabdoviridae, роду Lyssavirus. Вирионы имеют форму стержня с обрубленным концом. Вирион вируса — РНК-содержащий со спиральным типом симметрии, имеет липопротеидную оболочку. Низкие температуры консервируют вирус. Температура 60 °С убивает его через 5—10 мин, солнечный свет — за 5—7 дней. Растворы формалина, фенола, соляной кислоты (5%-ные) инактивируют вирус за 5—10 мин.
Вирион вируса бешенства содержит гликопротеидный (наружный) и нуклеокапсидный (внутренний) антигены. Гликопротеидный антиген индуцирует образование вируснейтрализующих антител, а нуклеокапсидный — комплементсвязывающих и преципитирующих антител.
В организме вирус локализуется главным образом в центральной нервной системе, а также в слюнных железах и слюне.
Культивируется на мышах, кроликах, морских свинках и других животных, а также в первичных культурах клеток (почки хомячка, эмбриона овец, телят и др.) и перевиваемых клетках. Размножение вируса в культурах клеток не всегда проявляется ЦПД. К вирусу бешенства после предварительной адаптации восприимчивы и куриные эмбрионы. Вирус индуцирует образование цитоплазматических телец-включений, которые чаще всего обнаруживают в клетках аммонова рога, мозжечка, коры головного мозга.
Источником инфекции являются больные животные. Они передают вирус во время укуса. Плотоядные животные могут заражаться при поедании головного и спинного мозга погибших от бешенства животных. Доказана возможность заражения бешенством аэрогенным путем (в местах, где имеются летучие мыши). До 60-х годов основным источником распространения бешенства были собаки и кошки, позднее лисицы, волки, корсаки и другие дикие животные.
Диагноз на бешенство ставят на основании эпизоотологических, клинических данных и результатов лабораторных исследований, имеющих решающее значение.
При работе с больными животными и инфекционным материалом необходимо строго соблюдать меры личной безопасности: надевать резиновые перчатки, халаты с нарукавниками, резиновый или полиэтиленовый фартук, резиновые сапоги, защитные очки, защитную маску на лицо.
Вскрывать подозрительных на заболевание бешенством животных в полевых условиях запрещено.
Получение пат. материала. Для исследования на бешенство направляют в лабораторию свежие трупы мелких животных целиком, а от крупных и средних животных — голову с двумя первыми шейными позвонками. Трупы мелких животных перед отправкой на исследование обрабатывают инсектицидами.
Патологический материал упаковывают в пластмассовые мешки, вкладывают в плотно закрывающиеся ящики с влагопоглощающей прокладкой, пропитанной дезинфектантом. Материал и сопроводительное письмо, в котором указаны отправитель и его адрес, вид животного, анамнестические данные и обоснование подозрений в заболевании животного бешенством, дата и подпись врача.
Лабораторная диагностика. Она включает: обнаружение вирусного антигена в РИФ и РДП, телец Бабеша-Негри и биопробы на белых мышах.
РИФ. Для данной реакции биопромышленность выпускает флуоресцирующий антирабический гамма-глобулин.
Методика постановки РИФ. На обезжиренных предметных стеклах готовят тонкие отпечатки или мазки из различных отделов головного мозга левой и правой стороны (аммонов рог, кора полушарий, мозжечок, продолговатый мозг). Готовят не менее двух препаратов каждого отдела мозга. Можно также исследовать спинной мозг, подчелюстные, слюнные железы. Для контроля делают препараты из мозга здорового животного (обычно белой мыши).
ДНК-содержащие вирусы
Глава 46. Возбудитель натуральной оспы
Семейство Poxviridae включает несколько родов, имеющих разнообразных хозяев. Патогенным для человека является вирус натуральной оспы.
Заболевание оспой известно с незапамятных времен (около 3000 лет до н. э.) и распространено оно было во всех странах мира.
Один из древних историков писал: "Никакой народ, никакая раса, ни звание, ни возраст, ни пол не щадились оспой. Все трепетало перед ней". Оспа страшна своей контагиозностью. В Германии в XVIII веке от оспы погибло 80 тыс. человек. От оспы умерли русский царь Петр II, австрийский император Иосиф, французский король Людовик XIV, английская королева Анна, знаменитая русская актриса Комиссаржевская и др.
Нам сейчас трудно представить себе ту сокрушительную силу, с которой орудовал вирус оспы. Но этот бич человечества был сломлен наукой. Прекратились эпидемии оспы.
И за последние несколько лет не было зарегистрировано ни одного случая оспы во всем мире.
Этиология оспы была установлена к концу XIX века. В 1892 г. Гварниери в гистологических срезах, сделанных и роговицы глаз кролика, зараженного оспенным материалом, обнаружил шаровидные и серповидные включения величиной от 3-4 до 10 мкм, окрашивающиеся по Романовскому - Гимзе в красный цвет. Эти включения были названы тельцами Гварниери. А в 1906 г. в содержимом оспенных пустул Пашен обнаружил оспенные корпускулы, в препаратах, обработанных методом серебрения по Морозову. Эти корпускулы были названы тельцами Пашена - Морозова.
Морфологическая структура. Вирус оспы крупный, размером 300-350 нм, кубоидальной формы. На ультрасрезах оспенных вирионов обнаружена липопротеидная оболочка, под ней вироплазма, в которой содержится нуклеокапсид. ДНК у вируса оспы - двунитчатая. Из нуклеокапсида вириона выделены некоторые ферменты.
Культивирование. Вирус натуральной оспы хорошо развивается в куриных эмбрионах на хорион-аллантоисной оболочке. Репродукция его характеризуется образованием на оболочке белых, плотных точечных бляшек с блестящей поверхностью, величиной около 1 мм.
Вирус можно также культивировать на первичных и перевиваемых клеточных культурах человека и животных. Здесь рост характеризуется цитопатическим действием (дегенерацией клеток через 48-72 ч).
Антигенная структура. У вируса оспы обнаружено несколько антигенов: растворимые (L-термолабильный и S-термостабильный), нуклеопротеидный NP-антиген. Вирусы оспы имеют общие антигены с вирусом оспенной вакцины и эритроцитами человека группы А и АВ.
Устойчивость к факторам окружающей среды. При температуре 100° С вирусы погибают моментально. Температура 60° С губит их через час. Низкие температуры и высушивание вирусы натуральной оспы переносят хорошо - в оспенных корочках сохраняются длительно. Дезинфицирующие растворы (30% хлорамин, лизол) инактивируют вирусы оспы через 30 мин. К фенолу и эфиру они более устойчивы, а в 50% глицерине вирусы оспы сохраняются месяцами.
Восприимчивость животных. К вирусу оспы чувствителен мелкий и крупный рогатый скот. В экспериментальных условиях легко заражаются обезьяны, морские свинки, кролики и др. Однако воспроизвести заболевание, сходное по клинике с болезнью человека, можно только у обезьян.
У новорожденных белых мышей вирус вызывает оспенный энцефалит.
Источники инфекции. Больные люди.
Пути передачи. Воздушно-капельный и воздушно-пылевой (вирус передается при кашле, разговоре, через посуду, а также через пылевые частицы, находящиеся на одежде).
Патогенез. Вирус оспы проникает через слизистую оболочку дыхательных путей и через кожные покровы. Проникнув в организм, вирусы локализуются в регионарных лимфатических узлах. Размножившись там, они попадают в кровь, обусловливая вирусемию. Вторичная репродукция (размножение) происходит в лимфоидной ткани и сопровождается клиническими проявлениями заболевания: высокой температурой, головной болью, потерей сознания и т. д. Обладая дермотропными свойствами, вирусы попадают в эпидермис. На коже и слизистых оболочках образуются папулы, везикулы и пустулы. Оспенные папулы характеризуются прозрачным содержимым и имеют вид жемчужин с перламутровым блеском. На месте появления пустул образуется некроз, после заживления которого остаются рубцы. Образование рубцов на слизистой глаз приводит к слепоте (в 25% случаев). Процент смертности при оспе велик, при геморрагической форме - 100%. При этой форме пустулы наполняются кровью - черная оспа.
Встречаются легкие формы оспы, когда заболевание протекает без температуры и сыпи.
Иммунитет. У переболевших людей иммунитет пожизненный. Обусловливается он вируснейтрализующими, гемагглютинирующимися и комплементсвязывающими антителами. Искусственная иммунизация с последующей ревакцинацией дает стойкий иммунитет. Считают, что интерферон также является фактором защиты.
Профилактика. Ранняя диагностика, изоляция, дезинфекция, предупреждение завоза оспы из других стран, карантин и т. д.
Специфическая профилактика. В борьбе с натуральной оспой большое значение имеет специфическая профилактика. За много лет до нашей эры на востоке существовали разные методы борьбы с оспой. В Индии, Иране - растертые корочки из пустул больных легкой формой втирали в кожу здоровых, а в Китае наносили на слизистые оболочки носа.
В 1796 г. английский врач Э. Дженнер после длительных наблюдений использовал содержимое пустул коровьей оспы для вакцинации людей. Отсюда название - вакцина (от лат. vacca - корова).
Вакциной, приготовленной таким методом, пользовались длительное время. Затем был разработан метод получения ововакцины (вирус накапливали в курином эмбрионе). Этот метод удобнее для изготовления и экономнее.
В настоящее время вакцину готовят из вируса, выращенного в культуре клеток.
В марте 1919 г. В. И. Лениным был подписан декрет об обязательном оспопрививании. После проведения массовой иммунизации оспа в СССР была ликвидирована.
В 1958 г. по инициативе СССР на XI Ассамблее ВОЗ было принято решение о ликвидации оспы во всем мире путем массовой вакцинации. В результате за последние годы не было зарегистрировано ни одного случая заболевания оспой в мире и в 1981 г. по рекомендации ВОЗ обязательная прививка против оспы была отменена.
Цель исследования: выявление возбудителя оспы. Работа с вирусом оспы проводится в строго режимных условиях (см. "Особо опасные инфекции").
1. Содержимое папул, везикул, пустул.
2. Отделяемое слизистой оболочки носоглотки.
3. Кровь (с 5-го дня болезни) берут для выявления специфических антител.

Способы сбора материала
1. Метод иммунофлюоресценции (экспресс-диагностика) (см. главу 12).
2. Реакция РСК, РТГА и РНГА (см. главу 12).
3. Выделение вируса в куриных эмбрионах и культуре клеток Hela, Нер-2.
4. Обнаружение телец Гварниери в зараженных клетках.
5. Обнаружение телец Пашена в содержимом везикул (окраска по Морозову).
1. Какова величина и структура вириона оспы?
2. Каковы основные методы культивирования вируса оспы?
3. Патогенез натуральной оспы.
4. Иммунитет и специфическая профилактика? Кем и когда был подписан первый декрет об обязательной прививке против оспы?
5. Каковы основные методы диагностики оспы?
Лабораторные исследования животных. Методы проведения
Заведующая диагностическим отделом
городской ветеринарной лаборатории
Рощина Р.В.
Реакция иммунофлуоресценции применяется для экспресс-диагностики многих заболеваний, в частности бешенства. Сущность метода: мазки-отпечатки головного мозга обрабатываются флюоресцирующим глобулином, содержащим связанные с люминесцентной краской антитела к вирусу бешенства . Если головной мозг поражен вирусом бешенства, то антитела связываются с антигеном вируса бешенства и образовавшийся комплекс антиген-антитело-люминесцентная краска имеет специфическое свечение.
Из каждого отдела головного мозга (аммонова рога, мозжечка, коры больших полушарий и продолговатого мозга) готовят по два препарата - мазка-отпечатка.
Не допускаются для исследования пробы, консервированные глицерином, фиксированные этиловым спиртом, формалином и другими средствами, вызывающими денатурацию и разрушение антигенов или создающими дополнительный ("свой") фон свечения.
- Препараты высушивают на воздухе и фиксируют в охлажденном ацетоне при плюс 4 или минус 12 С в течение 4-12 часов. Затем препараты извлекают из ацетона, высушивают на воздухе 10-15 минут и помещают их во влажную камеру (чашки Петри с увлажненным дном).
- Диагностический антирабический флуоресцирующий иммуноглобулин (ДАФИ) в рабочем разведении наносят равномерно на всю поверхность препарата при помощи пипетки (примерно 0,1мл на один препарат), закрывают камеру с препаратами, помещают в термостат и выдерживают 30 минут при 37 С. Затем предметные стекла с препаратом троекратно промывают, погружая их каждый раз на 10 минут в сосуд, наполненный фосфатным буфером рН 7,4 , помывают дистиллированной водой и высушивают на воздухе. На окрашенные препараты наносят иммерсионное нефлуоресцирующее масло.
- Подготовленне препараты просматирвают под люминесцентным микроскопом с иммерсионной системой.
- При положительных результатах исследования в препаратах, содержащих антиген бешенства, обнаруживают разной величины и формы ярко светящиеся желто-зеленым светом гранулы в нейронах и вне клеток. Размер их колеблется от едва заметных в виде песчинок образований до 15-20 мм.
Не пораженная вирусом бешенства мозговая нервная ткань светится тусклым серовато-желтым или зеленоватым светом.
Метод подавления иммунофлуоресценции
Сущность метода заключается в способности рабического антигена, связанного с нефлуоресцирующими антителами, вторично не входить в соединение с флуоресцирующим специфическим конъюгатом. Это свойство используется для доказательства специфичности свечения комплекса "антиген-антитело" при исследовании препаратов, предварительно не обрабатываемых нефлуоресцирующими антителами.
- На фиксированные препараты, приготовленные из исследуемых участков головного мозга, наносят пипеткой 5% антирабический нефлуоресцирующий моноспецифический иммуноглобулин, выдерживают их в течение 30 мин во влажной камере в термостате при 37С. Затем преператы промывают двукратно нейтральным физиологическим раствором и окрашивают ДАФИ.
- Препараты просматривают под люминесцентным микроскопом с иммерсионной системой.
- В препаратах, содержащих антиген вируса бешенства, предварительно обработанных нефлуоресцирующим, а затем флуоресцирующим иммуноглобулином, свечения не должно быть, а в препаратах, ранее обработанных только флуоресцирующим иммуноглобулином наблюдают специфическое свечение.
Окраска по Муромцеву
- Влажные мазки фиксируют этиловым или метиловым спиртом, или спирт-эфиром поровну, или ацетоном в течение 1-2 часов.
- Промывают дистиллированной водой.
- Красят 5-10 минут синькой Мансона в разведении 1:40.
- Сливают краску.
- Дифференцируют 10% водным раствором танина 8-10 минут (до появления голубоватой окраски).
- Промывают водой.
- Высушивают фильтровальной бумагой.
Окрашенный мазок имеет светло-голубой фон, при этом ядра нервных клеток окрашиваются в синий цвет, а тельца Бабеша-Негри – в бледно-фиолетовый с темными включениями.
Окраска по Селлерсу
На приготовленный влажный мазок наносят (4-5 сек) смесь реактива А (метиленовый синий – 2г, метиловый спирт без ацетона – 100 мл) и реактива В (основной фуксин 0,5 г, этиловый спирт без ацетона 100 мл).
Рабочий раствор красителя состоит из 25 мл метилового спирта, 15 мл реактива А , 2-4 мл реактива В. После окраски препарат промывают проточной водой и высушивают.
В окрашенном мазке цитоплазма нейронов ярко-синяя, ядрышки темно-синие, эритроциты кирпично-красные, тельца Бабеша-Негри – с отчетливой базофильной структурой.
Заведующая диагностическим отделом
городской ветеринарной лаборатории
Рощина Р.В.
Жгутики бактерий очень тонки и легко отрываются. Поэтому обнаружить их можно только при специальной окраске или с помощью электронного микроскопа.
Выявить жгутики у бактерий, применив обычные способы окраски анилиновыми красителями невозможно.
Жгутики, как правило, становятся видимы, если препарат предварительно обработать протравой, а потом окрасить. Протравленный препарат легче воспринимает окраску, но самое главное то, что жгутики при осаждении на них протравы увеличиваются и становятся видимыми при микроскопировании.
Существуют разные способы окраски жгутиков, но в каждом отдельном случае в зависимости от индивидуальных свойств микробов приходится выбирать тот или иной способ.
Для успешной окраски жгутиков должны соблюдаться следующие условия:
1. Чистота предметных и покровных стекол должна быть идеальной.
2. Препарат должен готовиться из свежей агаровой суспензии культуры не старше суточной, а для некоторых видов (вибрион, сенная палочка) не старше 12 часов. Часть материала, взятую из посевной черты (ближе к конденсационной воде), где больше влаги переносят в пробирку с 1 – 2 мл стерильной водопроводной воды. Пробирки выдерживают 30 60 минут при комнатной температуре, затем взвесь бактерий переносится в каплю стерильной водопроводной воды или физиологического раствора, нанесенную на покровное стекло. При распределении материала на покровном стеклышке, надо соблюдать осторожность, чтобы механически не повредить жгутики инее оторвать их от тела бактерий.
Мазок должен быть тонким, чтобы особи могли расположиться изолировано друг от друга.
Воду на стекле следует распределять тонким слоем, чтобы ускорить высыхание препарата и уменьшить потерю жгутиков.
Наиболее часто для окрашивания жгутиков используют способ Леффлера (Loffler). Методика окраски:
1. На высушенный и зафиксированный мазок наливают протраву в таком количестве, чтобы покрыть всю поверхность покровного стеклышка, и выдерживают 3 – 5 минут при комнатной температуре.
2. По истечении указанного времени препарат осторожно и тщательно промывают проточной водой.
3. На препарат наносят раствор фуксина (1 часть насыщенного спиртового раствора фуксина на 10 частей воды) и препарат прогревают над пламенем до появления пара.
4. Препарат промывают водой и микроскопируют.
Приготовление протравы для выявления жгутиков бактерий:
12г танина растворяют при нагревании в 48 мл воды и к этому раствору прибавляют 30 мл насыщенного раствора фуксина в 95% этиловом спирте. Раствор отфильтровывают и хранят в стеклянной емкости с притертой пробкой. Протрава готова к употреблению через несколько дней после приготовления и может сохраняться в течение нескольких месяцев.
Для обнаружения жгутиков у простейших препараты можно окрашивать простым способом, используя метиловый синий, раствор Люголя или сложным методом по Романовскому – Гимза.
Капсулы не обладают выраженным сродством к основным красителям, поэтому для обнаружения капсул применяют различные способы приготовления микропрепаратов и их окраски, учитывая особенности образования и сохранения капсул у разных видов бактерий.
Для обнаружения капсулы необходимо наличие окрашенного внутри капсулы фона и окрашенного наружного фона.
Внутренний фон представлен окрашенной микробной клеткой, находящейся внутри капсулы. А наружный фон, окружающий капсулу, может быть естественным или искусственным.
Если микроб сохраняет капсулу постоянно, т.е. не только внутри макроорганизма, но и на питательной среде (клебсиеллы), то препарат для обнаружения капсул можно приготовить из культуры, выращенной in vitro на питательной среде. И в таком случае наружный фон создается искусственно.
Если микроб образует и сохраняет капсулу только внутри макроорганизма (возбудители сибирской язвы, чумы, пневмококки), то в таком случае делается мазок – отпечаток из пораженного органа погибшего макроорганизма (из печени, селезенки, лимфатических узлов) или из мокроты, содержимого бубона, крови. Наружный фон капсулы будет представлен тканевыми клетками.
Микропрепарат из культуры клебсиелл для обнаружения у них капсулы можно окрасить по методу Бурри – Гинса:
1. На чистое предметное стекло наносится небольшая капля черной туши и капля взвеси суточной агаровой культуры капсульных бактерий. Смесь осторожно перемешивается петлей , после чего другим предметным стеклом делается мазок, подобно мазку крови.
2. После подсушивания на воздухе и фиксации в пламени горелки препарат докрашивают в течение 2 – 3 минут карболовым фуксином Циля, разбавленным дистиллированной водой 1:1.
3. По окончании препарат осторожно промывается струей холодной воды, высушивается и микроскопируется. На темном тушевом фоне будут видны окрашенные микробные клетки окруженные бесцветной капсулой. При отсутствии капсулы, к клетке окрашенной фуксином, черный фон примыкает вплотную.
В том случае, если микропрепарат готовится из исследуемого материала, мазок может быть окрашен одним анилиновым красителем, по методу Грамма, по методу Романовскго – Гимза. В каждом из этих трех споосбов окраски на фоне окрашенных тканевых клеток, будет видна бесцветная капсула, окружающая окрашенную микробную клетку. Обнаружение спор.
Благодаря толщине свое оболочки и плотности содержимого, споры остаются неокрашенными при обработке препарата анилиновыми красителями простым методом или сложным по Граму.
При окраске по Граму или по Леффлеру спора внутри окрашенной цитоплазмы микробной клетки выглядит как зернышко круглой или овальной формы, сильно преломляющее свет.
Существует несколько методов окраски спор (по Циль – Нильсену, по Ганзену, по Ожешко и др.) позволяющих достигнуть контрастной окраски спор в цитоплазме.
Методика окраски микропрепарата:
1) На фиксированный препарат накладывается полоска фильтровальной бумаги (для защиты препарата от оседающих кристаллов красителя) и на нее наливается карболовый фуксин Циля. Препарат осторожно прогревается в течение 3 – 4 минут над пламенем горелки. По мере испарения жидкости краситель добавляется.
2) Фильтровальная бумага снимается и на мазок наносится 2 – 3 капли 5% раствора кислоты (серной, соляной, азотной или уксусной) на 30 секунд.
3) Препарат тщательно промывается струей холодной воды и высушивается.
4) Докрашивается раствором метиленовой сини Леффлера в течение 1 – 2 минут.
5) Препарат промывается струей воды, высушивается и микроскопируется. На голубом фоне цитоплазмы видны сиренево – красные споры.
Этот метод позволяет обнаружить споры не только в процессе их формирования внутри клетки, но и после того как сформированная спора высыпалась из разрушившейся микробной клетки.
Приготовление карболового фуксина Циля:
10 мл. насыщенного спиртового раствора фуксина растворяют в 100 мл 5% раствора карболовой кислоты.
Зерна волютина (запасные вещества полифосфатной природы) можно обнаружить в клетках многих микроорганизмов.
У бактерий и актиномицетов гранулы волютина располагаются в цитоплазме, у дрожжей и грибов – в вакуолях. Как правило, зерен волютина больше в молодых клетках.
В неокрашенном состоянии крупные зерна волютина выделяются от остальной плазмы большей светопреломляемостью.. Однако лучше наличие зерен волютина определяется в окрашенных препаратах. Для обнаружения зерен волютина применяется окраска метиловой синью по Леффлеру. Зерна волютина при этом окрашиваются в сине – фиолетовый цвет, а протоплазма – в голубой.
Дифференциальная окраска зерен волютина может быть достигнута различными способами окраски, в том числе и способом Нейссера (Neisser). Нейссер разработал и предложил для выявления зерен волютина в клетках дифтерийных бактерий.
При окраске по способу Нейссера зерна волютина окрашиваются в синий или темно – коричневый цвет, а протоплазма – в светло – коричневый.
Зерна волютина можно выявить окраской по способу Омелянского. Для этого на фиксированный мазок наливают карболовый фуксин Циля на 30 секунд. После чего краску сливают, препарат промывают водой и обесцвечивают в течение 30 – 40 секунд 1% раствором серной кислоты. Затем кислоту сливают, препарат промывают водой и докрашивают метиловым синим в разведении 1:40 в течение 30 секунд. После промывки водой препарат высушивают и микроскопируют.
Зерна волютина при этом способе окраски окрашиваются в сиренево – красный цвет и хорошо видны на фоне синей цитоплазмы.
При окраске препарата по методу Грама зерна волютина по тональности и интенсивности окраски не дифференцируются от цитоплазмы, поэтому окраску по методу Грама для выявления зерен волютина применять не имеет смысла.
У некоторых микроорганизмов запасные вещества накапливаются в виде гранул углеводной природы. Их можно выявить при обработке клеток раствором Люголя. Гранулы крахмалоподобных веществ окрашиваются в синий, а гранулы гликогеноподобных полисахаридов – в красновато – коричневый цвет.
Микропрепараты из крови окрашивают по Романовскому – Гимза, фуксином, метиловым синим или другими анилиновыми красителями.
Для наблюдения вегетативных стадий кишечных простейших пользуются прижизненной окраской паразитов раствором Люголя, слабыми растворами основных красителей (эозин, метиловый синий и др.) в разведении 1:1000 и даже 1: 10000. Для более подробного изучения паразитов, препараты фиксируют жидкими фиксаторами (жидкость Шаудина, метиловый или этиловый спирт) и окрашивают гематоксилином, метиловым синим, фуксином, краской Романовского.
При микроскопическом исследовании мазков мочи, спинномозговой жидкости, мокроты фиксированные препараты окрашивают по Граму, по Романовскому - Гимза, метиловым синим
Фиксированные микропрепараты из гнойного содержимого язв, пунктатов бубонов, лимфатических узлов в зависимости от предполагаемого возбудителя окрашивают по Граму, по Бури, по Романовскому – Гимза, серебрением по Морозову.
Читайте также:


