Обезболивающие при вирусных инфекциях
Высокая температура, больное горло, кашель и насморк еще никого не делали счастливыми, поэтому, столкнувшись с данными симптомами, каждый человек хочет поскорее от них избавиться. Как выбрать эффективное средство против простуды и гриппа, расскажем в данной статье.
Что такое осень — это … простуда и грипп
Заметив у ребенка первые тревожные симптомы, мамы и папы начинают искать наиболее действенные от простуды и гриппа лекарства. Какими же они бывают?
Приверженцы народной медицины также любят лечить горло полосканием, используя настой шалфея, ромашки, календулы, эвкалипта или соды. Во время данной процедуры жидкость смывает часть патогенной микрофлоры и прогревает воспаленные ткани гортани.
Бесспорно, вышеперечисленные способы могут помочь при легкой простуде, но избавить от гриппа явно не сумеют. Поэтому их лучше использовать как вспомогательные средства в сочетании с лекарствами от гриппа и простуды, но перед этим лучше проконсультироваться с врачом во избежание аллергических реакций и иных негативных влияний на организм.
Скажем честно, детям болеть проще. Самое большее, что может пропустить простудившийся школьник, — новую тему по математике или поездку с классом в цирк. А вот взрослого человека ОРВИ может настигнуть перед защитой важного проекта на работе, ответственной командировкой или долгожданным отпуском. Не омрачить грядущее мероприятие помогают симптоматические лекарства. Обычно это:
- Жаропонижающие средства. В их основе лежат вещества, которые снижают температуру тела, тормозят воспалительные процессы и действуют как обезболивающие.
- От боли и першения в горле. Борются с патогенными микроорганизмами на слизистой оболочке горла и обычно содержат анестетик, который снижает неприятные ощущения.
- От насморка и заложенности. Самый распространенный вид таких лекарств — сосудосуживающие капли, которые воздействуют на слизистую носа, устраняя отек и облегчая дыхание.


Сегодня для лечения гриппа и других ОРВИ могут использоваться современные этиотропные противовирусные препараты.

Повышение температуры тела, кашель, першение в горле, озноб, слабость, заложенность носа, частые головные боли — все эти симптомы могут свидетельствовать о наличии гриппа или простуды.

Своевременное лечение гриппа помогает победить болезнь и предотвратить развитие осложнений.

Профилактика гриппа и других ОРВИ подразумевает целый комплекс мероприятий, в который входит в том числе вакцинация, прием иммуномодулирующих и противовирусных препаратов и прочее.
АРБИДОЛ ® — противовирусное средство, направленное на профилактику и лечение гриппа А и В, других ОРВИ у детей с 2 лет и взрослых.

При сильной простуде или гриппе лучше хотя бы неделю не выходить на улицу. И дело даже не в холодном воздухе. Любые прогулки заставляют активно функционировать сердечно-сосудистую, дыхательную и кровеносную систему. При повышенной нагрузке на организм во время гриппа такая дополнительная нагрузка может привести к дистрофии миокарда, сердечной недостаточности. Поэтому лучше оставаться в помещении, не забывая его проветривать.
Противовирусные препараты с иммуномодулирующей активностью не только борются с вирусами гриппа и других ОРВИ, но и стимулируют активность иммунной системы человека.

Современные противовирусные препараты для лечения гриппа и других ОРВИ выпускаются в различных формах и дозировках — для взрослых и детей.
У лиц с ослабленным иммунитетом грипп и другие ОРВИ могут протекать тяжело, в том числе с развитием осложнений. Для борьбы с заболеванием могут применяться препараты с противовирусной и иммуномодулирующей активностью.

Противовирусное и иммуностимулирующее средство АМИКСИН ® 125 мг. отпускается из аптеки без рецепта и может применяться для лечения, а также профилактики гриппа и других ОРВИ по назначению врача.
Узнать больше…

Противовирусное средство АМИКСИН ® не содержит чужеродных интерферонов, а активирует в организме выработку собственных защитных белков.
Узнать подробнее о составе…


Какие средства есть в арсенале современной медицины для лечения гриппа и ОРЗ, что и зачем назначает врач и как снизить медикаментозную нагрузку на организм при лечении простуды?
ОРЗ совсем не так безобидны, как считают многие — они опасны своими многочисленными осложнениями, которые могут напоминать о себе еще долгие годы. Лечить простуду бактериальной природы и грипп необходимо, и чем раньше начнется курс терапии, тем меньше риск этих осложнений. Принятая повсеместно схема лечения простуды включает в себя два типа медикаментов — этиотропные, то есть воздействующие на возбудителя заболевания, и симптоматические, позволяющие минимизировать проявления заболевания [1] .
Этиотропные средства от простуды и гриппа
При борьбе с простудой самое важное — справиться с возбудителем, то есть вирусом или бактерией. Выяснить, что именно вызвало ОРЗ, можно только с помощью лабораторных исследований, и именно поэтому так важно обратиться к врачу, а не назначать себе лекарства самостоятельно.
Антибиотиков, которые воздействовали бы на любых возбудителей простуды, не существует — каждое средство эффективно только в отношении нескольких определенных видов бактерий. Какой именно микроб является возбудителем заболевания, врач узнает только после получения результатов анализов. Тогда он и подберет подходящий антибиотик. На выбор влияет не только вид бактерии, но и стадия болезни — одни антибиотики эффективнее при острых респираторных заболеваниях, другие — при хронических воспалительных процессах.
Сегодня чаще всего назначают препараты на основе пенициллина, цефалоспорина, а также макролиды и фторхинолы.
При приеме антибиотиков самое важное — не прекращать курс лечения после того, как пропадут симптомы. Обычно они исчезают еще до того, как будет побеждена инфекция, и несвоевременная отмена препарата может привести к возвращению болезни и последующим осложнениям.
Действие противовирусных препаратов основано на нарушении какой-то определенной стадии репликации вируса и его выхода из пораженной клетки [2] . Тормозя распространение вируса, такие средства снижают интоксикацию организма. Чем раньше начать прием противовирусных препаратов, тем эффективнее будет их воздействие.
Противовирусные препараты на основе интерферона или веществ, стимулирующих выработку собственного интерферона, используют как для лечения заболевания, так и для профилактики простуды [5] . Такие лекарства могут быть как синтетическими, так и натуральными — к последним относятся экстракты таких растений, как женьшень, элеутерококк, солодка.
Большинство противовирусных препаратов являются безрецептурными, однако перед покупкой все же стоит проконсультироваться с врачом.
Как понятно из названия, эти средства помогают снять симптомы болезни, но не влияют на его причину. Поэтому они не могут заменить лечения антибиотиками и противовирусными препаратами — симптоматические средства лишь дополняют его, облегчая течение болезни.
Такие препараты рекомендуют принимать лишь в тех случаях, если температура поднимается до 38,2–38,5°С и выше. Хотя многие врачи считают, что здесь все индивидуально, и если человек при 37,7 С чувствует себя совсем плохо, лучше все-таки не истязать организм и принять жаропонижающее.
Основной компонент большинства жаропонижающих средств — парацетамол, оказывающий еще и легкий обезболивающий эффект. Широко распространены и препараты на основе ибупрофена — такие средства также снимают воспаление.
При простуде часто воспаляется горло и снять неприятные ощущения помогают местные противовоспалительные средства. Они выпускаются в виде пастилок, леденцов, таблеток для рассасывания, спреев, растворов для полоскания. Помимо противовоспалительных компонентов — синтетических и природных, например, экстракта шалфея — такие средства иногда содержат анестетики и анальгетики, которые притупляют болевые ощущения.
Сосудосуживающие назальные капли позволяют практически мгновенно снять отек и облегчить дыхание. Но у подобных средств есть и обратная сторона — привыкание к ним развивается очень быстро. Есть даже риск возникновения медикаментозного ринита, иными словами, вы не сможете дышать нормально без сосудосуживающих средств. Поэтому применять их больше 10 дней не рекомендуется. Исключением являются препараты на основе морской воды и других натуральных компонентов.
При подборе средства для кашля важно различать сухой и влажный кашель, поскольку средства для них требуются разные. Если кашель сухой и непродуктивный, требуются средства, угнетающие кашлевый рефлекс. Но в том случае, если кашель влажный, они лишь навредят — подавляя кашлевый рефлекс, они приведут к застою жидкости в легких, а это грозит массой осложнений, вплоть до пневмонии. При влажном кашле нужны препараты, разжижающие мокроту и облегчающие ее отделение.
Для успешной борьбы с ОРЗ нужны не только лекарства от простуды — требуется также соблюдать режим, пить как можно больше жидкости, чтобы избежать обезвоживания и интоксикации, часто проветривать комнату — это понижает концентрацию болезнетворных микробов в воздухе.
Е.А. Прохорович, профессор кафедры терапии, клинической фармакологии и скорой медицинской помощи МГМСУ, доктор медицинских наук
Термином острая респираторная вирусная инфекция (ОРВИ) обозначают группу острых инфекционных заболеваний дыхательных путей со сходными клиническими симптомами, выпиваемыми вирусами. Возбудителями являются РНК- и ДНК-содержащие вирусы. Грипп, при котором более выражены общие симптомы, выделяют из общей рубрики ОРВИ. ОРВИ передаются воздушно-капельным путем (при кашле, чихании). После перенесенного заболевания формируется неггродолжительный типоспецифический иммунитет.
Симптомы интоксикации и лихорадки
Клиническая картина ОРВИ складывается из симптомов интоксикации (головная боль, боль в мышцах и др.), повышения температуры тела, как правило, до 38—39° С и признаков поражения дыхательных путей (ринита, ринофарингита, фарингита, ларингита, трахеита, бронхита). Инкубационный период длится 1—2 дня, но может продолжаться до 5 дней. Грипп начинается остро, а при других ОРВИ симптомы болезни развиваются медленнее. На тяжесть заболевания влияют сопутствующие заболевания, возраст, контактировал ли больной с данным типом вируса ранее. В общем анализе крови в первые сутки уровень лейкоцитов может быть нормальным или несколько повышен, далее развивается характерная для вирусных инсфекций лейкопения. Специальными микробиологическими и иммунными методами можно выделить вирус и установить его тип. Обычно эти методы используют для установления причины локальной эпидемии.
По выраженности тех или иных симптомов нередко удается ориентировочно предположить этиологию заболевания (см. табл.).
Таблица. Клинические симптомы ОРВИ и гриппа
Симптомы
ОРВИ
Грипп
Острое. Больные могут назвать час начала болезни
Температура повышается умеренно, обычно не выше 38,5° С
Температура быстро повышается и в течение нескольких часов достигает 39—40° С. Высокая температура держится 3—4 дня
Выражены слабо, общее состояние обычно не страдает
Озноб, обильное потоотделение, сильная головная боль в лобно-височной области, боль при движении глазных яблок, светобоязнь, головокружение, ломота в мышцах и суставах
Насморк и заложенность носа
Обычно не бывает сильного насморка, может быть ощущение заложенности носа
У большинства больных
Реже, обычно присоединяется на 2—3-й день болезни
кашель, ощущение боли и дискомфорта в груди
Выражены умеренно, кашель сухой, с самого начала заболевания, впоследствии может перейти во влажный
Возникает мучительный болезненный кашель, боль за грудиной по ходу трахеи, появляющиеся в результате поражения ее слизистой оболочки
покраснение слизистой оболочки глаз
После выздоровления выражен незначительно
Повышенная утомляемость, слабость, раздражительность, бессонница могут сохраняться на протяжении 2—3 недель после выздоровления
При неосложненной ОРВИ лечение проводят на дому; при тяжелом течении заболевания, развитии осложнений (дыхательной и сердечно-сосудистой недостаточности, гипертермии, нарушений сознания, геморрагического, судорожного, менингеального синдромов, тяжелом течении присоединившейся бактериальной инфекции), а также при тяжелых сопутствующих заболеваниях показана госпитализация в инфекционное отделение стационара.
В первые дни болезни при высокой лихорадке больные должны соблюдать постельный режим. Рекомендуется обильное теплое питье (чай, соки, морсы, компоты и др.). Используют лекарственные препараты, уменьшающие отек слизистой оболочки носа; отхаркивающие и противокашлевые средства. Антибактериальная терапия назначается при развитии бактериальных осложнений, а также у больных хроническими легочными заболеваниями.
При приеме внутрь препарат быстро абсорбируется в пищеварительном тракте, максимальная концентрация в плазме крови достигается через 1—2 ч.
Ибупрофен широко используется как жаропонижающее средство, при лечении головной, зубной боли, дисменорее. Препарат разрешен к применению также у детей, являясь средством первого ряда в педиатрии при купировании лихорадки и боли различного генеза. Ибупрофен высокоэффективен и безопасен при лечении гипертермии у детей дошкольного и младшего школьного возраста, в том числе и у детей с отягощенным ггреморбидным фоном и риском аллергических реакций. Кратковременное использование ибупрофена в невысоких дозах крайне редко сопровождается развитием нежелательных токсических эффектов. Данные наблюдательного фармакоэпидемиологического исследования показали, что при приеме безрецептурных форм ибупрофена у взрослых пациентов НПВП-гастропатия возникла у0,012% пациентов, тогда как прием безрецептурных форм напроксена вызывал развитие НПВП-гастропатии в 2 раза чаще. Тем не менее у пациентов группы риска при превышении рекомендованной дозы препарата возможно развитие осложнений лекарственной терапии, прежде всего НПВП-гастропатии. Следует также помнить, что ибупрофен при сочетанном применении уменьшает антиагрегационный эффект ацетилсалициловой кислоты, что при повторном его использовании может повышать риск атеротромбоза у сосудистых больных.
Комбинация ибупрофена и парацетамола — Ибуклин
Увеличение антипиретического и обезболивающего действия ибупрофена можно достичь при его сочетанном применении с парацетамолом. Парацетамол не обладает противовоспалительной активностью и, несмотря на то, что входит в группу НПВП, является анальгетиком центрального действия. Он не вызывает развитие токсических действий, обусловленных ингибированием ЦОГ периферических органов и может применяться у пациентов с язвенной болезнью, бронхиальной астмой, сердечно-сосудистыми заболеваниями. Парацетамол обладает хорошей биодоступностью при приеме внутрь. Достигает максимальной концентрации в плазме крови через 30 мин после приема. Парацетамол разрешен к применению у детей. Требуется осторожность при назначении лекарства больным с нарушенной функцией печени, лицам с хронической алкогольной интоксикацией. Парацетамол — это единственный препарат из группы НПВП, который можно назначать в комбинации с другими НПВП.
Ибупрофен и парацетамол рекомендованы Комитетом экспертов ВОЗ ( The management of fever in young children with acute respiratory infections in developing countries/WHO/ ARI/93.90/, Geneva 1993.) как препараты первого ряда для купирования лихорадки и боли. Комбинацией ибупрофена и парацетамола (400 и 325 мг соответственно в таблетке) является препарат Ибуклин. Он рекомендован как жаропонижающий и противовоспалительн^гй препарат при ОРВИ и гриппе. Преимуществом этого сочетания является быстрое начало и длительное сохранение жаропонижающего и обезболивающего эффекта.
Аннотация научной статьи по фундаментальной медицине, автор научной работы — Мельникова И. Ю., Романцов М. Г.
По данным Всемирной организации здравоохранения, ежегодно значительная часть населения планеты переносит острые респираторные заболевания, среди которых значительное место принадлежит инфекциям, вызванным респираторными вирусами. Каждый взрослый человек в среднем 2-4 раза болеет гриппом или другими острыми респираторными вирусными инфекциями (ОРВИ), школьник 4-5 раз, ребенок дошкольного возраста 6 раз в год. Ребенок первого года жизни имеет от 2 до 12 эпизодов ОРВИ [16].
Похожие темы научных работ по фундаментальной медицине , автор научной работы — Мельникова И. Ю., Романцов М. Г.
MEDICINES FOR THE TREATMENT OF INFLUENZA AND ARVI
According to the World Health Organization, during a year more than half of the global population suffers from an acute respiratory disease, most of them are diagnosed with infections caused by respiratory viruses. Every adult suffers from influenza or other acute respiratory viral infections (ARVI) on average 2-4 times per year, a schoolchild 4-5 times, a preschool child 6 times. In the first year of life the incidence of ARVI may be from 2 to 12 cases per year
ПУЛЬМОНОЛОГИЯ И ЛОР
ДЛЯ ЛЕЧЕНИЯ ГРИППА И ОРВИ
По данным Всемирной организации здравоохранения, ежегодно значительная часть населения планеты переносит острые респираторные заболевания, среди которых значительное место принадлежит инфекциям, вызванным респираторными вирусами. Каждый взрослый человек в среднем 2—4 раза болеет гриппом или другими острыми респираторными вирусными инфекциями (ОРВИ), школьник — 4—5 раз, ребенок дошкольного возраста — 6 раз в год. Ребенок первого года
жизни имеет от 2 до 12 эпизодов ОРВИ [16].
Ключевые слова: острая респираторная вирусная инфекция, интерферон, грипп
Ведущая роль в структуре ОРВИ принадлежит гриппу, т.к. вирусы гриппа вызывают эпидемии и пандемии. В России число ежегодно болеющих гриппом достигает 30 млн человек, а ежегодный суммарный экономический ущерб от ОРВИ оценивается в 60 млрд руб., что составляет около 80% ущерба от всех инфекционных болезней [17].
Очевидна необходимость качественно новых подходов к профилактике и лечению гриппа и ОРВИ, т.к. даже вакцинация против гриппа не может защитить от возбудителей ОРВИ. По частоте инфицирования грипп составляет около 15% (тип А — 12%, В — 3%), парагрипп — до 50%, аденоинфекции — до 5%, РС — 4%, микоплазма — 2,7%, энтеровирусы — 1,2%, смешанные инфекции — около 23% случаев [18].
Результаты исследования иммунопатогенеза гриппа и ОРВИ убедительно доказали, что грипп, как и респираторные вирусные инфекции, грубо вмешивается в сбалансированную систему цитоки-нов. Снижение иммунологической резистентности и глубокое подавление функциональной активности различных компонентов иммунной системы приводят к возникновению вторичных бактериальных осложнений. Для ОРВИ характерна сезонность. С учетом циркуляции разных вирусов период высокой заболеваемости приходится на зимнее время года и растягивается приблизительно на 3 месяца,
но вспышки ОРВИ, вызванные тем или иным вирусом, регистрируются круглогодично [18].
В отношении гриппа иммунопрофилактика остается наиболее эффективным методом. У привитых заболевание протекает в более легкой форме с низким риском осложнений. После вакцинации иммунитет вырабатывается через 10—14 суток, но кратковременный (на 6—12 месяцев) и типоспецифичный, что требует ежегодной вакцинации [18].
МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ ОРВИ И ГРИППА
Лечение необходимо начинать в ранние сроки болезни, лучше в 1-й или 2-й день заболевания. Важно определить, к какой группе инфекционной патологии относятся ОРВИ: вирусной, бактериальной, микоплазменной, хламидийной, смешанной или др.
Препараты, применяемые для терапии респираторных вирусных инфекций, должны элиминировать возбудителя, стимулировать защитные силы организма, корректировать возникающие в процессе болезни функциональные нарушения. Этиотропный контроль может быть специфическим (вакцины), неспецифическим (индукторы интерферонов и/или интерфероны), химическим (химиопрепараты, избирательно подавляющие репродукцию вируса).
Противовирусные препараты — вещества, обладающие антивирусной активностью, — представле-
ны этиотропными средствами (химиопрепараты — истинные химические соединения различных классов), патогенетическими лекарственными средствами являются препараты неспецифического действия: интерфероны, их индукторы и частично иммунотропные препараты [1].
Химиопрепараты являются средством этио-тропной терапии заболеваний дыхательных путей, поэтому основным показателем их клинической пригодности служит химиотерапевтический индекс (отношение специфической эффективности к токсичности). К основным недостаткам антивирусных химиопрепаратов относится узкий спектр действия и формирование резистентных вирусных штаммов, что сводит на нет эффективность терапии. Резистентность обусловлена мутациями в том вирусном белке, который является мишенью действия для препарата. Лекарственная устойчивость является результатом изменений наследственных свойств вирусов и развивается при многократном применении препаратов [5].
Применения этиотропных средств при сезонном подъеме респираторной заболеваемости недостаточно [6]. Максимальный клинический эффект при лечении и гриппа и других ОРВИ, не гриппозной этиологии, может быть получен при сочетанном применении химиопрепаратов с препаратами неспецифического действия либо при использова-
нии только препаратов патогенетической направленности — интерферонов, их индукторов и иммуномодуляторов, обладающих противовирусной активностью.
Вопрос о назначении антибиотиков при респираторных инфекциях и гриппе остается спорным. Известно, что антибиотики показаны и эффективны только при бактериальных инфекциях. При неосложненных формах респираторных инфекций антибиотики не назначают, поскольку они повышают риск возникновения побочных эффектов и способствуют распространению лекарственной устойчивости, а вот местная антибактериальная терапия способствует профилактике бактериальных осложнений ОРВИ без риска развития бактериальной устойчивости и системных побочных эффектов. Местное назначение антибактериальных препаратов показано лицам с хроническими заболеваниями (синуситы, риниты, отиты). Системная антибактериальная терапия показана только при наличии бактериальных осложнений с развитием определенной симптоматики. Респираторные заболевания опасны своими осложнениями, поэтому настороженность врачей при лечении больных гриппом чрезвычайно важна [10].
Интерфероны и их индукторы являются значимой составляющей в комплексной терапии различных ОРВИ и гриппа. Индукторы интерферона обладают универсально широким диапазоном антивирусной активности (этиотропное действие) и выраженным иммуномодулирующим эффектом, не обладают антигенностью, синтез эндогенного интерферона сбалансирован, контролируется организмом, предотвращая побочные эффекты, характерные для экзогенно вводимых интерферонов.
Из средств местного применения при инфекционно-воспалительных заболеваниях дыхательного тракта О.В.Зайцевой [14] рекомендуются комбинированные препараты, обладающие широким спектром антимикробного действия, противовирусной активностью, обезболивающим эффектом. Их рекомендуется применять как для профилактики простудных заболеваний, так и в качестве симптоматического средства, устраняющего основные симптомы простуды.
ПУЛЬМОНОЛОГИЯ И ЛОР
ПУЛЬМОНОЛОГИЯ И ЛОР
Особого внимания заслуживают комбинированные препараты для местного применения, содержащие в своем составе антисептики. Так, амилметакрезол и дихлорбензиловый спирт, входящие в препарат с, оказывают выраженное бакте-риостатическое и бактерицидное действие в отношении грамположительных и грамотрицательных микроорганизмов [19]. В состав Стрепсилс Плюс входит лидокаин, поэтому препарат обладает местно-анестезирующим действием и эффективен при болевом синдроме в глотке. Препарат рекомендуется при инфекционно-воспалительных заболеваниях полости рта и глотки. Стрепсилс выпускается в виде таблеток для рассасывания, спрея для местного применения. Возможность выбора лекарственной формы весьма удобна для пациента. Препарат показан взрослым и детям
старше 5 лет, прием таблеток каждые 2—3 часа (рассасывать по 1 таблетке), максимальная суточная доза — 8 таблеток (Стрепсилс Плюс показан взрослым и детям старше 12 лет).
Необходимость применения противокашлевых средств (препаратов, подавляющих кашель, и мукоактивных средств) устанавливается изучением патогенеза заболевания, вызвавшего кашель у больного, оценкой его продуктивности, давности, интенсивности, а также оценкой характера бронхиального секрета, наличия или отсутствия бронхоспазма [15].
Таким образом, список медикаментозных средств достаточен для лечения гриппа и ОРВИ, препараты занимают достойное место, обеспечивая улучшение качества оказания медицинской помощи населению.
1. Ершов Ф.И., Романцов М.Г. Антивирусные средства в педиатрии. — М., 2005. — 243 с.
2. Ершов Ф.И., Киселев О.И. Интерфероны и их индукторы (от молекул до лекарств). М., 2005. С. 211—219.
3. Иммуномодуляторы с противовирусной активностью. Учебное пособие УМО-639-2004 / под ред. М.Г.Романцова. — М., 2005. — 74 с.
4. Сологуб Т.В., Ледванов М.Ю., Малый В.П. Грипп: современные подходы к терапии / Пособие для врачей. М., 2007. — 48 с.
5. Киселев О.И., Ершов Ф.И., Быков А.Т., Покровский В.И. Пандемия гриппа 2009/2010: противовирусная терапия и тактика лечения. — Санкт-Петербург — Москва — Сочи. — 2010. — 97 с.
6. Голофеевский С.В., Романцов М.Г. Антибиотики и химиотерапия. — 2009. — №3—4. — С. 14—19.
7. Кондратьева Е.И., Шемякина ТВ., Голикова Е.В. Неспецифическая профилактика острых респираторных заболеваний у детей с бронхиальной астмой // Педиатрия. — 2007. — №2. — С. 76—80.
8. Минаева Н.В. Особенности аллергической патологии у детей с синдромом нарушения противоинфекционной защиты // Автореф. дисс. . д.м.н. — Пермь. — 2006.
9. Рамазанова З.К. Состояние иммунной системы, интерфероногенез и продукция цитокинов у часто болеющих детей и детей с бронхиальной астмой в разные периоды заболевания // Автореф. дисс. . к.м.н. —М., 2007.
10. Романцов М.Г. Респираторные заболевания у детей: этиопатогенез, клиника, фармакотерапия. М., 2003. —
11. Романцов М.Г., Горячева Л.Г., Коваленко А.Л. Противовирусные и иммунотропные препараты в детской практике. С.-Петербург 2009. — 119 с.
12. Романцов М.Г., Ершов Ф.И. Часто болеющие дети. Современная фармакотерапия. Издательская группа «ГЭОТАР-Медиа. — М., 2009. — 352 с.
13. Сарвилина И.В. Оценка эффективности применения циклоферона на основе протеомного профиля плазмы крови // Вестник Санкт-Петербургской государственной медицинской академии им. И.И.Мечникова. — 2007. — №1. — С. 30—35.
14. Зайцева О.В. Современные возможности профилактики и лечения острых респираторных заболеваний // РМЖ: болезни дыхательных путей. — 2011. — №23. — С. 1458—1461.
15. Оковитый С.В., Анисимова Н.А. Фармакологические подходы к противокашлевой терапии / РМЖ: болезни дыхательных путей. — 2011. — №23. — С. 1450—1457.
16. Селькова Е.П., Лапитская А.Н., Лыткина И.Н., Ларусси Ж. Основные дифференциальные признаки острых респираторных вирусных инфекций у детей. Профилактика гомеопатическим препаратом Оциллококцинум//СошЦшт medicum/Приложение по педиатрии, — 2008. — №3. — С. 12—16.
17. Романцов М.Г., Ершов Ф.И. Современный взгляд на лечение и профилактику гриппа и острой респираторной вирусной инфекции //СошЦшт medi.
Энтеровирусная инфекция – это группа острых заболеваний пищеварительного тракта, которые вызываются РНК-содержащими возбудителями рода Enterovirus.
В наши дни все чаще отмечаются вспышки энтеровирусной инфекции во многих странах мира. Опасность заболеваний данной группы заключается в том, что клиническая симптоматика может быть самой разнообразной. В большинстве случаев отмечается легкое течение, характеризующееся незначительным недомоганием, но могут иметь место серьезные осложнения, в т. ч. – тяжелые поражения респираторной системы и ЦНС, а также почек и органов пищеварительного тракта.
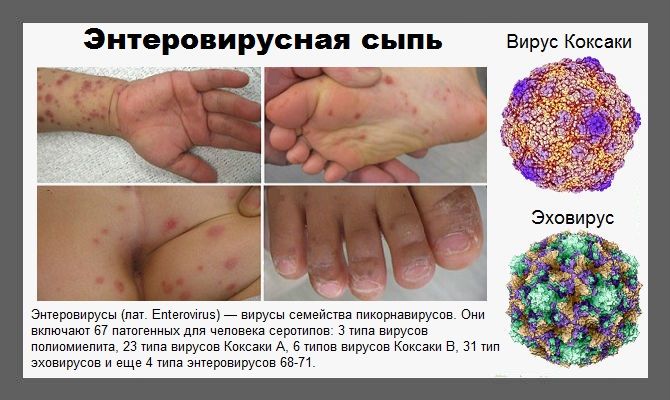
ВОЗБУДИТЕЛИ И ПУТИ ИХ ПЕРЕДАЧИ
Подавляющее большинство РНК-содержащих энтеровирусов являются патогенными для человека.
К настоящему времени выявлено свыше 100 видов возбудителей заболевания, в числе которых:
- ЕСНО-вирусы;
- вирусы Коксаки (типы А и В);
- возбудители полиомиелита (полиовирусы);
- неклассифицируемые энтеровирусы.
Возбудители распространены повсеместно. Они характеризуются высокой степенью устойчивости во внешней среде, переносят замораживание, а также обработку такими антисептиками, как 70% этанол, лизол и эфир. Энтеровирусы быстро погибают при термической обработке (не переносят нагревания до 50°С), высушивании и воздействии формальдегида или хлорсодержащих дезинфицирующих средств.
Естественными резервуарами для возбудителей являются водоемы, почва, некоторые продукты питания, а также человеческий организм.
Обратите внимание: в фекалиях энтеровирусы сохраняют жизнеспособность до полугода.
В большинстве случаев источником возбудителя является больной человек или же вирусоноситель, у которого могут совершенно отсутствовать клинические признаки энтеровирусной инфекции. По данным медицинской статистики, среди населения некоторых стран до 46% людей могут являться переносчиками возбудителей.

Основные пути передачи инфекции:
- фекально-оральный (при низком уровне гигиены);
- контактно-бытовой (через обсемененные предметы);
- воздушно-капельный (если вирус присутствует в органах респираторной системы);
- вертикальный путь передачи (от инфицированной беременной женщины к ребенку);
- водный (при купании в загрязненных водоемах и поливе растений сточными водами).
Обратите внимание: зафиксированы случаи заражения энтеровирусами даже через воду в кулерах.
Для данной группы острых заболеваний характерны сезонные вспышки в теплое время года (в летнее-осенний период). Восприимчивость к энтеровирусам у человека весьма высока, но после перенесенной инфекции довольно долгое время (до нескольких лет) сохраняется типоспецифический иммунитет.
СИМПТОМЫ ЭНТЕРОВИРУСНОЙ ИНФЕКЦИИ
Энтеровирусная инфекция у взрослых и детей может стать причиной целого ряда патологий, характеризующихся различной степенью выраженности воспалительного процесса.
К числу наиболее тяжелых патологий относятся:
- воспаление миокарда (сердечной мышцы);
- перикардит (воспаление околосердечной сумки);
- гепатит (безжелтушный);
- серозный менингит (поражение мягких оболочек мозга);
- острый паралич;
- поражение почек;
- сепсис новорожденных.

Менее опасные проявления:
- трехдневная лихорадка (в т. ч. с кожными высыпаниями);
- гастроэнтерит (воспаление органов пищеварительного тракта);
- герпетическая ангина;
- лимфоаденопатия;
- полирадикулонейропатия;
- воспаление конъюнктивы;
- воспаление сосудистой оболочки глаза;
- поражение зрительного нерва;
- везикулярный фарингит.
Обратите внимание: при попадании в организм энтеровируса D68 нередко развивается бронхолегочная обструкция. Характерным симптомом является сильный кашель.
Тяжелые осложнения редко развиваются у взрослых пациентов с хорошим иммунитетом. Они характерны для людей со сниженной резистентностью организма – детей (особенно – раннего возраста) и лиц, страдающих серьезными заболеваниями (туберкулез, ВИЧ, злокачественные опухоли).
Обратите внимание: разнообразие клинических проявлений обусловлено определенным сродством энтеровирусов ко многим тканям человеческого организма.
Наиболее характерные клинические признаки энтеровирусной инфекции у детей и взрослых:
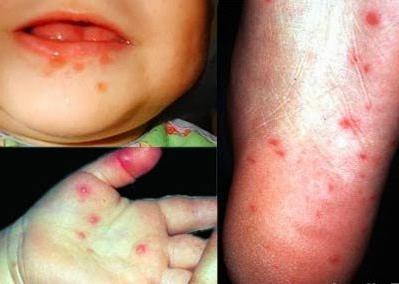
- симптомы общей интоксикации организма;
- гипертермия (повышение общей температуры тела);
- катаральные симптомы (воспаление слизистой гортани и глотки);
- абдоминальные симптомы (боли в животе, расстройства пищеварения);
- высыпания на коже (полиморфная экзантема).
Продолжительность инкубационного периода при энтеровирусных инфекциях в большинстве случаев составляет от 2 дней до 1 недели.
Наиболее часто при попадании в организм инфекционных агентов данной разновидности у человека развиваются ОРВИ.
Симптомы катаральной формы энтеровирусной инфекции:
- насморк;
- кашель (сухой и редкий);
- повышение температуры (обычно в пределах субфебрильных значений);
- гиперемия слизистой оболочки горла;
- расстройства пищеварения (как правило – не очень значительные).
Как правило, человек выздоравливает в течение недели от начала заболевания.
Симптомы энтеровирусной лихорадки:
- лихорадочная реакция в течение 3 дней от начала заболевания;
- умеренные признаки общей интоксикации;
- кожные высыпания (не всегда);
- ухудшение общего самочувствия (слабо выраженное или умеренное).
Симптоматика гастроэнтеритической формы:

- боли в абдоминальной области (чаще – справа);
- повышение температуры;
- общая слабость и повышенная утомляемость;
- ухудшение или отсутствие аппетита;
- увеличение газообразования в кишечнике;
- водянистая диарея (до 10 раз в день);
- тошнота;
- рвота.
При данной форме энтеровирусной инфекции у детей могут отмечаться симптомы поражения верхних дыхательных путей (катаральные проявления). У детей раннего возраста заболевание может продолжаться до 2 недель и более.
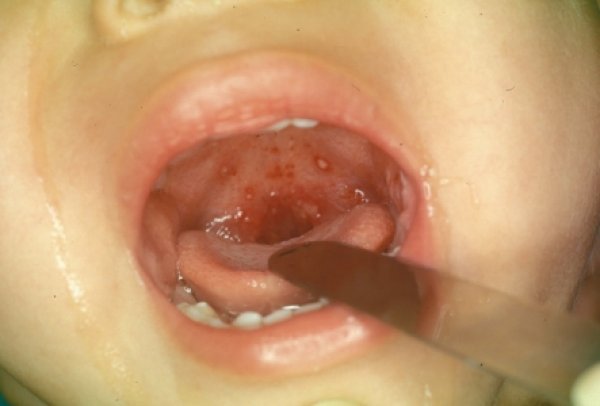
Признаком герпангины на фоне энтеровирусной инфекции является образование красных папул на слизистых оболочках. Они локализованы в области твердого неба, язычка и дужек. Эти мелкие высыпания быстро трансформируются в везикулы, которые через 2-3 вскрываются с образованием эрозий или постепенно рассасываются. Для герпангины также характерно увеличение и болезненность подчелюстных и шейных лимфатических узлов, а также гиперсаливация (слюнотечение).
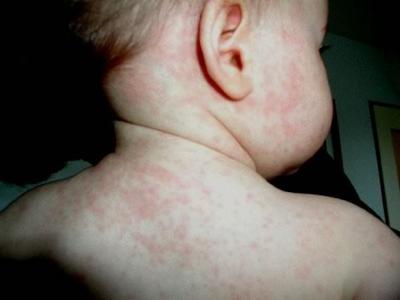
Главным клиническим проявлением энтеровирусной экзантемы является появление на кожных покровах пациентов сыпи в виде пятен и (или) мелких пузырьков розового цвета. В большинстве случаев кожные элементы исчезают через 2-3 дня; на месте их разрешения отмечается шелушение кожи, а верхние слои сходят большими фрагментами.
Важно: экзантема может диагностироваться параллельно с менингеальными симптомами.
Симптомы серозного менингита на фоне энтеровирусной инфекции:
- фотофобия (светобоязнь);
- повышенная чувствительность к звукам;
- выраженная головная боль при приведении подбородка к груди;
- вялость;
- апатия;
- психоэмоциональное возбуждение (не всегда);
- высокая температура тела;
- судороги.
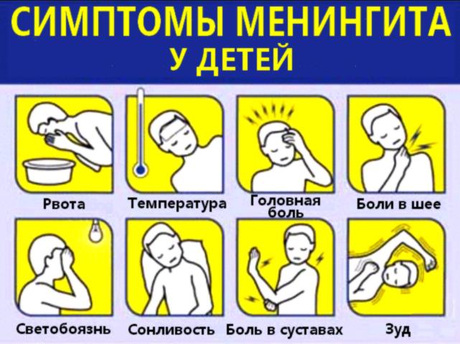
Возможны также глазодвигательные расстройства, нарушения сознания, мышечные боли и повышение сухожильных рефлексов.
Менингеальные симптомы сохраняются от 2 дней до полутора недель. В спинномозговой жидкости вирус может обнаруживаться в течение 2-3 недель.
Симптомы энтеровирусного конъюнктивита:
- боль (резь) в глазах;
- слезоточивость;
- фотофобия;
- покраснение конъюнктивы;
- отечность век;
- обильное отделяемое (серозное или гнойное).
- Обратите внимание: при энтеровирусном конъюнктивите вначале поражается один глаз, но вскоре воспалительный процесс распространяется и на второй.
ПРИЗНАКИ ЭНТЕРОВИРУСНОЙ ИНФЕКЦИИ У ДЕТЕЙ
Для детей (особенно для малышей, не достигших 3-летнего возраста) характерно острое начало заболевания.
Наиболее частыми клиническими проявлениями энтеровирусной инфекции являются:
- нарушения сна;
- лихорадка;
- озноб;
- диарея;
- катаральные симптомы;
- миалгия;
- головокружение;
- слабость;
- экзантема и (или) ангина (не всегда).
В настоящее время возбудитель энтеровирусной инфекции может быть выявлен одним из четырех способов:
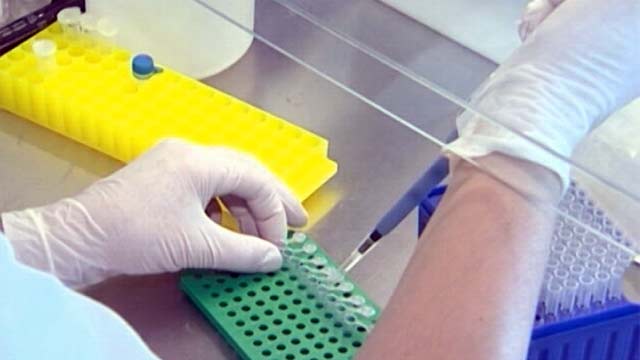
- Иммунохимический способ основан на определении в крови пациента характерных антигенов.
- Серологический метод диагностики позволяет определить инфекцию по наличию маркеров-иммуноглобулинов.
- Молекулярно-биологические методики базируются на выявлении фрагментов характерных вирусных РНК.
- Вирусологический метод предполагает выявление энтеровируса в биологических жидкостях пациента, фекалиях или смывах со слизистых оболочек.
Изменения в общем анализе крови:
- незначительный лейкоцитоз;
- гиперлейкоцитоз (редко);
- нейтрофилез (на ранней стадии);
- эозинофиоия и лимфоцитоз (по мере прогрессирования заболевания).
Важно: установление наличия вируса в организме не является бесспорным доказательством того, что именно этот возбудитель спровоцировал заболевание. Достаточно часто имеет место бессимптомное носительство. Диагностическим критерием является увеличение количества антител (в частности — иммуноглобулинов А и М) в 4 и более раз!
Герпесную ангину, которая вызывается вирусом Коксаки, следует дифференцировать от простого герпеса и кандидоза полости рта (грибкового стоматита). Серозный менингит, обусловленный заражением энтеровирусами, следует отличать от поражения мозговых оболочек менингококковой этиологии.
При симптомах гастроэнтеритической формы должны быть исключены другие кишечные инфекции. Экзантему важно дифференцировать от высыпаний на фоне краснухи, скарлатины и реакций гиперчувствительности (аллергической крапивницы).
ЛЕЧЕНИЕ ЭНТЕРОВИРУСНОЙ ИНФЕКЦИИ
Этиотропные (т. е. специфические) методики лечения к настоящему моменту времени не разработаны.
Лечение энтеровирусной инфекции у взрослых предполагает проведение дезинтоксикационной и симптоматической терапии. Терапевтическая тактика определяется индивидуально для каждого пациента в зависимости от характера, локализации и степени тяжести течения патологического процесса. Пациентам по показаниям дают антигистаминные, противорвотные, обезболивающие и спазмолитические средства.

При лечении энтеровирусной инфекции у детей на первый план нередко выступает регидратационная терапия, т. е. ликвидация обезвоживания организма и восстановление электролитного баланса. С этой целью солевые растворы и 5% глюкозу либо дают перорально, либо вводят посредством внутривенных инфузий. Детям также проводят дезинтоксикационную терапию и, при необходимости, дают антипиретики (жаропонижающие средства).
Для борьбы с вирусами показано интраназальное введение раствора лейкоцитарного интерферона.
Если имеют место осложнения, обусловленные присоединением вторичной бактериальной инфекции, пациенту назначается курсовая антибиотикотерапия. Поражения нервной системы нередко требуют применения гормональной терапии с применением кортикостероидов.
Читайте также:


