Новые препараты для лечения вирусного цирроза


Существует 7 генотипов ВГС, инфецирование, как правило, происходит вирусом одного генотипа. Наиболее распространенным является генотип 1 (1а и 1b) — около 61%, затем генотип 3 (около 19%), более редкими являются генотипы 2 (9%), 4 (9%), 5 (2%) и 6 (менее 1%).
Диагностика вирусного гепатита и его осложнений включает в себя:
- Консультацию гастроэнтеролога-гепатолога
- Развернутый биохимический анализ крови
- Общий анализ крови
- Обнаружение антител к ВГС
- Обнаружение РНК ВГС с определением вирусной нагрузки
- Определение генотипа ВГС
- Фибротест/Актитест
- УЗИ брюшной полости
- Фиброскан печени (эластометрия)
- Дополнительные исследования проводятся по показаниям
До 2011 года единственным способом лечения вирусного гепатита С было длительное (в течение 1-2 лет, в зависимости от генотипа) применение инъекционных препаратов на основе α-интерферона. Препаратом выбора был пегилированный интерферон. Эффективность данного лечения не превышала 65% при генотипе 1 и 3 (в сочетании с другим противовирусным препаратом), и 45-50% при иных генотипах ВГС. Частое возникновение побочных эффектов зачастую приводило к прекращению терапии.
С 2011 года наметился необыкновенный прогресс в лечении вирусного гепата С в связи с появлением на рынке новых молекул противовирусных препаратов. Эффективность лечения значительно увеличилась и продолжительность лечения уменьшилась вдвое, однако сохранялись побочные эффекты, свойственные интерферонам. Но в данной области прогресс не стоял на месте, и в 2014 году в США и Канаде после целого ряда клинических испытаний были официально зарегестрированы новые препараты для лечения хронического вирусного гепатита С с/без цирроза печени — Harvoni ® , Sovaldi ® , Olysio ® , Daklinza ® , показавшие на практике необыкновенно высокую эффективность и отсутствие выраженных побочных эффектов.

Harvoni ® — новейший препарат, ингибитор полимеразы, представляет собой комбинацию Софосбувира и Ледипасвира, одобренную для лечения пациентов с вирусным гепатитом С 1 и 4 генотипа. Harvoni ® назначается внутрь в виде таблеток, без сочетанного приема рибавирина или интерферона, на 12 недель (3 месяца). В ходе клинических испытаний была установлена не только высокая эффективность Harvoni ® , но и его относительно низкая токсичность. Эффективность данного препарата в отношении вируса гепатита С достигает 99-100%.

Sovaldi ® — представляет собой Софосбувир, который является ингибитором полимеразы NS5B вируса гепатита С (ВГС) и применяется для лечения хронического гепатита С (все генотипы) в качестве компонента комбинированной схемы противовирусной терапии у взрослых пациентов в комбинации с другими медикаментами. Sovaldi ® назначается внутрь на 12-24 недели (3-6 месяцев) зависимости от генотипа вируса и, в сочетании с другими противовирусными препаратами приводит к излечению в 98-99% случаев.

Daklinza ® — представляет собой Даклатасвир — мощный пангенотипический ингибитор комплекса репликации NS5A, для лечения пациентов с хроническим вирусом гепатита C. Daklinza ® утвержден для использования в комбинации с другими лекарсвенными средствами для терапии вирусного гепатита C 1, 2, 3 и 4 генотипа у взрослых. Комбинация препаратов Daklinza ® / Sovaldi ® , являющияся полностью пероральным без-интерфероновым режимом лечения, позволила достичь практически 100%-ого показателя эффективности лечения в клинических исследованиях, включая пациентов с хронической болезнью печени, вирусным гепатитом C 3 генотипа и тех, кому не подошло лечение ингибиторами протеазы.

Olysio ® — действующее вещество — симепревир натрия, применяется для лечения хронического гепатита С генотипа 1 в комбинации с пэгинтерфероном альфа и рибавирином у взрослых пациентов с компенсированным заболеванием печени (включая цирроз печени). Препарат принимается внутрь в течение 12-24 недель, эффективность его при комбинированной терапии достигает 96%.
В настоящее время данные лекарства являются препаратами выбора для лечения хронического вирусного гепатита С во Франции. После подтверждения диагноза в результате проведенного обследования, специалист-гастроэнтеролог определяет какой именно препарат будет назначен пациенту. Лекарство заказывается строго индивидуально в аккредитованной госпитальной аптеке при наличии рецепта, выданного во Франции.
· EXPEDITION-8 — это первое клиническое исследование фазы 3b, оценивающее эффективность 8-недельного курса терапии препаратом Мавирет у ранее не получавших лечение пациентов с компенсированным циррозом печени и хроническим гепатитом С (ХГС) всех основных генотипов (ГТ 1–6) [i]
· В первой когорте 100% ранее не получавших лечение пациентов с компенсированным циррозом печени и ХГС генотипов 1, 2, 4, 5 и 6 достигли устойчивого вирусологического ответа через 12 недель после окончания лечения (УВО*12) по итогам 8-недельного курса терапии препаратом Мавирет 1
· Исследование во второй когорте, в которую вошли ранее не получавшие лечение пациенты с ХГС генотипа 3 (ГТ 3) с компенсированным циррозом печени, продолжается
· В настоящее время 8-недельный курс терапии препаратом Мавирет одобрен для пациентов со всеми основными генотипами ХГС без цирроза печени, ранее не получавших лечение, а также для пациентов с генотипами ХГС 1,2,4-6 без цирроза печени, получавших ранее ПегИФН + рибавирин ± софосбувир
МОСКВА, Россия, 6 февраля 2019 года - Глобальная научно-исследовательская биофармацевтическая компания AbbVie представила новые данные по результатам исследования пангенотипного препарата Мавирет (глекапревир/пибрентасвир) у ранее не получавших лечение пациентов с компенсированным циррозом печени. Исследование фазы 3b EXPEDITION-8 продемонстрировало, что 100% (n = 273/273) пациентов с компенсированным циррозом печени и ХГС генотипов 1,2,4,5 и 6 достигли устойчивого вирусологического ответа через 12 недель после окончания лечения (УВО12) по итогам 8-недельного курса терапии препаратом Мавирет 1 . Эти данные были представлены в 2018 г. на конференции, организованной Американской ассоциацией по изучению заболеваний печени (AASLD) в Сан-Франциско, США.
Этот анализ является частью продолжающегося исследования фазы 3b EXPEDITION-8 для оценки безопасности и эффективности терапии препаратом Мавирет у ранее не получавших лечения пациентов с ХГС всех основных генотипов (ГТ 1–6) с компенсированным циррозом печени 1 . В исследовании пациенты были разделены на две когорты: первая включала пациентов с ХГС генотипов 1, 2, 4, 5, 6, вторая — пациентов с ХГС генотипа 3 (ГТ 3) 1 .
Согласно полученным данным, во время исследования в первой когорте не было зафиксировано ни одного случая неэффективности лечения, а также ни один из пациентов не прекратил терапию из-за развития нежелательных явлений 1 . Среди нежелательных явлений (≥5%) были отмечены: зуд (9,6%), утомляемость (8,6%), головная боль (8,2%) и тошнота (6,4%) 1 . Было выявлено шесть серьезных нежелательных явлений (2%), не связанных с применением глекапревира/пибрентасвира 1 . Не было зафиксировано ни одного нового негативного сигнала по безопасности препарата.
В настоящее время Мавирет одобрен для применения у пациентов со всеми основными генотипами ХГС, ранее не получавших лечение или получавших ПегИФН + рибавирин ± софосбувир. 2
*Пациенты, которые достигают устойчивого вирусологического ответа через 12 недель после окончания лечения (УВО12), считаются вылеченными от гепатита С.
Об исследовании EXPEDITION-8 1
EXPEDITION-8 — это текущее нерандомизированное, несравнительное открытое многоцентровое исследование фазы 3b по оценке безопасности и эффективности применения глекапревира/пибрентасвира у ранее не получавших лечения пациентов с компенсированным циррозом печени и хроническим гепатитом С генотипов 1–6. Исследовались две когорты пациентов:
· Первая когорта: ранее не получавшие лечения пациенты с ХГС генотипов 1, 2, 4, 5, 6 с компенсированным циррозом печени (n = 280)
· Вторая когорта: ранее не получавшие лечения пациенты с ХГС генотипа 3 с компенсированным циррозом печени (n = 60)
Первичной конечной точкой являлся процент пациентов с УВО12, закончивших исследование в соответствии с протоколом, а вторичными конечными точками были неэффективность противовирусного лечения и частота рецидивов. В первую когорту всего было включено 280 пациентов. Семеро были исключены из анализа УВО12 как не закончившие исследование в соответствии с протоколом (n = 273); пятеро из них выбыли из наблюдения, а двое получали лечение менее 8 недель (у одного из этих двух пациентов был достигнут УВО12).
Дополнительная информация о клинических исследованиях препарата Мавирет доступна по адресу: www.clinicaltrials.gov.
О препарате Мавирет (глекапревир/пибрентасвир)
Мавирет одобрен к применению в России для лечения хронического вирусного гепатита С всех основных генотипов (ГТ 1-6) у взрослых пациентов. Мавирет — это пангенотипная схема, принимаемая 1 раз в сутки без рибавирина, которая представляет собой комбинацию ингибитора протеазы NS3/4A глекапревира (100 мг) и ингибитора NS5A пибрентасвира (40 мг). Мавирет принимается один раз в сутки по три таблетки перорально.
Мавирет — это новая пангенотипная схема терапии гепатита С, которую можно применять в течение 8 недель у ранее не получавших лечения пациентов без цирроза печени с ХГС генотипов 1-6, которые составляют большую часть живущих с вирусным гепатитом С. Мавирет также показан сложным в лечении группам пациентов с ХГС всех основных генотипов (ГТ 1-6), в том числе, с компенсированным циррозом печени, сопутствующей хронической болезнью почек продвинутой стадии или хроническим вирусным гепатитом С генотипа 3. Мавирет — это пангенотипная комбинация, разрешенная для применения у пациентов с ХГС на всех стадиях хронической болезни почек.
Глекапревир был разработан в ходе продолжающегося сотрудничества между компаниями AbbVie и Enanta Pharmaceuticals, направленного на исследование ингибиторов протеазы вируса гепатита C, а также схем, включающих ингибиторы протеазы.
За дополнительной информацией, пожалуйста, обращайтесь:
Директор по связям с общественностью, AbbVie в России, Украине и СНГ

На сегодняшний день, на территории Российской Федерации становится явным тенденция к появлению пациентов с вирусным гепатитом С. Согласно статистике за 5 лет, в 2013 году первично было зарегистрировано 2,1 тысяч человек, в 2014году – 2,2 тысяч человек населения, 2015 году – 2,1 тысяч человек, в 2016 году -1,8 тысяч человек, в 2017 году – 1,8 тысяч. Как можно наблюдать, начиная с 2014 года начинается тенденция к снижению (2,2 тысяч за 2014, против 1,8 тысяч за 2017 года)[1]. Это связано с тем, что, начиная с 2016 года, начинает внедряться экспериментальная противовирусная терапия против гепатита С.
Гепатит С – это вирусное, парентеральное, антропонозное заболевание, поражающее печень, и приводящее к необратимым изменениям печени – цирроз.
Основной социальной проблемой в распространенности гепатита С является неосведомленность населения о способах передачи болезни, её симптомах, особенно первых проявлений, осложнениях и самое главное способах лечения. С 2014 года на территории Российской Федерации начали внедрять новое лечение против гепатита С, направленное не на ликвидацию симптомов, а на причину болезни – вирус.
Вирус гепатита С может попасть в организм через кровь, так как на воздухе вирус оказывается не активным. На организменном уровне, гепатит С, попадая в кровь, начинает распространяться в печени, попадая через веточки брюшной аорты: правую и левые печеночные артерии. Возбудитель вируса может находиться в печени десятки лет, не вызывая никаких симптомов.
При появлении первых симптомов гепатита С площадь поражения печени может достигать свыше 50%. Частыми проявлениями являются тяжесть в правом подреберье, привкус желчи во рту, желтушность кожных покровов, склер, множественные экскориации из-за отложения желчных кислот в коже, нарушения стула.
Гистологически, все проявления болезни делятся на 3 типа: альтеративные, экссудативные и пролиферативные изменения. Исходя из исследований, было заключено, что первоначальными изменениями являются экссудативные[4]. На гистологическом уровне диагноз гепатит С можно заподозрить при наличии хотя бы одного из следующих признаков:
· Тельца Консильмана – ацидофильные образования, представляющие собой гепатоциты на стадии апоптоза, с пикнотическим ядром. Сам процесс апоптоза запускается гепатоцитами с целью самозащиты, предотвращая дальнейшее развитие вируса, так как вирус жить вне клетки не может[6].
· Отсутствие полиморфноядерных лейкоцитов, но преобладание Т-лимфоцитов.
· Нарушение пролиферации клеток Купфера, что снижает фагоцитарную активность макрофагов печени[7].
· Нарушается упорядоченное строение балок. В свою очередь при регенерации клеточных балок новые элементы могут связывать несколько клеток на разных уровнях. Нарушается цитоархитектоника печени (рис.2)[4].
· Происходит постепенное увеличение печени, за счет расширения междольковых вен и артерий, задержки выведения жидкости и развитие балонной дистрофии печени.
· Неправильное сращение балок, апоптическое состояние гепатоцитов и увеличение междольковых артерий и вен приводит к задержке выведения желчи[6].
· При поздних стадиях гепатоциты начинают терять ядро, цитоплазма может содержать зерна, заполненные каплями желчных пигментов или жира. Возникает жировая дистрофия, характерная для людей с лишним весом[4].
По своему интересен механизм образования телец Консильмана, или гепатоцитов при апоптозе(рис.1). Как уже упоминалось, по одной из теорий, гепатоциты сами запускают процесс апоптоза, с целью предотвратить репликацию вируса, но, в свою очередь, вирус старается подавить данный процесс. В подтверждение данной теории было определено то, что некоторые кодируемые вирусом Гепатита С белки обладают антиапоптозной активностью, подавляющий действие белка р53 – полипептид – активатор апоптоза гепатоцитов[10].
Однако по другой версии, разрушение клетки вызывается действием NK – и Т- лимфоцитами на антигены, локализующиеся на мембране пораженных гепатоцитов. Вторая теория апоптоза является наиболее распространенной. Первый путь, по которому Т-лимфоциты - киллеры вызывают апоптоз, это их непосредственная активность на вирусы. В таких случаях они выделяют перфорин, растворяя стенку гепатоцита, и запускают гранзимы, которые запускают цитолитическую роль лизосом, что приводит к растворению органелл и гибели клетки[9].
Второй путь Т-лимфоцитарного апоптоза направлен на повышенную экспрессию Fas-R (CD 95) на мембране гепатоцитов, что приводит к активации адапторного полипептида FADD, который в свою очередь активирует каспазу 8, активирующая апоптоз гепатоцитов[10].
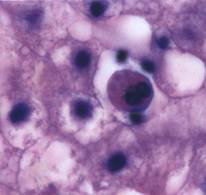
Рисунок 1. Тельца Консильмана
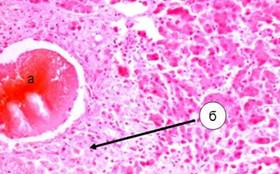
Рисунок 2. Участки сединительной ткани
Дальнейшее течение вирусного гепатита С зависит от ряда факторов, которые можно разделить на две группы: социальные и гистологические. К социальным факторам можно отнести следующее:
· Наличие вредных привычек: курение, алкоголизм, наркотики. При наличии таких факторов скорость распространения гепатита С и перерождение печени в цирроз происходит значительно быстрее.
· Стрессовые факторы. Активация симпатической нервной системы приводит к повышенной работе гепатоцитов, что приводит к их выработке и гибели.
· Профессия. Работа на вредных производствах, такие как, шахты, цементные заводы, сталелитейные производства, химические и фармацевтические фабрики своими выбросами могут усугубить течение болезни.
· Не соблюдение личной гигиены. Токсины, попадающие в организм через желудочно – кишечный тракт, попадают в печень через систему воротной вены и проявляют токсическое действие на печень, усугубляя болезнь.
· Питание. Соблюдение диеты (рекомендуется лечебный стол №5) щадит печень от вредных факторов: холестерин, канцерогенные факторы, различные минералы и тяжелые металлы.
На гистологическом уровне важными моментами для регенерации является наличие четырех типов клеток:
· Овальные клетки. Считаются производными клеток костного мозга. Увеличение данных клеток является характерным для гепатита С. Овальные клетки могут дифференцироваться как в гепатоциты, так и холангиоциты, что является основой для восстановления цитоархитектоники печени[6].
· Эпителиальные клетки (канал Геринга). Популяция данных клеток способна дифференцироваться в гепатоциты, холангиоциты и эндотелиоциты сосудов. Данные клетки могут полностью вернуть цитоархитектонику печени[3].
· Мезинхимоподобные клетки. Обладают высокой пролиферативной активностью. Образуют островки регенерации, направленные на выполнение функции[6].
· Малые гепатоциты. Клетки меньших размеров, чем зрелые гепатоциты. При больших поражениях печени могут размножаться и вырастать до зрелых размеров[3].
Пролиферация зрелых гепатоцитов играет одну из первых ролей в регенерации печени. Количество бинуклеарных гепатоцитов демонстрируют регенераторные потенции клеток печени. После деления, гепатоцит может либо снова иметь два ядра, либо один. Только клетки с двумя ядрами могут снова делиться. Количество бинуклеарных клеток зависит от степени развитости процесса при гепатите С, так же социальных факторах, которые были указаны выше[9].
На гистологическом уровне можно наблюдать следующие изменения:
1. Появление портальной гипертензии из-за разрастания соединительной ткани, изменения архитектоники печени. Наличие лимфо – эозинофильного инфильтраций, располагающиеся в толще паренхимы[10].
2. На поверхности и на разрезе наличие множественных узлов – очаги регенерации гепатоцитов. Такие разрастания приводят к объединению гепатоцитов в неправильные балки, что приводит к повышенному нарушению оттока желчи, и как следствие – застой вывода печеночной порции желчи[11].
3. Снижение макрофагальной активности клеток Купфера, нарушение коллагенового равновесия печени в сторону коллагенизации.
4. Множественные фиброзные изменения – наличие некротизированных гепатоцитов, замещенные соединительной тканью(рис.3)[4].
5. Образование соединительнотканных прослоек между дольками и по ходу выведения желчи, что приводит к закупорке вывода желчи. Гидропическая дистрофия печени[6].
6. Повышенная активность клеток Ито, что приводит к фиброзу печени(рис.4)[11].
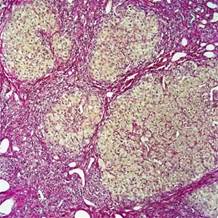
Рисунок 3. Фиброзные изменения
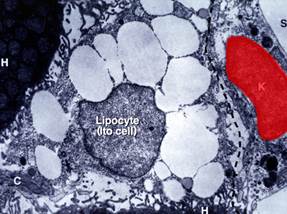
Рисунок 4. Клетки Ито
Исходом цирроза печени является смерть. Лечения цирроза нет. Единственное лечение – это трансплантация. Все, что можно сделать – это проводить симптоматический прием препаратов, которые не будут оказывать массивного токсического действия на печень.
С недавнего времени, на территории Российской Федерации проводят лечение вирусного гепатита С, что обозначает, что это уже не приговор, как был раньше. В группу по лечению данной болезни включены следующие схемы препаратов[5]:
1. Глицириновая кислота+ Фосфолипиды – 175мг + 325мг ежесуточная доза
2. Гепатопротекторы: Эссенциале, Карсил и так далее.
5. Другие препараты, направленные на симптоматическое лечение.
На сегодняшний день разработаны и внедрены препараты по лечению гепатита С, полностью лишенные побочных эффектов и достигающие 99% эффективность в лечении. Подобные препараты начинают внедряться в России, но через покупки на иностранных рынках. К таким препаратам относятся[4.5]:
1. Ледипасвир – препарат, разработанный на территории Америки. В нашей стране используются более доступные дженерики (аналоги с точно таким же действующим веществом), которые можно приобрести из Индии:
2. Софосбувир – влияет непосредственно на протеазу вируса, тем самым нарушая его репликацию. Так же разработан на территории Америки. В России так же можно найти индийские дженереки:
3. Велпатасвир. Новый препарат для этиологического лечения вирусного гепатита С, что делает препарат не эффективным против других штаммов, в отличие от вышеуказанных лекарств. Особенностью Велпатасвира является то, что он должен применяться только в сочетании с Софосбувиром. Препарат был разработан на территории Германии вместе с учеными из Соединенных Штатов Америки. Индийскими дженериками на территории России являются:
Для таких препаратов существует определенная схема, при приеме которой достигается наилучшая терапия вирусного гепатита С. Наблюдается тенденция к отказу от приема интерферона:
1. Собосбуфир + Рибавирин – 12 недель без перерывов во днях.
2. Ледипасвир + Софосбувир – 12 - 24 недель в зависимости от степени пораженности печени
3. Велпатасвир + Софосбуфир – до 36 недель в зависимости от степени поражения печени вирусом и признаков цирроза печени. Были положительные тенденции к излечению в момент 25% поражения органа циррозом.
На территории Соединенных Штатов Америки схемами лечения для терапии гепатита С используются такие препараты[9]:
1. Софосбувир + Велпатасвир – в течение 12 недель
2. Глекапревир + Пибрентасвир – в течение 12 недель
3. Даклатасвир + Софосбувир – в течение 12 недель как альтернативный вариант лечения.
Изложенные схемы лечения используются для лечения вирусного гепатита С при наличии очагов цирроза печени.
В Соединенных Штатах Америки, где были разработаны непосредственно все вышеизложенные лекарства, уровень больных с гепатитом С не уменьшается, так как остается монополия фармацевтических фирм. В Российской Федерации подобные схемы лечения пациентов с гепатитом С, основанные на индийских дженериках, сочетаются с вышеизложенными препаратами для поддержания иммунитета, общего метаболизма и нормальной функции печени.
На данный момент подобные схемы лечения используются только в высокотехнологических больницах, а пациенты могут получить помощь только по специальным федеральным программам лечения. Ежегодно, на территории России обновляются рекомендации по диагностике и лечению взрослых пациентов с гепатитом С [2].
Приведенные схемы лечения не используются в городах Крыма по причине отсутствия препаратов, неосведомлённости населения и медицинского персонала лечебно–профилактических учреждений. Наличие большого количества дженериков на фармакологическом производстве дает надежду на то, что лечение пациентов с гепатитом С будет доступно всем нуждающимся, включая маленькие города Крыма.
Having trouble reading this email? View it in your browser
| ||||
ноябрь 2018
Др Трэйси Саймон (Tracey Simon) на Встрече гепатологов 2018. Фотограф Лиз Хайлимэн Ежедневный прием низкой дозы аспирина, рекомендуемое для профилактики сердечно-сосудистых заболеваний среди групп высокого риска, также приводит к сокращению риска развития колоректального рака. Кроме этого, как оказалось, аспирин снижает вероятность развития и некоторых других видов рака. Однако не следует забывать и о том, что регулярный прием аспирина также связан с риском развития желудочно-кишечного кровотечения. Анализ данных 133 371 жителей Соединенных Штатов Америки, принимающих 325 мг аспирина, по крайней мере два раза в неделю, приводил к снижению риска развития рака печени на 49%. Польза от приема аспирина становилась очевидной через 5 и более лет от начала использования препарат, средняя доза препарата составляла по крайней мере 1,5 таблетки в неделю. Исследователи предположили, что механизм снижения риска развития рака печенки на фоне приема аспирина может быть связан либо с замедлением фиброгенеза, либо за счет непосредственного угнетения канцерогенеза, либо за счет снижения накопления жира в печени (липодистрофии).
Кэтлин Шварц (Kathleen Schwarz) на Встрече гепатологов 2018. Фотограф Лиз Хайлимэн Данное открытие подтверждает возможность передачи ВГС при совместном использовании трубочек (свернутых денежных банкнот) для вдыхания наркотиков через нос. Выявленный факт также показывают, что ВГС может передаваться при анальном сексе даже при отсутствии крови. В ходе исследования у 70% участников по крайней мере одна из проб носовой или ректальной жидкости была положительной на ВГС РНК. Присутствие ВГС РНК в пробах ассоциировалось с более высоким уровнем вирусной нагрузки в крови, но не зависел от ВИЧ-статуса участников, стадии ВГС-инфекции или пути заражения. Вирусный гепатит С связан с более высокой частотой возникновения хронической почечной недостаточности, диабета и сердечно-сосудистых заболеваний. Предполагалось, что проведение успешной терапии по поводу гепатита С может привести к снижению уровня этих заболеваний, хотя данная закономерность не имела четкого подтверждения. Исследователи Когорты Гепатита в Британской Колумбии проанализировали данные 73 000 провинциальных пациентов с положительным анализом на ВГС между 1999 и 2014 гг. Исследователи выявили, что по истечении 10 лет частота выявляемости сахарного диабета и психоэмоциональных расстройств была соответственно на 47% и 29% меньше среди лиц, вылечившихся от ВГС. В этой группе населения также наблюдалось снижение частоты возникновения инсульта (на 33%), и хронической почечной недостаточности (на 52%), чем у лиц с нелеченным гепатитом C. Сокращение продолжительности курса терапии до 8 недель позволяет сэкономить деньги и улучшает показатель приверженности пациентов к терапии. По этой причине все фармацевтические компании, разрабатывающие препараты для лечения ВГС, стремятся показать, что их продукция позволяет обеспечить высокий уровень излечиваемости за более короткий срок.
Алина Аллен (Alina Allen) на Встрече гепатологов 2018. Фотограф Лиз Хайлимэн Лица с неалкогольной жировой болезнью печени (НАЖБП), подвергаются более высокому риску развития злокачественных заболеваний, особенно, желудочно-кишечного тракта - согласно результатам наблюдения, представленного на встрече. Эти данные позволяют предположить, что НАЖБП может быть главным фактором риска развития рака, ассоциируемого с ожирением. В ходе наблюдения был проведен сравнительный анализ показателя заболеваемости раком между 1997 и 2018 годами среди 4791 представителей взрослого населения Миннесоты с НАЖБП и среди 14 432 представителей общего населения со схожими возрастными и половыми характеристиками. Лица с вирусными гепатитами и другими фоновыми заболеваниями печени исключались из анализа. Общий показатель риска развития рака у лиц с НАЖБП был на 91% выше, чем в контрольной группе. Исследователи также задались вопросом о том, не ассоциируется ли неалкогольная жировая болезнь печени с более высокой вероятностью возникновения рака, чем ожирение без НАЖБП. Они обнаружили, что лица с НАЖБП были предрасположены к значительно более высокому риску рака, чем лица с ожирением, но без НАЖБП. Другими словами, ожирение было связано с более высоким риском возникновения рака только у лиц с сопутствующей НАЖБП.
Рошит Лумба (Rohit Loomba) на Встрече гепатологов 2018. Фотограф Лиз Хайлимэн Гормоны щитовидной железы играют важную роль в метаболических процессах организма, поэтому вещества, стимулирующие бета-рецепторы щитовидной железы, могут снижать уровень липидов крови и жировую инфильтрацию печени за счет активизации утилизации жирных кислот. Два агониста бета-рецепторов щитовидной железы - MGL-3196 и VK2809 - способствуют снижению уровня жировой инфильтрации печени и уровня липидов крови у лиц с неалкогольной жировой болезнью печени (НАЖБП) и с более тяжелой формой этого заболевания - неалкогольным стеатогепатитом (НАСГ).
Масатоши Кудо (Masatoshi Kudo) на Встрече гепатологов 2018. Фотограф Лиз Хайлимэн Ниволумаб является моноклональным антителом, блокирующим PD-1 рецепторы на Т-клетках, которые играют важную роль в регуляции иммунного ответа. В ходе исследования, результаты которого были представлены на Встрече гепатологов, изучалась ответная реакция на применение ниволумаб у 49 пациентов с раком печени и с признаками В стадии цирроза печени (по шкале Чайлд-Пью). Результаты показали стабилизацию ракового процесса у 45% пациентов на протяжении 12 месяцев периода наблюдения. Авторы считают, что эти данные имеют важное значение для достижения цели, намеченной Всемирной Организацией Здравоохранения для ликвидации ВГС к 2030 году. Несмотря на то, что лицензия распространяется на несколько стран с очень высоким уровнем распространенности ВГС среди населения, в частности, Египет, Индонезия, Пакистан и Вьетнам, возникло беспокойство по поводу исключения из этого списка Индии.
|









