Неврологические осложнения после прививки от бешенства
| Услуга | Цена |
|---|---|
| Антирабическая вакцина против бешенства (вакцина Кокав) | 1380 руб. |
Показания к применению
Антирабическая прививка от бешенства — лекарственное средство из ряда иммунобиологических препаратов. Эта вакцина может применяться как для профилактики заболеваемости, так и в качестве экстренной меры, в случае укуса дикого, бродячего или подозрительного животного, у которого может быть бешенство. Своевременно введенная вакцина помогает избежать развития болезни.

Пройти вакцинацию в обязательном порядке следует лицам, относящимся к группам риска, а именно:
- ветеринарным врачам и персоналу ветеринарных лечебниц — поскольку по долгу службы они вынуждены контактировать с больными зверями;
- гражданам, имеющим дачи, сады и приусадебные участки;
- сотрудникам научных лабораторий и исследовательских центров, работающих с животными;
- тем, кто работает с бездомными и брошенными животными: занимается обустройством приютов или организацией отлова;
- работникам лесничеств и охотникам;
- профессиональным создателям чучел из шкур животных;
- исследователям, изучающим вирус, вызывающий бешенство.
Вакцинацию от бешенства можно проходить как взрослым, так детям и подросткам. Внутримышечный укол в глубокие ткани переднебоковой поверхности бедра ставят пациентам старше одного года и младше пяти лет. Взрослым гражданам вакцина вводится в спинную дельтовидную мышцу.
Противопоказания
Как и для любого другого лекарства, для прививки от бешенства существует ряд противопоказаний. К основным отводам относятся:
- индивидуальная непереносимость компонентов вакцины;
- обострения заболеваний инфекционного характера;
- серьезные хронические болезни, особенно на поздних стадиях;
- проявление аллергических реакций при предыдущих прививках от вируса бешенства;
- беременность и кормление грудью.
Однако при срочной вакцинации эти противопоказания могут отойти на второй план.
Побочные явления
Антирабическая сыворотка — сложный инфекционный агент. Поэтому в организме могут происходить как локальные, так и масштабные побочные реакции после введения вакцины.
К числу локализированных побочных проявлений относят:
- покраснения на разных частях тела;
- зуд;
- повышенный приток крови и отеки;
- увеличение лимфоузлов на некоторых участках.
Реакции общего характера:
- слабость, головокружение и боли в голове — типичные симптомы интоксикации;
- повышенная температура;
- тошнота, рвота или понос;
- редкие, но возможные, проявления из области неврологии.
Важно проводить вакцинацию в специализированном учреждении, персонал которого имеет соответствующие допуски и обладает необходимым уровнем квалификации. За состоянием здоровья пациента требуется медицинское наблюдение в течение получаса после вакцинации. В случае проявления любого из побочных действий следует незамедлительно принять антигистаминные и антисенсибилизирующие препараты. В случае неврологических осложнений необходима экстренная госпитализация.
У некоторых пациентов после вакцинации может возникнуть шоковое состояние, поэтому важно иметь доступ к аптечке, укомплектованной средствами быстрой антишоковой терапии. После вакцинации выдается прививочный сертификат, где указан серийный номер ампулы и курс применения препарата.
Пациенту, проходящему курс прививок от бешенства, запрещено употреблять алкоголь и спиртосодержащие вещества в течение полугода. Также следует избегать резкого повышения температуры тела, стресса и повышенных нагрузок.
Где сделать прививку от бешенства
- применение качественных и сертифицированных препаратов;
- перед прививкой в обязательном порядке проводится прием у терапевта;
- комфортная обстановка, использование одноразовых инструментов, соблюдение асептических и антисептических требований.
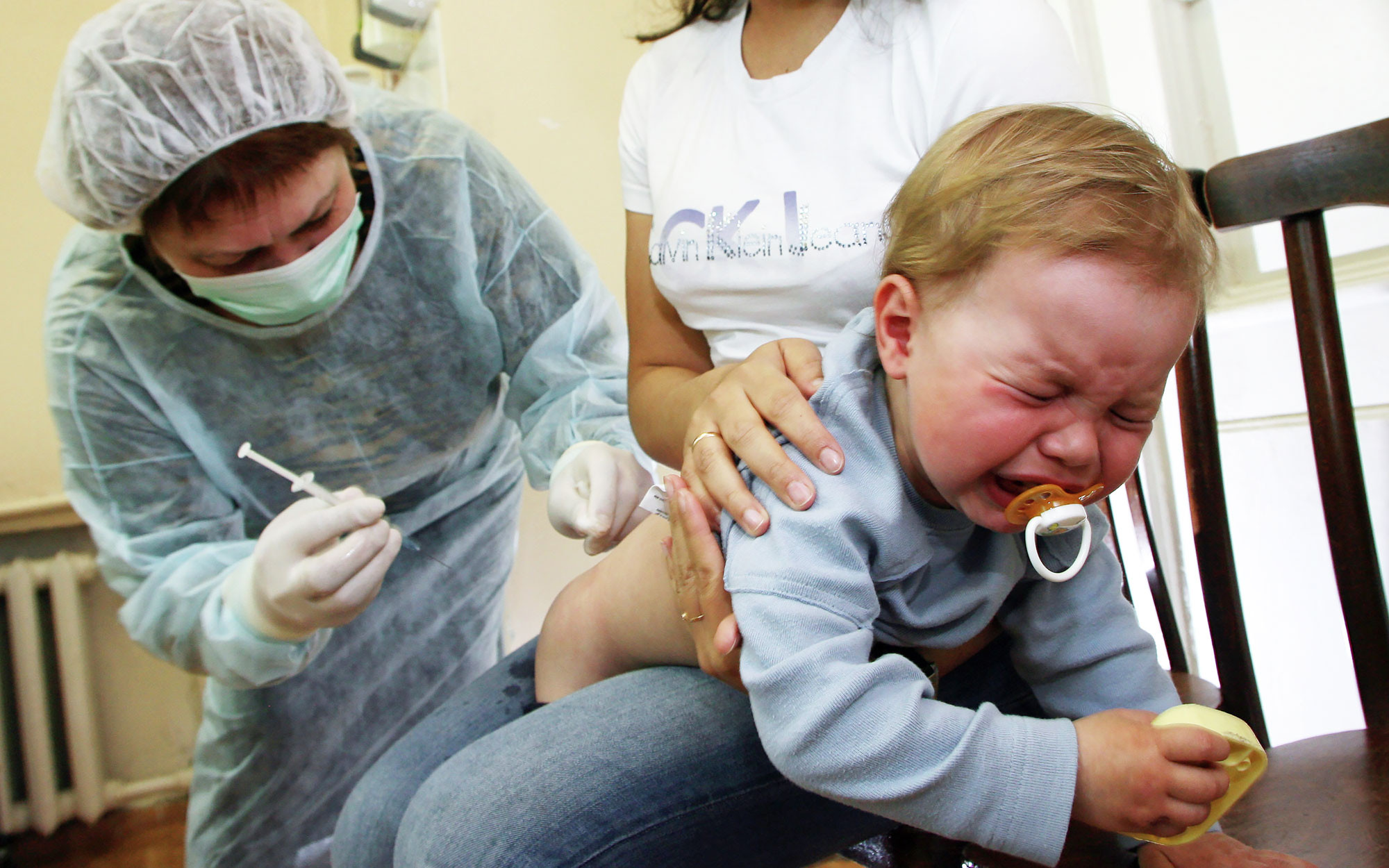
Когда маленькой Дусе было шесть лет, она и её мама узнали, что такое синдром Гийена — Барре (иммунная система поражает нервную, что может привести к параличу). За три недели до того как Дуся попала в больницу, девочке сделали прививку от кори, краснухи и паротита.
Официально никто из врачей не подтвердил, что такую болезнь запустила прививка. Но мама настаивает, что в выписке из больницы, куда девочку доставили с болезненной слабостью в мышцах (она даже не могла держать в руках ложку), написано, что причина болезни — "поствакцинальный период "Приорикса" (та самая вакцина, которую ребёнку ввели ранее).
Синдром Гийена–Барре — к счастью, излечимый недуг. Но очевидно, что доверия к прививкам у этой семьи, как и у многих других, уже не будет.

Официально число поствакцинальных осложнений растёт. По данным Роспотребнадзора за январь — август 2017 года, число осложнений после прививок увеличилось на 34% по сравнению с таким же периодом прошлого года. При этом на 28% выросли осложнения у детей до 14 лет.
В 20% случаев осложнения возникают из-за ошибки медперсонала при введении препарата. Другие причины — недостаточный осмотр пациентов (не выявляют аллергию, хронические заболевания и т.д.), плохое хранение и транспортировка вакцин, нестерильные условия в медкабинетах.
Однако нельзя сказать, что вакцины массово калечат. Всего с начала 2017 года зафиксировано 165 случаев осложнений. При этом в последние годы цифры постепенно снижались (в 2006–2012 годах было 500–600 осложнений в год).
Врачи не отрицают — прививки могут давать осложнения, и очень серьёзные. Но вероятность, что они возникнут, очень мала, убеждены специалисты.
В теме вакцинации существует два понятия — "побочная реакция после вакцинации" и "осложнение после вакцинации". А это абсолютно разные вещи. Как рассказал педиатр DOC+ Алексей Москаленко, если не разграничивать эти термины, то из-за путаницы часто складывается отрицательное отношение к прививкам.
— Побочная реакция — это, по сути, реакция иммунитета на введение в организм чужеродного антигена. Побочная реакция может быть местной (возникающей в месте укола — покраснение, отёк, уплотнение и т.п.) или общей (повышение температуры, слабость и т. п.), — пояснил педиатр.
По словам Москаленко, побочные реакции после прививки возникают примерно в 10% случаев.
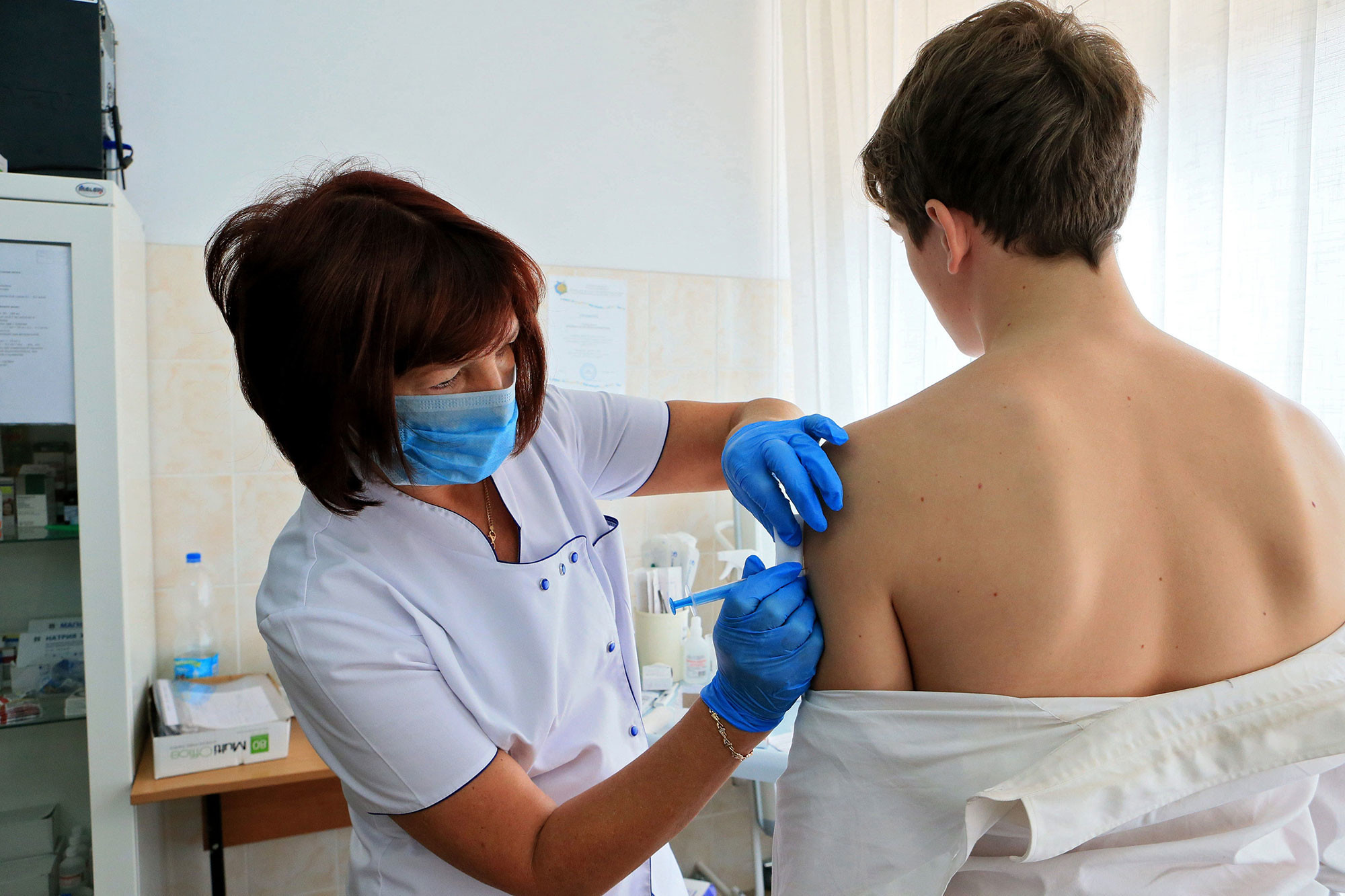
А вот поствакцинальные осложнения (которые как раз и посчитал Роспотребнадзор) — это уже серьёзные осложнения, которые могут угрожать здоровью и даже жизни пациента. Это может быть анафилактический шок, судороги, паралич и т.д. Но вероятность получить такие тяжёлые последствия после рядовой прививки очень маленькая.
— В среднем эта вероятность составляет 0,2–0,5 случая на 100 тыс. привитых детей (одно осложнение на 1 млн введёных вакцин). Данные состояния требуют немедленного лечения и дальнейшего наблюдения врачом, потому что могут нести опасность для жизни и здоровья человека, — объяснил Алексей Москаленко.
Как рассказал Михаил Костинов, заведующий лабораторией НИИ вакцин и сывороток, современные вакцины в большинстве случаев не вызывают тяжёлых осложнений. Есть более рискованные прививки — например, у живой вакцины (то есть с живым вирусом) может быть больше противопоказаний, чем у инактивированной (мёртвой). Но говорить о массовом характере осложнений нельзя, уверен учёный.
Рост числа осложнений, по мнению эксперта, связан с неправильными подсчётами.
— К сожалению, в нашей стране не ведётся чёткой статистики по нежелательным последствиям после прививок. Ведь может быть такая ситуация: ребёнку сделали прививку, а через несколько дней у него поднимется температура. Это совершенно не означает, что это и есть последствие прививки — причина повышения температуры может быть совсем другая. Но, скорее всего, родители решат, что это всё из-за прививки, а врачи их ещё и могут поддержать. Это, конечно, неправильно, — говорит специалист.
По словам Костинова, неправильное ведение статистики по поствакцинальным осложнениям может привести к тому, что родители просто испугаются и будут отказываться от прививок. Их могут поддержать и "антипрививочники" — общественное движение, оспаривающее эффективность, безопасность и правомерность вакцинации.
— К так называемым антипрививочникам нельзя относиться серьёзно — это люди с непонятно каким образованием, у них нет ни одной научной работы, которая бы хоть как-то подтверждала их доводы. Да и в конце концов, если бы прививки убивали людей, неужели бы на протяжении многих лет весь мир пользовался бы этим средством для защиты жителей Земли от тяжёлых заболеваний? — говорит эксперт.
— Прививки нужно делать, безусловно. Они помогают формировать иммунитет организма и благодаря им можно избежать возможных эпидемий, в том числе с летальным исходом, — считает педиатр Алексей Москаленко.
Как избежать осложнений
Педиатры сравнивают родителей, которые боятся делать детям прививки, с теми, кто боится летать. Да, в авиакатастрофах гибнут люди, но это не повод запрещать самолёты. От прививок тоже бывают осложнения, но в целом пользы от них гораздо больше.
Педиатр Туяра Захарова рассказала о мерах предосторожности, которые должны соблюдаться, чтобы снизить риск осложнений.
— Вакцинирование — это всегда плановое мероприятие. Если у ребёнка температура или аллергия, то дату процедуры нужно перенести, — сказала она. — Перед вакцинацией педиатр должен осмотреть ребёнка, его состояние, кожные покровы. Если всё в порядке, врач показывает родителям флакон с вакциной, срок её годности, говорит, какая вакцина будет вводиться.
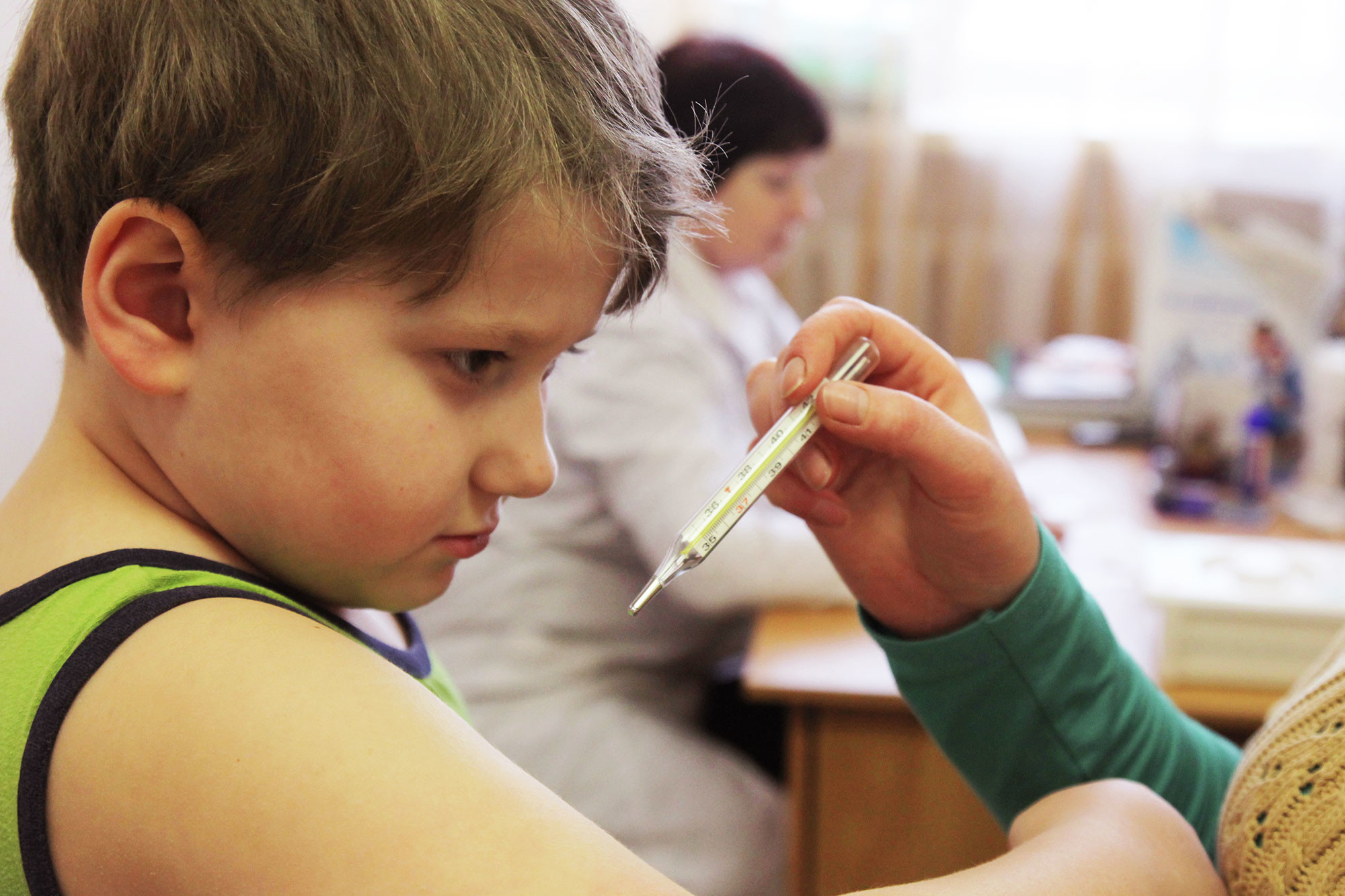
По словам Туяры Захаровой, после прививки родителям с ребёнком нужно полчаса побыть в поликлинике. Эта мера предосторожности объясняется тем, что, если у ребёнка возникнет какая-то аллергическая реакция на укол, ему быстро окажут медицинскую помощь.
Педиатр Кирилл Калистратов говорит, что "главное — отложить процедуру на две недели с момента, когда ребёнок переболел инфекционным заболеванием". И, конечно, в период эпидемий и тем более после прививки не стоит посещать людные места, где много вирусов. Ведь иммунная система ребёнка после прививки очень занята: она борется с возбудителями болезни (от которой сделана прививка) и вырабатывает к ним антитела. Не стоит нагружать её ещё и борьбой с инфекциями, которые встречаются в торговых центрах и метро.
Официальный сайт центральной больницы г. Кимовска и Кимовского района

Тульской области от______№___
Инструкция для врачей — хирургов (травматологов)
по вопросам организации и оказания антирабической помощи.
Бешенство остается одной из актуальных медико-социальных проблем современного общества.
Источником и резервуаром вируса являются дикие животные, преимущественно лисы, волки и енотовидные собаки, а среди домашних животных — собаки, кошки, сельскохозяйственные животные. Человек, как правило, заражается при укусе, ослюнении поврежденной кожи или слизистых, редко через загрязненные слюной больного животного предметы, при разделке туш и т.д. Вирус в слюне больного животного появляется не ранее, чем за 10 дней до развития у него симптомов бешенства, что определяет срок наблюдения при укусе домашним животным.
Инкубационный период — от нескольких дней до 1 года (чаще 30-90 дней), зависит от инфицирующей дозы и места укуса: наиболее опасны укусы лица, пальцев и кистей рук, половых органов.
Перечень действующих нормативно-правовых актов и организационных документов:
5. Инструкции по применению вакцины против бешенства и антирабического иммуноглобулина.
Для проведения профилактической и лечебно-профилактической иммунизации человека против бешенства в РФ зарегистрированы следующие медицинские иммунобиологические препараты:
1.Первичная обработка раны:
Раневую поверхность (ссадина, царапина, рана) или места ослюнения немедленно или как можно раньше (в течение 24 часов) после укуса или ослюнения обильно промыть в течение нескольких минут (до 15 минут) водой с хозяйственным мылом (10-20% концентрации) или другим моющим средством. После этого края раны обработать 70% спиртом или 5% водно-спиртовым раствором йода или любым других дезинфицирующим средством.
2.Хирургическая обработка раны проводится только при необходимости, после предварительной обработки:
— при обширных ранах — несколько наводящих кожных швов;
-по косметическим показаниям (наложение кожных швов на раны лица);
— прошивание кровоточащих сосудов в целях остановки наружного кровотечения.
3.Показания к введению антирабических препаратов:
Контакт и укусы людей бешенными, подозрительными на бешенство или неизвестными животными. Под контактом подразумеваются раны, царапины, ссадины и места ослюнения.
Антирабическая вакцина обеспечивает выработку активного иммунитета через 10-14 дней от момента начала профилактики. Введение иммуноглобулина антирабического обеспечивает максимальную концентрацию антител через 2-3 дня.
| Категорияповреждения | Характер контакта у человека | Данные оживотном | Лечение |
| 1. | Нет повреждений и ослюнения кожных покровов. Нет прямого контакта | Больное бешенством | Не назначается |
| 2. | Ослюнения неповрежденных кожных покровов, ссадины, одиночные поверхностные укусы и царапины туловища, верхних и нижних конечностей (кроме головы, лица, шеи, кисти, пальцев рук и ног,гениталий), нанесенные домашними и сельскохозяйственными животными | Если в течение 10 суток наблюдения заживотным оно остается здоровым, то
лечение прекращают (т.е. после 3-ей инъекции). Во всех других случаях, когда невозможно наблюдение за животным (убежало, убито, исчезло и др.) лечение продолжить по схеме. | Начать лечение немедленно по схеме: КОКАВ 0, 3,7, 14, 30 и 90 день |
| 3. | Любые ослюнения слизистых оболочек, любые укусы головы, лица, шеи, кисти, пальцев рук и ног, гениталий, множественные укусы иглубокие одиночные укусы любой локализации, нанесенные домашними и сельскохозяйственными животными. Любые ослюнения и повреждения, нанесенные дикими плотоядными животными, летучими мышами и грызунами. | Если животное вПериод наблюдения (10 суток и более)
Осталось здоровым, то лечение прекращают, во всех остальных продолжают по схеме. | Начатькомбинированное
лечение немедленно и одновременно: АИГ в 0 день + КОКАВ по 1,0 мл в 0, 3, 7, 14, 30 и 90 день. |
4. Сроки введения антирабических препаратов.
Введение антирабических препаратов должно осуществляться как можно раньше, в первые 24 часа. При комбинированном курсе: антирабическая вакцина вводится после введения иммуноглобулина антирабического. Последний срок введения гомологичного препарата (антирабического) — не позднее 7 дня после контакта с больным и подозрительным на заболевание бешенством животным, гетерологичного — не позднее 3 дня.
Курс лечения антирабической вакцины назначается независимо от срока обращения пострадавшего за помощью, даже через несколько месяцев.
5. Последовательность и техника введения антирабических препаратов.
Иммуноглобулин гомологичный вводят внутримышечно, взрослым и детям — 1 дозу (20 МЕ/кг) но не более 20 мл, т.к. это может подавить продукцию антител. Часть дозы — максимально — вводят, инфильтрируя в рану, а остаток — внутримышечно (бедро, ягодица) вместе с Пой дозой вакцины, вводимой в дельтовидную мышцу — как можно дальше от места инъекции иммуноглобулина. В случае задержки, иммуноглобулин должен быть введен не позднее седьмого дня после первой дозы вакцины, независимо от интервала времени между укусом и началом терапии. Для обеспечения хорошей инфильтрации пораженных участков у детей (особенно при множественных укусах) препарат разводят в 2-3 раза 0,9% раствором хлорида натрия.
Иммуноглобулин гетерологичный вводят в дозе 40 МЕ/кг только после постановки внутрикожной пробы с препаратом, разведенным 1:100. При отрицательной пробе под кожу плеча вводят 0,7 мл разведенного 1:100 и через 10 минут при отсутствии реакции дробно в 3 приема с интервалом 10-15 минут — всю дозу неразведенного препарата, подогретого до 37+0,5 гр. Часть дозы вводят вокруг мест укуса, а остальное внутримышечно. При положительной внутрикожной или подкожной пробах препарат вводят по витальным показаниям при дробной сенсибилизации: перед 1-й дозой — в/м антигистаминный препарат, рекомендуется и/к 0,1% раствор адреналина в возрастной дозе. Препарат вводится не позднее 3-х суток после укуса.
Если анатомическое расположение повреждения (кончик пальца и др.) не позволяет ввести всю дозу АИГ в ткани вокруг ран, то остаток АИГ вводят внутримышечно (наружная верхняя часть бедра взрослым, переднебоковая область бедра детям). Всю дозу АИГ вводят в течение одного часа.
Введение антирабического иммуноглобулина должно осуществляться за 15-30 минут до введения антирабической вакцины. Необходимо строго соблюдать последовательность введения антирабических препаратов. Введение иммуноглобулина антирабического после ведения антирабической вакцины строго запрещается. Локализация введения иммуноглобулина должна отличаться от места введения вакцины. Вакцину вводят на другой стороне.
КОКАВ. Перед применением в ампулу с вакциной вносят 1 мл растворителя, раствор должен быть использован в течение не более 5 минут. Растворенная вакцина вводится медленно внутримышечно в дельтовидную мышцу плеча, детям до 5 лет — в верхнюю часть переднебоковой поверхности бедра.
Введение вакцины в ягодичную область не допускается.
6. Расчет дозы антирабического иммуноглобулина.
Гомологичный АИГ вводится в дозе 20 ME на 1 кг массы тела, гетерологичный АИГ — 40 ME на 1 кг массы тела. На производственной этикетке упаковки (флакона) указывается фактическая активность иммуноглобулина данной серии (минимальный титр для гомологичного и гетерологичного АИГ — 150/МЕ на 1 мл).
Например, масса тела пострадавшего составляет 65 кг, фактическая активность гетерологичного АИГ серии 0236 (производство Украина) 257 МЕ/мл, форма выпуска ампула объемом 5 мл. Для определения дозы и количества ампул для введения необходимо вес тела (65 кг) умножить на 40 ME (для гетерологичного АИГ 40 ME на 1 кг) и разделить полученное число на фактическую активность препарата (257 МЕ/мл), т.е.:
65 х 40/257 = 10 мл. Таким образом, необходимо для
комбинированного курса лечения 2 ампулы по 5 мл.
При введении гомологичного АИГ — доза в 2 раза меньше, необходимо 3 ампулы по 2 мл (форма выпуска по 2 мл).
В случае введения антирабических препаратов, не зарегистрированных в России (например, при пребывании за рубежом), необходимо продолжить курс лечебно-профилактической иммунизации против бешенства, препаратами зарегистрированными в России.
8. Взаимодействие с лекарственными средствами и другими МИБП.
При необходимости проведения экстренной профилактики столбняка последнюю осуществляют только после введения АИГ и Пой дозы антирабической вакцины.
Введение других МИБП допускается не ранее чем через 2-3 месяца после завершения курса комбинированного антирабического лечения. Прием кортикостероидов и иммунодепрессантов могут привести к сбою выработки иммунитета.
9. Нарушение сроков введения антирабической вакцины.
Необходимо соблюдение введения первых 3-х доз антирабических препаратов в соответствии со схемой — 0, 3, 7 дни. При прерывании курса введения схема назначения и введения индивидуальна, в основном при прерывании курса со сроком более 1 месяца — вводят по новой схеме.
10. Повторное назначение курса лечебно-профилактических прививок.
Если с момента завершения лечебно-профилактического курса (полного) прошло более 1 года или курс лечения был прерван, неполный (только 3 инъекции), пострадавшему назначается курс в соответствии со схемой.
Если с момента завершения лечебно-профилактического курса (полного) или профилактического (полный — 3 инъекции вакцинации + 1 ревакцинация) прошло менее 1 года, пострадавшему назначается 3 инъекции по 1,0 мл по схеме 0. 3, 7 дни.
Доза и схема введения иммунизации как и для взрослых.
12. Секционный материал.
При вскрытии трупа, подозрительного на заболевание бешенством и возникновении аварийной ситуации, вызванной повреждением кожных покровов, проводится местная обработка ран, назначается курс лечебно-профилактической иммунизации против бешенства.
При подозрении на заболевание бешенством для постмортальной диагностики осуществляют забор секционного материала (аммонов рог, мозжечок, кора больших полушарий, слюнные железы, размером 15 х 15 мм по 2 пробы для ПЦР-диагностики и вирусологического исследования). Пробы секционного материала помещают в стерильные пластиковые флаконы, содержащие физиологический раствор, покрывающий весь материал и сохраняют при температуре до минус (20+4) град. Запрещается помещать и хранить секционный биологический материал в формалине, а также в парафиновых блоках. Отобранный материал до упаковки для транспортирования хранится при температуре 20+4 град, в течение 30 суток с момента отбора проб. Доставка осуществляется в термоконтейнере с охлаждающими элементами (замороженными при температуре минус 20+4 градусов в течение 20+2 часа) в лабораторию по согласованию с Управлением Роспотребнадзора по Тульской области. В направлении указывается наименование ЛПО, ФИО, возраст больного, место жительства, предварительный диагноз, эпидемиологический анамнез, вид материала, дата и время взятия материала.
13. Профилактическая (предэкспозиционная) иммунизация.
Профилактическая (предэкспозиционная) иммунизация проводится путем трехкратного в/м введения 1 дозы вакцины (0,3,7 день) с ревакцинацией через 12 месяцев, далее каждые 3 года. Лицам групп риска рекомендуется ежегодный контроль уровня специфических антител: в случаях его снижения ниже 0,5 МЕ/мл проводится однократная ревакцинация одной иммунизирующей дозой.
14. Прививочные реакции и осложнения.
Культуральные вакцины не вызывают неврологических осложнений и могут применяться у лиц с неблагоприятным неврологическим анамнезом. В месте введения могут быть легкие реакции — болезненность, отек и уплотнения, краснота, зуд. Общее недомогание, повышение температуры, увеличение лимфоузлов, артриты, миалгии редки. Перерыв в прививках на 1-2 дня и прием жаропонижающих средств обычно ликвидирует симптомы болезни. Описаны единичные случаи аллергических реакций.
После применения гетерологичного антирабического иммуноглобулина возможно развитие местной аллергической реакции, наступающей на 1-2 день после введения и осложнений: анафилактический шок, сывороточная болезнь на 6-8 день.
15. Центр по борьбе с бешенством.
16. Введение медицинской документации:
Сведения об обращении за медицинской помощью по поводу укуса, ослюнения, нанесенного животным, о медицинском осмотре перед вакцинацией, проведении иммунизации вносятся в медицинскую документацию и индивидуальные отчетные формы:
Тульской области от №___
Памятка дежурному врачу
При обращении за медицинской помощью по поводу укусов (ослюнения), нанесенных животными необходимо:
1. Обработать рану (ссадину, царапину и т.д.), место ослюнения: обильно промыть мыльным раствором 10%, далее любым антисептическим раствором — спиртом, йодом и др.в случае кровотечения — остановить, избегать хирургического вмешательства.
3. По показаниям назначить курс лечебно-профилактической иммунизации против бешенства (медицинское наблюдение по результатам ветеринарного наблюдения за животным, полный курс КОКАВ, комбинированный курс КОКАВ + АИГ и т.д.) и выдать на руки пострадавшему справку о назначении и проведении курса прививок против бешенства для представления в лечебно-профилактическое учреждение по месту жительства для продолжения курса.
4. Ознакомить под роспись пострадавшего об опасности заболевания бешенством при несвоевременности и не проведения курса прививок против бешенства.
5. При назначении комбинированного курса КОКАВ + АИГ, тяжелых повреждениях, нахождении пострадавшего в алкогольном опьянении для проведения курса прививок госпитализировать пострадавшего в стационар.
6. В случае отказа от госпитализации при необходимости введения АИГ необходимо обеспечить медицинское наблюдение в течение 6 часов в амбулаторно-поликлинических условиях.
7. При отказе пострадавшего от лечебно-профилактического курса против бешенства, оформить отказ за 2-я подписями (врача и пострадавшего).
8. Провести экстренную профилактику столбняка по показаниям.
9. При обращении заполнить ф.045/у и передать её в течение рабочего дня врачу-травматологу (хирургу), ответственному за антирабическую помощь, для контроля за дальнейшим проведением прививок против бешенства пострадавшим в ЛПО по месту жительства или антирабическом центре.
Тульской области от______№___
Форма годового отчёта об оказании антирабической помощи
(для врачей-травматологов (хирургов),ответственных за оказание антирабической помощи) для представления в областной центр антирабической помощи
1. Количество обратившихся за медицинской помощью по поводу укусов, ослюнений, нанесенных животными, в ЛПО.
2. Из них количество подлежащих лечебно-профилактической иммунизации против бешенства всего, в т.ч.:
2.1. вакцинированные полные курсом КОКАВ + АИГ;
2.2. вакцинированные полным курсом КОКАВ (без АИГ);
2.3. вакцинированные прерванным курсом, так как животное здорово КОКАВ (3 прививки) +АИГ;
2.4. вакцинированные прерванным курсом, так как животное здорово КОКАВ (3 прививки) без введения АИГ;
2.5. отказ от прививок;
2.6. самовольно прервавшие курс прививок;
2.7. выбывшие в другой регион.
3. Количество госпитализированных.
4. Количество осложнений после введения антирабических препаратов;
5. Количество пострадавших по видам домашних животных:
5.1. домашние животные — собаки, доступные наблюдению или исследованию (постмортальная диагностика);
5.2. домашние животные — собаки бродячие, недоступные наблюдению;
5.3. кошки домашние;
5.4. кошки бродячие;
5.5. КРС, МРС и прочие сельскохозяйственные животные;
5.6. прочие домашние животные;
6. Количество пострадавших по видам диких животных:
6.2. другие дикие плотоядные;
Тульской области от №___
Алгоритм расчета антирабической вакцины и антирабического
иммуноглобулина на год работы.
Определение годовой потребности в антирабических препаратах осуществляется исходя из среднего числа количества лиц, обратившихся с укусами, за антирабической помощью за год.
2. Расчет потребности антирабической вакцины.
— полный курс вакцинации (получают 34% из числа укушенных)
— 16% не вакцинировались (отказ от вакцинации). Кроме того к полученной сумме необходимо прибавить 10% (неснижаемый запас). Количество вакцины должно быть кратное пяти.
3. Расчет антирабического иммуноглобулина (лошадиного).
Годовая потребность лошадиного иммуноглобулина х 0,1 = потребность человеческого антирабического иммуноглобулина.
Нельзя забывать, что прививка является иммунобиологическим препаратом, который вводится в организм с целью формирования стойкой невосприимчивости к определенным, потенциально опасным инфекционным заболеваниям. Именно из-за своих свойств и назначения прививки способны вызывать определенные реакции со стороны организма. Вся совокупность таких реакций делится на две категории:
- Поствакцинальные реакции (ПВР).
- Поствакцинальные осложнения (ПВО).

академик РАН, профессор, доктор медицинских наук, зав.кафедрой эпидемиологии и доказательной медицины Первого МГМУ им. И.М. Сеченова, президент НАСКИ
Поствакцинальные реакции представляют собой различные изменения состояния ребенка, которые развиваются после введения вакцины и проходят самостоятельно в течение небольшого промежутка времени. Они не представляют собой угрозу и не приводят к стойкому нарушению здоровья.
Поствакцинальные осложнения – стойкие изменения в организме человека, которые произошли после введения прививки. В этом случае нарушения являются длительными, значительно выходят за рамки физиологической нормы и влекут за собой разнообразные нарушения здоровья человека. Рассмотрим подробнее возможные осложнения прививок.
К сожалению, ни одна из вакцин не является абсолютно безопасной. Все они обладают определенной степенью реактогенности, которая ограничена нормативной документацией на препараты.
Побочные явления, которые могут возникать при введении вакцин, весьма разнообразны. Факторы, способствующие возникновению побочных реакций и осложнений, можно разделить на 4 группы:
- игнорирование противопоказаний к применению;
- нарушение процедуры вакцинации;
- индивидуальные особенности состояния организма привитого;
- нарушение условий производства, правил транспортировки и хранения вакцин, плохое качество вакцинного препарата.
Но даже несмотря на возможные осложнения при введении вакцин современная медицина признает значительное преимущество их полезных свойств для снижения возможных последствий болезни по сравнению с возможным естественным заражением.
| Вакцина | Поствакцинальные осложнения | Осложнения в ходе заболевания | Летальность при заболевании |
| Оспа | Вакцинальный менингоэнцефалит – 1/500 000 | 0,001% | |
| Корь-паротит-краснуха | |||
| Коклюш-дифтерия- столбняк | Энцефалопатия – до 1/300 000. | ||
| Вирусы папилломавирусной инфекции | Тяжёлая аллергическая реакция – 1/500 000. | Цервикальный рак – до 1/4000. | 52% |
| Гепатит В | Тяжёлая аллергическая реакция – 1/600 000. | Хронические инфекции развиваются у 80-90% детей, инфицированных в течение первого года жизни.
Хронические инфекции развиваются у 30-50% детей, инфицированных в возрасте до шести лет. | 0,5-1% |
| Туберкулёз | Диссеминированная БЦЖ-инфекция – до 1/300 000.
БЦЖ-остеит – до 1/100 000 | Туберкулезный менингит, легочное кровотечение, туберкулезный плеврит, туберкулезные пневмонии, распространение туберкулезной инфекции на другие органы и системы (милиарный туберкулез) у детей раннего возраста, развитие легочно-сердечной недостаточности. | 38%
(Вторая по значимости причина смертности от инфекционного агента (после ВИЧ- инфекции). Возбудителем туберкулеза инфицированы 2 млрд человек — треть населения нашей планеты. |
| Полиомиелит | Вакциноассоциированный вялый паралич – до 1/ 160 000. | Паралич – до 1/100 | 5 - 10% |
На основе данных: А.Н.Мац (НИИ вакцин и сывороток им. И.И.Мечникова РАМН) - Врачам об антипрививочном движении и его вымыслах в СМИ
Риск осложнений после вакцинации в сотни и тысячи раз меньше, чем риск осложнений после перенесенных заболеваний. Так, например, если прививки против коклюша-дифтерии-столбняка могут вызвать энцефалопатию (поражение головного мозга) всего лишь в одном случае на 300 тыс. привитых детей, то при естественном течении этой болезни риску подобного осложнения подвергается один ребенок на 1200 заболевших детей. При этом высок риск летальности у непривитых детей при этих болезнях: дифтерия – 1 к 20 заболевшим, столбняк – 2 к 10, коклюш – 1 к 800. Вакцина против полиомиелита вызывает вялый паралич в менее чем одном случае на 160 тысяч привитых детей, в то время как риск летального исхода при заболевании - 5 – 10%.Таким образом, защитные функции прививок многократно уменьшают возможность осложнений, которые можно получить в ходе естественного течения заболевания. Любая прививка в сотни раз безопаснее заболевания, от которого она защищает.
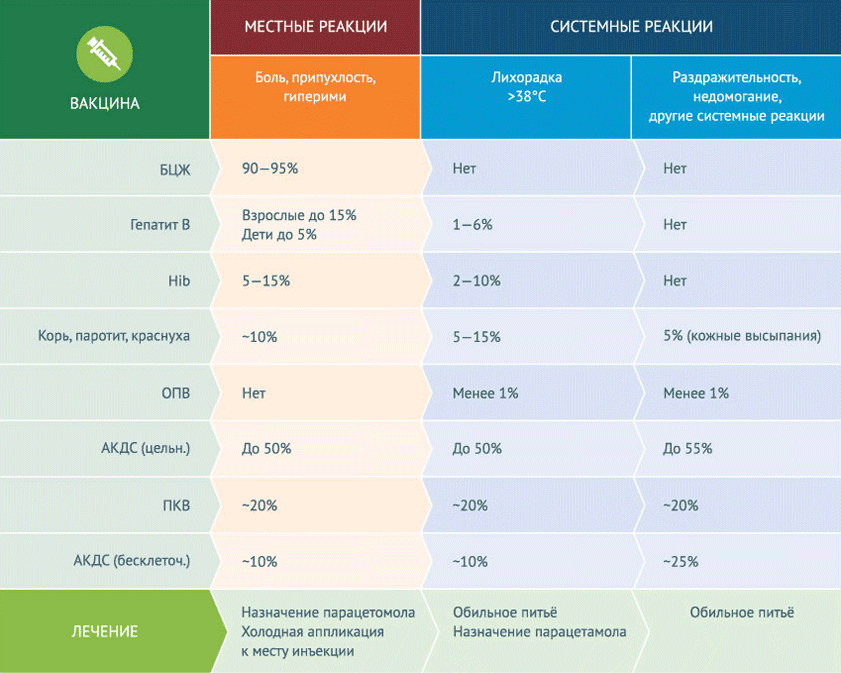
Наиболее часто после вакцинации возникают местные реакции, которые не имеют ничего общего с осложнениями. Местные реакции (боль, припухлость) на месте прививки не требуют специального лечения. Самый большой показатель развития местных реакций – у вакцины БЦЖ – 90-95%. Примерно в 50% случаев возникают местные реакции на вакцину АКДС цельноклеточную, при этом всего лишь около 10% – на бесклеточную. Вакцина против гепатита В, которую самой первой вводят еще в роддоме, вызывает местные реакции менее чем у 5% детей. Она же способна вызвать повышение температуры выше 38 0 С г (от 1 до 6% случаев). Повышение температуры, раздражительность, недомогание относятся к неспецифическим системным реакциям на вакцины. Лишь цельноклеточная вакцина АКДС вызывает системные неспецифические вакцинальные реакции в 50% случаев. Для других вакцин этот показатель составляет менее 20%, во многих случаях (например, при прививке от гемофильной инфекции) – менее 10%. А возможность возникновения неспецифических системных реакций при приеме оральной вакцины против полиомиелита – менее 1%.

В настоящее время число нежелательных явлений (НЯ) тяжелой степени выраженности после прививок сведены к минимуму. Так, при прививке БЦЖ регистрируется 0,000019-0,000159% развития диссеминированного туберкулеза. И даже при таких минимальных значениях причина этого осложнения не в самой вакцине, а в небрежности при вакцинации, врожденных иммунодефицитах. При прививке от кори энцефалит развивается не чаще, чем в 1 случае на 1 млн доз. При вакцинации от пневмококковой инфекции вакцинами ПКВ7 и ПКВ13 не было выявлено редких и очень редких явлений тяжелой степени выраженности, хотя в мире уже введено свыше 600 млн доз этих вакцин.
В России официальный учет и контроль количества осложнений в результате вакцинации осуществляется только с 1998 года. И надо отметить, что благодаря совершенствованию прививочных процедур и самих вакцин количество осложнений существенно сокращается. По данным Роспотребнадзора, число зарегистрированных поствакцинальных осложнений уменьшилось с 323 случаев в январе-декабре 2013 года до 232 случаев за тот же период 2014 года (по всем прививкам совокупно).
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
Ребёнку сейчас 1 год, нам предстоит делать 3 АКДС.
На 1 АКДС была температура 38. Врач сказала, что перед 2 АКДС принимать 3 дня супрастин. И 3 дня после. Но температура была немного выше 39. Приходилось сбивать каждые три часа. И так три дня.
Читала, что супрастин нельзя давать до прививки, а только после, т.к. он снижает иммунитет.
Подскажите, пожалуйста, как быть в нашем случае. Давать заранее супрастин или все же нет? Я знаю, что каждая последующая АКДС переносится тяжелее. Очень боюсь за последствия.
Отвечает Харит Сусанна Михайловна
В принципе супрастин не оказывает никакого влияния на лихорадку при вакцинации. Ваша ситуация укладывается в картину нормального вакцинального процесса. Могу посоветовать через 3-5 часов после прививки дать жаропонижающее заранее до появления температуры. Возможен и другой вариант - попробуйте привиться Пентаксимом, Инфанриксом или Инфанрикс Гекса.
Ребёнку 18 месяцев, вчера поставили вакцинацию пневмококк, вечером поднялось температура, на утро слабость, болит нога, я очень переживаю.
Отвечает Харит Сусанна Михайловна
Если лихорадка продержалась несколько дней без появления катаральных симптомов (насморк, кашель и т.д.),то это нормальная вакцинальная реакция. Вялость или наоборот беспокойство также укладываются в нормальную вакцинальную реакцию и через несколько дней должны пройти. В дальнейшем в день прививки, через несколько часов после вакцинации дайте жаропонижающее заранее, даже при нормальной температуре. Если есть болезненность в месте инъекции и ребенок щадит ножку при ходьбе, то возможно это миалгический синдром, при использовании жаропонижающего (напр. нурофен) эти симптомы должны пройти. Если есть местная реакция- можно использовать0,1%глазную гидрокортизоновую мазь и гель троксевазин (чередовать их) несколько раз в день нанося на место инъекции.
Моему ребенку 4,5 месяца. С 2,5 месяцев у нас ставят атопический дерматит. Прививки до 3х месяцев делали по плану. Сейчас ремиссия, планируем делать АКДС. Отечественную категорически не хотим делать, т.к. боимся очень плохой переносимости +от Превенара был отек на месте укола. Сейчас ждем решения иммунологической комиссии о согласовании бесплатной (импортной) прививки. Скажите, пожалуйста, бывают ли положит.решения с таким диагнозом? Учитывая что папа аллергик еще.
Отвечает Харит Сусанна Михайловна
При наличии местной патологической реакции - отек и гиперемия в месте инъекции больше 8 см решается вопрос о введении другой вакцины. Если же местная реакция меньше, то это считается нормой и можно продолжать прививаться на фоне приема антигистаминных препаратов.
Наличие местной реакции на Превенар 13 не говорит о том, что у ребенка будет аллергическая реакция на введение другой вакцины. В таких случаях рекомендуется прием антигистаминных препаратов в день прививки и возможно еще первые три дня после вакцинации. Самое главное при наличии пищевой аллергии не вводить до и после вакцинации (в течение недели) новых продуктов питания.
Что касается решения вопроса о бесклеточных вакцинах, то общих правил нет, в каждом регионе вопрос о бесплатном применении этих вакцин решается по своему. Следует только понимать, что переход на бесклеточные вакцины не гарантирует отсутствие аллергической реакции после прививки , она бывает реже, но также возможна.
Стоит ли делать прививку Превенар в 6 месяцев? И если делать, совместима ли с АКДС?
Отвечает Харит Сусанна Михайловна
Прививаться против пневмококковой инфекции для маленьких детей жизненно необходимо, поскольку от заболеваний, вызываемой этой инфекцией (менингит, пневмония, сепсис) дети погибают. Для защиты от пневмококковой инфекции необходимо как минимум 3 прививки - поэтому, чем раньше ребенок начнет прививаться, тем лучше.
Прививаться АКДС и Превенаром в один день рекомендовано национальным календарем прививок. Любая прививка может вызвать у ребенка лихорадку, надо помнить об этом и при повышении температуры дать ребенку жаропонижающее.
Мы столкнулись с такой проблемой. Дочке сейчас 3г.9мес., от полиомиелита ставили 1 и 2ю вакцины в виде Пентаксим (в 5 и 8 месяцев). Третью прививку мы так и не поставили до сих пор, т. к. была плохая реакция на Пентаксим, после этого стали каждые 6 мес. сдавать кровь из вены на возможные аллергические реакции к прививкам и за 3 года ни АКДС, ни адс-м ни Пентаксим, Инфанрикс, ни против кори-краснухи нам так и не разрешили ставить на основании анализов, от них официальный мед.отвод. А вот 3ю и 4ю полио нам ни разу никто не предложил поставить за эти 3 года (даже зав. детской поликлиникой, когда карту в сад подписывала), также никто не предлагал обследоваться на нее, и конечно не объясняли, что если в саду кому-то будут ставить ОПВ, нас будут высаживать из сада (у нас в саду дети питаются в общем кафе, а не в группах). Сейчас позвонили из сада и сказали, что т.к. наша вакцинация не закончена нас отстраняют от сада на 60 дней и так каждый раз, когда кого-то будут прививать, или мы можем поставить 4ю полио ревакцинацию вместе с остальными детьми в саду. Т.к. 3юможно ставить только до года, и мы ее уже пропустили, а 4ю можно до 4х лет (4 года дочке исполняется через 3 месяца). На данный момент у нас сейчас полный мед.отвод на 2 месяца от любых прививок т.к. сейчас проходим лечение из-за активности вируса Эпштейн-бара. В саду ответили т.к. у нас мед.отвод, то нас высаживать не будут. Для меня вопрос: на сколько привитые ОПВ дети представляют опасность для моего ребенка (в нашем саду дети питаются в общем кафе одновременно, а не в группах)? И до 4х лет можно поставить четвертую пропустив третью, с разрывом между 2 и 4 вакциной в 3 года? У нас в городе нет обследований на аллергические реакции к вакцинам, и это значит мы их можем пройти только в отпуске, но ребенку уже исполнится 4 года на этот момент. Как поступать в нашей ситуации?
Отвечает Харит Сусанна Михайловна
В чем заключалась плохая реакция на Пентаксим? На основании каких анализов мог ставится медотвод?. В нашей стране очень редко делаются аллергопробы к компонентам вакцин. Если у вас нет аллергии на куриное или перепелиное яйцо, ребенок получает их в пищу, то прививаться от кори и паротита – можно, а вакцина против краснухи вообще в своем составе не имеет ни куриного, ни перепелиного яйца. В РФ регистрируются случаи кори и ваш ребенок находится в группе риска, поскольку не привит от нее.
Против полиомиелита вы можете привиться - прививка переносится хорошо и крайне редко дает какие-либо аллергические реакции. При введении в детском саду оральной полиовакцины другим детям, вы находитесь в группе риска по развитию вакциноассоциированного полиомиелита. Прививаться против полиомиелита можно в любом возрасте, только вакцинацию против коклюша в нашей стране делают до 4 лет (летом 2017 года ожидается появление вакцины против коклюша - Адацел и ее можно будет вводить детям и после 4 – х лет).
Ваш ребенок должен иметь уже 5 прививок против полиомиелита для полной защиты от этой инфекции, вы можете сделать инактивированную или оральную полиомиелитную вакцину и через 6 месяцев первую ревакцинацию, а через 2 месяца- 2 ревакцинация против полиомиелита.
Разъясните, пожалуйста, ситуацию. Утром сделали ревакцинацию полиомиелита. Через два часа начались сопли и чихание. Это орви на фоне прививки? И есть ли риск дальнейших проявлений осложнений?
Отвечает Харит Сусанна Михайловна
Скорее всего, вы переносите респираторную инфекцию. Вакцинация просто совпала по времени с началом вашего заболевания. Если бы вы не привились, то точно также заболели бы ОРЗ. Сейчас высокая заболеваемость респираторными инфекциями. Поэтому можете продолжить дальше прививаться, это не осложнение.
Ребенку 6 лет и 10 месяцев 11 ноября была сделана прививка АДСм в бедро в детском саду, медсестра в дала 1 табл. супрастина. Вечером этого дня ребенок был капризный, а с 12 ноября появились жалобы на чувство давления в месте прививки, он стал прихрамывать на правую ногу, поднялась температура до 37,2. Мама дала сыну ибупрофен и супрастин. В месте инъекции была обнаружена отек и гиперемия 11 х 9 см. 13 ноября (3-и сутки) жалобы те же, температура 37,2, так же дали 1 табл. супрастина и на ночь нанесли фенистил. Фенистил уменьшил чувство давление в ножке. В целом, состояние мальчика нормальное, аппетит обычный, играет, общительный. Сегодня, 14 ноября, гиперемия вокруг инъекции таких же размеров, но отек меньше (никаких препаратов ребенку не давали), чувства давления он не отмечает. Но появились небольшой насморк, ребенок чихает. Температура в 21:00 36,6. Подскажите, пожалуйста, как нам поступить с этой необычной реакцией на прививку. Будет ли эта реакция противопоказанием к последующему введению АДСм? Как в последующем защищать ребенка от дифтерии и столбняка?
Отвечает Харит Сусанна Михайловна
Возможно, субфебрильная лихорадка и насморк- проявление респираторного заболевания. Наличие гиперемии и отека в месте инъекции, а также миалгический синдром (прихрамывание на ножку, куда была сделана прививка) - проявление местной аллергической реакции. Такие реакции чаще бывают при 3 вакцинации или ревакцинации АКДС (Пентаксим, инфанрикс, АДС, АДСм) . Тактика ведения в данном случае была выбрана правильно - нестероидные противовоспалительные средства и антигистаминные препараты. Нурофен назначается в плановом порядке 2 раза в день 2-3 дня (при сохранении миалгического синдрома), антигистаминные препараты (Зодак) - до 7 дней. Местно применяется мазь гидрокортизоновая глазная 0,1% и гель троксевазин, мази чередуются, наносятся 2-3 раза в день. Место инъекции ни в коем случае нельзя мазать йодом или делать согревающие компрессы. Если это была 2 ревакцинация против столбняка и дифтерии, то следующая ревакцинация должна быть в 14 лет. Перед ней необходимо сдать анализ на дифтерийные антитела, при наличии защитного уровня - вакцинация откладывается.
Читайте также:




