Целесообразность ежегодной вакцинации против гриппа
А.В. Гольдштейн
Представительство компании Авентис Пастер в странах СНГ
Опубликованные Всемирной организацией здравоохранения (ВОЗ) [10] и Центром по контролю за заболеваемостью (CDC) [4] рекомендации по штаммовому составу вакцин против гриппа сезона 2003/2004 гг. остались неизменными по сравнению с рекомендациями к прошедшему сезону. Это вновь сделало актуальным вопрос о целесообразности ежегодной вакцинации против гриппа. В данной статье предпринята попытка изложить имеющиеся данные, касающиеся длительности иммунитета после однократной прививки от гриппа, эффективности вакцины в случае ежегодной иммунизации, а также безопасности подобного подхода к профилактике гриппа.
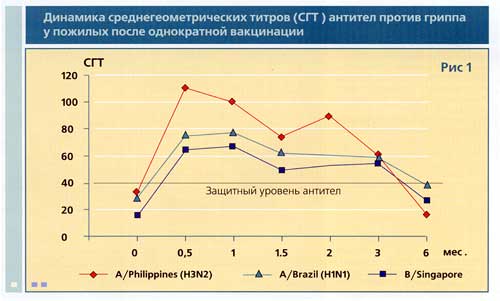
Длительность иммунной защиты. Одним из основных аргументов в пользу существующих рекомендаций является факт непродолжительности иммунной защиты после однократной вакцинации. Целый ряд иммунологических исследований, проведенных в различных возрастных категориях, подтверждают это. Так, Levine и соавт. [6] показали, что защитный уровень антител, которым считается титр антител против гемагглютинина вирусов гриппа более или равный 40, у привитых лиц пожилого возраста сохраняется около полугода (рис. 1). При этом повторные дозы вакцины, введенные в один эпидсезон с небольшим интервалом после первой, на продолжительность иммунитета у пожилых практически не влияют.
![]()
Сходная картина наблюдается и у детей. В исследовании Заплатникова А.Л. и соавт. [1] в декабре 2001 г. была изучена напряженность иммунитета к вакцинным штаммам вируса гриппа у детей 1-4 лет, привитых в предыдущем сезоне 2000/2001 гг. Показано, что защитный уровень антител к вирусам гриппа А/Новая Каледония (H1N1), А/Москва (H3N2) и В/Сычуань имелся всего у 1,8%, 14% и 19,3% детей соответственно. Таким образом, в случае, если бы дети не были снова привиты в новом сезоне, подавляющее их большинство могло заболеть клинически значимыми формами гриппа.
Безопасность повторной вакцинации. Ряд опубликованных работ посвящен вопросу частоты возникновения побочных реакций в случае ежегодной вакцинации против гриппа. Так финские исследователи Sankilampi и соавт. [8] изучили зависимость частоты местных и общих побочных постпрививочных реакций от вакцинального анамнеза: сравнивалась частота побочных реакций у пожилых людей, привитых впервые и повторно. В группу повторно привитых входили лица, вакцинировавшиеся от 2 до 4 лет подряд. Показано, что частота общих побочных реакций (чаще всего регистрировалась субферильная температура) у впервые и повторно привитых была одинакова, однако частота местных побочных реакций (болезненность в месте инъекции) у впервые привитых была несколько ниже. Следует отметить, что данное исследование проводилось среди небольшого количества лиц пожилого возраста (n=85, медиана возраста - 77 лет), что не позволяет экстраполировать данные результаты на популяцию в целом.
Более подробный анализ данной проблемы проведен в работе Beyer и соавт. [3], в которой проведен мета-анализ 14 исследований реактогенности инактивированных гриппозных вакцин в зависимости от вакцинального анамнеза и состояния противогриппозного иммунитета. Суммарно в анализ были включены результаты наблюдений за 1 800 привитыми в возрасте от 16 до 94 лет. Реакции оценивались привитыми самостоятельно по стандартным опросникам в течение 48 ч. после вакцинации. Анализ результатов показал, что частота возникновения любых побочных реакций у ранее привитых и ранее не привитых достоверно не различались; при этом наличие или отсутствие антител к вирусу гриппа до вакцинации и их титр никак не влияли на реактогенность гриппозной вакцины.
Иммунологическая эффективность повторной вакцинации. Благодаря эпидемиологической ситуации по гриппу, сложившейся в период 1990-1992 гг., когда в состав гриппозной вакцины входил один и тот же штамм гриппа А/Тайвань (H1N1), удалось провести исследования, посвященные иммунологической эффективности ежегодной вакцинации в условиях слабого антигенного дрейфа вирусов гриппа в течение 3-х лет. В частности, Pyhala и соавт. [7] показали, что доля лиц с защитным титром против циркулировавшего эпидемического штамма гриппа А/Финляндия (H1N1) при ежегодной вакцинации в течение 3-х лет не уменьшалась и составляла 85-90%. При этом через год после очередной вакцинации уровень серопротекции падал до 50%, что подтверждает оправданность рекомендаций о ежегодной вакцинации независимо от наличия или отсутствия изменений в рекомендованном составе противогриппозных вакцин.
Всестороннее иммунологическое исследование эффектов ежегодной вакцинации одним и тем же вышеуказанным штаммом вируса гриппа А/Тайвань (H1N1) было проведено De Bruijn и соавт. [5]: в двух возрастных группах (молодые люди и пожилые) была изучена 3-летняя динамика специфических IgG и сывороточных IgA (количественная характеристика противогриппозного иммунитета), а также их авидность, т.е. специфичность (качественная характеристика иммунитета). Установлено, что в течение 3-х лет значимого повышения или снижения среднегеометрического титра (СГТ) специфических IgG не происходило ни в одной из двух возрастных групп. В то же время в обеих возрастных группах происходило нерезкое снижение СГТ сывороточных IgA. Результаты же изучения авидности данных групп антител показало, что в обеих возрастных группах с течением времени происходило постепенное нарастание специфичности данных антител к исследуемому штамму вируса гриппа.
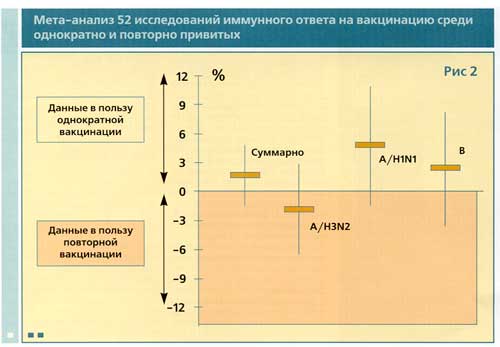
Обобщающий мета-анализ 52 исследований, посвященных сравнению иммунного ответа у впервые и повторно привитых, в которых суммарно приняло участие более 12 тыс. человек, был проведен Beyer и соавт. [2] в 1999 г. (рис. 2). Указав, что суммарные результаты мета-анализа по трем типам вируса, входящим в вакцину свидетельствуют о несколько меньшей иммунологической эффективности повторной вакцинации по сравнению с однократной, следует отметить, что эти различия не были статистически достоверными. Это позволяет утверждать, что в настоящее время гипотеза о значительном угнетении иммунитета в ходе ежегодных вакцинаций против гриппа не доказана.
![]()
Эпидемиологическая эффективность повторной вакцинации. В литературе опубликован целый ряд исследований, в которых изучалась клиническая эффективность ежегодной вакцинации против гриппа, а также проводилось сравнение клинической эффективности вакцинации у повторно привитых и привитых впервые однократно. Полученные в разных исследованиях результаты противоречивы, а методология их проведения также не была унифицированной. Тем не менее, Beyer и соавт. [2] смогли провести суммарный мета-анализ 10 клинических исследований, в которых приняло участие более 5 тыс. человек. Достаточная однородность методологии проведения данных исследований позволила обобщить их результаты. Разность в заболеваемости лабораторно-подтвержденным гриппом между привитыми повторно и однократно достоверно не отличалась от нуля. Это, в свою очередь, означает, что гипотеза о худшей защите и, соответственно, большей заболеваемости гриппом после повторных вакцинаций не подтверждается.
Наблюдавшееся, по некоторым данным, снижение иммунологической и, как следствие, клинической эффективности ежегодной вакцинации против гриппа может быть объяснено, в частности, тем фактом, что определенный уровень антител (хотя, как показано выше, у большинства привитых уже не защищающий от заболевания) сохраняется в течение года после вакцинации. Наличие этих предсуществующих антител при повторной вакцинации приводит к инактивации ими некоторого количества вирусных антигенов, содержащихся в вакцине, что может приводить к несколько меньшей ее иммуногенности. Очевидно, что этот эффект будет более выражен, в случае неизменности состава вакцины. С другой стороны, встреча организма повторно привитого человека с диким вирусом, антигенно сходным с вакцинным штаммом, будет оказывать и бустирующий эффект (эффект иммунологической памяти) на иммунитет. Очевидно, что этот феномен будет тем более выражен, чем более схожи будут антигены вакцинного и эпидемического штаммов. Кроме того, выявленное нарастание авидности (специфичности) противогриппозных антител у повторно привитых также будет оказывать свое положительное влияние на степень их защиты от инфекции. Эти феномены, возможно, обеспечивали клинические преимущества повторной вакцинации, выявленные в ряде работ. По-видимому, указанные разнонаправленные эффекты повторной вакцинации чаще всего нивелируют различия в степени защиты от гриппа у повторно привитых по сравнению с однократно привитыми, что и показал проведенный мета-анализ.
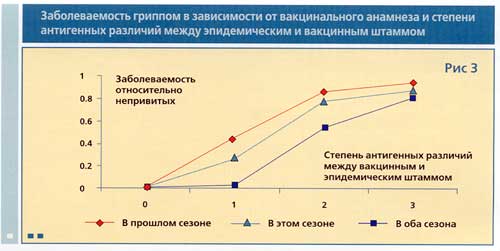
Еще одна теоретическая работа, посвященная сравнительному анализу клинической эффективности вакцинации против гриппа вакциной с не изменившимся штаммовым составом, была выполнена Smith и соавт. [9]. С помощью разработанной комплексной математической модели противогриппозного иммунитета было рассчитано изменение заболеваемости (относительно непривитых, заболеваемость которых взята за 1) в зависимости от степени антигенных различий между вакцинным и эпидемическим штаммом у следующих групп людей: 1) впервые привитых однократно в текущем сезоне; 2) привитых в текущем и предшествовавшем сезоне; 3) привитых только в прошлом сезоне (рис. 3).
![]()
Очевидным и не требующим объяснений является полученный результат, свидетельствующий о том, что с увеличением степени антигенных различий между вакцинным и эпидемическим штаммом заболеваемость у всех групп привитых приближается к заболеваемости у непривитых. Более значимым является другой результат - показано, что привитые и в текущем, и в предыдущем сезоне вакциной против гриппа с одинаковым штаммовым составом будут защищены лучше, чем привитые только в прошлом сезоне, при любой степени антигенных различий между вакцинным и эпидемическим штаммом. Полученные результаты еще раз подтверждают обоснованность международных рекомендаций о необходимости ежегодной вакцинации против гриппа вне зависимости от эпидситуации.
Международные рекомендации. Рекомендации ВОЗ и CDC, основанные на результатах исследований, в том числе тех, что представлены выше, не предусматривают перерывов в ежегодной вакцинации против гриппа и не ставят ее необходимость в зависимость от изменчивости штаммового состава вакцины. Так рекомендации ВОЗ указывают, что "рекомендованная схема вакцинации - одна доза инактивированной вакцины ежегодно, за исключением ранее не вакцинированных дошкольников, которым показано введение двух доз вакцины против гриппа с интервалом в 1 мес." [11]. Отметим, что никаких оговорок, касающихся рекомендации о ежегодности вакцинации против гриппа в рекомендациях ВОЗ не содержится.
Рекомендации CDC еще более конкретны: "Даже если вакцина, рекомендованная для текущего сезона, содержит 1 или более антигенов, вводившихся в предыдущие годы, ежегодная вакцинация вакциной текущего сезона необходима, вследствие падения иммунитета через 1 год после вакцинации" [4].
Заключение
- Длительность иммунитета против гриппа после однократной вакцинации у большинства привитых - не более 1 года.
- Частота побочных реакций у однократно и повторно привитых не различается. Может наблюдаться незначительное увеличение числа некоторых местных реакций.
- Значимого негативного влияния на противогриппозный иммунитет и заболеваемость повторная вакцинация не оказывает.
- Ведущие авторитетные международные центры контроля и профилактики гриппа рекомендуют ежегодную вакцинацию против гриппа вне зависимости от эпидситуации.
Четверг, 12 Февраль 2015
Иммунитет — это невосприимчивость к инфекционным заболеваниям, которая формируется благодаря антителам — белковым структурам, способным бороться с возбудителями болезни. Иммунитет принято разделять на пассивный и активный. Каждый человек рождается с определенным количеством уже готовых антител и впоследствии получает дополнительную порцию антител с молоком матери. Такой иммунитет называют пассивным. Он носит временный характер, угасая к концу шестого месяца жизни. Активный иммунитет — это иммунитет, который получает человек, переболев тем или иным заболеванием. Создать длительный и активный иммунитет к некоторым болезням можно при помощи вакцинации. Введение вакцины называют прививкой.
Вакцины можно условно разделить на четыре группы:
Для того чтобы уберечь себя и своего малыша от возможных опасностей инфекционного характера, надо сделать необходимые прививки еще до беременности.
Согласно национальному календарю прививок, каждые 10 лет взрослых должны прививать от дифтерии и столбняка. Как правило, последнюю прививку делают в школе в 16 лет. После этого, если по месту работы или учебы будущей мамы не предусмотрены регулярные медицинские осмотры, вакцинация не проводится.
Прививку от дифтерии и столбняка необходимо сделать не менее чем за 1 месяц до планируемой беременности. Столбняк новорожденных — это смертельная инфекция, и данная прививка нужна именно для того, чтобы обезопасить младенца. Дифтерия — это инфекционное заболевание, при котором бактериальный токсин поражает весь организм, значительные поражения отмечаются в зеве. Это заболевание тяжело протекает само по себе, а также может вызвать серьезные осложнения, например поражение сердечной мышцы. Поэтому заболевание опасно для будущей мамы, оно может вызвать угрозу прерывания беременности, задержку роста плода. Здорового ребенка начинают прививать в 3 месяца. К 6 месяцам у ребенка формируется поствакцинальный иммунитет, а до этого малыша защищает мамина прививка. Всем планирующим беременность желательно сделать и прививку от гепатита В. Это заболевание опасно как для самой женщины, так и для плода: так ,вирус гепатита В может оказывать значительное повреждающее действие на плод, в том числе и вызывать формирование пороков развития. Во время беременности риск заражения гепатитом В особенно велик, так как во время вынашивания малыша осуществляются разнообразные процедуры и манипуляции, в том числе и такие вмешательства, при которых может реализоваться один из путей передачи гепатита В через медицинский инструмент в кровь пациентки. Это может случиться во время визита к стоматологу или при банальной сдаче анализа крови из пальца или из вены и, конечно, во время родов. Идеальным является вариант, когда женщина начинает прививаться не позже чем за 7 месяцев до планируемой беременности. В этом случае необходимо сделать 3 инъекции: 1-я инъекция — в выбранный день, вторая — через 1 месяц после первой, 3-я — через 6 месяцев после первой. Если срок подготовки к беременности ограничен, то делают 2 инъекции с интервалом в 1 месяц, а третью инъекцию производят через месяц после родов. Следует учесть, что следует планировать беременность не раньше чем через месяц после последней прививки. Если же до беременности вы успели сделать только одну инъекцию, то иммунитет к гепатиту не формируется и после беременности следует начать все заново.
Крайне актуальной во время беременности является защита от вируса, вызывающего краснуху,так как этот вирус приводит к серьезным порокам развития плода. Если во время беременности женщина переносит краснуху, это является показанием к прерыванию беременности. 5 лет назад прививка против краснухи была внесена в календарь обязательных прививок, которые проводят в возрасте 12—13 лет всем девочкам, не болевшим краснухой. В настоящий момент девочкам, привитым в этом возрасте, исполнилось 17 лет. Остальные женщины, способные забеременеть и родить и не болевшие краснухой, не защищены от опасного вируса. Теоретически иммунитет после прививки от краснухи сохраняется на всю жизнь. Цель второй вакцинации — охватить все население, максимально обезопасить всех будущих мам. Если вы не болели краснухой или не знаете, было ли у вас это заболевание в детстве, то можно определить с помощью анализа уровень антител к краснухе. Но делать это не обязательно. Учеными было проведено исследование, в ходе которого у женщин перед прививкой брали кровь, но не исследовали ее, кровь брали и после вакцинации, когда уже произошла выработка антител. В первой и второй пробе крови одновременно исследовали уровень антител. Было установлено, что у женщин, у которых до вакцинации антител не было, после вакцинации они появились в достаточном количестве; у женщин с небольшим количеством антител (т.е. с недостаточным иммунитетом) количество антител выросло, а у женщин с достаточным количеством антител их уровень не изменился. Таким образом, нет особого смысла тратиться сначала на исследование крови на наличие антител, а потом на прививку.
Вакцинацию следует проводить не позднее чем за 3 месяца до планируемой беременности. Однако если прививка была сделана позже 3 месяцев, прерывание беременности не производят, так как не было зарегистрировано случаев, когда бы вакцина оказала повреждающее действие на плод при ее введении как в течение месяца накануне беременности, так и в начале беременности. Это утверждение справедливо и для других прививок. Если вы сделали прививку, не зная о беременности, это не повод для прерывания беременности.
В настоящее время существует постановление министерства здравоохранения, согласно которому все люди в возрасте от 25 до 35 лет должны быть привиты от кори. Поэтому при обращении к врачу он, скорее всего, сам предложит вам сделать эту прививку. Но бесплатно, в рамках государственной программы вакцинации, прививку от кори можно сделать не во всех субъектах федерации. Когда люди этого возраста были школьниками, прививку от кори делали один раз, поэтому в настоящее время корью часто болеют подростки и люди среднего возраста. Сейчас прививку делают дважды (первая прививка создает пожизненный иммунитет, а вторая нужна для того, чтобы максимально охватить все население). И хотя корь не вызывает таких серьезных последствий для плода, как краснуха, все же она является фактором риска по возникновению состояний, проводящих к внутриутробной гипоксии плода, когда малышу не хватает кислорода. Поэтому, сделав прививку от кори, вы можете защитить себя и малыша. В настоящее время стоит задача по элиминации кори, когда случаев этого заболевания не будет регистрироваться вовсе, как это в свое время произошло с натуральной оспой. Коревая вакцина также относится к живым, поэтому вакцинацию следует проводить за 3 месяца до предполагаемой беременности.
Если обнаружиться, что у будущей мамы есть необходимость привиться от кори и краснухи, при этом она не болела эпидемическим паротитом (свинкой), то можно сделать одну прививку, стимулирующую выработку антител ко всем трем инфекциям.
Вне зависимости от сезона, в котором вы планируете беременность, необходимо провести вакцинацию от гриппа. Даже если вы планируете зачатие весной, поскольку беременность длится 9 месяцев, какая-то ее часть неизбежно придется на осенне-зимний период. Грипп — это вирусное заболевание, которое особенно тяжело протекает во время беременности, то есть может повлечь за собой серьезные осложнения для будущей мамы, а также стать причиной страдания плода. Необходимо побеспокоится и о том, чтобы окружающие беременную родственники не стали источником заражения. Для этого им необходимо сделать прививку. Будущей маме следует привиться за месяц до планируемой беременности.
Для того чтобы провести вакцинацию перед беременностью, необходимо обратиться в центр вакцинации или к участковому терапевту или инфекционисту. В рамках государственной программы (бесплатно) вам предложат только прививку от дифтерии и столбняка. Остальные перечисленные прививки введены как обязательные лишь в некоторых субъектах федерации, в большинстве регионов будущей маме придется провести вакцинацию на коммерческой основе.
Относительно гриппа хочется сказать следующее. Существующие вакцины допустимо вводить беременным, накоплен даже некоторый положительный опыт применения противогриппозных вакцин во время беременности, однако предпочтительнее пользоваться абсолютно безопасными методами профилактики заболевания, такими, как ограничение контактов в период эпидемии, введение человеческого иммуноглобулина.
Ни убитые, ни живые вакцины не влияют на ребенка при грудном вскармливании. Грудное вскармливание, в свою очередь, не оказывает влияния на иммунный ответ и не является противопоказанием к применению каких-либо вакцин. Вирусы, содержащиеся в убитых или инактивированных вакцинах, в организме не размножаются и не подвергают особому риску кормящих грудью матерей или грудных детей. Живые вакцинные вирусы размножаются в материнском организме, однако их подавляющее большинство с молоком матери не выделяется. Несмотря на то что вирус краснухи может передаваться с грудным молоком, он, как правило, не вызывает заражения ребенка, а если это происходит, болезнь протекает легко. Необходимость вакцинации от краснухи во время грудного вскармливания может быть обусловлена случаем заболевания у старших детей. Тогда прививку используют как меру экстренной профилактики. Также не существует противопоказаний к вакцинации женщин, кормящих грудью, против желтой лихорадки.
Как известно, во многих развитых странах признано, что затраты на вакцинацию в сотни раз ниже, чем затраты на лечение. И если в рамках государства эти потери измеряют только как материальные и трудовые, то каждый человек знает, что болезнь приносит ущерб не только его кошельку, но также его настроению и настроению его близких. Поэтому, представив масштаб возможных потерь, проведите вакцинацию заранее. И если вы не успели сделать это перед данной беременностью, то постарайтесь не упустить такую возможность перед следующей.
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции