Лекарства от рака и вирусов

Специалисты по терапии раковых заболеваний Всеволод Киселев, Игорь Самойленко и Петр Чумаков рассказывают, какие способы борьбы со злокачественными опухолями эффективны сейчас и как терапия рака будет развиваться в ближайшие годы.

Всеволод Киселев, доктор биологических наук, профессор, Заведующий лабораторией эпигенетики, Член-корреспондент РАН.
Примерно каждые десять лет наука совершает крупные открытия в исследовании рака. В изучение фундаментальных основ злокачественных процессов вкладываются огромные деньги. Новые знания используются для создания лекарственных препаратов, способных влиять на развитие опухолевого роста. В последние годы распространилось два типа терапии, которые, как казалось лет десять тому назад, существенно повлияют на эффективность лечения, — это таргетная терапия и иммунотерапия. Как это часто бывает, общая эйфория прошла, и оказалось, что эти типы лечения эффективны на определенных стадиях, при определенных обстоятельствах и лишь для некоторых типов рака, но вовсе не решают проблему целиком.
Параллельно с развитием фармацевтической индустрии продолжаются фундаментальные исследования, которые пытаются обнаружить механизмы, делающие опухоль неуязвимой для лечения.
Общая схема лечения рака такова: после постановки диагноза проводят химиотерапию в сочетании с хирургией или лучевой терапией. Опухоль первое время отвечает на введение препарата, а потом чаще всего становится устойчивой, адаптируется к его действию, и лечение перестает быть эффективным. Задача номер один — с фундаментальной точки зрения понять природу феноменальной адаптивности опухоли.
Кроме того, нужно более точное понимание, почему опухоль приобретает агрессивные формы развития. Она какое-то время может существовать в дремлющем, латентном состоянии, а потом начинается взрыв роста. Все клетки в организме делятся по четко заданной программе, не выбиваясь из общего генетического кода, а в какой-то момент появляются клетки, которые выходят из-под контроля и начинают агрессивно делиться. Вся терапия сводится к тому, чтобы попытаться погасить избыточную активность таких клеток. Мы до конца не понимаем все механизмы, благодаря которым происходят такие нарушения, и фундаментальная наука продолжает искать объяснения.
Некоторые из механизмов возникновения раковых клеток уже осмыслены, и против них разработаны лекарственные средства, но, как показывает практика, они чаще всего не решают проблему радикально. Лекарства позволяют продлить жизнь и на первых этапах погасить избыточное клеточное деление, но опухоль адаптируется, и все начинается сначала. Изучению закономерностей возникновения опухолевого роста, развития устойчивости и непрерывного рецидивирования посвящено много исследований. Важно не просто понять новые механизмы развития, но и, основываясь на этом понимании, разрабатывать и производить новые препараты.
Клетка выходит из-под контроля, так как в ней изменяется генетическая программа. Один из важнейших механизмов, благодаря которому в клетке возникают отклонения, — это эпигенетические изменения, прижизненные изменения генетической программы в отдельно взятой клетке или ткани. Механизм генетического перепрограммирования включается и когда опухоль начинают лечить. Опухоль приобретает новые генетические свойства, которые тоже приводят к устойчивости благодаря эпигенетическим механизмам. Механизмы перепрограммирования, в основе которых лежит эпигенетическое изменение, известны, и на них можно воздействовать. Мы занимаемся разработкой и производством препаратов, блокирующих механизм перепрограммирования клетки, из-за которого возникает ее озлокачествление и рак.

Игорь Самойленко, кандидат медицинских наук, старший научный сотрудник РОНЦ им. Н. Н. Блохина РАМН.
Химиотерапия — это способ лекарственного лечения опухоли, при котором вещества-цитостатики, оказывающие действие на делящиеся клетки, вводят в организм через капельницу, в таблетках или инъекциями под кожу. Основной смысл работы цитостатиков заключается в том, чтобы убить быстро делящиеся клетки. Поскольку в норме клетки организма тоже делятся, необходимо соблюдать баланс: нужно поражать именно опухолевые клетки и не затрагивать здоровые. В случае химиотерапии мы всегда балансируем на грани переносимости, между токсическим эффектом и лечебным эффектом.
Злокачественных опухолей много, и только некоторые из них вылечиваются химиотерапией. При лечении гематологических опухолей — лейкозов или лимфом — роль химиотерапии потрясающе высока. Для других видов раковых опухолей роль химиотерапии меньше, и основной вклад вносит хирургия или комбинация химиотерапии с лучевым лечением. Химиотерапия за последние пятьдесят-шестьдесят лет стала важным компонентом лечения многих злокачественных опухолей и на ранних стадиях болезни вносит существенный вклад в продление жизни.
В последнее время в лекарственном лечении опухолей развивается область таргетной терапии, иммуноонкологических и цитостатических препаратов. Цитостатики — это вещества, которые вызывают остановку деления клеток или их гибель, оказывая влияние на механизмы размножения клеток.
Есть ряд болезней, при которых действительно удается выделить чувствительную для опухоли мишень. Малая молекула, блокируя эту мишень, может аккуратно поражать только опухоль, не влияя на нормальную жизнедеятельность других органов и клеток, но таких случаев немного.
Впервые заговорили о таргетной терапии в середине 1990-х годов после изобретения иматиниба — вещества, блокирующего мутировавший белок BCR-ABL при хроническом миелолейкозе. Иматиниб эффективно действовал, и у пациентов исчезали из крови даже те следы этого белка, которые определяются молекулярно-генетическим образом, и наступала молекулярная ремиссия.
Чтобы добиться селективности препаратов, мы пытаемся найти нужные мишени: например, в опухоли находят мутацию в гене BRAF. Компании начинают разрабатывать вещества, которые будут блокировать мутантный BRAF, не влияя на нормальный тип этого белка.
Опухоль — живая система, и если вы действуете на один важный, но некритический механизм, происходит селекция. Даже если 99% клеток погибнут благодаря блокированию найденного механизма, тот единственный процент устойчивых клеток рано или поздно займет нишу, которую до этого занимали 99% чувствительных клеток. В этом состоит ограничение таргетной терапии: в большинстве случаев она требует постоянного и длительного приема лекарства, но из-за этого возникает селекция нечувствительных опухолевых клеток, которые могут манифестировать рецидивом болезни или ростом метастатических узлов.
Например, если мутация возникает в гене EGFR, рецептор эпидермального фактора роста начинает посылать сигнал внутрь клетки, стимулируя ее рост. Клетки начинают избыточно делиться. Если мы заблокируем этот механизм, то остановим важный для роста опухоли процесс, и она может уменьшиться в размерах. Но этот механизм оказывается не единственным, и другие механизмы, которые мы не так хорошо знаем, компенсируют заблокированный. Часть опухолевых клеток выживает, что может приводить к рецидиву болезни. В этом случае мы рассчитываем только на то, что за годы, пока происходит селекция, мы сможем найти новые мишени.

Перспективы таргетной терапии — это поиск новых мишеней и создание новых селективных молекул. Например, при лечении опухоли легкого препаратами анти-EGFR первого поколения возникает мутация, которая позволяет раковым клеткам выживать, — мутация T790M. Этот клон начинает размножаться, и его следы можно обнаружить в крови. В этом случае требуется следующий класс блокаторов EGFR, который будет направлен на клетки с приобретенной мутацией, — второе поколение препаратов.
Таргетная терапия будет порождать новые классы препаратов, чтобы побороть выжившие опухолевые клетки. Таким способом мы боремся с самой эволюцией, которая ускоренными темпами происходит на наших глазах в рамках одного организма. На сегодняшний день это выглядит как перспектива, где нет конечной точки, в которой мы могли бы остановиться и сказать, что вылечили всех пациентов таргетной терапией.
Сегодня два класса препаратов составляют большую часть затрат на лекарственную терапию опухоли — таргетные и иммунологические.
Иммунотерапия — это применение средств, которые либо пытаются настроить против опухоли собственную иммунную систему человека, либо дополняют и протезируют ее функцию.
Мы должны сделать настройку иммунной системы человека, которая по каким-то причинам допустила возникновение злокачественной опухоли. Возникновение опухолевых клеток происходит в организме постоянно, и они не превращаются в клинически значимую опухоль, так как по разным причинам элиминируются. Одна из причин — иммунный надзор. Иммунные клетки патрулируют разные части нашего тела и уничтожают измененные клетки. Если у человека уже возникла клинически определяемая опухоль, использовать собственные ресурсы организма будет странно, потому что в этом случае бой проигран иммунной системой.
Поделиться сообщением в
Внешние ссылки откроются в отдельном окне
Внешние ссылки откроются в отдельном окне
Лекарство, используемое при иммунотерапии рака, может избавить некоторых больных от изнуряющей химиотерапии, а также продлить им жизнь, утверждают исследователи.
В ходе клинических испытаний было выявлено, что лекарство под названием пембролизумаб сдерживало развитие различных типов рака головы и шеи в среднем в течение двух лет - это в пять раз дольше, чем при применении химеотерапии.
Оно также давало гораздо меньше побочных эффектов.
В Соединенном Королевстве в последнее время растет количество случаев заболевания этими типами рака, и если они диагностированы поздно, то лечить их сложно.
"Я могу жить нормальной жизнью"
70-летний Дерек Китчерсайд их графства Лестершир уверен, что его уже не было бы на этом свете, если бы не пембролизумаб.
В 2011-м году ему диагностировали рак гортани. Когда три года спустя, после стандартного лечения, у него начался кашель с кровью, ему сказали, что рак распространился на легкие, и, возможно, уже не поддастся лечению.
Дерек попросился принять участие в клинических испытаниях и в течение двух лет каждые три недели ездил в Лондон для прохождения лечения пембролизумабом.
"Опухоль постоянно уменьшалась, и после каждого визита я чувствовал себя все лучше и лучше, - рассказал он. - Это сильно изменило мою жизнь".
Состояние Дерека регулярно проверяют при помощи магнитно-резонансной томографии (МРТ), которая показывает, что рак не развивается, а опухоль по-прежнему уменьшается.
"Я очень рад, что могу продолжать нормально жить, - говорит Дерек. - Думаю, без него (лекарства) меня уже не было бы в живых".
Что такое иммунотерапия?
Это лечение, которое не убивает сами раковые клетки, а стимулирует иммунную систему организма, чтобы она могла обнаруживать и атаковать их.
Пембролизумаб уже используется для лечения широкого спектра прогрессирующих видов рака, включая меланому - тип рака кожи, который распространяется очень быстро.
По мнению экспертов, его можно будет использовать для лечения и многих других типов этого заболевания.
Когда она используется?
Как правило, иммунотерапия применяется, если стандартное лечение, такое как химиотерапия, не принесло результатов. Но это исследование, проведенное на 882 пациентах из 37 стран, дает основания предполагать, что она должна использоваться раньше, а для некоторых людей это должен быть предпочтительный первый вариант лечения.
Препарат регулярно вводится пациентам через капельницу, но сейчас лечение проводится в том случае, если рак вернулся или распространился и считается неизлечимым.
Почему она лучше, чем нынешние методы?
Согласно исследованию, опубликованному в журнале Lancet, это лечение более мягкое, более безопасное, и также может продлить жизнь пациентов на более долгий срок.
Однако иммунотерапия может подойти не всем.
При лечении людей с прогрессирующим раком головы и шеи препарат помог одному из четырех - их заболевание становилось менее агрессивным или стабилизировалось в среднем в течение 23 месяцев.
Для сравнения, хотя значительная часть пациентов (36%) положительно отреагировали на стандартное химиотерапевтическое лечение, улучшения у них наблюдались в среднем всего четыре с половиной месяца.
Пациентам с более крупными и агрессивными опухолями вводили препарат в сочетании с химиотерапией, чтобы помочь замедлить прогрессирование заболевания: в этом случает болезнь удавалось удерживать в среднем в течение семи месяцев.
Кому она может помочь?
По словам профессора Кевина Харрингтона, консультанта в сфере клинической онкологии в больнице The Royal Marsden NHS Founation Trust, который руководил исследованием, главная задача заключается в том, чтобы выявить людей с опухолями, которые будут реагировать на это лечение.
Врачи могут решить эту проблему с помощью теста на наличие иммунного маркера PD-L1 в опухоли.
Профессор Харрингтон говорит, что примерно 85% людей с запущенным или рецидивирующим раком головы и шеи могут лечиться пембролизумабом - это около 1300 пациентов в год.
Почему это лечение более мягкое?
На сегодняшний день основное рекомендуемое лечение - это токсичная комбинация химиотерапии и терапии антителами, из-за которых пациенты зачастую чувствуют себя очень плохо. Такое экстремальное лечение может также привести к повреждению почек, кистей рук и стоп.
Пациенты, которых лечили посредством иммунотерапии, испытывали гораздо меньше побочных эффектов. "Это более разумно и менее токсично - пациенты живут дольше и чувствуют себя лучше", - говорит профессор Харрингтон.
Что это значит для раковых больных?
"Это очень интересное многообещающее исследование", - говорит профессор Пол Уоркман из Института исследований рака. "Во-первых, потому что оно демонстрирует, что иммунотерапия может иметь существенные преимущества для некоторых пациентов с раком головы и шеи при условии использования в качестве первоначального лечения, а во-вторых, потому что исследователи разработали тест для определения тех пациентов, которым она наверняка поможет".
По его словам, все новые лекарства, поступающие на рынок, должны сопровождаться тестом, чтобы точно определить, кому они с наибольшей вероятностью помогут, кто его целевые реципиенты.
В США и ЕС пембролизумаб уже одобрен для самостоятельного применения и вместе химиотерапий при распространенном раке головы и шеи. В Великобритании этого пока не произошло.
Национальный институт здравоохранения и передового опыта в настоящее время проводит оценку препарата. Он может быть одобрен в стране уже к лету 2020 года.






























Заказать препараты при онкологии
В каталоге можно найти интересующий препарат в пару кликов. Специально для наших пользователей — огромный выбор медикаментов разных производителей, форм выпуска и дозировок по доступным ценам.
Сеть аптек 36.6 — функциональный ресурс по поиску и заказу лекарств в Москве, Санкт-Петербурге и прилегающих областях. Оплатить и забрать онкологические препараты можно в аптеке, которую вы выбрали на карте сайта (доставка лекарств на дом запрещена по закону).
Особенности работы с сайтом:
- на карточках товара указана цена, показания, противопоказания и сведения, связанные с применением;
- на ресурсе есть актуальные акции и выгодные предложения;
- необходимое лекарство можно найти при помощи поисковой строки;
- каждый медикамент прошел сертификацию для подтверждения качества.
Препараты назначаются при онкологических заболеваниях разной степени тяжести. Большая часть таких препаратов может быть получена только по рецепту после консультации со специалистом. Особая роль отводится обезболивающим препаратам при онкологии. Современные технологии способны ослабить болезнь, а иногда избавиться от нее на долгие годы. Прием таргетных препаратов поможет замедлить или остановить рост раковых клеток.
Какие онкологические болезни встречаются наиболее часто:
- бронхиальный рак и рак легких;
- рак толстой и прямой кишки;
- рак молочной железы;
- рак поджелудочной железы;
- злокачественные новообразования [1];
- лейкемия.
Всего около 100 видов рака, а также множество причин, способствующих его развитию, начиная от радиации, и заканчивая различными вирусами и воздействием канцерогенных веществ.
Новейшее оборудование способно эффективно бороться с болезнью, главное — постоянно контролировать свое состояние у врача.
В зависимости от состояния пациента — возможны противопоказания по приему препарата. Средства против рака — это специфические медикаменты, которые следует принимать под контролем врачей.
К числу наиболее распространенных противопоказаний можно отнести такие:
Форма приема препарата зависит от того, в каком виде они будут наиболее эффективны и действенны для человека. Таблетки от рака отличаются дозировкой.
Какие формы есть:
Рекомендацию по форме приема дает только врач, он же может выписать рецепт. Многие из препаратов имеют четкую последовательность приема. В некоторых случаях человек сам выбирает форму приема, которая удобна для него. Наш ресурс предлагает заказать онкологические препараты.
Эффективность таблеток напрямую зависит от вида заболевания и степени его тяжести. Противоопухолевые лекарства имеют побочные эффекты, у некоторых производителей они выражены меньше, у некоторых — больше.
Лекарство от рака производят различные концерны:
- российские;
- бельгийские;
- израильские;
- швейцарские и другие.
ПЕРЕД ПРИМЕНЕНИЕМ ПРЕПАРАТОВ НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ПО ПРИМЕНЕНИЮ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
Онколог, глава Института онкологии Европейского медицинского центра Мануэль Руис-Эчарри рассказал Дождю о перспективных способах лечения и раннего обнаружения рака, использовании онколитических вирусов, перевооружении клеток и других методах онкотерапии, которые войдут в практику в ближайшем будущем.
— Расскажите об основных принципах предотвращения и раннего обнаружения рака.
— В прессе очень много разной информации о новых способах лечения рака — иммунотерапии и таргетной терапии. Что об этом важно знать пациентам?
— Еще недавно у нас в арсенале были лишь операция по удалению опухоли и химиотерапия — для уничтожения раковых клеток. Проблема в том, что во время химиотерапии мы убиваем не только раковые клетки, но и здоровые, что приводит к тяжелым побочным эффектам. Но сегодня мы знаем, что опухолевые клетки имеют на своей поверхности некоторые специфические черты, определенные рецепторы, которые позволяют им расти и размножаться быстрее. И для некоторых видов рака у нас появились лекарства, которые блокируют эти самые рецепторы — в итоге клетки умирают, не успев размножиться. Это называется таргетная терапия.

фото: Юрий Белят
На практике это работает так. В патоморфологическом отделении больницы сначала проверяют образец опухоли пациента на типичные мутации и предлагают стандартное таргетное лечение для этих видов опухолей. Но если ни одна из типичных мутаций не обнаружена и опухоль не отвечает на стандартное лечение, в нашей клинике есть возможность сделать еще и так называемый генетический профиль опухоли — мы отправляем образцы опухоли пациента в лаборатории, где их сверяют с сотнями известных мутаций. Бывает, что таким образом мы находим не типичную для этого вида рака мутацию. Это дает нам возможность лечить его другими таргетными препаратами, не стандартными для этого вида рака. Наше лечение становится все более точным и узкоспециальным.
— А как работает иммунотерапия?
Сейчас усилия ученых направлены на улучшение иммунотерапии. Например, есть технология CAR T-cell. Смысл ее вот в чем: берем кровь у пациента, выделяем из нее лимфоциты (клетки иммунной системы) и в лаборатории искусственно улучшаем эти клетки, снабжая их нужным оружием против ракового антигена, а затем вливаем их обратно в кровь пациента. Таким образом мы вооружаем нашу собственную иммунную систему для борьбы с раком. Сейчас это лечение находится на этапе тестирования, но, очевидно, это следующий шаг в развитии лечения рака.

фото: Юрий Белят / Дождь
— Я слышала еще и о неком вирусном лечении. Что это такое?
— Дело в том, что у вирусов есть природная способность внедрять свои гены в клетки человека. На этапе тестирования сейчас находится терапия, смысл которой в том, чтобы внедрить определенные гены в тело деактивированного вируса и ввести его в организм пациента. В этом случае вирус распознает опухолевые клетки и внедряет в них гены, способные убивать эти клетки.
— Сейчас часто говорят о разных генетических тестах для определения предрасположенности к раку. В каком случае нужно их делать?
— В случае, если у человека есть семейная предрасположенность к определенным видам рака. Например, если к нам поступает пациентка с раком груди или яичников, мы определяем на генетическом тесте мутацию ее опухоли и просим ближайших родственниц пациентки провериться на наличие этой мутации. Что касается общего генетического теста для здоровых людей, на данный момент в рамках общего осмотра он не выполняется.
— Вы работали в онкологических центрах Испании, Англии, теперь в России. Есть ли различия между странами в том, что касается именно подходов к лечению онкологических больных?
— В Испании и Великобритании все лечат в соответствии со строгими международными алгоритмами — гайдлайнами. Мне сложно говорить о российской медицине в целом, но в EMC мы следуем тем же международным гайдлайнам, при этом имея возможность предложить пациентам лучшие методики онкологической помощи в стенах одной клиники, включая современную лекарственную терапию, хирургию, лучевую терапию и радиохирургию.
— Когда вы возглавили онкологическое отделение EMC, вы что-то изменили в работе команды?
— Почти ничего. В этой клинике онкологи работают по той же системе, что и в Европе и Америке — это мультидисциплинарный подход. Раз в неделю у нас проводятся tumor boards, встречи команды, в которую входят все специалисты, связанные с лечением опухолей, — клинические онкологи, радиологи, рентгенологи, хирурги и патологи. Мы разбираем и обсуждаем самые сложные случаи со всех возможных медицинских точек зрения. Единственное важное изменение, которое мы сейчас пытаемся ввести, — мы хотим присоединиться к максимальному количеству перспективных международных исследований, чтобы наши пациенты могли получать новое лечение. Мы уже получили аккредитацию и контактируем со многими фармацевтическими компаниями, договариваться об участии в интересных нам клинических программах.
— Заметили ли вы какие-то различия в поведении пациентов в тех странах, где вы практиковали?
— Я вижу, что по всему миру люди становятся все более осведомленными в том, что касается болезней. Люди приходят к врачам с длинными списками вопросов и названиями лекарств, о которых они прочитали в интернете. Так что сегодня врач гораздо подробнее обсуждает с пациентом его лечение — и это очень помогает сотрудничеству. Но у этой осведомленности современных пациентов есть и обратная сторона — в интернете полно бездумной, бессмысленной информации и бездоказательных, а иногда и опасных способов лечения всех болезней, поэтому любую найденную информацию пациентам важно сначала обсудить с врачом, прежде чем что-либо предпринимать.
— Как люди в разных странах реагируют на новость о заболевании?
— Если говорить о различиях, европейские пациенты в целом очень доверяют государственным и частным врачам. Они могут разве что обратиться еще к одному врачу с хорошей репутацией за вторым мнением — чтобы подтвердить слова врача из государственной клиники. В России же пациенты ищут второе, третье и четвертое врачебное мнение. Кажется, в России пациенты меньше доверяют врачам.
— Какими были ваши первые впечатления от России?
В мире интенсивно идет разработка лекарств от онкозаболеваний на основе вирусов. В нашей стране такие работы ведутся в Новосибирском университете, ГНЦ "Вектор", Институте химической биологии и фундаментальной медицины СО РАН и Институте молекулярной биологии РАН. Нами получены рекомбинантные штаммы различных вирусов, показавшие перспективность их использования для уничтожения раковых клеток. Проблема сейчас в получении финансирования на доклинические исследования и клинические испытания.
Прогнозы писателей-фантастов редко сбываются буквально. Но с рассказом Игоря Росоховатского "Шутка госпожи природы" именно так и произошло. В нем бедняк излечился от рака, съев батат, зараженный вирусом батата, в то время как богач умирает, хотя его лечили самыми современными методами. Рассказ был опубликован в 1962 году. А в 2015 году Управление по контролю пищи и лекарств США (FDA) разрешило применение рекомбинантного герпесвируса для лечения рецидивирующей меланомы (рака кожи) и рекомбинантного ортопоксвируса для лечения опухолей печени.
Да, конечно, нынешние онколитические вирусы — не вирусы растений. Но мы видим начало сознательного использования вирусов против онкозаболеваний: к списку методов лечения рака официально добавился метод разрушения опухолей с помощью вирусов.
Сомнения и перестраховка
Метод нельзя назвать новым, потому что первая посвященная ему научная публикация появилась еще в 1904 году. В ней было описано использование так называемого "фиксированного" (ослабленного) штамма вируса бешенства для лечения онкобольных. Но широкого распространения метод не получил как из-за непредсказуемости результатов, так и весьма значительной реактогенности тогдашней вакцины против бешенства.
Тем не менее в течение всего ХХ века к этому методу неоднократно возвращались. В частности, начиная с 1950-х годов в разных странах применялись слабо- или вообще не патогенные штаммы вирусов лихорадки Западного Нила, желтой лихорадки, вируса бешенства, аденовирусы, вирус болезни Ньюкасла, энтеровирусы, парамиксовирусы и некоторые другие непатогенные или слабопатогенные вирусы. При этом порой онкобольные полностью выздоравливали, наблюдались и временные улучшения. Но опять же отсутствие предсказуемости результатов, научно обоснованных принципов действия вирусов на опухоли и предубеждение контролирующих органов привели почти к полному прекращению применения этого подхода.
У нас работы в данном направлении были начаты в 1970-х годах профессором М.К. Ворошиловой в Институте полиомиелита и вирусных энцефалитов под Москвой. Она применяла для лечения онкозаболеваний вакцинные штаммы вируса полиомиелита и другие штаммы непатогенных энтеровирусов и в ряде случаев добилась серьезных успехов. Но предубеждения руководящих онкологов привели к запрету ее работ.
И в нашей стране, и в ряде других стран недоверие к потенциально полезным противораковым вирусам до недавнего времени превалировало из-за боязни их патогенных свойств. При этом врачи хорошо знают, что многие химиотерапевтические препараты для борьбы с онкозаболеваниями дают массу вредных побочных реакций. Но их применяют, и никакого предубеждения у врачей к ним нет. Между тем механизм действия большинства таких препаратов рассчитан на разницу в метаболизме раковых и нормальных клеток. Так что поражают эти препараты и раковые, и некоторые здоровые, но активно метаболизирующие, делящиеся клетки.
1. Хирургическое удаление опухоли.
2. Радиотерапия — направленное разрушение опухоли специально введенными в клетки радиоактивными препаратами или направленным лучевым воздействием.
3. Химиотерапия — уничтожение опухолевых клеток специфичными к особенностям метаболизма опухолевых клеток химиопрепаратами.
4. Терапия с помощью высокоспецифичных к опухолевым антигенам или к определенным клеточным белкам моноклональных антител, которые отличают клетки с этими маркерами от нормальных клеток, метят их собой и привлекают к ним клетки иммунной системы, которые благодаря этим меткам разрушают раковые клетки.
5. Терапия с помощью антител, ингибирующих блокаторы иммунной системы (immune check-points). При этом выключаются "тормоза", не позволяющие иммунной системе бороться с опухолью, и начинает разворачиваться противоопухолевый иммунный ответ.
6. Иммунотерапия с помощью своих же Т-клеток, активированных особым образом.
7. Различные варианты лечения комбинациями упомянутых выше методов.
Первые официально испытанные вирусные онколитики
С 1990-х годов появилась теоретически намного более обоснованная концепция специальных онколитических вирусов. Впервые был выяснен, как тогда считали, механизм противораковой специфичности делеционного варианта аденовируса пятого серотипа с названием ONYX-015.
Дело в том, что в клетках человека и практически всех млекопитающих есть белок р53, который при начале каких-либо необычных процессов в клетке (в том числе при появлении в ней вирусов) запускает процесс апоптоза (запрограммированной клеточной смерти), чтобы не дать вирусу или вообще всей этой вдруг ставшей необычной клетке размножиться. Однако во многих опухолевых клетках ген белка р53 поврежден, а сам белок становится дефектным по этой своей функции, и в таких клетках ничто не сдерживает размножение вируса.
Но у аденовируса, в свою очередь, есть белок Е1В-55К, который связывает р53 и не дает ему запускать апоптоз. Таким образом, если из генома вируса удалить часть гена Е1В, где закодирован белок 55К, то такой вирус будет размножаться только в опухолевых клетках, где р53 и так не работает, а в нормальных он этого делать не сможет, так как клетки будут уходить в апоптоз и саморазрушаться.
Однако, как выяснилось позднее — в 2004 году, удаление части или целого гена E1B приводит к тому, что белок E1B-55K не выполняет еще ряд функций для размножения аденовируса. В опухолевых же клетках в его отсутствие эту функцию берет на себя не установленный до сих пор фактор. Также выяснилось, что есть много и других дефектов в клетках, которые приводят к их перерождению в раковые, и тогда такие аденовирусы не работают как лечебные препараты.
В конце 1990-х эта тематика по ряду причин пошла на спад. Тем не менее аналог ONYX-015, названный Н101 (онкорин), был официально разрешен для лечения больных с опухолями головы и шеи в Китае. Другой полученный в Китае рекомбинантный аденовирус, также с делецией гена Е1В, но с дополнительной вставкой человеческого гена р53 сейчас там также применяется для лечения онкобольных под названием гендицин.
С 1998 по 2003 год в ГНЦ вирусологии и биотехнологии "Вектор" силами лаборатории автора этой статьи был получен вариант аденовируса пятого серотипа с полностью удаленным геном Е1В и частично геном Е1А. Препарат на его основе был назван канцеролизином, было показано, что он обладает сходными с американским штаммом ONYX-015 и китайским онкорином онколитическими свойствами.
Данный штамм был проведен через полный цикл доклинических испытаний под руководством профессора ГНЦ ВБ "Вектор" А.Н. Сергеева. На основе их результатов канцеролизин был допущен к клиническим испытаниям первой фазы, которые в 2007 году прошли в РОНЦ им. Н.Н. Блохина с участием восьми пациентов-добровольцев. Испытания показали хорошую переносимость пациентами канцеролизина, а в двух случаях наблюдался и лечебный эффект, несмотря на то что у всех больных добровольцев была четвертая стадия развития болезни. К сожалению, финансирования на последующие испытания выделено в те годы так и не было, а позднее это потеряло актуальность из-за публикаций по разработкам вирусных онколитиков следующих поколений.
Канада: рекомбинантные аденовирусы и вирусы осповакцины.
Китай: препараты на основе рекомбинантных аденовирусов онкорин и гендицин.
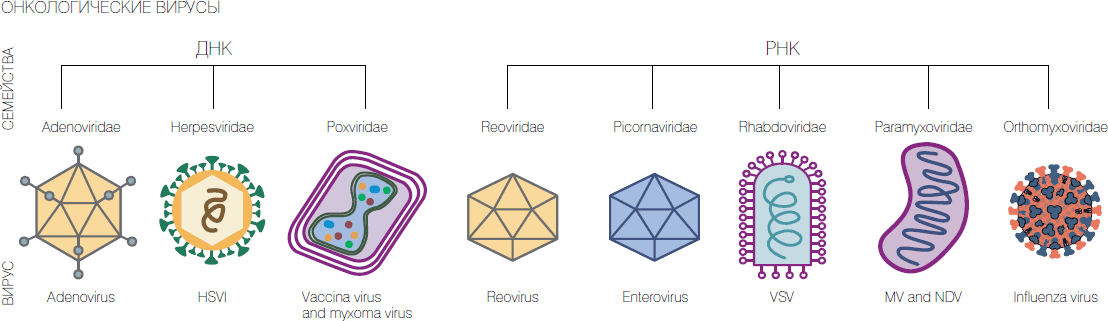
Россия: рекомбинантные поксвирусы и аденовирусы, парамиксовирусы, энтеровирусы.
США: вирусы болезни Ньюкасла, природный и рекомбинантный вирус миксомы кроликов, рекомбинантный аттенуированный герпесвирус, рекомбинантные аттенуированные поксвирусы и аденовирусы, реовирус, вакцинный штамм вируса кори, рекомбинантный вирус везикулярного стоматита, вакцинные штаммы вирусов гриппа.
Финляндия: рекомбинантные аденовирусы.
Япония: рекомбинантные герпесвирусы.
Препараты нового поколения
В 2010 году Новосибирский государственный университет получил мегагрант на исследования под руководством известного российского молекулярного биолога П.М. Чумакова, одним из ведущих исполнителей которого стал и автор настоящей статьи. В НГУ фактически с нуля была создана хорошо оборудованная научно-исследовательская лаборатория в комплексе с практикумом по микробиологии, подготовлен и опубликован ряд обзорных статей по онколитическим вирусам, и еще в 2012 году были получены и охарактеризованы первые кандидатные онколитические штаммы.
К настоящему времени уже вне рамок мегагранта усилиями неформального коллектива из сотрудников НГУ, ГНЦ ВБ "Вектор" и ИХБФМ СО РАН получен ряд рекомбинантных штаммов вируса осповакцины с высокими онколитическими характеристиками, которые на моделях in vivo показали хорошую перспективность. Кроме того, были охарактеризованы и паспортизованы онколитические штаммы парамиксовируса Сендай и сконструированы бактериальные плазмиды с полноразмерным геномом аденовируса 6 серотипа, крайне перспективные для получения новых рекомбинантных онколитических штаммов со встройками усиливающих онколизис генов.
Таким образом, имеются все основания для проведения дальнейших работ и особенно — для полноразмерных доклинических исследований, а впоследствии и клинических испытаний этих и подобных им перспективных онколитических вирусных штаммов. Сейчас наступило время преодолеть предубеждения и дать зеленый свет для финансирования разработок этих крайне перспективных препаратов, разработанных в России.
Работы в этом направлении продолжаются не только в НГУ, профессор П.М. Чумаков развивает эти исследования на энтеровирусах и парамиксовирусах в своей лаборатории в Институте молекулярной биологии РАН имени В.А. Энгельгардта в Москве. Заинтересовались ими и в ряде клиник России.
Могут ли вирусы быть полезными
Данное направление работ за рубежом в последние десять лет получило очень мощное развитие. В октябре 2015 года в США произошел кардинальный сдвиг в отношении этого направления разработок: как уже было сказано, FDA разрешило широкие клинические испытания третьей фазы генно-инженерного штамма герпесвируса с названием имлиджик (Imlygic) для лечения больных с рецидивирующей меланомой.
В том же 2015 году аналогичное разрешение на проведение третьей фазы клинических испытаний было получено для препарата на основе рекомбинантного штамма вируса осповакцины пекса-век (Pexa-Vec), или JX-594, в отношении лечения гепатоцеллюлярной карциномы (рака печени). Данный препарат сконструирован на основе исходного штамма вируса осповакцины Wyeth, у которого для уменьшения реактогенности удален ген тимидинкиназы и встроен ген ГМ-КСФ человека. Его сейчас интенсивно исследуют на добровольцах. Результаты нескольких независимых клинических испытаний первой и второй фазы уже известны, они положительны, и поэтому клинические испытания третьей фазы для этого препарата проходят уже в нескольких десятках стран в 86 больницах, что говорит о его большой перспективности.
На последнем, 17-м Международном конгрессе по вирусологии в Сингапуре онколитическим вирусам была посвящена пленарная лекция профессора Гранта Макфаддена из США и две секции: "Вирусы как троянские кони" и "Вирусы и рак". Так что интерес к этому направлению возрос колоссально, и финансируется оно, как никогда ранее, в Канаде, США, Японии, Финляндии и других странах.
В этой связи возникает вопрос: а не может ли быть такого, что роль по крайней мере некоторых из вирусов для человеческого организма как раз и состоит в защите от раковых клеток, и лишь иногда они вызывают заболевания, выходя из-под контроля?
Такое предположение заслуживает внимания. Человечество уже очень много полезного создало из весьма вредоносных, на первый взгляд, веществ и микробов. А вирусы как лекарства очень интересны, поскольку являются высокоспецифичными микромашинами. Некоторые из них люди уже приспособили для своих нужд и применяют в качестве живых вакцин, лечебных препаратов (например, бактериофаги — вирусы бактерий вместо антибиотиков) и для избирательной борьбы с вредными насекомыми.
Сергей В. Нетесов, член-корреспондент РАН, Новосибирский государственный университет
Читайте также:


