Как отличить розеолу от энтеровируса
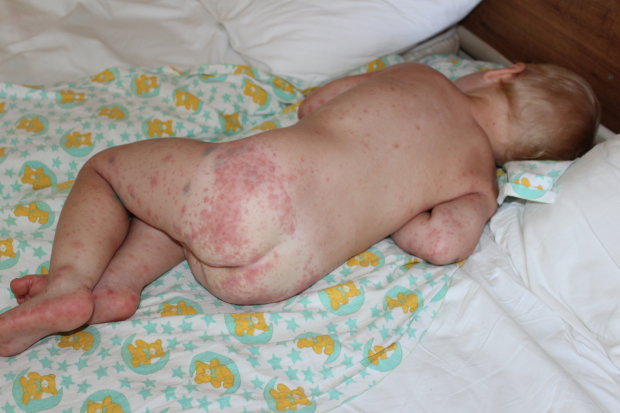
Розеолой, или внезапной экзантемой, называют инфекционное заболевание, которое встречается только в детском возрасте, преимущественно у малышей от полугода до 3 лет. В медицине болезнь иногда именуется псевдокраснухой, трехдневной лихорадкой, экзантемой субитум, шестой болезнью.
Симптоматика и течение болезни
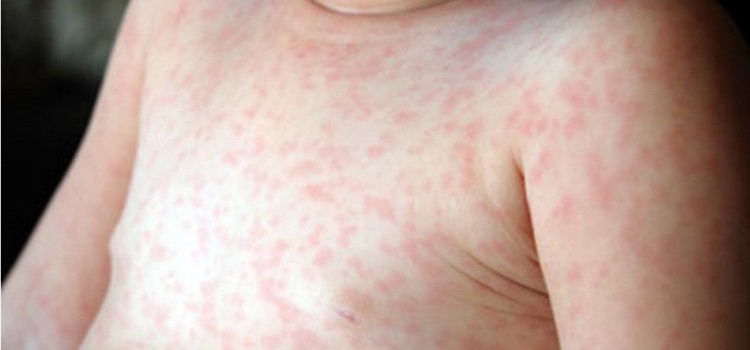
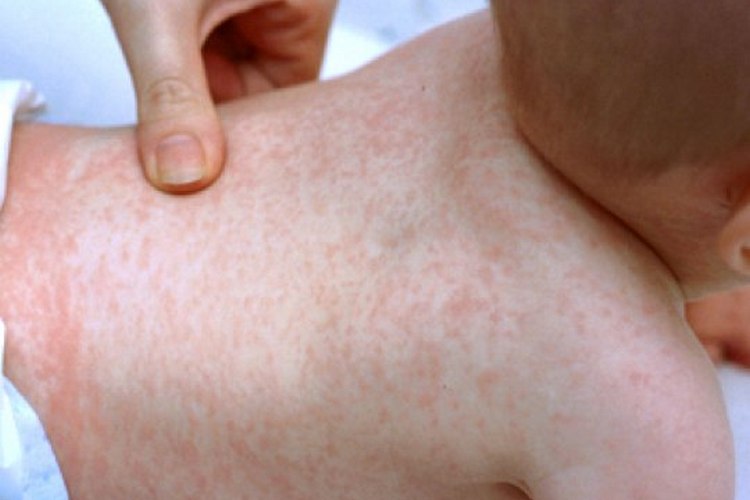
Инкубационный период розеолы у детей составляет от 3 до 7 дней. Иногда он может растянуться до 14 дней. У детей болезнь розеола чаще всего проходит в острой форме. Ее симптомы: У малыша внезапно повышается температура тела до 39 °C, а иногда и до 40 °C. Но отсутствуют такие симптомы, как кашель и насморк. Лихорадка длится не более 3 дней. Температура при розеоле сбивается с большим трудом. Лихорадка сопровождается раздражительностью, общей слабостью, вялостью, отсутствием аппетита. После резкого снижения температуры через несколько часов по телу начинает быстро распространяться сыпь темно-розового цвета в виде мелких точек или пятнышек размером до 5 мм. Пятна слегка выпуклые, окантованы бледноватой каемкой. Сыпь в основном наблюдается на спине, грудной клетке и животике ребенка, но может переходить на другие части тела: шею, лицо, спинку, ягодицы, конечности. Высыпания не вызывают зуда, не заразны. К малышу в этот период возвращается активность, состояние его нормализуется. Примерно через 3 или 4 дня (иногда раньше) сыпь проходит, не оставляя следов. Для розеолы характерно увеличение затылочных и шейных лимфоузлов. В редких случаях при заболевании наблюдаются такие симптомы, как диарея, покраснение горла, ринит, появление пятен на языке и мягком небе.
Как распознать, стоит ли обращаться к врачу
Симптомы внезапной экзантемы часто путают с потницей, аллергическими высыпаниями или краснухой. Отличить розеолу можно по характеру сыпи. Высыпания у ребенка образуются только на четвертый день после начала заболевания розеолой, тогда как при краснухе или потнице сыпь появляется сразу же в первый день недомогания. Еще одно отличие розеолы — если на пятно сыпи надавить пальцем, оно бледнеет, в других случаях пятна не меняют своего цвета. Какова бы ни была причина лихорадки — это всегда повод для беспокойства и обращения к врачу. Сильный жар может быть спутником заболевания, требующего немедленного вмешательства. До прихода врача при температуре выше 38 °C, можно дать жаропонижающее средство. Специалист осмотрит ребенка, даст рекомендации по лечению, при необходимости назначит обследование.
Диагностика розеолы затруднена. Ее проявления в первые дни схожи с симптомами других заболеваний. Точный диагноз ставится редко. Болезнь быстротечна. Пока проводится диагностика, клиническая картина быстро меняется. Внезапную розеолу у детей иногда принимают за другую детскую инфекцию. Часто сыпь расценивается, как аллергическая реакция на медикаменты, которые малыш принимал во время лихорадки. Своевременное обращение к специалисту позволит исключить более серьезную болезнь, имеющую схожие симптомы. Для установления диагноза проводятся следующие исследования: Анализ крови. У заболевшего розеолой наблюдаются снижение уровня лейкоцитов, повышение количества лимфоцитов и нейтрофилов. Но этот признак неспецифичен: иногда он может сопровождать другое заболевание. Серологическая диагностика. Исследуется слюна, кровь и материнское молоко на наличие антител к вирусу. У больных розеолой количество антител увеличивается вчетверо. При диагностике задача врача — исключение следующих заболеваний: краснухи, кори, скарлатины, ветрянки, лекарственной сыпи; бактериальной пневмонии; инфекционной эритемы, энтеровирусной инфекции; аскаридоза, сальмонеллеза или лямблиоза.
Как и чем лечить
Специального лечения внезапная экзантема не требует. Терапия обычно направлена на снятие симптомов. Для снижения температуры применяются лекарства, содержащие парацетамол (Эффералган, Панадол, Тайленол). Для маленьких деток препараты выпускаются в форме сиропов и ректальных свечей. Если температура не поднимается выше 38 °C, а состояние ребенка удовлетворительное, сбивать жар не стоит — так организм быстрее справится с инфекцией. При псевдокраснухе не рекомендуются антибиотики, которые способны ухудшить состояние больного. Ослабленным пациентам врач может назначить противовирусные препараты во избежание развития вирусного энцефалита. Иногда применяются антигистаминные средства. Во время болезни не стоит слишком кутать малыша. Желательно, чтобы он был легко одет. Лишняя одежда и теплое одеяло только усилят лихорадку. Помещение, где лежит больной ребенок, требует регулярного проветривания с ежедневной влажной уборкой. Малышу показаны постельный режим, покой, употребление достаточного объема жидкости, которая способствует выведению из организма токсинов. Питание больного должно быть легким. Полезны каши, супы, протертые отварные овощи и фрукты. Во время болезни не следует вводить в рацион новые продукты. Полезно поить больного витаминными чаями, клюквенным морсом, отваром из плодов шиповника и аптечной ромашки. Грудничков желательно почаще кормить грудным молоком, которое содержит все необходимое для борьбы с инфекцией. Сыпь не требует какого-либо лечения. Не нужно ее мазать, прижигать или обрабатывать. По мере выздоровления высыпания исчезнут. Через сутки после того, как температура нормализуется, можно купать малыша, как обычно, гулять с ним на свежем воздухе. Во время лечения нужно внимательно наблюдать за состоянием малыша. Если лихорадка длится более 3 дней, температура держится около 39 °C или выше, а количество высыпаний не уменьшается — это повод снова вызвать на дом врача.

В 2017-18 годах Украину всколыхнула вспышка кори – одного из самых заразных заболеваний, известных в мире. Показатели по количеству больных были самыми высокими в Европе. По информации Центра общественного здоровья’я Министерства здравоохранения’я Украины с начала 2018 года корью заболели 36 455 человек – 14 111 взрослых и 22 344 ребенка. По прогнозам медиков к концу года количество больных корью может превысить самый высокий показатель заболеваемости был зафиксирован в Украине, начиная с начала 90-х годов.
Главной причиной таких масштабных вспышек кори является низкий уровень иммунизации. На сегодня показатели прививок выравниваются, однако не так давно украинцы массово отказывались прививать детей, и именно тот разрыв повлек за собой новые вспышки инфицирования.
Однако не только корь грозит сегодня насленню. Существует много инфекционных заболеваний, которые сопровождаются высыпанием на коже. Специалисты объяснили, как отличить симптомы кори, краснухи, ветрянки и других болезней по характеру высыпаний на теле.
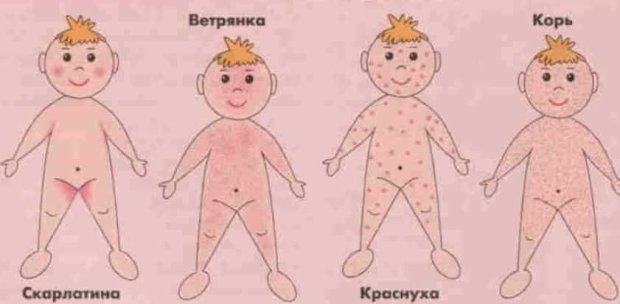
Вот какая сыпь бывает когда кир:
1. Пятна Коплика.
Это одно из проявлений кори: красные пятна с белым центром, которые появляются во рту. Обычно пятна Коплика появляются раньше сыпи на лице и теле и могут держаться всего несколько часов.
Изредка симптом Коплика может появиться и после высыпания на теле.
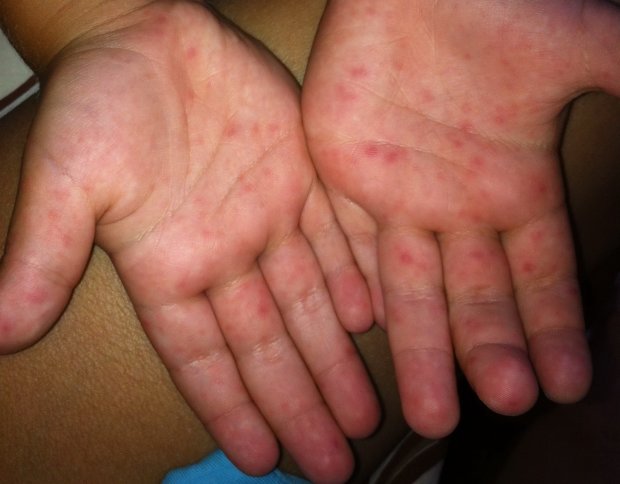
2. Кон’конъюнктивит.
Конъюнктивит наблюдается почти у всех больных корью и часто является одним из первых проявлений наряду с жаром, кашлем и насморком.
В странах, что развиваются, это является одной из главных причин потери зрения среди молодого поколения.
ЕСЛИ НЕ КОРЬ, ТО ЧТО?
1. Ветрянка.
Сыпь при ветряной оспе напоминает водянистые пузырьки, похожие на капли росы. Они могут быть как обильными, так и единичными. Сопровождаются сильным зудом.
Сыпь начинается в районе груди и спины и постепенно распространяется на лицо, голову и конечности. Причем на голове сыпь повляется под волосами и очень чешется. Если сильно расчесать пятна, на месте могут остаться шрамы.
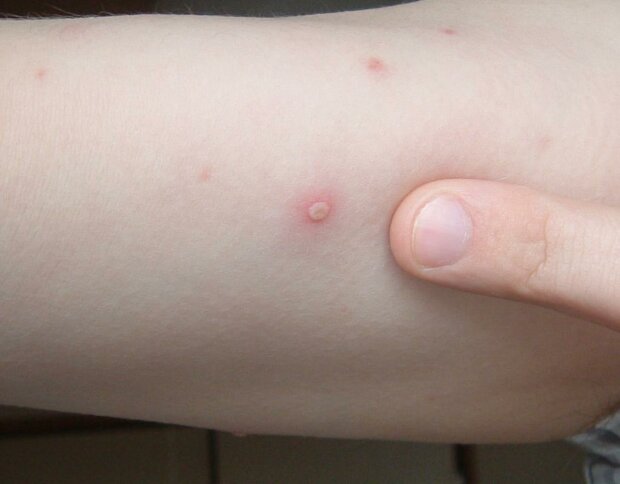
2. Коксаки.
Этот вирус пришел в Украину из Турции и других стран. При инфицировании вирусом Коксаки сыпь появляется на тех же частях тела, что и при ветрянке в первую, и часто имеет форму пузырьков.
Главное отличие между этими двумя заболеваниями в том, что при Коксаки сыпь, как правило, не чешется. Также у больных этим недугом может слезать кожа и ногти.
3. Розеола.
Это герпетическая инфекция, основной симптом которой – высокая температура, которая длится около трех дней в отсутствии других симптомов ОРВИ. Затем температура спадает, состояние улучшается, и появляется сыпь.
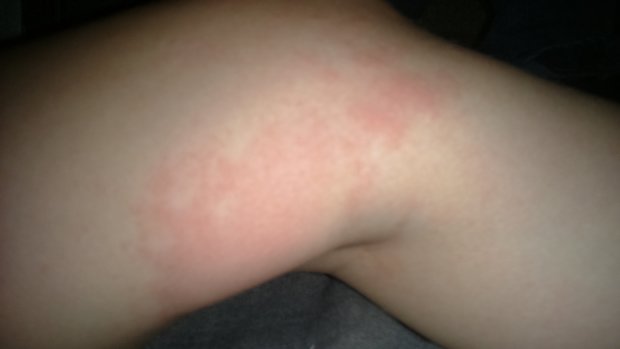
Важное отличие от кори в том, что при кори симптомы не облегчаются с появлением сыпи.
При Розеолу сыпь сначала появляется на туловище, а затем распространяется на шею и на ноги и руки.
4. Краснуха.
Главное отличие от кори: сыпь появляется в первый же день болезни и не сливается, оставаясь локализованным. Эта болезнь обычно протекает легче, чем корь.
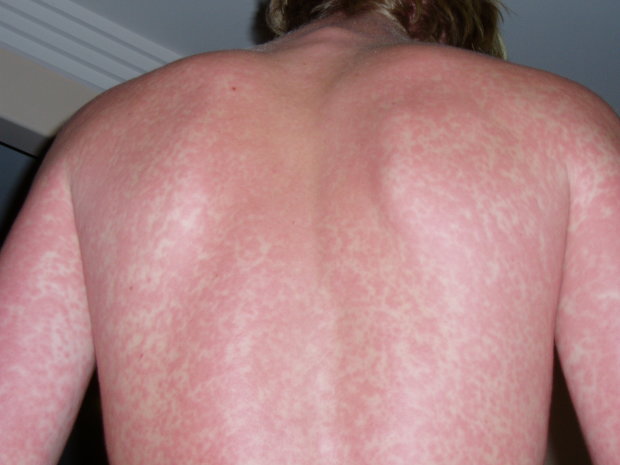
Для краснухи перед появлением сыпи характерны боль при движении глазами в сторону и вверх и увеличение затылочных лимфоузлов.
5. Инфекционная эритема.
Эта вирусная болезнь начинается с сыпи на щеках, что напоминает следы от пощечин. Затем сыпь постепенно распространяется на туловище и конечности.
При мононуклеозе сыпь появляются примерно у 10% больных. Причем сыпь сразу покрывает все тело (при кори, напомним, она распространяется сверху вниз).
Если при мононуклеозе больной получил антибиотик пенициллинового ряда (это врачебная ошибка, к сожалению, распространена в наших краях), вероятность сыпи возрастает до 90%. Такая сыпь называется ампициллиновая и свидетельствует об аллергии на антибиотик.
7. Аденовирусная инфекция.
Аденовирусная инфекция часто сопровождается коньюнктивитом и сыпью. Именно поэтому ее часто путают с корью. Однако при инфицировании после высыпания состояние больного улучшается, в отличие от случая с корью.
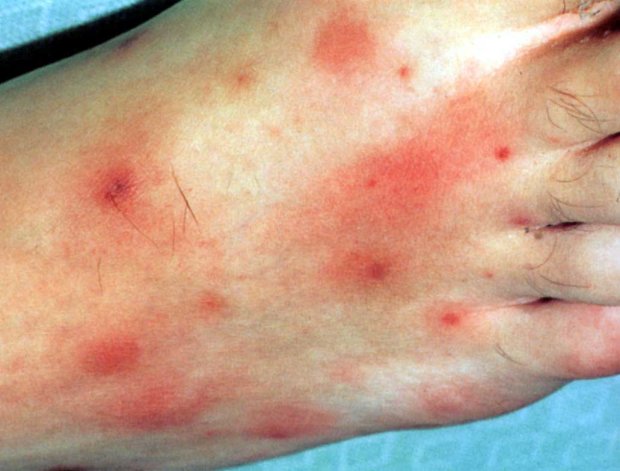
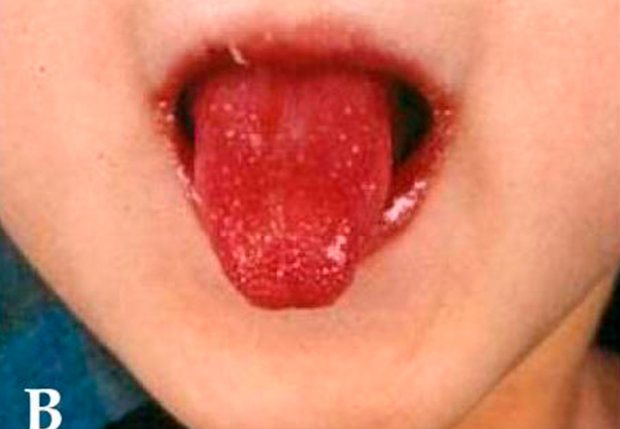
8. Синдром Кавасаки.
Как и при кори, при синдроме Кавасаки наблюдаются сыпь и конъюнктивит. Однако есть и дополнительные симптомы, на которые стоит обратить внимание. У больного может быть малиновый язык, появляются трещины на губах, а также краснеют ладони и ступни.
При этом сидромі необходима госпитализация, поскольку частые осложнения.
Министерство здравоохранения еще раз напоминает, что единственной защитой от кори является прививка. Украинцев призывают не пренебрегать здоровьем и вакцинировать себя и детей.
![]()
Детская розеола (также называется subitum exanthema, шестое заболевание) является распространенным ранним детским заболеванием, сопровождающимся лихорадкой, обычно характеризующимся высокой температурой в течение от 3 до 5 дней, сопровождаемой началом сыпи, которая появляется при воспалении.
![]()
Сыпь состоит из бессимптомных розово-красных пятен и папул. Могут возникнуть фебрильные судороги. Розеола обычно вызвана вирусом герпеса человека (HHV) -6B, но иногда HHV-7 и редко другими вирусами. HHV-6A (связанный с тиреоидитом), HHV-6B (розеола) и HHV-7 (розеола) являются розеоловирусами (внутри подсемейства бета-герпесвирусов) и все создают латентность. HHV-6A и HHV-6B могут иногда интегрироваться в хромосому хозяина. Реактивация розеоловирусов может возникать при иммуносупрессии.
Розеола наиболее распространена в возрасте от 6 до 24 месяцев и редко диагностируется до 3 месяцев или после 4 лет. Вирус герпеса человека (HHV)-6B встречается во всем мире. Более 90% детей являются сероположительными для HHV-6B в возрасте 24 месяцев.
Первичная инфекция HHV-7 встречается в более старшем возрасте, чем HHV-6B. Около 65% детей являются серопозитивными к ВПЧ-7 в возрасте 36 месяцев. В зрелом возрасте> 95% пациентов сероположительны для ВГЧ-6 и 85% являются серопозитивными для ВГЧ-7.
Современные исследования не показывают характер сезонного колебания. В то время как более 90% детей с первичной инфекцией HHV-6B имеют лихорадку, только у меньшинства развивается классическая для розеолы сыпь (в одном исследовании она отмечалась у 23% пациентов). Большинство из них имеют недифференцированную лихорадку без сыпи.
Детская розеола вызвана, главным образом, вирусом герпеса человека (HHV)-6, иногда HHV-7 и редко другими вирусами, включая коксакивирусы, эховирусы, аденовирусы и параинфлузавирусы.
Инкубационный период составляет от 1 до 2 недель. HHV-6A (ассоциированные с тиреоидитом), HHV-6B и HHV-7 являются 3 видами рода roseolovirus (розеолавирус), который находится в подсемействе betaherpesviruses (бета-герпес вирусы).
Вирус герпеса человека (HHV) -6B и HHV-7, скорее всего, будут распространяться через респираторные выделения в бессимптомных контактах. ДНК HHV-6B и HHV-7 может быть обнаружена в слюне в течение продолжительных периодов времени после первичной инфекции.
Эти вирусы являются двухцепочечными ДНК-вирусами и являются трофическими для CD4+ Т-лимфоцитов. HHV-6B также может также заражать другие типы клеток. Он снижает регуляцию экспрессии CD3 на Т-клетках, тем самым действуя как потенциальный иммунодепрессант. Он также является мощным индуктором TNF-альфа и интерлейкина-1бета.
После острой инфекции HHV-6B остается скрытой во многих тканях, а реактивация отмечается чаще всего в периоды иммуносупрессии. Возможные ассоциации были связаны с латентной инфекцией HHV-6B и синдромом хронической усталости, рассеянным склерозом и СКВ, но любые истинные причинно-следственные связи еще предстоит определить.
-
Вирус герпеса человека (HHV) -6 встречается во всем мире, и 90% детей являются серопозитивными к возрасту 24 месяца. Первичная инфекция HHV-7 встречается примерно у 50% детей в возрасте до 2 лет.
-
Реактивация латентного вируса HHV-6 обычно наблюдается у пациентов с ослабленным иммунитетом или в течение недель и месяцев после трансплантации костного мозга или органов.
-
Наличие факторов риска Высокая температура:
-
Внезапное начало высокой температуры около 40°C (104°F). Как правило, пики ранним вечером и сохраняются в течение 3-5 дней
-
Типичная экзантема присутствует во время спада температуры и состоит из розово-красных пятен от 3 до 5 мм и папулы на туловище, шее и проксимальных конечностях, а иногда и на лице.
-
диарея воспаление барабанной перепонки незначительный кашель и насморк судорожные припадки
-
периорбитальный отек выпячивание переднего родничка шейная, затылочная и заушная лимфаденопатия
![]()
Розеола обычно диагностируется на основе классической презентации ранее здорового младенца, от 6 до 24 месяцев, с внезапным началом высокой температуры в течение 3-4 дней. Дегенерация связана с наступлением дискретных красных пятен и папул на туловище и конечностях.
Для пациентов с этим классическим проявлением клинический диагноз может быть поставлен на основании результатов физикального осмотра и анамнеза (обычно во время снижения температуры). Лабораторные исследования редко необходимы. FBC может первоначально показать повышенный WBC, который может развиться в низкий WBC с относительной нейтропенией и атипичным лимфоцитозом. У некоторых детей с розеолой может быть стерильная пиурия.
Результаты физикального осмотра ограничены на ранних стадиях заболевания, хотя до 15% детей могут проявлять одиночные фебрильные судороги. Описана энантема, состоящая из красных папул на мягком небе и язычке (пятна Накаямы).
Типичная экзантема, которая происходит через 3-5 дней после начала болезни, состоит из розово-красных пятен и папул на туловище, шее и проксимальных конечностях, а иногда и на лице. Экзантема исчезает в течение нескольких часов и дней. Другие признаки, связанные с розеолой, включают в себя воспаление барабанной перепонки, периорбитальный отек, выпуклый передний родничок и лимфаденопатию (шейную, заушную и/или затылочную).
Серология редко выполняется и может потребоваться только у детей с осложняющими медицинскими факторами (например, энцефалит). Измерение уровней IgM не является надежным в диагностике инфекции герпеса человека (HHV)-6 или HHV-7. IgG имеет диагностическое значение для первичных инфекций HHV-6/HHV-7, когда он идет от неопределяемого до положительного.
ПЦР-определение вирусной ДНК может быть полезным, особенно в качестве дополнения к серологии. Другие диагностические инструменты включают вирусную культуру и электронную микроскопию, хотя они часто используются в острых клинических условиях.
Вирусная культура часто не используется, потому что она не может точно различить острую первичную инфекцию HHV-6/HHV-7 от латентной или стойкой инфекции. Кроме того, она не является коммерчески доступной.
| Исследование |
|
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
| Корь |
|
|
| Энтеровирус |
|
|
| Вирус Эпштейн-Барр |
|
|
| Краснуха |
|
|
| Менингококоцемия |
|
|
В целом, симптоматический контроль является основой терапии для розеолы и включает в себя антипиретики и поддержание пероральной гидратации. Парацетамол или ибупрофен можно назначать по мере необходимости.
Типичные антивирусные соединения против герпеса, такие как ганцикловир, ацикловир, цидофовир и фоскарнет, были использованы для лечения инфекции герпетического вируса человека (HHV)-6 у пациентов с ослабленным иммунитетом, но их эффективность не была оценена в клинических испытаниях. Основой для лечения является то, что у пациентов с трансплантацией реактивация HHV-6 была связана с заболеваемостью.
В одном исследовании, проведенном в США, 13% детей с первичной инфекцией вируса герпеса (HHV)-6 испытывали судороги, которые иногда были пролонгированными или рецидивирующими. Неясно, являются ли эти приступы эпизодами фебрильной эпилепсии или если есть другой причинный фактор, связанный с самой инфекцией.
Приблизительно в одной трети случаев судороги при лихорадке у детей могут быть связаны с первичной инфекцией HHV-6. Большинство изолированных лихорадочных припадков у здоровых детей не требуют лечения или дальнейшего клинического исследования, но в каждом случае рекомендуется проводить консультации с педиатром.
Экстренная оценка рекомендуется при установлении более одного эпизода приступов, эпизодов приступов длительностью более 15 минут или приступов в сочетании с любыми другими осложняющими факторами.
Реактивация часто происходит у реципиентов трансплантата, включая трансплантацию печени, почек и костного мозга, и наиболее часто встречается в первый месяц после трансплантации.
HHV-6 также ассоциируется с энцефалитом и связанным с ним заболеванием центральной нервной системы у иммунокомпрометированных хозяев.
Наиболее распространенным проявлением реактивации HHV-6 является либо бессимптомная, либо мягкая фебрильная болезнь, часто с сыпью, у пациентов с ослабленным иммунитетом.
Подавляющее большинство пациентов испытывает острую лихорадочную болезнь, которая обычно устраняется без осложнений. Существует очень небольшой риск рецидива у здоровых людей. Однако до 15% детей с розеолой испытывают судороги. Например, в одной серии случаев 13% детей с розеолой испытывали судороги, которые могли быть пролонгированными или повторяющимися.
После первичной инфекции вирус проникает в мононуклеарные клетки периферической крови, а реактивация после трансплантации цельного органа или костного мозга связана с заболеваемостью.
Детские кожные заболевания весьма разнообразны, однако многие из них имеют схожие симптомы, и иногда постановка правильного диагноза является сложной задачей даже для опытных специалистов. Именно поэтому нельзя полагаться на собственную интуицию и заниматься самолечением. Причины кожных заболеваний весьма разнообразны – проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
При попытке дать представление о многообразии и структуре заболеваний такого сложного и самого большого органа человека, как кожа, становится очевидным, что единой принятой классификации в современной дерматологии до сих пор не существует. Поэтому мы попытаемся систематизировали все детские дерматозы, разделив их на две большие группы: кожные поражения и высыпания инфекционного и неинфекционного характера. В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
Кожные высыпания и поражения инфекционного происхождения у детей
Выделим в этой группе несколько разделов:
- сыпь при острых вирусных и бактериальных инфекционных заболеваниях;
- пиодермии, или гнойничковые заболевания кожи при инфицировании стрептококками, стафилококками, псевдомонадами и другие;
- микозы, или поражения участков кожного покрова патогенными грибами;
- хронические инфекционные заболевания кожи, вызываемые микобактериями и боррелиями – туберкулез, клещевой бруцеллез (болезнь Лайма) и лепра.
На некоторых из них остановимся подробнее, другие рассматривать не будем по причине их редкости и специфичности.
Кожные высыпания, или сыпи, врачи именуют экзантемами (древнегр. exanthema). Итак, в дерматологии различают 6 инфекционных болезней детской кожи. Они классифицированы в медицине в соответствии с установленной нумерацией:
- Корь (РНК-вирус рода морбилливирусов);
- Скарлатина (бета-гемолитический стрептококк группы А);
- Краснуха (тогавирус);
- Ветряная оспа, инфекционный мононуклеоз (вирусы герпеса 3,4 типов), энтеровирусы Коксаки и ECHO;
- Инфекционная эритема (парвовирус В19);
- Детская розеола - внезапная экзантема, или трехдневная лихорадка (вирусы герпеса 6,7 типов).
Дифференциация указанных, так называемых, первичных экзантем – тех, которые появились не в результате предыдущих высыпаний на коже или ее повреждениях – представлена ниже в двух таблицах, где по картине сыпи можно предварительно склониться к тому или иному диагнозу заболевания:
Таблица 1. Клиническая картина инфекционных болезней с сыпью
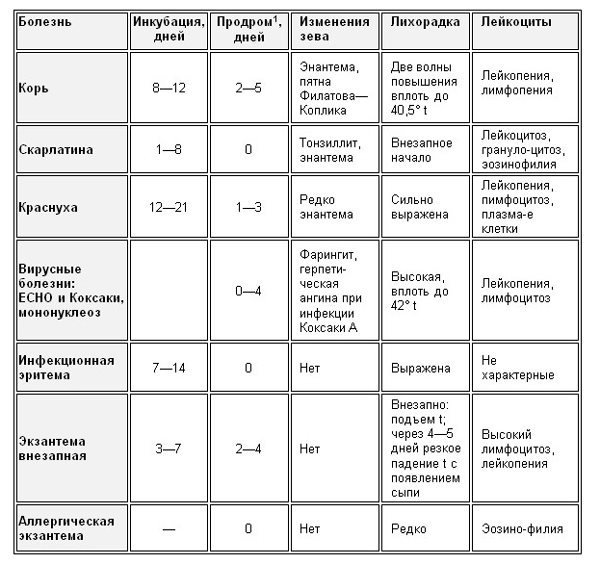
Примечание:
1 Продром – период заболевания между инкубацией инфекции и непосредственно самой болезнью.
Таблица 2. Картина экзантемы и ее локализация
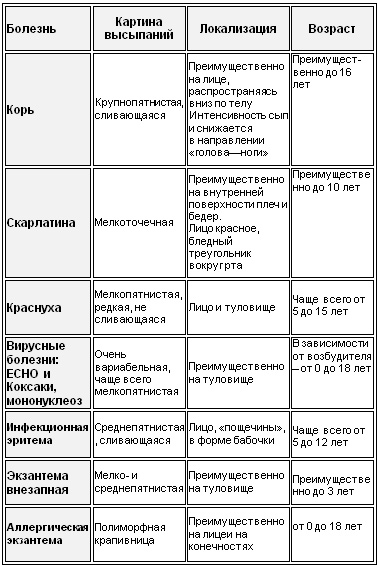
Хотя вышеперечисленные острые инфекционные заболевания сопровождаются экзантемами – сыпью – все же она может проявляться и при хронических инфекциях, и при неинфекционных заболеваниях кожи. При этом в случаях с разными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и т.д.) они присутствуют обязательно и выражено, при других (краснуха, мононуклеоз и др.) – проявляются не всегда.
Гнойничковые поражения кожного покрова у детей, или пиодермии, являются очень частым явлением в детской дерматологии. Почти все они вызываются стафилококками и стрептококками, сопутствующими жизнедеятельности детей практически повсюду – в воздухе, домашней пыли, речной воде, песочнице, на одежде и коже. Достаточно небольшого повреждения кожи – ссадины, царапины, микротравмы, трещины – и бактерии без труда проникают внутрь эпидермиса. Если у ребенка сильный иммунитет, то, вероятно, ничего не произойдет, но при гиповитаминозе, переохлаждении, переутомлении, нарушениях функционирования сальных и потовых желез, эндокринной системы следует ожидать тех или иных проявлений пиодермии, а именно:
- Фолликулита , гнойничкового воспаления волосяной воронки или всего фолликула;
- Фурункулеза , локального гнойно-некротического воспаления волосяного фолликула и окружающей ткани, которое может приобрести хронический характер;
- Карбункулеза , багрово-красного, горячего при прикосновении, гнойно-некротического воспаления целой группы волосяных фолликулов, с расположением в коже и подкожной клетчатке, имеющего несколько гнойно-некротических стержней;
- Гидраденита , гнойного воспаления потовых желез, часто в подмышечных впадинах;
- Импетиго , поверхностных, легко вскрывающихся пузырьково-гнойничковых высыпаний с воспалительным венчиком, локализованных преимущественно на лице и открытых участках конечностей;
- Сухой стрептодермии , поверхностных розоватых шелушащихся округлых пятен, покрывающихся мелкопластинчатыми чешуйками, проявляющихся чаще всего на лице, но также на коже спины, ягодиц, рук и ног, и оставляющих после себя временную депигментацию кожи;
- Эктимы , глубокого язвенного воспаления кожи размером до нескольких сантиметров с возвышающимися краями и гнойным мягким дном, покрытым сухой коркой.
При лечении вышеизложенных кожных заболеваний у детей помимо специфической антибактериальной терапии почти всегда показаны процедуры УВЧ и УФО, а также лазеротерапия. Гнойничковые заболевания кожи делят на три основные группы: стафилодермии, стрептодермии и стрептостафилодермии – в зависимости от возбудителя, которые в свою очередь подразделяются на поверхностные и глубокие формы.
Поражения участков кожного покрова патогенными грибами классифицируются на основе рода и вида грибов, а также по локализации – например, принадлежности к таким придаткам кожи, как ногти и волосы, и по глубине и широте поражения кожных тканей и их ответной реакции на патогенные грибки. Таким образом, в детской дерматологии различают:
- Кератомикозы , где центральное место занимает отрубевидный, или разноцветный, лишай, который вызывается грибом Рityrosporum orbicularis. Изначально он локализуется в сально-волосяных фолликулах в форме желтовато-бурых точек, которые вначале сливаются и образуют сантиметровые четко очерченные пятна, а затем пятна повторяют этап роста точек и превращаются в крупные очаги поражения кожи: размером с ладонь;
- Дерматофитии , в виде микозов стоп (Trichophyton mentagrophytes, Trichophyton rubrum), эпидермофитии (Epidermophyton floccosum), микроспории (Microsporum canis, Microsporum ferrugineum), трихофитии (Trichophyton violaceum, Trichophyton tonsurans, Trichophyton mentagrophytes, Trichophyton verrucosum), фавусов (Trichophyton schonleinii);
- Кандидоз , вызывается дрожжеподобными грибками Саndida albicans, чем и обусловлено данное название заболевания кожи и слизистых оболочек, часто проявляется в виде стоматита, воспалений углов рта, отечности губ. При слабой иммунной системе у детей может развиться в хроническую генерализованную форму с проявлением в виде гранулем в разных частях тела;
- Глубокие микозы , в виде бластомикозов (Blastomyces dermatitidis, Clenosporella loboi), споротрихозов (Sporotrichum schenckii) и хромомикозов (Hormodendron) – в России встречаются достаточно редко, но с учетом открытости границ и любви соотечественников к путешествиям, эти виды микозов имеют тенденцию к учащению;
- Псевдомикозы , в виде эритразмы (Corynebacterium minutissum) или актиномикоза (Actinomyces israeli), возбудителями которых являются и не грибы, и не бактерии, а микроорганизмы, занимающие промежуточное положение между ними, детская кожа поражается ими крайне редко.
Лечение каждого вида микоза основывается на тщательной диагностике и сугубо индивидуально, но, само собой, требует применения специфических противогрибковых препаратов.
Хотя некоторые острые вирусные заболевания, вызывающие кожные высыпания у детей, были рассмотрены выше, здесь кратко остановимся на некоторых наиболее частых проявлениях вирусов семейства Herpesviridae, то есть герпеса, разумеется, за исключением тех из них, которые не вызывают поражения центральной нервной системы:
- Простой герпес , вызывающий пузырьковые образования на слизистой и коже в области рта и носа, относится к первому из восьми типов герпеса (Herpes simplex virus 1, или HSV-1), хотя иногда поражения могут вызываться вирусом второго типа (HSV-2). Его рецидивирующая форма, называемая герпетиформной экземой Капоши, встречается у детей, больных атопическим дерматитом или экземой, и проявляется повышением температуры до 39-40 o С и высыпанием пузырьков в пораженных местах кожи;
- Бородавки , которые подразделяются на обычные, или вульгарные, подошвенные, плоские и остроконечные. Они вызываются вирусом папилломы человека (Human Papillomavirus, или HPV), у детей встречаются плоские (HPV-3), обычные (HPV-2,3) и реже – подошвенные бородавки (HPV-1,2,4). Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Иногда иммунитет справляется с этим вирусом самостоятельно и бородавки проходят, как и появились, иногда – требуется соответствующее квалифицированное лечение у дерматолога. В любом случае: заговорами у бабок и колдунов, прикладыванием жаб и лягушек этот вирус не вылечить. В ряде случаев может потребоваться комплексное длительное лечение или даже хирургическое вмешательство.
Поражения кожи неинфекционного происхождения у детей
В группе детских кожных заболеваний неинфекционного происхождения мы также выделим несколько разделов, это
- Поражения кожи паразитарного характера, вызываемые насекомыми и другими паразитами;
- Аллергодерматозы у детей на фоне пищевой, медикаментозной и другой непереносимости, сывороточной болезни, интоксикации, а также аллергия неустановленного происхождения;
- Кожные высыпания у детей на фоне изменений нервной системы;
- Болезни сальных и потовых желез у детей;
- Гипо- и гипервитаминозы;
- Поражения соединительной ткани у детей в результате системных заболеваний (дерматомиозита ювенального, красной волчанки, склеродермии линейной и др.);
- Наследственные заболевания кожи у детей (ихтиоз, кератодермия, буллезный эпидермолиз, болезнь Реклингхаузена).
Итак, рассмотрим заболевания избирательно и иллюстративно.
Поражения кожи детей паразитарного характера
Наиболее распространенные детские паразитарные заболевания кожного покрова вызываются вшами и клещами. Риск заболеваемости ими значительно повышается после поступления детей в детские дошкольные заведения, школы, спортивные секции, детские лагеря и другие, регулярно действующие крупные социальные группы.
Приведем некоторые заболевания в порядке частоты заболеваемости:
Лечение указанных видов поражений кожи паразитарного специфично и значительно разнится как по срокам, так и по характеру применения тех или иных лекарственных средств.
Аллергодерматозы различной природы встречаются в нашем обществе все чаще и чаще, этому способствует множество причин, среди которых:
- наследственность,
- инфекционные заболевания,
- патологически стерильные условия быта или разведение грязи и сырости в квартире,
- неправильное питание с множеством искусственных добавок,
- регулярный контакт с различными химическими соединениями: бытовой химией, косметикой, парфюмерией, выхлопными газами и пр.,
- постоянный радио- и электромагнитный фон: сотовые телефоны, бытовая электроника, высоковольтные линии и пр.,
- заболевания желудочно-кишечного тракта, печени, эндокринной, иммунной и нервной систем.
Приведем несколько наиболее распространенных причин возникновения аллергической сыпи у детей:
- Контактный дерматит , бывает химической (например, соприкосновение с бытовой химией), физической (перепады температур, механическое и лучевое воздействие и пр.) и биологической природы (фотодерматит, когда аллергены активируются под воздействием солнечного света). Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств;
- Атопический дерматит (АД) , сегодня проявление симптомов этого заболевания в возрастной период до 7 лет составляет 80%, конечно, это не означает, что 4 из 5 детей больны им в хронической форме. Наследственность играет в этом заболевании решающую роль: при обоюдном здоровье родителей – риск болезни ребенка составляет 20%, если этим заболеванием страдает один из родителей – до 50%, если оба – до 80%. В дерматологии выделяется три фазы развития заболевания: младенческая – до 3 лет, детская – до 7 лет, взрослая – от 8 лет. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АД очень длительное;
- Токсидермия , ее отличием от контактного дерматита заключается в получении раздражителя не через кожу, а посредством вдоха, через желудочно-кишечный тракт или путем введения лекарственных средств. Лечение основано на удалении раздражителя из организма.
- Крапивница , характеризуется высыпанием зудящих и жгущих волдырей на поверхности кожи или слизистой оболочке, ее причинами могут выступать природные раздражители (растения, насекомые), а так же холод или солнечный свет, пищевые продукты или лекарства. Лечение направлено в первую очередь на устранение антигена.
- Синдром Лайелла , тяжелое токсическое заболевание с кожной аллергической реакцией на лекарственные препараты: на сульфаниламиды и антибиотики (преимущественно), противосудорожные, противовоспалительные и противотуберкулезные средства. Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно.
- Экзема , хроническое рецидивирующее заболевание сопровождающееся зудом, жжением, сыпью, причинами которого могут быть как разнообразные внешние, так и внутренние факторы. В развитии экземы ключевую роль играет генетическая расположенность к аллергии.
Неинфекционным заболеваниям кожи, как правило, характерно несколько разных причин возникновения, но в данной группе превалирует нейрогенная природа болезней.
Болезни сальных и потовых желез у детей
Среди заболеваний придатков кожи, к которым относятся сальные железы, волосы и ногти, особо следует выделить четыре:
- Себорея , или расстройство салообразования, которое заключается в изменении химического состава кожного сала и сопровождается усиленной или пониженной функцией сальных желез, обычно проявляется в период полового созревания, а так же при неправильном питании, гигиене, различных заболеваниях. При сухой себорее ее возбудителем может являться Pityrosporum ovale;
- Угри обыкновенные , или акне, чаще всего являются логическим развитием себореи и имеют хронический гнойно-воспалительный характер воспаления сальных желез. Механизм их возникновения заключается в закупорке протоков сальных желез в результате чего застоявшееся сало начинает разлагаться и питать различные, преимущественно кокковые бактерии, образуя багрово-синюшные узлы с черными точками. Несвоевременное лечение приводит после самопроизвольного вскрытия угрей к образованию рубцов;
- Потница , возникает при гиперфункции потовых желез, перегревании или при неправильной гигиене и проявляется в высыпании розово-красных миллиметровых узелков и пятен на шее, вверху грудной клетки, внизу живота и в естественных кожных складках. В целом, безобидное заболевание, вылечиваемое устранением дефектов гигиены при помощи марганцовки, талька с цинком, настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.
- Гипергидроз , в отличие от потницы не выражается высыпаниями и возникает на фоне эмоциональных нагрузок, системных заболеваний (туберкулез, ревматизм и т.д.), плоскостопия и пр., и обычно проявляется в виде ладонно-подошвенного и гипергидроза крупных складок. Один из методов лечения состоит в поочередном принятии горячих и холодных ванночек с отварами из буквицы лекарственной, листьев грецкого ореха, шалфея, череды, ромашки и дубовой коры, а также в присыпании пудрой с оксидом цинка, уротропином, тальком, жжеными квасцами и лимонной эссенцией.

Читайте также:


