Как лечить вирусный стоматит у детей во рту в домашних условиях
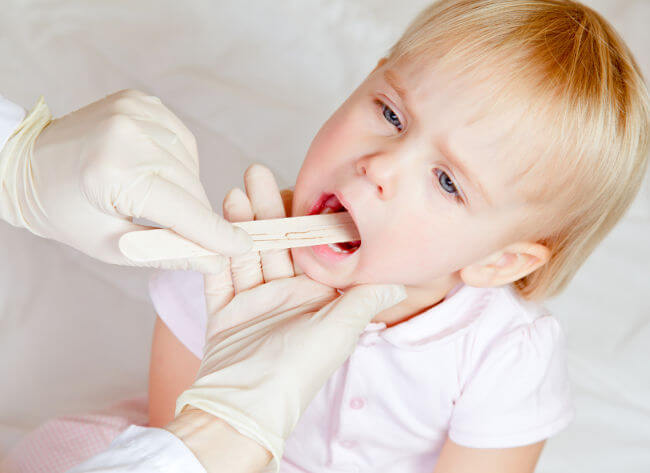
Стоматит — заболевание, которое характеризуется воспалением слизистой ротовой полости и образованием язвочек. Чаще всего оно возникает у детей в возрасте до трех лет. Стоматит может появляться, как самостоятельная болезнь либо же развиться на фоне иного недуга. Лечение стоматита у детей зависит от причины его возникновения: слабый иммунитет, перенесенные инфекции, включая острые респираторные, сильные простуды. Специалисты настоятельно рекомендуют лечить такое заболевание исключительно в хорошей стоматологии под наблюдением компетентного специалиста. Только в этом случае удастся избавиться от недуга полностью и избежать серьезных неприятностей.
Принципы лечения детского стоматита
В домашних условиях лечить детский стоматит врачи не рекомендуют, т. к. в этом случае крайне высока вероятность причинения серьезного вреда здоровью ребенка препаратами, не предназначенными для лечения детей, тем более по неподтвержденному диагнозу. В клинике ребенка осмотрит стоматолог, поставит точный диагноз и назначит эффективное лечение. Часто лечение базируется на таких этапах, как:
- изоляция больного ребенка от других детей;
- дезинфекция предметов, с которыми он контактировал;
- составление подходящего дневного рациона питания (важно свести к минимуму количество углеводов);
- обеспечение гигиены ротовой полости для профилактики наслоения вторичной инфекции.
Существует несколько разновидностей детского стоматита. Наиболее часто специалисты сталкиваются со следующими:
- везикулярный (вирусный) — появляется из-за воздействия бактерий, на гортани, губах, щеках, языке образуются прозрачные пузырьки;
- герпетический — в рот ребенка попадает вирус герпеса;
- афтозный — возникает по причине аллергического воздействия;
- кандидозный — появляется по причине размножения во рту грибов Candida.
Под наблюдением доктора должно проходить лечение любого вида стоматита. Свои особенности имеет процесс лечения каждой разновидности заболевания.
Виды воспаления десен у детей и способы лечения
- гингивит – бактериальное воспаление десен;
- гнойник – локальное скопление сукровицы в мягких тканях ротовой полости;
- свищ – формирование отверстия в зоне воспалительного очага для выхода гноя.
Причины гнойно-воспалительных патологий
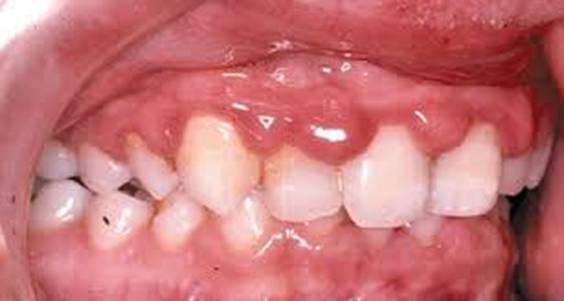
Гингивит у детей возникает при регулярной неправильной гигиене рта, скоплении зубного налета, отложении камней. Ситуацию усугубляют такие факторы, как скученность зубов, неправильный прикус, установленные брекеты и другие ортодонтические конструкции.
Гнойники образуются из-за не вылеченного кариеса, ненадлежащего ухода за ртом.
Свищ – это результат запущенности инфекционных процессов, следствие неправильной терапии стоматологических заболеваний.
Гной не всегда провоцирует подъем общей температуры тела. Припухлость лица или болевые ощущения на начальных стадиях невыраженные или отсутствуют.
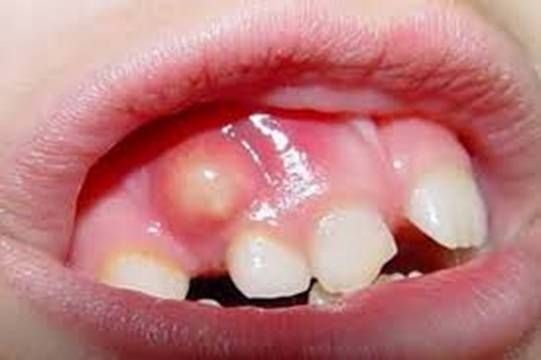
Гнойник на десне у ребенка отличается специфичностью симптомов – чувство локального распирания, болезненность, образование бугорка, где постепенно накапливаются продукты гниения в виде зловонной жидкости. По мере прогрессирования заболевания снижается физическая активность, пропадает аппетит.
Важно! Самостоятельное лечение свища на десне у ребенка, других болезней в виде полосканий, примочек, накладывания мазей недопустимо. Это опасно такими последствиями, как флюс, расшатывание и утрата постоянных зубов, пародонтоз. В тяжелых случаях – переход в хроническое состояние, снижение иммунитета, частые вирусные инфекции организма, частичный или полный паралич лицевого нерва.
- детальная диагностика – осмотр, инструментальное обследование;
- составление плана терапии в условиях клиники;
- рекомендации по уходу за ротовой полостью дома.
Только комплексный подход позволит сохранить здоровье ротовой полости до полного формирования зубочелюстной системы.
Подробнее о нашей детской стоматологии в разделе Детская стоматология
Стоматит встречается у детей так же регулярно, как и насморк. Причем, чем меньше ребенок, тем чаще посещает его эта напасть.
Мы говорим, что стоматит - это болезнь грязных рук. Так ли это?
Да, но только отчасти .

Для того, чтобы правильно назначить лечение, детскому стоматологу очень важно выявить причину (возбудителя) развития стоматита.
Стоматит бывает:
- вирусный (острый герпетический стоматит) передается воздушно-капельным путем;
- бактериальный - передается контактно-бытовым путем, через игрушки, посуду и т.д.;
- грибковый (кандидозный стоматит) развивается на фоне сниженного иммунитета;
- аллергический.
Схема лечения стоматита стандартна: включает в себя специфический компонент (препарат, который действует на причину), антисептические и регенерирующие компоненты (кератопластические препараты).
Как лечить простой (бактериальный) стоматит:
- обработка слизистой полости рта антисептическими препаратами (тантум-верде, мирамистин и д.р.);
- обработка эрозий противовоспалительными и ранозаживляющими мазями (холисал, солкосерил дентальная адгезивная паста).
- гигиена полости рта должна строго соблюдаться!
- в полости рта, на слизистой нельзя применять 3% перекись водорода, нельзя использовать антисептики группы анилиновых красителей (йод, зеленка), т.к. данные препараты вызывают тяжелые ожоги слизистой, которые долго не заживают!
Схема лечения острого герпетического стоматита (ОГС):
тактика лечения зависит от формы течения заболевания. Если с легкой формой течения можно справиться в домашних условиях, то средне-тяжелая и тем более, тяжелая форма ОГС требует совместного лечения детского стоматолога и врача педиатра. Тяжелая форма ОГС у детей раннего возраста (1-3 года) в ряде случаев требует госпитализации.
- общее состояние ребенка не страдает; самочувствие и аппетит хорошие;
- температура тела накануне высыпаний и впервые день может достигать субфебрильных значений ( не более 37,5);
- количество высыпаний на слизистой полости рта не более 5-6; высыпания однократные, без рецедива.
При такой клинической картине назначается лечение по схеме:
- орашение слизистой антисептическими растворами (тантум-верде, мирамистин и т.д.);
- применение противогерпетических мазей (ацикловир, завиракс и т.д.) в первые дни заболевания;
- затем противогерпетическую мазь следует заменить на мазь с выраженным ранозаживляющим эффектом ( солкосерил дентальная адгезивная паста, метрогил дента).
- неукоснительно соблюдать индивидуальную гигиену полости рта, чтобы предотвратить присоединение вторичной инфекции;
- консультация врача-иммунолога.
- состояние ребенка ухудшается, отмечается вялость, ухудшение аппетита
- температура тела может повышаться до 38-39 градусов;
- высыпания наблюдаются не только на слизистой полости рта, но и слизистой губ, щек, языка. Количество высыпаний достигает 20-25. Часто наблюдается рецидив высыпаний, сопровождающийся скачкообразным подъемом температуры.
- ребенок вялый, капризный, отказывается от приема пищи;
- температура может подниматься до 34-40 градусов;
- периодические высыпания, очень важным критерием оценки тяжести течения стоматита является появление пузырьковых высыпаний не только на слизистой полости рта, но и на коже. При тяжелой форме герпетические пузырьки появляются на коже околоротовой области, коньюктиве глаз; на мочках ушей, пальцах рук и т.д., в этом случае необходима консультация врача-педиатра;
- часто родители отмечают резкий гнилостный запах изо рта. ЭТО обусловлено тем, что эрозии сливаются и образуются язвочки, которые покрываются некротическим и фибриногеновым налетом.
При средне-тяжелой и тяжелой формах острого герпетического стоматита лечение назначается только после очной консультации детского стоматолога и педиатра! Лечение должно быть комплексным, включать местную терапию в полости рта и общую, направленную на улучшение общего состояния организма.
Рекомендации по лечению средне-тяжелой и тяжелой форм стоматита (ОГС):
- не раздражающая пища (однородные супы, йогурты, творожки), пища должна быть теплой ( не горячей!), не соленой для того, чтобы не вызвать дополнительного раздражения воспаленной и болезненной слизистой, при этом пища должна быть достаточно калорийной;
- обильное питье, предпочтительны морсы и компоты из сухофруктов; напитки, богатые витамином С;
- антисептическую обработку афт лучше всего проводить спреями (например, тантум-верде; гексорал), данные спреи обладают также обезболивающим эффектом.
Важно: антисептические препараты в форме спрея можно применять только у детей старше 3х лет.
Важно: консультация врача иммунолога. Доказано, что частота рецедивов при остром герпетическом стоматите напрямую зависит от иммунологического статуса ребенка. Частота и тяжесть течения стоматита (ОГС) повышается на фоне снижения иммунитета.
Отдельное место в методах профилактики и лечения стоматита у детей занимает применение УФО-лампы. Воздействие ультрафиолетового излучения существенно снижает боль, отек и другие симптомы воспаления. Также повышается местный иммунитет и уменьшается время эпителизации эрозий и язвочек. Отмечается уменьшение рецидивов заболевания.
Несмотря на вышеизложенные рекомендации, детские стоматологи клиники "Малыш и Карлсон" рекомендуют приехать на бесплатную очную консультацию для уточнения диагноза и составления индивидуального плана лечения для Вашего ребенка.
Коллектив детской стоматологии "Малыш и Карлсон".
Стоматит — это комплексное заболевание слизистой оболочки рта, выраженное в виде язв, эрозий, а иногда — некроза мягких тканей. Болезнь встречается и у детей, и у взрослых. Принципиальных различий в лечении пациентов разного возраста нет. Схемы лечения зависят только от вида и причины возникновения стоматита.
Стоматит различается по формам и видам. В числе основных из них:
- хронический герпетический;
- острый герпетический;
- афтозный;
- язвенно-некротический;
- протезный.
В возрасте от 20 до 30 лет чаще всего встречается хронический герпетический вид заболевания. После 30 лет болезнь начинает посещать пациентов все реже. Ознакомимся с основными видами заболевания и способами их лечения.
Герпетический стоматит хронического типа
Герпетический стоматит хронического типа обычно появляется еще в детском периоде. Впервые заразившись, человек становится носителем вируса герпеса на всю оставшуюся жизнь. Обострение происходит при каждом снижении иммунного барьера. Длится оно около 1,5-2 недель.
Причины возникновения
Хронический герпетический стоматит возникает по причинам:
- снижения иммунной защиты;
- при обострении хронического тонзиллита или гайморита;
- авитаминоза;
- аллергии;
- стресса;
- приема кортикостероидов;
- физиологических травм губ и слизистых оболочек.
Способствовать ускорению развития заболевания также могут кариес, инфекции ротовой полости, зубной камень, ротовое дыхание, пародонтит и катаральный гингивит.
Стоматит герпетического типа, который носит хронический характер, проявляется себя через следующие признаки:
- возникновение пузырьков на слизистой оболочке в ротовой полости;
- жжение и зуд на деснах;
- редкое и незначительное повышение тела;
- редкое недомогание, чувство слабости;
- головная боль;
- покраснение слизистой;
- сильный отек миндалин;
- болезненность при пальпации подчелюстных лимфоузлов.
Рот изнутри становится насыщенного красного оттенка. Возникают сильные отеки мягких тканей. Внутри пузырьков образуется сначала прозрачная, а затем мутная жидкость. Через 2-3 дня они лопаются, сменяясь болезненными язвами. Сверху они покрываются фиброзной пленкой желтого цвета.
Лечение данного типа заболевания обычно проводится в домашних условиях. Для этого применяют:
- полоскание рта антисептическими растворами;
- нанесение геля с обезболивающим действием, например, Холисала;
- препараты для снижения температуры, если она повышена.
Этих мер вполне достаточно для того, чтобы справиться с болезнью. Но лучше делать это под контролем специалиста.
При тяжелой форме протекания стоматита к схеме лечения добавляют противовирусные препараты, например, Ацикловир или Цитовир.

Привести к заболеванию могут:
- аллергия на лекарства,продукты питания, средства личной гигиены;
- механические повреждения острыми предметами, зубами, твердой пищей;
- большое содержание нитратов в пищевых продуктах и питье;
- гормональные нарушения;
- нехватка фолиевой кислоты в организме;
- авитаминоз;
- заболевания желудочного тракта;
- снижение иммунной защиты.
К симптомам возникновения афтозного стоматита хронического характера относят:
- единичные язвы с явным покраснением вокруг;
- серо-желтоватый налет на слизистой;
- слабость;
- жжение изуд слизистой оболочки;
- незначительное повышение температуры тела;
- болезненность при пальпации, приеме пищи, питья.
Легкая форма проходит за 1,5-2,0 недели. При тяжелых формах размеры язв увеличиваются в диаметредо 2-3 см. На их лечение потребуется не менее шести недель. На месте язв могут оставаться рубцы.
При лечении афтознойформы точно определить причину возникновения довольно затруднительно. Поэтому действовать нужно следующим образом:
- исключить из рациона все продукты, способные привести к аллергии (яйца, клубнику, ягоды, цитрусовые, шоколад, мед);
- проводить ежедневные полоскания полости рта антисептическими растворами;
- применять гель Холисал для устранения воспаления и боли;
- наносить гель Солкосерил для быстрого заживления язв.
Помочь также могут лазерное воздействие и УФО. Это делается в стоматологической клинике в физиокабинете по назначению врача.
К симптомам подобного заболевания относят:
- общее недомогание,а также слабость;
- незначительное повышение температуры тела — до 38 градусов;
- возникновениекровоточивости десен во время чистки;
- появлениегнилостного запаха изо рта.
В самый разгар болезни температура резко увеличивается до 40 градусов Цельсия. Слюна начинает обильно выделяться, а сам пациент чувствует сильную боль во рту. Появляются язвы. Из-за сильной болезненности приемы пищи и гигиеническая чистка полости рта становятся невозможными.
Лечение проводит опытный врач. Под анестезией он выполняет:
- снятие налета;
- ультразвуковую чистку зубов;
- удаление отмерших тканей слизистой;
- обработку противовоспалительными, антисептическими средствами.
Обязательно нужно удалить отмершие ткани. Без этой меры получить результативное лечение невозможно. Некроз является причиной быстрого размножения патогенных микроорганизмов. Они постоянно будут атаковать, сводя все другие действия на нет.
Протезный стоматит появляется на фоне ношения протезов. Если вы делали протезирование зубов и стали замечать частое возникновение стоматита, то эти явления явно между собой взаимосвязаны. При этом наблюдается:
- очаг воспаления в виде покраснения под коронкой;
- редко возникновение язв, некроза;
- болезненность мягких тканей.
Причинами заболевания обычно являются или бактерии, которые скапливаются под протезом, или аллергия на используемые материалы.
Для лечения протезного стоматита вам понадобится:
- тщательно почистить протез дезинфицирующим составом;
- провести курс полосканий с антисептическими растворами;
- ежедневно обрабатывать слизистую гелем Холисал.
В среднем курс лечения составляет 10-14 дней. Процедуры нужно делать регулярно. Только в таком случае можно добиться полного выздоровления.
Если протез несъемный, то придется пойти на более радикальные меры. Для этого коронку снимают ультразвуковым или механическим способом. Иногда ее распиливают. После этого проводят снятие воспаления путем удаления кариозных образований, налета, камней. Если возле зуба образовался карман, то его также тщательно вычищают и заполняют особым материалом. Это нужно для того, чтобы налет и бактерии не могли больше проникать под десну, выделять токсины. Когда боль с воспалительным процессом полностью нейтрализованы, коронку снова надевают.
Лечение стоматита требует комплексного подхода. Назначить подходящие препараты может только квалифицированный стоматолог. Нельзя запускать болезнь, так как та перейдет в тяжелую острую, а позже — хроническую форму. Справиться с ней значительно сложнее.
Стоматит во рту у детей встречается в трех основных формах:
- герпетический острый;
- герпетический хронический;
- афтозный хронический.
Лечение заболевания напрямую зависит от формы, а также источника возникновения. Привести к нему могут: аллергия, герпес или патология иммунной системы.
Лечить простые легкие формы вполне можно в домашних условиях. Запущенные болезни обязательно лечатся только под контролем врача. Часто назначается госпитализация пациента.
Герпетическое заболевание характерно для малышей в возрасте от 9 месяцев до 2,5 лет. У совсем маленьких грудничков он случается в единичных случаях, так как в крови ребенка присутствует еще большое количество антител. Они переданы ему матерью еще в период беременности, и прекрасно защищают от вируса герпеса. Симптомы хронического стоматита слабо выражены. Родители считают, что у крохи просто прорезываются зубки.
Острый вариант болезни проявляет себя через:
- головную боль ислабость;
- повышение до 37-41 градусовтемпературы тела;
- увеличение или болезненность лимфоузлов;
- язвы на слизистой оболочке ротовой полости.
Герпетический тип лечится лекарственными препаратами местного спектра действия, противовирусными средствами (например, Цитовир), обильным питьем. Снижать температуру можно Ибуклином или Нурофеном.
Помимо этого, рекомендованы:
- обезболивающие гели с противовоспалительным эффектом;
- полоскания антисептическими растворами, например, Мирамистином;
- свечи Виферон;
- чистка зубов щеткой с мягкой щетиной.
Не забывайте, что лечение ребенка обязательно должно проходить под контролем опытного стоматолога. Только он может точно определить степень тяжести и вид заболевания, а также подобрать оптимальную схему лечения.
Стоматитом называют любое воспаление в полости рта, если оно поражает мягкие ткани: слизистую оболочку щек, неба, губ, а также язык, десны. Воспаление во рту может быть острым, хроническим или рецидивирующим.
Стоматитом болеют около 20% населения России. По данным статистики в РФ в возрасте 10 лет заболевание выявляют у 31% детей, а в 14 лет — у 61%. До полового созревания им в равной степени болеют мальчики и девочки, но среди взрослых стоматит чаще встречается у женщин в возрасте 20−40 лет.
Дети болеют чаще, так как у них молочные зубы сменяются коренными, постепенно формируется иммунитет и микрофлора во рту. Воспалению способствует недостаточная гигиена полости рта. Рассмотрим, как быстро вылечить стоматит в домашних условиях и когда лучше обращаться к врачу.

Причины делятся на общие и местные. Местный повреждающий фактор действует прямо на слизистую оболочку. Это может быть инфекция или неинфекционное воздействие. Инфекционные стоматиты вызываются бактериями, вирусами или грибками. Неинфекционные причины включают травму, химическое повреждение или аллергическую реакцию. Такое разделение условно, так как в полости рта всегда присутствуют бактерии, составляющие естественную микрофлору.
Микробы ротовой полости могут вызвать воспаление, только если изменяется баланс между бактериями или грибками, повреждается слизистая. Баланс микрофлоры и состав слюны нарушаются, если не следить за гигиеной полости рта, длительно принимать антибиотики. На него влияет изменение иммунной реакции организма.
Иногда стоматит развивается из-за болезни вне полости рта, которая нарушает питание десен и слизистой, уменьшает количество защитных веществ в слюне или действует на иммунитет.
Чаще всего симптоматические стоматиты развиваются у курильщиков, больных сахарным диабетом, атеросклерозом или анемией, при болезнях пищеварительной системы, иммунодефицитных состояниях. К развитию болезни может привести колебание гормонов в подростковом периоде или у женщин во время менструального цикла, при беременности, в период менопаузы.
В самом начале стоматит вызывает покраснение, припухлость слизистой оболочки. Из-за этого возникает дискомфорт или болезненность во рту. В зависимости от причины, симптомы развиваются остро, за нескольких часов, или постепенно — в течение нескольких недель.
На слизистой оболочке полости рта возникают следующие проявления:
Чем глубже воспаляются ткани, тем выраженнее субъективные ощущения: зуд, жжение, сильная боль. Любое прикосновение к пораженным участкам усиливает болезненность.
Боль может появиться во время еды, питья или при глотании. При некоторых формах повышается температура тела, возникает головная боль и общая слабость. При глубоких язвах и хроническом течении заболевания появляется неприятный запах изо рта, полная потеря вкусовых ощущений. Может усилиться выделение слюны.
Сначала слизистая оболочка повреждается. Из тканей выделяются вещества, запускающие воспаление, приток крови к поврежденной области усиливается, слизистая отекает. Местная иммунная система не справляется с защитой тканей. Этим пользуются местные бактерии, которые начинают активно размножаться, питаясь поврежденными тканями.
Иммунные клетки, контактируя с бактериями, выделяют защитные антитела. Последние, при повторном воспалении, могут начать атаковать не микробы, а клетки слизистой оболочки.
Иногда местный иммунитет реагирует слишком активно на некоторые виды микробов, которые в норме заселяют слизистую оболочку рта. В этом случае заболевание становится хроническим, а для его обострения достаточно небольшого повреждения слизистой оболочки или нарушения состава микрофлоры.
Стоматиты, по степени поражения слизистой оболочки, бывают поверхностные и глубокие. К поверхностным относятся катаральный и афтозный, а к глубоким — язвенно-некротический. Самая простая форма — катаральная. Для нее характерно покраснение оболочки, болезненность.
Если вовремя провести лечение стоматита дома, можно предупредить более глубокое поражение слизистой оболочки, когда на ней образуются афты, налет, глубокие язвы или даже участки некроза, то есть гниения.
Форма зависит не только от глубины поражения, но и от основной причины воспаления.
Причиной аллергического стоматита является реакция тканей полости рта на лекарственные препараты, пищу или стоматологические материалы, из которых изготавливают зубные протезы, коронки, пломбы. Симптомы возникают постепенно, через 2−3 недели после контакта с веществом.
Для аллергической формы характерно воспаление спинки языка. Она становится ярко-красной, блестящей, сосочки на поверхности сглаживаются. При более выраженном воспалении появляются пузырьки. После того как они вскрываются, на их месте образуются язвы. Заболевание сопровождается болью, усиливающейся при еде, а также ухудшением общего состояния.

Герпетическим называют стоматит, вызванный вирусом простого герпеса. Вирус проникает в организм ребенка до 3 лет, а затем сохраняется в нервных клетках. Герпес вызывает воспаление, если слабеет иммунная защита организма, при переохлаждении, лихорадке или гормональных изменениях. Спровоцировать герпес могут антибиотики, противовоспалительные препараты, иммунодепрессанты.
Дети после первого года жизни часто болеют этой формой, так как у них перестают действовать материнские антитела к вирусу, полученные еще до родов.
Воспалительный процесс во рту при герпесе развивается быстро. Резко повышается температура тела, в течение суток слизистая оболочка покрывается мелкими, очень болезненными пузырьками. Они образуются на нёбе, языке, губах. Их тонкий слой эпителия быстро лопается, на месте сыпи возникают поверхностные дефекты — эрозии.
Кандидоз во рту вызывают дрожжеподобные грибки рода Candida, которые в небольшом количестве присутствуют на слизистой рта даже у здоровых людей, при этом не вызывая воспаления. Но когда в рот попадают другие виды грибка или бактерий, нарушается баланс микроорганизмов, и грибок размножается.
Чаще всего кандидозный стоматит появляется у маленьких детей или пожилых больных с ослабленным иммунитетом, но болезнь может проявляться и у молодых пациентов. В ротовой полости образуются белые бляшки, очень похожие на творог или свернувшееся молоко. У грудных детей их часто принимают за следы молока или смеси.
Если попытаться удалить налет, то вместе с ним отрывается поверхностный слой эпителия, образуются эрозии. При длительном течении заболевания слизистая оболочка тускнеет и становится сухой.
Бактериальный стоматит чаще всего провоцируется травмой, поэтому его еще называют травматическим. При любом повреждении слизистой бактерии проникают в ткани, усугубляя воспаление.
Травмой считается прикусывание слизистой во время еды, ранение вилкой, грубой пищей, острым краем зуба или пломбой. Патология может возникать, если стоматолог случайно повреждает ткани во время лечения. Риск этой формы повышается, если человек носит протезы, брекеты или другие аппараты для коррекции прикуса.
Симптомы бактериального или травматического стоматита могут быть незначительными или выраженными, в зависимости от вида травмы, ее интенсивности, длительности действия. Например, постоянное натирание мягких тканей протезом, брекетами или острыми концами зубов вызывает небольшое покраснение и дискомфорт. Иногда врач обнаруживает во рту довольно глубокие язвы, которые с трудом заживают. Когда иммунитет ослаблен, воспаление может долго сохраняться даже если после травмы прошло много времени.
Стоматит — это воспаление тканей слизистой оболочки в полости рта, причиняющее пациенту серьезный дискомфорт. Его развитие вызывают как внешние раздражители, так и ухудшение самочувствия человека, снижение защитных сил организма. Лечение стоматита у взрослых обычно проводит стоматолог.
Заболевание встречается у огромного множества людей. Пожалуй, каждый человек хоть раз в жизни, но сталкивался с воспаленными язвами на языке или под ним, на мягком небе или с внутренней стороны губы. Некоторые быстро проходят самостоятельно.
Основные причины стоматита в полости рта — ряд вирусов и бактерий, при активности которых появляются небольшие язвы. В обычном состоянии организм препятствует их развитию, однако при переутомлении, частых стрессах или ослаблении иммунной системы он уже не способен настолько успешно бороться с патогенной микрофлорой.
К располагающим факторам относится:
-
Переутомление, частые стрессы, ослабление иммунной системы. Организм вырабатывает меньше антибактериальных агентов, в результате чего активность бактерий повышается.
Травмы. Воспаление возникает на месте случайного прикусывания языка или щеки, после небольшой царапины.
Инфекционные болезни, внутренние патологии, влияющие на объем и качество слюны.
Болезни органов пищеварения, обезвоживание.
Недостаточное соблюдение правил гигиены полости рта, употребление грязных овощей или фруктов.
Нерациональное питание, из-за которого организму не хватает витаминов, питательных веществ, полезных микроэлементов.
Протезы, неправильно установленные или изготовленные из материала, вызывающего аллергию.
Курение, регулярное употребление алкоголя.
Гормональные всплески во время беременности, периода лактации или менопаузы.
Анемия, сахарный диабет.
Кариес на зубах, пульпит, заболевания десен тоже способствуют появлению язвочек.

Для назначения эффективной терапии требуется выявить природу заболевания, поставить точный диагноз. Стоматит могут вызывать вирусы, грибки, бактерии или аллергия. Определение причины помогает свести к минимуму риск повторного появления.
Врач может назначить ПЦР диагностику, в ходе которой определяется инфекция. Посев показывает восприимчивость бактерий к тем или иным видам антибиотикам.
При подозрении на наличие заболеваний кишечника и других органов пищеварения назначает УЗИ органов ЖКТ, анализ кала на дисбактериоз. Если причиной выступают аллергические реакции, проводятся аллергопробы.
Если врач предполагает сильное ослабление иммунной системы, назначается его обследование.
Стоматолог определяет, чем лечить стоматит у взрослых во рту. Подбирая терапию, он учитывает причины эрозии, требующие устранения, а также отдельные симптомы.
Например, для уменьшения болезненности применяется Лидокаин, блокирующий неприятные ощущения. Для снятия воспаления будет полезен Ангидак, который снимает отечность, уменьшает боль.
Методы терапии напрямую зависят от разновидности. Например, при наличии язвенно-некротического, кандидозного или афтозного типа терапия, в первую очередь, направлена на избавление от боли, неприятных ощущений. Необходимо исключить риск хронической формы, а также повторное появление.

Где-то у 30% жителей планеты проявляются аллергические реакции, в число которых входит появление стоматита у взрослых. После проникновения веществ, которые иммунитет распознает в качестве опасных для организма, включается защитный механизм, в ходе которого начинают вырабатываться антитела. При контакте с подозрительными клетками из антител высвобождается гистамин, который уничтожает не только аллерген, но и здоровые клетки вокруг. Иммунная система иногда реагирует даже безобидные молекулы, воспринимая их как вредоносный вирус.
Язвы на слизистой оболочке вызывает контакт с неподходящими зубными протезами, приём лекарств или продуктов, содержащих аллергены. Отдельного внимания заслуживает протезный вид, при котором воспаление начинается на слизистой протезного ложа, переходя на горло.
Сопровождается отеком мягких тканей, который усложняет глотание. Появляется выраженное воспаление, язвы.
Самый распространенный вид. Ключевой причиной развития являются вирусы, бактерии. Их болезнетворному влиянию способствуют травмы, переутомлениие, частые стрессы, ослабление иммунной системы, воспаление во рту, аллергия, курение, легкое обезвоживание или нехватка витаминов.
Наблюдается образование одной язвы, которая может иметь диаметр до сантиметра! В более редких случаях на слизистой образуется две или три язвы. Основные места их локализации: внутренняя сторона щек или губ, миндалины, язык. Характерным признаком является болезненность язвы — они реагируют на любое прикосновение. Неприятные ощущения усиливаются при питье или еде. У пациента иногда наблюдается небольшое повышение температуры, легкое недомогание.
Выбор способа определяется степенью поражения тканей слизистой оболочки, состоянием иммунитета. Заболевание развивается в тот момент, когда организм ослабевает и не сопротивляется воздействию вредных микроорганизмов. Как правило, составляется лечение из нескольких этапов.
Один из них — антисептические полоскания. Для этого используется отвар ромашки или специальные составы, подобранные врачом. К ним относится Фурацилин или марганцовка.
Чтобы избавить организм от токсинов врач прописывает препараты для детоксикации. Дополнительно могут быть назначены Лизоцим или Лидокаин. В состав последнего входит анестетик, уменьшающий неприятные ощущения при глотании или разговоре.
Для укрепления иммунитета подбираются витамины. Так как афтозный стоматит часто возникает как симптом патологий нервной системы, вызванный сильным стрессом или переутомлением, назначаются успокоительные препараты.
Патология, вызванная болезнями пищеварительной или эндокринной системы требует лечения первичного заболевания.
В среднем заживление тканей длится около 8−10 дней, в некоторых случаях до 14 дней.
Основная причина образования — активность вируса Эпштейна-Барра или герпеса. Этот вид встречается лишь ненамного реже, чем афтозный — около 90% населения планеты является носителями вызывающего его вируса. Однако при нормальном самочувствии вирус никак не беспокоит, вызывая серьезный дискомфорт только при переутомлении, ослаблении иммунной системы.
Для рецидивирующего герпетического стоматита характерно появление групп пузырьков с прозрачной жидкостью на тканях ротовой полости, которые постепенно становятся эрозиями. Воспалительный процесс сопровождается болезненными ощущениями в области образования пузырьков. О появлении новых герпетических пузырьков говорит легкий зуд или жжение слизистой оболочки.
В редких случаях наблюдается ослабление организма, незначительная головная боль. Иногда присутствует увеличение подчелюстных лимфоузлов.
Составляется исходя из общего состояния пациента и отдельной симптоматики. Чтобы минимизировать риск перехода заболевания в хроническую форму подбираются витаминные комплексы. С их помощью организм быстрее справляется с активностью вируса.
Дополнительно врач может порекомендовать прием препаратов против воспаления, например Ангидака.
В среднем при правильном лечении заживление тканей длится около 7−8 дней, потом повышается риск перехода в хроническую форму.
Чаще всего проявляется у маленьких детей или пожилых людей, слюна которых не способна достаточно эффективно противостоять бактериям. Обычно его провоцирует грибок Candida, из-за которого развивается грибковое заболевание молочница.
При переутомлении, ослаблении иммунной системы, например, при недостатке витаминов в межсезонье или после длительного курса сильных антибиотиков, грибок активизируется и доставляет человеку серьезный дискомфорт. Спровоцировать патологию могут и хронические болезни.
Характерные признаки стоматита этого вида: жжение в гортани, во рту, образуется белый налет, язык перестает распознавать вкусы.
Терапия включает комплекс из нескольких методов. В первую очередь, врач назначает пероральные и местные препараты, в том числе Флуконазол, Нистатин. Стоматолог может прописать обработку пораженных тканей Люголем или Йодинолом. Консультация специалиста необходима, самостоятельно подбирать медикаменты недопустимо!
Помимо медикаментозной терапии пациенту необходимо придерживаться правильной диеты, которая нормализует деятельность пищеварительной системы, восстанавливает микрофлору.
Наиболее простая форма, редко приводящая к осложнениям. Однако полное отсутствие лечения в запущенной ситуации часто приводит к образованию язв, развитию язвенной стадии.
У пациента появляются отеки во рту, неприятные ощущения. Ткани слизистой приобретает красный оттенок. Иногда наблюдается немного повышенное выделение слюны, неприятный запах изо рта, кровоточивость десен.
Стоматолог устраняет причину его развития. Практикуется местное лечение, при котором пораженные ткани обрабатываются антисептиками, например Хлоргексидином или Мирамистином.
В некоторых случаях будут полезны препараты против воспаления. Уменьшить дискомфорт, болезненность очагов воспаления можно при помощи аппликации с Бензокаином или Лидокаином.
Следует минимизировать раздражение десен. Для этого нужно отказаться от использования зубных щёток, особенно с жесткой щетиной.
Чаще всего с патологией сталкиваются люди с хроническим энтеритом, язвенным заболеванием желудка, болезнями сердца и сосудов, кровеносной системы. Повышается риск образования язв при сильных отравлениях, инфекционных болезнях.
На первых стадиях симптомы аналогичны симптомам катарального стоматита. По мере развития наблюдается разрушение клеток слизистой оболочки, начинается глубокий некроз, который затрагивает большие области — визуально они выглядят как участки слизистой со светлым налетом. Сопутствующим симптомом является повышение температуры, воспаление лимфоузлов.
Эта форма возникает при снижении иммунитета, плохому или недостаточно качественному соблюдению правил гигиены полости рта. Важно не только вылечить проявления патологии. Необходимо позаботиться об улучшении самочувствия в целом.
Легкие формы лечат с применением местных лекарственных препаратов. Дополнительно подбирается щадящая диета, рекомендуется обильное питье. Полезно будет обратиться к стоматологу, который проведет чистку зубов, избавит от зубного камня, отшлифует острые края, царапающие ткани слизистой оболочки.
Может потребоваться полоскание растворами Фурацилина, перекисью водорода, травяными отварами. Ускорить процесс восстановления тканей можно с помощью регенерирующих средств.
В более сложных формах болезни врач подбирает антибактериальные препараты и составы для уменьшения количества токсинов в организме. В некоторых случаях для укрепления иммунитета определяется курс витаминов, полезных микроэлементов, назначаются процедуры физиотерапии.
При своевременном лечении язвы заживают в течение 7−8 дней, потом повышается риск перехода в хроническую форму.
Возникает после проникновения в организм вируса Коксаки, энтеровируса 71 и других. Они находятся в органах пищеварительной системы, но практически влияют на их функциональность. Основной симптом — воспалительный процесс в ротовой полости или на конечностях, повышение температуры.
У взрослых встречается не более, чем в 10% случаев, в основном от него страдают дети. Активизировать их деятельность могу как внешние раздражители, так и ухудшение самочувствия.
Читайте также:


