Икота при гепатите с
Икота – периодически возникающее непроизвольное миоклоническое сокращение диафрагмы с возможным вовлечением межреберных мышц (обычно одностороннее). Сокращение приводит к внезапному вдоху с последующим закрытием голосовой щели, которое сопровождается характерным звуком.
Непродолжительная – до 48 часов; длительная – от 48 часов до 1 месяца; трудноразрешимая – более 1 месяца.
Длительная, трудно купируемая икота довольно часто встречается у пациентов с прогрессирующими онкологическими заболеваниями.
Классификация
Распространенное явление, может встречаться у каждого и обычно проходит самостоятельно. Причинами такой икоты могут быть: раздражение желудка (переедание, аэрофагия, то есть заглатывание воздуха в желудок), употребление газированных напитков, острой пищи, алкоголя, быстрое растяжение желудка, а также психологические факторы, внезапные перепады температуры, курение и др.
Может быть вызвана различными причинами:
Периферические
- желудочно-кишечные: гастроэзофагальный рефлюкс (ГЭРБ), грыжа пищеводного отверстия диафрагмы, гастрит/пептическая язва, парез желудка, кишечная непроходимость, холецистит, раздражение диафрагмы, растяжение желудка, панкреатит, опухоль;
- не желудочно-кишечные: инфаркт миокарда, перикардит, аневризма аорты, увеличение щитовидной железы, астма, бронхит, пневмония, туберкулез, отит (раздражение барабанной перепонки).
Центральные
- неврологические: цереброваскулярные нарушения (инсульт), черепно-мозговая травма, внутричерепная опухоль, рассеянный склероз, эпилепсия, болезнь Паркинсона;
- психогенные: беспокойство, возбуждение, стресс, страх.
Метаболические
- нарушение электролитного обмена, вызванное обильным приемом жидкостей: гипонатриемия, гипокалиемия, гипокальциемия;
- гипергликемия, уремия, гипокапния, гипоадренализм (недостаточность надпочечников) и другие нарушения биохимического баланса; Интоксикации: инфекции, алкоголь, онкология и др.
Лекарственные: опиоиды, бензодиазепины, глюкокортикостероиды, агонисты допамина, цитохимиотерапевтические средства, антибиотики и др.
Другие: хирургические вмешательства, гепатомегалия.
Из всех вышеперечисленных причин чаще всего трудноразрешимую икоту вызывают:
- выраженное растяжение желудка;
- увеличение печени;
- объемное образование или острое нарушение мозгового кровообращения;
- раздражение блуждающего и глоточного нервов (объемные образования области шеи, легких, средостения, сдавливающие нервы; эзофагиты, обструкция пищевода, операции на грудной клетке);
- метаболические нарушения;
- лекарственные препараты (например, опиоиды).
- тяжесть и продолжительность каждого эпизода икоты (тяжесть не всегда свидетельствует о серьезной органической причине, в ряде случаев легкая икота может быть трудно контролируемой);
- соотношение икоты и сна (если икота исчезает во сне, возможной причиной ее является психогенный фактор);
- сопутствующие признаки и симптомы;
- предшествующая травма, операция или острое заболевание;
- медикаментозный анамнез;
- характеристика предыдущих эпизодов икоты, предпринятые меры ее купирования и их результат.
- общий вид: признаки интоксикации;
- голова: напряженность височной артерии;
- уши: инородный предмет, раздражающий барабанную перепонку;
- горло: фарингит;
- шея: увеличение щитовидной железы, киста, увеличение лимфатических узлов, ригидность шеи, опухоль;
- грудная клетка: признаки пневмонии, перикардита;
- живот: вздутие, кишечные шумы, напряжение, увеличение печени;
- нервная система: признаки острого нарушения мозгового кровообращения; делирий, связанный с токсическими/метаболическими причинами.
Лечение
Рекомендуется к использованию до применения медикаментозных средств, назначается сугубо индивидуально. Наиболее распространенными видами немедикаментозной терапии являются следующие.
Изменение режима питания: уменьшить разовые объемы принимаемой пищи с увеличением кратности приема.
Употребление настоя мяты: способствует расслаблению сфинктеров, должен быть свежеприготовленным, не применять вместе с прокинетиками, которые увеличивают тонус мышц желудка и кишечника и нижнего пищеводного сфинктера.
Приемы носоглоточной стимуляции:
- промыть нос холодной водой;
- всасывать через соломинку холодную воду, глотать или рассасывать маленькие кусочки льда;
- проглотить 1 чайную ложку сухого сахарного песка;
- быстро выпить два стакана воды;
- полоскать горло водой;
- рассасывать кусочки лимона;
- глотать кусочки сухого хлеба;
- вдыхать физиологический раствор через небулайзер;
- вытягивать шею;
- массаж мягкого неба в течение 1 минуты;
- вытягивать пальцами язык;
- с силой нажимать на язык.
Предотвращение раздражения диафрагмы: сделать наклон вперед, прижимая колени к животу.
Стимуляция дерматома С5 (прерывает стимуляцию нервной дуги икоты):
- похлопывание или почесывание задней поверхности шеи;
- помещение холодного безопасного металлического предмета за воротник (например, ключа);
- холодный компресс на лицо.
Дыхательные манипуляции:
Лечение икоты определяется причиной ее возникновения. В паллиативной помощи икота чаще всего обусловлена несколькими причинами, для лечения применяется, как правило, комплексный симптоматический подход (см. схему 1, Приложение 1).
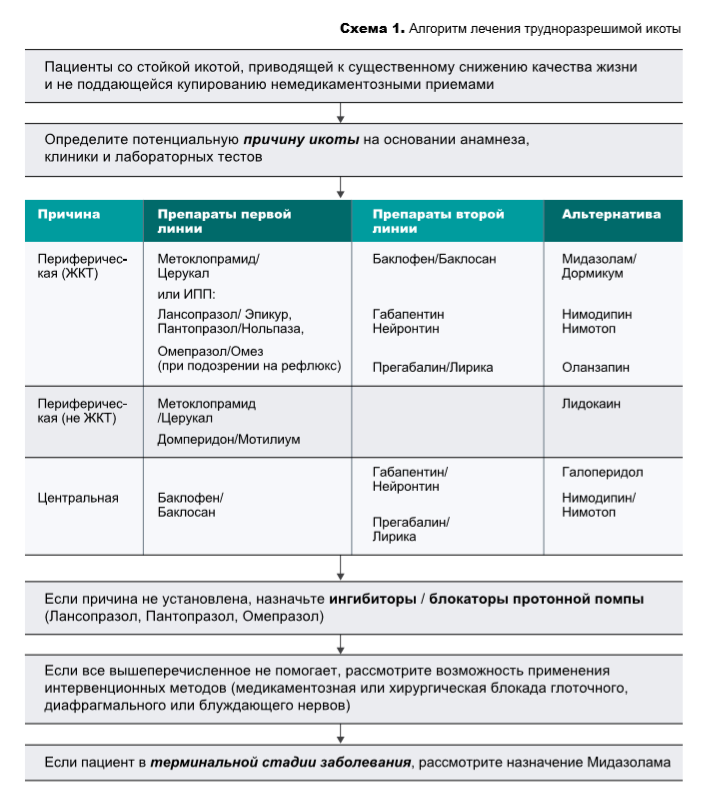
В таблице 1 представлены лекарственные препараты и дозировки, используемые при лечении икоты. Путь введения препаратов пероральный (внутрь), если не указано иное.
Длительная и трудноразрешимая икота может вызвать серьезные нарушения: усиление боли, потерю веса, нарушение всасывания пищи в ЖКТ, эзофагит, дегидратацию, истощение, бессонницу, психологический стресс и, соответственно, значительное снижение качества жизни.
Благодарим за помощь в подготовке материалов:
Кравченко Т.В. (главного врача ГБУЗ ЦПП ДЗМ),
Гуркину С.П. (заместителя главного врача по организации стационарной помощи ГБУЗ ЦПП ДЗМ),
- Абузарова Г.Р. Невзорова Д.В. Обезболивание в паллиативной помощи. Практическое руководство для врача. Москва, 2018.
- Хронический болевой синдром (ХБС) у взрослых пациентов, нуждающихся в паллиативной медицинской помощи. 2016. МКБ 10: R52.1/ R52.2.
- Introducing Palliative Care Fifth Edition. Editors Twycross R., Wilcock A., 2016.
- Hospice and Palliative Care Training for Physicians. Unipac Self-Study Program, 2008.
- Lanarkshire Palliative Care Guidelines, 2012.
- ProCare HospiceCare. Hospice Medication Utilization Guidelines. Eds. S. Shah, M. Madison.
Скачать рекомендации в формате pdf можно здесь: Практическое-руководство_Икота.pdf
(Икота; Бульканье)
, MD, Brigham and Women's Hospital
Last full review/revision May 2018 by Norton J. Greenberger, MD
Икота обусловлена повторными непроизвольными спазмами диафрагмы с последующим быстрым смыканием голосовой щели, что препятствует притоку воздуха и вызывает появление характерного звука. Нередко возникают эпизоды преходящей икоты. Персистирующая ( > 2 дней) и длительно сохраняющаяся ( > 1 мес) икота в практике встречаются редко, однако причиняют существенный дискомфорт пациенту.
Этиология
Икота – результат раздражения афферентных и эфферентных волокон диафрагмального нерва или центров, контролирующих функцию дыхательных мышц, особенно диафрагмы, в продолговатом мозге. Икота чаще встречается у мужчин.
Причина появления икоты в большинстве случаев остается неизвестной, однако преходящие эпизоды икоты часто связаны со следующими факторами:
проглатыванием горячих или раздражающих веществ
Персистирующая и длительно сохраняющаяся икота имеет множество причин ( Некоторые причины длительно сохраняющейся икоты).
Хирургическое вмешательство на брюшной полости
Опухоли или инсульты задней черепной ямки
Обследование
История настоящего заболевания подразумевает оценку продолжительности икоты, применявшиеся лекарства, связь возникновения икоты с перенесенными заболеваниями или хирургическими вмешательствами.
Оценка состояния различных систем помогает выявить другие отклонения со стороны ЖКТ, такие как проявления гастроэзофагеального рефлюкса и нарушения глотания; симптомы, характерные для патологии органов грудной клетки, – кашель, лихорадку, боль в грудной клетке, а также неврологические изменения.
Анамнез перенесенных заболеваний должен включать расспрос о перенесенных желудочно-кишечных и неврологических заболеваниях. Необходимо тщательно собрать сведения об употреблении алкоголя.
Осмотр, как правило, не дает существенной информации, однако следует целенаправленно искать признаки хронического заболевания (например, кахексии). Важно провести полноценное неврологическое исследование.
Тревожными являются следующие симптомы:
Неврологические симптомы или признаки
Лишь небольшое число проявлений носит специфический характер. Икота, наблюдающаяся после употребления алкоголя или хирургических вмешательств, наиболее вероятно связана именно с этими факторами. Другие возможные причины ( Некоторые причины длительно сохраняющейся икоты), хотя многочисленные, редко являются причиной икоты.
При остро возникшей икоте, если обычный сбор анамнеза и физикальное исследование не выявили каких-то существенных изменений, обычно специального обследования не требуется. При выявлении отклонений проводится соответствующее обследование.
Пациентам при длительно сохраняющейся икоте и отсутствии явной причины необходимо обследование, которое обычно включает анализ содержания электролитов, азота мочевины, креатинина в сыворотке, рентгеновское исследование органов грудной клетки и ЭКГ. Решают вопрос о проведении эндоскопии верхних отделов и необходимости мониторирования пищеводного рН. Если эти исследования не дали результатов, возможно проведение МРТ головного мозга и КТ грудной клетки.
Лечение
Проводится лечение выявленных заболеваний (например, при наличии гастроэзофагеальной рефлюксной болезни назначают ИПП, при стриктуре пищевода проводят дилатацию).
Можно прибегнуть к мерам симптоматического лечения, однако они не оказывают выраженного эффекта: можно достичь повышения концентрации РаCO2 и снижения возбудимости диафрагмы с помощью нескольких эпизодов задержки дыхания в фазе глубокого вдоха или производя глубокие вдохи и выдохи в бумажный пакет. ( Внимание : Пластиковые пакеты могут прилипать к ноздрям и не рекомендуются к использованию.) Может помочь стимуляция блуждающего нерва путем раздражения глотки (с помощью проглатывания сухого хлеба, кусочка сахара или кусочка льда; вытягивания языка; стимуляции рвотного рефлекса). Существуют и другие народные средства.
Персистирующая икота часто устойчива к лечению. Много лекарственных средств применялось эпизодически. В части случаев эффективен баклофен – агонист гамма -аминомасляной кислоты (5 мг внутрь каждые 6 ч, повышая дозу до 20 мг на прием). Другие средства включают хлорпромазин от 10 до 50 мг перорально 3 раза/день парентерально, метоклопрамид 10 мг перорально 2–4 раза в день, а также различные противосудорожные (например, габапентин). Кроме того, можно провести эмпирический пробный курс ИПП. При выраженных симптомах назначают хлорпромазин 25–50 мг внутримышечно или внутривенно. При некупируемой икоте можно провести блокаду диафрагмального нерва малыми дозами 0,5%-ного раствора прокаина, при этом необходимо соблюдать осторожность, чтобы не спровоцировать угнетение дыхания и пневмоторакс. Даже проведение двусторонней френикотомии не во всех случаях позволяет добиться излечения.
Ключевые моменты
Причина чаще остается неизвестной.
В редких случаях может наблюдаться серьезное заболевание.
Обследование в большинстве случаев не дает нужной информации, его целесообразно проводить при длительно сохраняющейся икоте.
Существуют различные средства лечения, но ни одно из них не обладает явным преимуществом (и, возможно, даже отчетливой эффективностью).
Икота на протяжении нескольких минут возникала практически у каждого хотя бы несколько раз в жизни. Это субъективно дискомфортное ощущение, имеющее характерный звук и движения в области грудной клетки. Особенно неприятна икота, которая возникает в совершенно не подходящих для этого условиях (на работе, важной встрече, совещании) или длится часами. Отмечены случаи икоты на протяжении дня, вечера или ночи, нескольких суток, буквально изводящие человека. В этих ситуациях особенно важно знать, как избавиться от икоты быстро и безопасно. Но, сложность этого симптома в том, что на сегодня точно неизвестны причины, провоцирующие подобные приступы, выдвигаются относительно достоверные предположения о ее происхождении.
Причины, вызывающие приступы икоты
Происхождение этого симптома объясняется формированием особого двигательного акта с участием диафрагмы. Между грудной клеткой и органами брюшной полости расположена плотная состоящая из мышц, перепонка (ее называют диафрагмой), активно принимающая участие в дыхательном акте. Ее сокращения помогают поступлению воздуха в грудную полость, расслабление – выходу воздуха из груди. Регулируется работа диафрагмы при помощи двух специальных нервов (это блуждающий нерв, а также симпатический), которые имеют многочисленные веточки внутри нее . Когда происходит активное раздражение веточек нервов, формируется импульс, поступающий в кору. Мозг дает команду - нужно резко сократить мышцы диафрагмы. Это приводит к внеурочному резкому вдыханию воздуха из легких. В процессе выхода воздуха область голосовой щели будет перекрыта или сильно сужена. Когда воздух протекает сквозь узкое пространство связок, такой форсированный поток формирует типичный резкий звук. По сути – это кратковременный спазм диафрагмальных мышц, своего рода судороги.
Особенности икоты
В отличие от рвоты, кашля или чихания, икоту многие специалисты считают нейтральным явлением. Она не приносит вреда (если конечно, не длится сутками), но и не несет особого функционального смысла. Некоторые ученые считают ее механизмом защиты от переедания или избытка жидкости, не очень полезной пищи, но срабатывает этот механизм далеко не всегда и не у всех. Это объясняют тем, что часто икота возникает после еды всухомятку, торопливого поглощения пищи, приема жирного, острого или соленого, алкоголя.
Икота может возникать и как проявление определенных заболеваний – истерических судорог диафрагмы, при которых теряется голос, сопровождаемый икотой и тяжелыми одышками. Икота может развиваться при пневмонии, длительном курении, наличии онкологической патологии в области грудной полости. Икота типична для грыж пищеводного отверстия в области диафрагмы, хронического алкоголизма, особенно на фоне поражений печени. Такая патологическая икота сложна в устранении, требует помощи врача.
Как избавиться от икоты
Если возникает икота – как избавиться от этого неприятного симптома? Существует множество методик и приемов, позволяющих устранить неприятный симптом. Все эти способы направлены на устранение дуги патологического рефлекса. Однако, часто предлагаемый способ как избавиться от икоты, при котором стоит напугать страдальца – это не подходящий вариант. Он может только усилить спазмы диафрагмы и привести к учащению икоты.
Если после еды возникла икота, есть способ, как избавиться от нее достаточно быстро. Можно проглотить кусочек льда, выпить прохладной сладкой воды (без газа ) или рассосать во рту кусочек лимона. Может устранить икоту медленное жевание кусочка черного хлеба. Если икота не проходит, нужно взять бумажный (полиэтиленовый не подойдет) пакет и быстро в него подышать.
При упорной и частой икоте помогает массаж нёба большим пальцем или потягивание языка вперед, захваченного при помощи салфетки большим и указательным палацами. Существует и способ остановки икоты с запрокидыванием головы и задержкой дыхания. Его нужно задержать на 10 секунд, затем резко выдохнув, выпить стакан прохладной воды.
Народная медицина также знает, как избавиться от икоты быстро и просто. Помогает чайная ложка сахарного песка или меда, которую нужно съесть, не запивая. Также может помочь в остановке икоты дыхание масла душицы или смазывание ею горла.

Спазм в солнечном сплетении, где парашютным куполом раскинулась одна из крупнейших мышц человеческого тела - диафрагма. Непроизвольное сжатие мышц гортани, отдающееся щелчком в горле, спазм - и вот они, неприятные судорожные звуки икоты, похожие на всхлипывание обиженного желудочно-кишечного тракта.
Представьте калитку на заброшенной даче, пружины соскочили, дерево одряхлело, и только ветер хлопает дверцей, вызывая тоскливые звуки осени, пустоты и покинутости. Вот так внутри нас хлопают расшатанными дверцами мышцы гортани, вызывая икоту.
Всем известно, что у пьющего человека страдает печень - функция детоксикации слабеет, а печень увеличивается в размерах, штопая поврежденным участки дисфункциональной соединительной тканью. Увеличившаяся печень давит на диафрагму, пытаясь сплющить её купол. Диафрагма рефлекторно сокращается, вновь и вновь стремясь столкнуть неожиданную ношу. Спазм от диафрагмы к мышцам гортани словно выталкивает тот самый ком в горле, на который жалуются пациенты с алкогольным стажем. 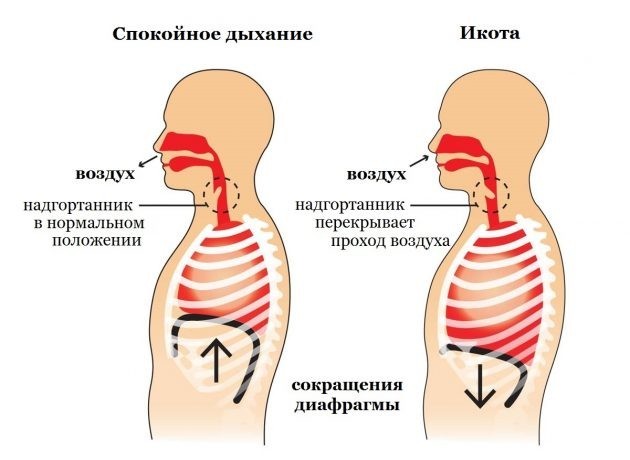
Икота может иметь и другую природу, не связанную с приемом алкоголя: беременность 2-3 триместра, переохлаждение, повышение внутричерепного давления, сдавление диафрагмального нерва, стресс, голод, жажда, прием пищи большими кусками или глотками, питание всухомятку и на бегу.
При беременности на диафрагму давит большая матка, к тому же сокращения стимулируются активными шевелениями плода. Матка иногда зажимает диафрагмальный нерв словно джостик в старенькой компьютерной игре, вызывая все новые серии мышечных сокращений. Радикальный способ избавления от икоты в данном случае один: благополучные роды.
К сожалению, механизм сдавления диафрагмального нерва или собственно купола диафрагмы не всегда столь радостный: это могут быть опухоли желудка и средостения, аномалии анатомического развития. Такое встречается нечасто, но длительная и беспричинная икота требует обследования, чтобы исключить серьезные заболевания.
При переохлаждении мышечный спазм происходит под воздействием низких температур: замерзающие гладкие мышцы сжимаются в комок, прячась от холода. Икоту младенцев чаще всего связывают именно с переохлаждением.
В США жил некий Чарльз Осборн, икавший непрерывно в течение 68 лет и попавший в связи с этим в Книгу рекордов Гиннеса. Но вы же не стремитесь затмить его грустную славу?
Лучше использовать методы купирования икоты, основанные на реальном знании физиологии. Так не следует слепо таким доверять рекомендациям, как надавливание на область диафрагмы, прием холодной жидкости большими глотками, использование крепких спиртных напитков и пива. Эти действия лежат в основе формирования икоты, клин клином в данном случае выбивать бесполезно. Не нужно пить любую жидкость в положении лежа или вниз головой – Вы можете поперхнуться и даже захлебнуться водой, попавшей в верхние дыхательные пути.
Не могут помочь и мистические приемы избавления от икоты: внезапный испуг, заговор, повязки суровой нитью на лоб и запястья, денежное пари или оживленный разговор. Дело не только в том, что они не имеют под собой научной базы. Данные традиции связывались не с икотой в привычном нам понимании, а с психическим заболеванием, характерным для некоторых районов средней полосы России – икотки. Считалось, что выпив заговоренную воду, больной проглатывал черта, заставляющего его плакать, кричать. ругаться нецензурными словами, кататься по земле. Вполне возможно, что на фоне истерического плача и стресса появлялась и вегетативная симптоматика, раздражался диафрагмальный нерв, и страдалец также громко и часто икал.
Единичные спазмы проходят самопроизвольно, однако избавиться от периодических приступов икоты непросто. Икота может сопровождаться отрыжкой (та же волна спастических сокращений выталкивает часть содержимого желудка вверх), и тогда качество жизни снижается значительнее.
Необходимо добиться расслабления спазмированных мышц и спокойного выведения из желудка избыточных газов. Для этого применяется одно из следующих средств:
- Выпрямиться, сделать медленный спокойный выдох. Неторопливо прожевать кусочек сухого черного хлеба
- Высыпать в рот чайную ложку сахарного песка и неторопливо его пожевать.
- Положить в рот дольку лимона, или разжевать ягоду клюквы
- Чайной ложкой медленно выпить полстакана воды с 1 каплей масла мяты перечной
- Выпрямиться, заложив руки за спину. На вдохе задержать дыхание, медленно посчитать до 10-15 счетов и медленно выдохнуть
- Вдохнуть, прижать ко рту и носу плотный пакет. Сделать выдох в пакет, а затем снова вдохнуть из пакета
- Положить сухое тепло на область диафрагмы, согреть пациента
Имеются противопоказания. Необходимо проконсультироваться со специалистом.
В случае некупирующегося в течение 2 и более часов приступа следует обратиться к терапевту. Вам будут назначены диагностические исследования и рецептурные лекарственные препараты.
Вылечить икоту можно в ходе лечения основного заболевания. Так, прохудившуюся калитку нельзя починить, не восстановив полностью ворота на старую дачу. Укрепление гладких мышц, снятие спазмов - все это препятствует развитию икоты.
Икаете? Кто-то вас вспоминает! Может быть, это ваш организм просит Вас его поберечь?
Основные факты
- Гепатит С — это заболевание печени, вызываемое вирусом гепатита С (ВГС): вирус может приводить к развитию как острого, так и хронического гепатита с разной степенью тяжести — от легкой болезни, длящейся несколько недель, до серьезной пожизненной болезни.
- Гепатит С является основной причиной рака печени.
- Вирус гепатита С — это гемотрансмиссивный вирус, заражение которым чаще всего происходит при контакте с небольшим количеством крови. Передача вируса может иметь место при употреблении инъекционных наркотиков, небезопасной инъекционной практике, небезопасной медицинской практике, переливании непроверенной крови и ее продуктов, а также половых отношениях, которые приводят к контакту с кровью.
- Во всем мире хронической инфекцией гепатита С страдают 71 миллионов человек.
- У значительного числа пациентов с хронической инфекцией развивается цирроз или рак печени.
- По оценкам ВОЗ, в 2016 г. от гепатита С умерли приблизительно 399 000 человек, главным образом от цирроза печени и гепатоцеллюлярной карциномы (первичного рака печени).
- Применение противовирусных препаратов позволяет излечить инфекцию гепатита С в более чем 95% случаев с, что снижает риск смерти от цирроза или рака печени, но доступ к диагностике и лечению остается на низком уровне.
- В настоящее время эффективной вакцины от гепатита С не существует, но научная работа в этой области продолжается.
Вирус гепатита С может вызвать как острое, так и хроническое заболевание. Новые случаи инфицирования ВГС обычно протекают бессимптомно. У некоторых пациентов развивается острый гепатит, который не приводит к опасному для жизни заболеванию. Примерно у 30% (15 45%) инфицированных вирус исчезает самопроизвольно без какого-либо лечения в течение шести месяцев после заражения.
У остальных 70% (55 85%) инфицированных развивается хроническая инфекция ВГС. Среди пациентов с хронической инфекцией ВГС риск развития цирроза печени в течение следующих 20 лет составляет от 15% до 30%.
Эпидемиологическая ситуация
Гепатит С распространен во всем мире. Наиболее часто он встречается в регионе ВОЗ Восточного Средиземноморья и Европейском регионе ВОЗ, в которых распространенность ВГС в 2015 г., согласно оценкам, составила соответственно 2,3% и 1,5%. В других регионах ВОЗ показатели распространенности ВГС-инфекции находятся в пределах от 0,5% до 1%. В некоторых странах инфекция вируса гепатита С может быть сконцентрирована в определенных группах населения. Например, 23% новых случаев инфицирования ВГС и 33% смертности от ВГС связаны с употреблением инъекционных наркотиков. Однако национальные меры реагирования редко включают потребителей инъекционных наркотиков и заключенных в тюрьмах .
В странах, в которых методы инфекционного контроля в настоящее время или в прошлом были недостаточно эффективными, инфекция ВГС часто широко распространена среди населения в целом. Существует множество штаммов (или генотипов) вируса гепатита С, и их распределение варьируется в зависимости от региона. Однако во многих странах распределение генотипов остается неизвестным.
Передача вируса
Вирус гепатита С передается через кровь. Чаще всего передача происходит при:
- совместном использовании инъекционного инструментария для употребления инъекционных наркотиков;
- повторном использовании или недостаточной стерилизации в учреждениях здравоохранения медицинского оборудования, в частности шприцев и игл;
- переливании непроверенной крови и продуктов крови;
- половых отношениях, которые приводят к контакту с кровью (например, при половых контактах мужчин с мужчинами, особенно ВИЧ-инфицированными или применяющих доконтактную профилактику ВИЧ-инфекции).
ВГС может передаваться также половым путем и от инфицированной матери ребенку; однако эти способы передачи встречаются реже.
Гепатит С не передается через грудное молоко, пищевые продукты, воду или при бытовых контактах, например, объятиях, поцелуях или потреблении продуктов и напитков совместно с инфицированным лицом.
По оценкам ВОЗ, в 2015 г. во всем мире было зарегистрировано 1,75 млн новых случев инфицирования ВГС (23,7 нового случая на 100 000 человек).
Симптомы
Инкубационный период гепатита С составляет от двух недель до шести месяцев. Приблизительно в 80% случаев после первичной инфекции никакие симптомы не проявляются. У пациентов с острыми симптомами могут наблюдаться высокая температура, быстрая утомляемость, потеря аппетита, тошнота, рвота, боли в брюшной полости, темный цвет мочи, светлый цвет экскрементов, боли в суставах и желтушность (кожных покровов и белков глаз).
Тестирование и диагностика
Ввиду того, что при новых случаях инфицирования ВГС симптомы частого отсутствуют, лишь небольшому числу пациентов диагноз ставится при недавнем заражении. Пациентам с хронической инфекцией ВГС диагноз также часто не ставится, так как болезнь протекает бессимптомно в течение десятилетий вплоть до развития вторичных симптомов в результате серьезного поражения печени.
Диагностика инфицирования гепатитом С проводится в два этапа.
- Наличие инфекции определяется тестом на антитела и антигены ВГС при помощи серологического скрининга.
- При положительном результате теста на антитела и антигены ВГС для подтверждения хронической инфекции проводится тест нуклеиновой кислоты для определения рибонуклеиновой кислоты (РНК) ВГС; это обусловлено тем, что примерно у 30% инфицированных ВГС инфекция прекращается вследствие сильного ответа иммунной системы без необходимости лечения. Но даже при отсутствии инфекции у данных пациентов результат теста на антитела и антигены ВГС будет положительным.
В случае диагностирования хронической инфекции гепатита С проводится обследование пациента для определения степени поражения печени (фиброз и цирроз печени). Это делается с помощью биопсии печени или различных неинвазивных тестов.
Информация о степени поражения печени используется для принятия решений относительно методов лечения и ведения болезни.
Прохождение тестирования
Ранняя диагностика позволяет предотвратить проблемы со здоровьем, которые могут возникнуть в результате инфекции, и предупредить передачу вируса. ВОЗ рекомендует проводить тестирование людей, которые подвергаются повышенному риску инфицирования.
К популяциям, подверженным повышенному риску инфицирования ВГС, относятся:
- потребители инъекционных наркотиков;
- лица, находящиеся в тюрьмах и других закрытых учреждениях;
- лица, употребляющие наркотики другими способами (неинъекционным путем);
- лица, употребляющие наркотики интраназальным способом;
- реципиенты инфицированных продуктов крови или инвазивных процедур в медицинских учреждениях со слабой практикой инфекционного контроля;
- дети, рожденные у матерей, инфицированных ВГС;
- лица, имеющие половых партнеров, инфицированных ВГС;
- лица с ВИЧ-инфекцией;
- заключенные или лица, ранее находившиеся в заключении; и
- лица, имеющие татуировки или пирсинг.
В условиях высокой серологической распространенности антител к ВГС у населения (пороговое значение >2% или >5%) ВОЗ рекомендует предлагать всем взрослым проведение серологического тестирования на ВГС в рамках общих услуг профилактики, помощи и лечения.
Согласно оценкам, приблизительно 2,3 млн человек (6,2%) из 37 млн ВИЧ-инфицированных в мире имеют серологическое подтверждение текущей или ранее перенесенной инфекции гепатита С. Во всем мире хронические заболевания печени являются одной из ведущих причин заболеваемости и смертности у лиц, живущих с ВИЧ.
Лечение
При заражении ВГС не всегда требуется лечение, поскольку у некоторых пациентов иммунная система сама справляется с инфекцией. Однако если инфекция гепатита С переходит в хроническую форму, показано лечение. Целью терапии гепатита С является излечение.
Обновленное руководство ВОЗ 2018 г. рекомендует проводить терапию на основе пангенотипных препаратов прямого противовирусного действия (ПППД). ПППД позволяют излечивать большинство ВГС-инфицированных; при этом курс лечения является коротким (обычно от 12 до 24 недель), в зависимости от отсутствия или наличия цирроза печени.
ВОЗ рекомендует проводить лечение всех лиц с хронической инфекцией ВГС в возрасте 12 лет и старше. Пангенотипные ПППД остаются дорогостоящими во многих странах с высоким уровнем дохода и уровнем дохода выше среднего. Однако благодаря появлению генерических аналогов этих средств во многих странах (главным образом, в странах с низким уровнем дохода и уровнем дохода ниже среднего) цены резко снизились.
Доступ к лечению ВГС улучшается, но остается слишком ограниченным. В 2017 г. из 71 млн носителей ВГС во всем мире свой диагноз знали порядка 19% (13,1 млн человек), а к концу 2017 г. среди диагностированных носителей хронической инфекции ВГС около 5 млн прошли курс лечения ПППД. Однако предстоит проделать еще очень большую работу во всем мире для реализации задачи проведения к 2030 г. лечения 80% инфицированных ВГС.
Профилактика
В настоящее время эффективной вакцины от гепатита С не существует, поэтому профилактика инфекции зависит от мер для снижения риска заражения в медицинских учреждениях, а также группах повышенного риска, например среди потребителей инъекционных наркотиков и мужчин, имеющих половые контакты с мужчинами, особенно с ВИЧ-инфицированными или применяющими доконтактную профилактику ВИЧ-инфекции.
Ниже приводится перечень некоторых мер первичной профилактики, рекомендованных ВОЗ: соблюдение надлежащей практики безопасных инъекций в учреждениях здравоохранения;
- безопасное обращение с острыми предметами и отходами и их утилизация;
- предоставление комплексных услуг по уменьшению пагубного воздействия инъекционных наркотиков, включая предоставление стерильного инъекционного инструментария и лечение наркозависимости;
- тестирование донорской крови на ВГВ и ВГС (а также на ВИЧ и сифилис);
- обучение медицинского персонала;
- предотвращение контактов с кровью во время половых сношений;
- соблюдение гигиены рук, включая хирургическую подготовку рук, мытье рук и использование перчаток; и
- популяризация надлежащего и систематического использования презервативов.
В случае лиц, инфицированных вирусом гепатита С, ВОЗ дает следующие рекомендации:
- проведение информационно-просветительских мероприятий по вопросам оказания помощи и лечения;
- иммунизация от гепатита А и В для предотвращения коинфекции этими вирусами и защиты печени;
- надлежащее ведение больных начиная с момента диагностирования заболевания, включая назначение противовирусной терапии; и
- регулярный мониторинг в целях ранней диагностики хронических заболеваний печени.
Руководство по оказанию помощи и лечению при хронической инфекции, вызванной вирусом гепатита С: краткое изложение основных рекомендаций
Всем лицам с ВГС-инфекцией рекомендуется проводить оценку уровня употребления алкоголя и в случае выявления умеренного и высокого уровня предлагать вмешательства по модификации поведения, направленные на сокращение потребления алкоголя.
В условиях ограниченных ресурсов для определения стадии гепатического фиброза проводится тест на отношение аминотрансферазы к числу тромбоцитов (APRI) или FIB-4, в отличие от других неинвазивных тестов, которые требуют больших затрат, такие как эластография или FibroTest.
Все взрослые и дети с хронической ВГС-инфекцией должны пройти обследование на предмет проведения противовирусного лечения.
ВОЗ рекомендует предлагать лечение всем лицам с диагнозом ВГС-инфекции в возрасте 12 лет и старше, вне зависимости от стадии заболевания.
ВОЗ рекомендует использовать для лечения лиц с хронической ВГС-инфекцией в возрасте 18 лет и старше пангенотипные комбинации ПППД.
Для лечения подростков в возрасте 12–17 лет или с массой тела не менее 35 кг, имеющих хроническую ВГС-инфекцию,
ВОЗ рекомендует назначать:
- софосбувир/ледипасвир в течение 12 недель для генотипов 1, 4, 5 и 6;
- софосбувир/рибавирин в течение 12 недель для генотипа 2;
- софосбувир/рибавирин в течение 24 недель для генотипа 3.
Для детей младше 12 лет с хронической ВГС-инфекцией ВОЗ рекомендует:
- не начинать лечения до достижения возраста 12 лет;
- не назначать препараты на основе интерферона.
Ожидается, что новые высокоэффективные пероральные пангенотипные комбинации ПППД с коротким курсом лечения станут доступны детям в возрасте до 12 лет в конце 2019 г. или в 2020 г. Это создаст возможности для улучшения доступа к терапии и излечения больных в уязвимой группе, которым показано раннее применение терапии.
Деятельность ВОЗ
Для оказания поддержки странам в реализации глобальных задач по ликвидации гепатита в рамках Повестки дня в области устойчивого развития на период до 2030 г. ВОЗ ведет работу в следующих областях:
- повышение осведомленности, содействие созданию партнерств и мобилизация ресурсов;
- формулирование политики, основанной на фактических данных, и получение данных для практических действий;
- профилактика передачи инфекции; и
- расширение охвата услугами по скринингу, оказанию помощи и лечению.
Начиная с 2011 г. ВОЗ совместно с национальными правительствами, гражданским обществом и партнерами проводит ежегодные мероприятия, приуроченные к Всемирному дню борьбы с гепатитом (в рамках одной из девяти основных ежегодных кампаний в области здравоохранения) в целях повышения осведомленности и лучшего понимания проблемы вирусного гепатита. Дата 28 июля была выбрана в честь дня рождения ученого, лауреата Нобелевской премии, доктора Баруха Бламберга, который открыл вирус гепатита В и разработал диагностический тест и вакцину против этого вируса.
Читайте также: