Головной мозг при гриппе

Что такое грипп?
Грипп — это тяжелая вирусная инфекция, которая поражает мужчин, женщин и детей всех возрастов и национальностей. Эпидемии гриппа случаются каждый год обычно в холодное время года. По количеству случаев в мире грипп и ОРВИ занимают первое место, удельный вес в структуре инфекционных заболеваний достигает 95%.
Грипп и ОРВИ, постепенно подрывая здоровье, сокращают на несколько лет среднюю продолжительность жизни человека. При тяжелом течении гриппа часто возникают необратимые поражения сердечно-сосудистой системы, дыхательных органов, центральной нервной системы, провоцирующие заболевания сердца и сосудов, пневмонии, трахеобронхиты, менингоэнцефалиты. Распространенными осложнениями после гриппа являются риниты, синуситы, бронхиты, отиты, обострение хронических заболеваний, бактериальная суперинфекция. В ослабленный гриппом организм часто внедряется бактериальная инфекция (пневмококковая, гемофильная, стафилококковая). Наибольшие жертвы грипп собирает среди пожилых групп населения, страдающих хроническими болезнями. Смерть при гриппе может наступить от интоксикации, кровоизлияний в головной мозг, легочных осложнений (пневмония), сердечной или сердечно-легочной недостаточности.

Что такое ОРВИ? В чём отличие от гриппа?
Вирус гриппа очень легко передается. Самый распространенный путь передачи инфекции — воздушно-капельный. Также возможен и бытовой путь передачи, например через предметы обихода. При кашле, чихании, разговоре из носоглотки больного или вирусоносителя выбрасываются частицы слюны, слизи, мокроты с болезнетворной микрофлорой, в том числе с вирусами гриппа. Вокруг больного образуется зараженная зона с максимальной концентрацией аэрозольных частиц. Дальность их рассеивания обычно не превышает 2 — 3 м.
Симптомы гриппа
Обычно грипп начинается остро. Инкубационный (скрытый) период, как правило, длится 2 — 5 дней. Затем начинается период острых клинических проявлений. Тяжесть болезни зависит от общего состояния здоровья, возраста, от того, контактировал ли больной с данным типом вируса ранее. В зависимости от этого у больного может развиться одна из четырех форм гриппа: легкая, среднетяжелая, тяжелая, гипертоксическая.

Профилактика гриппа и ОРВИ подразделяется на неспецифическую и специфическую.
Способы неспецифической профилактики:
1. Личная гигиена.
Иначе говоря, множество заболеваний связано с немытыми руками. Источник, как и прежде, больной человек. Избегать в этот период необходимо рукопожатий. После соприкосновений с ручками дверей, туалета, поручнями в общественных местах, обработать руки антисептиком или тщательно их вымыть. Не трогайте грязными, немытыми руками нос, глаза, рот.
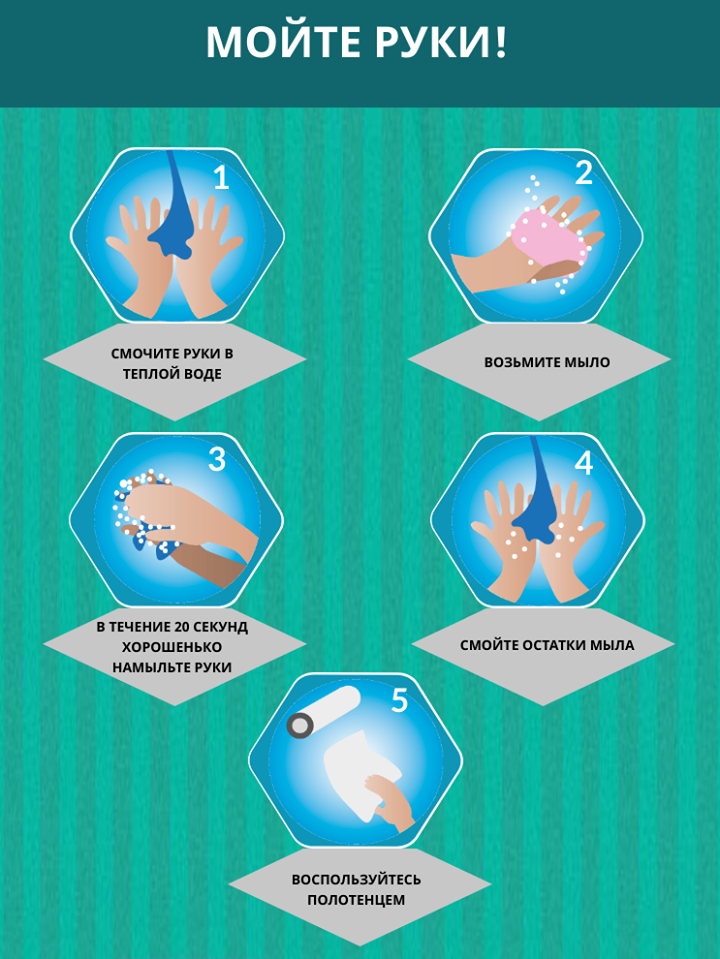
2. Промываем нос.
Даже если вы не умеете этого делать, пришла пора учиться. Сейчас многие доктора советуют увлажнять или промывать в период эпидемий нос. Это можно сделать при помощи солевого раствора (на литр воды 1 ч.ложка соли) или специальными соляными спреями, коих в аптеках множество.
3. Одеваем маски.
Причем одевать как раз стоит ее на больного человека, чтобы исключить попадание в пространство крупных частиц слюны при кашле и чихании, мелкие же частицы она не задерживает.
4. Тщательная уборка помещений. Вирус любит теплые и пыльные помещения, поэтому стоит уделить время влажной уборке и проветриванию.
5. Избегайте массовых скоплений людей. В этот период лучше воздержаться от походов в театры, цирки, кафе и прочие места, где могут оказаться инфицированные люди и где шанс подцепить вирус высок.
6. Другие методы, к которым можно отнести сбалансированное питание и здоровый образ жизни, занятие физкультурой, прогулки и многое другое.
Всемирная организация здравоохранения считает вакцинацию единственной социально и экономически оправданной мерой борьбы с гриппом. Вакцинация на 90 % снижает заболеваемость, на 60 % снижает госпитализацию.
Основным методом специфической профилактики против гриппа является активная иммунизация — вакцинация, когда в организм вводят частицу инфекционного агента. Вирусы (его части), содержащиеся в вакцине, стимулируют организм к выработке антител (они начинают вырабатываться в среднем через две недели), которые предотвращают размножение вирусов и инфицирование организма. Вакцинацию лучше проводить осенью, поскольку эпидемии гриппа, как правило, бывают между ноябрем и мартом.

Поступила в редакцию 20/III 1959 г.
библиографическое описание:
О скоропостижной смерти при гриппозных поражениях головного мозга / Бронштейн Е.3., Одина К.М. // Судебно-медицинская экспертиза. — М., 1959. — №4. — С. 27-32.
код для вставки на форум:
Среди причин скоропостижной смерти особое место занимают инфекционные заболевания, В таких случаях речь чаще всего идет о нераспознанных инфекциях в связи с чрезвычайно быстрым развитием их клинического течения или атипичностью последнего.
Для эксперта исследование случаев скоропостижной смерти нередко затрудняется отсутствием к моменту вскрытия трупа анамнестических сведений, данных о проявлении болезни непосредственно перед наступлением смерти, об оказанной медицинской помощи и т. д.
Кроме того, морфологические изменения на трупе могут быть и не характерными для какого-либо одного заболевания и даже вызвать предположение о внешнем насилии.
Только при тщательном сопоставлении всех клинических, макро- и микроскопических, серологических и других данных эксперту представляется возможным исключить насильственную смерть, в том числе и от действия ядов, а также произвести дифференциальную диагностику инфекций различного происхождения.
Мы располагаем 4 наблюдениями, при которых на основании совокупности исследований можно было установить, что причиной смерти явилось острое инфекционное заболевание. Но характер наступления смерти, а также наличие кровоизлияний под оболочки и в вещество головного мозга требовали от экспертов точного разрешения вопроса патогенеза.
К., 33 лет, умерла дома внезапно.
Из данных вскрытия: мягкие ткани и кости головы не повреждены. Твердая мозговая оболочка резко напряжена, розового цвета, справа спереди с желтоватым прокрашиванием. Стенки сосудов основания мозга тонкие. В области подкорковых узлов справа полость размером 6X6 см, заполненная красными, смешанными и темно- коричневыми свертками крови. Стенки полости нерозные, мозговое вещество пропитано кровью, местами желто-коричневого цвета. Кроме этого, на радаезе в мозговом веществе множественные точечные кровоизлияния. В просвете гортани, дыхательного горла и крупных бронхов большое количество зеленоватой слизи. Слизистая дыхательных путей, особенно в нижних отделах, синюшна. Легкие мягкие, воздушные, сквозь плевру их просвечивают мелкоточечные кровоизлияния. На разрезе ткань легких темно-красного цвета, отечна. Сердечная мышца дряблая, с коричневатым оттенком. Селезенка увеличена, на разрезе темно-красного цвета, с незначительным соскобом.
После вскрытия было выяснено следующее: три дня назад К. выписалась (под расписку) из больницы, где пролежала 15 дней. В момент поступления в больницу температура 38,6°, сильные головные боли, сонливость, неоднократная рвота, менингеальные и мозговые симптомы. Через 10 дней все эти явления исчезли, но осталась головная боль, легкая утомляемость. В больнице был поставлен диагноз гриппозного менинго-энцефалита. Больная была выписана на амбулаторное лечение с предписанием соблюдать постельный режим. Два дня она пролежала в постели, а на третий занялась домашними делами: стирала, убирала комнату и т.д. К вечеру почувствовала себя плохо: отмечалось головокружение, легкая тошнота. Ночью появилась рвота, потеряла сознание и через 3 часа больная умерла.
При гистологическом исследовании: мягкая мозговая оболочка инфильтрирована лимфатическими клетками; стенки сосудов вещества мозга гомогенизированы, резко утолщены за счет пропитывания плазмой; местами расслоены скоплениями эритроцитов. Вокруг них массивные муфты из лимфоидных элементов с единичными лейкоцитами; очаги кровоизлияния. Мозговая ткань размягчена, нервные клетки окружены широкими зонами просветления. Мозговое вещество на значительном протяжении разрушено кровоизлиянием. Вокруг последнего зернистые шары, обилие глыбок желтого и бурого пигмента, клеточная реакция из лимфоидных элементов, глиозных клеток; большое количество капилляров (рис. 1). Видны единичные свертки фибрина, скопления лейкоцитов. Ядра нервных клеток децентрализованы.
В остальных паренхиматозных органах дистрофические изменения. В селезенке выраженная гиперплазия лимфоидных фолликулов.
Патологоанатомический диагноз: геморрагический менинго-энцефалит. Множественные кровоизлияния разной давности с разрушением вещества головного мозга. Катаральный трахеобронхит. Гиперплазия селезенки. Дистрофия паренхиматозных органов.
Рис. 1. Головной мозг. Вокруг сосуда муфта из глиозных элементов. В прилегающих участках кровоизлияния, лимфоидные скопления.
Заключение: смерть наступила от кровоизлияния в вещество головного мозга вследствие гриппозного геморрагического менинго-знцефалита.
Ф., 30 лет, доставлен в атональном состоянии в больницу. Умер через 20 минут. Из данных вскрытия: мягкие ткани и кости головы без повреждений. Твердая мозговая оболочка напряжена. Под мягкой мозговой оболочкой, на поверхности больших полушарий, больше справа, — разлитое кровоизлияние. Мозговое вещество полнокровно, без видимых изменений. Стенки сосудов основания мозга тонкие. Слизистая гортани, дыхательного горла и крупных бронхов темно-красная, набухшая, с единичными кровоизлияниями, особенно в области бифуркации. Легкие вздуты, воздушны Сквозь плевру просвечивают пятнистые кровоизлияния. На. задней поверхности легких темно-красные возвышающиеся участки размером до 1X1.5 см. Селезенка увеличена, на разрезе темно-красного цвета, отмечается незначительный соскоб. Внутренние органы полнокровны.
Результаты гистологического исследования: мягкая оболочка резко утолщена вследствие пропитывания кровью, под ней разлитое кровоизлияние (рис. 2). Сосуды оболочки и вещества мозга резко расширены, местами в их просветах стазы. Стенки сосудов набухшие. Эпителий слизистой трахеи недифференцирован, клетки без ресничек, кубической, а местами неправильной формы, уплощены, кое-где слущены. В подлежащих тканях — очаги кровоизлияний и инфильтрация из лимфоидных элементов с примесью лейкоцитарных; инфильтрация проникает до хрящей и желез. Слизистая бронхов слущена в их просвет. Альвеолы и альвеолярные ходы частью свободны, местами заполнены кровью с примесью лимфоидных и единичных лейкоцитарных элементов. В просвете сосудов легких и стенок трахеи — тромбы и стазы. Небольшая гиперплазия фолликулов селезенки.
Серологическое исследование на грипп дало отрицательный результат. Это, очевидно, связано с тем, что реакция связывания комплемента бывает положительной в 60% случаев только в первые пять дней от начала заболевания (В.И. Бурвикова).
Патологоанатомический диагноз: вирусный грипп. Катарально-геморрагический трахеит. Очаговая катаральнс-геморрагическая пневмония. Разлитое субарахноидальное кровоизлияние. Гиперплазия селезенки.
Заключение: смерть последовала от кровоизлияния под мягкую мозговую оболочку в связи с токсическим гриппом.
Д.. 37 лет, скоропостижно умер дома.
Из данных вскрытия: мягкие ткани и кости головы не повреждены. Твердая мозговая оболочка несколько напряжена. Под мягкой мозговой оболочкой на всем протяжении, особенно на основании мозга и в области теменных долей, разлитое обширное кровоизлияние. Оболочка достилает толщины до 0,5 см. Вещество мозга малокровно. Слизистая трахеи и крупных бронхов ярко-красная, набухшая, мутная, с единичными мелкопятнистыми кровоизлияниями. Под плеврой единичные кровоизлияния диаметром до 1 см. Легкие с единичными возвышающимися участками темно-красного цвета, размером до 3X3 см. Селезенка увеличена, на разрезе темно-вишневого цвета, с незначительным соскобом. Мышца сердца дряблая, буро-красного цвета.
Рис. 2. Головной мозг. Кровоизлияние в мягкую мозговую оболочку.
У Д. в течение нескольких дней было недомогание; жена его в этот период болела гриппом.
Реакцией связывания комплемента был обнаружен антиген вируса D в слабой степени.
Гистологические данные: под мягкой мозговой оболочкой разлитое кровоизлияние без клеточной реакции в окружающих тканях (рис. 3). Стенки сосудов мозга на-1 бухшие, гомогенизированы. Вокруг них зоны просветления, местами кольцеобразные кровоизлияния. Клетки мозга с негомогенной зернистой протоплазмой, ядра децентрализованы. В сосудах — стазы. Трахея: эпителий полностью некротизирован, под слоем некротических масс — лимфо-лейкоцитарная инфильтрация, очаги кровоизлияний, проникающие до хряща. Сосуды расширены, переполнены кровью, в них местами стазы, гиалиновые тромбы. Легкие: слизистая бронхов некротизирована; стенки их инфильтрированы лимфоидными элементами с примесью лейкоцитарных и скоплениями эритроцитов. В альвеолах местами кровь; контуры эритроцитов не видны, все межальвеолярные перегородки имбибированы эритроцитами. На отдельных участках имеются скопления гистиоцитов, выполненных бурым пигментом. Сосуды расширены, в них стазы, встречаются гиалиновые тромбы. Селезенка: лимфоидная гиперплазия фолликулов. Паренхиматозные органы: явления дистрофии.
Патологоанатомический диагноз: вирусный грипп. Геморрагически-некротический трахеобронхит, катарально-геморрапическая пневмония. Разлитое субарахноидальное кровоизлияние. Гиперплазия селезенки. Дистрофия паренхиматозных органов.
Заключение: смерть наступила от кровоизлияния под мягкую мозговую оболочку вследствие токсического гриппа.
Л., 20 лет, в течение 4—5 дней чувствовал недомогание, жаловался на сильную головную боль. В бессознательном состоянии доставлен в стационар, где наблюдалась неоднократная рвота. При спинномозговой пункции обнаружено много нейтрофилов. Умер через 2 часа после поступления. Клинический диагноз: гнойный менингоэнцефалит.
Из данных вскрытия: мягкие ткани и кости головы не повреждены. Твердая мозговая оболочка напряжена. В веществе мозга обильное кровоизлияние с разрушением ткани мозга. Разлитое кровоизлияние под мягкой мозговой оболочкой в области больших полушарий. Стенки сосудов основания мозга тонкие. Слизистая верхних дыхательных путей набухшая, темно-красная. На задних поверхностях легких — единичные темно-красные уплотнения размером до 1X1 см. Селезенка увеличена, со значительным соскобом. Полнокровие внутренних органов.
Рис. 3. Головной мозг. Диффузное кровоизлияние в мягкую мозговую оболочку.
Серологически выявлен антиген вируса А2.
Гистологическое исследование: мягкая мозговая оболочка резко утолщена вследствие инфильтрации лейкоцитами, среди которых преобладают сегментоядерные формы (рис. 4), в сосудах ее стазы. Сосуды вещества мозга слегка расширены, стенки их тонкие. Вокруг них скопление сегментоядерных лейкоцитов, местами очаги кровоизлияний с разрушением мозгового вещества. В трахее картина геморрагически-некротического трахеита. Легкие: в альвеолах эксудат из крови с примесью гистиоцитов и клеток слущенного эпителия. В селезенке резкое увеличение лимфоидных фолликулов.
Патологоанатомический диагноз: токсический грипп. Некротически-геморрагический трахеит. Геморрагическая очаговая пневмония. Гнойный менингоэнцефалит с кровоизлияниями в вещество головного мозга. Гиперплазия селезенки.
Заключение: смерть последовала от гнойного менинго-энцефалита, присоединившегося к токсическому гриппу.
Как известно, смерть при токсическом гриппе может наступить без ясно выраженных предшествующих проявлений заболевания (Н.В. Попов, М.И. Райский, М.И. Авдеев, И.В. Давыдовский и др: ). Судя по литературным данным, относящимся к анализу пандемий гриппа, смерть наиболее часто происходила от геморрагической бронхопневмонии (Э.А. Гальперин). Однако в пандемию гриппа 1957 г,, летальность зависела не только от пневмонии, но и от поражений головного мозга и сердечно-сосудистой системы (Т.А. Савельева). Поражение сердечно-сосудистой системы связывают с тем, что, в отличие от предшествующих пандемий, в 1957 г. смертельные исходы чаще наблюдались у лиц в возрасте от 40 до 60 лет.
Поражения различных отделов нервной системы при гриппозной инфекции известны и достаточно отражены в литературе. Однако, по опубликованным данным, эти поражения в большинстве случаев носят преходящий характер и имеют благоприятный прогноз.
Как известно, вирус гриппа обладает резко выраженным нейротропным действием. Поэтому в большинстве случаев гриппа, как правило, и бывают общемозговые симптомы [головная боль, расстройство сна, помрачение сознания, высокая температура и т. д. (Д.М. Российский, Н.Д. Стражеско, В.И. Берсеменовский, Н. А. Попова и др.)] Кроме таких явлений, могут быть неврологические поражения, определенно очерченные и укладывающиеся в те или иные формы нервных заболеваний [менингиты, энцефалиты, невриты, плекситы, арахноидиты и др. (С.Н. Давиденков, И.И. Русецкий, М.А. Хазанов, Е.Ф. Кульков, Н. К. Боголепов, Н. А. Попова и др.)].
Рис. 4. Мягкая мозговая оболочка. Эксудат состоит преимущественно из сегментоядерных лейкоцитов.
Одни авторы связывают эти формы с непосредственным воздействием вируса гриппа, другие отрицают их гриппозную этиологию, считая их проявлением вторичной инфекции.
Из общего числа проанализированных нами 27 случаев исследования трупов лиц, умерших от токсического гриппа, лишь у К. и Ф. причиной смерти явились субарахноидальное кровоизлияние и геморрагический менингоэнцефалит. Чаще всего смерть наступала от геморрагической пневмонии. И.П. Антонов указывает, что среди многочисленных поражений центральной нервной системы геморрагические менин- го-энцефалиты встречаются в 50% всех случаев.
Гриппозный энцефалит может возникать как в остром периоде, таи и в период затихания заболевания (Г. С. Мартолин и В. Г. Молотков). Во всех случаях мозг подвергается действию не вируса, а его токсинов (А. А. Смородинцев). При этом часто возникают тяжелые симптомы органического поражения. Они подтверждаются морфологическими данными: рассеянные кровоизлияния разных размеров в белом и сером веществе головного мозга, а также под его оболочками. Микроскопически — признаки резкого расстройства внутричерепного кровообращения (полнокровие, стазы, гиалиновые тромбы). Вокруг сосудов— муфты из нейроглиальных элементов (И.В. Давыдовский). При наличии менингита — лимфоцитарная инфильтрация мягкой мозговой оболочки. Эта инфильтрация дала основание Н.К. Боголепову говорить о гриппозном лимфоидном менингите. Кровоизлияния в вещество мозга могут достигать массивных размеров; такие кровоизлияния А.А. Коровин считает характерными для гриппозного геморрагического энцефалита.
Токсическое воздействие гриппозного вируса на сосуды выражается в их расширении, полнокровии, наличии стазов, тромбов, плазморреи и кровоизлияний в стенках капилляров. Возникающие расстройства кровообращения приводят к дистрофическим изменениям нервных клеток и неврогенным нарушениям. На этой почве очень легко развивается вторичная инфекция и поэтому при гриппе так часты различные гнойные процессы (И.В. Давыдовский, М.А. Пулатов, В.И. Берсеменовский).
Подобное явление отмечено у умершего Л.
Острое начало заболевания гриппом, нередко сопровождающееся потерей сознания, рвотой, может неправильно вызывать предположение об отравлении. При этом из внимания эксперта может выпадать картина гриппозного поражения, в связи с чем не производятся необходимые гистологические и серологические исследования.
Выводы
- В случаях скоропостижной смерти при наличии нетравматического кровоизлияния в головной мозг и его оболочки возникновение менинго-энцефалитов и субарахноидальных кровоизлияний может быть следствием гриппозной инфекции, особенно если смерть последовала в период эпидемии гриппа.
- Диагностика происхождения менинго-энцефалита и субарахноидальных кровоизлияний от токсического гриппа должна основываться на комплексе исследований, включающих гистологический, бактериологический и серологический анализы, а также и судебно-химический при соответствующих показаниях.
- Гриппозные менингиты и энцефалиты характеризуются наличием резко выраженной лимфоидной реакции. Если же преобладают зернистые формы лейкоцитов, то подобное явление следует рассматривать как осложнение гриппа.
Внезапная смерть лиц молодого возраста при различных видах физической нагрузки / Пиголкин Ю.И., Шилова М.А., Захаров С.Н., Середа А.П., Жолинский А.В., Круглова И.В., Шигеев С.В. // Судебно-медицинская экспертиза. — М., 2019. — №1. — С. 50-55.
Идентификация причин внезапной сердечной смерти при посредстве гистохимических методов исследования / Швалев В.Н., Гуски Г., Сосунов А.А. // Матер. IV Всеросс. съезда судебных медиков: тезисы докладов. — Владимир, 1996. — №2. — С. 29-31.
Процессы пролиферации в печени при хроническом гепатите С на фоне хронической интоксикации эфедроном / Цекатунов Д.А., Евсеев А.Н., Томилка Г.С. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2017. — №16. — С. 88-90.
Чувство дискомфорта, недомогание, плохое настроение и путаница в мыслях идут рука об руку с обычной простудой и могут объясняться изменениями внутри головного мозга, но не самими симптомами простуды. К такому выводу пришли авторы исследования, результаты которого опубликовал журнал Brain, Behavior and Immunity. Исследование показало, что обычная простуда может отрицательно воздействовать на внимание человека, его поведение и когнитивную функцию, пусть даже симптомы простуды отсутствуют.
Ученые сравнили показатели функционирования головного мозга до и после простуды у 189 мужчин и женщин Великобритании. Когда участники эксперимента были здоровы, они прошли ряд тестов на реакцию, на навыки устных рассуждений, память и настроение. Симптомы простуды, такие как боль в горле и чихание, оценивались по пятибалльной шкале. Во внимание принималась продолжительность сна. У 48 испытуемых появилась простуда, и их подвергли повторной проверке через 24-96 часов после начала заболевания. Оставшийся здоровым 141 человек прошел повторную проверку спустя 12 недель.
Между здоровыми и больными участниками эксперимента были обнаружены значительные различия в настроении, включая такие элементы как настороженность, внимательность и самочувствие, во времени реакции, в памяти, в качестве обработке информации и скорости ее обработки. Точность памяти в ходе тестов была одинаковой и неизменной у обеих групп, хотя здоровые испытуемые улучшили свои показатели. По словам исследователей, это говорит о том, что простуда отрицательно влияет на процесс запоминания и познания.
Не было выявлено существенной взаимосвязи между изменениями настроения и носовыми выделениями, между изменениями в показателях тестов и симптомами болезни, продолжительностью сна и изменениями настроения. Как полагают ученые, это свидетельствует о том, что симптомы простуды как таковые не имеют никакого отношения к изменениям в показателях тестов.
Они порекомендовали изучить возможные механизмы, замедляющие психомоторные функции во время простуды, такие как роль воспалительных протеинов и нейротрансмиттерные изменения в мозгу.
Недостаток: Острота симптомов простуды связывалась с сообщениями самих испытуемых о их внимательности и изменениях в настроении, а не с объективными критериями заболевания.
Доза аспирина
Половина дневной дозы аспирина, принимаемая дважды в день вместо одной дневной дозы, приводила к существенному снижению биологической невосприимчивости к этому широко применяемому для защиты сердца лекарству у пациентов с диабетом второго типа. Об этом свидетельствуют данные экспериментального исследования, которые были опубликованы в журнале American Heart Journal. Аспирин в малых дозах часто назначают после инфаркта, так как он препятствует образованию тромбов. Однако эффективность данного препарата у диабетиков ниже, чем у остальных людей.
В эксперименте приняли участие 92 пациента с диабетом второго типа, проходивших лечение в одной из парижских клиник с 2010 по 2011 год. В течение двух недель участники принимали по утрам таблетку аспирина в 150 миллиграммов. Следующие две недели они два раза в день с разницей в 12 часов принимали по 75 миллиграммов аспирина. Скопление тромбоцитов проверяли при помощи светопроводной аппаратуры после каждого двухнедельного периода. Пациентов считали невосприимчивыми к аспирину, если скорость накопления тромбоцитов составляла 20% и более.
Результаты показали, что в среднем скорость накопления тромбоцитов составляла 20% при приеме аспирина один раз в день, и 12% при приеме половинной дозы дважды в день. Примерно у 42% людей, принимавших одну таблетку в день, была выявлена невосприимчивость к аспирину, в то время как среди принимавших половинную дозу два раза в день невосприимчивость была обнаружена у 17%. Прием аспирина вместе с другим разжижающим кровь препаратом изменений в результатах не вызвал.
Недостаток: Долгосрочные результаты приема аспирина дважды в день не оценивались. Восприимчивость у пациентов, пьющих аспирин два раза в день, может понизиться, что приведет к снижению эффективности данного препарата, говорят исследователи.
Здоровье кожи
Тучные люди обычно очень сильно подвержены бактериальным и грибковым заболеваниям кожи, что может свидетельствовать о наличии другого, основополагающего заболевания, говорится в докладе, опубликованном в журнале Европейской академии дерматологии и венерологии. Ожирение это фактор риска, из-за которого могут возникать самые разные серьезные заболевания, однако его воздействие на состояние кожных покровов привлекает к себе мало внимания.
В проведенном исследовании сравнивалось состояние кожи у 76 человек, страдающих ожирением, и у 73 пациентов с нормальным весом. Испытуемые были людьми старше 40, но моложе 50 лет, и все они являлись пациентами дерматологической клиники в Бразилии, лечившимися там с 2009 по 2010 год. Ожирение определяется по индексу массы тела, когда он составляет 30 и более.
Состояние кожи было значительно лучше у пациентов с нормальным весом, чем у тучных испытуемых. Среди недостатков отмечались растяжки кожи (атрофия кожи с разрывом эластических волокон), ороговение кожи стопы, нитевидные бородавки, или акрохордон, грибковая сыпь на коже, носящая название интертригинозный дерматит, а также темные кожные утолщения, или дерматоз pseudoacanthosis nigricans. У тучных пациентов также чаще встречаются бактериальные кожные инфекции, псориаз и лимфедема.
По словам ученых, кожные дефекты у толстых людей могут возникать из-за повышенной влажности и трения кожи. Дерматоз pseudoacanthosis nigricans и акрохордон это симптомы эндокринных нарушений, и по ним необходимо проводить обследование.
Недостаток: Исследователи не нашли связи между ожирением и угревой сыпью, потерей волос и чрезмерным ростом волос.
Страхи у недоношенных
Подростки, родившиеся недоношенными с очень маленьким весом при рождении, больше подвержены серьезным проблемам со страхами и боязнями, нежели доношенные дети с нормальным весом. Об этом свидетельствуют данные мета-анализа, опубликованные в журнале Developmental Medicine & Child Neurology. С преждевременными родами связывают несколько расстройств психики и поведения, однако в данном исследовании тревога и страх впервые выделяются особо.
В проведенном в Дании аналитическом обзоре были собраны результаты шести психиатрических исследований в шести странах в период с 1997 по 2010 год. Пациентов обследовали по отдельным критериям страха. Всего в обследовании приняли участие 1519 пациентов в возрасте от 11 до 20 лет. 787 из них родились до 32-й недели беременности и весили менее полутора килограммов, а 732 родились примерно на 40-й неделе и имели нормальный вес. Родители и учителя сообщали о страхах у этих детей.
Преждевременные роды и недостаточный вес в два с лишним раза увеличивают риск возникновения симптомов страха и тревоги. Однако у пациентов моложе 15 лет такой риск выше в три раза. Как отмечают исследователи, главная причина, лежащая в основе страхов и боязни, это дисфункция мозговой деятельности из-за преждевременных родов. Тревога матери по поводу преждевременных родов тоже может играть свою роль.
Недостаток: В исследовании не анализируются данные по разным полам из-за разных методов сбора данных. Проблемы тревог и страхов не были определены.
Горе и здоровье
Смерть ребенка может оказать отрицательное воздействие на здоровье скорбящих родителей, особенно матерей, однако опасность для здоровья со временем снижается у родителей, потерявших ребенка старше 25 лет. Об этом свидетельствуют данные исследования, опубликованные на страницах журнала Journal of Epidemiology and Community Health. Прежние исследования были посвящены здоровью родителей после смерти маленького ребенка, однако о последствиях утраты ребенка более взрослого возраста известно немного.
В ходе исследования использовалась база данных по матерям и отцам детей, родившихся в Швеции в период с 1948 по 1980 год. За родителями, которые были живы в момент смерти своих детей, наблюдение велось вплоть до их собственной кончины. Контрольная группа состояла из матерей и отцов детей, родившихся в тот же период времени, но не умерших при жизни своих родителей.
Риск неблагоприятных последствий для здоровья был самым высоким у матерей тех детей, которые скончались не от естественных причин, скажем, в результате несчастных случаев, в возрасте от 10 до 17 лет. По сравнению с матерями из контрольной группы, риск смерти у потерявших ребенка матерей увеличивался на 48%, а у отцов на 13%.
Смерть взрослого ребенка в возрасте старше 25 лет, как от естественных так и не от естественных причин, оказывала меньше воздействия на здоровье родителей в первые восемь лет, особенно если у скончавшегося ребенка были свои дети. Риск смерти у матерей и отцов существенно снижался по сравнению с родителями живых детей, хотя спустя восемь лет у потерявших ребенка матерей он возрастал на 7%.
Такие выводы оказались неожиданными, и они могут объясняться факторами, предшествовавшими и даже способствовавшими смерти взрослого ребенка, скажем, хроническим алкоголизмом, пристрастием к наркотикам или преступным поведением, говорят исследователи.
Недостаток: У ученых не было доступа к биологической и генетической информации об исследуемых людях, а также о характере отношений между родителями и детьми.
Холодная вода и физические упражнения помогают организму
Если пить холодную воду во время тяжелой физической нагрузки, это будет более эффективным способом для регулирования температуры тела и предотвращения обезвоживания, нежели потребление воды комнатной температуры. Об этом говорят данные исследований, результаты которых появились на страницах журнала Journal of the International Society of Sports Nutrition. Недостаточное потребление воды при физических нагрузках может стать причиной сгущения крови, а из-за этого сердце должно работать напряженнее, чтобы поддерживать нормальное функционирование организма. Прежние исследования по потреблению холодной воды давали противоречивые результаты.
В данном экспериментальном исследовании принимали участие 45 физически активных мужчин в возрасте примерно 30 лет из города Финикс, штат Аризона. Они участвовали в двух напряженных тренировках с разницей по времени в три недели. Тренировка включала час силовой разминки и упражнений на укрепление сердечно-сосудистой системы, после чего проводилась проверка по прыжкам в длину, поднятию тяжестей и на велотренажере. Во время первой тренировки испытуемые выпивали одинаковое количество воды с температурой 4 градуса Цельсия, а во время второй - с температурой 22 градуса Цельсия. Перед каждой тренировкой им давали подверженную микробиологическому разрушению сенсорную таблетку, которая каждые 15 минут передавала на внешний монитор данные по изменениям внутренней температуры тела.
Во время тренировки с питьем холодной воды температуры тела у участников эксперимента поднималась на 2,2%, а во время тренировки с употреблением теплой воды на 3,1%, что показали датчики. Холодная вода замедлила увеличение температуры. В среднем температура тела за 45 минут тренировки с потреблением холодной воды увеличилась с 37 градусов Цельсия до 37,9 градуса Цельсия, а за 15 минут тренировки с потреблением теплой воды она выросла с 36,8 градуса Цельсия до 38 градусов Цельсия. Результаты двух тренировок не очень отличались друг от друга, правда, 50% участников, пивших холодную воду, улучшили свои показатели в прыжках в длину.
Недостаток: Внешняя температура и влажность контролировались на протяжении всего эксперимента, а эксперимент длился всего полтора часа. Преимущества холодной воды могут оказаться нагляднее при более высоких температурах и более длительных тренировках, говорят ученые.
Материалы ИноСМИ содержат оценки исключительно зарубежных СМИ и не отражают позицию редакции ИноСМИ.
Читайте также:


