Дисплазия на фоне вирусной инфекции
Дисплазия шейки матки - найти и вылечить! Иначе - рак…

Дисплазия шейки матки – это заболевание, характеризующееся нарушением клеточного строения поверхностного слоя шейки матки, самая частая форма предрака шейки матки, промежуточного состояния между раком и аномальным развитием клеток, пока еще не представляющих опасность. Это означает, что без правильного лечения возможна трансформация изменившихся клеток в злокачественную опухоль. В редких случаях дисплазия исчезает без лечения. Заболевание диагностируют в любом возрасте.
Причины дисплазии шейки матки
Основной причиной считают инфицирование вирусом папилломы человека, ВПЧ. Вирус имеет множество подтипов – около 200, часть из них обладает канцерогенными свойствами. 16 и 18 подтипы вызывают 70% предраковых и раковых заболеваний шейки матки, другие штаммы – генитальные бородавки или кондиломы. Заражение ВПЧ происходит только половым путем. Риск инфицирования повышен в следующих случаях:
- начало половой жизни до 18 лет;
- роды до 16 лет;
- большое количество сексуальных партнеров;
- заболевания, связанные со снижением иммунитета (ВИЧ, сахарный диабет);
- использование лекарств, подавляющих иммунитет;
- отказ от презервативов. Этот способ предохранения не может полностью защитить от заражения вирусами, тем не менее, снижает риск инфицирования;
- курение.
Методы диагностики дисплазии шейки матки
Самым простым и информативным тестом считают Пап-мазок. Анализ имеет и другие названия: Пап-тест, мазок на цитологию, мазок на атипичные клетки, мазок Папаниколау. Врач-гинеколог берет мазок с поверхности шейки матки во время осмотра, это безболезненная процедура. Затем врач-лаборант исследует под микроскопом форму, размер, количество, расположение, состав клеток. Исследование нужно проводить ежегодно, начиная с 18 лет.
Т.к. некоторые штаммы ВПЧ считают канцерогенными, проводят исследование мазка из влагалища на обнаружение ДНК этих возбудителей. Исследование выполняют методом полимеразной цепной реакции (ПЦР), делают качественный анализ с типированием. Исследование на онкогенные вирусы обязательно у женщин старше 30 лет и в том случае, если есть невыраженные изменения в Пап-тесте. Определение уровня антител к вирусам в крови не информативно.
При обнаружении атипичных клеток в Пап-тесте проводят биопсию. Для этого во влагалище вводят оптическую систему – кольпоскоп. Она помогает врачу увидеть наиболее измененные участки и взять фрагмент ткани.
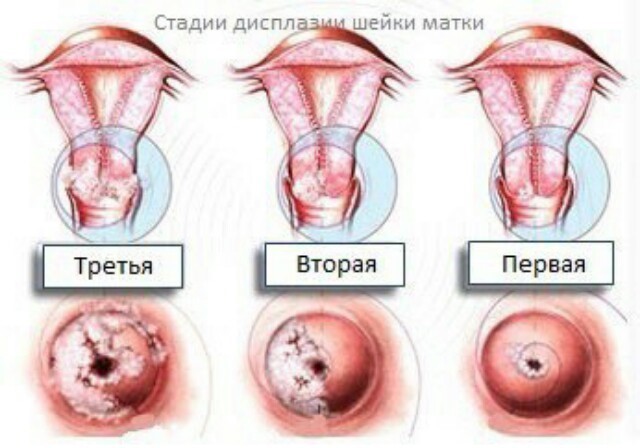
Степени дисплазии.
По результатам исследования биоптата дисплазии – ее еще называют цервикальной интраэпителиальной неоплазией (CIN) – может быть сгруппирована по категориям:
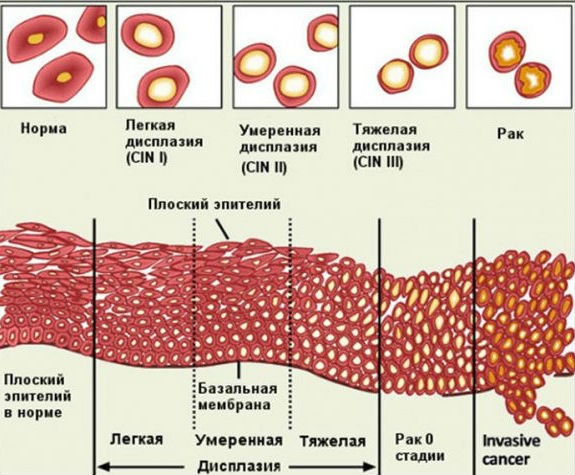
- Дисплазия шейки матки 1 степени (слабая).
- Легкая дисплазия. Изменения только нижнего слоя эпителия затрагивают не более ⅓ его толщины.
- Дисплазия шейки матки 2 степени (умеренная).
- Изменения выражены умеренно. Поражения занимают до ⅔ всего эпителиального слоя.
- Дисплазия шейки матки 3 степени (тяжелая).
- Значительно выраженные изменения вплоть до появления начальных признаков карциномы. Поражен эпителий во всех слоях, но выхода за пределы базальной мембраны нет.
Симптомы дисплазии шейки матки

В подавляющем большинстве случаев никаких симптомов заболевания нет. Именно поэтому врачи настаивают на регулярном гинекологическом осмотре.
Вместе с тем, в качестве симптомов иногда появляются:
- Выделения из половых путей. Изменение их обычной консистенции, цвета, запаха, как правило, побуждает женщину обратиться к врачу и пройти тщательное гинекологическое обследование. Чаще всего при дисплазии шейки матки выделения бывают обильными, окрашенными в белый цвет, имеют неприятный запах.
- Появление в выделениях прожилок крови после полового акта или использования тампонов.
- Болезненные ощущения во время полового контакта.
- Тянущие боли внизу живота. Возникают при тяжелой форме дисплазии шейки матки.
Лечение дисплазии шейки матки
Зависит от степени дисплазии, возраста женщины, репродуктивных планов. Без лечения возможна трансформация дисплазии в рак. Поэтому при обнаружении данного заболевания необходимо срочно обратиться к врачу акушеру-гинекологу.
Меры профилактики
Для того чтобы лечение дисплазии шейки было успешным и болезнь не повторилась, женщина через 3-4 месяца должна обязательно пройти контрольный профилактический осмотр, позволяющий проверить, как прошло заживление. Контроль проводится с помощью гистологического исследования мазка, взятого с поверхности шейки. Если анализ покажет, что все в порядке, то обследование достаточно повторять 1 раз в год.
Укрепление иммунитета, повышение сопротивляемости организма является одной из основных мер профилактики появления дисплазии. Для этого женщина должна правильно питаться, бороться с нехваткой витаминов. После 30-40 лет рекомендуется принимать комплексные препараты с витаминами С, А, группы В. В комплексах должен содержаться так называемый противораковый элемент селен.
Важно вовремя обращаться к врачу и лечиться при наличии заболеваний половых органов.
Дисплазия шейки матки – это патологическое состояние слизистой ткани органа, которое сопровождается изменением морфофункциональных характеристик её клеток (утолщение, разрастание, дифференциация и др.), то есть нарушается строение и работа (защитная функция, созревание, отторжение) клеток эпителиального слоя шейки матки.
Данная аномалия нередко является предварительным раку этапом. На начальной стадии дисплазия эпителия шейки матки наблюдается исключительно на поверхностном уровне, но впоследствии она развивается и вглубь органа. Чаще всего патология выявляется у женщин репродуктивного возраста, однако может возникать на протяжение всей жизни.
Своевременная диагностика и лечение способны приостановить трансформацию здоровых клеток в патологические и предотвратить развитие онкологического процесса.
Дисплазия шейки матки на ранней стадии хорошо поддается терапии. Согласно клиническим данным, уже после месяца применения противовирусного и противовоспалительного медикаментозного курса патология может быть устранена.
В современной медицине существует множество видов лечения, которые подбираются врачом, исходя из результатов диагностики и индивидуальных особенностей здоровья пациентки. Контроль ответа на выбранный тип лечения осуществляется с помощью цитологических и эндоскопических исследований. Несмотря на то, что заболевание эффективно купируется, в 4-5% случаев возможен рецидив. Риск вероятности повторного возникновения патологического измененного эпителия предопределяет необходимость регулярного наблюдения у гинеколога и своевременного лечения.
Что такое дисплазия шейки матки?
Шейка матки – это конусовидный отдел матки, расположенный в нижней её части, внутри которого есть цервикальный канал. Цервикальный канал соединяет полость матки и влагалище. Внешняя часть шейки матки покрыта слоем эпителиальных клеток, функция которых состоит в образовании слизи, препятствующей проникновению в матку содержимого влагалища (стрепто- и стафилококки, палочки Додерляйна и другие микроорганизмы). Строение клеток эпителия шейки матки патологически изменяется при дисплазии, нарушая природный защитный барьер.
Эпителиально-клеточный слой состоит из трех морфологических типов, а именно:
- цилиндрический или функциональный;
- базальный;
- промежуточный: одно- или многослойный плоский эпителий.
Дисплазия шейки матки или цервикальная интраэпителиальная неоплазия (CIN) – это возникновение в ней структурно измененных эпителиальных клеток.
В зависимости от слоя, в котором появляются атипичные клетки и глубины патологического поражения ткани, различают несколько стадий заболевания:
- легкая или дисплазия I, CIN 1, характеризующаяся слабо выраженным изменением в нижнем слое эпителия и на треть его толщины;
- умеренная дисплазия II, CIN 2, сопровождающаяся прогрессирующим патоизменением клеток на две трети от глубины эпителия;
- тяжелая дисплазия III, CIN 3, при которой патологически измененные клетки присутствуют во всех слоях эпителия, но не окружающих тканях (мышцы, сосуды).
Что такое слабая дисплазия шейки матки?
Дисплазия шейки матки слабой или 1 степени является наиболее легкой и благоприятной стадией течения заболевания. Согласно статистике ВОЗ, только у 1 % женщин с CIN 1 стадией дисплазии, патология прогрессирует и переходит в следующие стадии (CIN 2 и CIN 3). Данная форма заболевания является обратимой и хорошо поддается лечению.
Наиболее распространенной причиной развития слабой дисплазии шейки матки является вирус папилломы человека (ВПЧ). Однако, не всегда его наличие свидетельствует о высоком риске развития патологии.
Факторами, провоцирующими возникновение дисплазии CIN 1, служат:
- раннее начало половой жизни;
- ранние роды (до 16 лет);
- заболевания, передающиеся половым путем;
- хронические заболевания урогенитального тракта;
- вредные привычки, в особенности активная форма курения.
Слабая форма патологии не имеет характерных клинических проявлений, чаще всего она выявляется в ходе планового осмотра у гинеколога или при скрининге рака шейки матки (в т.ч. тест Папаниколау). Плановый скрининг должен проводиться ежегодно женщинам после 30 лет, так как он позволяет диагностировать малейшие патологические изменения на ранней стадии течения.
Что такое умеренная дисплазия шейки матки?
Умеренная дисплазия шейки матки – это стадия заболевания, при которой уже могут появляться патологические признаки, однако они не являются характерными и часто свидетельствуют о других патологиях репродуктивной системы (вагинит, кандидоз и др.).
Также, как и CIN 1, CIN 2 достоверно определяется исключительно в ходе клинических исследований.
Наиболее распространенными методами диагностического поиска при дисплазии II являются:
- кольпоскопия, позволяющая при многократном увеличении визуально оценить состояние эпителиального слоя шейки матки, выявить его дефекты и очаги патологии;
- цитологическое исследование мазка слизистой оболочки шейки матки (ПАП-тест, цитоморфология, онкоцитология и др), включающее забор материала с наружной и внутренней стороны шейки матки для дальнейшего их анализа;
- биопсия ткани, с помощью которой можно получить биоматериал для микроскопического исследования и определить наличие воспаления или атипичных изменений в ткани.
Своевременное обнаружение атипичных клеток в эпителиальной ткани шейки матки и квалифицированная медицинская помощь помогают в максимально быстрые сроки предотвратить распространение патологического процесса и возникновение осложнений заболевания. Согласно клиническим данным ВОЗ, в 16% случаях вторая стадия дисплазии прогрессирует в третью в течение двух лет и в 25% случаев в течение пяти лет.
Причины возникновения дисплазии шейки матки
Специалисты классифицируют причины развития заболевания, как внутренние, приобретенные и смешанные.
Наиболее распространенными внутренними причинами возникновения дисплазии шейки матки являются:
- наличие воспалительного процесса в органах репродуктивной системы;
- эндокринологические нарушения;
- иммунные расстройства.
Среди приобретенных причин, провоцирующих дисплазию шейки матки, выделяют:
- венерические заболевания (хламидиоз, гонорея и др.);
- длительное применение иммуносупрессоров;
- механические травмы шейки матки (инвазивные гинекологические процедуры, включая аборты и частые роды) и др.
Однако, основная причина возникновения патологии – это онкогенный подтип вируса папилломы человека (ВПЧ-16 и ВПЧ-18), они являются возбудителями дисплазии в 98% случаев. Наличие данного вируса в организме женщины не гарантирует возникновение заболевания, но в случае иммунного сбоя, многократно повышает его вероятность.
Также факторами риска развития патологии признаны активное и пассивное курение, длительное применение внутриматочных контрацептивов, дефицит витаминов А, С, бета-каротина в рационе питания и генетическая предрасположенность.
Как выглядит дисплазия шейки матки?
Дисплазия шейки матки включает в себя патологические изменения в слизистой ткани, при этом наблюдается избыточное разрастание эпителиальных клеток вследствие нарушения процесса их отмирания. Структура клеток приобретает несвойственные признаки: увеличение размера, окраса и формы ядра, патологическое деление клеток (патомитоз).
Внешние клинические проявления заболевания во многом зависят от стадии дисплазии.
Так, стадия CIN 2 чаще всего протекает бессимптомно, но в случае, если причиной дисплазии служит инфекционный агент могут появляться следующие признаки:
- выделения из влагалища белого цвета с неприятным запахом;
- остроконечные кондиломы в паховой и околоанальной областях;
- кровянистые выделения после секса, спринцевания или осмотра гинеколога;
- тянущая боль, зуд или жжение в промежности.
Нередко дискомфортные и болевые ощущения усиливаются при резкой смене позы тела, при повышенной физической нагрузке. Боль возникает внезапно, протекает остро и самостоятельно проходит.
Поскольку данные признаки могут указывать и на другие нарушения здоровья урогенитального тракта женщины (цервицит, кольпит, вагинит и др.), их появление является индикатором необходимости посещения врача.
Чем опасна дисплазия шейки матки?
Наивысшую опасность при дисплазии шейки матки представляет её склонность к злокачественному перерождению. Патологически измененный эпителий является основой тела опухоли и последующего метастазирования (вторичные опухоли).
Также при дисплазии могут возникать следующие осложнения:
- формирование рубцов на слизистой ткани;
- кровотечение;
- присоединение вторичной инфекции;
- снижение иммунитета и др.
Можно ли беременность при дисплазии шейки матки?
Возможность и нормальное течение беременности при дисплазии шейки матки во многом зависит от стадии заболевания, причины его развития и текущего состояния здоровья пациентки.
Наличие патологии слабой стадии не является противопоказанием к планированию беременности, однако в этом случае женщина должна находится под повышенным контролем врача.
Дисплазия умеренной и тяжелой стадии требует обязательного лечения и наблюдения у онкогинеколога, поэтому гестация рекомендуется не ранее, чем через полгода после терапии.
Гормональные изменения во время беременности могут спровоцировать прогрессирование дисплазии шейки матки, однако до родов лечение заболевания не проводится, так как травмирование шейки матки может вызвать осложнения (преждевременные роды, рубцевание ткани и др.).
Как вылечить дисплазию шейки матки народными средствами?
Терапия заболевания с помощью средств народной медицины возможна лишь после тщательного обследования гинеколога и только на ранней стадии течения. Самолечение и неконтролируемое применение народных средств могут значительно усугубить патологию и привести к серьезным нарушениям здоровья. Растительные экстракты, травяные сборы содержат в себе биологически активные вещества, способные вызвать ожог слизистой, нарушение локального микробиома.
Мы настоятельно рекомендуем обратиться за квалифицированной помощью к врачу и строго соблюдать все его предписания.
Кто лечит дисплазию шейки матки?
Лечением дисплазии шейки матки занимается гинеколог или онкогинеколог. Нередко, при наличии сопутствующих нарушений, может понадобиться консультация врачей смежных специальностей: уролога, инфекциониста или эндокринолога.
Сколько времени лечится дисплазия шейки матки?
Длительность курса терапии дисплазии шейки матки зависит от стадии заболевания и от состояния здоровья женщины. Наличие инфекционных патологий или эндокринных нарушений требуют обязательного устранения, поскольку нередко становятся причиной изменения структуры эпителия органа.
Тип и состав терапии определяется врачом, исходя их данных клинического обследования, что также предопределяет время, необходимое для выздоровления.
Согласно современным нормативам и протоколам, период лечения дисплазии шейки матки медикаментозным (противовоспалительные, противовирусные, гормональные препараты) способом занимает несколько месяцев, при условии, что пациентка выполняет все предписания врача. Удаление измененных тканей предполагает более быстрый терапевтический эффект, однако требуется некоторое время на восстановление после процедуры (процесс заживления после операции длится до 6 месяцев).
В гинекологии успешно применяются, как хирургические, так и консервативные методы терапии дисплазии: радио- и химическая коагуляция, воздействие на очаг патологии лазером или электротоком, лазерная терапия.
Обычно после проведенного лечения выполняется цитологический и эндоскопический контроль, и в течение двух лет женщине необходимо каждые три месяца сдавать мазок на анализ, поскольку рецидив патологии наблюдается в 10% случаев.
Почему возвращается дисплазия шейки матки?
Основной причиной высокой вероятности рецидива патологии, является постоянное наличие папиллома-вирусной инфекции в организме. На сегодняшний день в медицине не существует методов эффективного устранения ВПЧ, и снижение защитных сил иммунитета может привести к повторному возникновению атипичных клеток в эпителии шейки матки. Также значимыми факторами риска рецидива заболевания после лечения служат: избыточная масса тела, курение и несбалансированное питание.
Дисплазия шейки матки означает неупорядоченный рост клеток на поверхности или в канале матки. Главная опасность этого заболевания в том, что если его своевременно не лечить, оно может перерасти в рак шейки матки.
Различают дисплазию плоского эпителия и дисплазию цилиндрического эпителия шейки матки. Дисплазия цилиндрического эпителия шейки развивается в цервикальном канале. Чаще всего причиной стают гормональные нарушение, вызванные повышенным уровнем эстрогена и прогестерона, как внутреннего, так и внешнего происхождения.
Симптомы заболевания
Характерной особенностью этой патологии и ее главной опасностью является то, что заболевание протекает практически бессимптомно. Пациентка может и не догадываться о развитии дисплазии эпителия шейки матки. Симптомы могут появляться тогда, когда есть воспаление.
1. Изменение влагалищных выделений
В этом случае женщина может заменить, что консистенция и количество выделений изменилось. Могут также добавиться зуд и чувство жжения.
2. Кровянистые выделения
При травмировании шейки матки (тампоны, во время полового акта) могут появиться выделения в виде крови или сукровицы. При дисплазии не повышается температура тела. Какие-либо изменения самочувствия, дискомфорт могут проявляться очень редко, один раз на сто случаев.
Причины появления заболевания
Выделяют несколько причин возникновения дисплазии. Так, дисплазию могут вызывать внутренние факторы, вызванные гормональными нарушениями, ослаблением иммунитета, и внешние факторы: инфекции и вирусы.
Особую опасность представляет вирус папилломы (ВПЧ — штамм с высокой онкогенной активностью). В 95% случаев при диагнозе “дисплазия эпителия шейки матки” результат на наличие вируса папилломы будет положительным. Именно он и вызывает воспаление. Среди других причин заболевания можно назвать:
• использование гормональных противозачаточных средств (особенно таблеток) на протяжении длительного времени
•вредные привычки, которые ослабляют иммунитет (алкоголь, никотин)
• раннее начало половой жизни у девушки (до 18-23 лет), так как до этого времени еще не сформированы все нужные функции слизистых оболочек
• травмирование шейки матки вследвтвие многократных родов или прерывания беременности
• несоблюдение правил личной гигиены
• беспорядочные половые связи..
Классификация заболевания
По классификации Всемирной организации здравоохранения выделяют три стадии дисплазии: легкая, умеренная и тяжелая. Слабая дисплазия эпителия шейки матки — это состояние, при котором сохраняется нормальное расположение поверхностного и промежуточного слоев.
При второй (умеренной) степени дисплазия поражает больше 50% эпителия. Тяжелая форма дисплазии характеризуется поражением большой части толщи эпителия. Исключение составляют несколько поверхностных слоев из зрелых клеток, которые сохраняют свое строение.
Дисплазия эпителия шейки матки — лечение
В лечении дисплазии применяется комплексный подход. Суть лечения состоит в устранении процесса воспаления, лечении инфекции, нормализации гормонального фона и восстановлении нормальной микрофлоры влагалища. Применяются следующие методы лечения:
1. Диатермокоагуляция В этом случае дисплазия прижигается электрическим током. Также используют другую разновидность — диатермоконизацию, когда полностью удаляют ткань
2. Криодеструкция При использовании этого метода ткань на участке дисплазии разрушают с помощью жидкого азота.
3. Радиоволновая хирургия Здесь на поражённый участок воздействуют током высокой частоты.
4. Химическая коагуляция
Применяется, если площадь дисплазии незначительна (до десяти-двенадцати мм в диаметре). При этом ткань обрабатывается специальным препаратом, солковагином. Как Вы видите, это непростое и опасное заболевание практически не имеет симптомов. Чтобы оградить себя от него, каждой женщине нужно задуматься о том, чтобы расстаться с вредными привычками, правильно и сбалансировано питаться и поддерживать высокий иммуниет, а также обследоваться у гинеколога два раза в год.
- КЛЮЧЕВЫЕ СЛОВА: предрак шейки матки, папиллома, дисплазия, Полиоксидоний
Онкологические заболевания женской половой сферы остаются одной из актуальных проблем современного здравоохранения. Постоянное увеличение количества заболевших репродуктивного возраста требует усовершенствования диагностических и лечебных методик.
Наиболее распространенной формой рака гинекологической локализации и одной из основных причин смертности женщин в возрасте 35–40 лет считается рак шейки матки. Последние десять лет заболеваемость им возросла более чем в 1,5 раза. Так, в 2014 г. выявлено 16 130 новых случаев. Средний возраст больных составил 52,2 года [1]. По данным Международного агентства по изучению рака, к 2020 г. число впервые выявленных случаев рака шейки матки в мире возрастет приблизительно на 40% [1–3]. В связи с этим крайне актуально своевременное выявление фоновых, особенно предраковых поражений шейки матки.
Дисплазия шейки матки (изменение нормального клеточного состава эпителия) подразделяется на легкую, умеренную и тяжелую. Последняя классифицируется как истинный предрак шейки матки [2, 3].
В качестве скрининга предраковых заболеваний и рака шейки матки используется цитологическое исследование мазков с влагалищной порции шейки матки и цервикального канала, признанное экономически доступным и информативным методом обследования женщин разных возрастных групп. Чувствительность метода достигает 80%, специфичность – 86–100%, что доказывает его эффективность при диагностике заболеваний шейки матки [4, 5].
В настоящее время для классификации цитологических изменений мазков шейки матки используется Бетесдская система (см. врезку NB ) [6].
Согласно рекомендациям Всемирной организации здравоохранения, скрининговое обследование пациенток на выявление предраковых заболеваний и рака шейки матки следует проводить в возрасте 25–65 лет с интервалом один год в течение двух лет, далее при отрицательных результатах один раз в три года [2, 3].
Прекращение скрининга возможно у женщин 70 лет и старше с интактной шейкой матки, которым проведено три и более зарегистрированных последовательных отрицательных цитологических исследования на протяжении последних десяти лет. В программу скрининга не включаются пациентки, не живущие половой жизнью и перенесшие в анамнезе тотальную гистерэктомию. Однако ни в одной стране мира на текущий момент в полном объеме не реализованы программы скрининга заболеваний шейки матки по ряду экономических и социальных причин [2].
Накопленные данные об эпидемиологии дисплазии и рака шейки матки позволяют утверждать, что эти заболевания напрямую связаны с воздействием на эпителий шейки матки вирусной инфекции [5, 7]. В структуре патогенеза дисплазии эпителия одним из основных факторов является инфицирование вирусом папилломы человека (ВПЧ) высокого онкогенного риска (16-й и 18-й типы). ДНК данного вируса выявляется в 50–80% гистологических образцов умеренной и тяжелой дисплазии шейки матки. В течение жизни большинство женщин инфицируются ВПЧ. Между тем носительство не является пожизненным: в 30% случаев происходит естественная элиминация ВПЧ из организма [8]. В Европе ВПЧ выявляется у 60–80% сексуально активных молодых женщин до 30 лет. Инфицированность популяции увеличивается с возрастом: пик приходится на 20–29 лет (40%). К 50 годам инфицированность снижается и впоследствии не превышает 5% [9].
Носительство ВПЧ не является обязательным условием злокачественного процесса, но риск диспластической трансформации эпителия шейки матки возрастает в несколько раз. Воздействие ВПЧ на базальный клеточный эпителий заключается во встраивании ДНК вируса в геном клеток, в результате чего формируются койлоциты, остроконечные кондиломы. В дальнейшем может наблюдаться длительная персистенция ВПЧ-ДНК в клетках с регрессией или развитием злокачественной трансформации элементов эпителия [1, 2, 5].
В арсенале современного врача отсутствуют лекарственные препараты, избирательно воздействующие на ВПЧ-инфекцию [7]. Лечение направлено на устранение последствий носительства ВПЧ – удаление фоновых и предраковых новообразований шейки матки. Применение противовирусной и иммунокорригирующей терапии позволяет снизить риск рецидива диспластических процессов после оперативного лечения, поскольку вероятность элиминации вируса ВПЧ из организма увеличивается [7].
Одним из широко применяемых иммуномодуляторов признан препарат Полиоксидоний®. Благодаря прямому воздействию на фагоцитирующие клетки и естественные киллеры, активации лимфоидных клеток, находящихся в регионарных лимфатических узлах, а именно В-клеток, продуцирующих секреторный иммуноглобулин (Ig) A, Полиоксидоний® повышает резистентность организма к локальной и генерализованной инфекции. Кроме иммуномодулирующего воздействия Полиоксидоний® характеризуется выраженной детоксикационной и антиоксидантной активностью.
Таким образом, важны раннее выявление дисплазии шейки матки, выбор адекватного лечения, проведение противорецидивной терапии и дальнейшее наблюдение с целью минимизации риска трансформации в рак шейки матки.
В ходе исследования оценивали эффективность препарата Полиоксидоний при тяжелой дисплазии эпителия шейки матки на фоне инфицирования ВПЧ 16-го и 18-го типов в сочетании с конизацией шейки матки.
Материал и методы
Основную группу составили 24 пациентки с реализованной репродуктивной функцией и дисплазией эпителия шейки матки тяжелой степени на фоне носительства ВПЧ 16-го и 18-го типов, проходивших лечение в ГКБ № 40 г. Москвы в 2014 г. Средний возраст – 29,6 ± 5,2 года. В контрольную группу вошли 15 гинекологически и соматически здоровых женщин (средний возраст – 31,6 ± 3,1 года), прошедших скрининг на заболевания шейки матки.
У пациенток обеих групп методом полимеразной цепной реакции (ПЦР) определяли носительство ВПЧ 16-го и 18-го типов. Кроме того, обследование включало анализ мазка с влагалищной порции шейки матки и цервикального канала на онкоцитологию, а также проведение кольпоскопии.
Для верификации диагноза пациенткам основной группы были выполнены конизация шейки матки с выскабливанием слизистой оболочки цервикального канала с последующим гистологическим исследованием полученного материала. После морфологического подтверждения диагноза тяжелой дисплазии шейки матки пациентки получали иммуномодулирующую терапию. В послеоперационном периоде в качестве иммуномодулирующей терапии им назначали препарат Полиоксидоний® 12 мг в свечах ректально ежедневно в течение пяти дней, далее – через день. Общий курс – 15 свечей.
Эффективность лечения оценивали на основании результатов ПЦР-диагностики на выявление ДНК вируса ВПЧ 16-го и 18-го типов, бактериологического и цитологического исследования мазка, кольпоскопического контроля до начала лечения, через три, шесть, девять и 12 месяцев после его завершения. Для оценки состояния иммунной системы всем пациенткам выполняли клинический анализ крови (оценивали показатели лейкоцитов, гранулоцитов, лимфоцитов, моноцитов), а также иммунограмму (CD3, CD4, CD8, интерферон (ИФН) гамма, интерлейкины (ИЛ) 2 и 4, фактор некроза опухоли (ФНО) гамма, IgG, IgМ).
Персистенция в организме вирусной инфекции приводит к изменениям в иммунной системе. Подтверждение тому – показатели клинического анализа крови у пациенток основной группы.
Как видно из табл. 1, в группе пациенток с ВПЧ-носительством достоверно чаще наблюдались такие изменения клинического анализа крови, как лейкопения, моноцитопения, лимфопения, характерные для иммунного ответа на воздействие вирусной инфекции.
Через шесть месяцев после лечения в объеме хирургического вмешательства с последующим курсом препарата Полиоксидоний® наблюдалось полное восстановление основных показателей клинического анализа крови, что свидетельствовало об эффективном угнетении воздействия ВПЧ-инфекции на организм на фоне проведенной терапии.
Для более детальной оценки состояния иммунной системы в условиях ВПЧ-носительства и оценки эффективности проведенного лечения всем пациенткам основной группы была выполнена иммунограмма (CD3, CD4, CD8, CD4/CD8, ИФН-гамма, ИЛ-2, ИЛ-4, ФНО-гамма, IgG, IgМ). В таблице 2 приведены результаты иммунограммы до и через шесть месяцев после комплексного лечения тяжелой дисплазии шейки матки. До начала лечения наблюдалось статистически достоверное снижение уровней CD3, CD4, CD8, CD4/CD8, IgG, IgМ, ФНО-гамма. Через шесть месяцев после комплексного лечения зафиксирована нормализация показателей Т-клеточного иммунитета, что свидетельствовало о выраженном иммуномодулирующем эффекте препарата Полиоксидоний®.
Всем пациенткам основной группы проводили контроль мазков на онкоцитологию с целью выявления рецидива тяжелой дисплазии шейки матки через три и шесть месяцев после лечения. Не зарегистрировано ни одного случая рецидива.
Лечение истинного предрака шейки матки не только включает хирургическое вмешательство, но и требует коррекции иммунного статуса с целью повышения вероятности элиминации ВПЧ-инфекции из организма как одного из главных факторов диспластических процессов эпителия шейки матки. Нормализация иммунного ответа способствует снижению вероятности рецидива и злокачественной трансформации на фоне ВПЧ-носительства.
Читайте также:



