Диф диагностика вирусного и бактериального конъюнктивитов
Бактериальный конъюнктивит: диагностика и лечение
Boston Eye Associates, Chestnut Hill, MA
Бактериальные инфекции конъюнктивы вызываются различными возбудителями и являются, за редким исключением (S.aureus, Proteus, Moraxella), доброкачественными по течению заболеваниями. Быстрый эффект от терапии, по-видимому, связан с тем, что даже при местном применении создаётся высокая концентрация антибиотика на поверхности глаза.
Предпочтительными для использования являются бактерицидные антибиотики (особенно у пациентов с иммунодефицитными состояниями). У взрослых пациентов в дневное время рекомендуется применять препараты в виде глазных капель, так как мази снижают остроту зрения. Перед сном предпочтительнее применять антибиотики на мазевой основе, так как при этом повышается время контакта препарата с поверхностью глаза.
Защитные факторы и факторы риска
Конъюнктива обладает высокой резистентностью к инфекциям. Слёзная жидкость, которая обладает антибактериальной активностью за счёт содержания иммуноглобулинов, компонентов комплемента, лактоферрина, лизоцима и бета-лизина, в сочетании с функцией век механически снижает количество бактерий на поверхности глаза. Травма или иное поражение глаза провоцируют выход макрофагов и полиморфно-ядерных нейтрофилов из сосудов конъюнктивы в слёзную жидкость. В сочетании с относительно низкой температурой поверхности глаза и адгезивными свойствами слизистой оболочки, лимитируют острую инфекцию.
Края век и, в меньшей степени, поверхность конъюнктивы могут быть колонизированы различными микроорганизмами. В состав микрофлоры входят стафилококки (>60%, в основном Staphylococcus epidermidis), дифтероиды, пропионибактерии. К местным факторам риска относятся травматические повреждения, наличие инородных тел, некоторые кожные заболевания (многоформная эритема) и инфекции слёзных протоков.
Одним из осложнений конъюнктивита, ведущих к тяжёлым последствиям с возможной потерей зрения, является кератит. При этом факторами риска считаются длительное нахождение век в закрытом состоянии, ношение мягких контактных линз, травматические повреждения эпителия роговицы. Вследствие опасности возникновения кератита большое значение приобретает профилактическое местное применение антибиотиков.
Клиническая картина
Вирусный конъюнктивит, вызванный аденовирусами, является наиболее часто встречаемой формой конъюнктивита. Необходимо установить этиологию конъюнктивита в каждом конкретном случае (Табл. 1), для решения вопроса о применении антибиотиков. У врачей обычно не возникает проблем в выявлении наличия конъюнктивальной инъекции и гнойного отделяемого, однако определённые проблемы могут возникнуть при дифференциации лимфоидных фолликулов и сосочков. Ассоциированные с вирусной инфекцией лимфоидные фолликулы представляют собой возвышающиеся образования диаметром 1-2 мм и располагающиеся преимущественно на конъюнктиве нижнего века и в области нижнего конъюнктивального свода. Фолликулы так же могут наблюдаться при хламидийном (больше по размеру), токсических и Moraxella-конъюнктивитах. В отличие от фолликулов, сосочки выглядят как множественные микроскопические возвышения, не являются специфичными и более характерны для бактериальной инфекции.
Таблица 1. Дифференциальная диагностика бактериального и вирусного конъюнктивита
| Критерий | Бактериальный конъюнктивит | Вирусный конъюнктивит |
|---|---|---|
| Конъюнктивальная инъекция | Выраженная | Минимальная |
| Экссудат | От умеренного до проффузного | Минимальный (обычно мононуклеарный) |
| Склеенность краёв век и ресниц | Да | Нет |
| Сосочки | Есть | Обычно нет |
| Фолликулы | Обычно нет | Есть |
| Эффект от АБ терапии | Да | Нет |
| Продолжительность заболевания при отсутствии лечения | Более нескольких недель | Несколько недель |
Характеристика отдельных форм бактериального конъюктивита
При молниеносной форме бактериального конъюнктивита клинические симптомы более выражены и прогрессируют быстрее, чем при острой форме. В этиологии молниеносной формы бактериального конъюнктивита главную роль играет Neisseria gonorrhoeae. Заболевание характеризуется отёком конъюнктивы и век, значительной конъюнктивальной инъекцией и обильным гнойным отделяемым. В типичных случаях инкубационный период составляет 1-3 дня. При гонококковом конъюнктивите у взрослых обычно имеется урогенитальная гонококковая инфекция, в то время как заражение новорожденных происходит при прохождении по родовым путям.
При молниеносном бактериальном конъюнктивите необходимо немедленное начало системной антибактериальной терапии в связи с высоким риском поражения роговицы. У взрослых пациентов препаратом выбора является цефтриаксон (1 г, однократно, в/м). В то же время, у новорожденных, кроме в/в или в/м однократного введения цефтриаксона (25-50 мг/кг), необходимо промывание глаз физиологическим раствором и, в связи с возможностью хламидийной ко-инфекции, назначение препаратов, активных в отношении Chlamydia trachomatis.
Применение 1% раствора нитрата серебра (AgNO3) является стандартным методом профилактики гонококкового конъюнктивита, промывание глаз физ. раствором сразу после закапывания раствора нитрата серебра не рекомендуется. Кроме того, с профилактической целю можно применять капли с эритромицином или 2,5% раствор повидон-иода. Однако, следует отметить, что при эквивалентной эффективности трёх вышеуказанных препаратов в отношении Neisseria gonorrhoeae, повидон-иод является самым активным в отношении Chlamydia trachomatis.
Таблица 2. Этиология бактериального конъюнктивита
| Молниеносный бактериальный конъюнктивит | |
|---|---|
| Neisseria gonorrhoeae Neisseria meningitidis | |
| Острый бактериальный конъюнктивит | |
| Взрослые: | Дети: |
| Staphylococcus aureus
Грам(+) анаэробные кокки: Haemophilus sp.: Грам(-) - редко | Haemophilus influenza
Анаэробы: Staphylococcus aureus |
Острый бактериальный конъюнктивит
Кроме быстрого нарастания клинической симптоматики, для острого бактериального конъюнктивита характерен слизисто-гнойный характер отделяемого и преимущественное поражение бульбарной конъюнктивы. Клиническая симптоматика, как правило, угасает через 10-14 дней, иногда даже без специфической терапии. Однако, при конъюнктивите, вызванном Staphylococcus aureus и Moraxella catarrhalis, процесс может приобрести хронический характер. Кроме того, стафилококки обладают способностью колонизировать края век и вызывать хронический блефарит. Основную роль в этиологии острого бактериального конъюнктивита играют грам(+) кокки (Табл. 2), однако, при наличии предшествующих поражений конъюнктивы, возрастает роль грам(-) микроорганизмов.
Пневмококковый конъюнктивит, как правило, склонен к самоизлечению и сопровождается субконъюнктивальными кровоизлияниями, как и конъюнктивит, вызванный Haemophilus influenzae (биогруппа aegyptius), эндемичный для тропических и субтропических регионов. Для конъюнктивита, вызванного Streptococcus pyogenes, характерно формирование псевдомембран на бульбарной конъюнктиве. Синегнойный конъюнктивит встречается редко, однако его опасность заключается в высоком риске инфицирования и перфорации роговицы, особенно при длительном использовании мягких контактных линз и при травматических поражениях роговицы.
Основное лечение острого бактериального конъюнктивита состоит в местном применении антибиотиков. Капли обычно применяются с интервалом 1-4 часа, мази - 4 раза в день. Лечение должно продолжаться до полного исчезновения клинических симптомов, обычно 10-14 дней. В настоящее время на смену аминогликозидам, использовавшимися в течение многих лет для местной терапии бактериального конъюнктивита (кроме стрептококкового и пневмококкового), пришли фторхинолоны. Однако отмечено возрастание резистентности к фторхинолонам, в связи с чем, их применение в офтальмологической практике следует ограничить только тяжёлыми деструктивными бактериальными поражениями. В настоящее время наиболее оправданным считается использование комбинации полимиксина-Б с триметопримом в виде капель и комбинации полимиксина-Б с бацитрацином в виде глазной мази. Системная антимикробная терапия редко используется при остром неосложнённом бактериальном конъюнктивите, за исключением гемофильного конъюнктивита у детей и при инфекции у всех возрастных групп Haemophilus influenzae биогруппы aegiptius, которая часто сопровождается развитием тяжёлых осложнений.
Хронический бактериальный конъюнктивит
Наиболее частым возбудителем хронического бактериального конъюнктивита является S.aureus. Роль S.epidermidis, представителя нормальной микрофлоры поверхности глаза, значительно ниже. Хронический стафилококковый конъюнктивит, часто сопровождаемый блефаритом, характеризуется медленным ответом на местную антибиотикотерапию. Глазная мазь с бацитрацином, после короткого периода более частого применения, может использоваться один раз в сутки перед сном в течение нескольких месяцев до достижения клинического выздоровления. Полученный путём разведения формы для парентерального применения 1% раствор ванкомицина может быть использован в качестве глазных капель для лечения инфекций, вызванных штаммами, резистентными к оксациллину/метициллину (MRSA).
Таблица 3. Местная антимикробная терапия бактериального конъюнктивита
раствор
раствор
раствор
раствор
раствор
раствор
5 мл / 0,3%
3,5 г / 0,3%
* могут быть использованы для лечения бактериального конъюнктивита, но имеют ограничения в клиническом применении
** категорически противопоказаны при вирусных, грибковых, туберкулёзных и хламидийных инфекциях.
Литература
- Soukiasian SH, Baum JL. In: Krachmer JH, Mannis MJ, Holland EJ, ads. Cornea, vol. 2. St. Louis, MO; 1997; 759-772.
- Perkins RE, Kundsin RB, Abrahamsen I, Leibowitz HM. J Clin Microbiol 1975; 1:147.
- Baum JL. In Tassman W, Jaeger E, eds. Duane’s Foundations of Clinical Ophthalmology. 1998 (in press).
- Haimovici T, Roussel TJ. Am J Ophthalmol 1989; 107:511-514.
- Centers for Diseases Control and Prevention. 1993 MMWR 42 (Suppl RR-14):47.
- Issenberg SJ, Apt L, Wood M. N Eng J Med 1995; 332:562.
- Brook I, Pettit TH, Martin WJ, Feingold SM. Ann Ophthalmol 1979; 11:389.
- Burns RP, Rhodes DH Jr. Arch Ophthalmol 1961; 65:517.
- Hwang DG, Biswell R, Holsdaw DS et al. Ophthalmology 1995; 102(9a):101.
- Brazilian Purpuric Study Group. Lancet 1987; 2:758.
- Mannis MJ. In Tasman W, Jaeger EA, eds. Foundations of Clinical Ophthalmology. 1990 JB Lippincott pp1-7.
- Fraunfelder F, Bagby G, Kelly D. Am J Ophthalmol 1982; 93:356.
- Ooishi M, Miyao M. Ophthalmologica 1997; 211(suppl 1): 15-24.
- Knauf HP, Silvany R, Southern PM Jr, Risser RC, Wilson SE. Cornea 1996; 15(1): 66-71.
Последнее обновление: 20.02.2004
Распространенность и классификация конъюнктивитов, общие представления о клинических симптомах
В Российской Федерации (РФ) с воспалительными заболеваниями глаз на амбулаторный прием обращаются в год до 16 миллионов больных. Это 40% от всех принятых пациентов с глазными болезнями в лечебно-профилактических учреждених и до 50% — от госпитализированных в стационары. При этом воспаления слизистой оболочки век и глазного яблока — конъюнктивы — составляют около трети (до 30%) всех глазных заболеваний и немногим более двух третей случаев всей воспалительной патологии (Южаков А.М., 1991; Ковалевский Е.И., 1995; Каспарова Е.А., 1998; Марченко Л.Н., 1998; Майчук Ю.Ф., 2000).
В Республике Башкортостан (РБ) в общей структуре офтальмологической заболеваемости на конъюнктивиты приходится около 13% или 145 человек на 10 000 ее населения. Среди конъюнктивитов преобладают воспалительные процессы бактериальной этиологии (52,7%), реже распространены аденовирусные конъюнктивиты (17,5%) и демодекозные блефароконъюнктивиты (2,2%). Прочие конъюнктивиты (аллергические и неясной этиологии) составляют 27,5%.
На распространенность конъюнктивитов могут влиять климатогеографические, экологические, производственные и социально-экономические факторы. Прежде всего климат оказывает влияние на распространенность демодекозных блефароконъюнктивитов, показатели которой в теплых климатических районах РБ выше, чем в более прохладных и холодных (Шаммасова Э.Р., 2001).
Также прослеживается влияние неблагоприятных экологических факторов на заболеваемость конъюнктивитами. Например, по нашим данным, в столице РБ г. Уфе отмечаются значительно более высокие показатели заболеваемости аллергическими конъюнктивитами (44,0 на 10 000 населения), чем в г. Агидель (10,0 на 10 000 населения), где количество загрязняющих промышленных выбросов существенно меньше.
На заболеваемость конъюнктивитами влияют производственные факторы, причем характер и уровень их воздействия на слизистую глаза обусловлены конкретными факторами производства каждого из предприятий. Интересно, что пики подъема заболеваемости конъюнктивитом в РБ в начале экономических реформ 90-х годов совпадали с изменением основных статистических данных индикаторов уровня жизни населения (наибольшим числом официально зарегистрированных безработных в республике, долей населения с доходами ниже прожиточного уровня и др.), что свидетельствует и о влиянии социально-экономических факторов.
Вместе с тем имеется и ряд общих закономерностей роста заболеваемости конъюнктивитами. Наиболее высокие показатели обращаемости больных конъюнктивитами приходились на ранний детский и пожилой возраст, самые низкие наблюдались в возрасте от 20 до 40 лет. Показатели заболеваемости конъюнктивитами не зависели от пола пациента. В сельской местности данный показатель, как правило, ниже, чем в городах.
Загрязненный воздух, пыль, задымление, плохо проветриваемые помещения, напряженная зрительная работа при плохом освещении, не корригированные очками оптические недостатки глаза, особенно астигматизм и гиперметропия, заболевания носа и горла, болезни желудочно-кишечного тракта, нарушения обмена веществ, алкоголизм также способствуют развитию конъюнктивита.
В зависимости от этиологических факторов и особенностей клинической картины Е.И. Ковалевский (1995) выделил следующие конъюнктивиты:
1) бактериальные: стафилококковый, пневмококковый, острый эпидемический, ангулярный, стрептококковый, бленнорея, дифтерия глаз, хламидийный и конъюнктивит, вызываемый другими бактериями;
2) аллергические: инфекционно-аллергические, токсико-аллергические, весенний катар;
3) вирусные: аденофарингоконъюнктивальная лихорадка; эпидемический фолликулярный кератоконъюнктивит, герпетический, коревой, оспенный и конъюнктивит, вызываемый другими вирусами.
В классификации Г.И. Должич (2000) конъюнктивиты подразделяются по характеру воспаления (острые и хронические) и повреждающего агента (инфекционные, физические и химические, аутоиммунные). Конъюнктивиты также делятся на катаральные, серозные, слизисто-гнойные, псевдомембранозные и мембранозные.
Существует классификация Т.И. Ерошевского и А.А. Бочкаревой (1983), которые выделяют экзогенные и эндогенные конъюнктивиты.
1.Конъюнктивиты экзогенного происхождения:
а) острые и хронические конъюнктивиты инфекционной природы (вирусные, бактериальные, грибковые, паразитарные и др.);
б) конъюнктивиты, вызываемые вредными физическими и химическими факторами;
в) аллергические экзогенные конъюнктивиты.
- Конъюнктивиты эндогенного происхождения:
а) конъюнктивиты при общих заболеваниях;
б) аутоаллергические конъюнктивиты.
Общепризнано, что в этиологической структуре конъюнктивитов поражения глаз, обусловленные инфекционными агентами, занимают ведущие позиции, причем значительная роль принадлежит аденовирусам, хламидиям, стафилококку и грамотрицательной условно-патогенной флоре (синегнойная и кишечная палочки, протей).
С учетом разнообразия причин, обусловливающих развитие конъюнктивита, а также нередко смешанного инфицирования конъюнктивы, большое значение для дифференциальной диагностики приобретают сведения о клинических особенностях течения каждой из нозологических форм и результаты лабораторных исследований.
Отделяемое из конъюнктивальной полости может быть слизистого, слизисто-гнойного и гнойного характера. Комочки слизи, плавая по поверхности глаза, при мигательных движениях сбиваются со слезой и сальной смазкой края век в своего рода эмульсию, обнаруживаемую в виде пробочки в углах глаза или хлопьев в конъюнктивальной полости. При обильном гнойном отделяемом (например, при гонобленорее) оно вытекает из конъюнктивальной полости, ссыхается в желтоватые корки, склеивает ресницы и веки.
Не гнойное отделяемое характерно для вирусных и аллергических конъюнктивов, в частности, слизистое — для ВКК, гнойное — тяжело и остро протекающих бактериальных конъюнктивитов (БК), слизисто-гнойное — легких форм БК и хламидийного конъюнктивита (ХК). О хроническом конъюнктивите бактериальной этиологии легкой и средней степеней тяжести свидетельствуют гнойное бело-желтое отделяемое от слабо выраженного до умеренного, наличие сосочков конъюнктивы, блефарита и краевых инфильтратов роговицы, сопутствующего дакриоцистита, изоляция Staph. epidermidis, Strep. pneumoniae и Haemophilus influenzae (у детей).
Псевдомембранные пленки образуются при тяжело протекающей аденовирусной и гонококковой инфекциях, сидроме Стивенса-Джонсона и др. Они легко удаляются и состоят из свернувшегося экссудата, прикрепленного к конъюнктиве. Напротив, истинные пленки наблюдаются при инфекциях, вызванных Strep. pyogenes, дифтерии. При их удалении возникает кровотечение.
Субконъюнктивальные кровоизлияния и отек слизистой вплоть до хемоза обычно наблюдаются при острых, чаще вирусных конъюнктивитах, но могут быть и при некоторых бактериальных инфекциях, например, вызванных Strep. pneumoniae, H. aegyptius, а также при болезни Вегенера. Рубцевание конъюнктивы встречается при трахоме, пемфигоиде, атопическом конъюнктивите, иногда при хламидийном конъюнктивите, а также при длительном использовании некоторых лекарственных препаратов.
Фолликулы конъюнктивы, как правило, не являются специфическим симптомом определенного конъюнктивита, однако имеют гораздо большую диагностическую ценность, чем сосочки. Фолликулы — это множественные гладкие желтоватые бессосудистые возвышения слизистой оболочки век, диаметром от 0,5 до 4 мм, представляющие собой гиперплазию субконъюнктивальной лимфоидной ткани с сосудом на периферии. Появляются они при вирусных и хламидийных конъюнктивитах, синдроме Парино, токсических реакциях, гиперчувствительности к местной терапии и т.д. Их необходимо дифференцировать от сосочков, которые возникают при любом виде воспаления (преимущественно бактериального и аллергического генеза) и имеют вид возвышающихся гиперемированных участков полигональной формы, разделенных бледными каналами, с сосудом в центре.
Сосочки представляют собой диффузный инфильтрат воспалительных клеток, в составе которого находятся гиперпластический конъюнктивальный эпителий, лимфоциты, плазматические клетки и эозинофилы. Образуются они только в области пальпебральной и бульбарной (у лимба) конъюнктивы и обнаруживаются при хроническом блефарите, аллергическом конъюнктивите (АК), весеннем кератоконъюнктивите (ВКК), бактериальном конъюнктивите (БК), а также конъюнктивитах при ношении контактных линз.
Следует обратить внимание на фолликулез конъюнктивы (folliculosis conjunctivae), часто ошибочно принимаемый за фолликулярный конъюнктивит. Фолликулы при фолликулезе имеют вид бледно-розовых, полупросвечивающих, величиной с горошину равных образований, расположенных в поверхностных слоях неинфильтрированной слизистой переходной складки нижнего века на фоне неизмененной остальной конъюнктивы. Наблюдаются они чаще у наружного угла переходной складки нижнего века или по всей ее длине параллельными рядами. Напротив, при фолликулярном конъюнктивите на фоне инфильтрации конъюнктивы имеются фолликулы разной величины, расположеные глубоко, тогда как при фолликулезе они наблюдаются поверхностно и преимущественно в области нижней переходной складки, иногда сливаясь в виде валика.
Лимфоаденопатия околоушных и подчелюстных узлов часто определяется при вирусных, хламидийном и гонококковом конъюнктивитах, синдроме Парино и т.д. Другие клинические симптомы также могут быть характерными для определенных видов конъюнктивитов. Так, при ХК и трахоме со стороны роговицы наблюдаются нити слущенного эпителия на роговице, при роговично-конъюнктивальном ксерозе (РКК) — паннус.
В целом по совокупности характерных клинических симптомов постановка диагноза конъюнктивита не вызывает затруднений в случае острого его течения, тогда как хронические конъюнктивиты отличаются стертой клинической картиной и требуют дополнительных лабораторных исследований.
Страницы: 1 2 3 4 5 6 7 8 9 10

Л.А. Палатная отметила тенденцию к повышению частоты инфекционной патологии органа зрения у педиатрических пациентов.
– В последние годы среди детей наблюдается увеличение распространенности инфекционной офтальмопатологии, ассоциированной с синдромом красного глаза и нередко приводящей к резкому снижению зрения или слепоте.
Синдром красного глаза – это не самостоятельный диагноз, а комплекс симптомов, который сопровождает многие заболевания: конъюнктивиты, заболевания век, инородные тела и травмы глаз, увеиты, бактериальные, вирусные и аллергические инфекции, синдром сухого глаза и др. Однако воспалительные заболевания остаются наиболее распространенными.
В структуре воспалительных заболеваний органа зрения доля конъюнктивитов достигает 66,7%. Блефариты (23,3%), воспалительные поражения роговицы (4,2%), внутренних оболочек глаза (увеиты, хориоретиниты, невриты; 5,8%) встречаются реже, однако именно эти заболевания являются частой причиной снижения зрения и слепоты (Ю.Ф. Майчук, 2003).
По характеру течения конъюнктивит принято классифицировать на острый и хронический, а также на инфекционный и неинфекционный в зависимости от причинного фактора. Инфекционные, в свою очередь, подразделяют на бактериальные, вирусные, хламидийные, грибковые, паразитарные. Среди неинфекционных конъюнктивитов выделяют аллергические и конъюнктивиты при общих заболеваниях.
Бактериальный конъюнктивит – одно из наиболее распространенных инфекционных заболеваний глаза.
У взрослых оно чаще всего вызвано Staphylococcus aureus, Staphylococcus epidermidis, Streptococcus pneumoniae, Moraxella catarrhalis. У детей возбудителем бактериального конъюнктивита в 40-50% случаев является Haemophilus influenzaе, реже Staphylococcus aureus, Staphylococcus epidermidis, Streptococcus pneumoniaе, Moraxella catarrhalis. У новорожденных этиологическая структура несколько отличается: на первое место выходят Streptococcus pneumoniae, Escherichia coli, Haemophilus influenzae, Neisseria gonorrhoeae, Chlamydia trachomatis.
Клиническая картина бактериальных конъюнктивитов хорошо знакома практическим врачам. Чаще болеют дети дошкольного возраста, как правило, процесс распространяется на оба глаза, но возможно и одностороннее поражение. Заболевание сопровождается жжением, ощущением инородного тела в глазу, слизисто-гнойным или гнойным отделяемым и образованием корочек по краю век.
Пациенты также жалуются на светобоязнь, слезотечение, боль в глазу, покраснение глаз, иногда – на зуд. Бактериальные конъюнктивиты у детей нередко сочетаются со средним отитом. Острый бактериальный конъюнктивит характеризуется крайне быстрым или одновременным вовлечением в патологический процесс второго глаза.
Особую группу заболеваний составляют конъюнктивиты и дакриоциститы новорожденных. В этих случаях имеет место склонность к генерализации инфекционного процесса (в связи с особенностями иммунитета организма новорожденного) и рецидивирующему течению.
Так, гонобленнорея, как правило, приводит к воспалению не только конъюнктивы, но и к поражению роговицы с образованием язв; при этом в патологический процесс вовлекаются оба глаза.
В свою очередь, хламидийный конъюнктивит встречается не только у детей раннего возраста. Это заболевание характеризуется подострым или хроническим началом, поражение преимущественно носит односторонний характер, отмечаются папиллярная гипертрофия в нижнем своде, регионарная лимфаденопатия и слизистое отделяемое. У пациентов с подобной клинической картиной обязательна консультация инфекциониста.
Современные принципы лечения бактериальных конъюнктивитов сводятся к механическому устранению возбудителей, использованию противовоспалительных средств и местных антибиотиков.
Последние необходимо назначить пациенту с бактериальным конъюнктивитом как можно раньше в адекватной (высокой) дозе. Одна из частых ошибок в терапии бактериальных конъюнктивитов – позднее назначение или отказ от местных антибиотиков.
Кроме того, пациенты часто самостоятельно избыточно используют топические кортикостероиды для уменьшения дискомфорта, применяют ≥3 препарата одновременно, на фоне значительного улучшения самочувствия самостоятельно отменяют антибактериальные средства уже на 2-3-й день терапии.

И.В. Деряпа продолжила тему через призму своей специальности.
– Как офтальмолог хочу подчеркнуть, что ошибочное избыточное назначение антисептиков является весьма распространенной проблемой. Местные антисептики не заменяют антибактериальных препаратов, а при распространенном процессе только отсрочивают выздоровление.
С целью механического удаления микробных клеток и отделяемого может быть использован любой нейтральный раствор, даже обыкновенная кипяченая вода. Если пациент получает лечение современным эффективным антибиотиком, дополнительного использования антисептиков в большинстве случаев не требуется.
Эти принципы показывают, сколь жесткие требования предъявляются к современным антибактериальным средствам. Оптимальный антибиотик для лечения бактериального конъюнктивита должен обладать широким спектром антибактериальной активности, иметь быстрый и стойкий эффект, простой и удобный режим дозирования. Кроме того, препарат выбора должен быть безопасным и разрешенным к применению как у взрослых, так и у детей.
Наиболее широким спектром антимикробной активности обладают фторхинолоны, которые эффективны в отношении большинства возбудителей бактериальных инфекций глаза.
Офлоксацин – один из фторхинолонов с наименьшим цитотоксическим действием. В лечении инфекций глаза высокой результативностью отличается препарат офлоксацина Флоксал, который выпускается в форме глазных капель 0,3% 5 мл и глазной мази 0,3% 3 г (рис.). Флоксал – бактерицидный антибиотик широкого спектра действия, который проникает в ткани глаза (в слезную пленку, роговицу, водянистую влагу) и хорошо переносится пациентами (M.S. Osato et al., 1989; A.G. Akkan et al., 1997; F. W. Jr. Price et al., 1997; S. Hanioglu-Kargi et al., 1998). При этом эффективная концентрация препарата в слезной пленке сохраняется более 10 ч (D.D. Tang-Liu et al., 1994).
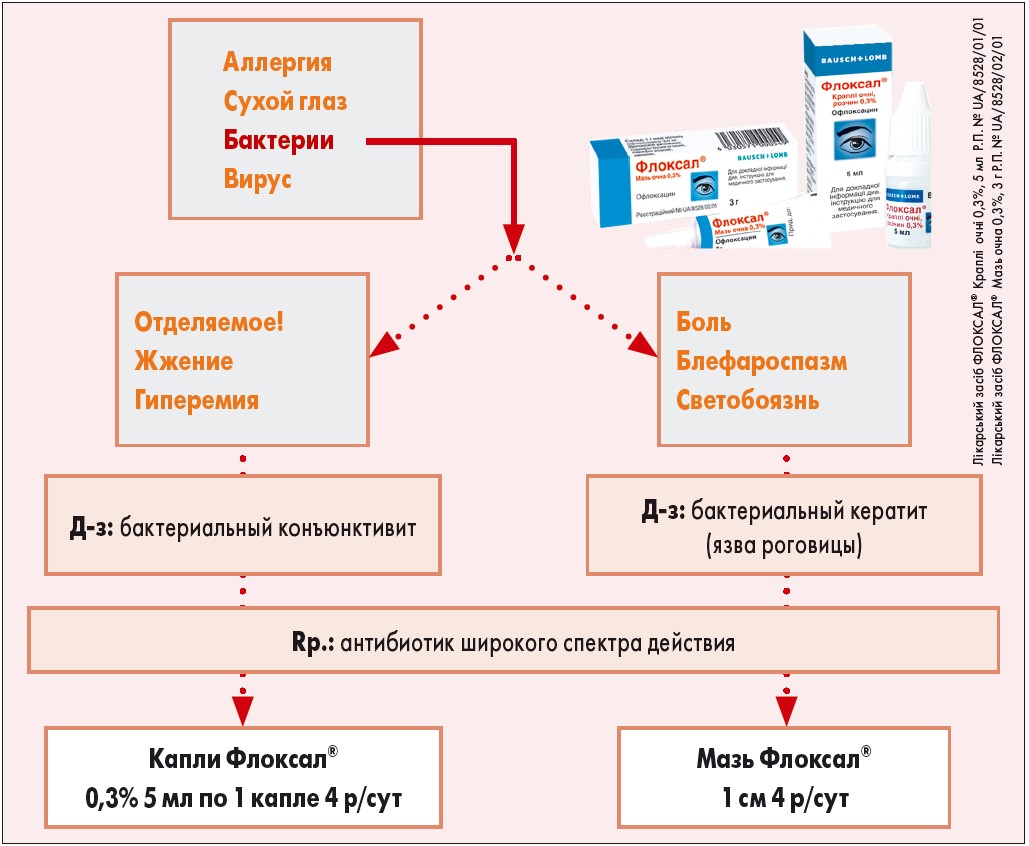
Рис. Препарат Флоксал ® в лечении бактериальных инфекций глаза
Проведенный мониторинг использования Флоксала у 132 пациентов детского возраста с бактериальным конъюнктивитом или блефароконъюнктивитом показал хорошую переносимость препарата: 99,2% врачей и 99,3% родителей/пациентов оценили эффективность данного препарата как хорошую и очень хорошую.
Флоксал хорошо переносился пациентами: 93,1% пациентов и их родителей соблюдали рекомендации врача касательно длительности лечения; 98,5% пациентов и их родителей придерживались указаний относительно кратности использования препарата.
В свою очередь, Л.А. Палатная отметила, что вирусные конъюнктивиты встречаются гораздо чаще бактериальных, причем верифицировать конкретный вирус достаточно сложно.
– Нередко к уже существующему вирусному процессу присоединяется бактериальная инфекция. Вирусные конъюнктивиты характеризуются острым или подострым началом, часто возникают на фоне вирусного заболевания или контакта с больным ОРВИ.
Вирусный конъюнктивит носит преимущественно односторонний характер, а через несколько дней развивается поражение второго глаза. Отделяемое, вначале скудное, слизистое, при присоединении бактериальной инфекции может приобретать гнойный характер.
К развитию конъюнктивита могут приводить аденовирусы, герпесвирусы, вирус контагиозного моллюска, энтеровирусы, вирусы кори и краснухи.
Аденовирусными конъюнктивитами болеют дети любого возраста: как дошкольники в организованных коллективах, где заболевание может встречаться в виде вспышек, так и школьники и подростки. Заболевание может сочетаться с гранулезным фарингитом, ринитом, шейным лимфаденитом и другими проявлениями респираторной вирусной инфекции. Вирусные конъюнктивиты высококонтагиозны, поэтому больной ребенок должен быть изолирован от детского коллектива.
Конъюнктивит – своеобразная визитная карточка аденовирусной инфекции. Он может протекать в нескольких клинических формах: катаральной, фолликулярной, пленчатой, а также в самой тяжелой форме – как аденовирусный кератоконъюнктивит. Ему присущи одно- или двустороннее поражение, гиперемия, слезотечение, субконъюнктивальные кровоизлияния, отек конъюнктивы с развитием негнойного фолликулярного конъюнктивита. Вовлечение роговицы в патологический процесс отмечается приблизительно у трети больных.
Как клиническая форма аденовирусной инфекции может наблюдаться фарингоконъюнктивальная лихорадка, для которой, помимо конъюнктивита, характерны гранулезный фарингит, выраженный катар верхних дыхательных путей, воспаление миндалин, переднешейная лимфаденопатия и высокая контагиозность.
Гораздо более тяжелое течение имеет эпидемический геморрагический конъюнктивит, который вызывают энтеровирусы ECHO и Коксаки. Это заболевание ассоциируется с острым началом, сильной болью, отеком век и конъюнктивы, периокулярной лимфаденопатией, геморрагиями конъюнктивы и иногда век.
В последние годы достаточно часто причиной конъюнктивитов у детей становятся вирусы герпеса. Чаще всего они вызывают поражение роговицы – кератиты, которые нередко приводят к быстрому снижению зрения. По современным данным, доля герпесвирусных заболеваний роговицы в некоторых странах превышает 80%.
В отсутствие лечения в инфекционный процесс вовлекаются более глубокие ткани глаза, что нередко приводит к инвалидности, а иногда и к полной потере зрения. После перенесенного кератита могут сохраняться помутнение роговицы, рубец.
Принято считать, что офтальмогерпес обусловливают преимущественно вирусы герпеса 1 типа. Это не так, поражать глаз могут также вирус герпеса 2 типа, вирус Эпштейна – Барр, опоясывающего герпеса, цитомегаловирус, вирус герпеса 6 типа. Герпетический конъюнктивит не имеет специфической картины, склонен к длительному течению и рецидивам. Отличить его от аденовирусного конъюнктивита достаточно сложно.
В зависимости от глубины поражения тканей глаза выделяют такие формы офтальмогерпеса:
- герпетический конъюнктивит;
- блефароконъюнктивит (образование герпетических пузырьков на веках или по линии роста ресниц, что сопровождается сильным слезотечением и резкой болью в глазу);
- кератит, кератоконъюнктивит (с образованием везикул на роговице);
- кератоиридоциклит (самая тяжелая форма офтальмогерпеса с поражением роговицы и вовлечением сосудов глаза).
Офтальмогерпес нередко сочетается с другими проявлениями герпетической инфекции (стоматитом, herpes labialis, везикулезными высыпаниями при ветрянке и опоясывающем лишае). Однако бывают случаи, когда поражение глаз является единственным клиническим проявлением герпетической инфекции.
Поскольку подобные инфекции сопряжены с угрозой длительных, редицивирующих процессов и снижения зрения, офтальмологам следует проявлять настороженность в отношении данных состояний.
И.В. Деряпа поддержала диалог, сделав акцент на общих принципах лечения вирусных конъюнктивитов.
– Основу терапевтической схемы составляет применение препаратов искусственной слезы, антигистаминных средств, противовирусных, местных антибактериальных препаратов для предупреждения суперинфекции, топических кортикостероидов.
У пациентов с герпесвирусной инфекцией показано не только местное лечение, но и системная специфическая противовирусная терапия, продолжительность которой может достигать 6 мес.
При герпесвирусной инфекции использование топических кортикостероидов должно быть ограничено. Правильно назначенное лечение позволяет избежать частых рецидивов и восстановить сниженную остроту зрения у ребенка.
В ряде случаев, когда местное лечение не дает эффекта или же он незначителен, необходима дифференциальная диагностика между вирусным и аллергическим конъюнктивитом. Различают сезонный аллергический конъюнктивит (поллинозный конъюнктивит), весенний кератоконъюнктивит (весенний катар), крупнопапиллярный конъюнктивит, атопический и медикаментозный конъюнктивит. Ведущий симптом аллергических конъюнктивитов – зуд глаза. Помимо зуда, у таких пациентов наблюдаются слезотечение, отек век, покраснение глаз, слизистое отделяемое из глаз, образование фолликулов и сосочков на конъюнктиве.
Для лечения аллергических конъюнктивитов используют топические кортикостероиды коротким курсом, антигистаминные препараты, стабилизаторы тучных клеток, слезозамещающие средства. При коррекции зрения с помощью мягких контактных линз следует временно отказаться от их ношения либо перейти на использование однодневных контактных линз.
В лечении как вирусных, так и аллергических конъюнктивитов эффективным методом устранения зуда и дискомфорта в глазах может быть использование охлаждающих масок и холодных компрессов. Альтернативой данному методу может быть применение охлажденных гелевых лубрикантов, которые быстро устраняют раздражение и зуд глаз, обеспечивают максимальное увлажнение и регенерацию.
Такими препаратами являются Видисик и Корнерегель (производитель Ваusch+Lomb). Видисик относится к препаратам, замещающим нативную слезную пленку. Гель Видисик содержит карбомер в качестве вязкой основы, благодаря чему препарат длительно сохраняется на поверхности роговицы и способствует восстановлению дисфункциональных слоев слезной пленки.
Корнерегель, кроме карбомера, содержит декспантенол, который дополнительно стимулирует процессы регенерации и ускоряет заживление поврежденных тканей, быстро устраняет боль и дискомфорт. Оба геля обладают уникальными коллоидными свойствами: при мигании гели, отличающиеся высокой вязкостью, переходят в жидкую фазу, а после наступления периода покоя их структура возвращается к исходной гелевой фазе.
Это позволяет препаратам длительно удерживаться на поверхности глаза, формируя своеобразную защитную линзу. Использование охлажденного Корнерегеля при вирусных и аллергических конъюнктивитах значительно облегчает состояние пациентов, уменьшая боль, зуд и раздражение глаз.
Подготовила Мария Маковецкая
Согласовано в печать 30.03.2018,
RAF FLO-UA1803-60-01.
СТАТТІ ЗА ТЕМОЮ Педіатрія
Дети дошкольного и младшего школьного возраста довольно часто страдают аденоидитами (Е.В. Борзов, 2002; Ю.В. Пронина и соавт., 2003). Это одно из наиболее распространенных заболеваний ротоглотки у детей. Аденоиды (аденоидные разрастания, аденоидные вегетации) – это патологическое увеличение (гиперплазия, гипертрофия) глоточной миндалины (ГМ). Аденоидит – это воспаление ГМ. Патология может быть острой или хронической.
21 лютого в Києві відбувся ІІ Міжнародний конгрес Pro/prebiotics, присвячений проблемі мікрофлори організму. Учасниками цієї масштабної події стали більше п’ятисот лікарів, для яких також проводилася онлайн-трансляція. Програма заходу була розділена на кілька секцій: акушерство та неонатологія, фармакологія та мікробіологія, педіатрія, алергологія та пульмонологія, гастроентерологія. .
Синдром сухого ока (ССО) – це так зване захворювання цивілізації, розвитку якого сприяють надбання науково-технічного прогресу (тривале користування персональними комп’ютерами, смартфонами), екологічні фактори тощо. Поширеність патології коливається в межах 5-33% (F. Stapleton et al., 2017). Припущення, що ССО є просто наслідком фізичної нестачі сліз, є хибним. Сьогодні існують переконливі докази, що в основі патогенезу ССО лежить запалення, яке призводить до секреції прозапальних цитокінів та активації імунної відповіді. .
Читайте также:
- Сколько людей в китае заразилась вирусом
- Грипп орви лечение детям таблетки
- Как на латинской цитомегаловирус
- С гепатитом с к кому врач инфекционист или гастроэнтеролог
- Классный час на тему что такое гепатит
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции

