Делают ли прививки от гриппа в других странах
Что такое грипп?
Сезонный грипп – это инфекционное заболевание дыхательных путей, вызываемое вирусом гриппа. Это не то же самое, что обычная простуда.
Грипп характеризуется внезапным началом лихорадки, кашлем (обычно сухим), головной болью, мышечными и суставными болями, тяжелым недомоганием (плохим самочувствием), болью в горле и насморком. Кашель может быть сильным и длится 2 недели или дольше.
Грипп не поддается лечению антибиотиками. Тяжелые случаи гриппа можно лечить противовирусными препаратами под наблюдением врача.
Лучшей защитой от гриппа является вакцинация.
Можно ли считать грипп серьезной патологией?
Большинство больных гриппом выздоравливают в течение недели без какой-либо медицинской помощи. Однако грипп может стать причиной тяжелого заболевания и даже смерти, особенно у людей в возрасте 65 лет и старше, детей младшего возраста, беременных женщин и людей с хроническими болезнями. Каждый год грипп уносит жизни многих людей из этих групп риска.
На глобальном уровне ежегодное число случаев смерти от респираторных заболеваний, связанных с сезонным гриппом, может доходить до 650 000, в том числе до 72 000 в Европейском регионе ВОЗ.
Какие группы населения подвергаются более высокому риску развития осложнений гриппа?
Когда грипп начинает распространяться каждую зиму, ВОЗ настоятельно рекомендует вакцинировать против этого заболевания определенные группы населения. К этим группам относятся следующие:
- беременные женщины;
- люди с хроническими заболеваниями сердца или легких, болезнями обмена веществ или болезнями почек, хроническими болезнями печени, хроническими неврологическими нарушениями или иммунодефицитными состояниями;
- люди старше установленного в стране возрастного рубежа независимо от других факторов риска (как правило, люди в возрасте 65 лет и старше);
- лица, проживающие в учреждениях по уходу за людьми пожилого возраста и
людьми с инвалидностью; - дети в возрасте 6-59 месяцев;
- работники здравоохранения, в том числе работающие в учреждениях по уходу за людьми пожилого возраста или людьми с инвалидностью.
Что можно сделать для защиты от гриппа?
Своевременная вакцинация является лучшим способом предотвращения или минимизации тяжелых осложнений гриппа.
Помимо вакцинации, всегда следует применять меры индивидуальной защиты. В число таких мер входят следующие:
- регулярно мойте руки и правильно их сушите после мытья;
- соблюдайте правила респираторной гигиены (при кашле или чихании прикрывайте рот и нос одноразовой салфеткой, которую следует затем выбросить с соблюдением необходимых мер предосторожности);
- при появлении недомогания, лихорадки или других симптомов гриппа больному нужно сразу же ограничить число контактов с другими людьми, чтобы предотвратить дальнейшее распространение вируса;
- избегайте тесных контактов с людьми, которые больны или могут быть больны гриппом;
- избегайте касаться руками глаз, носа и рт
Когда следует обращаться к врачу при подозрении на заболевание гриппом?
Заболевание гриппом, независимо от типа вируса, всегда связано с неприятными симптомами и ощущениями. Однако обычно грипп протекает в мягкой форме и большинство людей быстро выздоравливают. Люди с такими симптомами, как кашель, чихание, боль в горле, головная боль и небольшое повышение температуры, должны соблюдать домашний режим. Они также могут использовать обезболивающие средства и средства от насморка и заложенности носа или посетить местную аптеку, чтобы получить там соответствующие рекомендации.
Люди с тяжелыми или необычными симптомами и повышенным риском тяжелого заболевания (дети до 5 лет, люди в возрасте 65 лет и старше, беременные женщины и люди с уже существовавшим заболеванием) должны связаться со своим врачом, чтобы выяснить, нужно ли им начать противовирусное или другое лечение.
Когда и как часто следует делать прививки от гриппа?
Лучше всего сделать прививку до начала сезона гриппа. Кампании вакцинации против гриппа обычно проводятся в октябре, вскоре после того, как вакцина становится доступной. Защитные антитела против гриппа вырабатываются через 2 недели после вакцинации.
Однако никогда не поздно сделать прививку, если грипп продолжает циркулировать среди населения. Вакцинация повышает шансы на эффективную защиту от инфекции и может уменьшить тяжелые последствия заболевания гриппом.
Почему люди должны вакцинироваться каждую зиму?
Важно делать прививки от гриппа каждый год. Отчасти это объясняется тем, что вирусы гриппа постоянно меняются, вследствие чего каждый год могут циркулировать другие штаммы, а отчасти тем, что иммунитет от вакцинации против гриппа со временем снижается. Вакцины против сезонного гриппа обновляются каждый год, чтобы обеспечить максимально возможную защиту населения путем подбора такого состава вакцин, который бы наиболее соответствовал циркулирующим вирусам.
Почему вакцинация против гриппа не всегда предлагается и рекомендуется здоровым взрослым трудоспособного возраста?
ВОЗ рекомендует в первую очередь вакцинировать пожилых людей, детей младшего возраста, беременных женщин и людей с уже имеющимися заболеваниями, поскольку именно эти группы чаще всего страдают от серьезных осложнений гриппа. Однако, гриппом может заразиться любой человек и здоровые взрослые трудоспособного возраста также могут быть вакцинированы.
Что касается работников здравоохранения, то им ежегодно следует делать противогриппозную прививку, чтобы защитить себя и чтобы снизить риск инфицирования своих уязвимых пациентов вирусом гриппа.
Может ли противогриппозная вакцина вызвать грипп?
Нет, вакцины против гриппа безопасны и не вызывают грипп. Вы можете испытать реакцию на вакцинацию, но такая реакция не будет гриппом, а испытываемые вами симптомы будут мягче, чем при заболевании гриппом.
Даже вакцинированные люди могут заболеть гриппом. Это объясняется тем, что противогриппозная вакцина защищает не от всех вирусов гриппа, а только от тех типов вируса, циркуляция которых ожидается в данный сезон гриппа. Кроме того, индивидуальный иммунитет конкретного человека может сделать его более восприимчивым к определенному типу гриппа.
Однако вакцинация приносит пользу даже при заболевании гриппом, так как у привитых людей симптомы заболевания будут менее выраженными и, следовательно, менее опасными.
Являются ли безопасными вакцины против сезонного гриппа?
Вакцины против сезонного гриппа используются уже более 50 лет. Они были введены миллионам людей и имеют хорошие показатели безопасности.
Каждый год национальные органы регулирования лекарственных средств тщательно изучают каждую вакцину против гриппа перед ее лицензированием. Созданы системы мониторинга и расследования сообщений о любых побочных явлениях, возникших после прививки от гриппа.
От каких типов гриппа защищает вакцина?
Вирусы гриппа типов А и В циркулируют среди людей ежегодно. Трехвалентные вакцины против гриппа являются наиболее часто используемыми вакцинами в Европе в настоящее время. Трехвалентные вакцины – это вакцины, которые защищают людей от трех типов гриппа.
В феврале каждого года ВОЗ принимает решение о том, какие штаммы вируса гриппа должны быть включены в состав вакцины для северного полушария в следующем сезоне гриппа – обычно речь идет о 2 вирусах типа А и 1 вирусе типа В. Принимая такое решение, ВОЗ основывается на наилучших имеющихся данных о том, какие вирусы будут, по-видимому, циркулировать в очередной сезон гриппа.
В последние годы на рынке также появились четырехвалентные противогриппозные вакцины, защищающие от 2 вирусов типа А и 2 вирусов типа В.
Почему четырехвалентные вакцины доступны в некоторых странах, но не в других?
До настоящего времени трехвалентные вакцины были наиболее широко используемыми вакцинами в рамках Европы. Трехвалентные вакцины защищают от 3 вирусов гриппа – как правило, от 2 вирусов типа А и 1 вируса типа В. В настоящее время обсуждаются преимущества перехода на четырехвалентные вакцины, которые защищают от 2 вирусов типа А и 2 вирусов типа В.
Четырехвалентные вакцины стоят дороже, но исследования в некоторых странах показали, что они вполне могут быть экономически эффективными, если будут учтены все расходы сектора здравоохранения, связанные с гриппом. Однако экономические условия в разных странах различны.
Как определяется состав вакцины
ВОЗ ежегодно выносит рекомендацию о том, какие штаммы вируса следует включить в вакцину на основании прогноза о том, какие штаммы вируса будут циркулировать в предстоящем сезоне гриппа. Эта рекомендация основана на информации Глобальной системы эпиднадзора за гриппом и ответных мер – структуры, ответственной за мониторинг типов циркулирующих вирусов и быстрое выявление новых штаммов. При определении состава вакцины против гриппа ВОЗ также учитывает эффективность вакцин в предыдущие и текущие сезоны гриппа.
Как производят вакцины?
Для производства вакцин против гриппа чаще всего используются куриные эмбрионы. Этот способ производства вакцин против гриппа применяется уже более 70 лет. С помощью куриных эмбрионов изготовляют как инактивированные вакцины (с убитыми вирусами) – наиболее распространенную форму препарата, вводимого инъекционно – так и живые аттенуированные вакцины (с ослабленными вирусами) в виде назального спрея.
Сколько времени требуется для изготовления вакцины каждый год?
С того времени, когда ВОЗ опубликовала рекомендуемый состав противогриппозной вакцины для использования в предстоящем сезоне гриппа, для производства новой вакцины требуется 6 месяцев.
Как ВОЗ собирает данные о вирусах гриппа?
Функционирующая под эгидой ВОЗ Глобальная сеть эпиднадзора за гриппом осуществляет мониторинг циркулирующих вирусов гриппа и оперативно выявляет новые вирусы. Информацию о вирусах гриппа предоставляют национальные лаборатории по гриппу и другие организации здравоохранения.
Вирус гриппа A(H1N1) циркулирует в Европейском регионе ВОЗ. Означает ли это возвращение пандемического вируса 2009 года?
Вирус A(H1N1), который вызвал пандемию гриппа в 2009 году, продолжает циркулировать среди населения Европы и других регионов мира. Таким образом, в настоящее время он является сезонным вирусом человеческого гриппа.
В 2009 году мировое население имело лишь слабый иммунитет к вирусу A(H1N1), так как он был новым патогеном. Вирус A(H1N1) вызвал глобальную эпидемию в 2009 г. и стал причиной примерно 100 000-400 000 случаев смерти. В настоящее время этот вирус циркулирует как вирус сезонного гриппа. Вакцина против сезонного гриппа обеспечивает защиту от вируса А(H1N1).
Отличается ли сезонный вирус A(H1N1) от вируса A(H1N1), который стал причиной пандемии 2009 года?
В настоящее время вирус A(H1N1) циркулирует как сезонный вирус гриппа человека. Он существенно не изменился по сравнению с вирусом 2009 года, и нет никаких данных о том, что он стал более вредным. Вирус A(H1N1), ставший причиной пандемии 2009 года, продолжает вызывать спорадические случаи тяжелого заболевания у здоровых молодых людей, включая беременных женщин. Напротив, вирус A(H3N2) чаще вызывает случаи тяжелого заболевания и смерти среди пожилых людей.
Практические врачи должны знать об этом различии, чтобы они могли назначать раннее лечение противовирусным препаратом от гриппа (осельтамивиром) пациентам с тяжелыми респираторными симптомами. ВОЗ подготовила рекомендации для европейских практических врачей по лечению тяжелых осложнений гриппа.
Что такое свиной грипп?
Когда речь идет о гриппе человека, термин “свиной грипп” использовать не рекомендуется. В 2009 году для обозначения инфекций, вызванных вирусом гриппа A(H1N1), иногда использовался термин "свиной грипп" из-за того, что в начале пандемии гриппа 2009 года имели место случаи передачи вируса A(H1N1) от свиней к человеку. С тех пор вирус продолжает циркулировать по всему миру в качестве сезонного вируса человеческого гриппа. Поэтому термин "свиной грипп" в настоящее время является ошибочным и может ввести в заблуждение.
Как вирус гриппа распространяется по миру?
Грипп переносится из одного места в другое вместе с больными людьми, передаваясь от человека человеку преимущественно воздушно-капельным путем, иными словами, когда больной гриппом кашляет, чихает и дышит. В странах умеренного климата как северного, так и южного полушария сезон гриппа приходится на зимний период. В тропиках вирусы гриппа могут поражать людей круглый год.
В наш век международных путешествий люди могут заразиться гриппом и привезти его самолетом на родину даже вне обычного сезона гриппа.
Существует ли какая-либо закономерность в территориальном распространении вирусов гриппа, например, из южного полушария в северное или наоборот?
Преобладающий тип и подтип вируса гриппа, вызывающего вспышку заболевания, меняется ежегодно. Также ежегодно наблюдаются изменения таких параметров, как интенсивность заболеваемости гриппом и тяжесть течения болезни, эпидемиологическая динамика (какие группы населения пострадали и когда) и пути передачи гриппа.
Для лучшего понимания этих глобальных моделей передачи гриппа проводятся исследования. Однако каких-либо окончательных закономерностей пока не выявлено. Мы часто наблюдаем распространение гриппа по странам Европейского региона ВОЗ с запада на восток и с юга на север, но эта закономерность не является стабильной.
О каких ключевых характеристиках вспышек гриппа странам следует информировать другие страны и ВОЗ, чтобы помочь в прогнозировании эпидемиологической обстановки по гриппу в других странах и регионах мира?
При прогнозировании и прогнозном моделировании сезонного гриппа используются различные виды информации, включая следующие: еженедельные показатели заболеваемости и смертности; сроки, место и продолжительность вспышек; группы населения, наиболее подверженные риску заболеваемости и смертности; генетические и антигенные свойства циркулирующих вирусов гриппа.
Сбором таких данных регулярно занимаются национальные лаборатории общественного здравоохранения и системы эпиднадзора. Хорошей новостью является то, что в последние 10 лет значительно увеличилось число стран, которые регулярно обмениваются этими данными с ВОЗ. ВОЗ использует эту информацию, чтобы изучить эпидемиологическую ситуацию по гриппу на глобальном уровне, выбрать соответствующие вакцинные штаммы и стимулировать соответствующие исследования, в том числе относящиеся к эпидемиологическому прогнозированию.
Только в Европейском регионе 49 из 53 государств-членов регулярно сообщают в ВОЗ данные эпиднадзора в течение сезона гриппа.
Поделиться сообщением в
Внешние ссылки откроются в отдельном окне
Внешние ссылки откроются в отдельном окне
В прошлом веке вакцины спасли десятки миллионов жизней, однако сегодня эксперты во многих странах видят тенденцию к отказу от вакцинации.
Всемирная организация здравоохранения (ВОЗ) настолько обеспокоена этой ситуацией, что включила ее в список десяти главных угроз мировому здравоохранению в 2019 году.
Организация Wellcome Trust провела самое большое исследование отношения к вакцинации в мире, в котором приняли участие 140 тысяч человек в 142 странах.
Вы можете посмотреть, как в вашей стране относятся к вакцинации.
Чтобы увидеть этот контент, необходимо установить современный браузер с поддержкой JavaScript
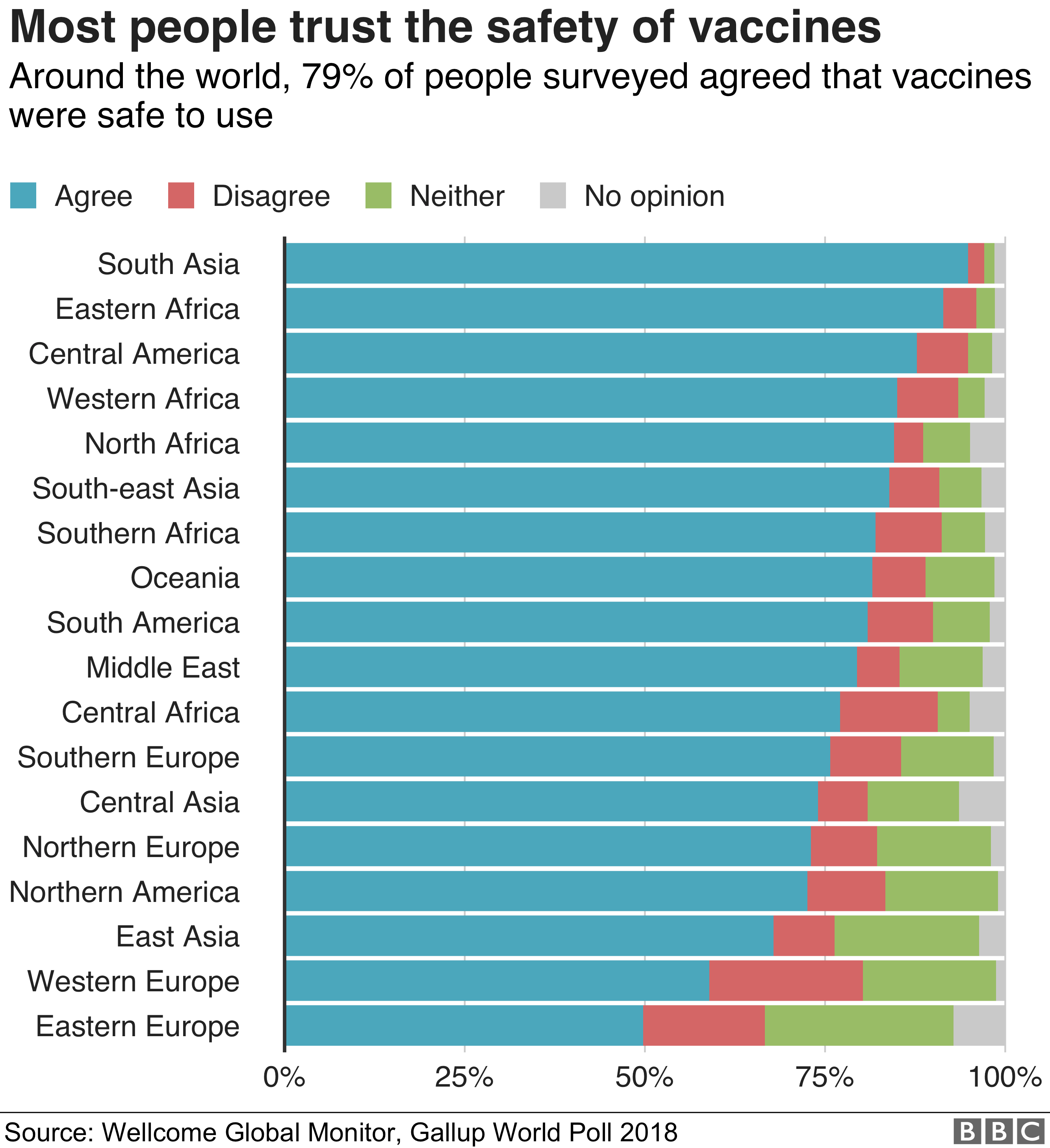
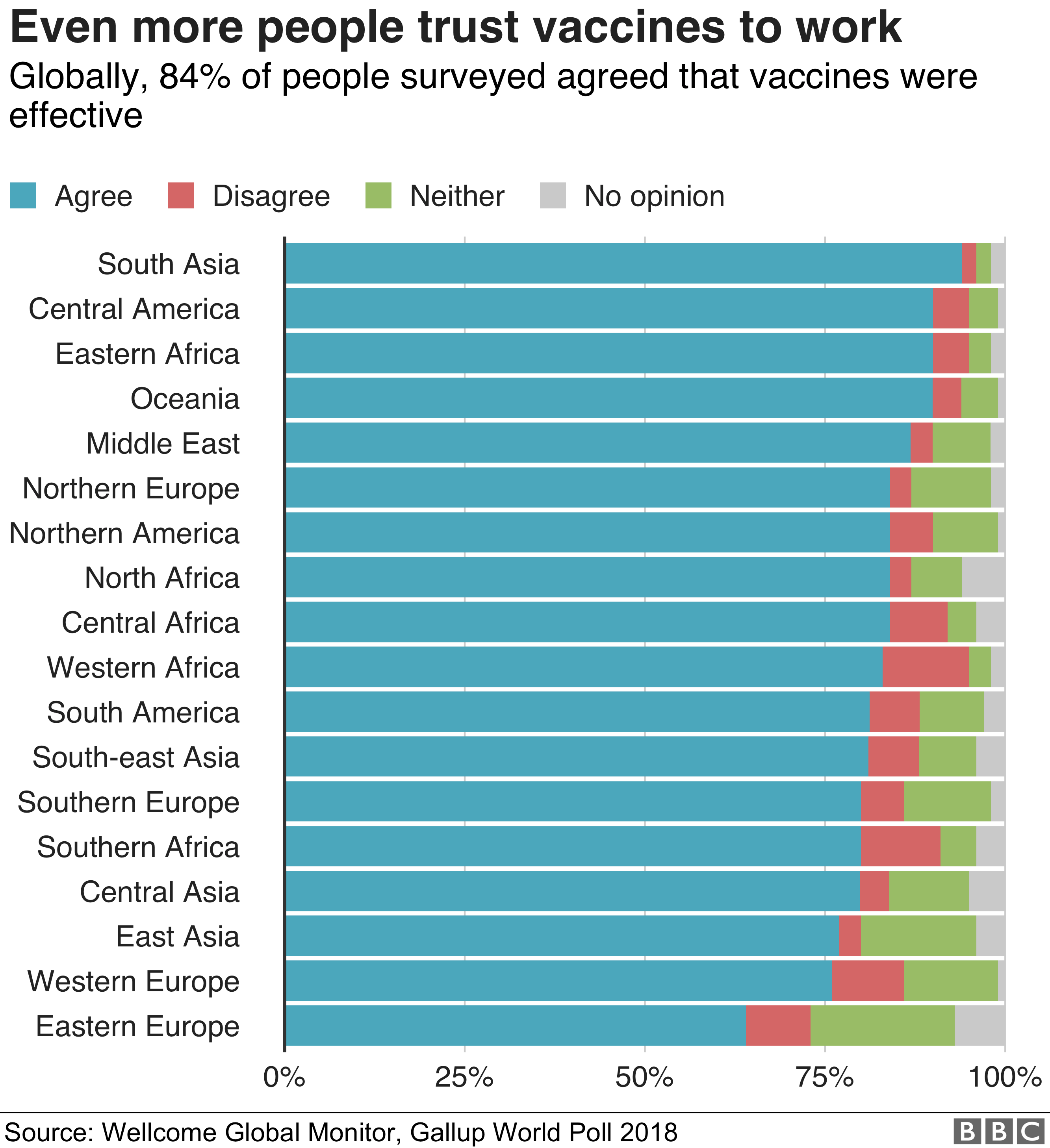
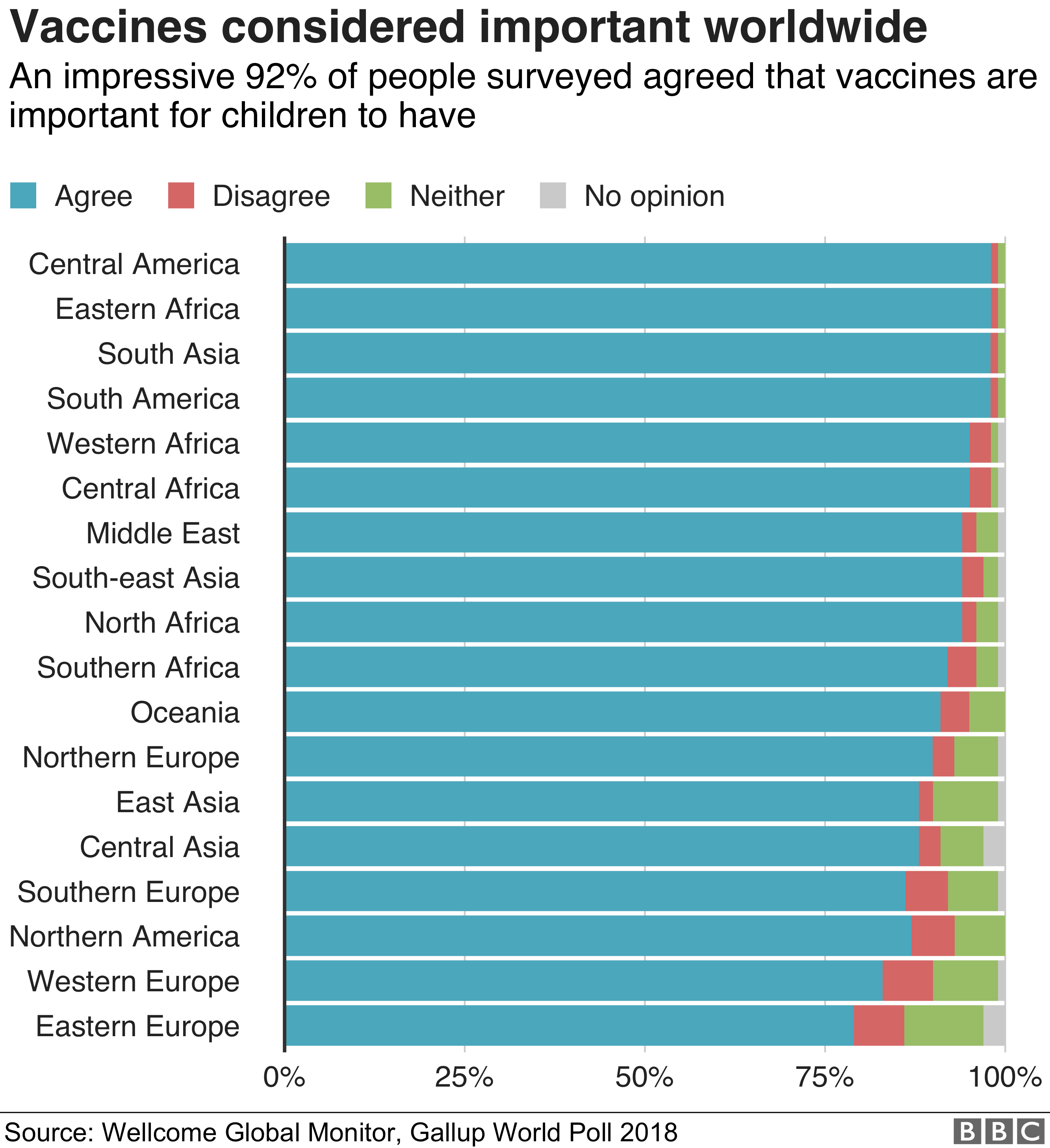
Доверяют ли прививкам в вашей стране?
Участникам опроса было предложено оценить, насколько они согласны со следующим заявлением
Данные округлялись и могут не складываться в 100%
Участникам исследования также было предложено ответить на вопросы на научные темы. После анализа ответов на пять ключевых вопросов был выявлен уровень доверия к науке – высокий, средний или низкий.
- Высокий
- Средний
- Низкий
- Мнение отсутствует
- Высокий
- Средний
- Низкий
- Мнение отсутствует
Источник: Wellcome Global Monitor, Gallup World Poll 2018
К сожалению, информация для этой страны отсутствует
Нет интернет-соединения. Пожалуйста, повторите попытку
Кто придумал вакцинацию?
До существования вакцин мир был гораздо опаснее, чем сегодня. Миллионы людей ежегодно умирали от болезней, которые можно было предотвратить.
Первую форму вакцинации придумали в Китае в X веке. Это была так называемая вариоляция - здоровому человеку специально вводили оспенные пузырьки, чтобы улучшить иммунитет.
Восемь веков спустя британский врач Эдвард Дженнер обратил внимание на то, что доярки часто заболевают коровьей оспой, однако крайне редко подхватывают смертельный вирус черной оспы.
Черная оспа была очень заразным инфекционным заболеванием, от которого умирало около трети заразившихся. Те, кому удавалось выжить, нередко оставались со шрамами на всю жизнь или слепли.
В 1796 году Дженнер провел эксперимент на восьмилетнем Джеймсе Филипсе.
Врач ввел пациенту штамм коровьей оспы, и вскоре у мальчика появились симптомы болезни.
Когда Филипс выздоровел, Дженнер привил ему вирус черной оспы, однако тот остался здоровым: коровья оспа укрепила его иммунитет.
В 1798 году были опубликованы результаты этого эксперимента и появилось слово "вакцина" (от латинского "vacca" - "корова").
Каковы главные успехи вакцинации?
Вакцины помогли значительно снизить вред от многих болезней за последнее столетие.
Около 2,6 млн человек ежегодно умирало от кори до тех пор, пока в 1960-е годы не появилась первая вакцина от этой болезни. По данным ВОЗ, с 2000 по 2017 год уровень смертности от кори в мире сократился на 80%.
Всего несколько десятилетий назад миллионы людей пали жертвами полиомиелита - заболевшим грозили паралич или смерть. Сегодня же эта болезнь практически исчезла.
Почему люди выступают против прививок?
Бунт против вакцинации начался практически сразу после появления современных вакцин.
Сначала скепсис людей объяснялся религиозными мотивами - многие думали, что вакцины нечисты, или возмущались, что их лишают права выбора.
В начале XIX века в Британии появились так называемые антивакцинные лиги, которые выступали за альтернативные меры лечения болезней - например, изоляцию пациентов.
В 1870-е годы группа противников вакцинации появилась и в США - это случилось после визита в страну британского активиста Уильяма Тебба.
Одной из ключевых фигур в новейшей истории антивакцинного движения стал лондонский врач Эндрю Уэйкфилд.
В 1998 году он опубликовал доклад, в котором ошибочно связал аутизм и болезни кишечника с вакциной MMR.
MMR - комбинированная вакцина против кори, эпидемического паротита (свинки) и краснухи, которую вводят детям.
Несмотря на то, что выводы Уэйкфилда были опровергнуты, а его имя удалено из медицинского регистра Британии, после его заявлений был зафиксирован массовый отказ от вакцинации детей.
Только в 2004 году число британских детей, привитых вакциной MMR, уменьшилось на 100 тысяч. Это привело к росту заболеваемости корью в стране.
Вопрос прививок также широко политизировался. Например, глава МВД Италии Маттео Сальвини заявлял, что относит себя к противникам вакцинации.
Президент США Дональд Трамп связывал вакцинацию с аутизмом, не приводя доказательств, однако недавно призвал родителей прививать своих детей.
Международное исследование отношения к прививкам показало, что в целом оно положительное, однако в Европе уровень доверия к вакцинам пока низкий - в первую очередь, во Франции.
Есть ли риски?
Вакцинирование значительной части населения помогает предотвратить распространение болезни, что, в свою очередь, защищает людей с плохим иммунитетом и тех, кто не может быть вакцинирован.
Это так называемый коллективный иммунитет. Если он нарушается, то возникают риски для многих людей.
Процент людей, которые должны быть привиты для поддержания коллективного иммунитета, различается в зависимости от болезни. Для кори он составляет 95%, а для менее заразного полиомиелита - более 80%.
В прошлом году члены ортодоксального еврейского сообщества в Бруклине распространяли листовки, ложно связывающие вакцины с аутизмом.
Это же сообщество оказалось в центре одной из крупнейших вспышек кори в США за последние десятилетия.
Главный врач Англии в прошлом году предупредил, что слишком много людей получают ложную информацию по поводу вакцин через соцсети. Американские ученые заявили, что интернет-боты из России якобы распространяли неверные сведения о вакцинах.
Пропорция детей в мире, принимающих рекомендованные вакцины, за последние несколько лет не изменилась и составляет 85%, свидетельствуют данные ВОЗ.
Эксперты организации говорят, что прививки по-прежнему предотвращают от двух до трех миллионов смертей каждый год.
Самая неблагоприятная ситуация с вакцинами наблюдается в странах, где происходят военные конфликты и где не развита система здравоохранения. Среди них - Афганистан, Ангола и Демократическая Республика Конго.
ВОЗ называет самоуспокоенность одной из ключевых проблем населения развивающихся стран - проще говоря, люди забыли про вред от болезней.
Скидки за гастарбайтеров и фирмы-призраки: как аферисты продают пропуска
#БУДЬДОМА онлайн-линия психологической помощи
Храм Софии опроверг данные о присутствии прихожан на службе
Москва - путь к Победе! 1941-1945
Врачи оценили методы Лукашенко в борьбе с коронавирусом
Почему баня опасна при борьбе с коронавирусом и другими болезнями
Русская Рапунцель объяснила, как избавиться от ранней седины
Заговор богачей, 5G и нетрадиционная любовь: самые абсурдные теории появления коронавируса
Шеф-повар раскрыл секрет приготовления самого вкусного кулича
Лера Кудрявцева потеряла ребенка
Агата Муцениеце рассказала, когда начнет искать новую любовь
13:08 ● 1 октября ●

— Детям же все равно нужно делать прививки. Есть список из 10–13 обязательных прививок, новорожденным обычно выдается книжечка, и мамы ходят в определенные сроки их делают. Дискуссий о том, нужны прививки или нет, не возникает — народ этим вопросом не задается. Плюс к тем обязательным прививкам, которые делаются по этой книжечке, есть необязательные. Но я не видел людей, которые их саботировали, — заявил Мозжечков.
По словам собеседника, 27 лет живущего в Японии, местные жители ежегодно делают прививки от гриппа.
— Прививки рекомендуются и японцам, и туристам, приезжающим сюда с ноября по апрель. Но это необязательно: это не означает, что вас без прививки куда-то не пустят. Наш российский турист может уколоться на всякий случай, потому что тут чихают и кашляют. Но не факт, что это поможет, потому что грипп хитрый — меняется каждый год, — уточнил собеседник.
Мозжечков добавил, что как таковой рекламы прививочной кампании в Токио он не видел, однако, по его словам, японцы знают о вакцинации.
— Если вы работаете на важной работе и не хотите проваляться дома неделю, лучше пойти и сделать, — сообщил Мозжечков, отметив, что у него трое детей и вакцинацию проходят те члены его семьи, которым предстоят экзамены. В Японии вакцинацию можно сделать платно в районной или частной больнице, но это контролируется общей системой.
— Сделать прививку стоит порядка 30 долларов, но есть места, где такую же можно сделать и за 50 долларов, — подытожил Мозжечков.
Генеральный директор туристической компании Gloria Travel Services из Никосии Ольга Ккаили сообщила, что на Кипре нет особой прививочной кампании против сезонных заболеваний.
— Прививки делаются по желанию, потому что каких-то эпидемий гриппа у нас нет. Лично я не делаю. Никакой определенной работы с населением в плане прививок, я думаю, не ведется, — отметила собеседница.
На Кипре отношение к прививкам двоякое. Есть семьи, которые делают прививки, кто-то не делает — все зависит от конкретной семьи. Местное здравоохранение предусматривает целый комплекс прививок, которые делаются обязательно, и последняя такая прививка — от рака шейки матки, она делается девочкам с 9 до 17 лет. Если записаться за несколько месяцев на прием к врачу, ее могут сделать бесплатно. В частной клинике такую прививку могут сделать сразу, она стоит около 200 евро.
— У нас есть центральная больница, там прививают всех детей бесплатно — вне зависимости от национальности, состояния, статуса проживания. Если у ребенка нет прививки, его возьмут в детский сад, школу, но только в том случае, если лечащий врач выписал справку. То же самое правило распространяется на человека, который устраивается на работу, особенно если это касается точек общественного питания, — сообщила Ккаили, уточнив, что очень многое зависит от отношения работодателя. Только после какого-то ЧП в кафе может всплыть тот факт, что не у всего персонала есть медицинские книжки.
Переводчик туроператора Mexico Experts Travel Екатерина Иванова отметила, что о сезонных прививках в Мексике идут споры:
— Я знаю людей, которые скептически относятся к прививкам. Как правило, опыт у них был негативный. Заставлять вас делать прививку никто не будет. Ее можно сделать в бесплатном центре здоровья или в частном порядке, но эффективность их — 50 процентов. Я обсуждала это с людьми, которые это делали, они, как правило, заболевали после прививок от гриппа. Но что касается детских прививок — никто не дискутирует.
По словам Ивановой, тема гриппа, прививок и сезонных заболеваний очень популярна.
В каждом районе есть центр здоровья — туда можно попасть, чтобы сделать прививку. Но нужно отстоять очередь около часа. Вы придете к семи утра и займете очередь на запись, поэтому те, кто могут сделать платно прививку, делают. Прививка в Мехико стоит от 80 до 100 долларов.
Журналист Николай Мастеров из Китая уточнил, что сезон эпидемий вирусных начинается в декабре–феврале, потому что на улице очень влажно.
— В детских садах и школах прививание практикуется, но только с разрешения родителей. Среди взрослых — нет. В Китае ценится нетрадиционная медицина. Лучшее лекарство тут — теплая вода с корешками. В больнице, чтобы получить лекарство, нужен рецепт врача, сдать анализы, и все это по записи. И вот ты неделю бегаешь в надежде получить рецепт, а вроде бы уже и на ногах, — сообщил Мастеров.
В Китае стоимость прививки от гриппа составляет порядка 400–500 рублей, для лекарства это не так дорого. Для сравнения: хорошие капли для носа обходятся в 700 рублей за небольшой флакон. Но в Китае прививаться от гриппа не принято.
— В китайских больницах очень большие очереди, — подытожил Мастеров.
Компания msp group germany предлагает:
- базовую (профилактическую) вакцинацию;
- повторную вакцинацию (ревакцинацию);
- сезонную вакцинацию (например, от гриппа);
- вакцинацию против рака шейки матки;
- вакцинацию путешественников (желтая лихорадка, дифтерия, гепатит А и В, брюшной тиф, менингококковая инфекция,туберкулез, грипп, японский энцефалит, холера, чума, бешенство, клещевой энцефалит);
- вакцинацию во время беременности
- против гепатита В;
- пневмококковая вакцина;
- против столбняка;
- против дифтерии;
- против гриппа.
7. вакцинацию до планируемой беременности:
- против краснухи и кори;
- против ветряной оспы;
- против паротита.
Сразу оговоримся: существуют различия в подходах к вакцинации (плановой иммунизации) на Западе и в постсоветских странах. Мы познакомим вас с принятыми нормами вакцинации в немецкой медицине. Эта информация не должна восприниматься как медицинские рекомендации по вакцинации ваших детей. Все вопросы о вакцинации обсуждаются с педиатрoм или домашним врачом.
Например, в отличие от стран постсоветского пространства, где новорожденных прививают уже в родильных домах, в Германии младенцев начинают прививать лишь на девятой неделе жизни. В организме новорожденного до этого времени присутствуют еще антитела от мамы. Когда их количество сокращается, новорожденных начинают прививать. Если начать делать это раньше, то вакцина не будет действовать, так как у ребенка, есть еще защита, нейтрализующая вредное действие чужеродных агентов в организме.
В России и на Украине, как правило, в платных клиниках часто рекомендуют перед вакцинацией сделать общий анализ крови или мочи, чтобы установить степень готовности иммунной системы к проведению вакцинации. Это приводит к растягиванию календаря прививок. Понятно, что за каждый анализ родители еще и платят. В Германии детей перед тем, как делать прививку не обследует. Врачи смотрят на общее состояние ребенка. Если у него сильная инфекция и повышенная температура, то прививку переносят. Ребенка, который родился здоровым, можно прививать без дополнительных анализов. Только если в семье есть иммунные заболевания, можно задуматься о том, чтобы сделать тесты, но если ребенок развивался нормально, оснований для дополнительных обследований нет.
В Германии многие заболевания, от которых прививают детей в странах постсоветского пространства, практически искоренены. Например, с 1998 года прививка БЦЖ, защищающая от тяжелых форм туберкулеза, не делается, т.к. риск заболевания в Германии оценивается ниже 0,1%. В этом случае Всемирная организация здравоохранения (ВОЗ) рекомендует не проводить всеобщую вакцинацию. На немецком рынке нет больше и самой вакцины от туберкулеза: ее просто больше не производят. Врачам не разрешено делать такую прививку. В Германию это заболевание заносится из других стран. Кроме того, сама вакцина не считается очень действенной, и у нее много побочных эффектов.
Если ваш ребенок не был привит полностью на родине, и вы хотите привить его от остальных болезней по графику прививок, вакцинацию можно продолжить в Германии. При обращении к нам сообщите, пожалуйста, когда и какие прививки были сделаны вашему ребенку. Врач скажет вам, от какого заболевания и когда нужно делать следующую по возрасту прививку .
От гепатита В в Германии прививают новорожденных сразу в роддоме, только если родители, особенно мама, болели этой болезнью. В большинстве же случаев прививка от гепатита В делается позже – в рамках комбинированной вакцины, когда за раз ребенка прививают сразу от шести заболеваний: дифтерии, гепатита В, гемофильной инфекции, коклюша, полиомиелита и столбняка.
С 2013 года Постоянная комиссия по вакцинации при Институте Роберта Коха, Берлин рекомендует делать прививку от ротавирусной инфекции и прививку против менингококковой инфекции. Безусловно, от ротавирусов дети не умирают в Германии, но иногда инфекция протекает очень тяжело.
Критически низкий уровень вакцинации детей в странах постсоветского пространства привел к вспышкам полиомиелита, коклюша, кори, краснухи, паротита на Украине, России и других странах. Нехватка сертифицированных вакцин, использование просроченных и контрафактных препаратов останавливают многих родителей от вакцинации детей. Нарушается календарь плановых прививок, что чревато определенными рисками. Именно поэтому возрастает интерес к вакцинации в других странах.
Пакет включает:
- организацию полного комплекта услуг, входящих в прививочный тур для семьи;
- трансфер а/п Кельн/Бонн или а/п Дюссельдорф —> гостиница —> аэропорт;
- гостиница*** с полностью оборудованной кухней — €79 - €89 евро/ночь на 2-3 человек;
- услуги переводчика;
- стоимость прививки у педиатра или семейного врача;
- консультацию врача общей практики;
- осмотр пациента;
- заполнение информированного согласия на прививку;
- изучение прививочной истории;
- стоимость вакцины;
- внесение информации о вакцине в международный прививочный сертификат (при его наличии) или паспорт вакцинации.
Стоимость пакета услуг зависит от типа вакцины и составляет от €650 до €730.
Насколько удовлетворительно состояние ребенка для проведения вакцинации, решает педиатр. В списке причин для так называемого медицинского отвода значатся:
- недоношенность, вес при рождении меньше 2 кг;
- аллергия на дрожжи (актуально уже тогда, когда проводится первая прививка новорожденному — против гепатита В);
- первичное иммунодефицитное состояние;
- серьезные осложнения при проведении прививок ранее;
- заболевания нервной системы, судороги (для АКДС);
- аллергия на аминогликозиды (группа антибиотиков) и белок куриного яйца;
- острые проявления инфекционных заболеваний и периоды обострения хронических заболеваний.
Читайте также:


