Цирротическая стадия хронического вирусного гепатита

Вирусы гепатитов В, С, D являются основными причинами формирования цирроза печени. Следствием развития цирроза печени является ее неспособность выполнять свои основные функции, что приводит к нарушению деятельности всего организма и, нередко, к летальному исходу. Цирроз печени имеет необратимый характер, что является важным прогностическим показателем с необходимостью своевременного назначения лечения и профилактических мер. Вирусные гепатиты В и С приводят к развитию цирроза в 15–26 % от всех случаев случаев хронической инфекции. По данным динамического клинического наблюдения, цирроз печени у хронических носителей HBsAg наблюдается в 10 % случаев, по данным же морфологического контроля – в 20–60 % [1]. А в государствах Центральной Азии частота цирроза печени, из числа носителей HBsAg, достигает примерно 2 % в год.
Согласно нашим наблюдением, при хроническом гепатите С, цирроз печени развивается преимущественно у лиц старше 50 лет, где он обнаруживается примерно, в 50 % случаев от общего числа лиц этого контингента. При этом наиболее высока частота формирования цирроза в случае HCV – генотипом 1b [2]. По другим источникам, частота формирования цирроза печени различными генотипами HCV почти одинакова [3]. Следовательно, этиологический диагноз требует неотъемлемой индикации специфических маркеров HCV (HCV-РНК, анти-HCV).
При хроническом ГD заболевание протекает с высокой степенью циррозогенности. При этом в сравнении с хроническими сывороточными гепатитами иной этиологии, цирроз печени развивается гораздо чаще и в гораздо ранние сроки. Так, уже в ранние сроки выявляются отечно-асцитический синдром. При хронических гепатитах наблюдается ряд и других осложнений, таких как портальная гипертензия, спленомегалия и кровотечения из варикозных вен пищевода [4, 5].
В данное время в мире частота цирроза печени составляет около 20–40 случаев на 100 тыс. населения. Однако этот показатель все же неуклонно возрастает. Ежегодно от цирроза печени умирает около 2 млн человек. Совместно цирроз и рак печени оказываются причиной 90–95 % от всех случаев летальных исходов при хронических заболеваниях печени. Цирроз печени входит в список основных причин смерти. Смертность населения от цирроза печени в возрасте от 35 до 60 лет доходит до 14–30 случаев на 100 тыс. населения. Частота развития цирроза печени у мужчин выше, чем у женщин, примерно в 1,5–3 раза [6]. Однако у 10–20 % больных истинную причину цирроза печени установить все же не удается.
Большое количество больных циррозом печени, наблюдавшихся в Кыргызской Республике (38,8 на 100 тыс. нас. 2017 г.), обусловило и высокую летальность. Показатели смертности от цирроза печени в Республике колеблются в пределах 37,7–25,5 на 100 тыс. нас. на протяжении 10 лет наблюдения. Остаются, однако, на высоком уровне высокие показатели смертности среди трудоспособного населения. В связи с этим данная проблема показывает особую актуальность в Кыргызской Республике, и для ее решения требуется этиологическая верификация хронических вирусных гепатитов, особенно в цирротической стадии. Это необходимо в целях уточнения диагноза и организации адекватных лечебно-профилактических мероприятий.
Цель исследования: изучение этиологической верификации цирроза печени.
Материалы и методы исследования
В целях этиологической верификации возбудителя цирроза печени нами были отобраны 260 пациентов амбулаторно-поликлинической сети и стационарных учреждений, имевших диагноз цирроз печени. У них производились биохимические анализы крови, включающие определение активности ферментов АСТ и АЛТ, тимоловой пробы, уровней билирубина, содержание общего белка и его фракций, выявление специфических маркеров вирусов гепатитов.
Этиологически документированный диагноз хронических вирусных гепатитов устанавливали на основании выявления в крови маркеров инфицирования вирусами ВГВ (HbsAg, HBc-IgM IgG, HBeAg), ВГD (HDV-IgG), ВГС (HCVIg(total). Тесты на наличие ДНК – ВГВ и РНК – ВГС проводили с помощью полимеразно-цепной реакции (ПЦР). При неверифицированных случаях нами проводились АNА, AМА исследования в целях исключения аутоиммунного цирроза.
Для диагностики цирроза печени дополнительно использовали следующие инструментальные методы: ультразвуковое исследование, компьютерная томография и фиброскан исследования.
Результаты исследования и их обсуждение
Группа обследованных больных состояла из лиц мужского пола – (58 %) и женщин (42 %). Среди больных с циррозом печени преобладали взрослые люди (рис. 1).
Приведенные на рис. 1 данные показывают, что заболеванию циррозом печени в наибольшей степени подвержены люди 55–59-летнего возраста. Среди детей отмечен лишь один случай.
Рис. 2 показывает, что основной причиной цирроза печени является инфицирование вирусами гепатитов. У обследуемых пациентов был диагностирован хронический гепатит дельта (ХГD) – 48 %, хронический гепатит С – 24 %, хронический вирусный гепатит В – 18 %, алкогольный гепатит – 2,6 %, а аутоиммунный гепатит – 1,6 % пациентов, 0,8 % – составил токсический гепатит. В 5 % случаев причину цирроза печени выявить не удалось.
Существенную роль в развитии прогрессирующего цирроза печени, на наш взгляд, сыграло превалирование репликативной фазы хронических вирусных гепатитов В и С (35/74 %, и 54/87 %) соответственно. Маркеры гепатитов В и С определялиcь методом ПЦР, констатирующим виремию (таблица).
Результаты исследования, представленные в табл. 1, показали, что у 125 больных с хроническим вирусным гепатитом D осложнившимся циррозом печени, на момент исследования методом ПЦР была выявлена повышенная репликация вируса HDV-инфекции (91/73 %). Эти данные свидетельствует о том, что HDV приводит к подавлению вируса гепатита В, что согласуется с мнением других авторов. У 18 % пациентов отмечена одновременная репликация ДНК HBV и РНК HDV – инфекций.
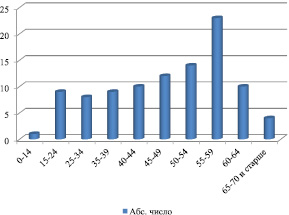
Рис. 1. Возрастная структура больных с циррозом печени (n = 260)
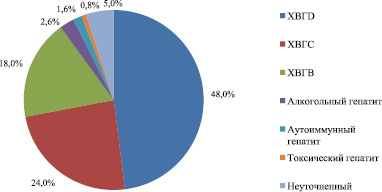
Рис. 2. Этиологическая структура циррозов печени (n = 260)
Наибольшее число хронических вирусных гепатитов представлено вариантом РНК-НСV. Учитывая клиническую диагностику генотипов HCV, было проведено изучение определяющих этих генотипов тяжесть заболевания и исход, во взаимосвязи с циррозом печени. Нами была обследована группа больных из 54 человек, которые имели в сыворотках крови РНК-HCV согласно сведениям ПЦР (рис. 3).
Впоследствии определения типа генотипов HCV получены следующие итоги: тип 1а выявлен у 5 человек (9 %), 1b – у 36 человек (67 %), 2 – у 4 (7 %) человек. 3а выявлен у 7 пациентов (13 %), у 2 человек (4 %) генотип РНК HCV не типировался (рис. 3).
Таким образом, из всех форм генотипов хронического вирусного гепатита С, наибольшее количество приходится на HCV генотипа 1b. У всех больных клинически был ярко выражен астеновегетативный синдром, проявлявшийся слабостью и повышенной утомляемостью. Диспепсический синдром (тошнота, рвота) наблюдался у 92 % больных. У 8 больных в клинической картине болезни имела место желтуха. Более чем у половины больных течение заболевания осложнялось геморрагическим синдромом, проявлениями которого были носовое кровотечение, кровоточивость из десен, кровотечение из варикозных вен пищевода, петехиальная сыпь. У всех пациентов наблюдался также синдром портальной гипертензии. Большинство пациентов 67 % имели клинически выраженные асцит и отеки нижних конечностей. У 87 % больных отмечены спленомегалия и внепеченочные знаки (телеангиэктезия и пальмарная эритема).
Далее приведено описание клинической картины и вирусологические, биохимические сведения пациента хроническим гепатитом С, у которого был отмечен цирроз печени.
Результаты детекции ДНК HBV, РНК HDV и РНК HCV, в сыворотке крови больных с циррозом печени (n = 234)
Вирусные гепатиты представляют серьезную проблему ввиду своего широкого эпидемического распространения.
О современных подходах к диагностике, классификации и лечению этой группы заболеваний рассказывает Главный инфекционист Комитета по здравоохранению Администрации Санкт-Петербурга, д-р мед. наук, профессор Аза Гасановна Рахманова.
Хронический гепатит (ХГ) - диффузное воспаление ткани печени длительностью более 6 месяцев. ХГ как самостоятельная форма традиционно подразделяется на:
- хронический персистирующий гепатит (ХПГ);
- хронический лобулярный гепатит (ХЛГ);
- хронический активный гепатит (ХАГ).
На основе серологических и эпидемиологических исследований (преимущественно ленинградских и петербургских ученых) было доказано, что хронические гепатиты имеют вирусную этиологию. Результаты клинико-морфологических исследований показали идентичность клиники и морфологии ХГ у пациентов с маркерами различных вирусов гепатита и с неверифицированными формами. Есть данные о возникновении острых желтушных форм гепатитов среди окружения больных с циррозом печени. Это стало обоснованием лечения хронических гепатитов противовирусными препаратами. С начала 70-х годов была введена регистрация больных острым и хроническим вирусным гепатитом неверифицированной этиологии в рамках инфекционно-эпидемиологической службы (кабинеты инфекционных заболеваний поликлиник и специализированных отделений инфекционных стационаров).
Формирование классификации ХГ
С 1968 г. для прогноза и оценки тяжести течения ХГ широко использовалась клинико-морфологическая классификация J. de Groote, выделяющая формы ХПГ, ХЛГ и ХАГ. Внедрение методов определения маркеров репликации вирусов гепатита В выявило дополнительные критерии активности заболевания (репликативная и нерепликативная стадии процесса). Новые сведения, а также ненадежность морфологической классификации ХГ требовали нового диагностического подхода. Такая попытка была сделана в 1974 г. на конгрессе гепатологов в Акапулько (Мексика).
В 1994 году, в новой международной классификации (Лос-Анджелес, конгресс гастроэнтерологов) из этиологических факторов ХГ были исключены алкоголь и токсины. Таким образом, все ХГ рассматривались как вирусные, а цирроз печени связывался с активно текущим воспалительным процессом. При этом классификация 1994 года предусматривает оценку тяжести течения и прогноза ХГ на основе вирусологических, биохимических и морфологических данных. Она имеет четкую этиологическую направленность, выделяя роль как известных вирусов (В, С, D, G), так и неопределяемых и неоткрытых к настоящему времени. Цирроз печени рассматривается как стадия течения хронического гепатита.
В новой классификации существует диагноз "криптогенный хронический гепатит". С учетом вирусной этиологии ХГ, на наш взгляд, удобнее рассматривать эту форму как неопределенный вирусный хронический гепатит или хронический вирусный гепатит неверифицированной (неуточненной) этиологии. Именно этот термин употребляется в Санкт-Петербурге с 70-х годов. Самостоятельную форму аутоиммунный гепатит, на наш взгляд, целесообразнее рассматривать как проявление вирусной инфекции: исследования последних лет показали, что хронический гепатит является системным заболеванием вследствие персистенции вирусов в различных тканях организма (костный мозг, поджелудочная железа). Для хронических гепатитов В и С характерны внепеченочные проявления (аутоиммунный тиреоидит, лимфоцитарный сиаладенит, различные кожные проявления в т.ч. синдром Шенгрена). В подобном случае маркеры вирусов могут не выявляться за счет аутоиммунных реакций.
Диспансерное наблюдение хронических вирусных гепатитов в Санкт-Петербурге.
| Нозологические формы | 1997 | 1998 |
| Хронический вирусный гепатит (В, С, неверифицированный, в т.ч. и цирротическая стадия) | 14325 | 28113 |
| Носительство маркеров ВГВ | 8822 | 11611 |
| Носительство анти-ВГС антител | 5503 | 8633 |
| Всего | 28650 | 42357 |
Новые подходы к диагностике ХГ
Введение в диагностическую практику полимеразной цепной реакции (ПЦР) позволило получить достоверные данные о виремии. Это значительно повышает возможность этиологической верификации диагноза хронический вирусный гепатит с более точным выделением репликативных форм болезни. По данным Городского гепатологического центра и больницы им. С.П. Боткина (Санкт-Петербург), неверифицированный вирусными маркерами гепатит наблюдался всего у 3,3 % больных. К сожалению, в обычной клинико-эпидемиологической практике широко доступны лишь серологические методы исследований. В последнее время часто встречаются вирусные гепатиты микст-этиологии, вызываемые двумя или тремя гепатотропными вирусами. Они нередко регистрируются у лиц, получавших большое количество парентеральных манипуляций (в том числе и у наркоманов), а также - у лиц, злоупотребляющих алкоголем. В подавляющем большинстве случаев микст-гепатиты являются суперинфекцией, реже коинфекцией, с последовательной или одновременной активностью нескольких гепатотропных вирусов. При этом этиология ХВГ устанавливается для каждого периода обследования. Хронические микст-гепатиты являются основной причиной тяжелых и молниеносных форм заболевания. Они характеризуются выраженной билирубинемией (более 200 мкмоль/л) и высоким уровнем активности АЛТ (более 10 ммоль/ч*л) и часто заканчиваются смертью. По данным Специализированной клиники вирусных инфекций (Санкт-Петербург), из 16 лиц, умерших от ХВГ, только четверо были больны моногепатитом (трое с ХВГ и 1 с ХГС). С точки зрения диагностики, тактики лечения и прогноза ХГ возникает необходимость не только подтверждения наличия вирусной репликации, но и степени выраженности ведущего синдрома болезни. ХГ может длительно протекать со скудной клинической симптоматикой. Больные, в анамнезе которых отсутствовал острый гепатит, нередко считают себя практически здоровыми. Однако тщательный сбор анамнеза позволяет предполагать у большинства наличие перенесенной в прошлом безжелтушной формы заболевания. При активном опросе у них обнаруживались такие симптомы, как периодическая слабость, снижение работоспособности, плохой аппетит, ноющие боли в правом подреберье, тошнота и др. У одной трети пациентов не удалось выявить в прошлом каких-либо симптомов ХГ. Ввиду этого целесообразно выделять бессимптомные и манифестные формы ХГ с различной выраженностью клинических признаков болезни. Следует отметить, что и бессимптомные формы могут в ряде случаев быть репликативными, в особенности при ВГС инфекции. Это подтверждается результатами обследования доноров: из 28 обследованных нами практически здоровых доноров с нормальными показателями биохимических проб и наличием общих анти-ВГС антител у 20 выявлена РНК ВГС. Предлагаемый нами для широкой клинической практики модифицированный вариант международной классификации хронических вирусных гепатитов предусматривает определение:
1. Этиологии:
- хронические вирусные гепатиты В, С, D
- микст ХВГ
2. Фазы ХВГ:
- репликативная
- нерепликативная (интегративная)
3. Хронического вирусного гепатита неверифицированной (неуточненной) этиологии;
4. Степени активности:
- минимальная
- слабо выраженная
- умеренно выраженная
- выраженная
5. Стадии:
0 - без фиброза
1 - слабо выраженный перипортальиый фиброз
2 - умеренный фиброз с портопортальными септами
3 - выраженный фиброз с портопортальными септами
4 - цирроз печени (степень тяжести определяется выраженностью портальной гипертензии и печеночной недостаточности).
К сожалению, выявлять фазу репликации при хроническом неверифицированном вирусном гепатите не представляется возможным, поэтому в подобном случае в структуре диагноза следует определять фазу обострения или ремиссии. Как при верифицированном, так и при неверифицированном ХВГ необходимо определять периоды манифестации или обострения, ведущий клинический синдром и дополнительные факторы, имеющие значение для характера проявлений ХГ и его терапии: холестаз, цитолиз, или синдром аутоиммунных проявлений в различных сочетаниях. Существенно выделить ХВГ с бактериальными осложнениями как один из частых вариантов течения болезни в период обострений.
Основные направления терапии хронических вирусных гепатитов
С учетом классификации ХГ и внесенных нами дополнений комплексная терапия заболевания должна учитывать:
- степень активности патологического процесса,
- ведущий синдром болезни,
- наличие признаков цирротической стадии и фазы вирусной инфекции (интеграции или репликации).
Стандартная терапия, обязательная при любых синдромах и любой степени активности патологического процесса включает:
- Диета: стол N5, комплекс витаминов в терапевтических дозах, минеральные воды;
- Средства, нормализующие деятельность желудочно-кишечного тракта, препятствующие дисбактериозу, накоплению кишечных эндотоксинов - эубиотики (лактобиктерин, колибактерин, бифидумбактерин) и им подобные. Целесообразен прием лактулозы, энтеродеза, энтеросептола, при необходимости - ферментов (панкреатин, фестал и им подобные);
- Гепатопротекторы, обладающие метаболическими свойствами: рибоксин, цитохром С, гептрал, гепарген, сирепар, карсил, катерен, ЛИВ 52, гепалиф, эссенциале и др.;
- Лекарственные травы, обладающие противовирусным (зверобой, календула, чистотел и др.), желчегонным и спазмолитическим действием (чертополох, мята, спорыш и др.);
- Физиотерапевтические мероприятия, лечебная физкультура;
- Психосоциальная реабилитация больных ХВГ;
- Лечение сопутствующих заболеваний и состояний: симптоматические средства.
Цитолитический синдром, выявляемый при ХГ, требует коррекции путем введения белковых препаратов (альбумины), факторов свертывания (плазма, криопреципитат), обменного переливания свежегепаринизированной крови, перфузии крови через пласты гетеропечени, эмболизации печеночных сосудов, методы экстракорпоральной детоксикации и др.
Холестатический синдром купируется путем назначения абсорбентов (холестирамин, билигнин, карболен, полифепан, ваулен), а также, как показано в последние годы, препаратов ненасыщенных жирных кислот (урсофальк, хенофальк и им подобные), гемоплазмосорбции.
Аутоиммунный синдром требует назначения иммунодепрессантов: азатиоприм (имуран), депагил, кортистероиды, показана плазмосорбция. При ХГ, осложненном вторичной бактериальной инфекцией, показано применение антимикробных средств (трихопол, ампициллин и др.).
Исходя из вирусной этиологии хронических гепатитов, средствами этиотропной терапии при ХГ являются противовирусные и иммуномодулирующие средства.
Вирусная репликация - наиболее значимый критерий в прогнозе заболевания, в особенности для назначения противовирусных препаратов. Как показали наши исследования, постоянная или рецидивирующая виремия выявляется на всех этапах развития ВГВ и ВГС инфекции, в том числе при субклинической активности и даже в цирротической стадии. Испытанными средствами противовирусной терапии для лечения ХГ являются:
- Аденинарабиназид (АРА-А) в разных дозах от 5-15 мг/кг массы тела в сутки и более (даже до 200 мг/кг в сутки;
- Синтетические нуклеозиды (ингибиторы обратной транскриптазы):
- Ацикловир (зовиракс) от 1.0 до 4.0 г/сут.;
- Рибавирин от 1.0 до 2.0 г/сут.;
- Ламивудин (эпивир, 3ТС) - 150-300 мг/сут.;
- Ингибиторы протеазы: инвираза, нельфинавир).
Адекватные подходы к диагностике, классификации и терапии хронического гепатита должны быть включены как компоненты системы эпиднадзора.







Владельцы патента RU 2321353:
Изобретение относится к области медицины, в частности гепатологии и инфекционным болезням, и может использоваться при диагностике цирротической стадии хронического вирусного гепатита. Проводят морфологическое исследование ткани печени и определяют экспрессию альфа-гладкомышечного актина (α-SMA) в ядрах гепатоцитов и при ее отсутствии диагностируют цирротическую стадию хронического вирусного гепатита. Способ является универсальным и позволяет осуществлять диагностику в условиях малого количества материала исследования, а также при получении образца ткани из крупного узла печени при крупноузловом циррозе (не содержащим вовлеченных в цирротический процесс портальных трактов). Кроме того, он повышает точность диагностики цирротической стадии хронического вирусного гепатита по сравнению с прототипом до 65%. 6 ил., 2 табл.
Изобретение относится к области медицины, в частности гепатологии и инфекционным болезням, и может использоваться при диагностике цирротической стадии хронического вирусного гепатита (ХВГ) иммуногистохимическим методом в условиях малого количества материала исследования (ткани печени, полученной при биопсии печени), а также при получении образца ткани из крупного узла печени при крупноузловом циррозе (не содержащим вовлеченных в цирротический процесс портальных трактов).
Набор клинико-биохимических симптомов и синдромов, имеющихся в арсенале практического врача, не позволяет осуществить раннюю диагностику цирротической стадии ХВГ на этапе компенсации. Это связано с особенностями характера течения цирротической стадии хронического вирусного гепатита. До 40% больных циррозом печени (ЦП) в течение длительного времени не предъявляют никаких жалоб и у них сохраняется бессимптомное течение болезни. Развитие осложнений (асцит, кровотечение из варикозно-расширенных вен пищевода или энцефалопатия) свидетельствует о наступлении декомпенсированной стадии цирроза печени, что не вызывает затруднений в диагностике. В этих случаях 5-летняя выживаемость наблюдается у 50% больных, из них у 70% летальный исход непосредственно связан с поражением печени. При отсутствии симптомов цирроз может быть впервые установлен при случайном клиническом обследовании или на аутопсии [1].
Инструментальные методы исследования (УЗИ, фиброэзофагогастроскопия, радиоизотопное исследование, компьютерная томография) служат главным образом для выявления портальной гипертензии при циррозе печени (асцит, варикозно-расширенные вены пищевода, увеличение селезенки, расширение воротной и селезеночной вен, снижение скорости портального кровотока) [2]. Однако это касается, в основном, осложненных форм цирроза печени.
По наиболее близкой технической сущности в качестве прототипа выбран способ диагностики цирротической стадии хронического вирусного гепатата, заключающийся в морфологическом исследовании ткани печени с использованием полуколичественного метода по V.J.Desmet [3]. Ткань печени фиксируется в 10% нормальном растворе формалина, подвергается проводке в восходящих спиртах, заливается в парафин. Из полученных парафиновых блоков при помощи микротома изготавливаются срезы ткани печени толщиной до 0,5 мкм, помещаются на предметные стекла, окрашиваются пикрофуксином по Ван-Гизону. Изготовленные гистологические препараты изучаются в световом микроскопе, на основании характерных изменений делается заключение о характере и степени выраженности фиброза в печени. Полуколичественная оценка стадии заболевания (степень выраженности и распростраценности фиброза - от отсутствии фиброза до цирроза) осуществляется путем вычисления гистологического индекса стадии заболевания (ГИС по Desmet).
Задачей изобретения является разработка универсального способа диагностики цирротической стадии хронического вирусного гепатита, позволяющего повысить точность способа за счет возможности проведения диагностики в тех случаях, когда оценка, полученная при использовании способа-прототипа, является недостоверной.
Поставленная задача решается тем, что проводят морфологическое исследование ткани печени, полученной путем биопсии, и оценивают экспрессию альфа-гладкомышечного актина (α-SMA) в ядрах гепатоцитов и при ее отсутствии диагностируют цирротическую стадию хронического вирусного гепатита.
Способ осуществляют путем проведения морфологического исследования фрагмента ткани печени, полученного при биопсии. Срезы, изготовленные из проведенного через восходящие спирты, залитого в парафин кусочка ткани печени, после предварительной обработки протеолитическими ферментами для демаскировки антигена инкубируют с мышиными моноклональными антителами к альфа-гладкомышечному актину (α-SMA в разведении 1/50, Novokastra, Lab., UK). Выявление реакции антиген-антитело (экспрессия α-SMA) в срезе ткани печени осуществляют при помощи иммуногистохимической авидин-биотин-пероксидазной системы визуализации. При помощи светооптического микроскопа оценивают экспрессию α-SMA в ядрах гепатоцитов.
Существенным отличительным признаком заявляемого способа является оценка экспрессии альфа-гладкомышечного актина (α-SMA) в ядрах гепатоцитов и осуществление диагностики цирротической стадии хронического вирусного гепатита при ее отсутствии, что позволит диагностировать цирротическую стадию хронического вирусного гепатита и в тех случаях, когда общепринятыми методиками невозможно осуществить диагностику, что значительно повысит точность способа.
Звездчатые клетки печени играют важную роль в патогенезе цирроза печени. В здоровой печени их функция заключается в накоплении запасов витамина А. При повреждении печени звездчатые клетки претерпевают активацию и трансдифференцировку в миофибробластоподобные клетки. Этому изменению фенотипа сопутствуют значительные функциональные изменения, включающие изменения продукции и деградации внеклеточного матрикса. В отличие от покоящихся клеток, активированные звездчатые клетки проявляют выраженную иммунореактивность на гладкомышечный актин альфа (α-SMA), что свидетельствует о запуске процесса фиброгенеза [5]. Описано 6 главных изоформ актина, 4 из которых (α-кардиальный, α-актин скелетных мышц, α- и γ-гладкомышечный) экспрессированы исключительно в мышечной ткани. Другие 2 не мышечных актина (β- и γ-цитоплазматические) имеются в клетках практически всех типов. Преобладающей изоформой мышечного актина в мезенхимальных клетках печени является α-гладкомышечная изоформа [6]. В мировой литературе описана экспрессия α-SMA в не паренхиматозных клетках печени. Согласно современным представлениям в патогенезе фиброгенеза гепатоцитам отводится роль активатора звездчатых клеток продуктами повреждения (активированный кислород, TNF-α и т.д.). Существуют единичные упоминания о способности гепатоцита при хроническом повреждении печени продуцировать коллаген, TGFβ [7, 8, 9].
Неожиданным фактом было обнаружение экспрессии α-SMA в ядрах гепатоцитов. В литературе нет свидетельств отмеченного явления. Нами впервые выявлена закономерная экспрессия α-SMA в ядрах гепатоцитов в печени больных хроническими формами вирусного гепатита, причем наибольшая интенсивность экспрессии α-SMA в ядрах гепатоцитов наблюдалась на ранних стадиях заболевания. В цирротической стадии хронического вирусного гепатита экспрессии α-SMA в ядрах гепатоцитов выявлено не было.
Клинические примеры. Пример 1. Больной К., 19 лет. И/б № 24141. Больной поступил в инфекционное отделение с жалобами на утомляемость, слабость, дискомфорт в верхней части живота. При физикальном обследовании - умеренная гепатомегалия. В общем анализе крови - ускоренное СОЭ (33 мм/час); биохимия крови АлАТ-10N, билирубин 32 ммоль/л. Данные серологических исследований: HBsAg, анти-HBcorAg IgM. Полимеразная цепная реакция в биоптате печени на ДНК HBV положительная. Биопсия печени: высокая некровоспалительная активность вирусного гепатита (индекс гистологической активности -ИГА по Knodell 13 баллов), резкое расширение портальных трактов за счет фиброза, формирование завершенных и незавершенных порто-портальных соединителыютканных септ (ГИС по Desmet 14 баллов) (Фиг.1. Формирование фиброзных порто-портальных септ при хроническом гепатите В с тяжелым фиброзом. Ув. × 400. Окр. пикрофуксином по Ван-Гизон). При иммуногистохимическом исследовании выявлена слабая экспрессия гладкомышечного актина в ядрах гепатоцитов (% SMA-позитивных ядер гепатоцитов 0,05) и умеренная экспрессия в звездчатых клетках (% SMA-позитивных звездчатых клеток 0,25) (Фиг.2. Слабая экспрессия α-SMA в ядрах гепатоцитов при хроническом гепатите В с тяжелым фиброзом. Ув. × 400. Иммуногистохимический метод).
Больному поставлен диагноз: хронический вирусный гепатит В, фаза репликации, высокая гистологическая активность (ИГА по Knodell - 13 баллов), стадия тяжелого фиброза по Desmet).
Пример 2. Больной С., 62 года, И/б № 24467. Больной поступил в реанимационнное отделение инфекционной больницы с клинической картиной кровотечения из верхних отделов желудочно-кишечного тракта. При осмотре - признаки декомпенсации портальной гипертензии (напряженный асцит, признаки энцефалопатии, варикозное расширение вен пищевода с продолжающимся кровотечением по данным фиброэзофагогастродуоденоскопии). В показателях периферической крови гемоглобин 80 г/л, лейкоцитов - 3,5 тыс., СОЭ - 45 мм/час. Биохимия крови: АлАТ - 2.5 N, билирубин 29 ммоль/л. Спустя несколько часов после поступления наступила смерть при явлениях продолжающегося кровотечения. При проведении постмортального гистологического исследования выявлены изменения архитектоники печени за счет образования грубых порто-портальных и порто-центральных фиброзных септ с формированием ложных печеночных долек (Фиг.3. Разрастание фиброзной ткани, изменение архитектоники печени при цирротической стадии хронического гепатита В. Ув. × 400. Окр. пикрофуксином по Ван-Гизон). Полимеразная цепная реакция в биоптате печени на ДНК HBV положительная. Иммуногистохимически - констатировано полное отсутствие экспрессии гладкомышечного актина в ядрах гепатоцитов при умеренном его содержании в звездчатых клетках (% SMA-позитивных звездчатых клеток 0,39) (Фиг.4. Отсутствие экспрессии α-SMA в ядрах гепатоцитов при цирротической стадии хронического гекпатита В. Ув. × 400. Иммуногистохимический метод).
Диагноз: цирроз печени В, фаза репликации, стадия декомпенсации. Осложнения портальной гипертензии: асцит, кровотечение из варикозно-расширенных вен пищевода.
Пример 3. Больной Р., 17 лет, И/б № 4793. Больной поступил в инфекционное отделение для обследования по поводу случайного обнаружения поверхностного антигена вируса гепатита В (HBsAg). Жалоб не предъявлял. В результате обследования выявлены незначительная гепатомегалия. Показатели периферической крови без изменений. В биохимии крови - билирубин 21 ммоль/л, АлАТ 1,5 N. Данные серологических исследований: HBsAg, анти-HBcorAg IgG. Полимеразная цепная реакция в биоптате печени на ДНК HBV отрицательная. Гистологически выявлены минимальные некровоспалительные изменения (ИГА по Knodell 2 балла) паренхимы печени при слабо выраженном фиброзе (ТИС по Desmet 5 баллов). Иммуногистохимически отмечена выраженная экспрессия гладкомышечного актина в ядрах гепатоцитов (% SMA-позитивных ядер гепатоцитов 1,3) при умеренном содержании его в звездчатых клетках (% SMA-позитивных звездчатых клеток 0,17) (Фиг.6. Экспрессия α-SMA в звездчатых клетках (а) и ядрах гепатоцитов (б) при хроническом гепатите В со слабо выраженным фиброзом. Ув. × 400. Иммуногистохимический метод).
Диагноз: хронический вирусный гепатит В, нерепликативная фаза с минимальной гистологической активностью (ИГА по Knodell 2 балла), стадия слабого фиброза (ГИС по Desmet 5 баллов).
Представленные клинические примеры иллюстрируют следующее: клинико-биохимические показатели (Пример 1) не позволяют говорить о формировании цирротической стадии. Очевидные признаки портальной гипертензии проявились только на стадии декомпенсации цирротического процесса (Пример 2). Общим объединяющим признаком 1 и 2 клинического примеров является выраженное снижение экспрессии гладкомышечного актина в ядрах гепатоцитов у больного К. (Пример 1) и полное ее отсутствия у больного С. (Пример 2). В случае невозможности гистологической оценки по способу-прототипу в силу получения скудного материала при биопсии печени или "ошибок попадания" заявленный способ позволил бы диагностировать прецирротическую стадию ХВГ.
Уровень экспрессии α-SMA в звездчатых клетках как при гепатитах с разной степенью фиброза (клинический пример 1 и 3), так и при ЦП существенно не отличались и практически соответствовали значению этого показателя в нормальной печени контрольного образца (Фиг.5. Экспрессия α-SMA в звездчатых клетках (а) и ядрах гепатоцитов (б) контрольном образце ткани печени. Ув. × 400. Иммуногистохимический метод). Следовательно, оценка уровня экспрессии α-SMA в звездчатых клетках не соответствует тяжести фиброза.
Наибольшее содержание гладкомышечного актина в ядрах гепатоцитов наблюдалось при ХГ со слабовыраженном фиброзом, существенно превышающим уровень содержания его в нормальной печени.
Таким образом, оценка экспрессии α-SMA в ядрах гепатоцитов позволяет диагностировать наступающую цирротизацию процесса.
Нами исследованы 29 фрагментов ткани печени, полученной при помощи слепой чрезкожной пункционной биопсии печени от 29 больных хроническим вирусным гепатитом с разной стадией заболевания, и 10 фрагментов ткани печени, умерших от цирротической стадии хронического вирусного гепатита. Контрольную группу в количестве 5 человек составили пациенты, умершие от заболеваний, не связанных с патологией печени. В данной группе клинико-биохимических и морфологических признаков патологии печени не зафиксировано.
Количественный подсчет выраженности экспрессии α-SMA в печеночных дольках осуществлялся путем определения процента α-SMA-позитивной площади в 6 полях зрения (по 3 поля из центролобулярных отделов и по 3 поля из парабазальных отделов разных печеночных долек) при помощи компьютерной системы анализа видеоизображений "ВидеоТест Морфология 4.0" ("ИСТА-ВидеоТест", Россия).
Сравнительный анализ уровня экспрессии α-SMA в звездчатых клетках у больных хроническим вирусным гепатитом и циррозом печени не показал достоверных отличий (таблица 1). Оценка уровня экспрессии α-SMA в ядрах гепатоцитов у больных ХГ, ЦП и контрольной группы показала отсутствие экспрессии в ядрах паренхиматозных клеток цирротической ткани при достоверно невысоком содержании белка в ядрах гепатоцитов печени контрольной группы по сравнению с ХГ (таблица 2).
При использовании способа прототипа не всегда возможно достоверно диагностировать цирротическую стадию ХВГ. По литературным данным вариабельность получаемого образца составляет от 15 до 65% от его истинного состояния (4), что связано с получением биопсийного материала, не содержащим вовлеченных в цирротический процесс портальных трактов и печеночных долек, и, тем самым не отражающего общую морфологическую картину печени. Заявляемый способ позволяет и в случаях получения биопсийного материала, не содержаего вовлеченных в цирротический процесс портальных трактов и печеночных долек, достоверно диагностировать цирротическую стадию ХВГ, используя оценку уровня содержания α-SMA в ядрах гепатоцитов печени. Следовательно, заявляемый способ повышает точность диагностики по сравнению со способом прототипом от 15 до 65%.
Читайте также:


