Что вызывает чуму вирус или бактерия
У человека чума, особенно ее септическая (в результате попадания бактерий в кровоток) и легочная формы, без лечения может быть очень тяжелым заболеванием с коэффициентом летальности 30-100%. Без раннего начала лечения легочная форма всегда приводит к смерти. Она носит особенно контагиозный характер и способна вызывать тяжелые эпидемии, передаваясь от человека человеку воздушно-капельным путем.
В 2010-2015 гг. во всем мире было зарегистрировано 3248 случаев заболевания чумой, в том числе 584 случая со смертельным исходом.
Признаки и симптомы
У человека, заразившегося чумой, по прошествии инкубационного периода от 1 до 7 дней обычно развивается острое лихорадочное состояние. Типичными симптомами являются внезапное повышение температуры, озноб, головная боль и ломота в теле, а также слабость, тошнота и рвота.
В зависимости от пути проникновения инфекции различаются две основные формы чумной инфекции: бубонная и легочная. Все формы чумы поддаются лечению, если выявляются достаточно рано.
Где встречается чума?
Как болезнь животных чума встречается повсеместно, за исключением Океании. Риск заболевания чумой человека возникает тогда, когда отдельно взятая популяция людей проживает на месте, где присутствует естественный очаг чумы (т.е. имеются бактерии, животные резервуары и переносчики).
Эпидемии чумы случались в Африке, Азии и Южной Америке, однако с 1990-х годов большая часть заболеваний человека чумой имела место в Африке. К трем наиболее эндемичным странам относятся: Мадагаскар, Демократическая Республика Конго и Перу. На Мадагаскаре случаи бубонной чумы регистрируются практически каждый год во время эпидемического сезона (сентябрь-апрель).
Диагностика чумы
Для подтверждения диагноза чумы требуется лабораторное тестирование. Образцовым методов подтверждения наличия чумы у пациента является изоляция Y. pestis из образца гноя из бубона, образца крови или мокроты. Существуют разные методы выявления специфического антигена Y. pestis. Одним из них является лабораторно валидированный экспресс-тест с использованием тест-полоски. Этот метод сегодня широко применяется в странах Африки и Южной Америки при поддержке ВОЗ.
Лечение
Без лечения чума может приводит к быстрой смерти, поэтому важнейшим условием выживания пациентов и профилактики осложнений является быстрая диагностика и раннее лечение. При своевременной диагностике чума успешно лечится антибактериальными препаратами и поддерживающей терапией. Нелеченая легочная чума может закончиться летальным исходом через 18-24 часов после появления симптомов, однако обычные антибиотики для лечения болезней, вызванных энтеробактериями (грам-отрицательными палочками), могут эффективно излечивать чуму при условии раннего начала лечения.
Профилактика
Профилактические меры включают в себя информирование населения о наличии зоонозной чумы в районе их проживания и распространение рекомендаций о необходимости защищать себя от укусов блох и не касаться трупов павших животных. Как правило, следует рекомендовать избегать прямого контакта с инфицированными биологическими жидкостями и тканями. При работе с потенциально инфицированными пациентами и сборе образцов для тестирования следует соблюдать стандартные меры предосторожности.
Вакцинация
ВОЗ не рекомендует проводить вакцинацию населения, за исключением групп повышенного риска (например, сотрудников лабораторий, которые постоянно подвергаются риску заражения, и работников здравоохранения).
Борьба со вспышками чумы
- Обнаружение и обезвреживание источника инфекции: выявление наиболее вероятного источника инфекции в районе, где выявлен случай (случаи) заболевания человека, обращая особое внимание на места скопления трупов мелких животных. Проведение надлежащих мероприятий инфекционного контроля. Следует избегать уничтожения грызунов до уничтожения блох – переносчиков инфекции, поскольку с мертвого грызуна блохи перейдут на нового хозяина и распространение инфекции продолжится.
- Охрана здоровья медицинских работников: информирование и обучение работников здравоохранения мерам инфекционной профилактики и инфекционного контроля. Работники, находившиеся в непосредственном контакте с лицами, заболевшими легочной чумой, должны носить средства индивидуальной защиты и получать антибиотики в качестве химиопрофилактики в течение семи дней или по меньшей мере в течение времени, когда они подвергаются риску, работая с инфицированными пациентами.
- Обеспечение правильного лечения: обеспечение получения пациентами надлежащего антибиотического лечения, а также наличия достаточных запасов антибиотиков.
- Изоляция пациентов с легочной чумой: пациенты должны быть изолированы, чтобы не распространять инфекцию воздушно-капельным путем. Предоставление таким пациентам защитных лицевых масок может сократить риск распространения инфекции.
- Эпиднадзор: выявление и отслеживание лиц, находившихся в близком контакте с больными легочной чумой, и проведение среди них химиопрофилактики в течение 7 дней.
- Получение образцов, которые следует собирать с осторожностью, соблюдая все профилактические меры и процедуры инфекционного контроля, после чего отправить в лаборатории для тестирования.
- Дезинфекция: рекомендуется регулярно мыть руки водой с мылом или использовать спиртосодержащие гели для дезинфекции рук. Для дезинфекции больших площадей можно использовать 10-процентный раствор бытового отбеливателя (раствор следует обновлять ежедневно).
- Соблюдение мер предосторожности при захоронении умерших: распыление антисептиков на лицо/грудь трупов больных, предположительно умерших от легочной чумы, является нецелесообразным и не рекомендуется. Следует накрывать территорию пропитанными антисептиком тканью или абсорбирующим материалом.
Эпиднадзор и контроль
Для осуществления эпиднадзора и контроля необходимо проводить обследование животных и блох, вовлеченных в чумной цикл в регионе, а также разработку программ по контролю за природными условиями, направленных на изучение природного зоонозного характера цикла инфекции и ограничение распространения заболевания. Активное продолжительное наблюдение за очагами проживания животных, сопровождаемое незамедлительными мерами реагирования во время вспышек заболевания среди животных, позволяет успешно уменьшить число вспышек заболевания чумой среди людей.
Для эффективного и результативного реагирования на вспышки чумы важным условием является наличие информированных и бдительных кадров здравоохранения (и местного сообщества), что позволит быстро диагностировать случаи болезни и оказывать надлежащую помощь инфицированным, выявлять факторы риска, вести непрерывный эпиднадзор, бороться с переносчиками и их хозяевами, лабораторно подтверждать диагнозы и передавать компетентным органам информацию о результатах тестирования.
Ответные действия ВОЗ
Целью ВОЗ является предупреждение вспышек чумы путем проведения эпиднадзора и оказания содействия странам повышенного риска в разработке планов обеспечения готовности. Поскольку резервуар инфекции среди животных может быть разным в зависимости от региона, что оказывает влияние на уровень риска и условия передачи инфекции человеку, ВОЗ разработала конкретные рекомендации для Индийского субконтинента, Южной Америки и стран Африки к югу от Сахары.
ВОЗ сотрудничает с министерствами здравоохранения для оказания поддержки странам, где происходят вспышки заболевания, в целях принятия на местах мер по борьбе со вспышками.

ТАСС-ДОСЬЕ. По данным на 24 января 2020 года, число подтвержденных случаев пневмонии в Китае, вызванной новым типом коронавируса 2019-nCoV, достигло 900. Случаи заражения зафиксированы также во Вьетнаме, в Таиланде, Республике Корея, США, Сингапуре и Японии.
Информация о наиболее опасных инфекционных заболеваниях - в материале ТАСС.
Чума (или чумная болезнь) - инфекционное заболевание, возбудителем которой является бактерия чумной палочки (лат. Yersinia Pestis; открыта в 1894 году), встречающаяся на мелких животных (грызунах) и на обитающих на них паразитах - блохах. К человеку передается через укус зараженной блохи, при прямом контакте с инфицированными материалами или воздушно-капельным путем от заболевшего. Инкубационный период - 3-7 дней, затем развиваются типичные для гриппа симптомы: внезапное повышение температуры, озноб, головная боль и ломота в теле, а также слабость, тошнота и рвота. Существует три формы чумы. При бубонной - наиболее распространенной форме - бацилла чумы поражает лимфосистему. В результате лимфоузел становится твердым, на теле возникает бубон. В поздней стадии заболевания воспаленные лимфоузлы превращаются в гноящиеся раны. При септической форме инфекция проникает через трещины в кожном покрове и попадает сразу в кровь. Легочная - наиболее тяжелая и наименее распространенная форма чумы - сопровождается поражением органов дыхания. При отсутствии лечения болезнь может привести к тяжелым осложнениям и смерти (смертность - 30%-60%). В борьбе против чумы эффективно лечение антибиотиками, а также поддерживающая терапия. При отсутствии лечения болезнь может в короткий срок привести к летальному исходу.
Первые сведения о заболевании со сходными симптомами относятся к временам Древнего Рима. Однако считается, что оно имело распространение и в более ранний период на территории современных Ливии, Сирии и Египта. В прошлом чума вызывала широкомасштабные пандемии. В XIV в. одна из форм чумы, более известная как "черная смерть", по некоторым данным, унесла жизни 50 млн человек. По сведениям Всемирной организации здравоохранения (ВОЗ), в 2010-2015 годах было зарегистрировано 3 тыс. 248 случаев заболевания чумой разных форм, от болезни умерли 584 человека.
Натуральная оспа вызывается вирусом вариола (лат. Variola). Передается воздушно-капельным путем, а также через предметы, с которыми контактировал инфицированный. Инкубационный период - 7-17 дней. Заболевание начинается с резкого повышения температуры, головной боли, нередко тошноты и рвоты. Через 2-3 дня температура спадает, на коже и слизистых появляется узелково-пузырьчатая сыпь, оставляющая после себя рубцы (оспины). В 30% случаев наблюдается летальный исход, при редких формах (сливная, геморрагическая, пурпурная) смертность достигает 70% и выше.
До недавнего времени считалось, что оспа появилась к Африке или Азии в IV-м тысячетелетии до н. э. Однако сегодня ученые высказывают предположение, что вирус человека близок вирусу верблюжьей оспы и перешел к человеку в ближневосточном регионе в начале нашей эры. Эпидемия оспы впервые прокатилась по Китаю в IV в., в VI в. поразила Корею. В VIII в. болезнь была завезена в Европу (в XVII-XVIII вв. эпидемиями было охвачено практически все население Европы, ежегодно от этой болезни умирали более 1,5 млн человек; в России наивысшего распространения это заболевание достигло в XVIII в.). К началу XVI в. относятся первые упоминания об оспе в Америке, куда ее могли завезти испанские завоеватели. В конце XVIII в. оспа была завезена в Австралию.
Справиться с болезнью удалось благодаря реализуемой со второй половины 1960-х годов глобальной программе ВОЗ по вакцинации. Последний случай заболевания человека натуральной оспой был зафиксирован 26 октября 1977 года в Сомали. Официально о победе над болезнью было объявлено в 1980 году. Право на хранение вируса и проведения исследований имеют только две лаборатории - российский Государственный научный центр вирусологии и биотехнологии "Вектор" (пос. Кольцово, Новосибирская обл.) и американский Центр по контролю и профилактике заболеваний (г. Атланта, шт. Джорджия).
Холера
Холера - острая кишечная инфекция, вызываемая бактериями вида Vibrio cholerae, характеризующаяся поражением желудочно-кишечного тракта, нарушением водно-солевого обмена и обезвоживанием организма. Распространяется через загрязненную воду и продукты питания, тесно связана с плохими санитарными условиями и нехваткой чистой питьевой воды. Холера известна еще с античных времен и до середины XX в. оставалась одной из наиболее опасных эпидемических болезней. В XIX в. холера распространилась из своего первоначального резервуара в дельте реки Ганг в Индии по всему миру. Шесть последовательных пандемий унесли жизни нескольких миллионов людей по всему миру. Седьмая эпидемия началась в 1961 году в Южной Азии и распространилась в 1971 году на Африку, в 1991 году - на Америку. В настоящее время отдельные случаи и вспышки заболевания возникают в развивающихся и бедных странах, особенно при массовых стихийных бедствиях. Так, после разрушительного землетрясения на Гаити в январе 2010 года, число жертв вспышки холеры превысило 7,5 тыс. В январе 2011 года холера из Гаити была перенесена в Венесуэлу, Доминиканскую Республику, Испанию, США и Мексику, в 2012 году - на Кубу.
По данным ВОЗ, ежегодно происходит от 3 млн до 5 млн случаев заболевания холерой, из них более 100 тыс. - с летальным исходом. Для предупреждения этого заболевания используется два вида вакцин. Они обеспечивают устойчивую защиту на уровне более 50% в течение двух лет.
"Свиной грипп"
"Свиной грипп" (англ. Swine Influenza) - условное название вирусной инфекционной болезни человека, первоначально распространившейся среди домашних свиней (в 2009 году в Мексике и США). Вирус передается бытовым и воздушно-капельным путем и вызывает типичные для гриппа и ОРВИ симптомы - кашель, головную боль, повышение температуры, рвоту, диарею, насморк. Наиболее опасны осложнения, в первую очередь - пневмония. "Свиной грипп" относится к наиболее часто встречающемуся гриппу типа А и объединяет подтипы H1N1 (самый распространенный), H1N2, H3N1, H3N2 и H2N3. Наиболее надежным способом избежать заражения "свиным гриппом" является сезонная прививка.
В 1957-1958 годах к пандемии привел вирус H2N2, тогда переболело от 20% до 50% населения Земли и погибли от 1 млн до 4 млн человек, при этом чаще всего грипп поражал детей. Другой возбудитель - вирус H3N2 - вызвал эпидемию 1968-1969 годов, первые случаи которой были зафиксированы в Гонконге. Распространившаяся по всему миру болезнь унесла жизни до 4 млн человек. Значительная вспышка вируса H1N1 произошла в 2009-2010 годах. По данным ВОЗ, тогда пандемия охватила 30% населения Земли в 214 странах, умерли более 18 тыс. человек.
Считается, что одним из видов "свиного гриппа" была т. н. испанка - эпидемия 1918-1919 годов, распространившаяся по миру из Испании. Тогда заболели более 500 млн человек, погибли от 20 млн до 50 млн. Это самая массовая по количеству летальных исходов пандемия в истории человечества.
Эбола
Болезнь, вызванная вирусом Эбола (БВВЭ), поражает человека и некоторые виды животных. Впервые вирус был зафиксирован в 1976 году в Заире (ныне Демократическая Республика Конго, ДР Конго), в селении на берегу реки Эбола, в связи с чем и получил название. Считается, что носителями вируса изначально были летучие мыши. Он передается людям от диких животных и распространяется от человека человеку при тесном контакте через слизистую оболочку или повреждения на кожном покрове. Болезнь проявляется лихорадкой, желтухой, геморрагическим синдромом и почечной недостаточностью. Инкубационный период варьируется от 2 до 21 дня. В ходе вспышек заболевания смертность достигает 90%. Специалисты выделяют пять разновидностей вируса: Бундибуджио (BDBV), Заир (EBOV), Судан (SUDV), Таи Форест (TAFV), Рестон (RESTV; поражает только животных).
Вспышки лихорадки были зафиксированы в ДР Конго в 1976, 1995 и 2007 годы, в Судане в 1976 году, в Уганде в 2000 году и в Республике Конго в 2003 году. Наибольшее количество жизней унесла эпидемия в 2013-2016 годах, охватившая Гвинею, Сьерра-Леоне и Либерию. Случаи заболевания были зафиксированы также в Мали, Нигерии, Сенегале, Испании, Великобритании, Италии и США. По данным ВОЗ, с начала этой эпидемии заразились около 30 тыс. человек, умерли 11,3 тыс. человек. В 2018-2019 годах вспышки эпидемии с перерывами проходили в ДР Конго (3,4 тыс. заболевших, 2,3 тыс. умерших).
Синдром приобретенного иммунодефицита (СПИД) - заболевание, развивающееся при инфицировании вирусом иммунодефицита человека (ВИЧ). Вирус поражает иммунную систему и ослабляет защиту организма от инфекций и болезней. ВИЧ может передаваться при сексуальном контакте, переливании зараженной крови, использовании зараженных игл или острых инструментов, а также от матери ребенку во время беременности, родов и грудного вскармливания. СПИД может развиться через 2-15 лет после инфицирования. Лекарства, излечивающего от ВИЧ-инфекции, нет. Однако благодаря лечению антиретровирусными препаратами вирус можно контролировать, предотвращать его передачу и ослаблять разрушительное действие на организм.
Некоторые ученые считают, что ВИЧ передался от обезьян к человеку еще в 1920-х годах. Первой жертвой этого заболевания, предположительно, был мужчина, умерший в Конго в 1959 году (к такому выводу медики пришли, проанализировав позднее его историю болезни). Впервые симптомы заболевания, характерные для ВИЧ-инфекции, были описаны в июне 1981 года в США. В 1983 году исследователи из США и Франции описали вирус, который способен вызывать ВИЧ/СПИД.
Согласно данным Объединенной программы ООН по проблемам ВИЧ/СПИД, в 2018 году в мире насчитывалось около 37,9 млн ВИЧ-инфицированных, из них 1,7 млн - дети в возрасте до 15 лет. Наиболее неблагоприятным регионом являются страны Восточной и Южной Африки, где проживают порядка 20,6 млн зараженных. Число новых случаев заражения ВИЧ сократилось на 40% по сравнению с 1997 годом, когда этот показатель достиг пикового значения, - с 2,9 млн до 1,7 млн. В России с 1987 года, когда был выявлен первый случай заболевания, по 30 июня 2019 года было зарегистрировано 1,38 млн ВИЧ-инфекции среди граждан РФ, из них умерли 335 тыс. 867 человек.
Коронавирусы
Коронавирусы - это разновидности вирусов, принадлежащие к подсемейству Coronavirinae семейства Coronaviridae (порядок Nidovirales). Впервые они были открыты в 1960-х годах, являются причиной желудочно-кишечных и респираторных инфекций как у человека, так и у животных. Насчитывается 39 коронавирусов, в том числе вирусы Тяжелого острого респираторного синдрома и Ближневосточного респираторного синдрома.
Тяжелый острый респираторный синдром (ТОРС), также известный как атипичная пневмония - острое инфекционное респираторное заболевание, которое характеризуется скоротечным развитием и вероятностью летального исхода около 10%. Инкубационный период (интервал между инфицированием и появлением симптомов) обычно составляет до 10 дней. Болезнь начинается с повышения температуры (более 38 градусов Цельсия), появления лихорадки, озноба, головной боли и боли в мышцах. По истечении 3-7 дней начинается фаза ухудшения состояния дыхательной системы. Заболевание распространяется воздушно-капельным и контактно-бытовым путем.
Впервые вспышка ТОРС была зарегистрирована в ноябре 2002 года в южно-китайской провинции Гуандун. В дальнейшем многочисленные случаи заболевания фиксировались в Китае, во Вьетнаме, в Новой Зеландии, Индонезии, Таиланде и на Филиппинах. Помимо азиатских стран, атипичная пневмония была зарегистрирована в Северной Америке и в Европе. В России был зафиксирован только один случай заболевания (пациент излечился). По данным ВОЗ, за время эпидемии в 2002-2003 годах общее число заболевших в 37 странах мира достигло 8 тыс. 437 человек, из них умерли более 800.
Ближневосточный респираторный синдром (БВРС) был выявлен в 2012 году в Саудовской Аравии, откуда он перекинулся на другие страны Ближнего Востока. По одной из версий ВОЗ, носителями вируса выступали верблюды. Проявления БВРС похожи на обычный грипп: повышенная температура, кашель, затрудненное дыхание, общее недомогание, диарея. Инкубационный период составляет 7-14 дней. Редко передается детям (по статистике, дети до 14 лет составляют 3% всех заболевших). Смертность - 35%-40%. В 2012-2015 годах случаи заболевания были зафиксированы более чем в 20 странах, включая Великобританию, Германию, Китай и США. Всего в мире с сентября 2012 года, по данным ВОЗ, было зафиксировано более 1,3 тыс. лабораторно подтвержденных случаев инфицирования, в том числе более 460 со смертельным исходом. Применяется лечение с использованием плазмы крови пациентов, которые успешно перенесли заражение коронавирусом.
Ученые заявили, что уничтожить микроб чумы полностью невозможно, поскольку экологическая система, в которой он циркулирует, очень сложна
ДУШАНБЕ, 3 июн — Sputnik. Российские ученые разрабатывают синтетические вакцины нового поколения против чумного микроба. Эту смертельно опасную инфекцию считают возрождающейся.
Ее спорадические вспышки случаются в разных уголках мира, 45 природных очагов чумы расположены на территории СНГ. В чем причина живучести "черной смерти" — в материале РИА Новости.

Чума известна с глубокой древности. Подсчитано, что эта смертельная болезнь, очень быстро распространяющаяся среди людей, унесла жизни более двухсот миллионов человек.
Во время третьей пандемии в 1894 году в Гонконге французский бактериолог Александр Йерсен выявил возбудителя — бактерию, позже названую Yersinia pestis. Чуму так и не удалось уничтожить полностью в отличие, например, от черной оспы.
Вспышки и отдельные случаи заражения по-прежнему фиксируются в Старом и Новом Свете.
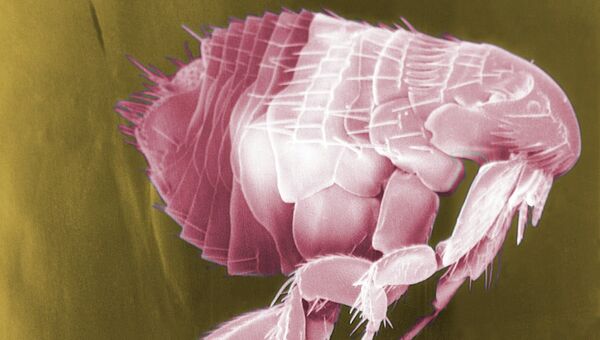
Чумной микроб циркулирует в популяциях норовых грызунов — сурков, сусликов, песчанок, полевок, крыс и паразитирующих на них блохах. Блоха заражается, когда пьет кровь больного животного. Пища поступает в преджелудок, где микроб размножается и создает пробку.

Присосавшись к другой теплокровной особи, блоха срыгивает часть содержимого блокированного преджелудка со смытыми с пробки бактериями прямо в кровоток. Происходит заражение.
Человек может получить инфекцию от блох, грызунов, домашних и сельскохозяйственных животных. В степных и пустынных регионах распространена чума верблюдов: иногда люди заболевают, разделывая тушу больного животного. В России бывали случаи заражения охотников на сурков.
Попав в организм теплокровного хозяина, чумной микроб встречается с клетками иммунной системы — фагоцитами. Их задача — обнаружить опасность и удалить из организма. Для этого они буквально проглатывают чужеродные элементы.
Однако чумной микроб слишком хорошо защищен: он производит множество факторов патогенности — молекул, блокирующих попытки иммунной системы теплокровного хозяина его уничтожить, быстро размножается и разрывает фагоцит. Наружу он выходит в толстой белковой капсуле, защищающей его от клеток иммунной системы.

С кровотоком микроб стремительно распространяется по всему организму. При легочной форме, когда заражение произошло через дыхательные пути, смерть наступает в течение суток или даже нескольких часов.
При бубонной форме инфекция задерживается в лимфатических узлах, они увеличиваются, прорываются гноем. Если вовремя начать лечение антибиотиками, то прогноз благоприятный.
Согласно палеогенетическим данным, люди болели чумой уже в третьем тысячелетии до нашей эры. Ученые находят ДНК этой бактерии в пульпе зубов человеческих останков. Но сам микроб уже не опасен.
Он живет в костных останках не больше полутора лет. В отличие от сибиреязвенного микроба, способного сохранять активность в останках или почве столетиями, чумной не образует споры. На воздухе и при кипячении он быстро погибает.
Какое-то время может быть активным на холоде. Это выяснилось во время эпидемии в Манчжурии в 1910-1911 годах: на улицах зимой было много трупов. Сейчас эпидемии чумы маловероятны, поскольку вспышки гасят в зародыше, соблюдая карантин, изолируя больных, не допуская их контактов со здоровыми.
В России ситуация с чумой благополучная, в отличие от Индии или Мадагаскара. В 2012 году опасный подвид чумного микроба выявили на Алтае в нескольких километрах от границы с Монголией. Это, видимо, послужило причиной единичных случаев заражения людей в Кош-Агачском районе республики в 2014-2016 годах.

Что делает из человека маньяка-убийцу? Наследственность или окружающая среда? Однозначного ответа нет. Так и с чумным микробом. Почему один из его штаммов столь опасен? Научное сообщество надеялось это узнать благодаря расшифровке генома — в 2001 году. Однако вопрос остается дискуссионным по сей день.
Сейчас считается доказанным, что чумная бактерия генетически родственна псевдотуберкулезной, - они разделились, вероятно, несколько десятков тысяч лет назад.
Несмотря на почти полное сходство геномов, действуют эти бактерии по-разному. Псевдотуберкулез распространяется через пищу и вызывает острые воспаления, проблемы с кишечником. От больного к здоровому не передается. Чума же приобретает смертоносный характер.
В процессе эволюции чумной микроб выработал молекулярные способы выживания в организме блохи, которые гарантировали ему попадание в кровь теплокровного животного, где он размножается.

Вероятно, большую роль играет и внешняя среда, которая регулируют активность микроба, включает его адаптивные механизмы. Ключевой фактор — температура. Особо вирулентным чумной микроб становится при 37 градусах.
У блох температура тела 26 градусов, у крыс — 38-39, поэтому они быстрее заражаются и чаще гибнут. У человека в норме температура все-таки ниже 37 градусов.
Ученые считают, что возникновению современных вспышек чумы способствует глобальное потепление климата.
Уничтожить полностью микроб мы не сможем, поскольку экологическая система, в которой он циркулирует, очень сложна. Придется научиться сосуществовать с ним.
В 1990-х выдвинули идею, объясняющую, почему некоторые выживали при эпидемии "черной смерти".
Ученые из Национального института изучения рака обратили внимание, что примерно 700 лет назад у людей стала распространяться мутация в гене, который регулирует рецептор CCR-5 на мембране клеток иммунной системы — именно за него цепляется ВИЧ, чтобы проникнуть внутрь.

Если у человека CCR-5 выключен, он не заболеет СПИДом: вирусу не за что зацепиться. Возможно, эта мутация закрепилась у людей, выживших во время средневековой эпидемии чумы. Однако экспериментально это пока не подтверждено.
Тех, кто живет в зоне природного очага чумы или работает с этим микробом в лаборатории, обязательно прививают.
В России, странах СНГ и Китае применяют живую вакцину на основе ослабленного штамма чумного микроба EV, созданную в 1930-е французскими учеными в отделении Института Пастера на Мадагаскаре. В прошлом году ее привили 19 тысячам человек в Алтайском крае.
У живой вакцины есть ряд ограничений: срок действия — максимум год, повторная прививка может быть неэффективной из-за все еще активного иммунитета. Возможны побочные эффекты, например аллергия. Кроме того, не исключено, что ослабленный микроб превратится в активный, хотя такого не случалось.
На Западе долгое время использовали вакцину USP, разработанную в США в 1940-е годы. Ею прививали, в частности, воевавших во Вьетнаме солдат. В 1990 годы ее пришлось снять с производства из-за неэффективности при легочной форме чумы и побочных эффектов.

Сейчас в мире активно пытаются создать рекомбинантные вакцины без недостатков и ограничений живых. Используют различные антигены — белки, вырабатываемые бактерией для борьбы с защитной системой жертвы.
Эти же молекулы формируют иммунитет против чумы. Такие разработки идут, например, в ФИЦ вирусологии и микробиологии.
Перспективны синтетические вакцины на основе антигенов F1 и LcrV.
Клинические испытания разных ее вариантов идут в Великобритании, Китае, США, а отечественная разработка ГНЦ прикладной микробиологии и биотехнологии в Оболенске уже получила регистрационное удостоверение и производится.
МОСКВА, 29 апр – РИА Новости. Чума до сих пор не исчезла с лица Земли по той причине, что ее возбудитель, чумная палочка, может прятаться внутри амеб, используя особый белок, который является своеобразным сигналом "не ешь меня", говорится в статье, опубликованной в журнале Applied and Environmental Microbiology.
"Как правило, чумная палочка Yersinia pestis распространяется от одного грызуна к другому грызуну при помощи блох, периодически попадая в огранизм человека. Когда грызунов мало и бактерии сложно распространяться от одной жертвы к другой, она прячется в амебах и выжидает более удобного момента", — рассказывает Вивека Вадивалу (Viveka Vadyvaloo) из университета штата Вашингтон в Пуллмане (США).
Человечество пережило несколько масштабных эпидемий с похожими симптомами, которые описываются как "чума". Первой из них стала чума Юстиниана, вспыхнувшая в Византии и в Средиземноморье в середине 6 века и унесшая жизни свыше 100 миллионов человек. Другим похожим эпизодом была средневековая "черная смерть", уничтожившая около трети жителей Европы в середине 14 века, и вспышки чумы в Азии в 18 и 19 веках.
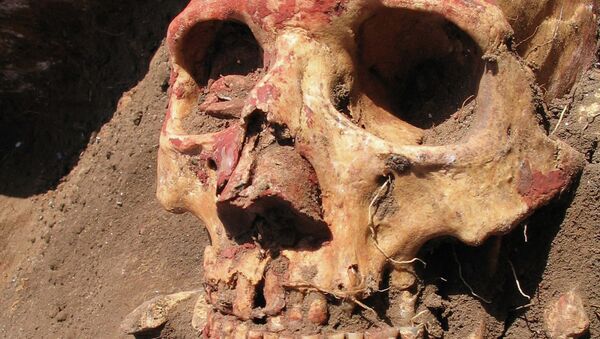
В последние несколько лет генетикам удалось извлечь останки ДНК этих бактерий из костей их жертв и доказать, что все они вызывались разными, но похожими штаммами одной и той же бактерии — Yersinia pestis. Как сегодня считают палеогенетики, чума сопровождала эволюцию человечества на всем времени его расселения по Европе и Азии в последние 15-10 тысяч лет, периодически исчезая и появляясь.
Вадивалу и ее коллеги заинтересовались тем, как чума смогла прожить так много времени и не исчезнуть с лица Земли в ходе очередной крупной эпидемии, убив всех своих носителей еще до того, как они успели распространить микробов по новым популяциям грызунов или людей.
Пытаясь понять, почему этого не происходит, ученые обратили внимание на то, что многие микробы могут выживать даже в тех случаях, если их "проглатывают" так называемые макрофаги – специализированные клетки иммунной системы, уничтожающие микробов и похожие по своему виду и манере поведения на амеб и других простейших. Подобный трюк, как отмечают ученые, освоили и сами Yersinia pestis, а также многие другие опасные возбудители болезней.


Это натолкнуло ученых на мысль, что амебы могут выступать в качестве природных резервуаров и разносчиков чумы. Они проверили эту идею, вырастив и перемешав колонии трех самых опасных штаммов чумной палочки и колонию обычных почвенных амеб Acanthamoeba castellanii.
Через некоторое время ученые заполнили пробирку веществом, убивающим чумную палочку, и проверили, присутствуют ли в амебах "живые" клетки Yersinia pestis. Для этого биологи "растворили" клеточные оболочки амеб и поместили получившийся "коктейль" из их внутренностей в среду, благоприятствующую росту бактерий.
Как оказалось, бактерии действительно выжили, и начали размножаться, попав в благоприятные условия. Секретом их выживания был особый белок, который Yersinia pestis производила в большом количестве и который означал "не ешь меня" на химическом языке амеб. Когда ученые удалили ген, отвечавший за производство этой молекулы, чумные палочки начали растворяться при попадании в амебы, что подтвердило ключевую роль в выживании микроба внутри амебы.

Как полагают ученые, подобный "симбиоз" бактерий и амеб может объяснять то, почему чума не исчезала после крупных эпидемий в древности, и продолжает беспокоить человечество и сегодня в развивающихся странах мира. Наблюдения за тем, как чумная палочка и амебы взаимодействуют в почвах таких регионов, могут помочь частоту развития вспышек и эпидемий чумы, заключают авторы статьи.
Читайте также:


