Что такое манту против гриппа
Роспотребнадзор
1. Для чего делать прививки, если все инфекционные заболевания сейчас хорошо лечатся антибиотиками?
Современные антибиотики не всегда способны эффективно справиться с возбудителем той или иной инфекции. Это связано с ростом резистентности (устойчивости) возбудителей к часто применяемым антимикробным препаратам.
2. Может ли заболеть привитый человек?
Да, может, но в этом случае заболевание будет протекать в легкой форме и риск развития осложнений будет минимален.
3. Привили ребенка от гриппа, через 2 дня он заболел. Почему вакцина не подействовала?
Вакцина от гриппа еще не успела подействовать, т.к. защищать она начинает спустя месяц после вакцинации.
4. Как защитить от гриппа детей до 6 месяцев?
Во-первых, необходимо провести вакцинацию всех контактирующих с ним лиц до начала эпидемии гриппа. Во-вторых, взрослые должны соблюдать основные меры профилактики. В период эпидемии запрещено с младенцем посещать места скопления людей, а также не рекомендуется собирать дома гостей.
5. Можно ли применять вакцину против гриппа у беременных?
Применять вакцину против гриппа у беременных необходимо в связи с тем, что они входят в группу риска по развитию тяжелых форм заболевания. Исследования последних лет доказали безопасность вакцинации против гриппа у беременных женщин.
6. Может ли грудное вскармливание защитить ребенка от инфекции без вакцинации?
Дети, находящиеся на грудном вскармливании, являются восприимчивыми к инфекционным заболеваниям также, как и дети, находящиеся на искусственном вскармливании, поэтому вакцинация проводится всем детям, за исключением детей с медицинскими противопоказаниями.
7. Как долго защищает ребенка от туберкулеза вакцина БЦЖ?
Длительность защиты детей, которым при рождении была проведена вакцинация БЦЖ около 7 лет. В соответствии с Национальным календарем профилактических прививок вакцинация проводится каждые 7 лет.
8. В течение какого времени сохраняется иммунитет после полной вакцинации от полиомиелита?
Поствакцинальный полиомиелитный иммунитет со временем не снижается. Привитые дети во взрослом возрасте не заболевают.
9. Правда ли то, что вакцинация от пневмококковой инфекции не защищает ребенка от других видов пневмоний?
Вакцинация от пневмококковой инфекции защищает только от пневмоний, вызванных пневмококком. Данная вакцина не защищает от пневмоний, развившихся как осложнения других инфекционных заболеваний.
10. В прошлом году переболела гриппом. Имеет ли смысл прививаться после перенесенного заболевания?
Прививку необходимо делать ежегодно, т.к. штаммы вируса гриппа меняются. В связи с этим, ежегодно выпускается новая партия вакцины, в состав которой входят ожидаемые штаммы.
11. У меня пожилые родители (85 и 86 лет). Не опасно ли им делать прививку от гриппа в таком возрасте?
Взрослые старше 60 лет входят в прививочные контингенты. Вакцинация вашим родителем рекомендована, пожилые люди, как и дети тяжелее переносят грипп.
12. Для чего необходимо прививаться от ветряной оспы?
Ветряная оспа не является безобидным заболеванием ввиду того, что способно вызвать серьезные осложнения: вторичная кожная инфекция, пневмония, ветряночный энцефалит, поражение лицевого нерва, поражение глаз.
С возрастом, если взрослый не переболел в детстве и если отсутствует прививка, риск развития осложнений и летальность увеличивается.
13. Можно ли заболеть ветряной оспой от прививки против неё?
Нет. При производстве вакцины используется ослабленный вирус.
14. С какого возраста проводится вакцинация против ветряной оспы?
Прививать детей против ветряной оспы можно с 12 месяцев.
15. Через какое время после прививки от ветряной оспы ребенок сможет безопасно контактировать с больными ветрянкой?
Иммунитет начинает формироваться с первого дня, а окончательно сформирован уже через 6 недель.
16. На какой день после пробы Манту можно проводить вакцинацию против ветряной оспы?
Вакцинацию можно проводить сразу после оценки результатов пробы Манту.
Вакцинация - это создание искусственного иммунитета к некоторым болезням. В настоящее время это один из ведущих методов профилактики инфекционных заболеваний.
Инфекции, против которых существуют вакцины, называют управляемыми или контролируемыми и уровень заболеваемости ими во многом зависит от количества привитых среди всего населения. Известно, что для достижения эпидемического благополучия в стране должно быть привито не менее 95% населения. Это означает, что вакцинации подлежат не только здоровые, но и страдающие различными заболеваниями, в том числе аллергическими, люди.
Вместе с тем, ежегодно во всем мире отмечается значительный рост аллергических заболеваний. Международная статистика свидетельствует о том, что за последние два десятилетия заболеваемость аллергической патологией возросла в 3-4 раза. Аллергией страдает каждый пятый житель нашей планеты. Аллергический ринит, конъюнктивит встречается у 4-20% населения. Бронхиальной астмой страдает 5-15% всего населения земного шара. Атопический дерматит составляет 20-30% от всех аллергических заболеваний у детей. Каждый второй человек в мире хоть раз в жизни перенес эпизод крапивницы.
Разговоры о необходимости и вреде прививок то вспыхивают, то затухают среди родителей аллергиков. Раздаются голоса, призывающие вовсе отказаться от широкой иммунопрофилактики, чтобы “сохранить здоровье детей”. Чтобы развеять сомнения и заблуждения родителей детей, страдающих аллергией, подготовлена эта статья.
Заблуждение №1
Заблуждение №2
Современные вакцины, как живые, так и инактивированные, способствуют выработке организмом защитных противоинфекционных антител – иммуноглобулинов классов G, M; в то же самое время они практически не повышают уровень общего иммуноглобулина Е и продукцию специфических IgE-антител, принимающих участие в формировании аллергопатологии.
Заблуждение №3
Побочные реакции, развившиеся после проведения профилактической прививки, являются противопоказанием к дальнейшей вакцинопрофилактике.
Следует выделять поствакцинальные реакции и поствакцинальные осложнения. К поствакцинальным реакциям относятся повышение температуры тела и появление уплотнений различных размеров в месте инъекции. Подобные явления не являются противопоказаниями к дальнейшей вакцинации, однако должны учитываться доктором для определения дальнейшей тактики иммунопрофилактики. Так, например, при возникновении постинъекционного уплотнения ягодичной области следующая прививка должна выполняться в область наружной поверхности бедра или верхней трети плеча.
Поствакцинальные аллергические осложнения в виде генерализованной аллергической реакции или анафилактического шока являются абсолютными противопоказаниями для проведения вакцинопрофилактики этой же вакциной или вакциной, содержащей причинный компонент. Так, к примеру, при развитии отеков и крапивницы после введения АС-анатоксина противопоказано применение АКДС-вакцины и АДСМ-анатоксина. Проведение профилактических прививок против гепатита В, гриппа в данном случае не имеет противопоказаний.
Следует помнить, что наличие у пациентов аллергии к белкам куриного яйца является противопоказанием для прививок гриппозными, коревыми, паротитными вакцинами, так как эти вакцины приготовлены на курином субстрате. В этих вакцинах также находятся следы антибиотиков из группы аминогликозидов, что важно учитывать как противопоказание для пациентов, имеющих системные аллергические реакции на антибиотики.
Заблуждение №4
Пациентам, страдающим аллергическим ринитом и бронхиальной астмой, противопоказаны прививки против гриппа, так как они обостряют течение основного заболевания.
Пациенты с хроническими заболеваниями дыхательной системы относятся к группе риска неблагоприятных последствий при заболевании ОРВИ и гриппом. У детей и взрослых с аллергическими заболеваниями респираторной системы целесообразно расширить календарь профилактических прививок за счет вакцинации против пневмококковой инфекции и ежегодной вакцинации против гриппа. Вакцинация против этих инфекций снижает заболеваемость гриппом и пневмониями, частоту и тяжесть обострений основного заболевания, что позволяет удлинить период ремиссии хронической бронхолегочной патологии и добиться уменьшения объема базисной терапии.
Заблуждение №5
Применение комбинированных вакцин для лиц, страдающих аллергическими заболеваниями нецелесообразно, так как многокомпонентные вакцины чаще вызывает нежелательные реакции.
Заблуждение №6
Если у ребенка аллергия, нельзя делать пробу Манту, т.к. она будет не информативна.
В первую очередь стоит сказать, что проба Манту не является прививкой, т.е. она не защищает организм от туберкулеза, а проверяет на его наличие. Все дело в том, что туберкулез нередко протекает бессимптомно, поражает не только легкие, но и другие органы и системы, и даже некоторые отделы мозга, чаще это происходит при снижении защитных сил организма.
Что для детей атопиков будет являться снижением иммунитета? Разумеется, любое обострение болезни ослабляет организм, что является поводом для начала инфекционного процесса. Именно поэтому специалисты рекомендуют своевременно выполнять все пробы Манту, результаты которой позволяют своевременно диагностировать возможные риски серьезного заболевания.
Чтобы этого избежать, необходимо правильно осуществить подготовку к проведению данного мероприятия:
При соблюдении всех этих правил и рекомендаций наблюдающего врача проба Манту будет проведена с минимально возможными осложнениями, а результат будет максимально достоверным.
Современные достижения медицинской науки позволяют создавать и внедрять новые высококачественные вакцинные препараты, которые лишены тех недостатков, которые отмечались у вакцин прошлых поколений. В создании новых вакцин используется весь накопленный опыт прививочного дела, учитываются все нежелательные побочные эффекты, в том числе и аллергические. И хочется верить, что мифы вакцинонопрофилактики уйдут в прошлое, а их место займет реальный подход к вакцинации – общепризнанному эффективному способу предупреждения инфекций.
Визитная карточка
| У нас учатся: | 275 воспитанников |
| У нас учат: | 28 педагогов |
Кто из нас, родителей, не злился на пробу Манту! Если результат сомнительный или положительный, придется снова тратить время на походы по врачам, делать рентген, сдавать анализы, в очередной раз убеждаясь, что ребенок здоров.
Оправданы ли такие хлопоты?
ЧТО ТАКОЕ ПРОБА МАНТУ? Это не прививка, а диагностический тест. Фактически это аллергопроба: похожим способом проверяют на аллергию к пыльце. Но в данном случае внутрикожно вводится туберкулин - частички оболочек возбудителя болезни. В месте укола образуется папула (уплотнение, пуговка) - там собираются особые клетки, которые уже познакомились с микобактерией туберкулеза. Если их будет слишком много, пуговка вырастет больше нормы, и врач заподозрит первичное инфицирование.
КАК ОЦЕНИВАЮТ РЕЗУЛЬТАТ ПРОБЫ?
Через 72 часа измеряют только саму пуговку, а не покраснение вокруг нее.
Отрицательный - папула отсутствует, есть только реакция на укол 0-1 мм и возможно покраснение диаметром около 5 мм.
Сомнительный - папула 2-4 мм и покраснение вокруг нее.
Положительный - папула 5-15 мм и покраснение любого размера.
Гиперергическая реакция - сильно выраженная папула: у детей и подростков - 17 мм и более, у взрослых - 21 мм и более. В этом случае без вариантов нужен фтизиатр.
ПОЛОЖИТЕЛЬНАЯ ПРОБА МАНТУ - ЧТО ИЗ ЭТОГО СЛЕДУЕТ?
По результатам одной пробы выводов не делают, важно изменение размеров пуговки из года в год, поэтому врач сравнивает ее с прошлогодней.
· увеличение пуговки за год более чем на 6 мм
· размер папулы более 16 мм и покраснение вокруг
· появление рядом пузырьков или увеличение лимфоузлов
· красная дорожка от места инъекции к локтю
ПРИ ПОДОЗРЕНИИ НА ИНФИЦИРОВАНИЕ предстоит сделать рентген грудной клетки ребенку и флюорографию членам семьи, микробиологический посев мокроты.
ОБСЛЕДОВАНИЕ НЕ ВЫЯВИЛО ПРИЗНАКОВ БОЛЕЗНИ? Тогда вас будут просто наблюдать. Но если спустя год размер папулы увеличится еще на б мм и более, придется пройти профилактический курс лечения. Это важно: в 7-1 3% случаев первичное инфицирование переходит в заболевание.
МОЖЕТ ЛИ РЕАКЦИЯ МАНТУ БЫТЬ ЛОЖНОЙ?
Проба Манту - не идеальный способ диагностики. У чувствительных к туберкулину аллергиков местная реакция (покраснение) усиливается. А из-за недавно перенесенной инфекции либо прививки, сделанной меньше месяца назад, или прочих причин может возникать ложное увеличение папулы.
В связи с этим помимо обследования фтизиатр назначает и проведение контрольной повторной пробы Манту через 3 месяца.
Первая проба. Проводится через год после прививки БЦЖ. Если на левой руке у ребенка сформировался рубчик (1-10 мм) - значит, вакцинация прошла успешно. Результат пробы будет скорее всего положительным, и это нормальная реакция на недавнюю прививку. Но при размере папулы более 16 мм педиатр попросит родителей на всякий случай сделать флюорографию, показать ребенка фтизиатру в поликлинике.
Если же рубчик не сформировался, значит, вакцина БЦЖ не сработала. Результат пробы у такого ребенка должен быть только отрицательным. В противном случае надо обратиться к врачу -возможно, случилось первичное инфицирование.
Третья - шестая пробы. Примерно в 5 лет размер пуговки начинает уменьшаться: постепенно угасает иммунитет после прививки.
Дополнительное обследование потребуется, если пуговка
•увеличилась за год более чем на 6 мм
•выросла на 2-4 мм и достигла 12 мм и более
•имеет размер более 12 мм при условии, что ребенку вообще впервые в жизни делают Манту
Седьмая проба. В 7 лет обычно проводят ревакцинацию БЦЖ. Но сначала делают пробу Манту. Прививку выполняют, только если проба отрицательная. Если сомнительная - откладывают. И так до 14 лет.
Некоторые так и остаются без ревакцинации: считается, что им было достаточно первичной БЦЖ.
Если пуговка чешется, значит есть инфицирование. Нет, зуд возникает как реакция на аллерген. Покраснение при этом увеличиться может, но размер папулы не изменится. Расчесывать, равно как и смазывать зеленкой, йодом, заклеивать пластырем, нельзя - будет сложно оценить результат.
Пуговку не мочить, апельсины не есть. Эти правила устарели. Можно и мочить, и цитрусовые употреблять - на выраженность реакции это не повлияет. Первое требование осталось от пробы Пирке (она применялась до Манту, и ее мочить было нельзя), второе - устаревшее мнение аллергологов.
Манту простуда не помеха. Нет, дождитесь полного выздоровления! При простудном заболевании проба дает ложную реакцию.
В детский сад без пробы манту не возьмут. Администрация имеет право отказать в посещении ребенку, не обследованному на туберкулез. Если воздерживаетесь от проведения пробы Манту, придется искать доказательства отсутствия болезни иным путем - раз в 2 года проводить рентгенографию органов грудной клетки. Этот вариант применим и для детей, которым проба Манту противопоказана.
До и после Манту надо принимать антигистаминные препараты. Нет, всем подряд это делать не нужно. Противоаллергические средства могут смазать результат пробы, которая по сути своей является аллерготестом на чувствительность к туберкулину.
ПРОТИВОПОКАЗАНИЯ ДЛЯ ПРОБЫ МАНТУ
· обострение кожных, инфекционных, соматических (в том числе эпилепсия) и аллергических заболеваний, бронхиальной астмы ревматизм в острой и подострой фазах
· карантин по детским инфекциям. Манту откладывают до его окончания. А если ребенок болел, пробу делают через месяц после исчезновения последних симптомов.
ОДНА ПРОБА МАНТУ НИЧЕГО НЕ ОЗНАЧАЕТ - СРАВНИВАЮТ И ОЦЕНИВАЮТ РЕЗУЛЬТАТЫ НЕСКОЛЬКИХ ПРОБ.
О питании детей дошкольного возраста.
Поговорим о том, как должны питаться дети дошкольного возраста. Почему так важны вопросы питания современных детей?
Вы все знаете, как часто сейчас встречаются у детей различные хронические заболевания.
Уже с раннего возраста формируются такие хронические поражения желудочно-кишечного тракта, как, например, хронический гастрит, хронический холецистит, дискинезия желчных путей и другие. В становлении этих хронических поражений органов пищеварения, а также других заболеваний (аллергические поражения дыхательной системы, кожи) немалое значение имеет нерациональное питание.
Существует истина, которую должна знать каждая мать: не так важно, сколько съест ребенок, важнее - сколько он сможет усвоить! В связи с этим поговорим об организации самого процесса питания детей. Желание есть возникает тогда, когда человек успел поработать, подвигаться. К этому моменту начинают активизироваться желудочные ферменты, переваривающие пищу. Чем приятнее запах и вид пищи, тем больше активность ферментов в желудке и тем сильнее ощущение голода.
Утреннее отсутствие аппетита
А как мы обычно кормим детей? Ребенок только встал с постели. Как правило, он еще не совсем проснулся, не подвигался. Желания есть у него еще нет. А мама утром торопится на работу и начинает насильно кормить ребенка. Малыш нервничает, из-за этого у него не выделяются ферменты, спазмируется желчный пузырь и не выходит желчь для переваривания пищи. Мама считает, что у него плохой аппетит, но ведь нельзя его отпустить из дома голодным!
Не добивайтесь аппетита принуждением!
Стоит ли так бояться голода? Лучше пусть ребенок съест с аппетитом кусок хлеба, тщательно его пережевывая, чем под материнский крик - ранний завтрак, который вряд ли переварится. Если прием пищи становится мучением для матери и ребенка, то у ребенка может возникнуть отвращение к еде. Для того чтобы у него был аппетит, нужна спокойная обстановка. Надо научить малыша медленно и спокойно жевать, еда должна быть для него удовольствием.
Почему важно не спешить во время еды?
Переваривание пищи начинается во рту, где со слюной выделяется фермент амилаза, который уже в полости рта начинает расщеплять углеводы. Чем медленнее и спокойнее идет процесс обработки пищи во рту, тем лучше она будет переварена в желудке. Кроме того, слюна смачивает пищевой комок, и он легче проходит через пищевод. Таким образом, главное - научить ребенка жевать. Хуже всего, когда ребенок торопится и глотает куски. Эти куски плохо перевариваются, и организм почти ничего не усваивает. И тогда непереваренная пища проходит в двенадцатиперстную кишку, тонкую и толстую кишки - и травмирует их.
Пустая тарелка - не всегда хорошо!
Во время еды нельзя отвлекать ребенка игрушками, сказками и т.д. А если он отказывается от еды, то, может быть, он еще не голоден. Но мать хочет его накормить. Она ему читает в лучшем случае, а в худшем - сердится на него. А ребонок автоматически открывает рот, и туда ему вливается пища. Мать утешает себя тем, что тарелка опустела и ей кажется, что малыш будет сыт. А он не сыт. Он ничего не переварит. Он сделал первый шаг к желудочно-кишечной патологии.
Почему надо избегать перекармливания?
Аппетит снижается и у перекормленных детей. Их бесконечно пичкают всякими вкусными яствами. Они не знают чувства голода, а следовательно, не знают положительных эмоций при его утолении.
Приведем пример. Малыш рос в обеспеченной семье, где не было ни в чем недостатка, эта семья имела возможность покупать такие продукты, которые в обычных магазинах отсутствуют. По утрам ребенку давали бутерброды с черной и красной икрой, в обед предлагали отварные языки, но он отказывался от еды. Родители были в отчаянии, так как он мог целыми днями не есть.
Он худел, его мучили запоры. Решили положить ребенка в больницу для обследования. Родителям было поставлено одно условие: из дома разрешалось приносить только фрукты и овощи для приготовления свежих соков. Малыш получал до еды разведенные соки (никаких ферментов ему дополнительно не назначали), ел каши, гулял, спал, т.е. вел обычный образ жизни. Уже через две недели он с восторгом уплетал больничную еду. Все результаты обследования показали: ребенок здоров. Он просто перекормлен, не знает чувства голода.
Надо учитывать темперамент
И еще. Переваривание пищи у человека связано не только с обстановкой, но зависит и от его темперамента. Ученые изучали ферментативную активность детей, живущих в детском доме. Оказалось, что дети холерического склада, которые были посажены за еду сразу после прогулки, не могли долго успокоиться, вертелись и плохо ели. Пища у них переваривалась плохо. А дети флегматического темперамента после прогулки спокойно садились за стол, сосредоточенно ели. У них пища переваривалась хорошо. Приглядитесь к своему ребенку, может быть, после прогулки ему лучше отдохнуть, расслабиться и затем только есть. А лучше всего поговорить с ним о новостях в его жизни и подождать, пока он сам попросит еды.
Когда отсутствие аппетита говорит о болезни?
Только в тех случаях, когда ребенок отказывается от еды в условиях спокойной и доброжелательной обстановки и не утоляет голод кусками хлеба или любимыми блюдами, нужно подумать, не заболел ли он. Тогда необходимо прежде всего выяснить, нет ли у него каких-то заболеваний пищеварительного тракта, заражения глистами или других болезней.
Какой объем пиши должен быть у ребенка дошкольного возраста?
Емкость желудка у детей изменяется с возрастом. Если у годовалого ребенка она равна 250- 300 г , то у трехлетнего - 350- 400 г , а у четырехлетнего - 450- 500 г . Поэтому питание должно быть дифференцированным по величине разового и суточного объема пищи в зависимости от возраста детей.
Конечно же, объем пищи зависит и от аппетита детей. Если у ребенка хороший аппетит, не злоупотребляйте этим, не приучайте его к чрезмерно обильному питанию. Рано или поздно это приведет к избыточному жироотложению и нарушению здоровья ребенка. Если же аппетит снижен, и ребенок не всегда съедает предлагаемую ему пищу в достаточном количестве, то ему надо временно организовать пятый прием пищи в качестве дополнительного ужина в 21 час или раннего завтрака, если ребенок просыпается слишком рано - в 5-6 часов утра. На дополнительный прием пищи обычно рекомендуется давать стакан теплого молока, кефир или йогурт с печеньем или кусочком булочки.
Общий объем пищи на целый день составляет в среднем: для детей в три года - 1500- 1600 г , для детей в четыре года - 1700- 1750 г . Суточное количество распределяется между отдельными приемами пищи относительно равномерно: 350- 400 г и 400- 500 г соответственно возрасту детей, обед дается в оптимальном объеме.
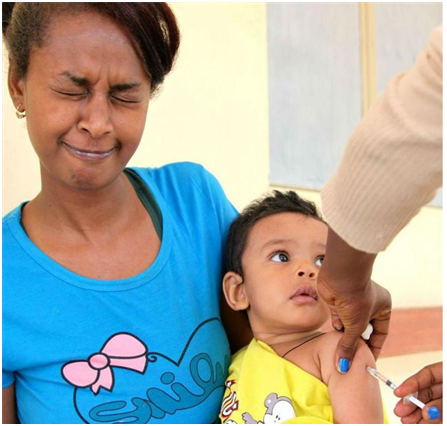
Что надо знать о прививках?
Дорогие родители! Врач сказал, что Вашему ребенку пора делать очередную прививку. Наверняка, Вы немного волнуетесь: как малыш перенесет эту процедуру, не опасна ли она, да и зачем вообще нужны прививки?
О противопоказаниях к прививкам
· Вакцина не вводится второй раз, если после предыдущего ее введения у ребенка была сильная температура (выше 40 градусов), выраженный отек в месте инъекции или необычная для данной прививки реакция
· Живые вакцины (коревая, краснушная, туберкулезная, паротитная, полиомиелитная) не вводится при иммунодефицитах (встречаются у 1-3 детей из миллиона)
· Вакцину против туберкулеза не вводят детям, родившимся с массой тела менее 2000 граммов
· При прогрессирующих неврологических заболеваниях (в т.ч. протекающих с судорогами) не вводят вакцины, содержащие цельноклеточный коклюшный компонент (их заменяют другими)
· Коревая и паротитная вакцины противопоказаны при аллергии к яичному белку, а также к антибиотикам из группы аминогликозидов
· Вакцинация не проводится детям во время острых заболеваний или обострений хронических. В этих случаях прививки откладывают до выздоровления или прекращения обострения
Если раньше наличие хронического заболевания рассматривалось как противопоказание к прививке, то сейчас, наоборот, таких детей стремятся привить в первую очередь – ведь для них и грипп, и корь, и другие инфекции гораздо опаснее, чем для здоровых детей.
Не много ли прививок? Ученые доказали: иммунная система ребенка с момента рождения способна противостоять одновременно многим инфекциям.
Благодаря этому созданы комбинированные вакцины сразу против нескольких болезней (например, коклюш+столбняк+дифтерия или корь+краснуха+паротит и других). Применение таких вакцин помогает сократить количество уколов.
Не опасны ли вакцины? При производстве современных вакцин их очищают от ненужных, а иногда и вредных веществ, оставляя лишь то, что требуется для создания защиты от болезни. Это значительно снижает риск побочных реакций.
Сегодня ребенок, пройдя полный курс прививок по календарю, получает меньше балластных веществ, чем содержалось в одной дозе вакцины, использовавшейся 30-50 лет тому назад.
В некоторые вакцины добавляют особые вещества для стимуляции выработки иммунитета, а также небольшое количество безвредного консерванта.
Показания противопоказания к прививкам определяет только врач.
Часто ли бывают осложнения?
Следует помнить, что осложнения вакцинации встречаются в тысячи раз реже, чем осложнения инфекций, против которых делают прививки.

Оглавление:
Какие ревакцинации нужно сделать ребенку от 2 до 18 лет?
- Итак, если вы точно следовали календарю прививок, от 2 до 6 лет вашему ребенку прививки не понадобятся.
- В 6 лет необходимо провести ревакцинацию против кори, краснухи, паротита.
- В 6-7 лет проводится вторая ревакцинация против дифтерии и столбняка, а также, при необходимости, против туберкулеза (однако некоторые педиатры считают, что эта ревакцинация не нужна вообще).
- В 14 лет проводится третья ревакцинация против дифтерии и столбняка, а также ревакцинация против полиомиелита.
Кроме того, детей в Санкт-Петербурге, как и взрослых, нужно прививать против гриппа и клещевого энцефалита.
Что если мы отстали от графика вакцинации?
Что делать, если ребенок уже переболел одной из инфекций, от которых защищает прививка?
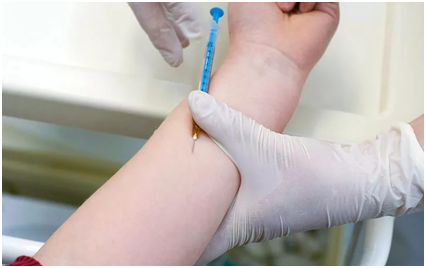
Что такое проба Манту? Есть ли альтернативные методы диагностики туберкулеза?
Проба Манту ежегодно проводится всем детям до 7 лет включительно (с 8 лет – диаскин-тест). Это не прививка (!), а иммунологический тест, показывающий, есть ли в организме возбудитель туберкулеза. При этом под кожу вводится туберкулин — экстракт убитых микобактерий человеческого и бычьего туберкулеза. Через 48-72 часа измеряется размер папулы. Считается, что если она больше 10 мм, это может указывать на заражение туберкулезом (но не на болезнь!), более 15 — вероятность весьма высока. Контакт с водой никак не влияет на результаты пробы Манту, поэтому мнение о том, что Манту нельзя мочить — миф.
В наше время появилась альтернатива пробе Манту — метод диагностики туберкулезной инфекции T-spot. Это вариант квантиферонового теста, гораздо более точный метод, который дает меньше ложно-положительных результатов и почти не дает ложно-негативных. С его помощью можно диагностировать и скрытое заражение, и активную форму туберкулеза. Для метода T-spot под кожу ничего не вводят, а, наоборот, собирают кровь в пробирку, и второй раз приходить не нужно.
Нужно ли делать прививки от гриппа, и если да, то какие?
ВОЗ относит к группе риска детей от 6 месяцев до 8 лет, взрослых старше 65 лет и людей, страдающих хроническими заболеваниями. Полезнее всего вакцинация для пожилых людей: она достоверно снижает частоту воспаления легких и смерти от гриппа или пневмонии. Но прививаться имеет смысл всем.
Прививки от гриппа нужно делать ежегодно в сентябре, перед началом эпидемического сезона.
Нужно ли нам прививаться от клещевого энцефалита?
Вакцинация нужна тем, кто живет в регионе, где есть зараженные энцефалитом клещи (например, Ленинградская области, Карелия, Сибирь), едет в лес работать или отдыхать. Практика показывает, что заразиться клещевым энцефалитом можно, гуляя в любом парке на территории города или в любом лесу Северо-Западного региона. Активность клещей высока в период с начала апреля до конца сентября, выше всего — в мае-июле.

Тем, кто делает прививку от клещевого энцефалита впервые, нужно ввести вакцину дважды с интервалом 1-7 месяцев (лучше всего — через 5-7 месяцев, например, осенью и весной). Однако в случае эпидемии проводится и экстренная вакцинация. В этом случае интервал между первой и второй прививками составляет две недели. Через год проводится ревакцинация, при этом препарат вводят только один раз. Последующие ревакцинации проводят каждые три года, всякий раз требуется только одно введение.
Прививаться от энцефалита лучше отечественной вакциной Клещ-Э-ВАК, так как в неё включены конкретные штаммы энцефалита, распространенные в российских регионах.
После введения вакцины возможно повышение температуры до 38,5, головная боль. Реакция обычно развивается только после первого введения вакцины. У детей также возможно повышение температуры, недомогание, красное пятно вокруг места прививки. Эти недомогания проходят в течение 2-3 дней.
Зачем нужна ревакцинация взрослых людей против детских болезней?
Почему ревакцинация взрослых актуальна и необходима?
- Заболеваемость многими инфекциями в наше время растёт. Например, в 2018 году количество случаев кори в России выросло в 27 раз, коклюша — в 2,2 раза.
- Взрослые болеют тяжело. Смертность здоровых взрослых людей от ветрянки в 30-40 раз выше, чем у детей 5-9 лет. Корь у взрослых старше 20 лет намного чаще вызывает энцефалит.
- Корь и ветрянка очень заразны. Вы можете заболеть, даже просто находясь в одном вагоне поезда с больным ребенком или взрослым.
- Особая статья — беременные: перенесенные в беременность коклюш, корь, краснуха могут вызвать смерть или тяжелые нарушения развития плода. Если женщине делали прививки только в детстве, то в 22-24 года уже пора делать ревакцинацию, иначе защиты может оказаться недостаточно.
Нужно ли узнавать, от чего я привит?

В принципе, человек может проверить, есть ли у него антитела к конкретным заболеваниям. Антитела (IgG, иммуноглобулины типа G) — это белки, атакующие бактерии или вирусы, когда они пытаются заразить организм. Однако эти анализы дороги, и делать их необязательно. Поэтому вы можете просто прийти к иммунологу, назвать свой год рождения, и врач с большой долей вероятности скажет вам, какие прививки вам сделали в детстве.
Если у вас есть сомнения, что прививка была, лучше её повторить. Так, ревакцинация против кори необходима всем, кто родился до 1990 года, так как по современным стандартам детям нужно две прививки, а до 1990 года делали только одну.
Если вы привились от болезни, к которой у вас есть иммунитет, это не принесет вреда — антитела защитят вас и от тех агентов, которые есть в вакцине.
Можно ли вводить несколько вакцин сразу?
Да. Как и детям, взрослым можно вводить несколько вакцин за один раз. Важно только знать, какие из них совместимы, а какие нет. Посетите иммунолога, и он поможет вам составить индивидуальный график прививок. Возможно, врач порекомендует и какие-то другие вакцинации, например, тем, кто бывает в Африке, нужна прививка от менингококка и желтой лихорадки, а если у вас есть проблемы с печенью — от гепатита А.
Какие прививки нужны пожилым людям?
- После 50 лет — ревакцинация против ветрянки. Неожиданно? Да, но вирус ветрянки может вызвать у пожилых неприятную болезнь — опоясывающий лишай. Прививка нужна, даже если вы болели ветрянкой.
- Хиб-инфекция и пневмококковая инфекция. Это инфекции, которые могут вызывать тяжелые осложнения, увеличивающие смертность при ОРВИ. Прививка нужна людям в группе риска: взрослым старше 65 лет и людям в любом возрасте с хроническими заболеваниями печени, органов дыхания, сахарным диабетом, иммунодефицитами.
Мы, команда Euromed Kids, однозначно выступаем за прививки — детям и взрослым. Защитимся от контролируемых инфекций вместе и не дадим упасть коллективному иммунитету — не говоря уж об индивидуальном.
Если у вас остались любые вопросы, вы можете задать их нам по телефону: +7 812 331 00 00
Читайте также:


