Бешенство и гормональные мази
НОБИВАК РАБИЕС (Nobivac Rabies)
СОСТАВ И ФОРМА ВЫПУСКА
Каждый флакон (1 доза) содержит инактивированную культуру вируса бешенства из штамма Pasteur RIV с активностью не менее 2 МЕ и адъювант AIPO4. По внешнему виду вакцина представляет собой суспензию розового или желто-коричневого цвета. Расфасовывают по 1 мл (1 доза) в стеклянные флаконы, упакованные по 10 штук в картонные коробки.
ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА
Инактивированная вакцина Нобивак Рабиес является профилактическим средством активной иммунизации здоровых животных против бешенства. Однократной инъекции достаточно для создания активного иммунитета у собак и кошек сроком до 3-х лет, у крупного рогатого скота, овец, коз и лошадей – до 2-х лет, у лисиц, норок и хорьков - до 1 года. Нарастание иммунитета после введения вакцины происходит на 21-й день. Для овец, коз, норок, хорьков и лисиц прививка обеспечивает защиту как минимум 1 год.
ПОКАЗАНИЯ
Назначают собакам, кошкам, хорькам, норкам, лисицам, крупному рогатому скоту, овцам, козам и лошадям для профилактики бешенства.
ДОЗЫ И СПОСОБ ПРИМЕНЕНИЯ
Вакциной прививают только клинически здоровых животных.
Собак и кошек начинают прививать с 3-х месячного возраста (если животное из-за эпизоотической ситуации было привито раньше указанного возраста, то оно должно быть вакцинировано повторно в возрасте 3-х месяцев), ревакцинируют каждые 3 года (в зависимости от эпизодической ситуации, можно проводить вакцинации животных против бешенства каждый год), вакцину в количестве 1 дозы (1 мл) вводят внутримышечно или подкожно.
Хорьков, норок и лисиц вакцинируют против бешенства с 3-х месячного возраста (если животное из-за эпизоотической ситуации было привито раньше указанного возраста, то оно должно быть вакцинировано повторно в возрасте 3-х месяцев), ревакцинируют против бешенства каждый год, вакцину в количестве 1 дозы (1 мл) вводят подкожно.
Крупный рогатый скот, овец, коз и лошадей впервые вакцинируют против бешенства с 6-ти месячного возраста (если животное из-за эпизодической ситуации было привито раньше указанного возраста, то оно должно быть вакцинировано повторно в возрасте 6-ти месяцев), ревакцинируют каждые 2 года (в зависимости от эпизоотической ситуации, можно проводить вакцинации животных против бешенства каждый год), вакцину в количестве 1 дозы (1 мл) вводят внутримышечно.
ПОБОЧНЫЕ ДЕЙСТВИЯ
При подкожном введении в месте инъекции возможно образование легкой припухлости, самопроизвольно исчезающей в течение одной-двух недель. У животных после применения вакцины возможны реакции гиперчувствительности, в этом случае показано подкожное введение адреналина в рекомендуемых дозах.
ПРОТИВОПОКАЗАНИЯ
Гиперчувствительность к компонентам вакцины.
ОСОБЫЕ УКАЗАНИЯ
Вакцину можно применять собакам и кошкам во время беременности. Допускается использование вакцины Нобивак Рабиес в качестве разбавителя к вакцинам Нобивак DHPPi, Нобивак DHP и Нобивак Трикет, а также смешивание и одновременное применение с вакциной Нобивак Лепто в соотношении доз 1:1. Перед употреблением флакон с вакциной рекомендуется встряхнуть. В связи с тем, что вирусных компонент вакцины находится в инактивированном состоянии, препарат не представляет потенциальной опасности для окружающей среды и персонала. При нарушении целостности флакона или по окончанию указанного срока годности неиспользованная вакцина подлежит обеззараживанию путем кипячения в течение 5-10 минут.
УСЛОВИЯ ХРАНЕНИЯ
Вакцину хранят и транспортируют в сухом, защищенном от света месте при температуре от 2 до 8 ºС. Замораживание вакцины не допускается. Срок годности – 2 года.
ПРОИЗВОДИТЕЛЬ
Интервет Интернешнл Б.В. (Intervet International B.V.), Голландия.
Представительство в России:
125445, г . Москва, ул. Смольная, д. 24 Д,
коммерческая башня "Меридиан".
Тел.: (495) 956-71-44, 956-71-40
Факс: (495) 956-71-45, 956-71-41
I. ОБЩИЕ СВЕДЕНИЯ
Торговое наименование: Рабизин (Rabisin).
Международное непатентованное наименование: Вакцина для профилактики бешенства у животных.
Лекарственная форма: суспензия для инъекций.
Вакцина Рабизин изготовлена из культуральной жидкости линии клеток NIL2, инфицированных вирусом бешенства (штамм СЕ 52), инактивированной бетапропиолактоном, с добавлением алюминия гидроксида – 1,7 мг, физиологического раствора – до 1 мл.
По внешнему виду вакцина представляет собой бесцветную опалесцирующую жидкость. При хранении допускается выпадение незначительного осадка, легко разбивающегося при встряхивании в гомогенную взвесь.
Вакцина Рабизин расфасована по 1 мл (1 иммунизирующая доза) в стеклянные флаконы соответствующей вместимости, герметично укупоренные резиновыми пробками, укрепленными алюминиевыми колпачками.
Флаконы с вакциной упакованы в коробки по 100 или 10 штук. В каждую коробку с вакциной вложена инструкция по ее применению.
Срок годности вакцины 36 месяцев от даты выпуска при соблюдении условий хранения и транспортирования. По истечении срока годности вакцина к применению не пригодна.
Вакцину хранят' и транспортируют в сухом темном месте при температуре от 2°С до 8°С. Не допускается замораживание вакцины.
Вакцину следует хранить в местах, недоступных для детей.
Флаконы с вакциной без этикеток, с истекшим сроком годности, с нарушением целостности и/или герметичности укупорки, с наличием посторонней примеси, подвергшиеся замораживанию, не использованные в течение 3 часов после вскрытия, подлежат выбраковке и обеззараживанию кипячением в течение 30 минут с последующей утилизацией.
Утилизация обеззараженной вакцины не требует соблюдения специальных мер предосторожности.
Вакцина Рабизин вызывает формирование иммунного ответа к вирусу бешенства через 14-21 сутки после введения, продолжительностью до 36 месяцев.
В одной иммунизирующей дозе (1 мл) содержится не менее 1 IU вируса бешенства (штамм G-52).
Вакцина безвредна, лечебными свойствами не обладает.
Вакцина предназначена для профилактики бешенства у собак, кошек, хорьков, лошадей, крупного рогатого скота и овец. Разрешается вакцинировать беременных и лактирующих животных.
Запрещено прививать клинически больных и/или ослабленных животных. За 10 дней до вакцинации необходимо провести дегельминтизацию.
Вакцину Рабизин вводят подкожно в область лопатки или внутримышечно, лошадям – только внутримышечно, в дозе 1 мл, независимо от массы и вида животного.
Первичную вакцинацию проводят:
собакам и кошкам – двукратно, первая инъекция в возрасте не ранее 3 месяцев, затем через 12 месяцев;
хорькам – однократно в возрасте не ранее 3 месяцев;
лошадям, крупному рогатому скоту и овцам – однократно в возрасте не ранее 4 месяцев.
Ревакцинацию проводят ежегодно.
Перед вакцинацией флакон с вакциной встряхнуть. При вакцинации необходимо соблюдать правила асептики и антисептики.
Симптомов проявления бешенства или других патологических признаков при передозировке вакцины не установлено.
Особенностей поствакцинальной реакции при первичной и повторных иммунизациях не установлено.
Следует избегать нарушений схемы проведения вакцинации, поскольку это может привести к снижению эффективности иммунопрофилактики бешенства. В случае пропуска очередного введения вакцины необходимо провести иммунизацию как можно скорее.
При применении вакцины в соответствии с настоящей инструкцией побочных явлений и осложнений, как правило, не отмечается. На месте инъекции иногда возможно появление быстро исчезающей припухлости. В исключительных случаях возможна анафилактическая реакция. В этом случае проводят симптоматическое лечение.
Продукты убоя, мясо и молоко от вакцинированных сельскохозяйственных животных реализуют без ограничений.
МЕРЫ ЛИЧНОЙ ПРОФИЛАКТИКИ
При работе с вакциной следует соблюдать общие правила личной гигиены и техники безопасности, предусмотренные при работе с лекарственными средствами ветеринарного назначения. По окончании работы вымыть руки теплой водой с мылом.
Все лица, участвующие в проведении вакцинации, должны быть одеты в спецодежду и обеспечены индивидуальными средствами защиты. В местах работы должна быть аптечка первой доврачебной помощи.
При попадании вакцины на кожу и/или слизистые оболочки их рекомендуется промыть большим количеством водопроводной воды.
При случайном введении препарата человеку, место введения необходимо обработать 70% раствором этилового спирта, обратиться в медицинское учреждение и сообщить об этом врачу.
С утверждением настоящей инструкции утрачивает силу инструкция по применению вакцины Рабизин, утвержденная заместителем Руководителя Россельхознадзора 19 октября 2011 г.
Бешенство – это опасное инфекционное заболевание, смертельное для человека и большинства животных. Вирус бешенства передается человеку во время укуса больного животного. Человек может заразиться бешенством от диких животных (лиса, песец, волк, енот, летучая мышь и др.) и от домашних животных (собак, кошек, домашнего скота).
Вирус бешенства проникает в нервную систему и, размножаясь, приводит к тяжелым нарушениям работы головного и спинного мозга.Инкубационный период заболевания у человека зависит от пути заражения, места укуса, величины и глубины раны, возраста, веса человека и пр. Первые симптомы бешенства могут появиться уже спустя 7-10 дней после заражения, либо спустя несколько месяцев (до года).
Первые симптомы бешенства, как правило, появляются в области раны от укуса, это онемение кожи или сильный зуд. На фоне этих симптомов могут появляться слабость, головокружение, тошнота, диарея, повышение температуры тела до 37,5 0 С, бессонница.
Через несколько дней температура тела повышается до 40-41 0 С, появляются приступы болезненных судорог, боязнь света, звука, повышенное слюноотделение, параличи и, в конечном счете, смерть от остановки дыхания и сердцебиения.
Не существует эффективных методов лечения бешенства после развития симптомов, однако заболевание можно предотвратить, если вовремя начать экстренную профилактику бешенства. Для профилактики бешенства после укуса больного животного используется антирабическая вакцина и антирабический иммуноглобулин. Соблюдение всех правил экстренной профилактики бешенства помогает значительно снизить риск развития заболевания..
Как происходит заражение бешенством?
Заражение бешенством от больного животного возможно при следующих обстоятельствах:
- при укусе больного животного
- при попадании слюны больного животного на поврежденные участки кожи (царапины, ссадины, раны)
Если вы каким-либо образом контактировали со слюной больного (или подозрительного) животного, вам следует немедленно обратиться за медицинской помощью, для проведения профилактики бешенства.
Как распознать бешенство у животных?
Опасность животных, больных бешенством, заключается в том, что они становятся заразны за несколько дней или недель до появления первых симптомов бешенства.
Что такое антирабическая вакцина?
Антирабическая вакцина, или вакцина против бешенства – это лекарство, которое вызывает выработку иммунитета (антител) против бешенства. Эта вакцина содержит частицы инактивированного (убитого) вируса.
Антирабическую вакцину вводят в случае контакта человека со слюной больного (или подозрительного) животного по определенной схеме.При решении вопроса о назначении прививок против бешенства врач руководствуется характером укуса и сведениями о животном, помня о том, что чем короче инкубационный период, тем меньше шансов на эффективность медицинской помощи, и, наоборот, чем длиннее скрытый период, тем больше надежды, что помощь будет эффективной.
Каждый, кому делают прививку против бешенства, должен соблюдать все предписания врача. Это позволит достичь создания устойчивого иммунитета, что, несомненно, приведет к полной победе над губительной инфекцией.
Для экстренной профилактики бешенства не существует противопоказаний. Первые антитела к вирусу бешенства начинают появляться спустя 2 недели после введения вакцины.
В диагностике бешенства используются следующие методы:
1. Обнаружение антител против вируса бешенства возможно в коже человека (для этого анализа производится биопсия), либо в отпечатке с роговицы глаза.
2. Обнаружение вируса бешенства в слюне и спинномозговой жидкости человека с помощью ПЦР (полимеразной цепной реакции).
Окончательное подтверждение диагноза возможно только после смерти человека. В нервных клетках человека, умершего от бешенства, обнаруживаются особые включения (точки), которые называются тельцами Негри. Наличие этих телец подтверждает диагноз бешенства.
Профилактика бешенства
Для профилактики заражения бешенством все люди, которые часто контактируют с дикими или бездомными домашними животными, должны пройти вакцинацию против бешенства в поликлинике по месту жительства. Прививка от бешенства необходима охотникам, работникам животноводческих хозяйств, егерям, заводчикам собак ветеринарам и т.п.
Противопоказания для профилактической прививки от бешенства: острые инфекционные заболевания, аллергия, беременность.
Как обезопасить себя и своих детей от бешенства?
Практически любой человек имеет риск заражения бешенством, поэтому следует знать основные правила, соблюдение которых поможет избежать бешенства:
1. Не приближайтесь и не гладьте бездомных животных. Животное может быть заразным еще до появления первых признаков бешенства, когда оно выглядит вполне здоровым. Даже маленький безобидный котенок может стать переносчиком бешенства.
2. Не позволяйте своим детям приближаться к бездомным животным. Объясните, что если ребенка случайно укусит или поцарапает бездомное животное, ему необходимо как можно быстрее сообщить об этом кому-то из родителей.
3. Если у вас есть домашние животные, обязательно вакцинируйте их от бешенства.
4. Мусор вокруг вашего дома является приманкой для диких и бездомных животных, являющихся потенциальными переносчиками бешенства. Соблюдайте чистоту и держите мусорные баки на улице закрытыми.
5. Не оставляйте своих домашних животных без присмотра. Они могут быть атакованы больным животным.
6. Обязательно проконсультируйтесь у ветеринара, если ваш питомец стал себя неадекватно вести.
7. При укусе неизвестного дикого или бездомного животного как можно скорее вымойте руки с мылом, обработайте укус перекисью водорода и йодом, а затем как можно скорее обратитесь к врачу.
Соблюдение этих мер предосторожности может спасти вашу жизнь и жизнь ваших детей.

Явление
Глюкокортикоиды, которые и являются действующими веществами в так называемых гормональных мазях, — это гормоны, вырабатываемые корой надпочечников (надпочечных желез) и влияющие на белковый и углеводный обмен. Глюкокортикоиды активно используются в медицине, и не только в виде кремов, мазей, но и, к примеру, гелей для лечения кожных заболеваний. Эти средства подавляют иммунные реакции, воспаление и крайне эффективны.
О чем спор
История использования глюкокортикоидов в дерматологии началась еще в 1952 году, и с тех пор кремы, мази и гели с ними стали стандартом лечения атопического дерматита, псориаза, экземы и других неинфекционных болезней кожи. Эти препараты также применяют при лечении осложнений хронической венозной недостаточности: варикозной экземы, трофических поражений кожи (вызванных нарушением кровоснабжения) и других.
Как именно работают гормональные мази? Они оказывают местное противовоспалительное и противоаллергическое действие, а также устраняют зуд. Поначалу казалось, что глюкокортикоиды произвели революцию в дерматологии. Однако со временем вокруг этих препаратов возник ореол особой опасности. Это случилось из-за обнаружения побочных эффектов.
Pro
Contra
Недостатки гормональных лекарственных средств являются продолжением их достоинств: их нежелательные побочные действия настолько же разносторонни, как и лечебные. Чем выше лечебная активность у такого препарата, тем больше риск развития неблагоприятных эффектов и тем быстрее они могут наступить. Например, глюкокортикоиды подавляют местный иммунитет, из-за чего, бывает, развиваются инфекции в местах поражения кожи. Поэтому часто вместе с гормональными мазями врачи назначают антибиотики и противогрибковые средства. Гормоны также тормозят производство коллагена, и это ведет к истончению и атрофии кожи на участках, где применялся препарат. Особенно чувствительна кожа на лице и в области кожных складок. Из-за этих препаратов нарушается пигментация кожи, может появиться угревая сыпь.
Из перечисленных побочных эффектов самые распространенные — местное раздражение (66 процентов от зафиксированных нежелательных последствий), обесцвечивание (15 процентов) и атрофия кожи (15 процентов).
Самые серьезные побочные эффекты гормональных препаратов возникают из-за проникновения глюкокортикоидов в системный кровоток. Это может случиться, если применять их долго и в высоких дозах. В группу риска входят маленькие дети и пожилые люди, у которых кожа относительно тонкая и кровеносные сосуды подходят близко к поверхности тела. Поступление больших доз кортикостероидов в кровь может спровоцировать угнетение функции надпочечников, развитие гипертонии, у детей — вызвать замедление роста. В научной литературе упоминаются случаи развития катаракты и глаукомы при длительном и бесконтрольном использовании местных кортикостероидов. Однако большинство осложнений обратимы и проходят сразу после отмены гормональных препаратов или по прошествии длительного времени (от полугода до полутора лет).
В итоге
Кремы, мази, лосьоны, содержащие стероидные гормоны, эффективны и во многих случаях незаменимы для лечения неинфекционных заболеваний кожи. Но подбор гормонального средства должен быть очень тщательным. Залог безопасного применения препаратов с глюкокортикоидами — правильная диагностика заболевания кожи. Ни в коем случае нельзя использовать гормональные средства, если причина дерматологического заболевания — инфекция. Препарат надо подбирать с учетом остроты воспалительного процесса, места поражения (всасываемость лекарства на лице примерно в 7 раз выше, чем на ладонях) и необходимой глубины воздействия. Нужно менять препарат в зависимости от остроты и динамики воспалительного процесса. Курс лечения не должен быть продолжительным (в большинстве случаев — до двух недель). Нижняя возрастная граница для применения гормонального средства зависит от выбранного препарата. Но как влияют гормональные мази и кремы на детей до трех месяцев, не изучалось. Однако встречаются серьезные побочные эффекты, затрагивающие весь организм (задержка роста у детей, гипертония и пр.), возникают преимущественно при несоблюдении инструкций.
Чем бешенство грозит животным и как они заражаются?
Домашних зверей вирус бешенства поражает посредством попадания на слизистые поверхности или поврежденные ткани инфицированной слюны заболевшего животного . То есть не всегда причиной поражения выступает укус. Распространителем болезни бывает как заболевшая особь, так и вирусоноситель. Вирус присутствует в слюне уже за 8-10 дней до проявления симптоматики заболевания.
Латентный период колеблется от 9 дней до нескольких месяцев. Чаще болезнь проявляется спустя 15-25 дней после инфицирования. В организме вирус поражает нервные клетки, проникает в мозг.
Признаки бешенства по-разному проявляются у разных видов домашних зверей. Бешенство у котов и собак в основном проявляется двумя формами: агрессивной буйной и паралитической тихой. Однако нередко болезнь протекает атипично.
Основными симптомами выступают:
- апатия;
- изменение поведения;
- ухудшение аппетита;
- сильное слюнотечение;
- прогрессирующий паралич.
Около 1-8 % животных не заболевают после укуса вирусоносителем. Примерно в 1% случаев возможно самостоятельное выздоровление питомца. Но в целом гарантированного лекарства до сих пор не найдено. После проявления симптомов животное живет 2-6 суток.
Внимание! У диких животных одним из признаков бешенства бывает утрата инстинкта самосохранения. Не стоит умиляться тому, что дикая лиса или еж спокойно воспринимают ваше приближение и дают себя погладить. Так может проявляться бешенство животного.
Чем вирус бешенства опасен для человека?
Человек заболевает бешенством от укуса болеющего животного либо при попадании зараженной слюны на поврежденную кожу или на поверхность слизистых. Инкубация длится от 1-2 месяцев и вплоть до одного года, что зависит от количества вирусных частиц и места их проникновения. На протяжении этого времени человек чувствует себя абсолютно нормально. Изначально симптомы болезни никак не проявляются.
В процессе размножения вируса поражаются нервные пути и клетки головного мозга. По мере прогрессирования заболевания происходит проявление симптоматики:
- увеличение температуры тела до 37+ °C;
- угнетенное или беспокойное состояние;
- нарушения сна, бессонница;
- чрезмерная чувствительность к свету и шуму;
- водобоязнь;
- галлюцинации и бред;
- извращение аппетита;
- паралич глазных, скуловых и дыхательных мышц, нижних конечностей,.
Длительность активной фазы болезни варьируется от 5-8 до 10-12 дней. Иногда начальные симптомы отсутствуют, и сразу развивается паралич. Известны случаи атипичного бешенства, когда диагноз подтверждает только посмертное исследование.
К сведению! По статистике ВОЗ, бешенство после укуса собаки – 99% случаев заражения людей. Потому если вас укусил непривитый питомец, всегда существует опасность заболевания.
Для людей бешенство – смертельная болезнь практически в 100% случаев. Избежать летального исхода помогает применение антирабической вакцины до проникновения вируса в мозг. Проблема в том, что вакцину нужно успеть применить не позже 14 дней после заражения. Но чаще всего диагностирование заболевания по симптомам происходит гораздо позже, когда шансов на излечение уже нет.
Как работает прививка от бешенства для животных?
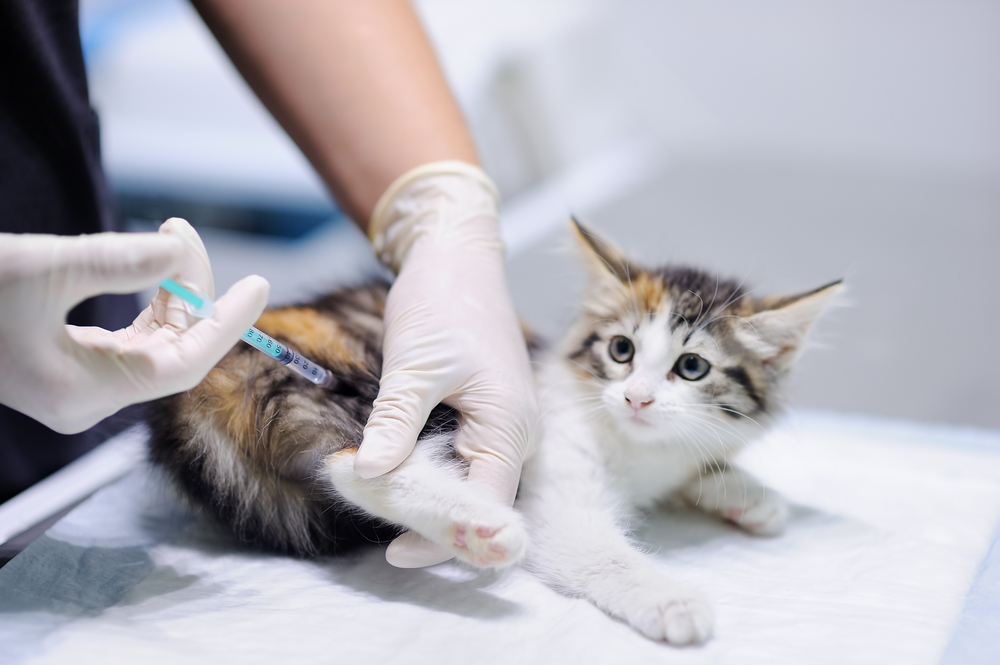
Вакцина от бешенства содержит ослабленный вирус, который при проникновении в организм активирует иммунную систему. Организм уничтожает и запоминает вирус. При повторном заражении происходит активное образование антител, и лейкоциты незамедлительно уничтожают угрозу. Это позволяет остановить развитие болезни до проявления опасных симптомов.
Заболеть бешенством по причине вакцинации животное не может. Прививка содержит только оболочку вируса, к которой вырабатывается иммунитет. Возбудитель болезни в вакцине отсутствует.
Побочные эффекты прививки от бешенства проявляются редко. Примерно в 15% случаев наблюдается сонливость или апатия в период до 2 дней. Иногда на месте укола появляется шишка, но она рассасывается без какого-либо вмешательства. Очень редко возможно развитие аллергической реакции на ингредиенты препарата. Потому при первой прививке ветеринары рекомендуют в течение 15 минут после вакцинации понаблюдать за животным в пределах клиники. При возникновении аллергии врачи быстро купируют негативную реакцию.
Когда и как часто животных прививают от бешенства?
В основном вакцинацию от бешенства проводят одновременно с вакцинацией от других заболеваний в соответствии с планом прививок для конкретного животного.
Прививку от бешенства собаке делают при второй плановой вакцинации в возрасте 12 недель. Антитела сохраняются в организме собаки от года до нескольких недель.
Прививку от бешенства кошке также осуществляют на 12-16 неделе жизни. При первой вакцинации прививку повторяют через 21-28 дней. Далее вакцину для кошек применяют с интервалом 1-3 года, руководствуясь ситуацией по месту проживания.
На сроки вакцинации животных влияют возраст, условия содержания, активность питомца. Потому индивидуальную схему определяет ветеринар и он решает надо ли делать прививку раньше положенного срока. Некоторые виды вакцин сохраняют иммунитет к заболеванию до 2-3 лет. Но по общепринятым нормам ревакцинацию проводят ровно через год и затем повторяют ежегодно. Все даты прививок фиксируют в паспорте животного.
Важно! Вакцинировать надлежит даже тех животных, которые не выходят за пределы дома. Инфекцию может принести с улицы сам хозяин.
Обязательна вакцинация животных при перевозке животных, как внутри страны, так и за ее пределами. При этом законы многих европейских стран предполагают необходимость вакцинации минимум за 21 день до отправки. Ждать 3 недели не нужно при условии повторной прививки до истечения срока предыдущей.
Ответ на вопрос делать ли прививку от бешенства однозначен. Даже 1% риска заболевания может обернуться смертью питомца или его хозяина. Вакцинация домашних животных от бешенства обязательна!

Интервью
В настоящее время отмечается рост аллергических заболеваний среди детей и взрослых. У родителей больного ребенка или взрослого человека, страдающего аллергией, могут возникать различные опасения или заблуждения, приводящие к необоснованным отказам от прививок или же выборочной вакцинации с нарушением графика. В результате ребенок или взрослый остается незащищенным от управляемых инфекций. Итак, давайте разберемся когда вакцинация действительно противопоказана, а когда может проводиться и при каких условиях.
В ряде случаев – при наличии тяжелых системных реакций на компоненты вакцины – вакцинация противопоказана. Но, необходимо понимать, мы говорим именно о тяжелых реакциях, когда у человека после введения аллергена любым способом (через рот, при попадании на кожу, инъекционно и др.) развиваются одышка, удушье, потеря сознания, судороги, падение артериального давления, рвота, распространенная крапивница или ангионевротический отек (отек Квинке) и другие тяжелые состояния. Диагноз тяжелой системной реакции (анафилаксии) устанавливается врачом документально. Больной должен быть обязательно проконсультирован врачом аллергологом-иммунологом для уточнения диагноза и получения рекомендаций во избежание повторного контакта с причинно-значимым аллергеном.
Обострение хронического аллергического заболевания (например, атопического дерматита или бронхиальной астмы) после вакцинации не является тяжелой системной реакцией на нее и не может быть противопоказанием для дальнейших прививок.
При наличии тяжелых системных реакций на какие вещества человеку противопоказана вакцинация?
| Компонент вакцины | Вакцины, содержащие данный компонент |
| Белок куриного яйца |
|
| Антибиотики группы аминогликозидов |
|
| Пекарские дрожжи |
|
Далее рассмотрим вопросы вакцинации при наличии хронического аллергического заболевания. Обращаем Ваше внимание на то, что речь идет о профилактических прививках, выполняемых ПЛАНОВО. Если имеются показания к экстренной вакцинации, например, против бешенства, столбняка или кори, вопросы ее проведения решаются лечащим врачом при возникновении ситуации, требующей экстренной вакцинации.
Атопический дерматит.
Атопический дерматит представляет собой хроническое заболевание кожи, когда наряду с аллергическим воспалением имеют место наследственные дефекты строения эпидермиса.
У ряда больных атопический дерматит имеет непрерывно рецидивирующее течение, когда сложно достичь полной ремиссии. Сохранение остаточных элементов сыпи не препятствует проведению вакцинации. В таком случае за 3-4 дня до и 5-7 дней после вакцинации назначаются антигистаминные препараты в возрастной дозировке и проводится необходимое местное лечение (в том числе гормональными кремами и мазями), кроме использования препарата из группы топических ингибиторов кальциневрина – Такролимуса (Протопик). Из-за потенциального риска снижения эффективности, вакцинация проводится до начала использования данного препарата, либо через 14 (для инактивированных вакцин) или 28 дней (для живых вакцина) после завершения курса лечения. Для другого препарата этой же группы – Пимекролимуса (Элидел) – подобных ограничений нет. Не рекомендуется только его применение в области инъекции вакцины, в том числе при развитии местной поствакцинальной реакции, также из-за потенциального риска снижения эффективности вакцинации.
Пищевая аллергия.
Бронхиальная астма.
Бронхиальная астма – это хроническое воспалительное заболевание органов дыхание, основным механизмом которого является повышенная реактивность бронхов, т.е. их чувствительность для различных факторов внешней среды, как аллергенов (домашней пыли, животных, плесени, пыльцы растений), так и неспецифической природы (табачный дым, острые респираторные вирусные инфекции и др.).
Бронхиальная астма может иметь различную тяжесть течения - от единичных приступов в течение года до ежедневных дневных и ночных приступов, влияющих на физическую активность, сон и в целом значительно снижающих качество жизни.
Вакцинация людей, страдающих бронхиальной астмой, проводится в период ремиссии на протяжении как минимум 1 месяца. При этом ремиссия может достигаться самостоятельно или на фоне проводимой базисной терапии (местными глюкокортикостероидами, препаратами, содержащими комбинацию глюкокортикостероида и длительно действующего бета-2-агониста, антилейкотриеновыми препаратами и др.). В последнем случае мы говорим о контроле бронхиальной астмы. При этом пациент получает прежнюю базисную терапию или, по заключению лечащего врача, она может быть временно увеличена. Как правило, больным бронхиальной астмой также назначают терапию антигистаминными препаратами 2 поколения за 1-2 недели до и 1 неделю после проведения вакцинации в возрастной дозировке.
Аллергический ринит и аллергический конъюнктивит, сезонная аллергия (поллиноз).
Аллергический ринит и конъюнктивит – это аллергическое воспаление слизистой оболочки носа и конъюнктивы глаза соответственно, обусловленное контактом с причинно-значимым аллергеном.
Симптомы аллергического ринита и конъюнктивита могут проявляться в течение всего года или иметь сезонный характер, связанный с ежегодным цветением растений (деревьев, луговых, сорных трав) и распространением в воздухе спор некоторых плесневых грибов.
При наличии круглогодичного ринита и конъюнктивита, вакцинация проводится в период ремиссии, на фоне терапии антигистаминными препаратами 2 поколения за 1-2 недели до и 1 неделю после вакцинации в возрастной дозировке.
Если же ринит и конъюнктивит имеют сезонный характер, плановые профилактические прививки не выполняются в сезон цветения растений, вызывающих аллергию. В центральной полосе России деревья цветут обычно с середины марта до начала июня, луговые травы – с конца мая по начало августа, сорные травы – с середины июня по начало сентября. Споры плесневых грибов рода Cladosporium и Alternaria присутствуют в воздухе с марта по сентябрь с пиком концентрации в воздухе в июле-августе.
Кроме ринита и конъюнктивита, сезонные обострения также характерны для атопического дерматита и бронхиальной астмы. Плановая вакцинация в период цветения в таком случае также не проводится.
При подозрении на наличие сезонной аллергии, рекомендуется посетить врача аллерголога-иммунолога для проведения необходимого обследования с целью уточнения диагноза, лечения и получения рекомендаций по проведению мероприятий, направленных на ограничение контакта с пыльцой растений и спорами плесневых грибов.
Крапивница и ангионевротический отек (отек Квинке).
Вакцинация и аллергологическое обследование.
Кожные пробы с аллергенами обычно проводятся за 7-10 дней до вакцинации или через 30 дней после вакцинации живыми вакцинами, через 2 недели после вакцинации инактивированными вакцинами, через 8-12 недель после вакцинации БЦЖ, через 14 дней после пробы Манту.
Исследование сыворотки крови на специфические IgE к различным аллергенам может выполняться не зависимо от вакцинации и постановки пробы Манту.
Вакцинация и аллерген-специфическая иммунотерапия (АСИТ).
Плановая вакцинация проводится за 15-30 дней до и через 15-30 дней после введения очередной дозы аллергена.
При планировании АСИТ рекомендуем обсудить вопросы вакцинации и постановки пробы Манту с наблюдающим врачом аллергологом-иммунологом.
Читайте также:


