Белый налет при цитомегаловирусе
СИМПТОМЫ И ЛЕЧЕНИЕ ЦИТОМЕГАЛОВИРУСА
Цитомегаловирус является достаточно распространенным заболеванием, но знают о нем, к сожалению, не все. Признаки и симптомы этого заболевания определяются состоянием иммунной системы. Стоит отметить, что при ее нормальном состоянии цитомегаловирус может вообще себя не проявлять и не наносит при этом организму вирусоносителя никакого вреда.
ОПИСАНИЕ ЗАБОЛЕВАНИЯ
Цитомегаловирус входит в группу герпевирусов, которая включает, кроме обычного герпеса, ветряную оспу и мононуклеоз. Заражение от больного происходит путем тесного контакта, так как наличие цитомегаловируса отмечается в моче, сперме, влагалищной слизи, крови и даже в слезах. Но не стоит преувеличивать опасность этого заболевания, так как к особо опасным инфекциям он не относится, хотя и мерами предосторожности не следует пренебрегать.
РАЗНОВИДНОСТИ ЦИТОМЕГАЛОВИРУСА
Специалистами цитомегаловирус подразделяется на такие виды:
- Врожденная цитомегаловирусная инфекция. Во время этой инфекции отмечается увеличение печени и селезенки, увеличивается риск заболевания желтухой, часто происходит нарушение работы ЦНС.
- Острая цитомегаловирусная инфекция. Заражение происходит половым путем или же при переливании крови. Симптомы напоминают самую обычную простуду, на деснах и языке появляется белый налет.
- Генерализованная цитомегаловирусная инфекция. В данном случае отмечается воспалительный процесс в почках, надпочечниках, селезенке, поджелудочной железе. Возникновение воспалительных процессов связано, как правило, со снижением иммунитета.
СИМПТОМЫ ИНФЕКЦИИ
- Основными симптомами цитомегаловирусной инфекции, которые проявляются при нормальном состоянии иммунной системы, являются боли в мышцах, общая слабость, лихорадка. Кроме этого, часто можно наблюдать увеличение лимфоузлов.
- Генерализованная форма заболевания проявляется при ослабленной иммунной системе. В данном случае отмечается поражение поджелудочной железы, легких, почек, печени, глазной сетчатки.
- При врожденной инфекции происходит задержка организма в развитии, возникают проблемы во время беременности, когда идет формирование челюсти, слуха, зрения. Кроме того, отмечается увеличение печени, почек, селезенки и иных внутренних органов.
СИМПТОМЫ ЗАБОЛЕВАНИЯ У МУЖЧИН
Цитомегаловирусная инфекция у мужчин находится чаще всего в неактивной форме. Проявляется ее симптомы в том случае, когда наблюдаются простудные заболевания, стрессовые ситуации или нервное истощение. Это может быть озноб, головные боли, повышенная температура, сыпь, увеличение лимфоузлов, отечность слизистых и носа, а также воспалительные процессы в суставах. Больной является активным переносчиком вируса на протяжении нескольких лет. Цитомегаловирус вызывает воспалительные процессы в органах мочеполовой системы, поражая их.
СИМПТОМЫ ЦИТОМЕГАЛОВИРУСА ПРИ БЕРЕМЕННОСТИ
Эта инфекция может привести к очень серьезным нарушениям во время развития плода и даже к его гибели, так как существует слишком высокий риск заражения через плаценту. Перед зачатием крайне важно провести обследование на наличие данной инфекции. Инфицирование плода может произойти при зачатии, в период развития плода через плаценту или же во время родов. Кроме того, малыш может быть заражен и при кормлении, если в материнском молоке обнаружен вирус. Если ребенок заражен, то это чаще всего приводит к множеству самых различных заболеваний и пороков: мышечная слабость, глухота, порок сердца, заболевания печени, селезенки и т.д. Основными симптомами у беременных являются общая слабость и незначительное повышение температуры. Инфекцию можно выявить только путем лабораторных исследований.
СИМПТОМЫ ЦИТОМЕГАЛОВИРУСА У ДЕТЕЙ
У маленьких детей, которые заражены этим заболеванием, могут быть такие симптомы: желтуха, увеличение печени и селезенки, поражение глаз и слухового аппарата, сыпь, кровоточивость пупочной ранки. Иногда симптомы этого вируса проявляются только к 3-5 годам. Они схожи с симптомами ОРЗ: увеличение лимфоузлов, насморк, озноб, повышение температуры, повышенная сонливость.
Выявление цитомегаловируса проводится с помощью культурального посева, световой микроскопии, ИФА, диагностики ДНК.
При выявлении любых из перечисленных симптомов следует обратиться к врачу-инфекционисту
Записаться на прием Вы можете по телефону 8 (928) 337-60-60.

Цитомегаловирус (ЦМВ) — это род вирусов группы герпесвирусов.
Вирус имеет сродство к тканям слюнных желез, что зачастую позволяет находить и локализовывать его именно там. Данный вирус, как и все вирусы герпеса, имеет свойство постоянно находиться (персистировать) в организме человека при однократном заражении, однако сам по себе он не сильно заразен, поскольку для этого требуются частые и тесные контакты с носителем.
- воздушно-капельным путем, а также через слюну при поцелуях;
- половым путем — при контакте со спермой и слизистой матки;
- при переливании крови;
- при родах и во время пребывания ребенка в утробе в процессе беременности;
- через молоко матери при грудном кормлении ребенка.
Срок от 20 до 60 дней считается инкубационным для ЦМВ, тогда как острая фаза заболевания длится от 2 до 6 недель. При этом проявляются: повышение температуры тела, признаки общей интоксикации, слабость, ознобы, головные боли, боли в мышцах, явления бронхита. Впоследствии под действием вируса происходит перестройка иммунной системы организма, готовящейся к отражению атаки. Однако в случае нехватки сил организма острая фаза переходит в более спокойную форму, когда зачастую проявляются сосудисто-вегетативные расстройства, а также поражения внутренних органов. В данном случае возможны три проявления заболевания:
- ОРВИ (острая респираторная вирусная инфекция) — в данном случае представлены все симптомы ОРВИ (слабость, общее недомогание, быстрая утомляемость, немного повышенная температура тела, головные боли, насморк, увеличение и воспаление слюнных желез, белесоватые налеты на языке и деснах; иногда возможно наличие воспаленных миндалин;
- генерализованная форма — поражение ЦМВ внутренних органов (воспаление печеночной ткани, надпочечников, почек, селезенки, поджелудочной железы). Данные поражения органов могут стать причиной бронхита, пневмонии, что ещё более ухудшает состояние и оказывает повышенное давление на иммунную систему. При этом лечение антибиотиками оказывается менее эффективным, нежели при обычном протекании бронхита и/или пневмонии. Вместе с тем может наблюдаться уменьшение тромбоцитов в периферийной крови, поражение стенок кишечника, сосудов глазного яблока, головного мозга и нервной системы. Внешне проявляется, в дополнении к увеличенным слюнным железам, кожной сыпью;
- поражение органов мочеполовой/мочевыводящей системы — проявляется в виде неспецифического и периодического воспаления. При этом, как и в случае бронхита и пневмонии, воспаления плохо поддаются лечению традиционными для данного локального заболевания антибиотиками.
Также в случае заражения беременной женщины возможна патология плода, когда плод заражается поступившим в кровь извне ЦМВ, что приводит к невынашиванию плода (одна из наиболее частых причин). Также возможна активизация латентной формы вируса, заражающего плод через кровь матери. Заражение приводит либо к гибели ребенка в утробе/после родов, либо к поражению нервной системы и головного мозга, что проявляется в различных психологических и физических заболеваниях.
Лечение вируса имеет общий характер, когда требуется укрепление иммунной системы человека для противостояния развитию заболевания даже в случае заражения. Также лечение антибиотиками сопутствующих заболеваний в комплексе с противовирусной и общеукрепляющей терапией позволяет излечиться или вывести вирус в латентную (неактивную) форму, когда деятельность вируса контролируется иммунной системой человека.
Правильно подобранное лечение современными препаратами, а также лечение сопутствующих заболеваний антибиотиками и иммуномодуляторами, в комплексе с общеукрепляющей (здоровый образ жизни, обязательные прогулки, витаминотерапия и т. п.) терапией позволяет излечиться полностью
Амбулаторный прием
в рамках Обязательного медицинского страхования (ОМС)
не осуществляется!
Для консультации по ОМС обращаться:
ВЗРОСЛЫЕ:
Центр аллергологии и иммунологии при городской клинической больнице №52
Метро Октябрьское поле, ул. Пехотная д.3, корп.3
Регистратура: 8-499-196-45-65
Справочная: 8-499-196-39-36
ДЕТИ:
Консультативно-диагностический центр детской иммунологии и аллергологии при детской городской больнице №9 имени Г.Н.Сперанского
Метро Выставочная, Шмитовский проезд д.29
8-499-259-01-08
8-499-259-13-07
Амбулаторный прием
в рамках Обязательного медицинского страхования (ОМС)
не осуществляется!
Для консультации по ОМС обращаться:
ВЗРОСЛЫЕ:
Центр аллергологии и иммунологии при городской клинической больнице №52
Метро Октябрьское поле, ул. Пехотная д.3, корп.3
Регистратура: 8-499-196-45-65
Справочная: 8-499-196-39-36
ДЕТИ:
Консультативно-диагностический центр детской иммунологии и аллергологии при детской городской больнице №9 имени Г.Н.Сперанского
Метро Выставочная, Шмитовский проезд д.29
8-499-259-01-08
8-499-259-13-07
какие анализы входят в территориальную программу
Ответил Заместитель главного врача по лечебной части Чередник Ирина Борисовна
Здраствуйте! В территориальную программу входит мазок на гонорею, трихомонаду, кандиду, ключевые клетки. Кровь на сифилис, гепатит.Соскоб на хламидии метод по Романовскому Гимзе.
в какой номер кабинета мне прийти к вам на консультацию?
Ответил Заместитель главного врача по лечебной части Чередник Ирина Борисовна
Здраствуйте Иван. номер кабинета 8, предварительно надо позвонить по телефону 61-00-68.
Здравствуйте! У дочери (2года), подозрение на молочницу, чешет и давит на промежность (началось спустя 2 недели после приёма канефрона). Такое было год назад, после принятия этого же медикамента (в мазке была обнаружена Candida),назначили пимафуцин, доктор сказал, что возможно у неё ещё и дисбактериоз кишечника. Пимафуцин не идёт- ребёнка рвёт.Есть ли у вас в диспансере детский гинеколог, к которому можно обратиться с данной проблемой?
Ответил Заместитель главного врача по лечебной части Чередник Ирина Борисовна
Здраствуйте в нашем диспансере гинеколога нет.
в шестой кабинет где сидит врачь мушина. Который не что не обьесняит и не отвечает на вопросы. А твердит адно платите деньги а сумы не маленькие.
Ответил Заместитель главного врача по лечебной части Чередник Ирина Борисовна
Здраствуйте Владимир! Предлагаю вам для решения вашего вопроса позвонить мне заместителю главного врача по лечебной работе Чередник Ирине Борисовне, по телефону 261-00-68.
Здраствуйте.У меня на головке члена время от времени появляются красные пятна и белый налет.Что это может быть. в какой номер кабинета мне прийти к вам на консультацию
Ответил Заместитель главного врача по лечебной части Чередник Ирина Борисовна
Здраствуйте Иван! для решения вашего вопроса вам необходимо явиться на консультацию в период обострения.
Здравствуйте. У моей девушк обнаружили Цитомегаловирус,брали мазок. Нас интересует вопрос можно ли прийти на консультацию в вашу клинику бесплатно? А если нет,то сколько это будет стоить?
И еще. Можно ли прийти в вашу клинику и сдать кровь на ЦМВ ?
Ответил Заместитель главного врача по лечебной части Чередник Ирина Борисовна
Здраствуйте Дмитрий! Анализы на цитомегаловирусную инфекцию сдать можно, они платные. Консультация может быть бесплатная, может быть платная. лечением цитомегаловирусной инфекции занимаются врачи инфекционисты.
Здравствуйте, подскажите можно ли у вас пройти комплексное обследование на инфекции у мужчин, и сколько это будет стоить? Читала предыдущие ответы, там было указано что действует территориальная программа, что нужен только паспорт. Направление к вам нужно или нет?
Ответил Заместитель главного врача по лечебной части Чередник Ирина Борисовна
Здраствуйте! Пройти обследование можно при наличии паспорта гражданина России, можно без направления. Анализы сверх Территориальной программы платные.
здавал у вас анализы заплатил деньги взяли кровь с палца и мазок и сказали все нармальна. Дак пачему болят яички и страшный зуд. Что это такое?
Ответил Заместитель главного врача по лечебной части Чередник Ирина Борисовна
Здраствуйте Владимир! Рекомендую вам повторно прийти на прием к врачу для решения вашего вопроса.
Здравствуйте!
у меня нашли микоплазму хоминис. Врач направила на лечение и выписала антибиотики без анализа на чувствительность к антибиотикам.скажите пожалуйста, лечение будет эффективным, если не знать, к каким антибиотикам чувствительна инфекция?
Ответил Заместитель главного врача по лечебной части Чередник Ирина Борисовна
Здраствуйте Полина! Вам нужно свой вопрос задать врачу, который вам назначил лечение.
Здраствуйте.У меня на головке члена время от времени появляются красные пятна и белый налет.Что это может быть.
Ответил Заместитель главного врача по лечебной части Чередник Ирина Борисовна
Здраствуйте Ифан! Для уточнения вашего диагноза нужно прийти на прием во время обострения вашего заболевания. Ждем вас.
Цитомегаловирус – вирусное инфекционное заболевание, передающееся воздушно-капельным, бытовым, половым, гемотрансфузионным путем. Оно протекает с симптомами классической простуды: насморком, ломотой в суставах, увеличенными лимфоузлами, недомоганием, слабостью. Возможны мелкие красные высыпания на теле. Тяжелые очаги воспаления в острый период возникают во всех органах.
Терапия цитомегаловирусной инфекции симптоматическая. Она включает жаропонижающе средства, иммуномодуляторы. Цитомегалия у беременных женщин опасна тем, что вызывает врожденные пороки развития, самопроизвольный выкидыш, внутриутробную смерть плода или преждевременные роды.
- Общая слабость
- Увеличение лимфоузлов
- Сыпь на коже
- Повышение температуры тела
- Увеличение селезенки
- Увеличение печени
- Ухудшение зрения
- Сонливость
- Насморк
- Боль в мышцах
- Задержка в развитии
- Снижение слуха
- Белый налет на деснах
- Белый налет на языке
- Болезни мочеполовой системы
- Дискомфорт во время мочеиспускания.










Какую диагностику необходимо пройти, вам подскажет лечащий врач. Вам могут назначить:
- УЗИ органов брюшной полости
- УЗИ органов малого таза
- УЗИ органов мошонки
- Эндоскопические методы исследования Кольпоскопия
- УЗИ печени
- УЗИ желчного пузыря
- Гастроскопия
- МРТ головного мозга
- Рентген легких
- МРТ печени и желчевыводящих путей
- МСКТ органов брюшной полости
- МРТ предстательной железы
- КТ легких
- МСКТ легких.
Обратите внимание! Информация на странице представлена для ознакомления. Для назначения лечения обратитесь к врачу.
Выбрать лечащего врача 160

Андролог – это врач, специализирующийся на заболеваниях мужских интимных органов. Перед посещением андролога рекомендуется:
- воздерживаться от половой жизни в течение 1-2 дней. Это позволит врачу при необходимости сразу же взять анализы.
- Кишечник желательно опорожнить, это сделает проще ректальное исследование простаты.
- Мочевой пузырь, напротив, должен быть наполнен. Для этого за 2 часа до осмотра нужно не ходить в туалет. Полный мочевой пузырь повышает информативность ультразвукового исследования (УЗИ). Кроме того, мочеиспускание перед взятием мазка снижает достоверность его исследования.
- Вымыть наружные части половых органов с мылом, чтобы в мазки не попали внешние загрязнения.
Если ранее проводилось обследование по андрологическому профилю, все его результаты и выписки нужно взять с собой.
Хронический тонзиллит у детей – симптомы, причины, профилактика, диагностика и лечение в клинике "Парацельс", Александров
Хронический тонзиллит относится к группе очень распространенных заболеваний. По данным медицинской статистики им страдают около 15% людей земного шара. Чаще это заболевание встречается у детей, у которых оно наблюдается до 30%.
Что такое хронический тонзиллит
Ротоглотка человека имеет специальные структурыー миндалины, они защищают организм от патогенных микроорганизмов. В детском возрасте эти структуры поддаются колоссальной нагрузке, ведь каждый день ребенок контактирует с новыми, еще не знакомыми ему микробами.
Когда на поверхности миндалин на задней стенке глотки, “поселяются” бактерии, а иммунитет не справляется с ними, развивается воспаление ー тонзиллит. Если это воспаление сохраняется длительно, острый тонзиллит (ангина) переходит в хронический воспалительный процесс .
Миндалины при хроническом тонзиллите не выполняют свои функции, а наоборот ー становятся источником заразы. Это приводит к осложнениям инфекционного и аутоиммунного характера.
Симптомы хронического тонзиллита
Тонзиллит сопровождается местными симптомами непосредственно в горле, и общими ー со стороны других органов и систем.
Хронический тонзиллит характеризуется неоднократным повторением ангин.
- боль и дискомфорт в горле, ребенку больно глотать твердую пищу;
- увеличение и болезненность шейных лимфоузлов;
- повышение температуры тела до 37-38 градусов;
- неприятный запах изо рта;
- признаки интоксикации – лихорадка, головная боль, слабость;
- боль в животе, тошнота и рвота;
- при осмотре покраснение зева, видны миндалины, возможно с белым налетом (в норме миндалины не выступают из-за небных дужек, их не видно).
Инфекционный процесс не ограничивается только горлом, вслед за симптомами тонзиллита появляются насморк, охриплость голоса, кашель. Возможно развитие конъюнктивита, отита, менингита.
Причины хронического тонзиллита
Тонзиллит – инфекционное заболевание. Среди возбудителей, которые могут вызвать тонзиллит, выделяют:
- бактерии (стрептококки, стафилококки, дифтерийная палочка и т.д.);
- ОРВИ (вирусы гриппа, парагриппа, аденовирусы);
- герпес-вирусы (цитомегаловирус, вирус Эпштейн-Барра);
- вирус кори;
- дрожжевые грибы (кандида).
В роли провоцирующих факторов выступают переохлаждение, употребление холодных продуктов, контакты с болеющими людьми, стрессы, нерациональное питание. Кандидозный тонзиллит может свидетельствовать об иммунодефиците.
Осложнения при неправильном самолечении и отсутствии лечения тонзиллита
Различают простую форму тонзиллита ー сопровождается только местными симптомами, и токсико-аллергическую (осложненную) ー на первый план выступают проявления интоксикации и нарушения функции всех органов и систем.
Токсико-аллергические проявления свойственны хроническому тонзиллиту стрептококкового происхождения. При этой форме в крови образовываются антитела к стрептококкам, которые также способны атаковать и собственные ткани организма. Наиболее уязвимыми к такой аутоиммунной агрессии являются почки, сердце и суставы. Поэтому хронический тонзиллит приводит к таким осложнениям:
- гломерулонефрит и впоследствии почечная недостаточность;
- эндокардит, миокардит, перикардит;
- ревматизм, ревматоидный артрит, системная красная волчанка.
Рекомендации по профилактике тонзиллита
Чтобы предотвратить развитие хронического тонзиллита, необходимо придерживаться таких рекомендаций:
- избегайте переохлаждения ребенка;
- оградите его от общения с заболевшими людьми;
- следите за полноценностью питания ребенка;
- своевременно показывайте ребенка педиатру или детскому ЛОР-врачу при появлении первых симптомов ангины;
- своевременно посещайте с ним стоматолога для удаления кариозных зубов, которые являются источником размножения бактерий во рту.
Диагностика и лечение тонзиллита
Диагностика хронического тонзиллита делается на основании симптомов и данных осмотра. Для оценки общего состояния ребенка могут быть назначены дополнительные методы обследования:
- общий анализ крови;
- общий анализ мочи;
- рентгенография грудной клетки;
- электрокардиография.
При хроническом тонзиллите у ребенка могут быть выявлены признаки поражения других органов. Поэтому при необходимости детский оториноларинголог может направить его на осмотр к узким специалистам ( нефролог, кардиолог, офтальмолог и т.д. ) .
Хронический тонзиллит подразумевает медикаментозное лечение: полоскания горла, антибактериальные, противовоспалительные препараты и физиопроцедуры.
Если консервативное лечение оказывается неэффективным, ребенку показана тонзиллэктомия (хирургическое удаление миндалин).
Хронический тонзиллит это очаговая инфекция, которую необходимо вывести из организма как можно быстрее, для сохранения здоровья ребёнка.
Преимущества диагностики и лечения хронического тонзиллита в Медицинском центре "Парацельс"
Наш медицинский центр располагает широким арсеналом методов для лечения тонзиллита, от промывания лакун миндалин до методов аппаратной физиотерапии.
Нашими детскими оториноларингологами при тонзиллите применяются следующие диагностические и лечебные процедуры:
- Эндоскопическое исследования ЛОР-органов;
- Взятие мазков из глотки
- Промывание лакун миндалин;
- Прижигание гранул задней стенки глотки;
- Пункция и вскрытие паратонзиллярного абсцесса;
- Смазывание миндалин задней стенки глотки;
- Лечение небных миндалин (ТОНЗИЛОР)
- Прижигание задней стенки глотки (фонофорез ТОНЗИЛОР)
Оснащение наших клиник позволяет проводить все виды диагностики и применять все методы лечения, существующие в международной практике. Здоровье ЛОР-органов с первых лет и на долгие годы – задача, с которой успешно справляются наши детские оториноларингологи.
В нашей клинике работают высококвалифицированные специалисты с большим опытом работы.
Записаться на приём к врачу можно каждый день, без выходных с 7.00 до 20.00, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
Оставить заявку (мы перезвоним в ближайшее время)
Самостоятельно через Личный кабинет
С заботой о Вашем здоровье, Медицинский центр “Парацельс”

Герпесвирусные инфекции широко распространены среди детей и взрослых. По данным ВОЗ до 90 % взрослого и детского населения планеты инфицировано герпесвирусами, причем у 50 % из них отмечают манифестное, рецидивирующее течение вызываемых ими заболеваний. Инфекционный мононуклеоз является наиболее характерным типичным клиническим проявлением герпесвирусных инфекций. В мире инфекционным мононуклеозом ежегодно заболевают от 16 до 800 лиц на 100 тыс. населения. В России ежегодно регистрируют 40–80 случаев инфекционного мононуклеоза на 100 тыс. населения [1, 2, 3, 5]. Большинство клиницистов связывают инфекционный мононуклеоз с вирусом Эпштейна – Барр, хотя в настоящее время доказана роль цитомегаловируса (5-й тип) и вируса герпеса человека 6-го типа, а также вирусов простого герпеса 1-го, 2-го типов в этиологии заболевания [5]. Установлена роль вируса Эпштейна – Барр в развитии злокачественных новообразований, аутоиммунных, неврологических заболеваний и синдрома хронической усталости [3, 8, 9, 10]. Показано, что после перенесённой инфекции новое поколение В-клеток содержит несколько генокопий вируса Эпштейна – Барр в латентной форме, в результате чего вирус может длительно персистировать в организме, вызывая иммунодефицитное состояние и повышая риск развития онкогематологических заболеваний [8, 9]. В крови у часто болеющих детей выявлена определённая концентрация цитомегаловируса и вируса Эпштейна – Барр. Вероятно, персистенция инфекции приводит к возникновению иммунной недостаточности, на фоне которой формируется частая заболеваемость [1, 4]. В последние годы доказана гепатотропность герпетических вирусов, которые могут вызывать различные поражения печени – от бессимптомного гепатита до гепатоцеллюлярной карциномы [2].
Инфекционным мононуклеозом преимущественно болеют дети: их доля в суммарной заболеваемости достигает 65–80 %. Исключение составляют дети первых 6–7 месяцев жизни, защищенные материнскими антителами [6].
Целью исследования является анализ особенностей клинического течения инфекционного мононуклеоза у детей в современных условиях.
Материал и методы исследования
Для проведения исследования была проведена экспертная оценка 32 историй болезни больных с инфекционным мононуклеозом. Под наблюдением находились дети, госпитализированные в инфекционный стационар г. Чебоксары. Лабораторная диагностика проводилась методом качественного иммунохроматографического экспресс-теста для определения специфических IgМ-антител к вирусному капсидному антигену (VCA) вируса Эпштейна–Барр в сыворотке крови, методом иммуноферментного анализа с определением в крови маркеров Эпштейн–Барр вирусной инфекции (IgM VCA), определялась ДНК-EBV методом полимеразной цепной реакции.
Для статистической обработки данных исследования использован параметрический метод с определением доверительных границ средних величин и относительных показателей генеральной совокупности. Заданная степень вероятности безошибочного прогноза Р=95 %, при этом t=2. Проводился корреляционный анализ с определением коэффициента корреляции Пирсона.
Из 32 наблюдаемых пациентов мальчики составляли 69 %, девочки – 31 % (22 и 10 детей соответственно).
Максимальная заболеваемость инфекционного мононуклеоза приходится на 4–8-летний возраст, дети первого года жизни болеют редко. В нашем исследовании большинство заболевших (44 %) составили дети дошкольного возраста, самой малочисленной группой (3 %) оказались дети грудного возраста, детей от 1 до 3 лет было 22 %, 7–12 лет – 22 %, старше 12 лет – 9 %.
Согласно данным некоторых исследований, этиология инфекционного мононуклеоза зависит от возраста [2]. Так, у детей первых 4 лет жизни чаще (37,2 %) определяется цитомегаловирусная этиология; у детей в возрасте от 4 до 7 лет чаще наблюдается Эпштейн – Барр вирусная инфекция (76,2 %) с манифестными формами заболевания с характерными клиническими симптомами и гематологическими изменениями (атипичные мононуклеары выявлены у 94,6 % пациентов); в старших возрастных группах достоверно чаще развивается микст-инфекция, тяжелая степень болезни, чаще встречается поражение печени. Риск хронизации инфекции возникает с 4-летнего возраста и более характерен для подростков и взрослых [2].
Наблюдаемые нами пациенты с инфекционным мононуклеозом были обследованы с целью выяснения этиологии заболевания. У всех больных подтверждена причастность к заболеванию вируса Эпштейна – Барр: у 19 % детей методом полимеразной цепной реакции в пробе крови, у 31 % – методом иммуноферментного анализа, у 50 % – с помощью экспресс-теста для определения специфических IgМ VCA.
У 56 % детей диагностировано заболевание средней степени тяжести, у 44 % – тяжёлой.
По данным литературы наиболее часто больными предъявляются жалобы на затруднение носового дыхания (52,3 %), боль в горле (68,5 %), недомогание (59 %), головную боль (44,5 %), боль в животе, тошноту, рвоту (15 %), озноб (10 %) [2].
У большинства обследуемых детей (47 %) наблюдались жалобы на заложенность носа, на боль в горле жаловались 19 %, недомогание – 35 %, головную боль – 10 %, боль в животе, рвоту – 7 %, кашель – 13 % детей.
Температура у больных мононуклеозом в течение первых 2–5 дней чаще бывает субфебрильной, а в период разгара поднимается выше 38 ºС в 83 % случаев и держится на протяжении первых двух недель болезни, иногда – месяц. Увеличение лимфоузлов и ангина наиболее выражены в первые две недели, наблюдаются в 98–99,3 % и 80,7–96 % соответственно, гепатоспленомегалия – на второй-третьей неделе (41–100 %) [2, 3, 5, 6]. Лимфоузлы увеличиваются симметрично, они болезненны, но подвижны, размеры их варьируются от мелкой горошины до грецкого ореха или куриного яйца. Чаще всего страдают заднешейные и затылочные лимфоузлы, но встречается и генерализованное увеличение. В клинической картине часто лидирует ангина, при этом в 85 % случаев на миндалинах появляются различные наложения. Небные миндалины отечны, налеты могут быть беловато-желтоватого или грязно-серого цвета, легко снимаются, ткань миндалины после снятия налёта обычно не кровоточит. Гиперемия ротоглотки обычно умеренно выражена, боль в горле незначительная. У 5 % больных появляется пятнисто-папулезная или папулезная сыпь, обычно на туловище и руках. Инфекционный мононуклеоз в большинстве случаев длится 2–4 нед. [3, 6, 7].
В нашем исследовании у всех детей наблюдалось повышение температуры, причём у большинства (75 %) её значение превышало 38 ºС. Увеличение лимфоузлов обнаруживалось у всех пациентов, преимущественно шейных групп. Изменения в ротоглотке характеризовались лёгкой гиперемией в 50 %, умеренной – в 22 %, яркой – в 28 % случаев. Увеличение миндалин зарегистрировано у 72 % детей, в 6 % случаев – III степени, при этом у 6 % больных наблюдался отёк нёбных дужек и миндалин. Наложения на миндалинах обнаружены у 81 % пациентов, по форме они были сплошными у 22 %, островчатыми – у 37 %, точечными – у 22 % детей, цвет их был в 19 % случаев жёлтым, в 66 % – белым. Гепатоспленомегалия выражена во всех возрастных группах, за исключением детей старшего школьного возраста, что подтверждено данными ультразвукового исследования. При проведении корреляционного анализа гепатоспленомегалии выявлена прямая высокая положительная корреляционная связь – коэффициент корреляции Пирсона 0,87 (рисунок). У 6 % детей наблюдалась экзантема. При проведении лабораторного исследования периферической крови выявлены атипичные мононуклеары у всех пациентов (таблица).
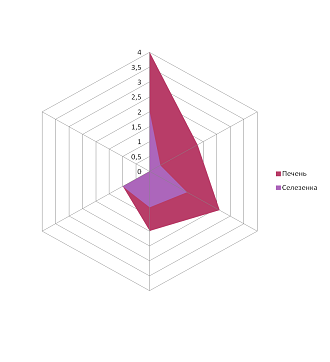
Гепатоспленомегалия при инфекционном мононуклеозе, прямая корреляционная связь
Клинические признаки и лабораторные показатели инфекционного мононуклеоза
Читайте также:


