Баланопостит при вирусе папилломы
Баланопостит – это воспаление головки полового члена (баланит) и внутреннего листка крайней плоти (баланопостит), одно из самых распространенных воспалительных заболеваний у мужчин (выявляется у 11% пациентов, из всех обращающихся в дерматовенерологические или урологические поликлиники).
В препуциальном мешке, вследствие высокой температуры и влажности, щелочного значения рН, обусловленного экскрецией кожных желез и разлагающейся смегмой, создаются благоприятные условия для размножений аэробных и анаэробных микроорганизмов и вирусов. Необычайно развитая сеть кровеносных и лимфатических сосудов способствует формированию выраженной экссудативной реакции при воспалении головки и кожи полового члена и является одной из причин частого возникновения осложнений баланопоститов в виде фимоза и парафимоза. Заболевание нередко характеризуется хроническим течением и устойчивостью к проводимому лечению.
Причины
В состав нормальной микрофлоры препуциального мешка входит ограниченное число микроорганизмов: Staphylococcus spp., Propionibacterium acnes, Bacterioides melanogenicus и, крайне редко, Proteus mirabilis.
- Чаще всего баланопостит является инфекционным заболеванием. Среди инфекционных агентов различают различные бактерии, грибы, вирусы, стафилококки, стрептококки, микоплазмы, дрожжевые грибы, ВПЧ, возбудители гонореи, трихомониаза, хламидиоза, первичного или вторичного сифилиса. Некоторые инфекции, в первую очередь спирохеты, имеют связь с развитием ксеротического баланита. Вирус папилломы человека часто обнаруживали в тканях крайней плоти у пациентов, которым была выполнена циркумцизия. При обследовании 100 мужчин с инфекционным баланопоститом в 33% выявили Candida albicans, в 28% – различные группы микроорганизмов (гемолитический стрептококк, S. aureus, Klebsiella, Haemophilus parainfluenzae, Gardnerella vaginalis, S. milleri) и у 8% пациентов обнаружены микроорганизмы семейства Enterobacteria и стрептококк группы D.
- Местные факторы – потертости кожи, хроническое раздражение кожи мочой, узость крайней плоти, плохая гигиена, коитальная травма, частые мастурбации, сухость влагалища партнерши.
- Кожные заболевания.
- Аутоиммунные факторы. Некоторые исследования указывали на связь между баланитами и аутоиммунными заболеваниями (витилиго, алопеция, заболевания щитовидной железы, пернициозная анемия, сахарный диабет, рубцовый пемфигоид, ревматическая полимиалгия, псориаз, первичный билиарный цирроз печени, системная красная волчанка).
- Гормональные факторы. Иногда нарушения усвоения тканями мужских половых гормонов предрасполагают к развитию ксеротического баланита.
- Генетические факторы. Описаны семейные случаи ксеротического баланита.
- Боль, зуд, резь, жжение, любой другой дискомфорт в области головки полового члена. Иногда возникает повышенная чувствительность головки полового члена, появляется преждевременная эякуляция или снижается продолжительность полового акта.
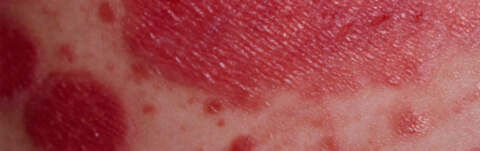
- Покраснение головки и крайней плоти, сухость, раздражение, красные пятнышки, точки, бугорки, трещинки и язвы на головке или крайней плоти, мацерация (истончение) слизистой головки, при этом она становится похожей на пергамент.
- Интенсивные выделения с головки полового члена, они требуют мыть головку и крайнюю плоть несколько раз в день.
Некоторые формы инфекционных баланопоститов
Кандидозный баланопостит. В последние годы отмечается неуклонный рост заболеваемости, увеличение частоты хронических, устойчивых к проводимой терапии, форм урогенитального кандидоза у мужчин. Характерным признаком кандидозного баланопастита является гиперемия, жжение, отечность головки полового члена и крайней плоти после полового контакта. Чаще всего отмечаются ограниченные от здоровых участков красного цвета пятна, различной формы и размеров. Если заболевание часто рецидивирует, необходимо исключить предрасполагающие факторы: сахарный диабет, применение антибиотиков широкого спектра действия, исключить реинфекцию от партнера, иммунодефицит вследствие любой причины (применение стероидов, химиотерапия, ВИЧ-инфекция и прочее).
Трихомонадный баланит обычно поражает мужчин с длинной крайней плотью. Клинически может проявляться в виде красноты, крупных эрозий, фимоза.
Хламидийный и микоплазменный баланит обычно связан с микоплазменным или хламидийным уретритом. Цирцинарный специфический баланопостит характеризуется наличием пятен в области головки полового члена с четко очерченными границами.
Герпетический баланопостит в случаях типичной клинической картины с везикулярной сыпью не вызывает диагностических трудностей, особенно, если имеет место первичный эпизод заболевания.
Гарднерелла-ассоциированный (анаэробный) баланопостит. Заболевание развивается у части мужчин и характеризуется резким неприятным запахом, скользким и липким налетом в области венечной борозды головки полового члена и невыраженной эритемой головки полового члена и крайней плоти.
Кожные заболевания, приводящие к развитию баланопостита
Диагностика
Внешне баланопостит выявляется без затруднений, но бывает достаточно сложно определить его истинную причину. Диагноз ставится на основании характерных клинических признаков и лабораторных данных.
- Анализы на ИППП методом ПЦР.
- Соскоб из очага воспаления для выявления патогенных дрожжевых микроорганизмов C. albicans. Самым точным методом диагностики кандидоза является культуральный метод, позволяющий дифференцировать C. albicans от других видов кандид.
- Бактериологическое исследование отделяемого с головки полового члена – стрептококки группы А и В, Staphylococcus aureus, Pseudomonas aeruginosa.
- ПЦР-диагностика для определения вагинозассоциированных бактерий и бактериальный посев на наличие анаэробной микрофлоры (Gardnerella vaginalis, Mobiluncus spp.).
- Обследование на Сhlamydia trachomatis может быть проведено путем взятия мазка из уретры, приготовления с его помощью препарата на стекле и постановки прямой иммунофлюоресцентной реакции.
- Микроскопия мазков-отпечатков, полученных от интактных пузырьков, с целью обнаружения в препарате гигантских многоядерных клеток (клетки Тцанка) – генитальный герпес. Этот метод, к сожалению, неприемлем для невезикулярных форм герпетического баланопостита, для которых подходящим является определение в сыворотке титров иммуноглобулинов M и G. Повышение в сыворотке титра иммуноглобулина M указывает на свежую инфекцию, наличие иммуноглобулина G говорит о заболевании, перенесенном в прошлом.
- Для исключения сифилиса рекомендовано обследование на данное заболевание.
- Следует провести бактериоскопическое и культуральное обследование на гонорею и трихомониаз.
- Целесообразно исследование крови на сахар и консультация аллерголога.
Методы лечения баланопостита
- На всех стадиях развития заболевания рекомендуется уделять больше внимания туалету наружных половых органов.
- При легких формах баланитов и баланопоститов при наличии влажных, слегка отечных элементов рекомендуются прохладные ванночки с перманганатом калия (1:8000) 2–3 раза в день длительностью не менее 20 минут на каждую процедуру. После ванночки пораженная поверхность смазывается лечебным кремом, желательно с добавлением 10–15% окиси цинка.
- Обычно назначают антибактериальный или противогрибковый курс, другие противоспалительные препараты. Антибактериальное лечение проводится на основании выявленного инфекционного агента, культурального исследования и чувствительности выделенных микроорганизмов к антибиотикам. Наиболее эффективны: Ciprofloxacin, Ofloxacin , Azitromycin, Levofloxacin (Флорацид). Анаэробный баланит, как и трихомонадная инфекция, хорошо поддается лечению метронидазолом. Эффективно сочетание тинидазола и ципрофлоксацина.
- Местно назначаются противовоспалительные кортикостероидные препараты или комбинированные средства (Тридерм).
- Если подтверждена дрожжевая этиология заболевания, проводят лечение обоих половых партнеров противогрибковыми препаратами Itraconazole и Fluconazole. Хорошо зарекомендовали себя для лечения дрожжевых баланопоститов следующие противогрибковые крема: Низорал, Ламизил, Клотримазол. При кандидозном баланите проводится комплексное лечение: в первый день назначенного курса лечения пациентам осуществляют воздействие лазером на венозную кровь. Далее назначается лазерофорез с протовигрибковыми или другими препаратами. При применении комплексной терапии клиническое излечение больных кандидозным баланитом и баланопоститом наступает в 97% случаев. Спустя 1 месяц и через полгода после проведенного лечения у 3% больных сохранились только явления мацерации кожи головки полового члена.
- Если баланопостит вызван фимозом, проводят оперативное лечение.
- Лечение эрозивных форм заболевания, вне зависимости от их этиологии, нередко вызывает большие затруднения. Это обусловлено, прежде всего, анатомическими и многими другими причинами, которые даже при самом рациональном и правильном лечении настолько замедляют процессы регенерации эпителия, что вызывают неадекватные психологические реакции у пациента. Следует подчеркнуть, что около 60% обострений баланопоститов во время лечения связано с непереносимостью кремовых основ.
Баланопостит — это, как известно, воспалительное заболевание головки полового члена и внутреннего листка крайней плоти. Анатомически два этих образования расположены рядом, их поверхности соприкасаются, однако в некоторых случаях может возникать изолированное воспаление головки полового члена — баланит, или же крайней плоти — постит. В клинической практике чаще всего применяется классификация баланопостита по этиологическому фактору и клиническому течению заболевания. Таким образом, исходя из этиологии, выделяют инфекционный и неинфекционный баланопостит. Неинфекционные формы встречаются достаточно редко и могут носить аллергический, лучевой или аутоиммунный (например, при псориазе) характер.
Согласно клиническим рекомендациям Европейской ассоциации урологов, самыми распространенными инфекционными патогенами являются грибы рода кандида, стрептококки, анаэробные микроорганизмы, стафилококки, трихомонады, микоплазмы, а также вирус герпеса и папилломавирус человека [1]. Также в рекомендациях выделяется баланопостит на фоне воспалительных дерматозов: при экземе, склеротическом лихене, псориазе и т.д. Лечением в таких случаях могут заниматься как урологи, так и дерматовенерологи.
Еще одну группу составляют предраковые состояния: болезнь Боуэна, бовеноидный папулез и эритроплазия Кейра.
Как напомнил Андрей Михайлович, склеротический лихен, иначе называемый краурозом, — это хроническое воспалительное заболевание кожи, как правило, половых органов, у мужчин и женщин, причины которого достоверно неизвестны. К его осложнениям относятся рубцовый фимоз и стриктуры наружного отверстия уретры. Риск малигнизации в плоскоклеточный рак составляет около 10%.
Плоский лишай полового члена — заболевание с неизвестными этиологией и патогенезом. Существуют нейродистрофическая и инфекционная теория его происхождения. При его выявлении назначаются антигистаминные препараты и глюкокортикоиды местно. В случае неэффективности такой терапии выполняется циркумцизио [2].
Цирцинарный баланопостит ассоциирован с синдромом Рейтера (проявления – реактивный артрит, уретрит, иридоциклит, иногда диарея). Его ведущий возбудитель – Chlamydia trachomatis, однако в литературе также находятся сообщения о роли Salmonella, Yersinia и Shigella [3].
Плазмоцеллюлярный баланит Зоона впервые описан в 1952 году и является доброкачественным поражением головки полового члена. Заболевание развивается в течение нескольких лет и чаще всего дебютирует в возрасте 32–60 лет, носит хронический персистирующий характер. Диагноз подтверждается гистологически, если в дерме удается выявить наличие плотного лентовидного плазмоцитарного инфильтрата. Отмечается временное ослабление симптомов после применения местных стероидов. При дифференциальной диагностике нужно отличать от эритроплазии Кейра, кандидозного баланита, склероатрофического и красного плоского лишая, псориаза, сифилиса и генитального герпеса [4].
Также выделяется себорейный дерматит полового члена, главным этиологическим фактором которого на сегодня считают гиперчувствительность к Pityrosporum ovale, дрожжеподобному грибу. В 60-х годах прошлого века была доказана важность его роли в появлении перхоти. Около 90% мирового населения имеют данные грибы в составе временной или постоянной микрофлоры кожи, и в 1984-м году было доказано, что именно этот грибок выступает главным возбудителем процесса, в результате которого появляется перхоть [5].
Достаточно агрессивно и с неблагоприятным прогнозом развивается баланопостит на фоне синдрома Стивена-Джонсона. Первые данные об этом заболевании были опубликованы в 1922 году. При нем наблюдается острое буллезное поражение слизистых и кожи аллергической природы. Болезнь протекает на фоне тяжелого состояния пациента с вовлечением слизистых полости рта, глаз и мочеполовых органов. Диагностика включает в себя тщательный осмотр пациента, иммунологическое исследование крови, биопсию кожи и коагулограмму. Лечение проводится методами экстракорпоральной гемокоррекции, применяются глюкокортикоидная и инфузионная терапия, а также антибактериальные препараты [6].
Достаточно редкая, однако при этом опасная патология — эритроплазия Кейра. Чаще всего она встречается у пожилых необрезанных мужчин. По статистике, в 25–30% случаев малигнизируется в плоскоклеточный рак. При этом прогноз обычно неблагоприятный, поскольку в 20% случаев имеет место метастазирование [7].
Болезнь Боуэна— редкое кожное заболевание, впервые описанное американским дерматологом Дж. Т. Боуэном в 1912 году и в 1914 году названное в его честь. При нем наблюдается внутриэпидермальное новообразование кожи и слизистых с риском малигнизации. Оно представляет собой ярко-красную бляшку с неровными контурами, выраженным шелушением, гиперкератозом и бородавчатыми разрастаниями. Патологические очаги могут располагаться на голове, конечностях и половых органах. Диагностика болезни Боуэна проводится путем визуального осмотра и дерматоскопии, подтвержденных результатами биопсии новообразования. В лечении применяют криодеструкцию, электрокоагуляцию, а также оперативные вмешательства [8].
Редкое кожное заболевание, встречающиеся у сексуально активных мужчин и женщин, с локализацией в области половых органов — бовеноидный папулез. Впервые он был описан в 1977 году. Через несколько лет подтверждена связь с вирусом папилломы человека (ВПЧ). Возникает при инфицировании ВПЧ 16 типа. Также ассоциирован с типами 18, 31, 32, 33, 34, 35, 39, 42, 48, 51, 52, 53 и 54. Описаны единичные случаи заражения новорожденных от больных матерей. Симптомом являются плотные папулы красного, коричневого или телесного цвета, сливающиеся в крупные бляшки с бородавчатый поверхностью размером от 2 мм до 2 см. Локализуются на стволе полового члена и мошонки, больших половых губах у женщин, на лобке, в паховых складках и в перианальной области. Заболевание характеризуется хроническим многолетним течением. Малигнизация наступает в 3% случаев. Диагноз устанавливается на основании клинического осмотра и биопсии [9].
Однако, как уже говорилось, большинство воспалений головки и крайней плоти полового члена вызываются патогенными микроорганизмами. По этиологическому признаку здесь различают несколько видов баланопостита:
- грибковый — вызывается грибками, в основном, кандидозный;
- вирусный — вызывается вирусом герпеса или папилломы человека;
- трихомонадный — возникает на фоне трихомониаза, вызванного простейшими микроорганизмами (Trichomonas vaginalis);
- хламидийный — провоцируется Сhlamydia trachomatis;
- неспецифический — бактериальный, вызывается условно-патогенной кишечной микрофлорой (стафилококки, стрептококки, кишечная палочка);
- анаэробный — часто ассоциирован с Gardnerella vaginalis, может быть вызван бактериями Bacteroides fragilis, Melaninogenicus; Fusobacterium;
- на фоне гонореи, первичного или вторичного сифилиса.
Лечение баланопостита в таких случаях этиологическое. Если правильно выявлен микроорганизм-возбудитель, прогноз, как правило, благоприятный.
Нужно отметить, что особого внимания заслуживает баланопостит как дебют сахарного диабета [10]. Обычно при этом сочетании баланопостит носит инфекционный характер, часто возникает на фоне кандидоза, иногда осложняется рубцовым фимозом. Таким образом, уролог часто бывает первым специалистом, выявляющим диабет. При коррекции сахарного диабета симптомы баланопостита, как правило, разрешаются.
В большинстве клинических случаев наблюдается острый баланопостит. Реже встречается хронический, как правило, ассоциированный с рубцовыми изменениями крайней плоти и фимозом.
Острый баланопостит, в свою очередь, подразделяется на несколько видов:
- катаральный, или простой — проявляется покраснением в области патологического очага, отеком и болезненностью;
- эрозивно-язвенный — в этом случае возникают глубокие дефекты вследствие тяжелого гнойного воспаления;
- гангренозный — здесь наблюдается некроз тканей головки полового члена и крайней плоти.
Также осенью 2018 г. вышли обновленные европейские рекомендации по лечению баланита и баланопостита [11]. Согласно им, в лечении неспецифического баланопостита предпочтение отдается циркумцизио. В других случаях применяются антибактериальные препараты, стероидные средства и лазерная резекция.
Источники:
- Edwards S. K., Bunker C. B., Ziller F., van der Meijden W. I. European guideline for the management of balanoposthitis, 2013
- Berger T. G., Lichen planus, Jama Dermatol, 2015
- Carney R., Buhary T., Teh L.-S., Gayed S., Circinate balanitisvas the presenting symptom of sexually-acquired reactive arthritis: a case report, Br J Gen Pract, 2015
- Hugh J. M., Lesiak K., Greene L. A., Pierson J. C., Zoon’s balanitis, J Drugs Dermatol, 2014
- Paulino L. C. New perspectives on dandruff and seborrheic dermatitis: lessons we learned from bacterial and fungal skin microbiota, Eur J Dermatol, 2017
- Miliszewski M. A., Kirchhof M. G. Sikora S., Pappa A., Dutz J. P., Stevens-Johnson syndrome and toxic epidermal necrolysis: an analysis of triggers and implications for improving prevention, Am J Med, 2016
- Jia Q. N., Nguyen G. H., Frang K., Jin H. Z., Zeng Y. P., Development of squamous cell carcinoma from erythroplasia of Queyrat following photodynamic therapy, Eur J Dermat, 2018
- Davis-Daneshfar A., Trüeb R. M. Bowen’s disease of the glans penis (erythroplasia of Queyrat) in plasma cell balanitis, Cutis, 2000
- Navak S. U., Shnoi S. D., Bhat S. T., Shivamurthv A., Indian J Sex Transm Dis AIDS, 2015
- Karla S., Chawla A., Diabetes and balanoposthitis, J Pak Med Assoc, 2016 11. Mark J. Leber, Erik D. Schraga et al., Balanitis guidelines updated, 2018
Баланопостит – острое или хроническое заболевание воспалительного характера, которое поражает головку полового члена.

Оставьте заявку на
• Воспаление головки полового члена;
• Заболевания, передающиеся половым путем (бледная трепонема, трихомонада и др.);
• Иногда вызывают вирусы (вирус папилломы человека) или грибки (кандида);
• Крайне редко развивается без участия инфекционного агента (аллергический, токсический баланопостит).
• Несоблюдение личной гигиены;
• Сахарный диабет;
• Химические раздражители (моющие средства, смазки);
• Фимоз;
• Патологические состояния.
• Ощущение жжения;
• Зуд и дискомфорт в области головки полового члена;
• Развивается отек и гиперемия крайней плоти;
• На головке полового члена появляется грязно-белый налет, иногда - мелкопапулезные высыпания.
При хроническом баланопостите пациенты предъявляют жалобы:
• На жжение и боль в пораженной области;
• Кожа крайней плоти трескается, на ней появляются поверхностные эрозии и язвы;
• При выраженном воспалении может развиваться паховый лимфаденит;
• Со временем рубцевание крайней плоти приводит к фимозу, который еще больше утяжеляет течение заболевания.
• Простая (катаральный баланопостит). Жалобы на зуд и легкое жжение. Отмечается гиперемия, отек, мацерация крайней плоти и кожи головки полового члена. Возникают поверхностные эрозии различного размера, которые иногда сливаются между собой. По краям эрозий располагаются обрывки мацерированного эпителия. Отделяемое гнойное.
• Эрозивная. В пораженной области образуются белые участки омертвевшего набухшего эпителия, на месте которых развиваются крупные болезненные ярко-красные эрозии, ограниченные по краю четко выраженными ободками мацерации. В некоторых случаях эрозивный баланопостит осложняется фимозом. Часто пациенты предъявляют жалобы на резкую боль в области паховых лимфоузлов и по ходу лимфатических протоков (лимфангит, лимфаденит). Возможна лихорадка.
• Гангренозная. Выраженная интоксикация, гипертермия. На месте эрозий образуются болезненные глубокие язвы с участками некроза, покрытые гнойным серо-желтым налетом. Отмечается значительная гиперемия и отек крайней плоти и головки полового члена. Развивается фимоз. Крайняя плоть может перфорироваться в результате некроза.
В особо тяжелых случаях возможна гангрена полового члена. Иногда возникает кровотечение в результате повреждения кровеносных сосудов.
• Гнойничково-язвенная. В пораженной области появляются множественные гнойнички, в дальнейшем превращающиеся в глубокие язвы.
У пациентов, страдающих баланопоститом, часто развивается фимоз. У некоторых больных снижается чувствительность головки полового члена вследствие атрофии рецепторов. При попадании инфекции в мочеиспускательный канал баланопостит осложняется уретритом. Самое грозное осложнение – парафимоз, при котором головка полового члена ущемляется суженной вследствие рубцевания крайней плотью.
Постановка диагноза обычно не вызывает затруднений у уролога. Для определения возбудителя баланопостита берут бактериальные посевы с пораженных участков. При подозрении на грибковый баланопостит проводят тест с гидроксидом калия. ВПЧ (вирус папилломы человека) выявляют методом ПЦР.

Проводят терапию, направленную на устранение инфекции (противовирусные, противогрибковые, антибактериальные препараты). Местно – ванночки с дезинфицирующими растворами. Фимоз, как правило, лечится оперативно. Проводится обрезание крайней плоти (циркумцизио). В некоторых случаях удается расширить крайнюю плоть, используя зажим. Процедуру выполняет уролог под местной анестезией. При сращении крайней плоти с головкой данный метод лечения противопоказан.

Причины и симптомы баланопостита
К основным причинам развития баланопостита следует отнести такие факторы:
- Наличие инфекции в организме (стафилококк, стрептококк, дрожжевые грибы);
- Образ жизни, связанный с беспорядочными половыми связями;
- Наличие общих заболеваний, которые могут ослаблять естественную защиту кожи (анемия, гиповитаминоз, сахарный диабет и аллергические заболевания);
- Наличие местных предрасполагающих факторов (плохая гигиена, узость крайней плоти, экссудативные выделения из уретры);
- Фимоз.
Если говорить о наиболее часто встречаемых симптомах баланита и баланопостита, то к ним можно отнести:
- Ощущение жжения и зуда в области крайней плоти;
- Экссудативные выделения из уретры;
- Чувство болезненности и затруднения при обнажении головки члена;
- Покраснение, отек и мацерация головки и крайней плоти;
- Наличие белых творожистых выделений или налета при кандидозном баланопостите.
Виды баланопостита (баланита)
При наличии простого баланопостита наблюдается такая клиническая картина:
- выраженный отек и гиперемия,
- мацерация кожных покровов головки и крайней плоти,
- образование поверхностных сливающихся или изолированных эрозий с гнойным налетом, которые могут иметь различную величину и по периферии окружены кусками мацерированного эпителия.
При наличии эрозийного баланопостита появляются белые раздувшиеся участки атрофировавшегося эпителия. Затем на их месте формируются более крупные поверхностные эрозии с резко отграниченным ярко-красным ободком мацерации.
Гангренозный баланопостит (наличие лихорадки, общая слабость, наличие глубоких болезненных гнойно-некротических язв различного размера, резкий отечность, гиперемия, развитие фимоза).
Все выше перечисленные признаки могут встречаться одновременно или по-отдельности в любых комбинациях. Наличие любого из этих симптомов можно считать признаком баланопостита.
Развитие баланопостита
В большинстве случаев баланопостит — инфекционное заболевание, существуют также и аллергический и токсический вид баланопостита, но встречаются эти виды намного реже.
Для развития данного состояние необходимо два условия — инфекционный агент и благоприятные условия для его развития. К инфекционным агентам считается можно отнести любую условно-патогенную флору, например, кишечную палочку, стрептококки, стафилококки и энтерококки.
Инфекционные агенты могут внедриться в кожу головки полового органа в таких случаях:
- Незащищенные половые сношения женщинами, у которых имеется дисбактериоз влагалищной микрофлоры. Оральный секс с партнером, у которого отмечаются инфекционно-воспалительные процессы в ротовой полости.
- Анальные половые контакты без презерватива.
Инфекционные факторы. Довольно часто баланопостит является инфекционным недугом. Среди инфекционных агентов можно выделить разнообразные вирусы, например, ВПЧ, грибы (кандида), вирусы, бактерии — стафилококк, стрептококк, микоплазма, и другие.
Баланит может быть проявляться как осложнение венерических заболеваний, таких как, гонорея, трихомониаз, хламидиоз, первичный или вторичный сифилис. Возможна и вирусная этиология возникновения баланита и баланопостита. Так вирус папилломы человека часто обнаруживается в тканях крайней плоти у пациентов, которым проводят циркумцизию.
Кожные заболевания. К неинфекционным причинам развития баланита и баланопостита следует отнести: фиксированную лекарственную эритему, контактные дерматиты, псориаз, себорейный дерматит, красный плоский лишай, склероатрофический лихен и эритроплазию Кейра, могут встречаться и многие другие кожные заболевания с клиническими признаками на головке полового члена.
Аутоиммунные факторы. При проведении некоторых исследований была установлена связь между развитием баланитов и аутоиммунными заболеваниями, например, витилиго, алопеция, заболевания эндокринной железы, сахарный диабет, пернициозная анемия, рубцовый пемфигоид, псориаз, ревматическая полимиалгия, системная красная волчанка и первичный билиарный цирроз печени.
Гормональный фактор. В некоторых случаях нарушения усваиваемости мужских половых гормонов тканями могут повлечь за собой развитие ксератического баланита.
Генетические факторы. Существует ряд причин, которые предполагают вероятность генетических факторов ксератического баланита.
Все описанные выше ситуации могут повлечь за собой однократное и выраженное обострение баланопостита. При отсутствии повторных заражений обострений не наступает, а первичное воспаление проходит самостоятельно в течение пару дней.
Диагностика и лечение баланопостита
Диагностика данного воспалительного процесса не представляет собой особых затруднений, она проводится специалистом урологом во время осмотра и не требует никаких анализов (за исключением грибковой природы и исключения риска наличия ЗППП). При наличии подозрений на наличие половых инфекций назначается комплекс необходимых анализов.
Лечение такого заболевания, как баланопостит подразумевает под собой три задачи:
Соблюдение гигиены половых органов. Все пациенты, страдающие баланопоститом должны несколько раз на день делать гигиенические процедуры — обмывание головки полового члена теплой мыльной водой. Довольно часто симптомы данного заболевания на этом заканчиваются, и никакое особое лечение больше не требуется.
Борьба с инфекцией. В случае, если гигиенические процедуры не принесли должного результата необходимо обрабатывать головку полового члена и крайнюю плоть раствором антисептиков, к примеру, мирамистин хлоргексидин. Такие процедуры необходимо осуществлять несколько раз в течение 1 недели. В качестве антисептических средств не стоит применять марганцовку, йод, спирт, поскольку данные вещества снижают чувствительность.
Довольно часто в качестве лечения баланопостита применяются местные средства в виде кремов и мазей. Если возбудителем заболевания является грибок, необходимо применять кремы и мази с антимикотическим действием. В тех случаях, когда имеет место бактериальная микрофлора, применяются местные антисептики.
Если заболевание имеет аллергическую природу, назначаются глюкокортикостероиды — кремы и мази. Выбор эффективного препарата для лечения баланопостита всегда строго индивидуален. Довольно часто баланопостит имеет смешанную природу и в качестве лечения необходимо применять сразу несколько действующих препаратов или же использовать препараты с комбинированным действием.
В случаях, если заболевание имеет очень интенсивный характер, необходимо применение системных антибиотиков (таблетки или инъекции). При наличии парафимоза необходимо срочное вмешательство со стороны специалиста уролога.
Следует обратить особое внимание на тот факт, что заниматься самолечением такого рода заболевания не стоит, поскольку это нередко приводит к переходу заболевания в хроническое состояние, к тому же имеется риск возникновения необратимых процессов и осложнений.
Не стоит откладывать на завтра задачи, которые нуждаются в решения уже сегодня. Специалисты нашей клиники в СВАО Москвы применяют современные методики, проводят комплексное обследование, именно это позволяет с высокой точностью выявить нарушения в организме и установить правильный диагноз.
Читайте также:


