Атипичные клетки из-за вирусов
Цитологическое исследование соскобов шейки матки (наружного маточного зева) и цервикального канала, Окрашивание по Папаниколау
Рар-тест, Мазок по Папаниколау, Мазок на онкоцитологию, ПАП-тест жидкостный, Цитологическое исследование с заключением по терминологической системе Бетесда окраска по Папаниколау
Pap smear, Papanicolaou Smear; Cervical Smear; Cervical Oncocytology.
- Для скрининга и диагностики предраковых заболеваний шейки матки.
- Для скрининга и диагностики рака шейки матки.
- Контроль состояния шейки матки после лечения ВПЧ у женщин.
- При периодическом обследовании девушек и женщин через 3 года после начала половой жизни, но не позже 21 года (рекомендовано брать анализ ежегодно и не реже чем каждые 3 года).
- Каждые 2-3 года начиная с 30-летнего возраста и до 65 лет при трех последовательных отрицательных результатах.
- Ежегодно при наличии ВПЧ (вируса папилломы человека), при иммунной системе, ослабленной в результате трансплантации, химиотерапии или длительного применения стероидных гормонов.
Мазок (соскоб/отделяемое) с внешней поверхности шейки матки, мазок с внутренней поверхности шейки матки (из цервикального канала).
Специальной подготовки к исследованию не требуется.
У детей до 16 лет гинекологические анализы берутся только в присутствии родителей (представителей).
- Рекомендуется забирать мазок не ранее, чем на пятый день менструального цикла и не позднее, чем за пять дней до предполагаемого начала менструации.
- Мазки не следует брать:
- ранее 48 часов после полового контакта;
- во время менструации;
- ранее 48 часов после использования свечей и других веществ, содержащих жир, раствор уксуса или Люголя, тампонов или спермицидов;
- после вагинального исследования (УЗИ малого таза, Кольпоскопия);
- после спринцевания;
- в период лечения урогенитальных инфекций.
Цитологическое исследование мазков, взятых из шейки матки, является основой программ, направленных на раннее выявление предраковых состояний и рака шейки матки. Исследование цитологических препаратов включает оценку качества полученного материала, определение наличия и характера поражения шейки матки в соответствие с системой оценки (системой Бетесда).
Рак шейки матки по распространенности занимает 3-е место среди всех злокачественных опухолей у женщин (после рака молочной железы и рака толстой кишки). Частота инвазивного рака шейки матки в мире составляет 15-25 на 100 000 женщин. Новообразования шейки матки возникают в основном у женщин среднего возраста (35-55 лет), редко диагностируются моложе 20 лет и в 20 % случаев выявляются в возрасте старше 65 лет.
Рак шейки матки чаще всего развивается в зоне трансформации, ему предшествуют внутриэпителиальные поражения (дисплазии). В связи с тем, что дисплазии могут располагаться на небольших, ограниченных участках, очень важно, чтобы материал был получен со всей поверхности шейки, особенно с зоны трансформации. Число патологически измененных клеток в цитологическом препарате может быть различно, и если их мало, их могут пропустить при скрининге.
Согласно международным рекомендациям, все женщины должны проходить скрининг (досимптомное обследование) на рак шейки матки через 3 года после начала половой жизни, но не позже 21 года. Начиная с 30-летнего возраста пациентки, у которых было 3 последовательных отрицательных результата при исследовании мазков из шейки матки, могут проходить скрининг каждые 2-3 года. Женщины с факторами риска (инфицирование вирусом папилломы человека, иммунодефицитные состояния) должны продолжать ежегодный скрининг. Женщины 65 лет и старше с 3 и более нормальными результатами анализа мазков из шейки матки за последние 10 лет могут не участвовать в скрининге. Переболевшим раком шейки матки, имеющим папиллома-вирусную инфекцию или ослабленную иммунную систему, желательно продолжать скрининг. Женщины, перенесшие удаление матки и шейки матки, могут не сдавать этот анализ, если операция была выполнена не из-за рака или предракового состояния шейки матки. Те, у кого операция была только на матку, без удаления шейки, должны продолжать участие в скрининге.
Цитологическое исследование материала из шейки матки и наружного маточного зева, окрашенного по методу Папаниколау с соблюдением методики проведения теста и условий подготовки к анализу, позволяет с высокой чувствительностью и достоверностью выявить атипичные клетки в материале, предраковые состояния (дисплазию, интраэпителиальную неоплазию шейки матки). Чаще всего исследуют биоматериал, полученный при помощи специальной цитощетки из двух точек (эпителий эндоцервикса и экзоцервикса) и зафиксированный на предметном стекле 96-процентным спиртом. В мазок должен попасть материал из зоны трансформации, так как около 90 % неопластических состояний исходят из зоны стыка плоского и цилиндрического эпителия и только 10 % – из цилиндрического. При данном исследовании также могут быть выявлены признаки наличия инфекции, патологии эндоцервикса и эндометрия.
Скрининг и ранняя диагностика предраковых состояний и начальных стадий рака шейки матки позволяют своевременно провести эффективное лечение и предотвратить опасные последствия.
Результат цитологического исследования формализован в соответствие с терминологической системой Бетесда 2014г.
Терминологическая система Бетесда (Terminology Bethesda System, TBS) была разработана в 1988г. в США в связи с появлением новых знаний о роли ВПЧ в генезе рака шейки матки и с целью более эффективной передачи информации от лабораторий, повышения воспроизводимости результатов цитологической диагностики и обеспечения стандартизации лечения выявленных нарушений. Терминологическая система Бетесда наиболее соответствует биологии цервикального канцерогенеза и в настоящее время внедрена во многих странах.
У девушек моложе 20 лет возможны ложноположительные результаты в связи с наличием изменений эпителия на фоне транзиторных гормональных нарушений.
1. Количество материала.
- Материал полноценный (адекватный) – полноценным материалом считается мазок хорошего качества, содержащий достаточное количество соответствующих типов клеток.
- Материал недостаточно полноценный (недостаточно адекватный) – в материале отсутствуют клетки эндоцервикса и/или метаплазированные клетки, клетки плоского эпителия находятся в достаточном количестве, или клеточный состав скудный.
- Материал неполноценный (неадекватный) – по материалу невозможно судить о наличии или отсутствии патологических изменений шейки матки.
2. Интерпретация результатов.
- Отрицательный Пап-тест – эпителиальные клетки в пределах нормы, цитограмма соответствует возрасту, норме.
- Доброкачественные изменения – присутствие неопухолевых клеток, признаки воспаления (увеличенное количество лейкоцитов), инфекции (значительное количество кокков, палочек). Возможно обнаружение инфекционных агентов (с указанием возбудителя), например трихомонад, дрожжей.
- Изменения клеток плоского эпителия (требуют повышенного внимания, дообследования и при выявлении предрака или рака лечения):
- Атипичные клетки плоского эпителия неясного значения (Atypical squamous cells undertermined significance, ASC-US).
- Атипичные клетки плоского эпителия, не позволяющие исключить HSIL (Atypical squamous cells cannot exclude, HSIL ASC-H).
- Плоскоклеточное интраэпителиальное поражение (Squamous intraepitelial lesion. SIL).
- Низкая степень плоскоклеточного интраэпителиального поражения (Low grade squamous intraepitelial lesion, LSIL).
- Высокая степень плоскоклеточного интраэпителиального поражения (High grade squamous intraepitelial lesion, HSIL).
- Цервикальная интраэпителиальная неоплазия 1-й, 2-й или 3-й степени (Cervical intraepithelial neoplasia grade 1, 2 or 3, CIN 1, 2, 3).
- Карцинома in situ (Carcinoma in situ, CIS).
- Плоскоклеточный рак – инвазивный рак.
- Изменения железистых клеток (требуют повышенного внимания, дообследования и при выявлении предрака или рака лечения):
- Атипичные железистые клетки (Atypical glandular cells, AGC).
- Атипичные железистые клетки, похожие на неопластичные (Atypical glandular cells, favor neoplastic, AGC, favor neoplastic).
- Аденокарцинома.
При выявлении минимальных изменений или атипичных клеток неясного значения рекомендовано провести обследование на онкогенные серотипы вируса папилломы человека.
Существует вероятность отрицательного результата анализа при изменениях эпителия в шейке матки, поэтому важно регулярно проходить повторные обследования.
- NILM - Отсутствие интраэпителиального поражения или злокачественности (Negative fоr intraepithelial lesion or malignancy).
- AGC - Атипичные железистые клетки (Atypical glandular cells).
- AGC-Favor Neoplastic - Атипичные железистые клетки, похожие на неопластичные (Atypical glandular cells favor neoplastic).
- AGS-NOS - Атипичные железистые клетки неясного значения (Atypical glandular cells not otherwise specified).
- AIS - Эндоцервикальная аденокарцинома in situ.
- ASC - Атипичные клетки плоского эпителия (Atypical squamous cells).
- ASC-US - Атипичные клетки плоского эпителия неясного значения (Atypical squamous cells undertermined significance).
- ASC-H - Атипичные клетки плоского эпителия, не позволяющие исключить HSIL (Atypical squamous cells cannot exclude HSIL).
- HPV - ВПЧ-эффект (койлоцитарная атипия).
- CIN 1, 2, 3 - Цервикальная интраэпителиальная неоплазия 1, 2 или 3 степени (Cervical intraepithelial neoplasia grade I, II or III).
- CIS - Карцинома in situ (Carcinoma in situ).
- NOS - Не определенные иначе (Not otherwise specified).
- SIL - Плоскоклеточное интраэпителиальное поражение.
- HSIL - Высокая степень плоскоклеточного интраэпителиального поражения (High grade squamous intraepithelial lesion).
- LSIL - Низкая степень плоскоклеточного интраэпителиального поражения (Squamous intraepithelial lesion).
- VaIN - Вагинальная интраэпителиальная неоплазия.
- VIN - Интраэпителиальная неоплазия вульвы.
Информация представлена в ознакомительных целях, не предназначена для самодиагностики и самолечения,
не может рассматриваться в качестве замены КОНСУЛЬТАЦИИ со СПЕЦИАЛИСТОМ .
Если у Вас наблюдаются схожие симптомы, советуем ЗАПИСАТЬСЯ НА ПРИЕМ к врачу в регистратуре.
Дисплазия шейки матки - найти и вылечить! Иначе - рак…

Дисплазия шейки матки – это заболевание, характеризующееся нарушением клеточного строения поверхностного слоя шейки матки, самая частая форма предрака шейки матки, промежуточного состояния между раком и аномальным развитием клеток, пока еще не представляющих опасность. Это означает, что без правильного лечения возможна трансформация изменившихся клеток в злокачественную опухоль. В редких случаях дисплазия исчезает без лечения. Заболевание диагностируют в любом возрасте.
Причины дисплазии шейки матки
Основной причиной считают инфицирование вирусом папилломы человека, ВПЧ. Вирус имеет множество подтипов – около 200, часть из них обладает канцерогенными свойствами. 16 и 18 подтипы вызывают 70% предраковых и раковых заболеваний шейки матки, другие штаммы – генитальные бородавки или кондиломы. Заражение ВПЧ происходит только половым путем. Риск инфицирования повышен в следующих случаях:
- начало половой жизни до 18 лет;
- роды до 16 лет;
- большое количество сексуальных партнеров;
- заболевания, связанные со снижением иммунитета (ВИЧ, сахарный диабет);
- использование лекарств, подавляющих иммунитет;
- отказ от презервативов. Этот способ предохранения не может полностью защитить от заражения вирусами, тем не менее, снижает риск инфицирования;
- курение.
Методы диагностики дисплазии шейки матки
Самым простым и информативным тестом считают Пап-мазок. Анализ имеет и другие названия: Пап-тест, мазок на цитологию, мазок на атипичные клетки, мазок Папаниколау. Врач-гинеколог берет мазок с поверхности шейки матки во время осмотра, это безболезненная процедура. Затем врач-лаборант исследует под микроскопом форму, размер, количество, расположение, состав клеток. Исследование нужно проводить ежегодно, начиная с 18 лет.
Т.к. некоторые штаммы ВПЧ считают канцерогенными, проводят исследование мазка из влагалища на обнаружение ДНК этих возбудителей. Исследование выполняют методом полимеразной цепной реакции (ПЦР), делают качественный анализ с типированием. Исследование на онкогенные вирусы обязательно у женщин старше 30 лет и в том случае, если есть невыраженные изменения в Пап-тесте. Определение уровня антител к вирусам в крови не информативно.
При обнаружении атипичных клеток в Пап-тесте проводят биопсию. Для этого во влагалище вводят оптическую систему – кольпоскоп. Она помогает врачу увидеть наиболее измененные участки и взять фрагмент ткани.
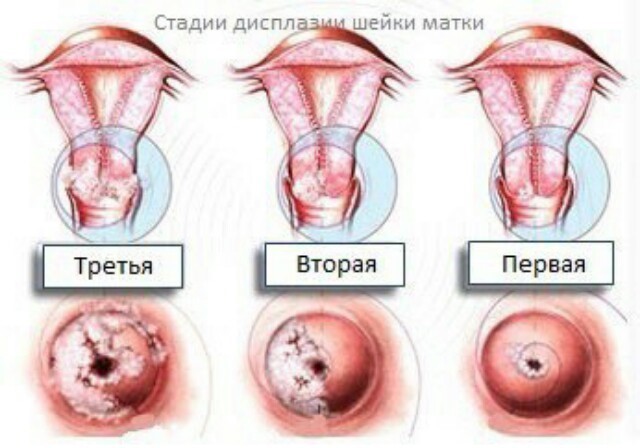
Степени дисплазии.
По результатам исследования биоптата дисплазии – ее еще называют цервикальной интраэпителиальной неоплазией (CIN) – может быть сгруппирована по категориям:
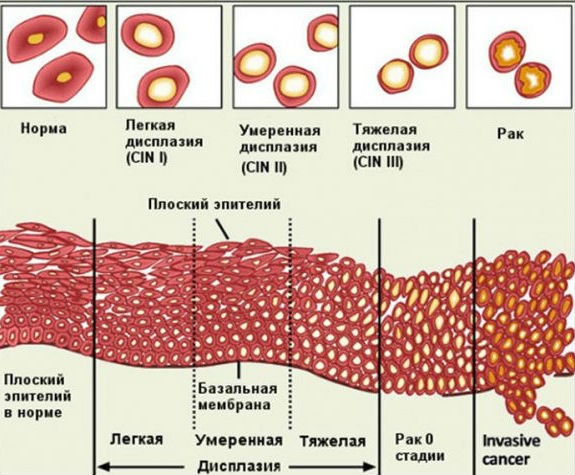
- Дисплазия шейки матки 1 степени (слабая).
- Легкая дисплазия. Изменения только нижнего слоя эпителия затрагивают не более ⅓ его толщины.
- Дисплазия шейки матки 2 степени (умеренная).
- Изменения выражены умеренно. Поражения занимают до ⅔ всего эпителиального слоя.
- Дисплазия шейки матки 3 степени (тяжелая).
- Значительно выраженные изменения вплоть до появления начальных признаков карциномы. Поражен эпителий во всех слоях, но выхода за пределы базальной мембраны нет.
Симптомы дисплазии шейки матки

В подавляющем большинстве случаев никаких симптомов заболевания нет. Именно поэтому врачи настаивают на регулярном гинекологическом осмотре.
Вместе с тем, в качестве симптомов иногда появляются:
- Выделения из половых путей. Изменение их обычной консистенции, цвета, запаха, как правило, побуждает женщину обратиться к врачу и пройти тщательное гинекологическое обследование. Чаще всего при дисплазии шейки матки выделения бывают обильными, окрашенными в белый цвет, имеют неприятный запах.
- Появление в выделениях прожилок крови после полового акта или использования тампонов.
- Болезненные ощущения во время полового контакта.
- Тянущие боли внизу живота. Возникают при тяжелой форме дисплазии шейки матки.
Лечение дисплазии шейки матки
Зависит от степени дисплазии, возраста женщины, репродуктивных планов. Без лечения возможна трансформация дисплазии в рак. Поэтому при обнаружении данного заболевания необходимо срочно обратиться к врачу акушеру-гинекологу.
Меры профилактики
Для того чтобы лечение дисплазии шейки было успешным и болезнь не повторилась, женщина через 3-4 месяца должна обязательно пройти контрольный профилактический осмотр, позволяющий проверить, как прошло заживление. Контроль проводится с помощью гистологического исследования мазка, взятого с поверхности шейки. Если анализ покажет, что все в порядке, то обследование достаточно повторять 1 раз в год.
Укрепление иммунитета, повышение сопротивляемости организма является одной из основных мер профилактики появления дисплазии. Для этого женщина должна правильно питаться, бороться с нехваткой витаминов. После 30-40 лет рекомендуется принимать комплексные препараты с витаминами С, А, группы В. В комплексах должен содержаться так называемый противораковый элемент селен.
Важно вовремя обращаться к врачу и лечиться при наличии заболеваний половых органов.

Рак шейки матки – злокачественная опухоль женских половых органов. Это одно из редких новообразований, которое можно предупредить. В большинстве случаев болезнь возникает на фоне длительно существующих предраковых процессов, которые достаточно легко выявить при скрининговых обследованиях населения. Врачи массово обследуют пациенток на наличие измененных клеток. Благодаря такому подходу в большинстве случаев удается распознать болезнь на ранних стадиях, когда ее можно полностью вылечить.
В последнее время прослеживается рост заболеваемости раком шейки матки среди молодых женщин в возрасте до 40 лет.
Симптомы рака шейки матки
На начальных этапах болезнь никак себя не проявляет и женщина не ощущает ничего необычного. Но потом опухоль прорастает в более глубокие слои матки. Это вызывает появление таких симптомов:
1. Менструации становятся более длительные, обильные или болезненные
2. Появляются обильные межменструальные кровотечения или мажущиеся кровянистые выделения в середине цикла
3. Кровянистые выделения из влагалища после спринцевания, физических нагрузок и посещения гинеколога
4. Обильные слизистые выделения, иногда с примесью крови
5. Боль во время полового акта
6. Ноющая боль внизу живота
7. У женщин в период климакса могут начаться выделения крови из влагалища
Хотя эти симптомы могут появиться и при других гинекологических болезнях, они должны насторожить женщину. Это повод обратиться к врачу.
Повышают риск появления злокачественной опухоли: ранняя беременность, большое количество сексуальных партнеров, венерические заболевания, воспалительные процессы половых органов, курение и длительный прием гормональных контрацептивов.
Гинекологическое обследование
Рак шейки матки – одно из немногих онкологических заболеваний, которое можно предотвратить. Защититься поможет регулярное посещение гинеколога. Первым делом врач собирает анамнез. Это значит, что гинеколог расспрашивает о признаках болезни, которые беспокоят женщину. Узнает, были ли среди ее родственников случаи рака половых органов.
После этого врач проводит диагностические процедуры:
1. Влагалищное исследование с помощью гинекологических зеркал. При этом он оценивает состояние шейки матки, сводов и стенок влагалища. Примерно у 95% больных женщин можно обнаружить признаки рака при обычном осмотре.
2. Двуручное гинекологическое исследование. Одна рука врача прощупывает матку через влагалище, а другая через переднюю стенку живота. При раке матка увеличенная, болезненная и более плотная. Если возникли метастазы, то она плохо сдвигается в стороны.
3. Мазок на онкоцитологию (анализ Папаниколау, Пап-тест). Это мазок железистогэпителия (поверхностных клеток). Для этого из канала шейки матки берут мазок специальной щеточкой. Потом ею проводят по предметному стеклу и получают отпечаток. В лаборатории под микроскопом исследуют строение клеток. При обнаружении отклонения в строении их ядер или цитоплазмы возникает подозрение на то, что у женщины может появиться опухоль. Положительный результат теста не доказывает наличие рака, а служит поводом провести более тщательное обследование. Если выявлены атипичные клетки, то врач советует сделать анализ для выявления ДНК вируса папилломы человека.

4. Кольпоскопия проводится в том случае, если есть атипичные клетки или признаки папилломавируса человека. Колькоскоп позволяет сильно увеличивать изображение слизистой влагалища и шейки матки. Для того чтобы изменения стали более заметны, слизистую обрабатывают раствором уксусной кислоты и раствором Люголя. Во время осмотра врач может заметить даже самые незначительные изменения и малейшие опухоли. Насторожить могут язвы, участки, которые возвышаются над остальной слизистой, бородавки.
5. Биопсия – это взятие образца ткани для гистологического исследования.
6. Прощупывание лимфатических узлов. Врач проверяет на ощупь лимфоузлы, определяет их размер и плотность. Это делают для выявления метастазов.
7. Дополнительные исследования. Врач может назначить УЗИ органов малого таза, рентген, компьютерную и магнитно-резонансную томографию. Если опухоль подтверждена, то для уточнения ее размеров и поиска метастазов могут быть использованы такие методы, как цистоскопия, экскреторная урография, радиоизотопная ренография, ректороманоскопия.
Профилактика рака шейки матки
1. Лечение предраковых состояний. В первую очередь – это дисплазия шейки матки, а также эрозия, папилломы и бородавки на этом участке. Такие дефекты способны стать основой для опухоли, так как их клетки могут перерождаться в раковые.
2. Профилактика заражения вирусом папилломы человека и генитального герпеса. Эти инфекции передаются половым путем. Защитить от них помогают презервативы – эффективное средство и от других венерических болезней, которые повышают риск развития рака.
3. Отказ от беспорядочной половой жизни. Исследования показали, что если в жизни женщины было больше 10 половых партнеров, то риск заболеть раком шейки матки увеличивается в 3 раза.
5. Необходимо рассказывать девушкам о вреде раннего начала половой жизни и ранней первой беременности (до 16 лет). В этом возрасте слизистая оболочка половых органов еще не до конца сформировалась, а ее клетки активно растут и делятся. Если их травмировать, то есть высокая вероятность того, что они начнут мутировать.
6. Если возникла необходимость в гинекологических манипуляциях: аборт, выскабливание, постановка спирали, то обращайтесь к квалифицированному гинекологу. Некачественное выполнение этих процедур приводит к появлению рубцов. А они могут послужить основой для опухоли.
7. При выборе гормональных противозачаточных таблеток нужно обратиться к гинекологу. Самостоятельный прием этих средств может вызвать гормональные нарушения, которые приводят к появлению гормонозависимых опухолей. Сбой выработки гормонов может произойти и по другой причине. Поэтому если вы заметили, что менструации стали нерегулярными, то сообщите об этом своему врачу. Он назначит необходимые анализы, и потом выпишет лечение.
8. Отказ от курения помогает уменьшить количество канцерогенов, которые влияют на женский организм. Эти соединения вызывают мутацию клеток и появление опухолей.
9. Регулярное посещение гинеколога помогает не допустить развития рака или выявить его на ранних стадиях. Поэтому не реже, чем раз в год, приходите на профилактический осмотр к врачу, даже если вас ничто не беспокоит.
Цитологический метод исследования мазка цервикального канала занимает одно из важных мест в диагностике заболеваний шейки матки. Благодаря высокой точности цитология шейки матки является одним из ведущих методов в гинекологии при диагностике фоновых, предраковых и раковых процессов различной локализации.
Мазок по Папаниколау (ПАП-тест) – один из эффективных методов выявления рака шейки матки и предшествующих ему состояний. Свое название он получил в честь греческого врача Папаниколау, который впервые ввел его в медицинскую практику в 50-е годы прошлого века. Согласно эпидемиологическим наблюдениям, рак шейки матки развивается в 2-10 раз чаще у женщин, которым не выполняется это исследование. После введения обязательного регулярного цитологического обследования удалось резко снизить смертность от рака шейки матки. За последние 50 лет этот показатель снизился на 70%. Массовое профилактическое обследование цервикальных мазков по Папаниколау – это пример самого успешного скринингового теста в истории медицины.
Первое проведение ПАП-теста рекомендуется проводить сразу же после начала половой жизни, а затем 1 раз в год во время ежегодных профилактических визитов к гинекологу. После 30 и до 65 лет ежегодное проведение данного исследования шейки матки обязательно. ПАП-тест простой, безболезненный метод исследования. В большинстве случаев он позволяет идентифицировать малейшую патологию шейки матки до того, как произойдет их раковое перерождение и когда возможно успешное лечение.
Мазок на цитологическое исследование берется специальным инструментом – шпателем. Мазок берут с нажимом, соскабливая слои клеток. Полученный материал равномерно распределяют тонким слоем по специально обработанному обезжиренному предметному стеклу, чтобы не было комков, и немедленно фиксируют, пока мазок еще не высох. Процедура соскоба безболезненная.
В 70-90% случаев причиной ложноотрицательных цитологических ответов является плохой забор материала для цитологического исследования. Дело в том, что злокачественный процесс начинается с низких слоев эпителия шейки матки и прогрессирует вверх, к поверхности. Следовательно, если в мазок попадет только поверхностный слой, то диагноз можно поставить только тогда, когда заболевание находится уже на последней стадии.
Нормальные результаты ПАП-теста:
В норме плоский эпителий представлен следующими видами клеток:
- клетки поверхностного слоя,
- клетки промежуточного слоя,
- клетки базально-парабазального слоя.
Результатом цитологического исследования шейки матки может быть обнаружение атипичных клеток. Это означает наличие либо злокачественного процесса, либо воспаления.
Причины положительного ПАП-теста.
Наиболее частой причиной положительного ПАП-теста считается вирус папилломы человека (ВПЧ), служащий причиной генитальных бородавок, хотя большинство женщин с этим вирусом не страдают раком шейки матки. Вирус папилломы человека обнаруживается в 95-100% случаев рака шейки матки. У молодых женщин вирус чаще всего обнаруживается временно, в то время как у женщин старшего возраста вирус находят реже, и у них он персистирует (т.е. находится постоянно).
Одной из частых причин положительного ПАП-теста является курение. Хотя курение связано со многими формами опухолей, женщины не представляют себе связи курения с раком шейки матки. Поэтому, хотелось бы отметить, что курение в 2-4 раза повышает риск развития рака шейки матки. Другими причинами патологического влагалищного мазка являются частая смена сексуального партнера и раннее начало половой жизни.
Возможные варианты обнаружения патологии при ПАП-тесте:
Отсутствие в мазке клеток канала шейки матки. Имеется определенный участок, где происходит переход клеток влагалищной части шейки матки в клетки канала шейки матки. Этот участок перехода называется переходная зона, и является местом забора мазка для цитологического исследования. Обычно в таком случае следует повторить проведение ПАП-теста.
Патология многослойного эпителия низкого уровня. Это более серьезные изменения по сравнению с просто атипичными клетками эпителия. При таких результатах ПАП-теста проводится дальнейшее обследование пациентки (кольпоскопия, биопсия).
Патология многослойного эпителия высокого уровня. Это наиболее серьезная патология клеток эпителия, которая, по сути еще не является раком, но требует непременного лечения. В 70-75% случаев такой патологии у женщин имеется риск развития эпителиальной неоплазии шейки матки. В 1-2% случаев у них обнаруживается рак при биопсии.
Рак in situ. Данный термин означает развитие рака эпителия на ограниченном участке, когда нет перехода рака на другие ткани.
На современном уровне цитологическое исследование является одним из эффективных методов диагностики на любом этапе развития опухоли, т.к. дает возможность показать характер и степень выраженности пролиферации клеток, диагностировать злокачественные опухоли в любой стадии процесса.
ООО "Лаборатория Гемотест" предлагает использовать ПАП-тест для ранней диагностики заболеваний шейки матки.
Автор Заведующая отделом общеклинических
исследований КДЛ ООО "Лаборатория Гемотест"
Дубровская Г.Е.
- 8 495 532 13 13 - центральный офис
- 8 800 550 13 13 - бесплатный звонок
Основные факты
- Вирус папилломы человека (ВПЧ) — это общее название группы вирусов, чрезвычайно широко распространенных во всем мире.
- Известно более 100 типов ВПЧ, из которых не менее 14 являются онкогенными (так называемые вирусы высокого онкогенного риска).
- ВПЧ передается, главным образом, половым путем, и большинство людей заражаются ВПЧ вскоре после начала половой жизни.
- Рак шейки матки развивается в результате передающейся половым путем ВПЧ-инфекции определенных типов.
- В 70% случаев причиной рака шейки матки оказываются ВПЧ двух типов (16 и 18).
- Имеются также доказательства связи ВПЧ с раком заднего прохода, вульвы, влагалища, полового члена и ротоглотки.
- Рак шейки матки — второй по распространенности вид рака среди женщин, проживающих в развивающихся странах. По оценкам, в 2018 г. число новых случаев в этих странах составило 570 000 (84% от всех новых случаев в мире).
- В 2018 г. от рака шейки матки умерло около 311 000 женщин, причем более 85% этих случаев смерти имели место в странах с низким и средним уровнем дохода.
- В комплекс мероприятий по борьбе с раком шейки матки входят первичная профилактика (вакцинация против ВПЧ), вторичная профилактика (скрининг и лечение предраковых поражений), третичная профилактика (диагностика и лечение инвазивного рака шейки матки) и паллиативная помощь.
- Вакцины, формирующие иммунитет к ВПЧ 16-го и 18-го типов, рекомендованы ВОЗ и одобрены к применению во многих странах.
- Одним из экономически эффективных способов профилактики рака шейки матки считается скрининг и лечение предраковых поражений у женщин в возрасте старше 30 лет.
- При выявлении рака шейки матки на ранней стадии возможно полное его излечение.
Общие сведения о ВПЧ
Вирусы папилломы человека (ВПЧ) — возбудители самой распространенной вирусной инфекции половых путей. Большинство ведущих половую жизнь женщин и мужчин рано или поздно приобретают эту инфекцию, а некоторые могут заражаться несколько раз в течение жизни.
Большинство женщин и мужчин заражаются ВПЧ вскоре после начала половой жизни. Инфекция ВПЧ относится к заболеваниям, передающимся половым путем, хотя заражение возможно и при половых контактах без проникновения. Известно, что передача вируса происходит и при простом соприкосновении половых органов.
Среди множества типов ВПЧ многие не представляют опасности для здоровья. ВПЧ-инфекции обычно исчезают за несколько месяцев без какого бы то ни было лечения, и примерно в 90% случаев элиминация инфекции из организма достигается в течение 2 лет. В небольшой доле случаев инфекции ВПЧ определенных типов могут принимать хронический характер и со временем приводить к развитию рака шейки матки.
Рак шейки матки вне всяких сомнений является самым распространенным из заболеваний, связанных с ВПЧ. Почти все случаи рака шейки матки вызваны ВПЧ-инфекцией.
Инфекциями ВПЧ некоторых типов также обусловлена определенная доля случаев рака заднего прохода, вульвы, влагалища, полового члена и ротоглотки, — заболеваний, которые можно предотвратить с помощью тех же методов первичной профилактики, что и рак шейки матки.
Некоторые не онкогенные вирусы папилломы человека, особенно ВПЧ 6-го и 11-го типов, могут приводить к образованию остроконечных кондилом и развитию респираторного папилломатоза (заболевания, при котором опухоли образуются в дыхательных путях, ведущих от носа и полости рта в легкие). Хотя эти патологические состояния очень редко приводят к смерти, распространенность заболевания может быть значительной. Остроконечные кондиломы очень широко распространены, отличаются высокой контагиозностью и отрицательно влияют на половую жизнь.
Каким образом инфекция ВПЧ приводит к развитию рака шейки матки
Несмотря на то, что большинство ВПЧ-инфекций исчезают сами по себе, а предраковые поражения в большинстве случаев самопроизвольно излечиваются, все женщины подвержены риску перехода инфекции в хроническую форму и прогрессирования предраковых поражений в инвазивный рак шейки матки.
У женщин с нормальным иммунитетом рак шейки матки может развиваться в течение 15-20 лет. Однако при нарушениях иммунной системы, например у женщин с нелеченой ВИЧ-инфекцией, этот процесс может занять всего 5–10 лет.
Факторы риска хронической ВПЧ-инфекции и рака шейки матки
- степень онкогенности ВПЧ (способности вируса вызывать рак);
- нарушения иммунитета: люди с ослабленным иммунитетом, в частности, лица, живущие с ВИЧ, подвержены более высокому риску хронической ВПЧ-инфекции и ускоренного развития предраковых поражений и рака;
- наличие сопутствующих инфекций, передающихся половым путем, таких как генитальный герпес, хламидиоз и гонорея;
- количество родов в анамнезе и роды в раннем возрасте;
- курение табака.
Бремя рака шейки матки в мире
Рак шейки матки — четвертый в мире по распространенности вид рака у женщин. Так, в 2018 г. было зарегистрировано около 570 000 новых случаев этого заболевания. Оно является причиной 7,5% всех случаев смерти от онкологических заболеваний среди женщин. Ежегодно от рака шейки матки умирает более 311 000 женщин, причем более 85% этих случаев приходится на развивающиеся страны.
В развитых странах реализуются программы по вакцинации девочек против ВПЧ и ведется регулярный скрининг женщин на ВПЧ-инфекцию. Скрининг позволяет выявлять предраковые поражения на стадиях, на которых они легко поддаются лечению. В этих странах раннее начало лечения позволяет предотвратить развитие рака шейки матки почти в 80% случаев.
В развивающихся странах из-за ограниченного доступа к профилактике рак шейки матки часто остается не выявленным до поздних стадий заболевания и появления клинических симптомов. Кроме того, в этих странах может быть крайне ограничен доступ к лечению поздних стадий рака (например, доступ к онкохирургии, лучевой и химиотерапии), в связи с чем смертность от рака шейки матки там намного выше.
Проведение эффективных лечебно-профилактических мероприятий могло бы позволить снизить высокий показатель смертности от этого заболевания в мире (стандартизированный по возрасту коэффициент смертности в 2018 г.: 6,9 на 100 000).
Комплексный подход к борьбе с раком шейки матки
ВОЗ рекомендует комплексный подход к профилактике и лечению рака шейки матки. В рекомендуемый набор действий входят мероприятия, относящиеся ко всем этапам жизненного цикла. В эту многопрофильную программу должны входить такие компоненты, как просветительская работа в сообществах, мобилизация социальных ресурсов, вакцинация, скрининг, лечение и паллиативная помощь.
Первичная профилактика начинается с вакцинации девочек в возрасте 9–14 лет до начала половой жизни.
В перечень других рекомендуемых профилактических мероприятий для девочек или мальчиков, в зависимости от ситуации, входят:
- информирование о практиках безопасного секса, в том числе о нежелательности раннего начала половой жизни;
- пропаганда использования презервативов и предоставление их тем, кто уже начал половую жизнь;
- предупреждение о вреде употребления табака, к которому многие приобщаются в подростковом возрасте и которое является серьезным фактором риска развития рака шейки матки и других онкологических заболеваний;
- мужское обрезание.
Начиная с 30 лет все женщины, ведущие активную половую жизнь, должны проходить скрининг на атипичные клетки шейки матки и наличие предраковых поражений.
Если для лечения предраковых поражений шейки матки необходимо иссечение участков с атипичными клетками или измененными тканями, рекомендуется применять метод криотерапии, основанный на разрушении патологических тканей путем их замораживания.
При обнаружении признаков рака шейки матки необходимо начинать лечение, вариантами которого могут быть хирургическое вмешательство, лучевая терапия и химиотерапия.
Вакцинация против ВПЧ
В настоящее время существуют три вакцины, которые защищают одновременно от ВПЧ 16-го и 18-го типов, вызывающих не менее 70% случаев рака шейки матки. Одна из этих вакцин обеспечивает дополнительную защиту от трех других онкогенных ВПЧ, ответственных еще за 20% случаев этого заболевания. С учетом того, что вакцины только от ВПЧ 16-го и 18-го типов, обеспечивают также определенный уровень перекрестной защиты от других менее распространенных онкогенных типов ВПЧ, ВОЗ считает, что эти три вакцины являются равноценными средствами профилактики рака шейки матки. Две из этих вакцин защищают также от ВПЧ 6-го и 11-го типов, вызывающих аногенитальные остроконечные кондиломы.
Клинические и пострегистрационные исследования показывают, что вакцины против ВПЧ отличаются высокой безопасностью и высокой эффективностью в предотвращении ВПЧ-инфекций.
Вакцины против ВПЧ дают максимальный эффект, если их вводят до контакта организма с этими вирусами. В связи с этим ВОЗ рекомендует вакцинировать девочек в возрасте от 9 до 14 лет, когда большинство из них еще не начали вести половую жизнь.
Вакцины не лечат ВПЧ-инфекцию и связанные с ВПЧ заболевания, в частности, рак.
В некоторых странах начали вакцинировать и мальчиков, так как вакцинация предотвращает развитие рака половых органов не только у женщин, но и у мужчин, а две из существующих вакцин способны также препятствовать развитию остроконечных кондилом у представителей обоих полов. Рекомендуемая ВОЗ вакцинация девочек в возрасте от 9 до 14 лет представляет собой наиболее эффективное с точки зрения затрат медицинское мероприятие по борьбе с раком шейки матки.
Вакцинация против ВПЧ не отменяет необходимости скрининга на рак шейки матки. В странах, где вакцинация против ВПЧ внедрена в медицинскую практику, может сохраняться необходимость в разработке или усилении программ по скринингу.
Выявление и лечение предраковых поражений
Скрининг на рак шейки матки предусматривает проверку на наличие предраковых и раковых образований у женщин, которые зачастую могут чувствовать себя совершенно здоровыми и у не иметь никаких симптомов заболевания. Если при скрининге обнаруживаются предраковые поражения, их лечение не представляет трудностей и позволяет избежать развития рака. Кроме того, скрининг позволяет обнаруживать рак на ранней стадии, когда высока вероятность полного излечения.
Поскольку предраковые поражения развиваются на протяжении многих лет, скрининг рекомендуется регулярно проходить всем женщинам, начиная с возраста 30 лет (периодичность скрининга зависит от используемого для этого метода). Регулярный скрининг у женщин с ВИЧ-инфекцией, ведущих активную половую жизнь, должен начинаться раньше — с момента, когда они узнают о своем ВИЧ-статусе.
При проведении скрининга необходимо обеспечить возможность последующего лечения и предусмотреть необходимые действия в случае получения положительных результатов теста. Без надлежащей организации таких мероприятий проведение скрининга неэтично.
Существуют три различных типа скрининговых тестов, рекомендуемых ВОЗ в настоящее время:
- тесты на ВПЧ, относящиеся к группе высокого риска;
- визуальная проверка с применением уксусной кислоты;
- традиционный ПАП-тест и метод жидкостной цитологии (ЖЦ).
Для лечения предраковых поражений ВОЗ рекомендует применять методы криотерапии и электрохирургической петлевой эксцизии. При обнаружении более глубоких поражений следует направлять пациенток на дополнительные обследования для принятия обоснованных решений о дальнейших действиях.
Лечение инвазивного рака шейки матки
При наличии у женщины симптомов, позволяющих заподозрить рак шейки матки, ее необходимо направить в специализированное лечебное учреждение для проведения дополнительных исследований, постановки диагноза и лечения.
На ранних стадиях рака шейки матки могут появляться следующие симптомы:
- нерегулярные мажущие кровянистые выделения или слабое кровотечение в период между месячными у женщин детородного возраста;
- мажущие выделения или кровотечение у женщин в постменопаузе;
- кровотечение после полового акта;
- более обильные выделения из влагалища, иногда с неприятным запахом.
По мере прогрессирования рака могут появляться более тяжелые симптомы, в том числе:
- постоянная боль в спине, ногах и (или) в области таза;
- потеря веса, утомляемость, снижение аппетита;
- неприятно пахнущие выделения и дискомфорт во влагалище;
- отек одной или обеих нижних конечностей.
При далеко зашедших формах рака могут развиться и другие тяжелые симптомы, в зависимости от того, на какие органы распространился рак.
Диагноз рака шейки матки должен быть подтвержден результатами гистологического исследования. Стадию заболевания устанавливают на основании размеров опухоли и распространения процесса на область таза и отдаленные органы. Выбор метода лечения зависит от стадии рака, при этом в перечень возможных вариантов входят хирургическая операция, лучевая терапия и химиотерапия. Кроме того, важную роль в ведении пациентов с онкологическими заболеваниями играет паллиативная помощь, позволяющая облегчать боль и страдания, причиняемые болезнью.
Действия ВОЗ
ВОЗ разработала руководство по профилактике рака шейки матки и борьбе с этим заболеванием путем вакцинации, скрининга и лечения инвазивной формы рака. Совместно со странами и партнерами ВОЗ занимается разработкой и осуществлением комплексных программ.
В мае 2018 г. Генеральный директор ВОЗ выступил с призывом к действиям, направленным на ликвидацию рака шейки матки, и предложил странам и партнерам объединить усилия для расширения доступа к мерам профилактики рака шейки матки и увеличения охвата населения. В качестве трех основных мер были названы вакцинация против ВПЧ, скрининг и лечение предраковых поражений, а также ведение пациенток с раком шейки матки.
Читайте также:


