Туберкулез в российской федерации в 2013 году
№ 741 - 742
25 сентября - 8 октября 2017
Понравилась статья? Поделитесь с друзьями:
Эпидемическая ситуация по туберкулезу среди лиц с ВИЧ-инфекцией в Российской Федерации
Последние годы отмечается существенный рост распространения сочетания туберкулеза и ВИЧ-инфекции[2]. Прогрессирование ВИЧ-инфекции нередко приводит к развитию туберкулеза среди лиц, ранее инфицированных микобактериями туберкулеза (МВТ).
Цель исследования: определить влияние ВИЧ-инфекции на развитие эпидемического процесса при туберкулезе в России.
Материалы и методы
Результаты исследования
Растет показатель заболеваемости туберкулезом при сочетании с ВИЧ-инфекцией среди постоянного населения России: 2009 г. - 4,4; 2014 г. - 7,4; 2015 г. - 8,2 на 100 тыс. населения. Среди постоянных жителей, вставших на учет в 2015 г., 17,3% пациентов с туберкулезом были ВИЧ-позитивными (2009 г. - 6,5%; 2014 г. - 15,1%).
Заболеваемость туберкулезом среди пациентов с ВИЧ-инфекцией (постоянное население, 2015 г.) составила 2043,1 на 100 тыс. (рис. 1), что в 43,5 раза больше, чем в среднем среди населения России (47,0 на 100 тыс.).
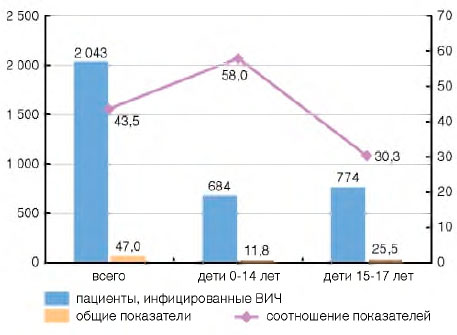
Рисунок 1. Заболеваемость туберкулезом постоянного населения Российской Федерации в 2015 г. (на 100 тыс. населения): всего и пациентов, инфицированных ВИЧ
В 2014 г. наступил перекрест показателей заболеваемости туберкулезом и ВИЧ-инфекцией среди всего населения страны (рис. 2). Впервые больных ВИЧ-инфекцией стало выявляться больше, чем пациентов с впервые зарегистрированным туберкулезом.
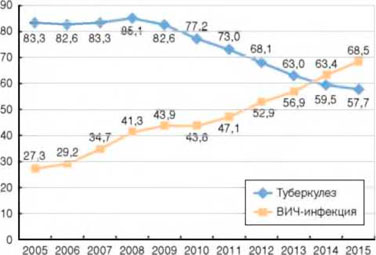
Рисунок 2. Заболеваемость туберкулезом и ВИЧ-инфекцией (на 100 тыс. населения)
Показатель смертности от туберкулеза в 2015 г. по сравнению с 2005 г., когда отмечался пик показателя, снизился в 2,5 раза (с 22,6 до 9,2 на 100 тыс.). При этом в 2015 г. отмечался рост показателя смертности от туберкулеза в Дальневосточном ФО на 2,4% (с 16,7, до 17,1 на 100 тыс.), где ВИЧ-инфекция влияет на эпидемический процесс при туберкулезе в наименьшей степени, и еще в 12 субъектах России.
Впервые в 2015 г. смертность от ВИЧ-инфекции превысила показатель смертности от туберкулеза (рис. 3).
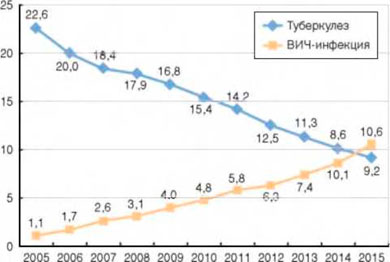
Рисунок 3. Смертность от туберкулеза и ВИЧ-инфекции (на 100 тыс. населения)
Доля туберкулеза как причины смерти в структуре смертности населения РФ от инфекционных и паразитарных болезней сокращается: 2005 г. - 82,8%; 2014 г. - 45,0%; 2015 г. - 39,2% (рис. 4). Доля туберкулеза как причины смерти в структуре смертности населения России от всех причин также сокращается: 2005 г. - 1,40%; 2014 г. - 0,77%; 2015 г. -0,71%.
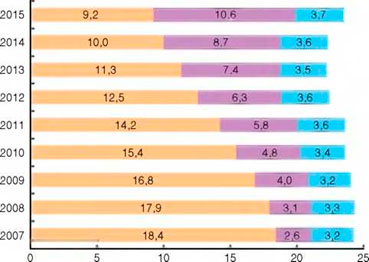
Рисунок 4. Смертность от некоторых инфекционных и паразитарных болезней в России (на 100 тыс. населения): с Крымским ФО с 2015 г.
Одновременно в структуре смертности населения России от инфекционных и паразитарных болезней растет доля умерших от ВИЧ-инфекции как причины смерти: 2005 г. - 3,9%; 2014 г. - 39,1%; 2015 г. - 45,2%. В структуре смертности населения России от всех причин доля ВИЧ-инфекции также увеличивается: 2005 г. - 0,07%; 2014 г. - 0,66%; 2015 г. - 0,81%.
ВИЧ-инфекция в молодом трудоспособном возрасте (18-44 года) выходит на одно из первых мест в структуре смертности населения России (рис. 5). От ВИЧ-инфекции (2015 г.) в возрасте 18-44 года умирает больше (6,9%), чем от заболеваний органов дыхания (4,0%) и нервной системы (1,9%), ишемической болезни сердца (5,4%), цереброваскулярных болезней (2,9%), туберкулеза (3,1%). Женщины от ВИЧ-инфекции в данном возрасте умирают чаще (8,4%), чем от заболеваний органов дыхания (4,3%), ишемической болезни сердца (3,7%), цереброваскулярных болезней (3,6%), болезней нервной системы (2,4%), туберкулеза (2,8%). Мужчины от ВИЧ-инфекции умирают чаще (6,4%), чем от злокачественных новообразований (4,5%), ишемической болезни сердца (6,0%), цереброваскулярных болезней (2,7%), болезней органов дыхания (3,9%) и нервной системы (1,7%), туберкулеза (3,2%).
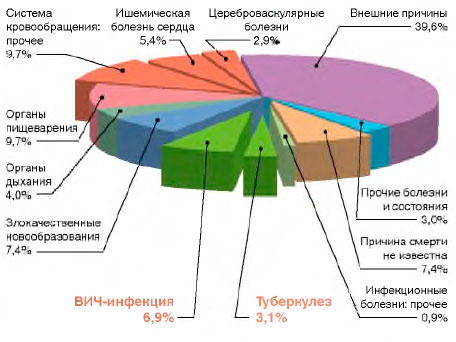
Рисунок 5. Структура смертности в России (2015 г.) населения молодого трудоспособного возраста (18-44 года)
Наблюдается рост общей летальности состоявших на учете пациентов с туберкулезом: 2012 г. - 11,6%; 2013 г. - 12,0%; 2014 г. - 12,5%; 2015 г. - 12,9%. При этом в структуре летальности сокращается доля пациентов, причиной смерти которых был туберкулез: 2012 г. - 49,2%; 2013 г. - 46,4%; 2014 г. - 42,7%; 2015 г. -39,1%.
В 2015 г. в смертность от ВИЧ-инфекции включали также пациентов с удовлетворительными показателями иммунитета на фоне ВИЧ-инфекции, когда число клеток CD4 было больше 350 и даже больше 500 в 1 мл крови, если у пациента был активный туберкулезный процесс. Отсюда такие быстрые темпы роста смертности от ВИЧ-инфекции. Умерло лиц с сочетанием ВИЧ-инфекции и туберкулеза в 2015 г. 9167 человек, в том числе при поздних стадиях ВИЧ-инфекции - 7394 человека, то есть на 1773 меньше.
В 8 субъектах России в 2015 г. пациенты с туберкулезом умерли от ВИЧ-инфекции на поздних стадиях в большем числе случаев, чем регистрировалась смерть от туберкулеза по Росстату.
В 2015 г. по сравнению с 2014 г. смертность от туберкулеза и от туберкулеза, зарегистрированного как смерть от ВИЧ-инфекции на поздних стадиях, снизилась на 2,7% (с 14,7 до 14,3 на 100 тыс. населения). При этом отмечается рост показателя в Сибирском ФО (+6,0%) и в 24 субъектах Российской Федерации.
Распространенность сочетания туберкулеза и ВИЧ-инфекции ежегодно растет: 2009 г. - 10,2; 2013 г. - 17,5; 2015 г. - 19,7 на 100 тыс. населения. Среди пациентов с туберкулезом, состоявших на учете в противотуберкулезных диспансерах на окончание 2015 г., 15,2% имели ВИЧ-инфекцию (2009 г. - 5,5%; 2014 г. - 12,7%).
Вследствие низкой летальности состоявших на учете пациентов с ВИЧ-инфекцией (2015 г. - 3,8%), которая существенно меньше летальности пациентов с туберкулезом (12,9%), показатель распространенности ВИЧ-инфекции растет быстрыми темпами и начиная с 2008 г. превышает показатель распространенности туберкулеза (рис. 6).
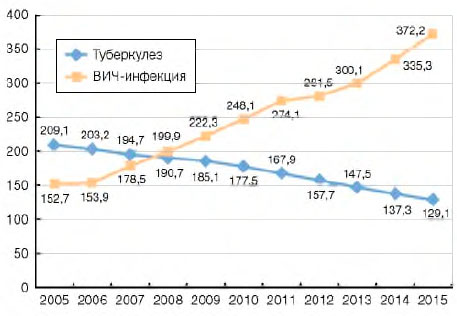
Рисунок 6. Распространенность туберкулеза и ВИЧ-инфекции на окончание года (на 100 тыс. населения)
На конец 2015 г. показатель распространенности туберкулеза среди пациентов с ВИЧ-инфекцией больше, чем в среднем по России в 41 раз (соответственно 5283,7 на 100 тыс. пациентов с ВИЧ-инфекцией и 129,1 на 100 тыс. населения в среднем по России).
Учитывая, что число больных ВИЧ-инфекцией ежегодно увеличивается, а при поздних ее стадиях заболеваемость туберкулезом высока, можно ожидать, что ВИЧ-инфекция не позволит в перспективе существенно снизить показатели заболеваемости и распространенности туберкулеза.
К 2020 г. ВИЧ-инфекция будет у 25% и более впервые выявленных пациентов с туберкулезом. Смертность от туберкулеза, по данным Росстата, будет уменьшаться, а от ВИЧ-инфекции - расти. К 2020 г. в структуре смертности больных ВИЧ-инфекцией причиной смерти до 60% будет туберкулез. А среди умерших пациентов с туберкулезом причиной смерти будет регистрироваться смерть от ВИЧ-инфекции в 1,5 раза чаще, чем смерть от туберкулеза.
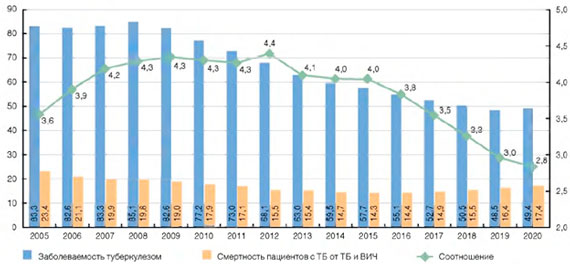
Рисунок 7. Прогноз показателей по туберкулезу в Российской Федерации (на 100 тыс. населения)
Среди состоящих на учете в противотуберкулезных диспансерах на окончание 2015 г. пациентов с туберкулезом больше всего пациентов с сочетанием туберкулеза и ВИЧ-инфекции в следующих субъектах Российской Федерации: Волгоградская, Иркутская, Кемеровская, Ленинградская, Московская, Новосибирская, Оренбургская, Самарская, Свердловская, Тюменская и Челябинская области, Республика Башкортостан, Ханты-Мансийский автономный округ, Алтайский, Красноярский и Пермский края, Москва и Санкт-Петербург. В этих 18 субъектах России состоят на учете 21142 пациента с сочетанной патологией - 73,4% от всех пациентов с коинфекцией, зарегистрированных в России (28821 человек).
За последние годы изменились пути передачи ВИЧ-инфекции, на первый план выходит половой гетеросексуальный путь. Парентеральное введение наркотиков как причина заражения ВИЧ сокращается после преобладания этого пути передачи во второй половине девяностых годов прошлого века и начале двухтысячных годов.
Одной из черт патогенеза ВИЧ-инфекции является гибель CD4 + Т-хелперов, концентрация которых медленно, но неуклонно снижается. У инфицированных ВИЧ CD4 + лейкоциты снижаются тогда, когда вирус прогрессирует. Низкий уровень клеток CD4 + значит, что у пациента снижен иммунитет. Синдром приобретенного иммунодефицита (СПИД) является терминальной стадией ВИЧ-инфекции и развивается у большинства пациентов при снижении числа CD4 + Т-лимфоцитов крови ниже 200 клеток/мл. СПИД - это комплекс вторичных заболеваний (B20-B24), развивающихся у инфицированных ВИЧ в процессе существенного снижения иммунитета, проявляющихся конкретными болезнями, в том числе туберкулезом.
Учитывая вышесказанное и неблагоприятную ситуацию по ВИЧ-инфекции, необходимо менять все разделы работы, прежде всего улучшить профилактику туберкулеза среди контингентов центров СПИДа. Наибольшее внимание необходимо уделить совместной работе противотуберкулезных медицинских организаций и центров СПИДа в субъектах Уральского, Сибирского, Приволжского и Крымского ФО.
Практически все впервые выявленные пациенты с туберкулезом (2014 г. - 95,2%; 2015 г. - 95,4%) и большая часть пациентов (2014 г. - 84,1%; 2015 г. - 84,3%), которые наблюдались в противотуберкулезной службе с активным туберкулезом на окончание года, были обследованы на антитела к ВИЧ (рис. 8).
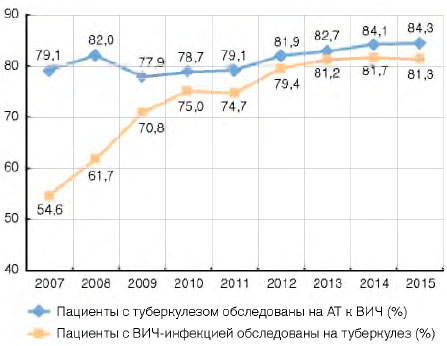
Рисунок 8. Обследование пациентов с ВИЧ-инфекцией на туберкулез и пациентов с туберкулезом на ВИЧ в России (проценты)
При этом надо отметить - пациенты, имеющие туберкулез, не подлежат обязательному медицинскому освидетельствованию на наличие ВИЧ-инфекции. Медицинское освидетельствование пациентов при подозрении на туберкулез и с установленным диагнозом туберкулеза в медицинских организациях должно проводиться добровольно при наличии информированного добровольного согласия на медицинское вмешательство освидетельствуемого лица или его законного представителя.
Несмотря на то что охват обследованиями на туберкулез среди пациентов с ВИЧ-инфекцией, состоящих на учете в центрах СПИДа, растет (2007 г. - 54,6%; 2014 г. - 81,7%; 2015 г. - 81,3%), можно констатировать: не выполняются федеральные нормативные документы[3], в соответствии с которыми пациенты с ВИЧ-инфекцией должны осматриваться на туберкулез 2 раза в год.
С помощью лучевого метода в 2015 г. осмотрено 80,9% ВИЧ-позитивных лиц (2014 г. - 80,6%), метода микроскопии мокроты - 11,9% (2014 г. - 12,3%), метода посева мокроты - 6,3% (2014 г. - 5,5%), метода ПЦР - 2,9% (2014 г. - 2,0%), морфологического метода - 0,8% (2014 г. - 1,0%).
В 2015 г. существенно выросла доля пациентов с ВИЧ-инфекцией, которым проводилась химиопрофилактика туберкулеза (ХП): среди впервые вставших на учет - в 31,1% случаев (2014 г. - 7,7%); в контингентах пациентов, состоящих на учете, - в 14,3% случаев (2014 г. - 5,3%) (рис. 9).
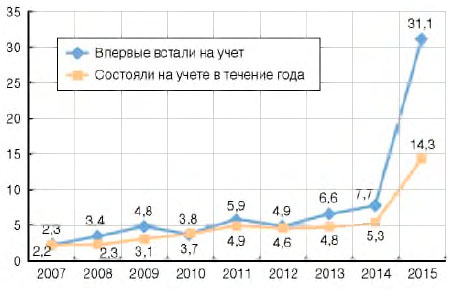
Рисунок 9. Химиопрофилактика туберкулеза инфицированных ВИЧ в России (проценты) среди лиц с ВИЧ-инфекцией
Значение имеет качество проведения ХП. Стадия заболевания или ее классификация определяет стратегию проведения ХП лицам с ВИЧ-инфекцией[4]. ХП назначается пациентам со сниженным иммунитетом при регистрации клеток CD4 менее 350 в 1 мкл. Лучшие результаты по снижению риска развития туберкулеза у больных ВИЧ-инфекцией отмечаются при одновременном приеме противотуберкулезных и антиретровирусных препаратов.
Эффективность противотуберкулезной ХП у пациентов с ВИЧ-инфекцией доказана в рандомизированных контролируемых исследованиях, в том числе в России. В Свердловской области[5] рассчитана экономическая эффективность ХП: 1 рубль, вложенный в полноценно проведенный курс ХП, экономит 220 руб., положенных для лечения туберкулеза у пациентов этой категории. Ни один пациент с ВИЧ-инфекцией, получивший полноценный курс ХП, туберкулезом в 2004-2010 гг. не заболел. Удалось к 2010 г. снизить у указанных контингентов вероятность заболевания туберкулезом в 5,8 раза и смертности от туберкулеза - в 10,6 раза.
Основным критерием эффективности ХП является отсутствие случаев развития активного туберкулеза у лиц, получивших ее, в течение двух последующих лет. О качестве проведения ХП в 2015 г. будем судить в 2016-2017 гг. по показателям заболеваемости туберкулезом контингентов центров СПИДа.
Другая важнейшая проблема профилактики туберкулеза - предотвращение заболеваемости туберкулезом среди детей с ВИЧ-инфекцией. Заболеваемость туберкулезом ВИЧ-позитивных детей в возрасте 0-14 лет (рис. 1) больше среднего показателя по России (постоянное население) в 58 раз (соответственно 683,9 на 100 тыс. пациентов с ВИЧ-инфекцией и 11,8 на 100 тыс. детей в среднем по России); детей в возрасте 15-17 лет - больше в 30 раз (соответственно 773,5 на 100 тыс. пациентов с ВИЧ-инфекцией и 25,5 на 100 тыс. детей в среднем по России).
Из 9532 детей с ВИЧ-инфекцией в возрасте 0-17 лет (на окончание 2015 г.) родились от матерей с ВИЧ-инфекцией 8794 (92,3%) ребенка.
Приказом по Свердловской области (2004 г.) было обеспечено проведение иммунизации детей, рожденных от матерей с ВИЧ-инфекцией или сомнительным результатом иммуноблота на ВИЧ, против туберкулеза вакциной БЦЖ-М в роддоме после принятия комиссионного решения о вакцинации. Через три года после начала действия приказа был проведен эпидемиологический анализ сплошным методом результатов[6]. Получены данные об уменьшении инфицированности МВТ и заболеваемости туберкулезом у детей, рожденных от матерей с ВИЧ-инфекцией.
Положительный опыт, полученный в Свердловской области, позволил убрать ВИЧ-инфекцию у матери из противопоказаний к проведению прививок БЦЖ-М новорожденному в роддоме[7].
На окончание 2015 г. в России от матерей с ВИЧ-инфекцией родилось 145287 детей. От матерей с ВИЧ-инфекцией в 2013-2015 гг. родилось 0,8% детей от числа всех родившихся живыми в роддомах России. Наиболее часто ВИЧ-инфекцию имели родившие в 2015 г. женщины в Иркутской (2,4%), Новосибирской (2,3%), Самарской (2,1%) и Свердловской (2,5%) областях. Родили детей 43% женщин, инфицированных ВИЧ. ВИЧ-инфекция в последующем подтверждена у рожденных матерями с ВИЧ-инфекцией детей: 2009 г. - в 6,7%; 2014 г. - в 6,2%; 2015 г. - в 6,1% случаев.
Тем не менее часть детей, родившихся от матерей с ВИЧ-инфекцией, вакциной БЦЖ в роддоме до сих пор не прививается. Национальный календарь профилактических прививок в полном объеме не выполняется, сокращается доля детей, привитых вакциной БЦЖ в роддомах России: 2005 г. - 89,1%; 2014 г. - 85,5%; 2015 г. - 84,6%.
Заключение
Эпидемическая ситуация по туберкулезу и ВИЧ-инфекции требует направить усилия на решение следующих проблем:
- совместно со специалистами центров СПИДа разобраться с кодированием случаев смерти при наличии туберкулеза у пациентов с ВИЧ-инфекцией;
- усилить меры профилактики ВИЧ-инфекции среди детей и профилактики туберкулеза среди пациентов с ВИЧ-инфекцией, состоящих на учете в центрах СПИДа;
- усовершенствовать нормативные правовые акты в сфере противодействия распространению ВИЧ-инфекции и туберкулеза среди ВИЧ-позитивных лиц в Российской Федерации;
- организовать мониторинг состояния заболеваемости туберкулезом больных ВИЧ-инфекцией в Российской Федерации, а также мероприятий, направленных на предотвращение распространения туберкулеза среди ВИЧ-позитивных лиц, на основании новых форм федерального статистического наблюдения и создания реестра/регистра пациентов с туберкулезом и ВИЧ-инфекцией;
- обеспечить рациональное использование противотуберкулезных препаратов для проведения химиопрофилактики туберкулеза у лиц, живущих с ВИЧ;
- обеспечить квалифицированную диагностику и контролируемое лечение туберкулеза у больных ВИЧ-инфекцией на всех этапах диспансерного наблюдения.
Работа Правительства: факты и цифры.
Ключевые показатели в здравоохранении
По данным Росстата, в России наблюдается рост продолжительности жизни, которая в 2016 году составила 71,9 года (рост на 0,5 года по сравнению с 2015 годом – 71,4). У женщин этот показатель составил 77,1 года (рост на 0,4 года, в 2015 году – 76,7 года), а у мужчин – 66,6 года (рост на 0,7 года, в 2015 году – 65,9 года).
За 12 месяцев 2016 года показатель смертности населения составил 12,9 на 1000 населения (12 месяцев 2015 года – 13,1).
За 12 месяцев 2016 года по сравнению с аналогичным периодом 2015 года отмечено снижение показателей смертности от наиболее распространённых причин от:
- болезней системы кровообращения на 2,8% – 614,1 на 100 тыс. населения;
- дорожно-транспортных происшествий на 10,7% – 10,8 на 100 тыс. населения;
- туберкулёза на 16,7% – 7,5 на 100 тыс. населения;
- болезней органов дыхания на 8,0% – 47,1 на 100 тыс. населения.
- новообразований на 0,8% – 201,6 на 100 тыс. населения;
- болезней органов пищеварения на 3,6% – 66,3 на 100 тыс. населения.
По данным ВОЗ, в 2016 году Россия вошла в десятку государств, которые за последние годы добились наибольшего прогресса в борьбе с неинфекционными заболеваниями: раком, диабетом, болезнями сердца и лёгких.
Охрана здоровья матери и ребёнка
Наблюдается значительное снижение младенческой смертности – на 43,3%, которая сократилась с 8,6 на 1000 родившихся живыми в 2012 году до 6 на 1000 родившихся живыми (за 12 месяцев 2016 года), а по данным за январь 2017 года – 5,1. При этом в большинстве регионов этот показатель в январе 2017 года составил 5 и ниже.
Снижение смертности среди детей в возрасте до 4 лет в период с 2012 по 2016 год – на 29,2%, с 10,6 на 1000 родившихся живыми в 2012 году до 7,5 в 2016 году.
На 30% снизилась смертность среди детей в возрасте до 17 лет, которая в 2016 году составила 69 случаев на 100 тыс. человек против 98,7 в 2012 году.
По предварительным данным Росстата, показатель материнской смертности за январь – декабрь 2016 года составил 8,3 на 100 тыс. родившихся живыми. Таким образом, по сравнению с 2011 годом, когда этот показатель составлял 16,2 случая на 100 тыс. родившихся живыми, произошло снижение почти в два раза. Всего же за указанный период 2016 года число случаев материнской смерти – 158, что является историческим минимумом для нашей страны.
Снижается число абортов. По предварительным данным, общее число абортов составило 688 тыс., снижение, по сравнению с 2015 годом, составило 7,9%, когда было сделано 747,7 тыс. абортов.
Продолжается строительство 32 новых перинатальных центров, которое позволит завершить формирование трехуровневой системы оказания медицинской помощи в сфере охраны материнства и младенчества и обеспечить дальнейшее улучшение показателей.
Ежегодно увеличиваются объёмы оказания высокотехнологичной медицинской помощи детям – с 54,7 тыс. в 2011 году до 126,5 тыс. в 2016 году.
Высокотехнологичная медицинская помощь
Беспрецедентно увеличиваются объёмы высокотехнологичной медицинской помощи (далее ‑ ВМП). По оперативным данным, общий объём оказанной в 2016 году ВМП составил более 963 тыс. пациентов, что на 17% больше показателя 2015 года (823,3 тыс. пациентов).
По предварительным данным ФОМС, высокотехнологичная медицинская помощь, включённая в базовую программу обязательного медицинского страхования, в 2016 году оказана 451,8 тыс. пациентов в 932 медицинских организациях страны.
ВМП, не включённая в базовую программу обязательного медицинского страхования, в 2016 году оказана 511,3 тыс. пациентов в 138 федеральных государственных учреждениях и 374 региональных.
Формирование пациентоориентированной медицины
В 2016 году диспансеризацию взрослого населения прошло более 22 млн человек, что составляет 94% от плана.
Также, по данным субъектов Федерации, за 12 месяцев 2016 года более 25 млн детей в возрасте до 17 лет, включая сирот, прошли профилактические медицинские осмотры.
Здоровый образ жизни и профилактика
По данным Всероссийского центра изучения общественного мнения, распространённость табакокурения среди взрослого населения благодаря введению антитабачного законодательства снизилась с 41% в 2010 году до 31% в 2016 году.
За несколько лет, по данным статистики, среднедушевое потребление овощей (и бахчевых) в России увеличилось на 10%, фруктов и ягод – на 38%. Потребление сахара в свою очередь уменьшилось почти на 10%.
Потребление алкоголя в России снизилось c 14,3 до 10,5 л на душу населения. Смертность от алкогольных отравлений снизилась на 36% – с 23,9 до 15,2 тыс. в год за период с 2008 года.
Медицинское образование и кадры
Разработаны стратегия развития медицинского образования, концепция непрерывного медицинского образования.
Увеличена квота целевого приёма: в 2016 году она составила 56,8%, что на 2% превышает показатель 2015 года. При этом по результатам зачисления в медицинские вузы по отдельным специальностям она достигала 80%. Существенно увеличена квота целевого приёма по программам интернатуры и ординатуры суммарно до 52,1%, что в динамике только за последний год составило 15,1%.
Растёт процент трудоустройства выпускников медицинских вузов. Если в 2011 году этот процент был 81, то в 2016 году он составил 87,7.
Разработана система помощи в принятии решения врача на основе электронного рубрификатора, содержащего клинические рекомендации по лечению и диагностике перечня основных заболеваний.
Новая программа позволит медработнику по ключевым словам оперативно выйти на все необходимые графологические данные, связанные с диагностикой и быстрым ответом, и разобрать клиническую ситуацию на конкретные шаги. Наряду с созданием новой системы подготовлен законопроект, который сделает применение этих руководств обязательным на всей территории России.
По данным Росстата, за 2016 год зарплата врачей увеличилась по сравнению с 2015 годом на 5,9% и составила 50 667 рублей; среднего медицинского (фармацевтического) персонала – на 4,4% и составила 28 174 рублей; младшего медицинского персонала – на 9,6% и составила 18 436 рублей.
Борьба с социально значимыми инфекционными заболеваниями
Минздравом России совместно с федеральными органами исполнительной власти разработана и утверждена Правительством Государственная стратегия противодействия распространению ВИЧ-инфекции в Российской Федерации на период до 2020 года и дальнейшую перспективу (далее – Государственная стратегия).
Реализация Государственной стратегии позволит к 2020 году:
- повысить информированность населения в возрасте 18–49 лет по вопросам профилактики ВИЧ-инфекции до 93%;
- увеличить охват населения медицинским освидетельствованием на ВИЧ-инфекцию до 24%;
- увеличить долю лиц, состоящих под диспансерным наблюдением, от общего числа лиц, заражённых вирусом иммунодефицита человека, до 90%;
- увеличить долю лиц, заражённых вирусом иммунодефицита человека, получающих антиретровирусную терапию, от общего числа лиц, заражённых вирусом иммунодефицита человека, до 38,3%;
- увеличить долю лиц, заражённых вирусом иммунодефицита человека, получающих антиретровирусную терапию, от общего числа лиц, заражённых вирусом иммунодефицита человека, состоящих под диспансерным наблюдением, до 56%;
- снизить риск передачи ВИЧ-инфекции от матери к ребёнку;
- снизить дискриминацию лиц, инфицированных вирусом иммунодефицита человека, в семье, в общественной жизни, в области занятости (выбор сферы деятельности (профессии) и трудоустройство) и здравоохранения;
- усовершенствовать систему эпидемиологического контроля (надзора) за распространением ВИЧ-инфекции среди населения Российской Федерации.
В целях повышения доступности антиретровирусной терапии в рамках реализации Государственной стратегии в 2016 году началась реализация комплекса мер по снижению цен на антиретровирусные лекарственные препараты (далее – АРВП), а именно:
- централизация государственных закупок АРВП;
- широкое применение воспроизведённых лекарственных препаратов;
- заключение соглашений по цене;
- обеспечение бесперебойных поставок лекарственных препаратов;
- разработка Федерального регистра лиц, инфицированных вирусом иммунодефицита человека.
В течение 2016 года в России проведены масштабные акции в рамках объединённой информационно-просветительской кампании по информированию граждан о ВИЧ/СПИД с привлечением телевидения, радио, печатных СМИ, интернет-ресурсов, наружной рекламы, документальных фильмов, а также были проведены акции в общественных местах и флешмобы. Во время проведения этих мероприятий граждане могли пройти бесплатное медицинское освидетельствование на ВИЧ-инфекцию.
В 2016 году в рамках реализации мероприятий по совершенствованию медицинской помощи больным туберкулёзом продолжена работа, направленная на активное раннее выявление больных туберкулёзом и обеспечение их необходимым лечением, что способствовало улучшению эпидемиологической обстановки по туберкулёзу в России.
За последние 8 лет заболеваемость в России туберкулёзом сократилась более чем на 30%.
На протяжении последних 10 лет число новых случаев туберкулёза в мире снижалось в среднем на 5,2% в год. В России средние темпы снижения числа новых случаев туберкулёза за аналогичный период составили 5,8% в год.
В 2016 году заболеваемость туберкулёзом в целом по России составила 53,3 на 100 тыс. населения, что на 7,8% ниже значения заболеваемости туберкулёзом за 2016 год.
С 2012 по 2016 год отмечено значительное снижение смертности от туберкулёза – на 26,4%, с 12,5 до 9,2 на 100 тыс. населения. По оперативным данным Росстата, за январь – декабрь 2016 года снижение смертности от туберкулёза отмечается в 74 субъектах Федерации. За указанный период показатель смертности населения от туберкулёза снизился на 16,7% и составил 7,5 на 100 тыс. населения.
В субъектах Федерации проводились мероприятия:
- по улучшению материально-технического оснащения лабораторий медицинских организаций фтизиатрического профиля;
- по обеспечению противотуберкулёзными и антибактериальными препаратами для лечения больных туберкулёзом с множественной лекарственной устойчивостью возбудителя.
Оснащение лабораторий медицинских организаций фтизиатрического профиля современным диагностическим оборудованием позволило широко внедрить новейшие технологии ускоренного выявления лекарственной устойчивости возбудителя.
В 2016 году проведена масштабная работа по разработке и внедрению Федерального регистра лиц, больных туберкулёзом. Проведена пилотная апробация указанного регистра в 15 субъектах Федерации. В настоящее время во всех субъектах Федерации завершается внедрение Федерального регистра лиц, больных туберкулёзом.
В целях повышения знаний специалистов фтизиатрической службы, обмена опытом и перспективными научными достижениями, формирования консолидированной позиции по вопросам совершенствования медицинской помощи больным туберкулёзом, развития научных исследований во фтизиатрии и внедрения инноваций в практику в течение 2016 года был проведён ряд научно-практических конференций, круглых столов и выездных совещаний.
Ведётся активная работа в рамках международного сотрудничества по вопросам профилактики, диагностики и лечения туберкулёза. С 2013 года в сборниках ВОЗ регулярно публикуются лучшие практики российских регионов по борьбе с туберкулёзом.
В конце 2016 года совместным решением Правительства Российский Федерации и ВОЗ Москва была выбрана местом проведения Глобальной министерской конференции по туберкулёзу в контексте глобального здравоохранения и целей в области устойчивого развития. Конференция пройдёт 16–17 ноября 2017 года.
Оборот лекарств и медицинских изделий
Благодаря проводимому мониторингу ассортимента и цен на жизненно необходимые и важнейшие лекарственные препараты (ЖНВЛП) на фармацевтическом рынке (более 5,8 тыс. респондентов, предоставляющих данные по амбулаторному сегменту, и более 2,1 тыс. респондентов – по госпитальному сегменту) удаётся сдерживать рост цен на ЖНВЛП.
В 2016 году уровень розничных цен на ЖНВЛП амбулаторного сегмента повысился на 1,4%, в том числе в разрезе ценовых категорий: стоимостью до 50 рублей ‑ на 1,6%; стоимостью от 50 до 500 рублей ‑ на 1,3%; стоимостью свыше 500 рублей ‑ на 0,9%.
В то же время розничные цены на препараты, не включённые в перечень ЖНВЛП, повысились в 2016 году в среднем на 7,4%, в том числе в разрезе ценовых категорий: стоимостью до 50 рублей ‑ на 18,6%; стоимостью от 50 до 500 рублей ‑ на 8,6%; стоимостью свыше 500 рублей – на 4,3%.
Совершенствуются механизмы контроля в сфере обращения лекарственных средств в части проверки их соответствия установленным требованиям к качеству.
За 2016 год были выявлены и изъяты из обращения 533 серии 281 торгового наименования недоброкачественных лекарственных препаратов, 11 серий 10 торговых наименований фальсифицированных лекарственных препаратов, 29 серий 17 торговых наименований лекарственных средств, находившихся в гражданском обороте с нарушением действующего законодательства. Доля изъятых из обращения лекарственных средств, не отвечающих установленным требованиям по качеству, в 2016 году составила 0,81% (2015 год – 0,9%; 2014 год – 0,5%, 2013 год – 0,6%).
- изъято из обращения и уничтожено 7 243 018 упаковок недоброкачественных и фальсифицированных лекарственных средств;
- изъято из обращения 1 149 410 единиц медицинских изделий, не соответствующих установленным требованиям.
В результате ужесточения ответственности в настоящее время отмечается снижение количества выявленных наименований незарегистрированных медицинских изделий – 320 наименований в 2016 году против 388 в 2015 году.
С 1 января 2016 года введены в действие общие фармакопейные статьи и фармакопейные статьи, включённые в Государственную фармакопею XIII издания. Государственная фармакопея XIII издания включила в себя 229 общих фармакопейных статей и 179 фармакопейных статей.
В целях подготовки к запуску общего рынка лекарственных средств в рамках Евразийского экономического союза и реализации положений Соглашения о единых принципах и правилах обращения лекарственных средств в рамках Евразийского экономического союза совместно с Евразийской экономической комиссией и государствами – членами союза проведена масштабная работа по подготовке нормативных правовых актов второго уровня, по результатам которой 3 ноября 2016 года принято 21 решение Совета Евразийской экономической комиссии в сфере обращения лекарственных средств.
Развитие скорой медицинской помощи
В 2016 году обновлён парк санитарного автотранспорта с высокой степенью износа. В субъекты Федерации направлено 2154 автомобиля скорой медицинской помощи класса В, а также 113 реанимобилей на шасси российского производства, на закупку которых было выделено 5 млрд рублей.
Доля доезда бригад скорой медицинской помощи до ДТП менее чем за 20 минут стабильно высока. В 2015 году доля доездов составила 93,2%, а в 2016 году ‑ уже 94,0%. За 12 месяцев 2016 года показатель смертности при ДТП снизился с 12,1 до 10,8 на 100 тыс. населения.
В 2016 году увеличилась доля доезда бригад скорой медицинской помощи до пациента менее чем за 20 минут. В 2015 году доля доездов составила 87,0%, а в 2016 году уже 88,3%.
Работы по интеграции с федеральным сегментом подсистемы ИЭМК ЕГИСЗ выполнены в 81 субъекте Федерации, 39% (6811) медицинских организаций из 66 субъектов Российской Федерации передают сведения об оказанной медицинской помощи в подсистему. Количество медицинских организаций, подключённых к единой национальной системе электронных медицинских карт, составило 7076.
По итогам 2016 года субъектами Федерации достигнуты следующие результаты:
- 70,5% автоматизированных рабочих мест медицинских работников подключены к медицинским информационным системам;
- в 65 субъектах Российской Федерации медицинские организации используют медицинские информационные системы, соответствующие методическим рекомендациям Минздрава России.
В настоящее время Геопортал Минздрава России содержит информацию о более чем 158 тыс. населённых пунктов и порядка 74 тыс. медицинских организаций и их структурных подразделений, участвующих в реализации территориальных программ государственных гарантий бесплатного оказания гражданам медицинской помощи.
Медицинская наука и инновации
Читайте также:


