Туберкулез и рак яичников
Рекомендован Гарольдом Визенфельдом
Генитальный туберкулез может проявляться как при абдоминополесной массе, имитирующей злокачественную опухоль яичников, так как клинические и лабораторные данные сходны. Семейная история очень важна и должна учитываться при дифференциальной диагностике. Были представлены три случая генитального туберкулеза с представлением абдоминоподвижных масс и без признаков и симптомов туберкулеза. У двух из них была положительная семейная история туберкулеза легких. Диагностика тканей была лучшим методом диагностики генитального туберкулеза, но следует помнить, что при наличии положительного семейного анамнеза туберкулеза необходимо провести мини-лапаротомию, чтобы провести биопсию и сделать быстрый диагноз перед лечением.
Туберкулез (ТБ) по-прежнему является основной причиной заболеваемости и смертности во всем мире и второй ведущей инфекционной причиной смерти среди взрослых во всем мире [1]. К факторам риска развития туберкулеза относятся иммиграция, малообеспеченные популяции, иммуносупрессия, вирус иммунодефицита человека и живущие в тесном контакте с пациентами, страдающими туберкулезом [2, 3]. Точная заболеваемость генитальным туберкулезом не может быть определена с уверенностью, поскольку некоторые случаи бессимптомны и непреднамеренно выявляются при исследовании бесплодия. В развивающихся странах генитальный ТБ может составлять 3% или более пациентов с бесплодием [1]. Симптомы и признаки абдоминоподвижного туберкулеза могут имитировать перитонеальный карциноз или овариальную злокачественность [4]. Основываясь на Национальной программе здравоохранения Ирана, более 50 лет все новорожденные из Ирана получат вакцинацию против туберкулеза после родов и до освобождения из больницы.
Но в городах, близких к границам страны, сообщения о случаях заболевания туберкулезом были зарегистрированы в основном из-за иммиграции из соседних стран, в частности из Афганистана, Пакистана и Ирака. Хотя туберкулез легких можно диагностировать по его особым признакам и симптомам, а также по лабораторной и визуальной оценке, брюшинный туберкулез имеет общие симптомы с развитой карциномой яичников, включая тазовую боль, массу, асцит и повышенные уровни СА125 в сыворотке. На основании обзора литературы в некоторых других случаях сообщалось о двусмысленности в дифференциации перитонеального туберкулеза и рака яичников перед операцией [2, 5-7]. Поэтому предоперационный диагноз между этими двумя отдельными заболеваниями продолжает оставаться дилеммой. Мы представили три случая перитонеального туберкулеза, имитирующего злокачественную опухоль яичников, чтобы указать на важность гистопатологического диагноза перед химиотерапией у женщин, подозреваемых в развитии рака яичников, особенно если есть семейная история туберкулеза легких или бесплодие.
В течение одного года в больнице Талехани работали три женщины с абдоминополевым туберкулезом с предоперационным подозрением на овариальную злокачественность. Демографические и клинические данные этих женщин приведены в таблице 1.
Случай 1 24-летняя замужняя женщина с нулигравидом была направлена из гастероэнтрологической палаты в гинекологическую палату с жалобой на боли в животе и растяжение, тошноту, рвоту и рвоту в течение предыдущих 3 месяцев. Ее прошлая история болезни была ничем не примечательной, но в гинекологической истории была показана гипоменорея (рисунок 1). Семейная история показала, что у ее отца был диагностирован болевой туберкулез, а ее кузен был связан с генитальным туберкулезом. Во время физического осмотра она была бледной барышней с растянутым животом и фиксированной массой, прощупанной до пупка.
В ее параклинических исследованиях среди всех маркеров опухоли в сыворотке, связанных с раком яичников, наблюдалось лишь незначительное повышение уровня СА-125 (45 ед. / Мл), гемоглобин составлял 9,0 мг / дл. Поскольку у нее была положительная семейная история для ТБ, были проведены рентгенография грудной клетки и туберкулез кожи, и оба они были отрицательными для ТБ.
Ультрасонография таза показала матку нормального размера с толщиной эндометрия, равной 5 мм. Была септированная многокистовая масса 134 × 140 × 81 мм куба в правой части с выдвижением по направлению к левому аднексу. Левый яичник также больше, чем обычно (70 × 35) мм, содержащий несколько фолликулов. Присутствовал асцит в брюшной полости с распространением позади печени. Сонографическое впечатление — муцинозная цистаденома яичника или кисты гидатида.
Абдоминополечная компьютерная томография показала значительное количество асцитов в брюшной полости с кистозной и твердой вегетативной массой, отмечалось умеренное утолщение брюшных слоев в нижней части живота, что указывало на наличие муцинозной цистаденокарциномы яичника с перитонеальным метастазом. Были предложены другие варианты первичной карциномы брыжеечного, перитонеального типа мезотелия или папиллярной карциномы брюшины.
Из-за высокого предположения о предоперационном лечении злокачественных новообразований у пациента была проведена исследовательская лапаратомия с разрезом средней линии. Общий объем асцитической жидкости 400 см3 отсасывался и отправлялся на цитологию и культуру. У брюшного и тазового органов были серьезные спайки и милиарные посевы. Адгезии были выпущены. Затем левый яичник 5 × 5 × 6 см появился с геморрагической кистой и адгезией к левой фаллопиевой трубке. Таким образом, была проведена левая сальпингоопорэктомия, и образец был отправлен на замороженные участки. Результатом замороженных участков было гранулематозное воспаление, совместимое с туберкулезом. Таким образом, брюшную полость промывали обычным физиологическим раствором и закрывали. Результатом постоянной патологии был хронический гранулематозный сальпингит, совместимый с туберкулезом. Яичник: геморрагическая киста желтого тела. Пациент убирается с противотуберкулезными препаратами.
Случай 2 39-летняя замужняя женщина Gravida 6, абз. 6, была переведена в гинекологическую палату из кабинета гастроэнтрографа с жалобой на боли в животе, потерю веса и лихорадку за последние 4 месяца (рисунок 2). Ее прошлая история болезни была ничем не примечательной, и в ее хирургической истории последние 2 родов проходили через кесарево сечение, и она выполняла перевязку труб. Стоит упомянуть, что ее нормальная менструальная картина была изменена до олигоменореи с 6 месяцев. У нее также была положительная семейная история; ее матери диагностировали туберкулез легких.
Ее абдоминополечный осмотр выявил фиксированную и нежную массу в области таза. Как случай 1, из-за положительного семейного анамнеза для туберкулеза, был проведен тест на грудную клетку и туберкулез кожи, и оба они были отрицательными для ТБ.
Профилирование маркеров опухоли сыворотки и выявил высокий уровень СА-125: 207 мкг / мл. СОЭ: 27. Гемоглобин составлял 10 мг.
Ультрасонография таза раскрыла матку и придаток как большую сложную кистозную массу, смещающуюся вправо с обширной адгезией к смежным структурам. Поскольку оценка предварительной реакции была в пользу злокачественного новообразования яичников, пациенту была проведена разведочная лапаратомия с разрезом средней линии. Не было никаких асцитов, но были обнаружены воинственные посевы по всей брюшине и тонкой кишке и толстой кишке, матке, фаллопиевым трубкам и яичникам, которые были биопсией. Была обнаружена сливная масса, содержащая матку, яичники и фаллопиевую трубку, которая была некротической. Замерзшие участки биопсийных образцов показали грануляционную ткань, но по мере того, как семья была завершена, а масса была некротической, была проведена гистерэктомия и двусторонняя сальпингоопорэктомия. Перитонеальную полость промывали обычным физиологическим раствором и закрывали. Постоянные результаты патологии показали, что многие гранулематозные поражения включали эпителиальные клетки, гистиоциты, гигантские клетки. Правый яичник и правая трубка были ничем не примечательны, левый яичник, фаллопиевая труба и матка имели гранулематозное поражение, соответствующее туберкулезу. Пациент убирается с противотуберкулезными препаратами.
Случай 3 57-летняя замужняя женщина, Gravida 9, параграф 8, консультировалась с гинекологическим отделением консультантом по гастроэнтрологии, а затем допустила жалобы на боли в животе и растяжение с последних двух месяцев (рисунок 3). За эти 2 месяца она потеряла 10 кг, что наводит на мысль о серьезной проблеме. Ее прошлая медицинская и гинекологическая история была незаметной. Семейная история была отрицательной. При физическом осмотре она была бледной. Живот растягивался от нежности при пальпации периумбиальных и подлегочных областей. Гемоглобин составлял 9,4 мг / дл. Маркеры опухоли сыворотки были нормальными, за исключением CA-125> 1000 мкг / мл. Рентген грудной клетки был нормальным. Ультрасонография показала нормальную печень, селезенку, почки и матку, но показала кистозные массы в обеих сухожилиях с сепсисом в пользу злокачественности. Компьютерная томография показала асцит. Никаких признаков метастаза. Таким образом, лапаратомия с разрезом средней линии была сделана с впечатлением от овариальной злокачественности.
Около 1 литра асцита аспирированного и оментального пирога с милиарным посевом, которые были замечены по всему брюшине и тазовым органам, а также по печени и селезенке, были биопсией. Матки яичников удаляли и отправляли на замороженные секции вместе с другими биопсиями, полученными в результате гранулематоза. Из-за некротического и геморрагического проявления матки и яичников, а также возраста и состояния пациента общая абдоминальная гистерэктомия и двусторонняя сальпингоофоректомия проводились для предотвращения осложнений после операции. Результатом постоянной патологии был фиброзный правый яйцевод с гранулематозным воспалением. Правильный яичник с гранулематозным воспалением в пользу цитологии с асцитической жидкостью туберкулеза показал воспалительные клетки. Пациент был выписан противотуберкулезными препаратами.
Все три случая были в очень хорошем состоянии через 6 месяцев наблюдения с обычным тазовым экзаменом, обычной ушной раковиной таза и измерением СА125.
Перитонеальный ТБ с неспецифическими симптомами, имитирующими злокачественность яичников, является серьезной проблемой, особенно в развивающихся странах. Диагностика перитонеального туберкулеза перед операцией непростая, нет никакой конкретной лабораторной или визуальной оценки для дифференциации этого заболевания от прогрессирующего рака яичников. В наших 3 случаях с диагнозом абдоминоподвижного туберкулеза два были в репродуктивном возрасте (случаи 1 и 2) и один постменопаузальный (случай 3). Все случаи были допущены во-первых к гастероэнтрологии из-за боли в животе и растяжения, а затем перенесены в гинекологический отдел онкологии с диагнозом прогрессирующей злокачественности яичников. Во всех случаях наблюдалась адская масса, подозрительная к злокачественности при КТ и / или сонографии и повышенном СА125. Асциты в случаях 1 и 3 были обнаружены. Семейная история легочного туберкулеза была положительной в случаях 1 и 2 и генитальном туберкулезе для случая 1. Первые два случая имели историю олигоменореи и гипоменореи в прошлом году до операции. Из-за положительной семейной истории перитонеальный туберкулез подозревался в первых двух случаях до операции. Как и в предыдущих случаях [7, 8] во всех наших 3 случаях неинвазивные тесты, такие как кислотоустойчивое окрашивание и культура асцитической жидкости, ультрасонографические особенности брюшной полости и таза, КТ, а также уровень СА125 в сыворотке были неспецифическими для дифференциации абдоминоподвижного ТБ от овариальной злокачественности.
В наших 3 случаях из-за неоднозначности результатов неинвазивных тестов была проведена исследовательская лапаротомия с разрезом средней линии перед лечением. Асциты или перитонеальные промывки были отправлены на цитологию, а также на бактериологическое обследование, которое было отрицательным как для злокачественных клеток, так и для TB Miliary. Сальник или перитонеальные поверхности были замечены и оценены с помощью анализа замороженных сеток, в котором обнаружено грануломатозное воспаление с центральным некрозом, сильно указывающее на туберкулезный перитонит.
Поэтому, хотя туберкулиновый кожный тест может быть полезным, но может быть отрицательным, как и в наших случаях, он может быть положительным, поскольку вакцинация является национальной программой в нашей стране.
Рентген грудной клетки также может быть нормальным у женщин с абдоминоподвижным туберкулезом. Уровень уровня СА125, который повышен более чем на половину ранней и двух третей продвинутой эпителиальной овариальной злокачественности [3], может быть увеличен при перитонеальном туберкулезе [9, 10].
Предиктивная ценность, специфичность и чувствительность этого маркера для выявления эпителиальной овариальной злокачественности меньше в предклимактерическом периоде, чем в постменопаузальном периоде из-за других доброкачественных состояний [11, 12].
Поэтому в районах, где туберкулез является эндемическим, у женщин в пременопаузе с повышенным СА125 следует учитывать эту инфекцию.
В некоторых исследованиях были проанализированы новые диагностические средства для дифференциации абдоминоподвижного ТБ от маляньямии до лечения.
Ginesu et al. (1998) изучали полимеразную цепную реакцию для микобактерий, но сообщали о отрицательных результатах в случаях перитонеального туберкулеза, имитирующего прогрессирующий рак яичников [13].
Tinelli (2008) [8] предположил, что абдоминополевая лапароскопия с гистопатологическими данными плюс иммуноферментное пятно, связанное с ферментом, может подтвердить подозреваемый AP-TB. Хотя мы не смогли провести последние два расследования, их действительность все еще находится под следствием. Следовательно, мы предлагаем лапаротомию и биопсию вовлеченной области в качестве метода золотого стандарта для определенной дифференциации между развитой овариальной злокачественностью и перитонеальным туберкулезом, особенно в эндемичных областях для ТБ, с ограничениями использования новых или дорогостоящих технологий.
Хотя некоторые исследования предполагают проведение лапароскопической биопсии для гистологического диагноза, мы предпочли минилапаратомию для уменьшения осложнений лапароскопического входа в брюшную полость с обширной адгезией между петлей кишечника, брюшной стенки и органов малого таза, наблюдаемых при абдоминоподвижном туберкулезе.
Несмотря на то, что этот отчет не был изучен в рамках конкретного случая, но кажется, что удаление инфицированных тазовых масс из области операции до начала медицинской терапии является полезным.
В заключение следует отметить, что цитология или гистопатологическая проверка злокачественности яичников до начала агрессивной терапии, включая дебуляцию и / или адъювантную химиотерапию, являются обязательными.
Основываясь на этих случаях, даже при наличии симптомов и признаков, сильно указывающих на злокачественность яичников, наличие семейной истории легочного и / или брюшинового ТБ наряду с жалобами на олигоменорею или гипоменорею с низкой социально-экономической ситуацией является достаточным маркером для врача, чтобы править вне брюшной полости.
Женщины, живущие на границе нашей страны, недалеко от кампуса иммигрантов, в основном подвержены риску развития туберкулеза. Таким образом, будет полезно использовать личную и семейную историю, а также географический и социально-экономический статус пациентов. Учитывая это, мы предлагаем, чтобы все семьи, друзья и люди, живущие в районе женщин с диагнозом ТБ, должны были быть вызваны через национальную программу здравоохранения для тестирования на туберкулез и соответственно лечить.
Микроскопическая картина, показывающая хроническое гранулематозное воспаление с эпителиоидными гистиоцитами и многоядерными гигантскими клетками типа Ланганов (случай 1).
Микроскопическая картина, показывающая хроническое гранулематозное воспаление с эпителиоидными гистиоцитами и многоядерными гигантскими клетками типа Ланганов (случай 2).
(а) мильяльная картина по всем абдоминоподобным органам (случай 3), (б) микроскопическая картина, показывающая хроническое гранулематозное воспаление с эпителиидными гистиоцитами и многоядерными гигантскими клетками типа Лангханов (случай 3).
Демографические и клинические характеристики случаев.
Эта история началась внезапно, как, наверное, и все ей подобные. В июне прошлого года я нащупала у себя в правой груди горошинку. В ту минуту я не могла вообразить, что эта горошинка спасла мне жизнь, образно говоря… Сейчас объясню.
Конечно, я сразу сделала маммографию. Уплотнение, по мнению врача из поликлиники, было всего лишь доброкачественной фиброаденомой, за которой нужно просто следить, только и всего. Тут стоит сказать, что весь предшествующий год меня не покидало тяжелое ощущение приближающейся беды и потому я не поверила ни врачу, ни фиброаденоме и пошла на УЗИ. Конечно, картина прояснилась…

Потом, как в калейдоскопе, пронеслись консультации в Российском Научном Центре Рентгенорадиологии, пункция, биопсия, гистология, диагноз инвазивный рак 2 степени без метастаз в лимфоузлы и быстро назначенный день операции. Вот тебе неделя для сбора анализов — сказали врачи, — и ждем в оперблоке.
А я стала гуглить. Я вошла в ничтожный процент несчастливцев, которые заимели сразу две смертельные болячки. Каждый врач, встреченный мною на этом нелегком пути, получал от меня вопрос: были такие пациенты как я, и каковы мои перспективы? От каждого я слышала только одно слово — нет. Не было. Не видели. Что делать? Ну, что — лечить. А как? Оперировать. И легкое, и грудь. А я выдержу? Две операции — вряд ли. Надо одномоментно. Кто может сделать? Вопрос ставил в тупик…
Попробуем туббольницу номер 7. Это замечательное место. В том смысле, что его не забудешь никогда. Я получила туда направление и явилась с вещами в солнечный теплый день 24 августа. Милые тетки в приемном покое измерили мне давление — оно зашкаливало, я тряслась как осиновый лист, потому что было ощущение, что попала в западню. Да почему сразу в хирургию-то, — спросили тетки, — ах, онкология… Смотрели на меня с жалостью, и я потом поняла, почему.
Хирургическое отделение туббольницы номер 7 встретило меня матерящимися мужчинами и испитыми женскими лицами. По обшарпанному коридору ползали калеки всех мастей: дама без половины лица; тетка со страшными свищами; люди без ног, без рук, желтые, черные, синие лица… В одной из палат у послеоперационной женщины случился припадок. Дородные медсестры вырубили несчастную уколом и привязали. Мы с Кириллом были в шоке. Я приклеилась к стулу и поклялась себе убежать оттуда при первой возможности. В этот момент для меня принесли ворох тряпья — постельное белье, то есть — и расположили рядом с дамой без лица. Она была с ВИЧ.
Да, в эту больницу свозят всех бомжей, алкоголиков, наркоманов, сифилитиков и прочих, которым нужна помощь хирургов. Они лежат там годами, практически как дома. У меня началась истерика. Я не помню, как мы ушли оттуда, что делали, как убедили, какие бумаги подписали… Мы обзвонили всех, кого можно и выяснили, что в России есть всего два хирурга-фтизиатра, которые имеют допуски к операциям онкобольным. И один из них работает в НИИ Фтизиопульмонологии.
Профессор, доктор медицинских наук Гиллер Дмитрий Борисович успокоил меня сразу одним своим видом. Предложил одномоментную двойную операцию. Предупредил, что она будет тяжелой, но он сделает все, чтобы спасти меня. У него был четкий план и квота на легочную операцию.
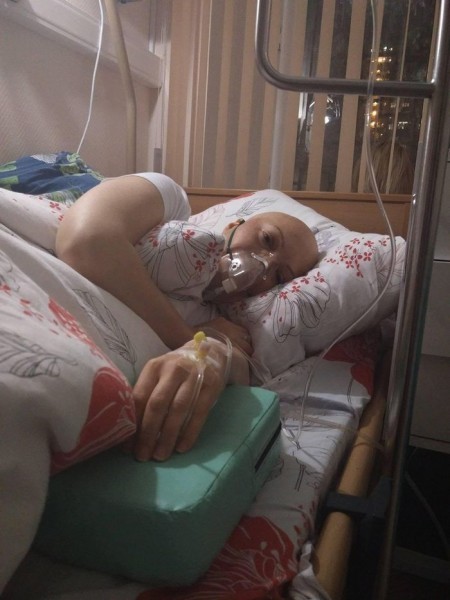
2 сентября состоялась 7-часовая операция. В том, что она была сложной и виртуозной, мне потом рассказал заведующий реанимацией. В какой-то момент, сказал он, я даже отворачивался, было страшно, но то, что сотворил Мастер, было чудом. 4 дня в реанимации, 10 дней затемненного сознания, полтора месяца бесконечной боли, но я осталась жива.
В НИИ Фтизиопульмонологии меня усиленно лечили от туберкулеза, а впереди маячила химиотерапия от рака. 9 ноября сделали первый блок. Этому предшествовал целый месяц поиска химиотерапевта, который не побоялся бы взять на себя такую ответственность. Им оказался глава отделения в РНЦРР. Два курса я прошла там, и они были тяжелыми. Поскольку Центр не имел возможности госпитализировать меня, пришлось лечь в частную клинику и пройти там еще два блока химиотерапии. После последней я была в очень плохом состоянии. Собрала все мыслимые побочные эффекты 4 степени, было понятно, что врачи не справляются и уже сами готовы отказаться от такой сложной пациентки.
И тут в моей жизни появился Фонд Православие И Мир. Благодаря ему меня перевезли в клинику при Онкоцентре на Каширке. Собрали деньги на лечение и реабилитацию. Стабилизировали мое состояние, и главное — вселили надежду, что всё будет хорошо.
Я пока в середине сложного пути. Трое моих детей месяцами не видят маму. Но я знаю, что справлюсь, потому что упертая и жизнелюбивая. Меня поддерживают миллионы незнакомых людей. Мой Кирилл живет со мной по больницам, не оставляя ни на день. Моя мама всегда рядом, помогая с детьми. А друзья?! Вот еще один источник бесконечного позитива. Меня ждет эфир на радио. А я жду того светлого дня, когда врачи всех мастей скажут мне: Ростова, иди домой, и не прикидывайся тут больной! :)
И да, спасибо той горошинке и тому дню вообще. Все произошло очень вовремя, болезни застали в начале подрывного пути… Берегите себя.
Вы можете помочь другим подопечным фонда. Например, Сергей Звягин борется с хондросаркомой и ему сейчас очень нужна ваша помощь!
Когда женщины идут к своему врачу с образованием, которое может быть раком яичника, они обычно направляются на хирургическую операцию, так как образование, возможно, должно быть удалено и проверено микроскопически в лаборатории с помощью процедуры, известной как гистопатология парафиновых срезов. Треть женщин с раком яичника имеют кисту или образование без каких-либо видимых доказательств распространения куда-либо. Однако, при этих, казалось бы, ранних стадиях рака (относительно яичника), требуется хирургическое определение стадии для решения, требуется ли химиотерапия. Стадирование состоит из взятия проб тканей внутри брюшной полости, включая лимфатические узлы.
Существуют различные стратегии стадирования. Одним из них является проведение хирургического стадирования для всех женщин, которые могут иметь рак, чтобы получить информацию о распространении. Это может привести к осложнениям вследствие дополнительных хирургических процедур, которые могут оказаться ненужными примерно для двух третей женщин.
Вторая стратегия состоит в том, чтобы выполнить операцию, чтобы удалить только подозрительную массу и ждать диагноза парафинового среза. Это может привести к необходимости дальнейшей операции у одной трети женщин, если рак подтвержден, что подвергает их повышенному риску от другой операции.
Третьей стратегией является отправить образование в лабораторию во время операции для быстрой диагностики, известной как "замороженный срез". Это помогает хирургу решить, требуется ли дальнейшее хирургическое лечение во время операции.
Почему этот обзор важен?
Замороженные срезы не такие точные, как традиционное более медленно приготовленные парафиновые срезы. Использование замороженных срезов влечет за собой риск неправильного диагноза, что означает, что некоторым женщинам возьмут не все образцы во время первичной операции и им может потребоваться перенести вторую операцию; а другие могут подвергнуться ненужному хирургическому забору материала.
Как был проведен этот обзор?
Мы провели поиск всех доступных исследований, сообщающих об использовании замороженных срезов у женщин с подозрительными образованиям яичников. Мы исключили исследования без английского перевода и исследования без достаточной информации, позволяющей нам проанализировать информацию.
Мы включили 38 исследований (11,181 женщин), сообщающих три типа диагнозов по тесту замороженного среза.
1. Рак, который наблюдался в среднем у 29% женщин.
2. Пограничная опухоль, которая наблюдалась у 8% женщин.
3. Доброкачественное образование.
В гипотетической группе из 1000 пациентов, где 290 имеют рак и 80 имеют пограничную опухоль, 261 женщина получит правильный диагноз рака и 706 женщинам будет правильно поставлен диагноз отсутствия рака, на основании результатов замороженных срезов. Однако, 4 женщинам будет поставлен неправильный диагноз - рак, где его не было (ложно-положительный), и 29 женщин с раком пропустят и они потенциально будут нуждаться в дальнейшем лечении (ложно-отрицательный).
Если бы хирурги использовали результаты замороженных срезов рака или доброкачественной опухоли для диагностики рака, 280 женщин с раком получили бы правильный диагноз и 635 женщин без рака получили бы правильный диагноз. Однако, 75 женщин получат неправильный диагноз - рак, а 10 женщин с раком пропустят при первичном тесте и рак будет обнаружен после операции.
Если результаты замороженных срезов сообщают, что образование доброкачественное или злокачественное, окончательный диагноз останется таким же в среднем в 94% и 99% случаев соответственно.
В случаях, когда диагнозом замороженного среза был пограничная опухоль, был шанс, что окончательный диагноз окажется раком, в среднем, у 21% женщин.
Когда диагнозом замороженного среза является пограничная опухоль, диагноз менее точен, чем для доброкачественных или злокачественных опухолей. Хирурги могут выбрать выполнение дополнительной операции в этой группе женщин во время их первичной операции, чтобы уменьшить необходимость во второй операции, если окончательный диагноз окажется раком, так как это будет в среднем одна из пяти этих женщин.
О чем могут говорить повышенные уровни онкомаркеров
03.02.2017 в 17:46, просмотров: 24019
Завтра весь мир будет отмечать Международный день борьбы с раком. Этот диагноз для многих до сих пор остается самым страшным, однако сегодня практически любые онкозаболевания, выявленные на ранней стадии, успешно лечатся. Как вовремя диагностировать болезнь? На какие симптомы обращать внимания? Стоит ли сдавать тесты на онкомаркеры? Об этом — в нашем материале.
В возрасте 39 лет и старше с периодичностью 1 раз в 6 лет следует проходить УЗИ брюшной полости и (женщинам) малого таза на предмет исключения новообразований. Эксперты советуют быть бдительными: появление какого-либо нового симптома, который ранее не беспокоил (образование на коже, подкожный узел любой локализации, упорный кашель, появление выделений из половых путей и т.д.) – повод для внеочередной и незамедлительной консультации у врача-терапевта или врача общей практики.
Особенно беспокоит экспертов ситуация с колоректальным раком (раком прямой кишки), который в последние годы вышел в России на второе место по уровню смертности среди онкозаболеваний. Главная причина — поздняя диагностика. По данным ФГБУ "МНИОИ им. П.А. Герцена", каждый год в России выявляется около 68 000 новых случаев этой болезни.
А в последнее время у россиян стала весьма модным сдавать анализы на онкомаркеры. Многие наивно полагают, что таким образом смогут вычислить болезнь на ранней стадии. Как рассказывает объясняет врач клинической лабораторной диагностики Ольга Малиновская, повышенный онкомаркер — это вовсе не значит рак.
И хотя существуют нормы онкомаркеров, выше которых значение показателя в абсолютно здоровом организме не поднимается, бывают исключения. Если у человека есть хронические заболевания или на момент сдачи анализа было воспаление, уровень онкомаркера может быть повышен. У курящих верхний предел такого широко известного онкомаркера, как РЭА (раковый эмбриональный антиген) в два раза выше, чем у некурящих.
Во-вторых, повышенный уровень онкомаркера может быть связан с другим заболеванием или состоянием организма. Например, высокие значения АФП могут быть признаком опухоли печени, а для беременной женщины высокий уровень АФП является нормой. Поэтому, интерпретировать и оценивать результаты этих лабораторных тестов должен врач.
ФАКТОРЫ РИСКА ПРИ НАИБОЛЕЕ РАСПРОСТРАНЕННЫХ ВИДАХ РАКА
Колоректальный рак
наличие у себя или кровных родственников полипоза
острые или хронические воспалительные заболевания кишечника
рацион с переизбытком жира и красного мяса
недостаток в рационе клетчатки, свежих овощей и фруктов
сниженная физическая активность
Рак матки
возрастной фактор – пик заболеваемости приходится на возраст после 50 лет
повышенный уровень эстрогена
первая менструация в возрасте до 12 лет
наступление климакса после 55 лет
рождение первого ребенка после 30 лет или полное отсутствие беременностей
наличие случаев неполипозного рака толстой кишки у кровных родственников
гормональная терапия без применения прогестерона
терапия некоторыми лекарственными препаратами
Рак легких
курение сигарет, сигар, трубок, кальянов
случаи рака легких у кровных родственников
тяжелые легочные заболевания, такие как туберкулез
Воздействие нижеперечисленных веществ и факторов:
асбест или радон
табачный дым при пассивном курении
Рак яичников
возрастной фактор – пик заболеваемости приходится на возраст после 50 лет
случаи рака яичников у кровных родственниц
наличие семейных мутаций в некоторых генах (уточните у своего лечащего врача)
Дополнительные факторы риска:
прием гормональных средств для лечения бесплодия
частый контакт с тальком
прохождение заместительной терапии гормональными препаратами
Рак простаты
возрастной фактор – пик заболеваемости приходится на возраст после 50 лет
случаи рака простаты у кровных родственников
рацион с избытком жиров и недостатком клетчатки
сниженная физическая активность
Рак кожи
длительное пребывание под ультрафиолетовыми лучами
наличие большого количества (более 20) родинок на коже
светлый тон кожи
светлый цвет глаз
личная история заболевания меланомой кожи
случаи меланомы у кровных родственников
систематический контакт со следующими веществами: радий, каменноугольная смола, мышьяк, креозот
Если вы обнаружили у себя несколько факторов риска развития рака, или считаете, что принадлежите к одной или нескольким группам риска, то наиболее верным решением будет пройти скрининговое обследование.
Читайте также:


