Спонтанный пневмоторакс при туберкулезе клинические рекомендации
Пневмоторакс — это присутствие воздуха в плевральной полости, куда оно попадает вследствие повреждения легкого или стенки грудной клетки. Воздух в плевральной полости сдавливает легкое, что приводит к ухудшению газообмена.
а) спонтанный — возникает вследствие разрыва эмфизематозной буллы или альвеол, расположенных субплеврально; может быть первичный (у здоровых лиц, т. е. без синдромов легочной патологии) или вторичный (осложнение легочных и бронхиальных заболеваний, таких как ХОБЛ, муковисцидоз, гистиоцитоз из клеток Лангерганса, лимфангиолейомиоматоз);
б) травматический — вследствие травмы грудной клетки, с нарушением или без нарушения целостности тканей (травма острым предметом, падение с высоты, сдавление, транспортное происшествие);
в) ятрогенный — вследствие прокола плевры, биопсии легкого (трансторакальной или трансбронхиальной), катетеризации центральных вен (подключичной, реже внутренней яремной вены), механической вентиляции легких, торакохирургических процедур.
2) по механизму возникновения:
а) закрытый — в плевральную полость проникает однократно определенное количество воздуха, которое может спонтанно рассосаться в течение нескольких дней (напр. ятрогенный пневмоторакс вследствие прокола плевры);
в) напряженный (клапанный) — в отверстии, через которое в плевральную полость поступает воздух, образуется клапан и во время каждого вдоха воздух проникает в плевральную полость, но не может покинуть ее во время выдоха. В последствии внутриплевральное давление превышает атмосферное и постоянно растет, что вызывает не только сдавление легкого со стороны повреждения, но и перемещение средостения в неповрежденную сторону, сдавление другого легкого и больших венозных сосудов, снижение венозного возврата и сердечного выброса. Эффектом этих изменений является внезапная гипотензия и гипоксемия; может произойти внезапная остановка кровообращения. Напряженный пневмоторакс представляет непосредственную угрозу жизни и требует экстренного вмешательства.
3) по объему (ширина газового пузыря, то есть расстояние между стенкой грудной клетки и висцеральной плеврой [краем легкого] на уровне ворот легкого на РГ грудной клетки в прямой проекции) — малый ( большой (≥2 см).
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
Наиболее частые субъективные симптомы пневмоторакса: боль в грудной клетке плеврального характера, одышка (особенно у пожилых) и кашель; у части больных без субъективных симптомов. Спонтанный пневмоторакс обычно возникает в покое. Объективные симптомы (→табл. 1.31-1) могут быть слабо выражены, напр. только ослабление везикулярного дыхания на стороне пневмоторакса. Напряженному пневмотораксу обычно сопутствует очень быстрое усиление одышки, гипотензия и симптомы гипоксемии — цианоз, тахипноэ, тахикардия, а в случае дальнейшего нарастания пневмоторакса — остановка кровообращения. Пневмотораксу может сопутствовать подкожная →разд. 3.22 и медиастинальная эмфизема →разд. 3.21.
Диагноз основывается на субъективном и объективном обследовании, а также визуализирующих методах исследования. На основании субъективных и объективных симптомов невозможно достоверно оценить величину пневмоторакса.
Дополнительные методы исследования
1. Визуализирующие методы исследования
1) РГ грудной клетки показывает спадение легкого →рис. 3.20-1;
2) КТ грудной клетки помогает при дифференциации пневмоторакса и эмфизематозной буллы легких, подтверждении пневмоторакса, когда оценку РГ грудной клетки в прямой проекции усложняет подкожная эмфизема, и определении положения катетера в грудной клетке;
2. Пульсоксиметрия и анализ газов артериальной крови: уменьшение SpO 2 и гипоксемия (особенно при напряженном и большом пневмотораксе), иногда гиперкапния и дыхательный ацидоз (особенно при вторичном пневмотораксе).
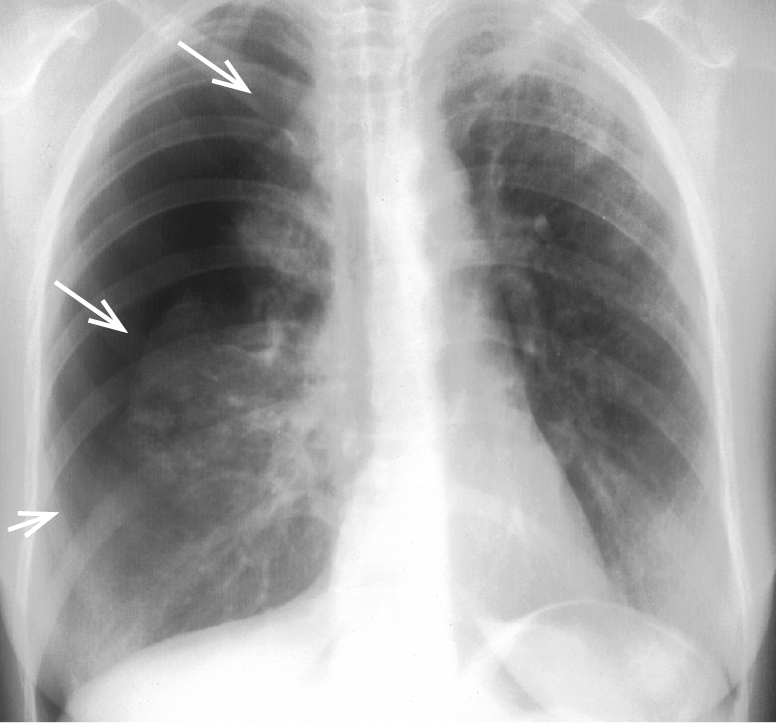
Рисунок 3.20-1. Большой (≥2 см) пневмоторакс (стрелки указывают край легкого)
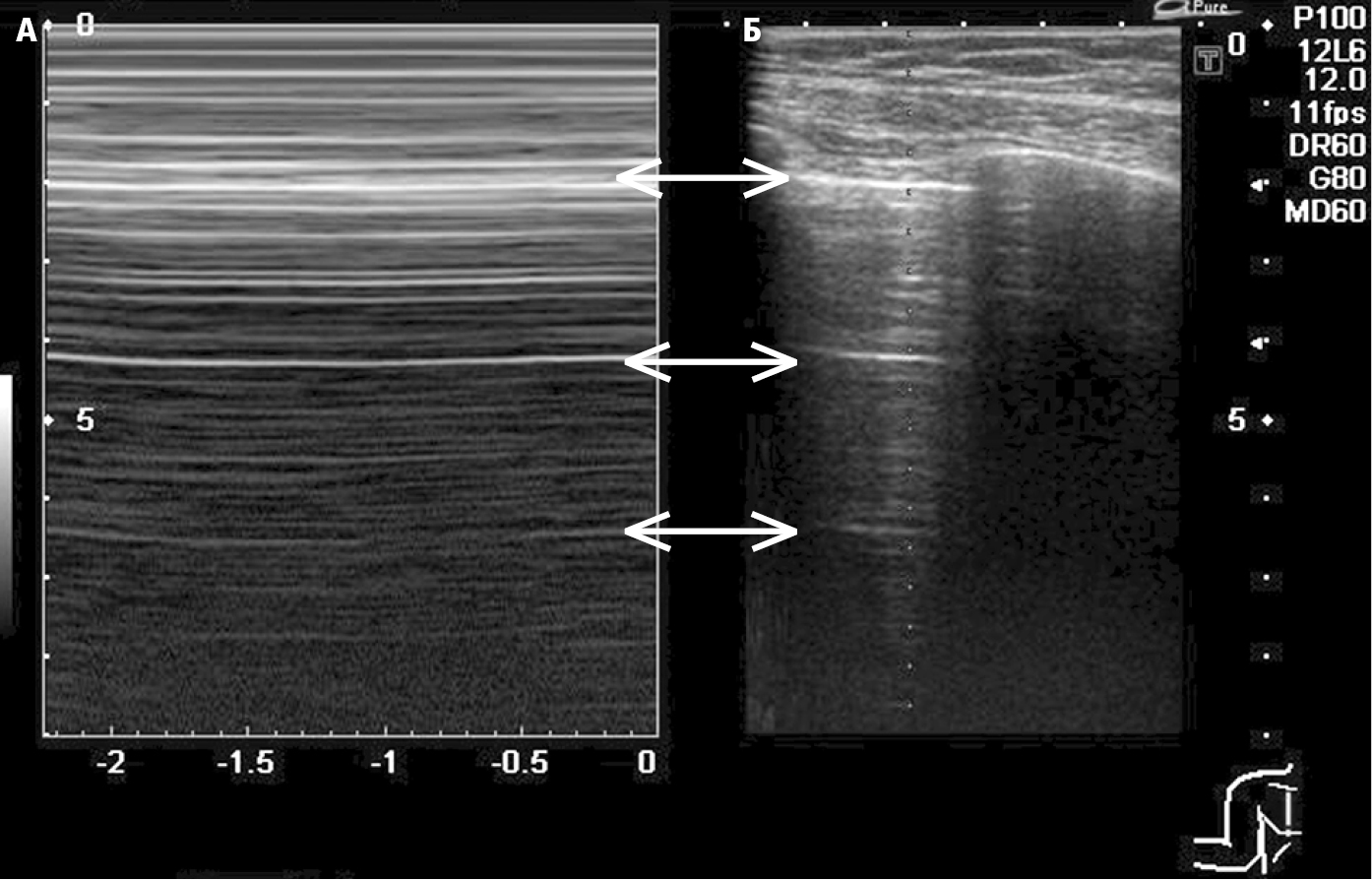
Рисунок 3.20-2. УЗИ больного пневмотораксом. A — в одномерном исследовании (M-режим) видны четкие границы параллельных линий (так называемая стратосфера или штрих-код). Б — в двумерном исследовании (B-режим) видны горизонтальные линии A (стрелки).
Алгоритм действий в ситуациях непосредственной угрозы жизни
В каждом случае используйте кислород.
1. Напряженный пневмоторакс : немедленно введите катетер (применяемый для катетеризации периферических вен), длиной 4–5 см и диаметром 2,0 мм (14 G) или 1,7 мм (16 G), в плевральную полость на уровне II межреберья по среднеключичной линии (по верхнему краю III ребра), и не извлекайте до момента постановки дренажа.
2. Двусторонний пневмоторакс: в зависимости от его величины наблюдайте за больным в ОИТ и повторяйте РГ грудной клетки или начинайте дренирование плевральных полостей (начиная со стороны большего пневмоторакса).
3. Гемопневмоторакс: требует срочного дренирования или хирургического вмешательства.
Алгоритм действия в ситуациях, не угрожающих жизни
Алгоритм действий при первичном спонтанном пневмотораксе →рис. 3.20-3.
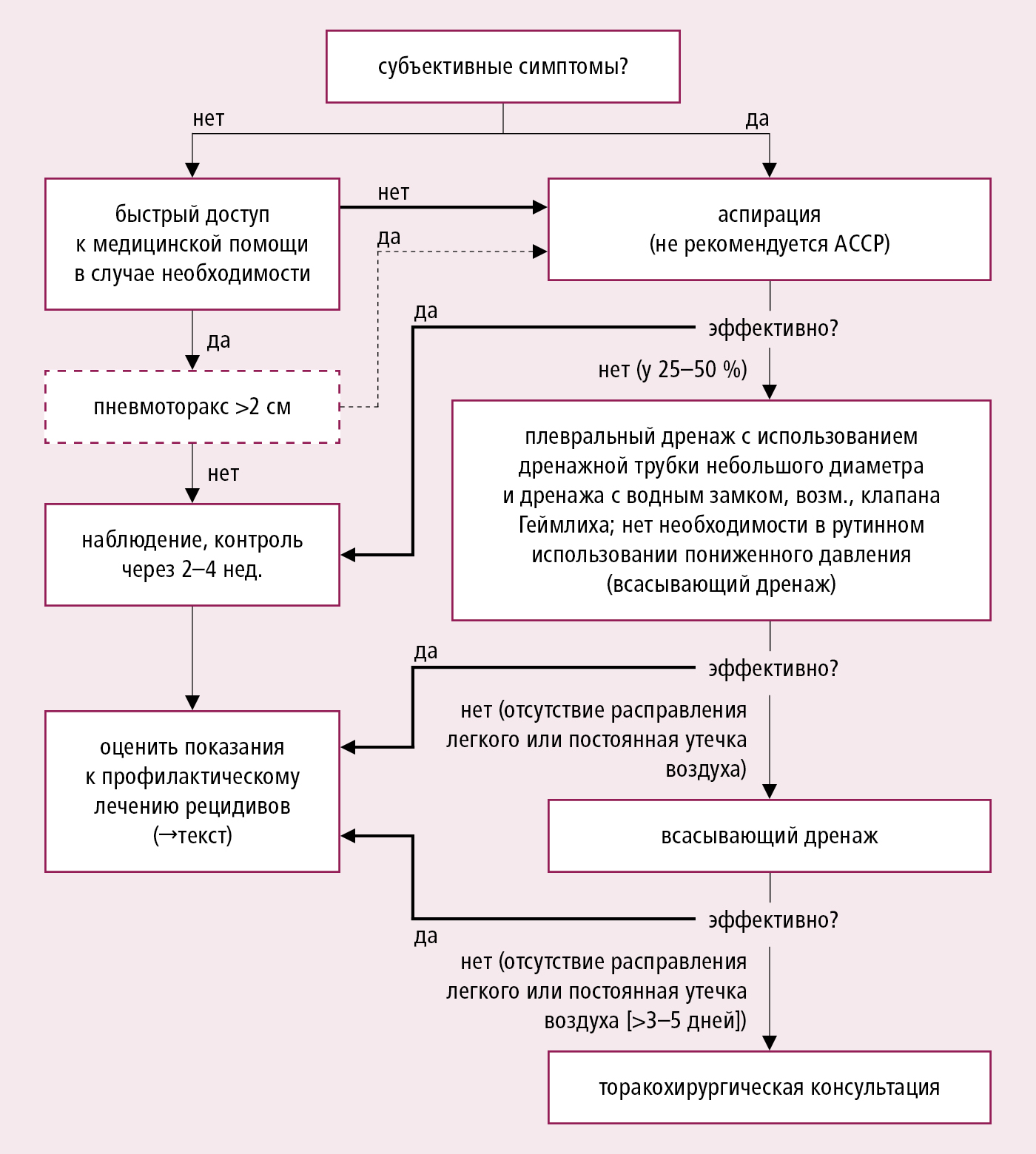
Рисунок 3.20-3. Алгоритм лечения первичного спонтанного пневмоторакса (на основе рекомендаций BTS и ACCP, модифицированных)
1. Наблюдение, отдых и кислородотерапия: основные методы действий у больных с малым закрытым ятрогенным пневмотораксом или спонтанным первичным пневмотораксом и с небольшими субъективными симптомами (в том числе у некоторых больных с большим спонтанным первичным пневмотораксом без субъективных симптомов). Если на контрольной РГ по истечении 3–6 ч пневмоторакс не увеличивается, можете рассмотреть амбулаторное лечение. Больного проинформируйте о необходимости немедленного обращения в больницу в случае усиления симптоматики и о риске рецидива пневмоторакса. Остальные больные нуждаются в госпитализации. Если нет противопоказаний (напр. хроническая дыхательная недостаточность с гипоксемическим респираторным драйвом →разд. 3.1), используйте кислород 10 л/мин (→разд. 24.21), что способствует рассасыванию воздуха в плевральной полости. По истечении 3–7 дней сделайте контрольную РГ грудной клетки. Если воздух рассосался, можете выписать больного из больницы.
2. Аспирация с помощью шприца через катетер : при спонтанном первичном и ятрогенном пневмотораксе выполните пункцию плевральной полости и введите катетер (как для аспирации плевральной жидкости →разд. 24.8), удалите воздух (макс. 2,5 л) из плевральной полости с помощью шприца, присоединенного к катетеру трехходовым краником. В случае неэффективности аспирации используйте дренирование плевральной полости. При спонтанном вторичном пневмотораксе можете применить этот метод только у больных с небольшой одышкой и малым пневмотораксом. Не рекомендуется использовать аспирацию через катетер у больных с рецидивирующим пневмотораксом.
3. Дренирование плевральной полости через межреберье : дренажную трубку, введенную в плевральную полость, присоедините к трехкамерной дренажной системе и оставьте до полного расправления легкого или до прекращения утечки воздуха. Если, несмотря на дренирование, легкое не расправляется, используйте активное дренирование.
4. Хирургическое лечение:
1) показания : второй эпизод пневмоторакса с той же стороны грудной клетки; рецидив пневмоторакса c противоположной стороны грудной клетки; двусторонний спонтанный пневмоторакс; продолжающееся поступление воздуха или неполное расправление легкого по истечении >5 дней дренирования плевральной полости; гемопневмоторакс; работа по профессии с повышенным риском пневмоторакса (водолаз, летчик, профессиональный водитель, машинист, моряк, рыбак морского лова, работник стекольного завода, трубач); муковисцидоз (взвесьте хирургическое вмешательство после первого эпизода пневмоторакса).
2) виды процедур: плевродез (обычно с помощью талька, который вызывает облитерацию плевральной полости), лучше видеоторакоскопическим способом; плеврэктомия — удаление париетальной плевры приводит к окончательной облитерации плевральной полости и почти полностью предохраняет от рецидивов пневмоторакса.
5. Указания для лиц, перенесших пневмоторакс: авиакомпании рекомендуют 6-недельный перерыв между эпизодом пневмоторакса и путешествием самолетом. После перенесенного пневмоторакса противопоказано ныряние (за исключением лиц после плеврэктомии). Риск рецидива пневмоторакса уменьшается после прекращения курения.
Аннотация научной статьи по клинической медицине, автор научной работы — Чарышкин Алексей Леонидович, Мелкий Дмитрий Анатольевич, Глущенко Леонид Витальевич
Спонтанный пневмоторакс является одной из частых причин госпитализации больных в специализированные торакальные и общехирургические отделения. В нашем исследовании представлен материал по лечению 100 больных с 2010 по 2014 г. в условиях торакального хирургического отделения Ульяновской областной клинической больницы. Дренирование плевральной полости выполнено 53 (53 %) больным, дренирование и затем видеоторакоскопия (ушивание булл) 36 (36 %), видеоассистированная миниторакотомия (ушивание булл путем клиппирования или краевая резекция легкого аппаратом Endo Gia) 11 (11 %) больным. У пациентов только после дренирования плевральной полости расправление легкого наблюдалось в среднем на 4,3±2,7 сут, при неэффективности данного метода лечения проводились миниторакотомическое или торакоскопическое вмешательства. Расправление легкого и удаление дренажей происходило на 7,4±4,1 сут у пациентов после торакоскопической операции, на 7,1±6,2 сут после миниторакотомии. Установлено, что миниторакотомия и видеоторакоскопия способствуют профилактике рецидива спонтанного пневмоторакса .
Похожие темы научных работ по клинической медицине , автор научной работы — Чарышкин Алексей Леонидович, Мелкий Дмитрий Анатольевич, Глущенко Леонид Витальевич
ALGORITHM OF TREATMENT OF SPONTANEOUS PHEUMOTHORAX
Spontaneous pheumothorax is one of the frequent reasons of hospitalization of patients in specialized thoracic and all-surgical offices. In our research the material on treatment of 100 patients with 2010 on 2014 is presented. in the conditions of thoracic surgical office of the Ulyanovsk regional clinical hospital. Drainage of a pleural cavity is executed 53 (53 %) by the patient, drainage and then a videothoracoscopy (clipping of bulls) 36 (36 %), the video assisted minithoracotomy (clipping of bulls or a regional resection of a lung the device Endo Gia) 11 (11 %) patients. At patients only after draining of a pleural cavity of a lung was observed on the average for 4,3±2,7 days, at an inefficiency of this method of treatment were carried out minithoracotomy or thoracoscopy intervention. Removal of drainages happened for 7,4±4,1 days at patients after thoracoscopy operation, for 7,1±6,2 days after a minithoracotomy. It is established that the minithoracotomy and a videothoracoscopy promote prevention of recurrence of spontaneous pheumothorax.
АЛГОРИТМ ЛЕЧЕНИЯ СПОНТАННОГО ПНЕВМОТОРАКСА
А.Л. Чарышкин, Д.А. Мелкий, Л.В. Глущенко
Ульяновский государственный университет
Спонтанный пневмоторакс является одной из частых причин госпитализации больных в специализированные торакальные и общехирургические отделения. В нашем исследовании представлен материал по лечению 100 больных с 2010 по 2014 г. в условиях торакального хирургического отделения Ульяновской областной клинической больницы. Дренирование плевральной полости выполнено 53 (53 %) больным, дренирование и затем видеоторакоскопия (ушивание булл) - 36 (36 %), видеоассистированная миниторакотомия (ушивание булл путем клиппирования или краевая резекция легкого аппаратом Endo Gia) - 11 (11 %) больным. У пациентов только после дренирования плевральной полости расправление легкого наблюдалось в среднем на 4,3±2,7 сут, при неэффективности данного метода лечения проводились миниторакотомическое или торакоскопическое вмешательства. Расправление легкого и удаление дренажей происходило на 7,4±4,1 сут у пациентов после торакоскопической операции, на 7,1±6,2 сут - после миниторакотомии. Установлено, что миниторакотомия и видеоторакоскопия способствуют профилактике рецидива спонтанного пневмоторакса.
Ключевые слова: спонтанный пневмоторакс, видеоторакоскопия.
Введение. Наиболее частой причиной госпитализации в специализированные торакальные и общехирургические отделения является спонтанный пневмоторакс - до 12 % всех пациентов, поступающих с острыми заболеваниями органов грудной клетки 2. Самыми распространенными хирургическими вмешательствами при данной патологии во многих стационарах Российской Федерации остаются дренирование плевральной полости и торакотомия (открытая радикальная операция) 4. По данным литературы, после дренирования плевральной полости сохраняется большое количество рецидивов заболевания. Также обсуждается травматич-ность торакотомии. Все это указывает на нерешенность проблемы лечения спонтанного пневмоторакса [4, 7].
По утверждению многих хирургов, в современной торакальной хирургии выполнение торакотомии должно быть строго обоснованным. Торакотомию необходимо выполнять после диагностической торакоскопии,
когда выполнить операцию миниинвазив-ным методом невозможно, либо использовать как самостоятельный метод по жизненным показаниям, когда нет необходимого оборудования, а транспортировать пациента в специализированное торакальное отделение не представляется возможным [7, 8, 10].
Многие хирурги при лечении спонтанного неспецифического пневмоторакса отмечают улучшение отдаленных функциональных результатов после малоинвазивных операций [2, 3, 9].
Учитывая вышеперечисленное, лечение спонтанного пневмоторакса остается актуальной задачей.
Цель исследования. Оценка результатов лечения спонтанного пневмоторакса.
(13 %). Возраст больных - от 15 до 68 лет, средний возраст - 33,9±15,4 года. Средний возраст мужчин составлял 34,7±13,1 года, а женщин - 31,7±14,4 года. Все больные поступали с впервые выявленным спонтанным пневмотораксом.
Симптоматика характеризовалась наличием одышки у больных, дискомфортом в положении стоя продолжительностью в среднем 1,1±0,5 сут. При общем осмотре отмечалось отставание грудной клетки при дыхании на стороне поражения, ослабление дыхания.
Диагностический минимум включал в себя рентгенографию грудной клетки, ОАК, ОАМ, определение группы крови, резус-фактора, RW, анализ крови на ВИЧ, определение маркеров гепатита.
Показатели общего анализа крови и мочи были без особенностей, у 15 (15 %) больных отмечался лейкоцитарный сдвиг влево.
Рентгенографическое исследование грудной клетки производили в двух проекциях: в прямой и боковой проекции на аппарате AXIOM ARISTOS VX. Следует сказать, что в сомнительных случаях необходимо производить дополнительный снимок на выдохе в прямой проекции [3]. Основными рентгеновскими симптомами были: визуализация очерченного края коллабированного легкого, смещение средостения, изменение положения диафрагмы, подчеркивание структуры ребер и хрящей на фоне воздуха в плевральной полости. У исследуемых больных не наблюдалось ограниченного пневмоторакса, который, как правило, имеет верхушечную, парамедиасти-нальную или наддиафрагмальную локализацию. У пациентов визуализировалось колла-бированное легкое в правой плевральной полости в 92 % случаев. Объем воздуха в плевральной полости достигал более 30 %, что по национальным рекомендациям является показанием к дренированию плевральной полости.
Поскольку вопрос о целесообразности экстренной торакоскопии при спонтанном пневмотораксе без предварительного дренирования, расправления легкого и исследования состояния легочной ткани представляется дискуссионным, всем больным на первом этапе устанавливали дренаж во 2-м межребе-рье по среднеключичной линии, трубка про-
водилась на глубину 2-3 см от последнего отверстия, аспирацию проводили без помощи плевроаспиратора.
Если дренирование не приводило к расправлению легкого и в течение 72-120 ч сохранялось поступление воздуха по дренажам или при рентгенографии было обнаружено более одной буллы, то больным производилась срочная радикальная операция путем видеоторакоскопии или миниторакотомии. Предоперационную подготовку больным не производили.
При видеоторакоскопии из бокового доступа в плевральную полость вводили основной торакопорт в 6-е межреберье по средне-подмышечной линии. Дополнительный торакопорт устанавливали в 4-е межреберье по среднеподмышечной линии и во 2-е межреберье по среднеключичной линии. При ревизии определялся объем пораженного легкого. Долю брали легочным диссектором, буллу подтягивали и производили ушивание основания буллы при помощи клиппатора, далее следовала проверка на аэростаз и гемостаз, затем в плевральную полость устанавливали две дренажные трубки под купол и в синус.
У больных с двумя и более буллами выполняли видеоассистированную миниторако-томию в 4-е межреберье длиной 4 см. Во время операции верхнюю долю легкого удерживали легочным диссектором. Буллу подтягивали и производили ушивание основания буллы при помощи клиппатора или выполняли краевую резекцию легкого аппаратом Endo Gia, далее следовала проверка на аэростаз и гемостаз, затем в плевральную полость устанавливали две дренажные трубки под купол и в синус.
В послеоперационном периоде проводили профилактику гнойно-септических осложнений и обезболивающую терапию. Больным после дренирования, миниторакотомии, торакоскопии антибиотик (цефтриак-сон 2,0 в/м) назначали однократно. В течение 3 сут назначали ненаркотические анальгетики (кеторолак 1,0 в/м 3 р./д.) всем пациентам. Назначения послеоперационной терапии делали согласно Национальным клиническим рекомендациям по диагностике и лечению спонтанного пневмоторакса.
Объёмом менее 15 % Объёмом 15-30 % Объёмом более 30 %
Динамическое наблюдение Пункция плевральной полости Дренирование плевральной полости
Более 2-х булл, техническая сложность торакоскопии
Видеоторакоскопия, ушивание основания буллы
Видеоассистированная миниторакотомия, ушивание основания буллы или краевая резекция легкого
Рис. 1. Алгоритм выбора объема операции при спонтанном пневмотораксе.
Алгоритм выбора объема операции при спонтанном пневмотораксе приведен в блок-схеме на рис. 1.
Статистическая обработка проведена с помощью пакета программ STATISTICA 6.0.
Результаты и обсуждение. Дренирование плевральной полости выполнено 53 (53 %) больным, дренирование и затем видеоторакоскопия (ушивание булл) - 36 (36 %), дренирование и видеоассистированная миниторакотомия (ушивание булл путем клиппирова-ния или краевая резекция легкого аппаратом Endo Gia) - 11 (11 %) больным.
Во время видеоторакоскопии у 64 (64 %) больных была обнаружена одиночная булла, у 32 (32 %) больных - две буллы, у 4 (4 %) -более двух булл.
У пациентов только после дренирования плевральной полости расправление легкого наблюдалось в среднем на 4,3±2,7 сут, после торакоскопической операции - на 7,4±4,1 сут, после миниторакотомии - на 7,1±6,2 сут, в данные сроки выполняли удаление дренажей.
Послеоперационные боли беспокоили пациентов на протяжении 5,3±2,7 сут после дренирования, у больных после торакоско-
пии - 8,4±4,1 сут, после миниторакотомии -8,1±6,2 сут.
Рецидив спонтанного пневмоторакса в течение 6 мес. после выписки из стационара наблюдали у 10 (10 %) больных после дренирования плевральной полости, а после дренирования и торакоскопии или миниторакотомии рецидивов не выявлено.
Мы считаем, что объем воздуха более 30 % при спонтанном пневмотораксе у большинства исследуемых больных связан с поздней диагностикой из-за маловыражен-ных клинических проявлений в первые часы заболевания.
Средний срок постановки дренажа и расправления легких был более длительным у больных после торакоскопии и миниторакотомии, поскольку операции выполнялись после дренирования плевральных полостей. Применение торакоскопии и миниторакото-мии в лечении спонтанного пневмоторакса позволяет обеспечить профилактику рецидива заболевания.
Заключение. Таким образом, учитывая значительное количество рецидивов при спонтанном пневмотораксе, мы считаем, что
дренирование плевральной полости необходимо выполнять как первый этап операции до выполнения радикального вмешательства, которое предпочтительней проводить путем торакоскопии или миниторакотомии.
1. Додонкин С. В. Оптимизация минитора-котомных доступов при видеоассистированных операциях в лечении неспецифического спонтанного пневмоторакса : автореф. дис. . канд. мед. наук / С. В. Додонкин. - М., 2008. - С. 24.
2. Жестков К. Г. Национальные клинические рекомендации по диагностике и лечению спонтанного пневмоторакса / К. Г. Жестков, Б. Г. Барский. - М., 2005. - С. 23.
3. Перельман М. И. Актуальные проблемы торакальной хирургии / М. И. Перельман // Анналы хирургии. - 1997. - № 3. - С. 9-16.
4. Тришин Е. В. Торакоскопия в диагностике и лечении спонтанного пневмоторакса : дис. . канд. мед. наук / Е. В. Тришин. - Ярославль, 2007. - С. 128.
5. Ясногородский О. О. Видеосопровождае-мые интраторакальные вмешательства: дис. . д-ра мед. наук / О. О. Ясногородский. - М., 2000. -С. 182.
6. Almind M. Spontaneous pneumothorax: comparison of simple drainage, talc pleurodesis and tetracycline pleurodesis / M. Almind, P. Lange, K. Vis-kum // Thorax. - 1989. - Vol. 44, № 8. - P. 627-630.
7. Boutin C. Practical thoracoscopy / C. Boutin, J. Viallat, Y. Aelony. - New York ; Berlin ; Heidelberg : Springer-Verlag, 1991. - P. 107.
8. British Thoracic Society Pleural Disease Guideline 2010 // Thorax. - 2010. - Vol. 65, Aug. (suppl. 2). - P. 18-31.
9. Ikeda M. Bilateral simultaneous thoracotomy for unilateral spontaneous pneumothorax, with spetial referens to the operative indication considered from its contralateral occurence rate / M. Ikeda // Nippon Kyobi Geka. Gakhai Zasshi. - 1985. - Vol. 14, № 3. - P. 277-282.
10. Pleurodesis versus pleurectomy in case of primary spontaneous pneumothorax / C. Kocaturk [et al.] // Turkish J. of Thoracic and Cardiovasc. Surg. -2011. - Vol. 20, № 3. - P. 558-562.
ALGORITHM OF TREATMENT OF SPONTANEOUS PHEUMOTHORAX
A.L. Charyshkin, D.A. Melky, L.V. Glushchenko
Ulyanovsk State University
Spontaneous pheumothorax is one of the frequent reasons of hospitalization of patients in specialized thoracic and all-surgical offices. In our research the material on treatment of 100 patients - with 2010 on 2014 is presented. in the conditions of thoracic surgical office of the Ulyanovsk regional clinical hospital. Drainage of a pleural cavity is executed 53 (53 %) by the patient, drainage and then a videothoracoscopy (clipping of bulls) 36 (36 %), the video assisted minithoracotomy (clipping of bulls or a regional resection of a lung the device Endo Gia) -11 (11 %) patients.
At patients only after draining of a pleural cavity of a lung was observed on the average for 4,3±2,7 days, at an inefficiency of this method of treatment were carried out minithoracotomy or thoracoscopy intervention. Removal of drainages happened for 7,4±4,1 days at patients after thoracoscopy operation, for 7,1±6,2 days after a minithoracotomy.
It is established that the minithoracotomy and a videothoracoscopy promote prevention of recurrence of spontaneous pheumothorax.
Keywords: spontaneous pneumothorax, videothoracoscopy.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2013
Общая информация
Спонтанный пневмоторакс - это патологическое состояние, характеризующееся скоплением воздуха между висцеральной и париетальной плеврой, не связанное с механическим повреждением легкого или грудной клетки в результате травмы или врачебных манипуляций, инфекционной или опухолевой деструкцией легочной ткани. [1,4,7,11].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Спонтанный пневмоторакс
Код протокола:
Код МКБ-10:
J 93 спонтанный пневмоторакс
J 93,0 спонтанный пневмоторакс напряжения
J 93,1 другой спонтанный пневмоторакс
Сокращения, используемые в протоколе:
ББЛ – буллёзная болезнь лёгких
БЭЛ - буллёзная эмфизема лёгких
ИБС – ишемическая болезнь лёгких
КТ – компьютерная томография
СП – спонтанный пневмоторакс,
ЦФГ ОГК – цифровая флюорография органов грудной клетки,
ЭКГ – электрокардиограмма,
VATS – видеоассистированная торакоскопическая хирургия
Дата разработки протокола: 2013 год
Категория пациентов: взрослые пациенты с пневмотораксом
Пользователи протокола: Торакальные хирурги, пульмонологи, терапевты, кардиологи, фтизиатры и онкологи стационара и амбулатории.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств [1]:
| Уровень доказательности | Описание | |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых испытаний (РКИ), или РКИ с очень низким риском ошибки. | |
| 1+ | Хорошо выполненные мета-анализы, систематическе обзоры РКИ или РКИ с низким риском ошибки. | |
| 1? | Мета-анализы, систематические обзоры РКИ или РКИ с высоким риском ошибки. | |
| 2++ | Высококачественные систематические обзоры, случай-контроль или когортные исследования, или высококачественные исследования случ й-контроль или когортные исследования с очень низким риском ошибки данных или шанса и высокой вероятностью того, что связь является причинн й. | |
| 2+ | Хорошо выполненные исследования случай-контроль или когортные исследования с низким риском смещения, ошибки данных, или шанса, и средней вероятностью того, что связь является причинной. | |
| 2? | Случай-контроль или когортные исследования с высоким риско смещения, ошибки данных или шанса и значительным риск м того, что связь является не причинной. | |
| 3 | Не аналитические исследования, такие как отчеты случаев и серии случаев. | |
| 4 | Экспертное мнение. | |
| Степень рекомендаций | ||
| A | Минимум 1 мета-анализ, систематический обзор, или РКИ классифицированное как 1++ и напрямую применимое к целевой группе населения; или систематический бзор, РКИ, или совокупность доказательств, состоящая в основном из исследований, классифицированных как 1+ напрямую применимых к целевой гру пе населения и демонстрирующих общую однородность результатов. | |
| B | Совокупность доказательств, включая исследовани , классифицированные как 2++ напрямую применимых к целевой группе населения и демонстрирующих общую однородность результатов или экстраполир ванное доказательство исследований классифицированных как 1++ или 1+. | |
| C | Совокупность доказательств, включая иссл дования, классифицированные как 2+ напрямую применимые к целевой группе населения и демонстрирующие общую однородность результатов или экстр полированное доказательство из исследований, классифицированных как 2++. | |
| D | Уровень доказательств 3 или 4 или экстрополированное доказательство из исследований, классифицированных как 2+. | |


Классификация
Клиническая классификация [1,4,5,11]:
- Первичный (идиопатический) пневмоторакс
- Вторичный (симптоматический) пневмоторакс
- Катамениальный (менструальный) пневмоторакс
Первичный (идиопатический) пневмоторакс сохраняется в соотношении 5:100 тысяч человек: среди мужчин 7,4:100 тысяч, среди женщин 1,2:100 тысяч населения, возникает чаще всего у лиц трудоспособного возраста от 20-40 лет.
Вторичный (симптоматический) пневмоторакс составляет: среди мужчин 6,3:100 тысяч, среди женщин 2,0:100 тысяч населения, охватывает более широкий возрастной диапазон и нередко является одним из проявлений туберкулёза лёгких.
Катамениальный (Менструальный) пневмоторакс – редкая форма пневмоторакса, встречается у женщин. В мире описано более 230 случаев катамениальный пневмоторакса.
В зависимости от вида пневмоторакса различают [10,11]:
- Открытый пневмоторакс.
- Закрытый пневмоторакс.
- Напряженный (клапанный) пневмоторакс.
При открытом пневмотораксе имеется сообщение полости плевры с просветом бронха и, следовательно, с атмосферным воздухом. На вдохе воздух входит в плевральную полость, а на выдохе выходит из нее через дефект в висцеральной плевре. При этом легкое спадается и выключается из дыхания (коллабирование легкого).
При закрытом пневмотораксе воздух, попавший в плевральную полость и вызвавший частичное и полное коллабирование легкого, в последующем теряет связь с атмосферным воздухом и не вызывает угрожающего состояния.
При клапанном пневмотораксе воздух на вдохе свободно попадает в плевральную полость, но выход его затрудняется из-за наличия клапанного механизма.
По распространенности различают: тотальный и частичный пневмоторакс.
В зависимости от наличия осложнений: не осложненный и осложненный (кровотечением, плевритом, медиастинальной эмфиземой).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные:
1. Сбор анамнеза
2. Осмотр, аускультация и перкуссия грудной клетки
3. Общий анализ крови
4. Общий анализ мочи
5. Биохимические анализы крови
6. Кровь на группу крови и резус-фактор
7. Коагулограмма крови
8. Микрореакция
9. Анализ крови на гепатиты и ВИЧ
10. Кал на яйца глистов
11. ЭКГ
12. Рентгенография в двух проекциях
Дополнительные:
1. Компьютерная томография органов грудной клетки в спиральном режиме
2. Фибробронхоскопия
3. Консультации специалистов (по показаниям)
Диагностическая тактика на амбулаторном (догоспитальном) этапе:
- При появлении внезапных (спонтанных) болей в грудной клетке и подозрении на СП показана рентгенография органов грудной клетки(в передней и боковой проекций).
- При невозможности проведения рентгенографии, необходимо направить больного в хирургический стационар.
Диагностическая тактика в условиях общехирургического стационара.
Основной целью диагностики в хирургическом стационаре является установление точного диагноза и определение лечебной и хирургической тактики.
- Рентгенография органов грудной клетки в прямой и боковой проекции на выдохе (прямая обзорная, боковая проекция на стороне пневмоторакса);
- КТ грудной клетки в спиральном режиме (дополнительно, по показаниям);
Рекомендовано использовать компьютерную томографию при дифференциальной диагностике пневмоторакса и буллезной эмфиземы легких, при подозрении на неправильную постановку дренажа и в случаях , когда интерпретация рентгенограммы легких затруднена из-за наличия подкожной эмфиземы [1],( уровень С).
Диагностическая тактика в условиях торакального отделения.
Для установления причины спонтанного пневмоторакса рекомендуется КТ исследование грудного сегмента и по её результатам принять решение о проведении планового оперативного лечения.
Диагностическии критерии
СП в большинстве случаев встречается в молодом возрасте и характеризуется рецидивирующим течением.
Причинами СП могут быть:
1. Эмфизема легких, чаще буллезная (71-95%) [4,9,10,11]
2. ХОБЛ
3. Муковисцидоз
4. Бронхиальная астма
5. Ревматоидный артрит
6. Анкилозирующий спондилит
7. Дерматомиозит
8. Системная склеродермия
9. Синдром Марфана
10. Синдром Элерса – Данло
11. Идиопатический легочный фиброз
12. Саркоидоз
13. Гистиоцитоз X
14. Лимфангиолейомиоматоз
15. Легочный эндометриоз
Жалобы и анамнез:
В классическом варианте СП начинается с появления:
- внезапной боли в грудной клетке,
- непродуктивного кашля,
- одышки.
В 15 - 21% случаев пневмоторакс протекают бессимптомно или со стертой клинической картиной без характерных жалоб дыхательной недостаточности. [2,3,4,11].
Физикальное обследование:
Основными признаками пневмоторакса при объективном исследовании больного являются:
- вынужденное положение, бледность кожных покровов, холодный потом и/или цианоз
- расширение межреберных промежутков, отставание при дыхании пораженной половины грудной клетки, набухание и пульсация шейных вен, возможна подкожная эмфизема.
- при перкуссии ослабление или отсутствие голосового дрожания на пораженной стороне, тимпанический звук (при накоплении жидкости в плевральной полости в нижних отделах определяется притупление), смещение области верхушечного толчка и границ сердечной тупости в здоровую сторону.
- ослабление дыхания при аускультации
В процессе диагностики и выборе лечебной тактики особого подхода требуют осложненные формы спонтанного пневмоторакса:
- напряженный пневмоторакс
- гемоторакс, продолжающееся внутриплевральное кровотечение
- двусторонний пневмоторакс
- пневмомедиастинум.
Лабораторные исследования: не информативны
Инструментальные исследования:
- Рентгенография органов грудной клетки в прямой и боковой проекции на выдохе (прямая обзорная, боковая проекция на стороне пневмоторакса): определяется коллабированное легкое, наличие свободного воздуха; [6]:
- ЭКГ (с целью дифференциальной диагностики с ИБС);
- КТ грудной клетки в спиральном режиме: КТ-картина пневмоторакса, буллезных изменений. [8]:
Показания для консультации специалистов:
Специалисты другого профиля - при наличии соответствующей сопутствующей патологии или при вторичном и рецидивирующем пневмотораксе при плановой госпитализации.
Анестезиолог: для определения типа анестезия при необходимости оперативного вмешательства, а также согласование тактики ведения предоперационного периода.
Реаниматолог: для определения показаний для лечения больного в условиях реанимационного отделения, для согласования тактики ведения больного при СП.
Дифференциальный диагноз
Дифференциальный диагноз:
| Нозологии | Характерные синдромы или симптомы | Дифференцирующий тест |
| ИБС | Острая боль за грудиной, сжимающего характера, иррадиирующая в левое верхнюю конечность. В анамнезе могут быть сведения о стенокардии или наличие факторов риска (курение, артериальная гипертензия, сахарный диабет, ожирение). | ЭКГ - признаки ишемии (Изолиния сегмента ST, инверсия зубца Т, блокада левой ножки) |
| Нижнедолевая пневмония | Продуктивный кашель с лихорадкой, аускультативно - бронхиальное дыхание, крепитирующие хрипы, притупление при перкуссии. | Рентгенография - затемнение в нижних отделах легкого на стороне поражения. |
Лечение
Цели лечения: Полное расправление лёгкого на стороне пневмоторакса.
Тактика лечения
Немедикаментозное лечение
Диета: стол №15, режим постельный при госпитализации.
Медикаментозное лечение
Антибиотикотерапия не является основным консервативным методом лечения. Основная её цель профилактическая и при осложнённых формах СП. Продолжительность терапии в послеоперационном периоде зависит от особенностей клинического течения. При осложненных случаях может быть пролонгирована по показаниям. Отсутствие симптомов лихорадки в течение 24 часов, нормальные показатели лейкоцитов в крови являются критериями для прекращения антибактериальной терапии.
Другие виды лечения
Хирургическое вмешательство
Лечебная тактика на амбулаторном (догоспитальном) этапе
При напряженном пневмотораксе - показано проведение пункции или дренирования на стороне пневмоторакса во II межреберье по срединно-ключичной линии или по латеральной поверхности грудной клетки в III-VII межреберье с целью декомпрессии плевральной полости
Для решения вопроса о дальнейшей тактике ведения необходим осмотр торакального хирурга.
N/B! СП с продолжающимся внутриплевральным кровотечением, напряженным пневмотораксом на фоне дренированной плевральной полости является показанием к экстренной или срочной операции. После ликвидации осложнений обязательна индукция плевры. Не рекомендуется проведение противорецидивной операции, пациентам с неосложненным течением СП в условиях неспециализированного хирургического стационара.
Лечебная тактика в условиях торакального отделения
- при поступлении больного в торакальное отделение после рентгенологического обследования при невозможности выполнить срочную КТ выполняется диагностическая торакоскопия. В зависимости от изменений плевральной полости процедура может быть окончена дренированием плевральной полости или проведением противорецидивного оперативного лечения.
- если больной со СП переведен из другого лечебного учреждения с уже дренированной плевральной полостью, необходимо оценить адекватность функции дренажа. При адекватном функционировании дренажа и выполненной диагностической торакоскопии в другом лечебном учреждении повторное дренирование не требуется, и решение о необходимости противорецидивной операции принимается на основании установленной причины СП.
- при сохраняющемся в течение 72 часов поступлении воздуха по дренажам показана так же торакоскопическая операция или видеоассистированная миниторакотомия. Обьем операции зависит от конкретной интраоперационной находки.
- при рецидиве СП необходимо провести дренирование плевральной полости, достигнув расправления легкого. Оперативное лечение провести в отсроченном или плановом порядке.
N/B! Противорецидивным лечением называется оперативное вмешательство в грудной полости с целью выявления и устранения причины пневмоторакса, а также индукции плевры тем или иным способом для предотвращения рецидивов пневмоторакса.
После любого способа лечения спонтанного пневмоторакса консервативного или хирургического возможны рецидивы.
N/В! В случае если больной отказывается от госпитализации, то пациент и его родственники должны быть предупреждены о возможных последствиях. Ситуация должна быть зафиксирована документально соответствующей записью в медицинской карте и истории болезни.
Предпочтительно выполнение противорецидивной операции малотравматичным способом с использованием видеоторакоскопической техники или видеоассистированной техники (VATS). (уровень С). При ожидаемых технических трудностях при торакоскопии, возможна операция из торакотомного или стернотомного доступа. [12].
Больным, нуждающимся в противорецидивном лечении, но имеющим противопоказания к оперативному лечению, возможна индукция плевры, плевродез с использованием химических склерозантов, введенных в дренаж или через троакар.
Цель оперативного вмешательства при СП:
1. Ревизия легкого и плевральной полости с устранением источника поступления воздуха путём:
- резекции булл
- перевязки булл
- прошивания бронхо - плеврального свища
- коагуляции булл
- иссечения, ушивания или прошивания других булл, не содержащих дефекта
- плеврэктомии
- плевродеза
- экономной резекции доли
Независимо от наличия или отсутствия буллезных изменений необходимо проведение биопсии легочной ткани.
N/B! Объем и способ оперативного лечения определяется выраженностью и характером изменений в легком и плевральной полости, наличием осложнений, возрастом и функциональным состоянием больного. Оперативная тактика может измениться интраоперационно.
Профилактические мероприятия: специальной профилактики СП нет.
Дальнейшее ведение
В послеоперационном периоде плевральная полость дренируется одним или несколькими дренажами в зависимости от вида и объема оперативного вмешательства. Дренажи диаметром не менее 12 Fr. В раннем послеоперационном периоде показана активная аспирация воздуха из плевральной полости с разряжением 20-40 см. вод. ст. (уровень D).
Для контроля расправления легкого выполняется рентгенологическое исследование в динамике. Количество определяется торакальным хирургом по показаниям персонально к каждому пациенту.
Критериями возможности удаления плеврального дренажа являются: полное расправление легкого по данным рентгенологического исследования, отсутствие поступления воздуха по дренажу в течение 24 часов и отделяемое по плевральному дренажу менее 150 мл/сут.
До удаления плевральных дренажей больным показано назначение профилактической антибактериальной терапии.
Выписка при не осложненном течении послеоперационного периода возможна после удаления плеврального дренажа, при обязательном рентгенологическом контроле перед выпиской.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
- полное расправление легкого, определяемое рентгенологически;
- прекращение поступления воздуха по плевральному дренажу в течение 24 часов.
Несмотря на обязательное выполнение всех пунктов протокола, должен быть персонифицированный и индивидуальный подход к каждому пациенту исходя из реальной клинической ситуации.
Читайте также:


